Неизвестная болезнь именуемая коронавирус спорт
В России не осталось ни одного региона, который бы не затронул коронавирус. Количество заболевших растет с каждым днем, однако резкую вспышку эпидемии в стране удается сдерживать. Рассказываем, что известно о российской ситуации с COVID-19 на сегодняшний день и когда эпидемия пойдет на спад.
Коронавирус захватил все регионы России

Фото: ТАСС/Сергей Карпухин
По данным Оперштаба по коронавирусу, на сегодняшний день в Москве зафиксирован 31 981 случай заболевания COVID-19. За последние сутки в России выявили 5 236 новых случаев инфицирования, из них 2 548 – в Москве. Почти у половины зараженных не было клинических проявлений. Таким образом, в России не осталось ни одного региона, где бы не были выявлены случаи коронавируса. До последнего держалась Республика Алтай, но и там 16 апреля зафиксировали первый случай заболевания у местной жительницы.
Всего в России зарегистрировано 57 999 случаев коронавирусной инфекции. Это на 9,9% больше, чем днем ранее. За весь период в России умерли 513 человек с COVID-19, выздоровели 4 420 пациентов.
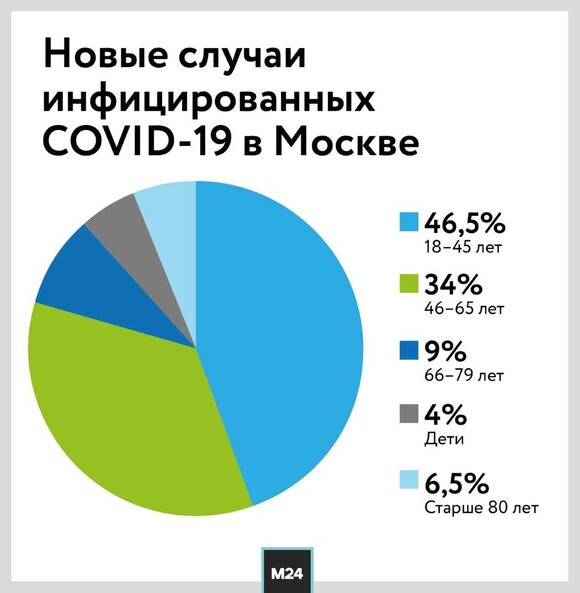
На данный момент самое большое количество заболевших приходится на Москву, причем большинство – младше 65 лет. По данным Роспотребнадзора, 45-50% заболевших не ощущают никаких симптомов болезни.
Как развивается болезнь
Китайские ученые выяснили, что наибольшая вероятность заразиться существует при общении с теми, кто уже заболел, но первые симптомы COVID-19 у заразившегося проявятся только через один-два дня. То есть человек еще сам не знает о своем заболевании, чувствует себя хорошо, но именно в этот период он может заразить большое количество людей. Согласно исследованиям, более 30% случаев заражения коронавирусом происходят в результате предсимптомной или бессимптомной передачи вируса.
Коронавирус попадает в организм человека через слизистые оболочки или воздушно-капельным путем, когда заболевший чихает или кашляет. Проникая в клетки альвиол легких, вирус начинает быстро размножаться. В результате образуются десятки тысяч новых вирусных частиц, которые выходят из клетки, разрушая ее. В итоге развивается тяжелая вирусно-бактериальная пневмония.

Дальше в борьбу вступает иммунная система. Она начинает бороться не только с вирусом, но и с бактериями, которые накапливаются в легких. Этот процесс приводит к массивному повреждению легочной ткани. Нарушается главная функция легких – насыщение крови кислородом, в результате чего состояние больного резко ухудшается. При этом может развиться дистресс-синдром, угрожающий жизни.
В таком случае человека подключают к искусственной вентиляции легких либо проводят специальную процедуру по насыщению крови кислородом. По данным российских врачей, больше чем в 90% случаев идет легкая форма течения болезни, не требующая госпитализации.
Когда нам ждать пика эпидемии?

Фото: Агентство "Москва"/Софья Сандурская
Рост числа заболевших продолжается как в столице, так и в регионах. При этом регионы отстают от Москвы и Подмосковья по темпам роста инфицированных на две-три недели. Владимир Путин сообщил, что пик по коронавирусу в России еще впереди. При этом президент подчеркнул, что в целом удается замедлить рост распространения болезни. В свою очередь, Сергей Собянин заявил о том, что благодаря ограничительным мерам удалось предотвратить взрывной рост заболеваемости в Москве.
Некоторые российские вирусологи считают, что Россия не пойдет и по китайскому пути развития пандемии. По мнению специалистов, скорость распространения инфекции зависит в большей степени от транспортных потоков. "Пока мы не идем на то, чтобы закрывать города или вводить очень жесткий карантин. Мы наблюдаем. Есть надежда, что эпидемия пойдет на спад", – полагает вирусолог, профессор Анатолий Альтштейн.
Между тем в столице продолжается переоборудование отдельных стационаров для приема граждан с пневмонией и подтвержденным коронавирусом. Заммэра Москвы Анастасия Ракова сообщила, что пик заболеваемости в Москве может произойти в ближайшие две-три недели. Свое предположение о развитии коронавируса сделал и глава Сбербанка Герман Греф. Он сообщил о том, что пик заболеваемости COVID-19 в России придется на 5–10 мая. Такие выводы были сделаны при расчете математической модели развития пандемии.
По расчетам медиков, пик заболеваемости уже близок, до мая страна должна выйти на плато. То есть ежедневное число новых заболевших остановится и будет держаться примерно на одном уровне. Всплеск заболевших 19 апреля руководитель ФМБА Вероника Скворцова объяснила тем, что был расширен круг тестируемых. На сегодняшний день Россия занимает второе место по числу тестирований на коронавирус в мире.
Некоторые российские вирусологи предполагают, что количество новых зараженных начнет резко падать к началу лета, но для эффективности введенные ограничительные меры должны длиться минимум четыре недели. Это обусловлено инкубационным периодом COVID-19, который длится две недели.
Анча Баранова: Естественно, о том, что ситуация в Китае серьезная, лидеры всех стран знали давно. Но если вы живете стабильно, без потрясений, очень трудно взять и разрушить привычный уклад, исходя из каких-то прогнозов. Допустим, вас сегодня предупредят, что летом совсем отключат электричество в доме на несколько месяцев. Но вы же не сразу побежите покупать себе какой-то электрогенератор или батарейки. У вас есть бюджет на каждую неделю, свободных средств не хватает. И вы думаете: может, со следующей зарплаты или еще со следующей.
Государства живут по такому же принципу. Системы здравоохранения с коронавирусом не справляются не из-за того, что организаторы плохие и не подготовились. Существующая система саморегулируется таким образом, что в нормальной жизни справляется лучше, в условиях кризиса — хуже. В течение многих предыдущих лет усилия были направлены на снижение запредельной стоимости здравоохранения. Сейчас по этому поводу все сильно расстраиваются. Но если взять здравоохранение какой-то страны и нарастить ему десятикратный запас прочности — то есть на всякий случай увеличить количество аппаратуры или чего-то еще в десять раз, — цена за это просто равномерно распределится по всем больным. А ведь некоторые из них пришли к врачу просто за таблетками от головной боли или поноса.
Нет десятикратного запаса прочности ни в каких системах здравоохранения, потому что это делает значительно дороже стоимость лечения. И оно тоже чревато жертвами.
Боюсь, мем про злой и добрый вирусы запустила я сама. Пыталась по-простому объяснить, что в начале эпидемии ученым стало известно минимум о двух штаммах вирусов, которые вели себя с разной степенью агрессии. Но учитывая, что с момента публикации этой научной статьи прошел почти месяц, в каком-то смысле информация устарела.
В Италии, например, на 90 процентов тип вируса — итальянский. На карте он обозначен зеленым цветом, есть там и немножко красного типа, который прибыл из США. В Америку, судя по эволюционной модели, вирус прибыл из Китая, а не из Европы. Во многих странах Европы тоже китайский штамм, но попал он туда другим путем, через Иран. В результате эволюция местного вируса немного другая.
В Россию откуда попал вирус?
Чем отличаются варианты коронавирусов в разных странах?
Я не хочу сказать, что какой-то из штаммов коронавируса хороший, а другой плохой. По всей вероятности, большинство мутаций более-менее нейтральные. Еще не сделаны работы по сравнению частоты встречаемости каждого из штаммов вируса у легких и тяжелых пациентов. Может быть, есть какие-то отличия, но пока нам это неизвестно.
То есть сейчас знания о перемещении вируса по миру представляют интерес лишь для науки, а для пациента практической пользы тут нет?
Вы правы. Но довольно скоро это станет важным и для обычного человека — в тот момент, когда появится информация, клинические истории о том, как переносили заболевание люди с разными штаммами.
Почему информация так долго собирается, ведь это же важно для поиска лечения?
В последние двадцать лет здравоохранение в частности и наука в целом развивались так, чтобы затруднить допуск к персональной информации. Считается, что это личное право субъекта — предоставлять ли сведения о том, чем и как он болеет. Пользоваться этой информацией можно в агрегированном, то есть обобщенном виде. И только после того, как человек подпишет информированное согласие, что хочет в этом исследовании принимать участие.
Сейчас, чтобы собрать какие-то сведения о пациентах, эксперты должны составить миллион бумаг, поставить туда миллион печатей. Даже во время пандемии эти процедуры никто не отменяет. Естественно, врачи сейчас это делать не успевают. У них главная задача — людей спасать.
А если знать, что этот пациент с коронавирусом заразился в Италии, а другой — от человека, прибывшего из Германии, можно спрогнозировать, по какому сценарию у них может развиться болезнь?
В Италии и Германии вирус практически никак не отличается. А почему там такие разные сценарии развития болезни — это как раз национальные особенности. Немцы немножко подисциплинированнее итальянцев, тщательнее соблюдают карантин.
Вы имеете в виду лекарства, которые специалисты доказательной медицины называют фуфломицинами? Информацию из Китая о том, что арбидол хорошо себя зарекомендовал в лечении коронавируса, наши врачи восприняли скептически.
Я полностью за доказательную медицину. Но когда у нас пандемия с большими жертвами и есть какие-то маргинализированные, но безопасные средства, то почему бы им не дать шанс на применение?
Маргинализированные не в том плане, что плохие. Те, что точно не вредят, но при этом помогают лишь слегка. Та же аскорбиновая кислота к ним относится. Эти средства можно использовать на доврачебном этапе. Тем более что во время сезонных инфекций половина населения все равно витамин С как ела, так и будет есть. Но от врачей по поводу аскорбиновой кислоты рекомендаций к ним почти не поступает.
На уровне популяции это может иметь значение. Сейчас в США и Европе больницы перегружены. Человек приходит, а ему говорят: вот когда подскочит у вас температура до 42 градусов, приползайте. Если благодаря этим маргинализированным средствам из 100 тысяч человек хотя бы у пятидесяти болезнь не перейдет в тяжелую форму, то это уже хорошо. Это снизит нагрузку на высокопроизводительную медицину.
И еще раз хочу подчеркнуть, что ни в коем случае не выступаю за альтернативную медицину и против доказательной. Нужно иметь в виду, что у каждой монеты есть две стороны. Мы очень много внимания уделяли только одной.
В России в качестве профилактики коронавируса официально чиновники и врачи рекомендуют поднимать иммунитет гомеопатией. Имеет это смысл?
В народе есть устойчивое выражение — поднять иммунитет. Но иммунитет и так не лежит, он у всех скачет по-разному. У одних иммунитет силен против вирусов, у других — лучше сражается с бактериями. Если мы заранее начнем его поднимать, то ничего хорошего не получится. Иммунитет — он как армия. То есть армии можно приказать, она мобилизуется, поскачет как скажете. Но продержится несколько дней. И потом этот достигнутый уровень боевой готовности для нее будет обычным, нормальным. Для новой мобилизации вам нужно приложить в два-три раза больше усилий.
Поэтому пока в России явной эпидемии нет, не нужно ничего заранее поднимать, это контрпродуктивно. Может, имеет смысл это начать делать, когда почувствуете первые признаки заболевания: горло першит, сухость в носу. И второе — если точно знаете, что контактировали с позитивным больным. Тогда поднимайте тем, чем вы привыкли. В этом есть позитивный психологический момент. Конечно, некоторые средства более эффективны (эхинацея, например), а некоторые — менее.
Не утихают споры, чем лучше сбивать температуру. Минздрав Франции сначала порекомендовал парацетамол, потому что ибупрофен способен усиливать коронавирус. Многие не соглашаются с этим.
Не все знают, что бесконтрольное увлечение парацетамолом может быть опасно. Если сейчас начнут его глушить в профилактических целях, то могут попасть с печеночной недостаточностью в больницу. Печень ведь мгновенно не отваливается. Человек просто начинает себя хуже чувствовать, устает, возможно, болит голова. И чтобы как-то исправить ситуацию, он снова глотает таблетку. Если в течение дня доза превысит четыре грамма — печени это не понравится. А четыре грамма в России — разрешенная доза. Потреблять такую разрешенную дозу две недели — наступит катастрофа.
И нужно знать, что примерно у 30 процентов населения, включая детей, — стеатоз печени (жир в печени, невирусный, хронический стеатогепатит). Для них все намного хуже с парацетамолом, и разрешенные четыре грамма для них — слишком много. Сейчас, кстати, ВОЗ убрала рекомендацию заменить ибупрофен на парацетамол.
Можно принимать аспирин для снижения температуры, который также довольно сильный антикоагулянт, способный препятствовать отеку легких. Но нужно помнить, что детям аспирин противопоказан. И вообще, нужно почаще советоваться с врачом.
В самом начале эпидемии у ученых была обнадеживающая информация о детях — они практически не заболевают, а если заразились, то переносят достаточно легко. Сейчас говорят, что это не так. Есть какие-то новые данные?
Все по-старому, просто немного изменилась эмоциональная окраска. Допустим, в самом начале эпидемии было известно о 1000 заболевших. Среди них детей практически не встречалось, максимум — у одного-двух, в легкой форме. Поэтому мы приходим к выводу, что дети практически не болеют. Но когда условно выборка стала 100 тысяч, из которых 200 — дети, то мы уже четче понимаем, что и дети заболевают. Хотя в целом процентное соотношение не изменилось, просто на маленьких цифрах это не так бросается в глаза.
И если так получилось, что ребенок заболел чем-то, полежал с температурой два дня, а потом пошел скакать везде, то вирус из легких полностью еще не успел вычиститься. Если в это время ребенок подцепит коронавирус, то справиться с ним организму уже будет сложнее.
Карантин эффективен или нет? Почему почти месяц итальянцы сидят по домам, а количество больных и умирающих почти не снижается?
Нам только кажется, что в Италии все тянется очень давно. На самом деле у них только недавно объявлен строгий карантин. А раньше они ходили в магазин, на работу, кто-то гулял. Инкубационный период у этого вируса до двух недель, и во время этих походов люди успевают заразить кого-то. Заражаемость, конечно, снизилась, но не совсем.
Не получится ли, что, выйдя на свободу из карантина, мы все равно заболеем?
Так и произойдет. Сидя в карантине, мы просто оттягиваем время своего заражения и этим самым снижаем нагрузку на здравоохранение. Но в самоизоляции есть и большой позитив.
У нас не утихают споры о том, надо ли всех тестировать на коронавирус поголовно или делать это точечно, ориентируясь на симптомы.
Информация по результатам тестирования больше нужна организаторам здравоохранения, ученым, чтобы получать важные данные о распространении вируса. С практической точки зрения, представьте, что в больницу поступают пациенты с инфильтрацией в легких. Вчера было десять таких больных с подтвержденным корнавирусом. Завтра еще сто. Понятно, что и у них коронавирус. Врач справится с этим и без лабораторной диагностики. Какую выбрать стратегию в этом вопросе, каждая страна решает самостоятельно, у всех свои точки отсечения.
В Америке штат Калифорния, допустим, перестал сейчас тестировать всех подряд. Раньше тестировали — у всех положительные результаты. Бессмысленно просто так тратить ресурсы.
Но пациенты хотят знать, болеют они или нет. И возмущаются, почему даже за личные средства не могут сдать анализы. На основании этого рождается подозрение, что государство что-то скрывает.
Для пациентов важнее знать не о том, что они заболели, а есть ли у них антитела к вирусу, и, следовательно, иммунная защита. Пока таких тестов в коммерческих лабораториях еще нет. Но думаю, что скоро появятся, сделать их не так легко, как тест на вирус, но проблема решаемая.
Еще один дискуссионный вопрос — нужны ли маски. Одни врачи говорят, что их должны носить только больные, чтобы не распространять заразу. Другие недоумевают, зачем тогда в других странах их носят все. Как правильно?
Маска — это средство психологической защиты. В Китае как было? Пришли в магазин, там 50 человек в маске, а вы без маски. Вам будет очень неуютно, на вас сразу зашикают и выгонят.
Я думаю, что в масках практической пользы не слишком много просто потому, что люди не в состоянии их правильно носить. Простейшие маски не работают на фильтрацию извне, то есть не защищают. Но они затрудняют дыхание, мешают говорить. Гораздо эффективнее — одноразовые перчатки. Если выходите из дома — их нужно обязательно носить, а затем выбрасывать. И до лица ими не дотрагиваться.
К этому вирусу формируется иммунитет? Какой он?
Мы пока про этого не знаем. Но этот вопрос — самый важный. Есть три разновидности иммунитета по длительности. Например, если человек переболел корью или был от нее привит, то от кори вы будете защищены на всю жизнь.
Против гепатита В человеку дают один белок-антиген и также формируют иммунитет к вирусу. Но постепенно он снижается, через десять лет нужно делать еще прививку-бустер, чтобы добавить антител. И не потому, что вирус гепатита изменился, а просто ослабли защитные свойства организма. Почему это происходит — точно не знаем, хотя есть догадки.
Есть еще, скажем, норавирус, который вызывает так называемый кишечный грипп. Против него иммунитет работает всего два года, а дальше титры антител быстро падают, и мы можем снова заболеть.
Совсем другая ситуация с гриппом, у которого большая скорость мутирования. Ежегодно образуется другой тип вируса. И к нему сильного иммунитета у нас нет. Но некоторые вирусы могут иметь перекрестную защиту. Например, переболели вы давно гриппом, через десять лет в ваш регион пришел похожий штамм вируса. А у вас к нему уже есть иммунитет.
Есть ли сведения, что потом происходит со здоровьем у выздоровевших?
Но это касается тех, кто тяжело переносил болезнь, с осложнениями?
Не всегда. Есть случаи, когда инфекция тлела медленно, незаметно подрывая функции легких. Но на самом деле, как в дальнейшем перенесенная болезнь может сказаться — это предстоит изучить. Я уже говорила, что для этого необходимы пациентские данные, а их в широком доступе очень мало. Китай сразу начал выдавать свою информацию, сведений по Европе, которые можно было бы анализировать, почти нет.
Можно ли смоделировать эпидемиологическое развитие ситуации в мире, в России? Сейчас ученые говорят, что в переболевших странах началась вторая волна заражений.
Естественно: люди слезли с карантина и стали болеть, поэтому пошла вторая волна.
Если грубо говорить, то в среднем по стране будет сохранено десять процентов объема легких на человека. Это ведь отлично.
Вы надеетесь, что со временем новый коронавирус ослабнет и эпидемия самостоятельно утихнет. Как скоро это может произойти?
Я думаю, что вирус ослабнет исходя из общих законов природы, принципов эволюции. Паразит по отношению к хозяину старается быть умеренным. Например, есть муж, который зарабатывает в месяц миллион долларов, и есть у него жена. Если жена тратит за месяц этот миллион, то через какое-то время мужу это может надоесть. В данном случае жена — паразит. А если она умеренный паразит, то есть тратит не миллион, а 700 тысяч, а остальное оставляет мужу, то этот вариант гораздо лучше. Такая же ситуация с вирусом. Он тренируется не убивать своего хозяина, и в конце концов научится. А когда это произойдет — не знаю. Нет у меня хрустального шара, посмотрев в который, можно увидеть будущее.
Ученые из немецкого института имени Роберта Коха, где изучаются инфекционные болезни, считают, что эпидемия стихнет через два года. На каком основании?
То есть через два года мы все как-то переболеем, на этом основано предсказание. Я думаю, что это может произойти пораньше. Не надо думать, что я занимаюсь шапкозакидательством. Ситуация крайне серьезная. Погибнет еще много людей — это факт. И не все из них будут пожилыми. На наших глазах разворачивается трагедия.
Но почему тогда ученые говорят, что по сравнению со многими другими инфекциями летальность у нового коронавируса достаточно низкая?
Летальность — это еще не все. Представьте, что вы едете в машине. Летальность в дорожной аварии, которая с вами может произойти, — тоже довольно низкая. Предположим, вы попали в ДТП. Во-первых, вся машина раскурочена, а это большой финансовый урон.
А во-вторых, головой немножко ударились, получили сотрясение мозга. Вы вроде бы даже и не больны, и на рентгене никаких изменений. Но только вам все равно нужно к какому-нибудь врачу ходить, потому что шея болит и ночью спать не можете. Доктор говорит, что никакого отношения это к аварии не имеет, но вы-то знаете, что имеет. Любой нормальный человек подсознательно стремится избежать аварии, так как если даже не погибнет, то урон получит. С этим вирусом точно такая же ситуация.
Медицинские проблемы уже начали рикошетом бить по экономике?
Такими темпами вирус скоро переустроит весь мир.
По влиянию на планету с какой прошлой мировой эпидемией можно сравнить современный коронавирус: с холерой, чумой, испанкой?
Сегодня в мире, если мы не берем третьи страны, здравоохранение функционирует унифицированно, связанно между собой. Глобализация в здравоохранении — огромная. Мы никогда еще не сталкивались с мощной силой, которая вот так ударяет. Точно можно сказать, что система приспособится к новым обстоятельствам, без здравоохранения люди не останутся. Но каким оно будет — вопрос открытый.
Вопреки распространенному заблуждению коронавирус не появился из ниоткуда, как черт из табакерки. Сьюзен Вайс, профессор кафедры микробиологии из Пенсильванского университета, изучает коронавирусы уже около 40 лет.
- Когда я начинала ими заниматься на меня смотрели с сожалением, как смотрят на чудаков, которые делают ставку на заведомого аутсайдера, - рассказала Сьюзен Вайс изданию The Atlantic. - Считалось, что коронавирусы не оказывают заметного влияния на здоровье людей. Семейство коронавирусов, которые передаются человеку, состояло из 6 штаммов. Четыре из них— OC43, HKU1, NL63 и 229E открыты достаточно давно и вызывают треть общих простудных заболеваний (среди них банальный насморк), они переносятся достаточно легко. Два других члена семейства MERS-CoV (коронавирус, вызывающий ближневосточный респираторный синдром) и SARS-CoV (стал причиной вспышки атипичной пневмонии в Китае в 2002 году) вызывают гораздо более тяжелые заболевания. Но когда появился SARS-CoV-2 (так называется сам вирус), спровоцировавший пандемию Covid-19 (название болезни, которую вирус вызывает), уже никто не будет относиться к коронавирусам свысока.
Какая мутация сделала вирус убийцей
Однако почему именно седьмой коронавирус оказался таким опасным и агрессивным?
Ключ к ответу таится в структуре вируса. По форме он представляет колючий шар. Его шипы цепляются к белку под названием ACE2, который находится на поверхности наших клеток, выстилающих оболочку органов дыхания. В отличие от своего предшественника SARS-classic, (он причина вспышки атипичной пневмонии 2002 года), SARS-CoV-2 образно говоря обзавелся шипами новой конструкции. Их можно грубо сравнить с раздвоенным наконечником стрелы. Такие стрелы в старину делали, чтобы нанести максимальный урон противнику: тормозя на огромной скорости в теле жертвы, лепестки наконечника стрелы раскрывались, разрывая плоть и застревая в теле жертвы. В SARS-classic эти шипы раскрывались плохо (а только так вирус мог проникнуть в клетку жертвы) поэтому число заболевших было невелико - 8096 случаев заболевания в 29 странах, умерли 774 человека.
Однако в SARS-CoV-2 скрепляющее соединение, которое держало раздвоенные наконечники шипа вместе, легко растворялось ферментом под названием фурин, он вырабатывается в организме человека. “Колючки” вируса, как репей, впивались в свою мишень - белок ACE2, и проникали в клетку.

Модель вируса SARS-CoV-2. Фото: ru.wikipedia.org
- Такая конструкция имеет решающее значение для передачи от человека к человеку, - считает Ангела Расмуссен из Колумбийского университета. - Она позволяет SARS-CoV-2 сильнее прилипать к клеткам, которые он атакует. В общих чертах это означает, что ему необходима значительно меньшая концентрация вирусов, чтобы инфицировать организм.
Почему 80 процентов людей болеют бессимптомно, а в группе риска высокая смертность
Другая особенность седьмого коронавируса заключается в его “всеядности”. Большинство респираторных вирусов имеют специализацию: они атакуют либо верхние, либо нижние дыхательные пути. Заболеваниями верхних дыхательных путей люди страдают чаще, но переносят легче. В то же время инфекции нижних дыхательных путей (бронхи, трахея и легкие) труднее передается, но приводят к более тяжелым последствиям. Новый коронавирус вероятнее всего не так избирателен: он поражает и верхние и нижние дыхательные пути. Эта особенность объясняет, почему 80 процентов людей переносят коронавирус бессимптомно и сами того не подозревая являются “тайными агентами” по его распространению. А в случаях, когда вирус сумел пустить корни глубоко, течение болезни очень тяжелое и нередко приводит к воспалению легких.
Как COVID-19 убивает организм
Попав в организм коронавирус атакует клетки обладающие белком АСЕ2, которые выстилают наши дыхательные пути. По мере развития инфекции отмирающие клетки опускаются все ниже и попадают в легкие, перенося туда и вирус.
Когда легкие наполняются мертвыми клетками и жидкостью, затрудняется дыхание и начинается одышка - человек пытается частотой дыхания компенсировать недостаток кислорода.
Иммунная система в свою очередь предпринимает атаку на вирус, используя традиционные испытанные средства: чтобы доставить иммунные клетки к очагу заражения кровеносные сосуды расширяются, а проницаемость сосудов увеличивается. Эта борьба организма с инфекцией внешне проявляется в виде повышения температуры, воспаления, покраснения и отека тканей. Но проницаемость сосудов и приток крови приводят к тому, что легкие еще больше заполняются жидкостью. Защитная реакция иммунной системы переходит в неконтролируемую форму и несет угрозу самому организму.
Финальным аккордом саморазрушения организма является так называемый “ цитокинов ый шторм”. Цитокины - это молекулы, которые обеспечивают мобилизацию воспалительного ответа и активируют иммунные клетки. Но когда уровень цитокинов в крови становится запредельным, иммунная система идет вразнос принося организму больше вреда, чем сам вирус. Иммунные клетки уничтожают очаг воспаления вместе с тканями, но процесс воспаления распространяется на соседние участки. Постепенно этот иммунный шторм охватывает весь организм и может убить своего хозяина.
Такие самоубийственные неконтролируемые реакции иммунной системы провоцировала “испанка” - вирус гриппа, который в 1918 году унес жизни более 50 миллионов человек в мире. Этим же инструментом пользуются вирус Эболы, птичий грипп H5N1 и тяжелый острый респираторный синдром, который вызывал предшественник Covid-19. Но чем больше ученые узнают о SARS-CoV-2, тем больше шансов, что его удастся остановить.
ЧИТАЙТЕ ТАКЖЕ
Распространение коронавируса в мире: Хроника.
Крути педали, пока коронавирусы не догнали
Езда на велосипеде и другие физические упражнения помогут защититься от инфекции, а то и пережить её в случае чего (подробности)

РИМ, 5 апреля. /Корр. ТАСС Вера Щербакова/. Коронавирус поражает не только легкие, но и другие органы, распространяясь на микроциркулярном уровне на поздней стадии заболевания, однако эти ухудшения можно предупредить при своевременной и углубленной диагностике. Об этом в интервью корреспонденту ТАСС рассказал заведующий отделением инфекционных заболеваний римской больницы Умберто I, профессор университета "Сапиенца" Клаудио Мастроянни.
"Мы говорим в основном о вызываемой коронавирусом пневмонии, но анализы, в том числе взятые у умерших пациентов, указывают, что в итоге вирус затрагивает все органы, потому что на микроциркулярном уровне вызывает целый ряд воспалительных процессов и захватывает все органы, больше всего поражая легкие. Но и другие органы поражаются почти на капиллярном уровне по микроциркулярному руслу. И этот аспект нужно изучать", - сказал специалист.
В его отделении, полностью переоснащенном для приема пациентов с коронавирусом, на данный момент проходят лечение 180 человек, из которых 27 интубированы. Всего через руки Мастроянни прошли 280 пациентов, из которых 32 умерли, и он отмечает много странностей этого вируса, а также не склонен полагать, что у кого-то изначально может быть иммунитет к нему. "Есть семьи, в которых есть зараженные, но не все члены заразились. Все это еще предстоит изучить специалистам. Например, еще одна странность в том, что пока, похоже, женщины меньше подвержены заражению. Потом мы пока не выявили ни одного заражения среди людей с ВИЧ", - рассказал профессор.
Среди факторов риска Мастроянни назвал ожирение и диабет, причем вне зависимости от возраста. Высокий показатель смертности может объясняться, по его мнению, двумя факторами. Один из них - демографическая старость населения. "Вторая причина, вероятно, в том, что реальное число заразившихся гораздо выше официальных данных. Есть мнение, что на каждый выявленный случай заражения приходится 6-10 невыявленных случаев. И если учитывать этот аспект, то уровень смертности значительно снизился бы", - сказал профессор. Он подтвердил, что большинство смертельных случаев фиксируется среди людей старшего поколения с такими патологиями, как сердечно-сосудистые и раковые заболевания, диабет, ожирение. "Непросто установить, наступила смерть от COVID-19 или от других болезней на фоне коронавируса", - добавил специалист.
Рецепт снижения смертности
"Помимо тестов, крайне важно проводить томографическое исследование легких, потому что, кроме клинических анализов крови и показателей содержания кислорода в крови, именно снимок легких может помочь понять истинное состояние пациента и серьезность заболевания", - сказал профессор. "В Италии мы видим тот же феномен, что наблюдали в Китае: томография выявляет поражение легких, тогда как мазок глотки может давать отрицательный результат. Мы выявляем вирус в легких при помощи бронхоскопии. В таких случаях требуется более углубленное медицинское исследование и диагностирование", - отметил врач. По его опыту, тесты надежны на 70-80%.
Он также констатировал, что далеко не все умирающие находятся в больницах. "Эта болезнь двухфазная. На протяжении 7-10 дней симптомы могут быть легкими: небольшое повышение температуры, легкий кашель, и неожиданно наступает ухудшение. Очень важно на первом этапе выявить тех, кого следует госпитализировать и взять под контроль. Потому что мы получаем пациентов уже в тяжелом состоянии, но если бы была возможность наблюдать их с самого начала, очевидно, что мы смогли бы избежать экстренных госпитализаций, когда пациент находится в ситуации достаточно безнадежной. Мы сейчас, имея свободные места, стараемся положить всех, и у них динамика достаточно положительная. Те, кто в итоге умирает, часто прибывают к нам поздно", - рассказал профессор.
Мастроянни пояснил, что в его клинике делят пациентов на самых тяжелых, которых сразу интубируют, и менее тяжелых, которые нуждаются в интенсивной терапии и попадают в отделение инфекционных заболеваний, где им делается неинвазивная искусственная вентиляция легких, и это те пациенты, чье состояние может улучшиться или ухудшиться. И есть те, которым достаточно кислородного обогащения. "Важно в этот момент, чтобы в каждой больнице было достаточно мест в реанимации. В начале (при большом потоке тяжелых пациентов) были сложности, мест в интенсивной терапии не хватало, сейчас (после значительной реогранизации) каждый госпиталь должен предусматривать 10-20% мест под реанимационные процедуры, и к этому нужно готовиться заранее. Я работаю в Лацио [столичная область, где общее число инфицированных чуть больше 3 тыс., из которых умерли 212 человек], и нам удается контролировать ситуацию, потому что у нас не было такого потока, как в Ломбардии, и было время подготовиться", - указал врач.
Он отметил, что отделения инфекционных заболеваний есть в больницах на всей территории Италии, во всех городах и провинциях. "Но мы должны были организовать реанимационные места внутри наших отделений, снабдив их необходимым оборудованием, а также в кратчайшие сроки переориентировать медицинский персонал на оказание реанимационной помощи определенного типа", - сказал собеседник агентства.
Профессор подчеркнул, что по отдельным каналам продолжается прием прочих пациентов, но перед госпитализацией проводится скрининг и у них берут анализы на коронавирус, чтобы не допустить распространения инфекции в больницах, в том числе среди медперсонала.
Мастроянни полагает, что пик будет преодолен на следующей неделе, а к концу месяца начнет сокращаться число заражений новым коронавирусом. "Мы уже достигли пологой эпидемиологической параболы, и это позитивные результаты предпринятых ограничительных мер. Но понадобится время, чтобы выйти из эпидемии. Для этого необходимо выявить все случаи, не допускать образования новых локальных вспышек", - сказал профессор. При этом специалист полагает, что обследовать всех невозможно, а брать анализы нужно у тех, у кого наблюдается хотя бы один подозрительный симптом.
Чем лечат и помогут ли антитела?
Мастроянни отметил, что все терапии носят экспериментальный характер. "Сначала мы использовали препараты против ВИЧ, сейчас мы применяем противомалярийные лекарства, а также лекарства против ревматоидного артрита. Эта терапия показывает неплохие результаты. В терапевтическом плане мы занимаемся исследованиями факторов иммунной системы, которые способствуют развитию заболевания. Это позволяет нам выявить людей в группе риска, у которых заболевание может пойти по тяжелому пути. Мы стремимся выделить биологические маркеры, которые могут указать на уязвимость организма того или иного человека", - пояснил врач.
"Одновременно, - продолжил он, - мы занимаемся разработкой серологических исследований крови, которые могут указывать на развитие антител. На нынешнем этапе наших знаний, основанных в том числе на данных Китая о лечении больных плазмой крови вылечившихся, мы можем сказать, что организмы, выработавшие антитела, почти наверняка приобрели иммунитет".
Профессор абсолютно уверен в естественном происхождении вируса. "Эти вирусы известны. Мы не знаем, что или какое животное стало передаточным звеном, что позволило передавать вирус от летучих мышей человеку", - указал эксперт.
"Все эпидемии рано или поздно проходят. Но эта нас многому научит. Это касается и повседневной жизни, в которой придется соблюдать определенные предосторожности, и правил гигиены и безопасности в больницах, где достаточно распространены разного рода инфекции. Это изменит модель поведения", - заключил Мастроянни.
Читайте также:


