Дифференциальная диагностика чесотки с пиодермией
Пиодермии. Чесотка. Педикулез
Содержание
Акушерское дело
№512010105
Лекция № 2
Министерство охраны здоровья
Крымское республиканское учебное заведение
Крымский медицинский колледж
Крымское республиканское учебное заведение
Крымский медицинский колледж
Тема: Пиодермии. Чесотка. Педикулез
Специальность:
дисциплина: Кожные и венерические болезни
преподаватель: Кравченко И.Н.
3. Тактика среднего медицинского работника при данных заболеваниях
4. Принципы лечения
5. Особенности ухода за пациентами
1) Пиодермии - гнойные воспалительные заболевания кожи, вызываемые разнообразными возбудителями (стафилококки, стрептококки, пневмококки, кишечная палочка, вульгарный протей, синегнойная палочка и др.).
Кожа является открытой биологической системой, колонизированной значительным количеством условно-патогенных микроорганизмов (Staphylococcus spp., Corynebacterium spp., Pityrosporum ovale и др.), которые при определенных условиях способны проявлять свои патогенные свойства, вызывая гнойничковые поражения. Такими условиями являются:
сниженные защитные свойства водно-липидной мантии, щелочная реакция поверхности кожи;
повышенные влажность и абсорбционная способность кожи;
Наиболее распространенные формы пиодермии:
Появлению везикулопустулеза часто предшествует потница. К предрасполагающим факторам, помимо указанных выше, относится перегревание. Поражаются устья протоков потовых желез с появлением мелких (величиной с просяное зерно) пустул, расположенных на фоне покраснения. Высыпания множественные, располагаются преимущественно на туловище, в складках, на волосистой части головы. Общее состояние не нарушается, и при правильном уходе и своевременно начатом лечении высыпания проходят на 3-7-й день.
Заболевание развивается на неизмененной коже, но чаще - вследствие расчесов при укусах насекомых, чесотке, атопическом дерматите, после насморка, гнойного отита и т.д.
Возбудитель передается через игрушки, одежду, полотенца от лиц, страдающих заболеваниями носоглотки (ангина, хронический ринит).
Заболевание характеризуется появлением, чаще на лице, плоского, поверхностного гнойничка размером от 0,5 до 1 см в диаметре, содержимое которого через некоторое время подсыхает в корочки, после их отпадения остаются нестойкие розовые пятна. Рубцов не бывает. Помимо кожи лица пузыри могут появляться на слизистой оболочке носа, губ, щек, десен. При локализации фликтен на волосистой части головы после их разрешения могут оставаться временные очаги облысения.
Щелевидное импетиго (заеда, угловой стоматит)
Форма заболевания, при которой в углах рта, у оснований крыльев носа, у наружных углов глаз появляются быстро вскрывающиеся пузыри, образуются болезненные линейные трещины. Инфекция передается от больного здоровому через игрушки, соски, посуду, полотенца.
Заболевание часто протекает хронически из-за постоянной травматизации во время еды, наличия кариозных зубов, ринита, конъюктивита, гиповитаминоза В2 и В6.
Характеризуется появлением вокруг одной или нескольких ногтевых пластин множества пузырей с гнойным содержимым, расположенных на фоне покраснения. Заболеванию обычно предшествуют механические повреждения околоногтевого валика (обкусывание заусенцев и т.д.).
Характерна отечность, болезненность в очаге. Повышение температуры тела - до 37,5-37,8°С.
Чаще наблюдается у детей с повышенной потливостью, избыточной массой тела, сахарным диабетом.
Типична локализация высыпаний за ушными раковинами, на коже соприкасающихся поверхностей паховых, подмышечных складок, в ягодичной области. Появившиеся здесь пузыри вскрываются с образованием мокнущих ранок красного цвета, которые могут сливаться между собой. Границы очагов резкие, с бордюром отслаивающегося эпидермиса. Экссудат ссыхается в желтовато-бурые корочки, после отпадения которых остается временная пигментация.
Белый лишай (сухой лишай, эритемато-сквамозная стрептодермия)
Возникает чаще весной или осенью, развитию заболевания способствуют недостаточное обсушивание кожи после мытья и обветривание.
На коже лица, конечностей появляются округлые бледно-розовые очаги, размером до 2-3 см в диаметре, на поверхности которых выражено муковидное шелушение.
Белый лишай может сочетаться с заедами, интертригинозной стрептодермией.
Появляющиеся фликтены расположены на слегка покрасневшем фоне, после засыхания пузыря образуются зеленовато-желтые корки. После отпадения корок остается временная пигментация.
Пеленочный дерматит (папуло-эрозивная стрептодермия)
Заболевание характерно исключительно для детей грудного возраста и чаще встречается у детей с расстройствами процессов пищеварения (жидкий стул со щелочной реакцией обладает раздражающим действием), при рахите, при использованиии непромокаемого белья, мешающего испарению и создающего благоприятные условия для размножения микроорганизмов.
Поражается кожа ягодиц, задней и внутренней поверхности бедер, область промежности, мошонка. Появляются синюшно-красные, плотные бугорки до 0,6 см в диаметре, окруженные воспалительным венчиком. На поверхности бугорков образуются быстро вскрывающиеся пузыри, оставляющие после себя ранки и корочки.
Лечение пиодермии
Наиболее важным является рациональный уход за кожей как в очаге поражения, так и вне его. Необходимо ограничить мытье, купание. Кожу вокруг очага поражения следует обрабатывать дезинфицирующими растворами (1-2% спиртовой раствор салициловой кислоты, 0,1% водный раствор перманганата калия, 1-2% спиртовой раствор борной кислоты). При поражении волосистой части головы у новорожденных не рекомендуется использование спиртовых растворов из-за возможного активного всасывания через незакрывшиеся роднички. Также нежелательно применение спиртовых растворов при локализации патологического процесса в складках из-за возможного раздражающего действия спирта. Сам очаг поражения обрабатывается антисептическими растворами (1% спиртовой раствор хлорофиллипта, фукорцин, 1% раствор метиленового синего). Затем, в зависимости от остроты процесса, накладываются антибактериальные пасты (2% эритромициновая, линкомициновая), мази (гиоксизоновая, эритромициновая, линкомициновая). Однако довольно часто представляется затруднительным определить природу возбудителя (бактериальная, грибковая, смешанная). Исходя из этого, при пиодермиях наиболее оправданным является применение комплексного препарата "Тридерм" за счет его тройного действия: антибактериального, противовоспалительного и противогрибкового. Данное средство может быть использовано как при инфекциях бактериального или грибкового, так и смешанного/невыясненного происхождения. Известно, что при пиодермиях часто присоединяется грибковый компонент, что является показанием для назначения местных противогрибковых препаратов, например клотримазола, входящего в состав "Тридермa". В то же время, гентамицин, являющийся антибактериальным компонентом крема "Тридерм" и относящийся к антибиотикам широкого спектра действия, активен как в отношении грамположительной, так и в отношении грамотрицательной флоры. Кроме того, довольно часто пиодермии развиваются как осложнение атопического дерматита, усугубляя течение этого аллергодерматоза. В этом случае особенно важное значение приобретает противовоспалительный и противоаллергический компонент, входящий в состав "Тридерма".
Системная терапия
Показаниями к антибиотикотерапии являются:
v большая распространенность процесса;
v нарушение общего состояния (общая слабость, лихорадка);
v вяло протекающий процесс
Наиболее эффективными и с наименьшим числом побочных реакций являются антибиотики из группы макролидов, линкомицин, а также цефалоспорины I-II поколения и другие антибиотики, устойчивые к b-лактамазам и обладающие широким спектром действия. Антибактериальные средства назначают через рот, в ряде случаев - внутримышечно. Режим дозирования индивидуальный в зависимости от тяжести течения и распространенности процесса. Помимо антибактериальной терапии, при длительно протекающих пиодермиях назначают средства специфической иммунотерапии: стафилококковый анатоксин, стафилококковый антифагин, y-глобулин. В восстановительном периоде используется комплекс витаминов А, С, группы В, поливитамины.
2). Чесотка. Заразное заболевание, вызываемое чесоточным клещом, который различим глазом в виде беловатой, величиной с маковое зерно, точки. Может жить и размножаться только на коже человека. Подсчитано, что без лечения только за три месяца способно родиться шесть поколений клещей в количестве 150 000 000 особей.
Оплодотворенная самка пробуравливает в верхних слоях эпидермиса чесоточный ход -- галерею, где откладывает яйца, из которых вылупляются личинки, те выходят на поверхность и вместе с самцами, которые живут на коже, своими укусами порождают зуд и расчесы. Инкубационный период чесотки равен 7-10 дням. Заражение происходит, как правило, при непосредственном тесном контакте больного со здоровыми или, что встречается реже, через различные предметы -- общее постельное (наволочки, простыни, одеяло) и носильное белье, верхнюю одежду, перчатки.
Симптомы и течение. Для чесотки характерны зуд, особенно усиливающийся ночью, парные узелково-пузырьковые высыпания с локализацией в определенных излюбленных местах. Внешне чесоточные ходы представляют собой едва возвышенные над уровнем кожи тонкие, как ниточка, полоски, идущие прямолинейно, или зигзагообразно. Нередко конец хода заканчивается прозрачным пузырьком, сквозь который видно белую точку -- тело клеща.
На месте укусов возникают мелкие, величиной с просяное зернышко и несколько больше узелки, которые из-за расчесов покрываются кровянистыми корочками.
Постоянные повреждения кожи нередко осложняются различными видами гнойничковой инфекции и развитием экземного процесса.
Излюбленная локализация чесоточной сыпи: кисти, особенно межпальцевые складки и боковые поверхности пальцев, сгибательные складки предплечий и плеч, район сосков, особенно у женщин, ягодицы, кожа полового члена у мужчин, бедра, подколенные впадины, у маленьких детей -- подошвы, а также лицо и даже волосистая часть головы.
Лечение. Самопроизвольно чесотка никогда не проходит и может протекать многие месяцы и годы, временами обостряясь. Чтобы излечить больного чесоткой, достаточно уничтожить клеща и его яйца, что легко достигается применением местных средств; никакого общего лечения здесь не требуется.
Препараты можно разделить на 4 группы:
1. Синтетические производные бальзамических средств (бензил-бензоат);
2. Сера или ее производные: 10-33 % серные мази, мазь Вилькинсона;
3. Инсектицидные противопаразитарные средства -- мыло К, 510 % мази пиретры (долматской ромашки), жидкости типа флицида, лизола, креолина;
4. "Народные" методы и средства -- бензин, керосин, автоловое масло, мазут, сырая нефть, зольный щелок.
Перед применением средств больному следует вымыться для механического удаления с поверхности кожи клещей и микробной флоры, и втирать указанные препараты в весь кожный покров (за исключением головы), особенно энергично в места типичной локализации. В некоторых случаях (осложненных пиодермией и экзематозными дерматитами втирание заменяют смазыванием пораженных участков указанными противопаразитпыми препаратами.
Наиболее часто применяется эмульсия бензилбензоата: 20 % для взрослых и 10 % для маленьких детей. Лечение проводится по следующей схеме: в первый день эмульсию ватным тампончиком последовательно втирают во все очаги поражения дважды по 10 минут с 10-минутным перерывом. После этого больной надевает обеззараженную одежду и меняет постельное белье. На второй день втирания повторяют. Через 3 дня после этого -- мытье под душем и снова смена белья.
Способ Демьяновича. Делают два раствора: №1 – 60 % гипосульфата натрия и №2 -- 6 % раствор соляной кислоты. Лечение проводится в теплой комнате. Раствор №1 наливают в посуду в количестве 100 мл. Больной раздевается донага, раствор втирается в кожу кистью рук в такой последовательности: в левое плечо и левую руку; в правое плечо в правую руку; в туловище; в левую ногу; в правую ногу. Втирают по 2 минуты энергичными движениями и особенно тщательно в те места, где имеются чесоточные высыпания. Затем в течение нескольких минут больной отдыхает. За это время раствор довольно быстро высыхает, кожа, покрываясь мельчайшими кристалликами гипосульфата натрия, становится белой, как бы припудренной, После этого тем же раствором и в той же последовательности проводится второе втирание, также по 2 минуты в каждую область. Кристаллики соли, разрушая покрышки чесоточных ходов облегчают поступление препарата прямо в ходы.
После высыхания приступают к обработке кожи соляной кислотой. Этот раствор нужно брать прямо из бутылочки, наливая его, по мере надобности на ладони. Втирание производится в той же последовательности, но длится оно лишь по одной минуте. После подсыхания кожи повторяют еще 2 раза.
Потом больной надевает чистое белье и не смывает оставшихся медикаментов в течение 3 дней, а затем моется. В результате взаимодействия раствора гипосульфата натрия и соляной кислоты выделяется сернистый газ и сера, которые убивают чесоточного клеща, их яйца и личинки. У детей больных чесоткой обработку по способу проф. Демьяновича проводят обычно родители. Если первый курс не дал полного выздоровления, то через 2-5 дней лечение нужно повторить. В исключительно редких случаях требуется провести 2-й курс.
Серная мазь (33 %) втирается во все тело, кроме головы, 1 раз на ночь в течение 4-5 дней. Затем 1-2 дня втираний не делают, больной все это время остается в том же белье, которое пропитывается мазью. Далее моется и надевает все чистое. У лиц с повышенной чувствительностью нередко развиваются дерматиты, поэтому втирание серной мази в участки с тонкой и нежной кожей следует производить с особой осторожностью, а у детей применять мази 10-20 % концентрации. Предложено и одноразовое втирание серной мази. Больной при этом вначале увлажняет тело мыльной водой и втирает в пораженные места досуха серную мазь в течение 2 часов, после чего кожа припудривается тальком или крахмалом. Мазь не смывается в течение 3 дней, затем больной моется и меняет белье.
Хорошие терапевтические результаты можно получить от применения старого народного средства -- простой древесной золы, которая содержит достаточное для уничтожения чесоточного клеща количество сернистых соединений. Из золы готовят либо мазь (30 частей золы и 70 частей любого жира), которую применяют аналогично серной мази, либо берут стакан золы и два стакана воды и кипятят 20 минут. После кипячения жидкость процеживают через марлевый или матерчатый мешочек. Оставшийся в мешочке осадок смачивают в полученном жидком щелоке и ежедневно на ночь в течение недели втирают его по 1/2 часа в кожу.
Керосином пополам с любым растительным маслом, в течение 2-3 дней, один раз на ночь, смазывают все тело и опрыскивают белье, чулки, варежки; утром обмывают тело и меняют белье; обычно для излечения достаточно 2-3 раза смазать. Недостаток способа -- возможность дерматита, особенно у детей.
Тотчас же после окончания лечения все белье больного, как носильное, так и постельное, необходимо тщательно" выстирать и прокипятить; верхнее платье и одежду следует обеззаразить от клеща в дезинфекционной камере или путем проглаживания горячим утюгом, особенно с внутренней стороны, или проветрить на воздухе в течение 5-7 дней. Также поступают с матрацем, одеялом и др. вещами больного. Исключительно важное значение имеет одновременное лечение всех заболевших -- в одной семье, школе, общежитии и пр.
Следует знать, что клещи, которые вызывают чесотку, у животных (собак, кошек, лошадей и др.) могут также попасть к человеку, но не находят здесь подходящих условий для своего существования и довольно быстро гибнут, вызывая лишь краткосрочный зуд и сыпь, которые без повторного заражения проходят даже без лечения.
3). Педикулез – это заболевание, вызываемое паразитированием на теле человека кровососущих насекомых – вшей. Вши водятся в волосах (головная вошь), нательном белье и одежде (платяная вошь), а также лобковой области или других волосистых частях тела (лобковая вошь). Лобковая вошь в большинстве случаев передается половым путем.
Самка вши каждый день откладывает от 5 до 15 яиц (гнид), крепко приклеенных к волосам и белью, а сама прикрепляется хоботком к устьям волосяных фолликулов. Педикулез выражается в кожном зуде в местах укусов вшей, серовато-голубыми пятнами диаметром до 1 см, являющимися результатом кровоизлияний при сосании или отложения секрета слюнных желёз вшей. Также это может проявляться присутствием гнид в волосах и расчесов чешущихся мест, последствиями попадания инфекции в которые могут являться гнойничковые заболевания.
Лобковый педикулез – это паразитирование на коже человека лобковой вши – площицы (Phthirus pubis), являющейся возбудителем заболевания. Достаточно часто болезнь встречается у лиц, ведущих беспорядочную половую жизнь. Без малого треть заболевших имеют и другие венерические заболевания (гонорея, хламидиоз, микоплазмоз, трихомоноз). Заражение зачастую случается при половом контакте, но возможно и в бане, а также через постельные принадлежности.
Процесс происходит в основном в генитальной зоне (лобок, мошонка, промежность), волосах вокруг анального отверстия, однако могут вовлекаться бедра и туловище, особенно у людей с чрезмерным оволосением, а также усы и борода. Так происходит потому, что в этих областях располагается большое количество апокриновых желез, на которые специфически ориентировано обоняние лобковых вшей.
Во многих случаях при заболевании лобковыми вшами человек болеет одновременно контагиозным моллюском в генитальной области. Лобковый педикулез встречается главным образом у женщин 15-19 лет, а после 20 лет заболеваемость среди женщин и мужчин примерно одинакова.
Инкубационный процесс лобкового педикулеза составляет 30 дней. Диагностика вшивости не является сложной для специалиста и основана на специфических жалобах пациента и обнаружении живых площиц и их гнид невооружённым глазом или через лупу.
Профилактика заболевания педикулезом в основном сводится к раннему выявлению и лечению больных, а также обязательном обследовании и лечении всех их половых партнёров, включающее обследование на другие венерические заболевания. Чтобы не допустить рецидивов лобкового педикулеза, требуется тщательная дезинфекция нательного и постельного белья, мягкого инвентаря, соблюдение правил личной и общественной гигиены.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]• В мире регистрируется 3 млн случаев чесотки в год. В некоторых тропических странах заболевание является эндемическим.
• Чесотка обычно встречается у детей, бездомных людей и лиц с иммунодефицитным состоянием.
• Заболевание чаще всего регистрируется в социальных учреждениях.
• У людей чесотку вызывает клещ Sarcoptes scabiei, облигатный паразит человека.
- Зрелая особь паразита проводит весь свой жизненный цикл (около 30 дней) в эпидермисе. После спаривания самец погибает, а самка прорывает ходы в поверхностных слоях кожи, выделяя экскременты и откладывая яйца.
- Клещи продвигаются по поверхностным слоям кожи, выделяя протеазы, разлагающие роговой слой.
- У инфицированных лиц обычно насчитывается ме нее 100 особей паразитов. Однако при иммунодефиците количество клещей может достигать 1 млн. Иммунодефицит предрасполагает к заболеванию крустозной чесоткой, называемой также норвежской.
• Передача инфекции обычно происходит при прямом контакте с кожей зараженного человека.
• Вне эпидермиса клещи могут существовать в течение 3 дней, чем иногда обусловливается передача инфекции через постельное белье и одежду.
• Инкубационный период при первичной инфестации составляет в среднем 3—4 недели. У сенсибилизированных лиц симптомы заболевания могут проявиться уже через несколько часов после заражения.
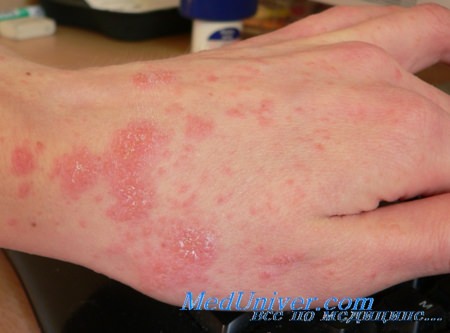
• Основным клиническим признаком этого заболевания является зуд.
• К кожным симптомам относятся папулы, узлы, чесоточные ходы и, редко, везикуло-пустулы.
• Грудные дети и дети младшего возраста могут проявлять раздражительность и плохо есть.
• Сильное подозрение па чесотку должны вызывать пустулы/узлы, локализованные вокруг подмышечной области, области пупка, а также на половом члене и мошонке.
• Классическая локализация чесотки включает следующие участки тела: межпальцевые промежутки, запястья, лодыжки, область талии, паховую и подмышечные области, ладони и подошвы.
- Может отмечаться поражение наружных половых органов.
- У детей в некоторых случаях поражается кожа головы.
• Для выявления чесотки можно также использовать видеодерматоскопию. Видеодерматоскопия позволяет получить увеличенное изображение кожи при прямом освещении с увеличением в 100-600 раз, что позволяет четко визуализировать клещей и яйца. Эта неинвазивная методика не причиняет боли.
Биопсия необходима только в редких случаях, когда наблюдаются признаки других заболеваний.
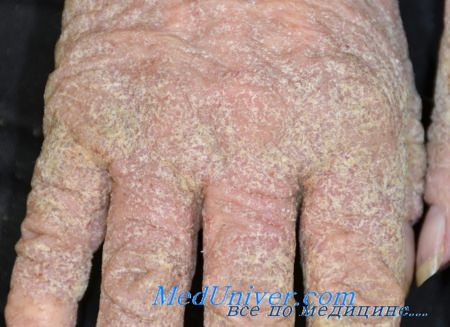
• Атопический дерматит. Ведущим симптомом как при атопическом дерматите, так и при чесотке является зуд. Локализация пораженных участков помогает различить эти заболевания. При чесотке отмечаются чесоточные ходы, в анамнезе - больные члены семьи. Атопический дерматит у детей часто ограничен сги бательными и разгибатсльными поверхностями конечностей. У взрослых основным местом поражения являются кисти рук.
• Контактный дерматит. Для этого заболевания характерны папулы и везикулы на фоне ярко-красной кожи, что при чесотке бывает редко. Хронический контактный дерматит часто приводит к шелушению и лихенификации, но не вызывает такой зуд, как чесотка.
• Себорейпый дерматит проявляется папулосквамозными высыпаниями с чешуйками и корками, локализация которых ограничена участками кожи, богатыми кожным салом. К ним относится волосистая часть головы, лицо, область за ушами и интертригинозные участки. Зуд обычно слабый или отсутствует.
• Небуллезное импетиго. Ведущим признаком этого заболевания являются корки медового цвета. Поскольку чесоточные ходы могут вторично инфицироваться, оба диагноза могут существовать одновременно.
• Укусы членистоногих насекомых. Следы от укусов часто бывают точечными, что позволяет дифференцировать их от чесотки.
• Акропустулез детей грудного возраста. Везикуло-пустулезные рецидивирующие высыпания ограничены областью кистей, запястий, стоп и лодыжек. У детей старше двух лет заболевание встречается редко.
• Лечение включает применение противоскабиозного и противозудного препаратов'.
• Крем перметрина 5% (Elimite, Acticin) по данным Кокрановского систематизированного обзора - наиболее эффективный способ лечения. Крем наносится от шеи вниз (включая голову, если она поражена) и смывается через 8-14 часов. Обычно препарат применяется на ночь. Эффективность лечения возрастает при повторном применении препарата через 1-2 недели. К сожалению, устойчивость клещей к перметрину растет.
• Ивермектин - системный препарат для лечения стойкой или крустозной чесотки. Исследования показали его эффективность и безопасность. В большинстве случаев применялась однократная доза ивермектина 200 мкг/кг. Некоторые специалисты рекомендуют повторно применить эту дозу через одну неделю. Обратите внимание, что Федеральное агентство контроля лекарств не разрешает применять этот препарат детям с весом менее 15 кг.
• Для облегчения зуда применяются дифенгидрамин, гидроксизин и слабые стероидные кремы. Важно отметить, что зуд может сохраняться в течение 1-2 недель после успешного завершения лечения, поскольку мертвые клещи и их яйца продолжают сохранять антигенные свойства, вызывающие стойкое воспаление.
• Стандартным компонентом любой терапии является обеззараживание окружающей среды.
- Одежду, постельное белье и полотенца следует подвергнуть машинной стирке в горячей воде.
- Одежду и другие предметы, например, чучела животных, которые нельзя стирать, необходимо обработать средствами химчистки и выдержать в пластиковых мешках в течение недели.
• Все члены семьи и другие лица, проживающие в зараженном доме, должны подвергнуться лечению. Неполное излечение прраженных лиц обычно приводит к рецидивам заболевания в семье.
• К другим, менее эффективным средствам относится бензилбензоат, кротамитон, линдан и синергизированные натуральные перметрины.
• При признаках бактериальной суперинфекции необходимы антибиотики.
Рекомендации больным с чесоткой:
• Пациенту следует избегать прямого контакта с другими лицами, например, спать с ними в одной постели до тех пор, пока не завершится первый курс лечения.
• Пациенты могут вернуться в школу и на работу через 24 часа после первого курса лечения.
• Пациента необходимо предупредить о том, что зуд может сохраняться после успешного лечения в течение 1-2 недель, но если симптомы наблюдаются к концу третьей недели, следует обратиться к врачу.
• Наблюдение показано в тех случаях, когда симптомы не разрешаются.
• У лиц с крустозной чесоткой желательно оценить иммунологический статус.
Клинический пример чесотки. Нa прием к врачу привели двухлетнего мальчика с сильным зудом и корками на руках. Зудящая сыпь наблюдалась также на всем теле маленького пациента. Заболевание возникло у ребенка в двухмесячном возрасте, в связи с чем его многократно лечили от чесотки. У других взрослых и детей в доме также отмечаются зуд и высыпания. Предыдущие попытки лечения сводились к применению местных препаратов. Были по лучены соскобы кожи, в которых обнаружены клещи и их экскременты. Ребенку и всем членам семьи одновременно назначили ивермектип, и норвежская чесотка разрешилась как у детей, так и у взрослых. Мальчику была назначена повторная доза ивермектина для профилактики рецидива.
[youtube.player]Дифференциальная диагностика проводится с зерновой чесоткой, чесоткой животного происхождения, вшивостью, почесухой, цементной чесоткой, пиодермией, экземой, аллергическим дерматитом.
Псевдочесотка. Этот зудящий дерматоз отличается от человеческой чесотки. Вызывают заболевание чесоточные клещи собак, свиней, лошадей и других животных.
Инкубационный период очень короткий - несколько часов. Клещи только наносят укусы и вызывают сильный зуд, но не проникают в эпидермис и не образуют ходов. Высыпания локализуются на открытых участках тела. Папулы более крупные, чем при обычной чесотке. Присутствуют также волдыри и везикулы. Резко выражен воспалительный компонент. От человека к человеку не передается и при устранении источника заражения наступает самоизлечение.
Аллергический дерматит. При аллергическом дерматите на коже в местах контакта с сенсибилизатором возникают эритема, отечность, пустулезные и микровезикулярные элементы, иногда корки, чешуйки. Субъективно больные ощущают зуд, который в отличии от чесотки ощущается в течении всего дня и быстро разрешается при прекращении действия сенсибилизатора. Локализация связана с местом действия сенсибилизатора.
Окончательный диагноз. Учитывая обоснование предварительно диагноза, результаты проведенных обследований: при микроскопическом исследовании соскоба кожи и серозной жидкости везикул был обнаружен чесоточный зудень. При проведении йодной пробы были выявлены многочисленные чесоточные ходы, можно поставить окончательный диагноз: чесотка (scabies).
Лечение. Используют 10-20% серную мазь, 10-20% бензилбензоат.
Лечение препаратами серы.
Для лечения чесотки применяется 10-20% сера. Она дает выраженный кератолитический эффект, улучшает доступ к возбудителю и акарицидное действие. Применяется 20% серная мазь. Перед началом лечения больной моется теплой водой с мылом. Мазь втирают ежедневно в течение 5-7 дней. В области нежной кожи втирают осторожно. На 6-8 дней больной моется, меняет белье. Недостатки: длительность применения, неприятный запах, дерматиты, которые возникают у 30-40% больных на 3-4 день, загрязнение белья.
Rp: Ung. Sulfurati 20% - 100,0
D.S. Наносить на пораженные участки кожи на ночь.
В основе - акарицидное действие серы и сероводорода, которые выделяются при взаимодействии тиосульфида натрия и соляной кислоты. Сначала 10-15 секунд втирают 60% раствор тиосульфата - на это раствор 1, затем 5 секунд перерыв, затем раствор 2-6% водный раствор соляной кислоты с течение 20 секунд. Начинают втирание с кистей, затем - верхние конечности, грудь, живот, спина, ягодицы, половые органы, нижние конечности. Втирание повторить 2-3 раза. Затем больной меняет белье, через 3 дня моется и меняет белье. Растворы повторно втирают в кисти после каждого их мытья. При недостаточной эффективности курс лечения повторяют.
Rp.: Sol. Natrii thiosulfatis 60% - 200,0
D.S Для наружного применения по методу Демьяновича, раствор №1
Rp.: Sol. Acidi hydrochloridi 6% - 200,0
D.S Для наружного применения по методу Демьяновича, раствор №2
Лечение бензил-бензоатной мазью.
Для лечения чесотки применяется 10-20% бензил-бензоатная мазь. Оказывает токсическое действие на личинки и взрослые особи чесоточных клещей. В 1-й и 4-й дни лечения втирают на ночь дважды с интервалом в 10 минут в вымытую с мылом кожу (за исключением лица и волосистой части головы). Сначала втирают в левую и правую руки, потом в туловище, затем в левую и правую ноги, подошвы и пальцы ног. По окончании втирания больной надевает чистое белье и обеззараженную верхнюю одежду. Должны быть сменены также постельные принадлежности. На 5-1 день назначают мытье со сменой нательного белья.
Rp.: Ung. Benzylii benzoatis 20% - 100,0
D.S. Наносить на пораженные участки кожи согласно схеме лечения.
Для предупреждения лекарственного дерматита и фиксации зуда по механизму условного рефлекса, рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
Rp.: Sol. Calcii gluconas 10% - 5ml
D.t.d. №10 in ampullis
S. По 5 мл в/м 1 раз в день.
Rp.: Suprastini 0,025
D.t.d. №20 in tabulettis
S. Принимать по 1 таблетке 3 раза в день во время еды.
[youtube.player]Читайте также:


