Когда можно делать прививку от кори после акдс
Корь является серьезным инфекционным заболеванием, предотвратить которое можно при грамотной и своевременной профилактике. Прививка от кори признана единственным вариантом, гарантирующим полноценную защиту от грозной болезни. Согласно официальной статистике, процент заболевших лиц (детей и взрослых) после вакцинации снижается на 85%.
Стоит ли делать прививку против кори
Вирус кори передается воздушно-капельным путем и имеет высокую степень распространения. Поскольку инкубационный период составляет две недели, больной человек заражает многих окружающих, прежде чем симптомы становятся очевидными. Несмотря на расхожее мнение, что перенесенная в раннем детстве корь не представляет опасности, медицинские данные по смертности не утешительны. По данным ВОЗ, даже при современной терапии фиксируются 5-10% смертельных исходов болезни. Поэтому использование вакцины просто необходимо!
Первичные проявления легко спутать с простудным заболеванием. Повышается температура, катаральные проявления, признаки общей интоксикации организма. Затем выступают пятна на слизистой во рту и к третьим суткам возникает характерная сыпь.
Даже если произошло заражение, прививка от кори значительно облегчит течение болезни и предотвратит серьезные осложнения.
Нарушения функций ЦНС, дыхательной или пищеварительной системы могут стать хроническими от перенесенного поражения или привести к глубокой инвалидности.
Повсеместная вакцинация предотвращает распространение инфекции, снижает уровень смертности и инвалидности. У большинства людей реакция на вакцину против кори незначительна, осложнения не возникают.
Препараты для иммунизации
Инфекционисты рекомендуют делать прививку следующими препаратами:
Правила подготовки ребенка к прививке
Особой подготовки ребенка не требуется, но обязательным условием допуска является состояние здоровья и самочувствие накануне вакцинации. Педиатр проводит осмотр и дает медицинское заключение о том, что пациент полностью здоров. Справка предъявляется родителями в прививочный кабинет. Если у ребенка присутствуют в анамнезе хронические заболевания, то за две недели рекомендуется пройти профилактический курс терапии.
При достаточно слабом иммунитете, ребенку прописываются антигистаминные средства для предотвращения возможных аллергических реакций.
За три дня до введения вакцины не следует включать в рацион новые продукты, изменять режим или посещать публичные места. Поскольку предстоит значительный стресс для иммунитета, родителям рекомендуется предостеречь ребенка от переохлаждения или от прямых солнечных лучей.
Проведение профилактических прививок
При грамотном выполнении программы и использовании качественного прививочного материала иммунитет к кори гарантированно вырабатывается на 20 лет. Родители должны быть знакомы с медицинским регламентом прививок от кори, особенностями самочувствия после вакцинации и другими важными моментами. В настоящее время все прививочные мероприятия производятся с письменного согласия родителей.
Отказ также фиксируется в амбулаторной карте, но родители должны понимать значение возникающих рисков.
По существующему регламенту, первая прививка от кори ставится детям в возрасте 1 года. Второй раз ребенок прививается в 6 лет перед поступлением в школу, третий раз подростку ставят вакцину в 15-17 лет. Как правило, у подавляющего большинства детей антитела вырабатываются от первой процедуры. Иногда требуются экстренные меры, если ребенок контактировал с заболевшим человеком. Положительный эффект может быть достигнут в первые три дня после возможного заражения.
По существующим нормативам, предельным возрастом вакцинации является 35 лет, но на практике бывают исключения. Если человек не может подтвердить проведенную в детстве иммунизацию против кори, то процедуру можно выполнить в любое время. При планировании поездки в опасный эпидемиологически район, прививаться следует за месяц до отъезда.

Прививка от кори должна выполняться с учетом сроков других вакцинаций. Если речь идет о живом ослабленном штамме, то вслед предыдущей процедуры должен пройти месяц. Инактивированные препараты могут вводиться в любой удобный момент без учета другого медикаментозного воздействия.
Прививка от кори осуществляется внутримышечно, вслед за осмотром пациента и грамотного выбора места инъекции. В стандартном случае, детям в год делается вакцинация в бедро, шестилетним — в плечо. Препарат должен вводиться глубоко в мышцу, причем педиатры не рекомендуют вводить вакцину в ягодицу. Если получилась подкожная инъекция, то вещество будет впитываться замедленно, эффект от введения выбранной вакцины окажется ниже требуемого. Взрослым пациентам и подросткам прививка ставится в плечо или под лопатку.
Обязательно следует обратить внимание на то, чтобы при вакцине раствор не попал на кожу. В результате неверного введения образуется уплотнение и средство не попадает в кровь. Потребуется ревакцинация, поскольку полностью предназначение процедуры окажется не выполненным.
Самочувствие впоследствии выполненной процедуры зависит от индивидуальных особенностей организма. Если ухудшение состояния наступает на 5-15 день вакцинации, то можно говорить об отсроченной реакции на введенный препарат. В месте введения может появиться уплотнение или болезненность при движении, но данные симптомы проходят за пару дней.

Что касается детей дошкольного возраста, то рекомендуется поберечь ребенка, снизить риск заражения ОРВИ, не водить ребенка в детский сад. Педиатры предостерегают от купанья детей, пока покраснение от вакцины не исчезнет. Все отклонения от нормального самочувствия естественны, особенно у ослабленных детей. В норме через 16 дней после прививки против кори не наблюдаются болезненные признаки. Если состояние ребенка вызывает опасение, то следует вызвать врача на дом.
Что считать нормой после вакцинации
Спустя время от попадания в организм штамма кори, начинается выработка антител к данному вирусу. Детский организм выставляет заслон инфекции и это выражается следующими реакциями:
- отечность и покраснение в месте введения;
- катаральные явления: кашель, покраснение горла, конъюнктивит;
- кожная сыпь, проходящая через 1 день;
- проблемы с аппетитом и общее недомогание, сонливость;
- повышенная температура, снимаемая жаропонижающими лекарствами.
Следует понимать, что недомогание от инъекции достаточно быстро проходит, это не патология, а защитная реакция.
Осложнения после прививки
Существенное нарушение самочувствия при прививке от кори фиксируются достаточно редко. Отклонения вызываются индивидуальной непереносимостью выбранного препарата или общим ослаблением иммунитета. Отрицательные реакции могут быть спровоцированы неверной техникой постановки укола или низким качеством вакцины. К стойким нарушениям здоровья относятся:
- судорожная фебрильная реакция;
- токсическая реакция — 6–11 дня прививания;
- поствакцинальный энцефалит;
- бактериальные осложнения, расстройства ЖКТ;
- аллергические реакции различной тяжести;
- пневмония, снижение уровня тромбоцитов.
Аллергии на прививку от кори связаны с вхождением в состав средства антибиотиков и фрагментов белка. Боли в животе сигнализируют об обострении хронических поражений ЖКТ. Следует учесть, что прививочный энцефалит считается крайне редким осложнением, при заболевании непривитых пациентов риск мозговых осложнений выше в разы.

Судороги сами по себе не являются признаком непереносимости защиты против кори. Это адекватная реакция организма на высокую температуру, которую необходимо контролировать и снижать при высоких цифрах.
Противопоказания для иммунизации
В регламентированных правилами случаях делать прививку не рекомендуется. Иногда отвод от профилактического мероприятия делается медиками на определенный период. В других ситуациях против кори нельзя прививаться никогда или до особого распоряжения инфекциониста.
При наличии проблем со здоровьем и повышенной температуры, после излечения и восстановления иммунитета потребуется пропустить один месяц. Причины временного переноса прививки от кори:
- острая инфекция различной природы;
- рецидив хронических патологий;
- беременность и период лактации;
- туберкулез легких;
- введение иммуноглобулинов, препаратов крови.
При противопоказаниях прививки могут повредить, осложнить течение основного заболевания и вызвать тяжелую реакцию.
Причины постоянного отвода от вакцинации:
- непереносимость антибиотиков (аминогликозидов);
- злокачественные опухоли;
- отрицательные реакции на предшествующие инъекции;
- аллергия на яичный белок;
- тяжелая форма приобретенного иммунодефицита.
Активная иммунизация человека от кори доказано является надежным и единственным способом профилактики серьезного заболевания. Инфекционное поражение представляет собой смертельную опасность, а лекарства от кори в медицине не существует. Родителям рекомендуется тщательно соблюдать время прививок, чтобы малыш рос здоровым и был надежно защищен.
На тот случай, если во время лечения вакцина вызовет у вас повышение температуры или другие осложнения, то незамедлительно обратитесь к врачу, что бы не усугублять последствия, вызванные сыпью. В том числе от краснухи, коревой инфукции и паротита.
[youtube.player]Ситуация аховая, есть зафиксированные смерти и 735 людей заболевший УПРАВЛЯЕМОЙ инфекцией.
Когда проводится вакцинация от кори и кому ?
Плановая вакцинация против кори (одновременно с вакцинацией против краснухи и паротита) проводится дважды:
- в возрасте 12 мес. (когда у младенцев обычно исчезают материнские антитела, переданные им через плаценту)
- в 6 лет (перед поступлением в школу).
Также проводится плановая вакцинация против кори детям в возрасте 15-17 лет включительно и взрослым, не привитым ранее, не имеющим сведений о прививках против кори и не болевшим корью ранее.
Она проводится в соответствии с инструкциями по применению вакцин двукратно с интервалом не менее 1-го месяца между прививками.
Лица, привитые ранее однократно, получают еще одну дозу однократно с интервалом не 1 –го мес. между прививками .
По эпидемическим показаниям вакцинируются контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори, однократно привитые без ограничения возраста.
Можно ли делать прививку против кори одновременно с другими прививками?
Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках национального календаря профилактических прививок, в один день разными шприцами в разные участки тела .
Вакцинация против кори может быть проведена одновременно (в один день) с другими календарными и внекалендарными вакцинами (как живыми, так и инактивированными), кроме БЦЖ.
Какие вакцины против кори применяются в нашей стране?
В Украине на сегодняшний день применяется вакцина зарубежного производства Приорикс( Бельгия ) - комбинированная трехкомпонентная вакцина против кори-паротита-краснухи.
Можно ли вводить одновременно с вакциной против ветряной оспы?
Если вакцина против кори (краснухи, паротита) не была введена одновременно с другими прививками, то через какое время можно вводить другие вакцины?
Интервал введения других вакцин после прививки против кори (краснухи, паротита) зависит от рекомендаций, данных в инструкции к конкретной введенной вакцине против кори (краснухи, паротита). В инструкциях к одним вакцинам написано, что любые другие прививки можно вводить не ранее чем через 1 мес. В инструкциях к другим вакцинам против кори таких рекомендаций нет.
Таким образом, так как вакцина против кори (краснухи, паротита) является живой ослабленной вакциной, то, по международным рекомендациям, другие живые вакцины должны вводиться не ранее 4 недель после неё, а инактивированные вакцины – с любым интервалом.
Проведение туберкулинодиагностики (реакция Манту) и вакцинация против кори (краснухи, паротита) – каковы интервалы?
Туберкулинодиагностика (реакция Манту) не является прививкой, а представляет собой диагностический тест.
Если проба Манту проводится до планируемой прививки, то все профилактические прививки можно производить непосредственно после оценки результатов пробы Манту
В случаях, если пробу Манту производят не до, а после проведения различных профилактических прививок, туберкулинодиагностика должна осуществляться не ранее, чем через 1 мес. после прививки.
В некоторых инструкциях к конкретным вакцинам против кори (краснухи, паротита) указано, что проба Манту должна проводиться через 4-6 недель после введения этой вакцины.
Какие существуют противопоказания (временные или постоянные) к вакцинации против кори (краснухи, паротита)?
Временными противопоказаниями являются:
- острые инфекционные и неинфекционные заболевания или обострение хронических заболеваний (вакцинация откладывается до выздоровления или ремиссии), если заболевание протекает с лихорадкой - прививку лучше отложить до нормализации температуры тела. Но симптомы ОРВИ (кашель, насморк и т.д.) - не есть противопоказанием к вакцинации) .
- беременность (рекомендовано также избегать беременности в течении 3-х месяцев после вакцинации) .
Постоянными противопоказаниями являются:
- тяжелые аллергические реакции на антибиотик неомицин, но контактный дерматит на этот препарат в прошлом не есть противопоказанием к вакцинации .
- первичный иммунодефицит, но пациентам с бессимптомным течением ВИЧ введение вакцины не противопоказано.
Аллергия на белок куриного яйца и вакцина КПК .
Вакцины против кори не содержат никаких яиц, они произведены на культуре клеток куриных или перепелиных эмбрионов и в дальнейшем качественно очищены. Никакой очисткой невозможно полностью удалить следы этих белков, поэтому следовые, крайне микроскопические, количества этого белка могут присутствовать.
Приорикс, который мы используем в работе, это- вакцина против кори-паротита-краснухи производства компании ГлаксоСмитКляйн - коревой штамм выращен на клетках куриного эмбриона.
Просто пищевая аллергия на куриный или перепелиный белок не является противопоказанием к вакцинации. Не следует делать прививку лицам, имеющим тяжелые реакции на белок куриного или перепелиного яйца/ мясо (анафилактический шок, генерализованная крапивница, отек Квинке).
Для информации - ни Американская Академия Педиатрии (AAP, "Red Book"), ни Консультативный комитет по иммунизации США (ACIP) не рассматривают аллергию на яйца как противопоказание к вакцинам против кори-краснухи-паротита и рекомендуют плановую вакцинацию людей с аллергией на яйца без использования специальных протоколов подготовки или десенсибилизирующих процедур.
Я не помню, делалась ли мне прививка в детстве, как быть?
Если нет документальных сведений о ранее сделанных прививках против кори, необходимо провести вакцинацию, попросить медицинских работников сделать соответствующую запись в сертификате прививок, хранить этот сертификат у себя и предъявлять его медицинским работникам в случае возникновения вопросов.
Также можно сдать анализ крови на наличие антител, но он имеет большую погрешность в виде как ложноположительных, так и ложноотрицательных результатов.
Если прививки против кори ранее вводились, но записей не сохранилось, безопасно ли вводить дополнительные прививки?
Безопасно. Фактически произойдет та же ситуация, как если бы Вы проконтактировали с диким вирусом кори. Если после ранее введенных прививок имеется защитный иммунитет, то он просто инактивирует вакцинные вирусы, как бы он это сделал с диким вирусом. Если поствакцинальный иммунитета не было или он угас, то на введение вакцинных антигенов произойдет выработка защитного уровня.
Как и на введение любой вакцины, могут иногда развиваться местные или общие реакции.
Если человек предположительно перенес ранее корь, но документальных данных не сохранилось, безопасно ли делать прививку против кори?
Безопасно. Фактически произойдет та же ситуация, как если бы Вы проконтактировали с диким вирусом кори. Если после перенесенной кори имеется защитный иммунитет, то он просто инактивирует вакцинные вирусы, как бы он это сделал с диким вирусом. Если противокоревого иммунитета не было, то на введение вакцинных антигенов произойдет выработка защитного иммунитета.
Планирование беременности и вакцинации окружающих людей (детей, взрослых) .
Нет отрицательного влияния вакцинации окружающих любыми вакцинами на женщину, планирующую беременность. Наоборот, эти привитые люди не будут источниками инфекции для беременной женщины (и затем новорожденного ребенка), которая по какой-то причине не привита или ранее не болела, а новорожденный не привит в силу возраста.
Беременной сделали прививку против кори (кори-краснухи-паротита). Опасно ли это и нужно ли прерывать беременность?
Беременных против кори не должны прививать, беременность является временным противопоказанием. Но иногда бывает, что женщина не знает о том, что она беременна на момент прививки, такие случаи описаны в медицинской литературе. Публикации результатов наблюдения за такими женщинами показывают, что на плод эти прививки никак не влияли.
В развитых странах мира не существует официальных рекомендаций для врачей по прерыванию беременности из-за проведенных прививок. Те, кто дают рекомендации по прерыванию беременности именно из-за вакцинации беременной, – опасно заблуждаются.
Можно ли сделать прививку против кори (краснухи, паротита) женщине, кормящей грудью?
Лактация не является противопоказанием к вакцинации. Вакцинация кормящей матери на грудного младенца через молоко не влияет. При вакцинации кормящей грудью женщины против кори нужно использовать вакцины, в инструкции, по применению которых грудное вскармливание не является противопоказанием.
Приорикс разрешен, если потенциальная польза превышает риск.
Ребенку сделали прививку против кори (кори-краснухи-паротита), не опасен ли он для окружающих, в том числе для других детей, не имеющих прививки?
Вакцинный вирус не предается окружающим, заразиться корью, краснухой, паротитом от привитого невозможно.
А если у привитого против кори (краснухи, паротита) после прививки проявится реакция в виде сыпи и т.п., он так же будет не заразен?
Привитой человек при наличии или при отсутствии реакций на прививку против кори (краснухи, паротита) в любом случае не заразен для окружающих.
Если ребенку уже исполнился один год, а предыдущие прививки еще не завершены (например, не доделаны АКДС и т.п.) или вообще не начинались, можно ли сначала сделать прививку против кори (краснухи, паротита), а потом начать другие прививки? Некоторые врачи не делают прививку от кори, пока не введут все дозы АКДС.
Не существует никаких рекомендаций для врачей, что нельзя вводить вакцину против кори (краснухи, паротита) пока не сделаны предыдущие прививки. Если ребенок уже достиг возраста 1 года, то вводить вакцину против кори (особенно при эпидемическом неблагополучии) можно в любое ближайшее время, одновременно с любыми вакцинами (кроме БЦЖ) или отдельно. В данном случае порядок введения (сначала АКДС, потом вакцина от кори), указанный в календаре прививок, уже не соблюдается, так как ребенок достиг возраста, когда вакцину вводить можно.
Почему необходима вторая прививка против кори?
Примерно от 2% до 5% людей не вырабатывают защитного иммунитета против кори после одной прививки. Это происходит по различным причинам. Вторая прививка предоставляет шанс развить защитный иммунитет против кори тем людям, у которых не было иммунного ответа на первую прививку.
Можно ли принимать алкоголь после прививки?
Прием алкоголя и прививки никак не связаны.
Можно ли гулять и мыть ребенка после прививки?
Можно и гулять и мыть ребенка непосредственно после прививки, если он нормально себя чувствует. Запрет на прогулки и мытье – это заблуждение.
Почему по стандартной схеме первая прививка вводится в возрасте 1 года, а вторая – в возрасте 6 лет?
Первая прививка против кори (краснухи, паротита) вводится в возрасте 12 мес., так как к этому возрасту ребенок обычно теряет защитные материнские антитела, полученные во время беременности через плаценту. Иногда дети не получают защитных антител от матери во время беременности, так как мать сама их не имеет (не болела ранее или не привита).
Вторая прививка вводится в возрасте 6 лет, так как это время поступления в школу (или подготовки к школе), когда ребенок идет в школу (в новый коллектив).
Если есть 2 прививки, нужно ли проверять напряженность иммунного ответа, чтобы оценить – подействовали прививки или нет? Знакомая, которой были сделаны 2 прививки против кори, проверила в лаборатории иммунитет – защитного иммунитета лаборатория не обнаружила.
Специально проверять наличие поствакцинального иммунитета у дважды привитого не рекомендуется.
В то же время, международные рекомендации и рекомендации развитых стран вообще не рекомендуют сдавать анализы на антитела двукратно привитым против кори из-за вероятности ложноотрицательного ответа - непонятно как такой анализ интерпретировать. И нет рекомендаций повторно прививать тех достоверно двукратно привитых против кори, у которых выявлен отрицательный результат.
Как быть, если произошел контакт с больным корью?
Прививке против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
Детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее – иммуноглобулин) в соответствии с инструкцией по его применению.
Что такое противокоревой иммуноглобулин и у кого он применяется?
Противокоревой иммуноглобулин – медико-биологический препарат, получаемый из крови доноров, содержит готовые противокоревые антитела. Предназначен для экстренной профилактики контактных, которые по каким-то причинам ранее не привиты против кори (отказ, противопоказания или не достигли возраста проведения прививки).
Формирует так называемый пассивный иммунитет, который является недлительным. Антитела доноров выводятся из организма через несколько недель, никакой защиты после себя не оставляют.
Насколько я знаю, в Украине он сейчас недоступен.
Какие реакции можно ожидать на введение Приорикса?
На практике мы замечали следующие реакции: покраснение и уплотнение в месте инъекции, лихорадку до 39 градусов, мелкая сыпь по телу и увеличение заднешейных лимфоузлов.
[youtube.player]Можно делать прививку, если у ребенка сопли, — не всегда. Какие вакцины можно вводить при небольшом насморке, а какие лучше отложить, и оправданны ли страхи родителей перед этой процедурой?
Родители боятся не самой прививки, а осложнений после нее. Их опасения оправданны: вакцинация — это стресс для иммунитета. А когда есть какие-то недомогания, нагрузка увеличивается.
Перед вакцинацией ребенка обязательно осматривает педиатр. Только врач решит, можно ли делать прививку ребенку с насморком, или процедуру необходимо отложить.
Противопоказания к вакцинации делятся на истинные и ложные.
Истинных не так много:
- острые инфекционные заболевания;
- обострение хронических патологий;
- непереносимость компонентов препарата;
- тяжелая реакция на предыдущую прививку.
Ни один врач не возьмется делать прививку малышу с высокой температурой или зная о серьезной аллергии.
Все остальные случаи сугубо индивидуальны. Чтобы решить, совместимы ли сопли и прививка, необходимо выяснить причину насморка.
Насморк (или ринит) — воспаление слизистой оболочки носа. Возможные причины — вирусная или бактериальная инфекция, аллергия, гайморит и т. д.
Сам по себе насморк не значит, что необходимо переносить прививку. При предварительном обследовании врач выяснит, из-за чего он, назначит общий анализ крови или направит к узким специалистам.
Если показатели ОАК в норме, нет никаких других недомоганий, малыш бодр и весел, в большинстве случаев прививаться можно.
Какую прививку делать, а с какой подождать, зависит и от состояния малыша, и от самой прививки.
В каждом конкретном случае решение принимается индивидуально.
Вакцинация от гриппа — сезонное мероприятие, проходит с начала сентября по конец октября. Большинство современных прививок от гриппа инактивированные. Они легче переносятся организмом, реже вызывают побочные реакции, чем живые.
Но если малыш уже подхватил вирус, то подождите выздоровления, когда можно делать прививку после насморка, дав организму 3-4 недели на полное восстановление.
Вакцина от гепатита В обычно переносится малышами легко. Если насморк — единственное, что вызывает опасения, то прививку делать можно. Обратитесь к педиатру, для полной уверенности сдайте кровь. Гепатит — это серьезно, не лишайте своего малыша защиты от такой страшной болезни.
Прививка от коклюша, дифтерии и столбняка пугает родителей больше всего.
Опасения справедливы — вакцина комплексная, и противопоказаний у нее много. ОРВИ — одна из них. Если есть подозрения, что соплями дело не ограничится, малыш разболеется, перенесите прививку.
Это не значит, что на вопрос, можно ли делать прививку АКДС при насморке, ответ отрицательный во всех случаях. Выясните причину насморка, сделайте анализ крови. Возможно, дело не в вирусе, а в аллергии на шампунь, кота, конфеты и т. д. Надо устранить причину, при необходимости принять прописанные врачом антигистаминные препараты — и проблема решена.
Комплексная вакцина от кори, краснухи и эпидемического паротита (свинки) живая, а живые переносятся хуже инактивированных.
При малейших подозрениях отложите процедуру до полного выздоровления.
Манту и Диаскинтест — не прививки, а специальные пробы для выявления туберкулеза.
При небольшом насморке без кашля и температуры их делать можно.
Если есть температура или другие проявления вирусной инфекции, процедуру не проводят. Во-первых, введение контрольного препарата способно ухудшить состояние малыша, а во-вторых, реакция на тест выйдет необъективной.
Евгений Комаровский считает, что большинство отводов о прививок со стороны педиатров — не более чем перестраховка и нежелание брать на себя ответственность.
В каждом конкретном случае только врач-педиатр решает, является ли насморк противопоказанием для вакцинации или нет. Если есть опасения, что сопли — только одна из проблем, процедуру переносят, а для ребенка составляется индивидуальный график вакцинации.
[youtube.player]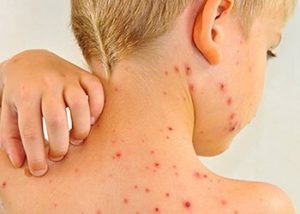
Самое лучшее лечение против инфекций — зачастую не мощная противовирусная терапия, а своевременная безопасная профилактика. Во многих случаях единственная правильная защита против кори — это прививка. Если за несколько последних лет удалось снизить заболеваемость корью более чем на 85% — то всеобщая иммунизация реально может уменьшить циркуляцию вируса в природе.
В каком возрасте делают прививку от кори? Спасает ли она от заболевания? Сколько раз проводят вакцинацию? Что нужно обязательно сделать до и после прививки и какая вакцина от кори лучше? Ответим ниже на эти вопросы.
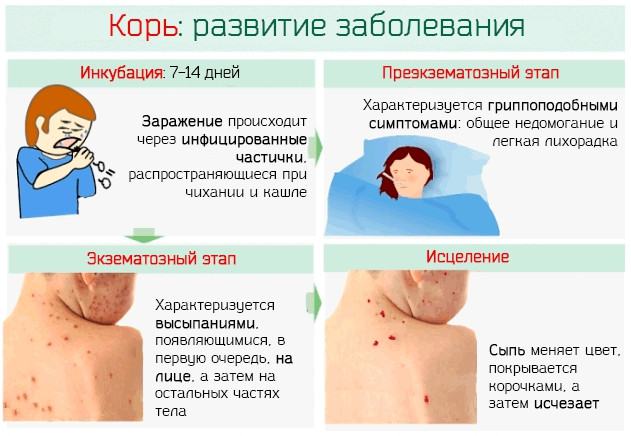
Что нужно знать о кори
Эта инфекция в наше время встречается редко и в этом заслуга только вакцинации от кори. Заболевание относится к разряду опасных и для этого есть много причин.

- С момента заражения корью у ребёнка наблюдается высокая температура, её максимум нередко достигает 40 °C, но бывает и выше.
- Кроме обычных симптомов простуды (сухой кашель, боль в горле, насморк, чихание) малыша беспокоят и специфические проявления: светобоязнь, осиплость голоса, сыпь по всему телу, отёк век.
- Ребёнок может заразить корью окружающих вплоть до четвёртого дня с момента появления первого высыпания.
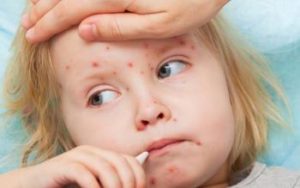
С первого дня развития инфекции происходит резкое снижение иммунитета, поэтому для этой болезни характерны различные бактериальные осложнения.- Если мама переболела корью, то новорождённый ребёнок будет под защитой иммунитета всего три месяца. По истечении этого времени малыш также подвержен развитию заболевания, как и окружающие.
- Тяжелее всего корь протекает у маленьких детей до 5 лет, одно из самых грозных осложнений — это смертельный случай.
- Согласно статистике, в 2011 году более сотни тысяч детей умерло от кори. Это дети, который не были привиты от инфекции.
Вопрос почему корь и в наши дни легко и быстро распространяется остаётся открытым. Ведь возбудитель крайне неустойчив во внешней среде и легко погибает при воздействии практически любых физических и химических факторов. Передаётся вирус воздушно-капельным путём во время кашля, чихания. Человек считается заразным весь инкубационный период, когда нельзя точно сказать, чем он заражён.
Можно ли заболеть корью после прививки? — да, такое может случиться, но протекает болезнь намного легче и отсутствуют тяжёлые проявления. Двукратная вакцинация обеспечивает защиту более чем у 90% детей. Поэтому вопрос нужно ли делать прививку не должен возникать у родителей, ведь только благодаря ей заболеваемость может снизиться.
График прививок от кори и пути введения вакцины
График прививок от кори зависит от того экстренная вакцинация проводится или плановая.
В случае плановой прививки впервые вакцина вводится в период с 12 по 15 месяцы жизни ребёнка. Следующий раз в норме, если отсутствуют противопоказания, ревакцинация против кори проводится в 6 лет.
Вакцина от кори совместима с большинством других, поэтому чаще всего ребёнка прививают сразу ещё от краснухи и эпидемического паротита.
Период ревакцинации практически всегда совпадает с пробой манту. Стоит ли этого опасаться, нужно ли отложить прививку? Нет необходимости отменять ни прививку от кори, ни пробу манту. Оптимальным считается проведение пробы манту до прививки от кори или спустя 6 недель после неё. В крайнем случае их делают одновременно, но только по экстренным показаниям.
Сколько раз делают прививку от кори? В плановом порядке её проводят двукратно, независимо от возраста и условий. Но существуют ситуации, когда приходится немного отклониться от календаря.
- Если среди близких людей кто-то заразился корью — прививку делают всем контактным лицам до 40 лет. В эту категорию входят дети с года, не болевшие корью или непривитые против неё (дети считаются непривитыми, если отсутствуют документально подтверждённые данные об этом).
- Если родился ребёнок от мамы, у которой отсутствуют антитела к вирусу кори — малыша прививают дополнительно в возрасте 8 месяцев, чтобы снизить вероятность заражения непредсказуемой инфекцией. Затем ребёнка вакцинируют в 14–15 месяцев и далее согласно календарю прививок.
Последний вариант чаще применяется в развивающихся странах с напряжённой эпидемической ситуацией по заболеваемости корью. С большой осторожностью допускается проведение прививки через шесть месяцев после рождения ребёнка в этих районах.
Куда делают прививку от кори? Одну прививочную дозу, которая составляет 0,5 мл, вводят ребёнку под лопатку или в наружную поверхность плеча на границе средней и нижней трети.
Сколько действует прививка от кори? — нет точного ответа на этот вопрос. Известны случаи, когда вакцинация защищала от кори 25 лет и больше. Иногда после двух положенных прививок ребёнок остаётся под защитой в течение 12 лет. Цель иммунизации защитить в первую очередь детей до пяти лет, так как в этом возрасте большая вероятность возникновения осложнений.
Документация при проведении прививки
В наше время нет прививок детям, которые проводились бы без разрешения родителей. Сейчас любая вакцинация должна быть оформлена документально. Прививки от кори не являются исключением.
Как оформляется прививка от кори, и можно ли от не отказаться? До вакцинации после осмотра врача родители подписывают согласие на эту медицинскую процедуру. В случае нежелания вакцинировать своё чадо — оформляется письменный отказ в двух экземплярах за подписью одного из родителей. Один вариант вклеивается в амбулаторную карточку, второй в участковый журнал по иммунизации населения.
Письменный отказ на одну и ту же прививку оформляется ежегодно.
Реакция на прививку от кори

реакция на прививку
Для иммунопрофилактики используют живую ослабленную вакцину. Это и пугает многих родителей, провоцируя слухи о плохой переносимости. На самом деле пользы от введения противовирусного препарата намного больше, чем последствий от его введения.
Легче подготовиться к вакцинации, когда знаешь какие могут быть последствия прививки от кори. Их разделяют на местные и общие реакции.
- Местные беспокоят не более двух дней и характеризуются возникновением отёка тканей и покраснения в месте введения вакцины.
- К общим реакциям относится гиперемия или покраснение зева, насморк, редкий лёгкий кашель и развитие конъюнктивита или воспаления слизистой оболочки глаза.
- Иногда бывает недомогание, снижение аппетита, кореподобная сыпь и носовое кровотечение.
- После прививки от кори, возможно, повышение температуры, которая может произойти не сразу, а спустя 6 дней.

По степени и симптомам, сопровождающим процесс вакцинации, реакции на прививку от кори делятся:
- на слабые, когда температура повышается незначительно, не более чем на 1 °C, в это время у ребёнка практически отсутствуют все вышеназванные симптомы интоксикации;
- реакции на прививку от кори средней степени тяжести сопровождаются повышением температуры до 37,6–38,5 °C с умеренно выраженными симптомами интоксикации;
- сильные проявления после прививки характеризуются высокой температурой и выраженными, но кратковременными симптомами слабости, появления кашля, сыпи, покраснения горла.
Такую картину можно наблюдать после введения моновакцины, когда в состав препарата входит защита только от кори. При совмещённых вакцинах возможны другие проявления, которые возникают в ответ на введение, к примеру, ещё и компонентов от паротита или краснухи (боли в суставах, воспаление слюнных желёз).
Осложнения на прививку от кори
Поствакцинальное осложнение — это клиническое проявление стойких изменений в организме, связанных с введением препарата. При первых же признаках появления осложнений на прививку нужно сообщить лечащему врачу, чтобы выяснить причину их возникновения.
Как переносится прививка от кори? Иногда появляются тяжёлые осложнения, но это единичные случаи, которые не зависят от качества вещества и других внешних обстоятельств.
Осложнения бывают нескольких типов:
- осложнения, связанные с неправильной техникой вакцинации;
- изменения при введении некачественной вакцины;
- индивидуальная непереносимость одного из компонентов введённого препарата;
- осложнения, которые возникают при несоблюдении противопоказаний.
Побочные действия прививки от кори могут быть следующие.
- Сильная токсическая реакция, которая проявляется на 6–11 дни после прививки, при этом развивается выраженная температура, интоксикация, боль в горле, кореподобная сыпь. Длится этот период не более пяти дней, но его нужно отличать от проявлений других острых инфекционных заболеваний.
- Энцефалическая или судорожная реакция — на фоне высокой температуры развиваются судороги. Но многие педиатры не считают это тяжёлым осложнением.
- Поствакцинальный энцефалит (воспаление оболочек головного мозга). Симптомы не имеют специфических особенностей, они напоминают схожие проявления при других инфекциях: головная боль, тошнота, рвота, головокружение, спутанность сознания, судороги, возбуждение, появление специфических неврологических симптомов.

Поздние бактериальные осложнения, которые врачами рассматриваются не как реакция на прививку, а как присоединение вторичной инфекции при неправильном поведении самого человека после проведения прививки.
После всего вышесказанного у родителей может создаться неправильное впечатление, что прививка от кори не защищает от инфекции, а способствует развитию более тяжёлых осложнений. Но это не так. К примеру, такое осложнение, как энцефалит после прививки встречается в одном случае на миллион. Если же ребёнок заболеет корью, то вероятность его развития увеличивается в тысячу раз.
Реакции — это временные явления, которые, как правило, проходят спустя два-три дня. С осложнениями бороться немного сложнее, о первых же проявлениях нужно сообщить лечащему врачу.
- Чтобы справиться с последствиями применяют симптоматические препараты: жаропонижающие и противоаллергические лекарственные средства.
- В случае тяжёлых аллергических проявлений на прививку от кори, осложнения после вакцинации лечат в стационаре, применяют кортикостероидные гормоны.
- С бактериальными осложнениями помогают справиться антибиотики.
Противопоказания для проведения иммунизации от кори
Прививку от кори не рекомендуется делать в случае:

беременности;- при развитии тяжёлых осложнений на введение предыдущей вакцины;
- если у ребёнка первичный иммунодефицит, злокачественное новообразование;
- при развитии тяжёлой формы приобретённого иммунодефицита (СПИД), но в случае, когда у ребёнка ВИЧ-инфекция без клинических проявлений — допускается введение живых вакцин;
- к противопоказаниям прививки от кори относится введение ребёнку иммуноглобулина или препаратов крови, тогда вакцинацию откладывают на три месяца;
- аллергия на куриный белок или аминогликозиды.
Виды вакцин от кори
Вакцины от кори могут содержать живой вирус или аттенуированный (ослабленный). Они не вызывают заболевание у ребёнка, но при этом способствуют выработке иммунитета. В чём особенность вакцин, защищающих от данной инфекции?
Термолабильность или способность утрачивать свойства при некомфортной температуре. Вакцину хранят при t не выше 4 °C, при высокой или низкой температуре окружающей среды она быстро разрушается.- Остатки вакцины при неиспользовании должны быть уничтожены.
- Препараты содержат антибиотик и белок яиц, поэтому вводятся с осторожностью детям с аллергическими реакциями на эти составляющие.
Для профилактики заболевания используют моновакцины и комбинированные, которые дополнены защитой от эпидемического паротита и краснухи.
Какую из этих вакцин предпочесть? Людям, которые заботятся о здоровье своего ребёнка, перед иммунизацией лучше проконсультироваться со специалистом. Врач может оценить, как переносится тот или иной препарат и порекомендует оптимальную вакцину. Прививка, которую делают моновакциной даёт меньше осложнений. Комбинированные вакцины — это в первую очередь удобство, так как не нужно ребёнка дополнительно прививать ещё двумя препаратами, детям легче перенести одну инъекцию, чем несколько.
Можно ли заболеть корью если есть прививка? В редких случаях такое возможно. Если ребёнка привили только однократно или произошло резкое снижение иммунитета — он подвержен развитию коревой инфекции даже после прививки. Но в таком случае болезнь переносится намного легче. Прививка приостанавливает развитие кори или спасает от тяжёлого течения болезни, снижает вероятность появления осложнений.
Как лучше перенести прививку от кори

На вакцинацию нужно приходить здоровым, без минимальных проявлений ОРВИ.- Лучше перед прививкой сдать анализы и попасть на полноценный приём к врачу.
- После введения вакцины нужно ограничить посещение людных мест в течение трёх дней.
- Можно ли мыться после прививки от кори? — да, но лучше принимать душ и не растирать место введения инъекции.
- После вакцинации нельзя вводить новые продукты в рацион ребёнка и готовить блюда, которые могут вызвать аллергию.
Прививка от кори необходима, так как благодаря этой несложной процедуре ребёнок защищён от серьёзной болезни. Иммунизация помогла снизить не только количество случаев заболевания корью, но и уменьшить смертность от неё. Это действенная профилактика, направленная на помощь ребёнку в борьбе с тяжёлой инфекцией.
[youtube.player]Читайте также:


