Может ли папиллома шелушится

Кожа – огромный орган общей площадью до 2,5 м кв. у взрослого человека, выполняющий множество функций.
Она защищает организм от неблагоприятных факторов внешней среды, обеспечивает терморегуляцию, дыхание и другие важные процессы.
Состоят покровы из трех основных слоев – эпидермиса, дермы и подкожно-жировой клетчатки.
Все ткани образуются из клеток, которые непрерывно растут и отмирают. Иногда слаженность их работы нарушается, клетки начинают делиться беспорядочно, образуя патологическую опухоль – новообразование. Существует несколько десятков разновидностей как абсолютно безвредных, так и опасных для здоровья, среди которых:
Каждый вид отличается не только внешними признаками, но также причинами возникновения. Одни нужно обязательно удалять, за другими лучше просто наблюдать. Некоторые появляются с рождения, иные формируются на протяжении жизни.
Если научится их распознавать, то удастся уберечься от серьезных последствий, например, инфекции или перерождения доброкачественной формы в злокачественную.
Невусы
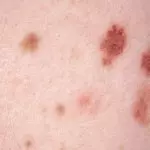
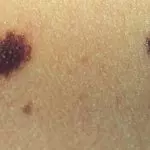
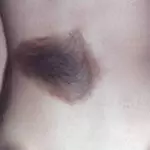
Синонимы названия – родинка, родимое пятно. В сущности, все эти новообразования являются пигментными невусами (naevus). Это скопления невоцитов – клеток кожи, содержащих много меланина (пигмента, отвечающего за цвет покровов, волос и радужной оболочки глаз).
Считается, что подобные элементы закладываются у плода еще в утробе матери. Некоторые из них появляются сразу после рождения (4–10%), иные в период полового созревания (до 90%), третьи на протяжении жизни под влиянием факторов окружающей среды. У 75% людей европеоидной расы есть родинки.
Среди причин пороков развития кожи будущего малыша выделяют неблагоприятные факторы, которым подвергался организм женщины в период беременности:
- гормональные изменения – резкие скачки эстрогена и прогестерона;
- инфекции мочеполовой системы, венерические заболевания;
- интоксикация ядами, алкоголем;
- генетические нарушения.
Существует около сотни разновидностей пигментных невусов. Они расположены в поверхностном эпителии, на границе эпидермиса и дермы или непосредственно в дерме.
Родинки бывают плоскими или возвышаются над покровами, имеют размер от 1 мм до нескольких десятков сантиметров. Если пятно занимает собой большую часть кожи, то его называют гигантским. На поверхности могут расти волоски. К невусам причисляют и другие новообразования:
- гемангиомы – красные сосудистые опухоли;
- невусы сальных желез – не содержат меланина и локализованы преимущественно на голове;
- анемичные пятна – светлые участки со скоплением недоразвитых сосудов.
Наиболее опасная разновидность – диспластические (атипичные) невусы, встречающиеся у 5% людей на планете. Они изначально склонны к перерождению в злокачественную опухоль, поэтому требуют постоянного наблюдения. Это переходная форма между обычной родинкой и меланомой или предраковое состояние.
Насторожить должны следующие симптомы озлокачествления любого невуса:
- изменение размера, оттенка;
- кровоточивость;
- зуд, боль, чувство натяжения, покалывания;
- преобразование гладкой поверхности в шершавую, появление бугорков, трещин и посторонних вкраплений;
- изменение формы и сглаживание контуров пятна;
- шелушение кожи.
Диагностика осуществляется посредством визуального осмотра, лупы или люминесцентного микроскопа, лабораторных анализов, компьютера. В случае опасности невус удаляют вместе с частью здоровых покровов и жировой клетчатки хирургическим путем.
Папилломы
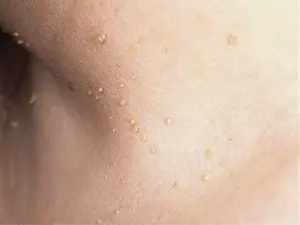
Они же бородавки. Доброкачественные опухоли в форме сосочкообразного мягкого нароста на ножке или широком основании.
По виду напоминают цветную капусту. Причина их появления – вирус папилломы человека (ВПЧ), носителей которого насчитывается более 60% населения земли.
Некоторые штаммы возбудителя не причиняют вреда. Другие вызывают бородавки или генитальные остроконечные кондиломы.
Есть и такие, которые обладают онкогенными свойствами и приводят к росту злокачественных опухолей, раку шейки матки у женщин и интимного органа у мужчин. К вирусам с высокой онкогенностью относятся штаммы 16, 70, 18, 68, 31, 59, 64, 50, 33, 39.
Микроб передается от инфицированного человека во время полового контакта, прикосновения (проникает через повреждения и открытые ранки с кровью), новорожденному от матери. Возможно самозаражение и распространение папиллом на здоровые участки кожи при травмах.
Инкубационный период длиться несколько лет. Носитель даже не подозревает о заражении, продолжая распространять вирус среди других людей.
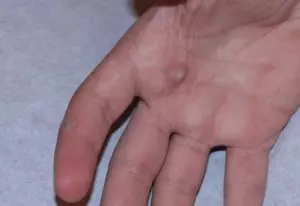
Вульгарные, простые или обыкновенные. Они вызваны ВПЧ 2 и 3 типа. Вырастают на тыльной стороне кистей, пальцах, ладонях, имеют плотную текстуру.
Наросты круглые или сферические, покрыты роговым слоем эпителия, имеют корень, уходящий глубоко в дерму. Поверхность в трещинках, без кожного рисунка, присутствуют инородные вкрапления.
Цвет серый, розовый, грязно желтый, телесный или бурый. Встречаются парные образования, где материнская бородавка большего размера.
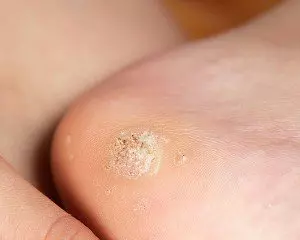
Подошвенные или шипицы. Возникают на пальцах ног и подошвах (пятках, подушечках пальцев и стопах) в результате поражения ВПЧ 1, 2, 24, 27, 57 типа.
Из-за постоянного давления при ходьбе такая бородавка растет глубоко вовнутрь и в ширину. Она причиняет боль, твердая и грубая на ощупь.
Внутри просматриваются черные точки – закупоренные тромбами капилляры. Внешне напоминает мозоль.

Плоские, юношеские, ювенильные. Чаще встречаются у подростков и детей, вызваны 3 и 10 типом ВПЧ.
Это множественные округлые узелки или бляшки, практически не возвышающиеся над поверхностью кожи (высота до 5 мм).
Локализованы на лице, шее, тыльной стороне кистей, коленях. Оттенок их зависит от цвета покровов и может быть серым, фиолетовым, коричневым и даже голубым.
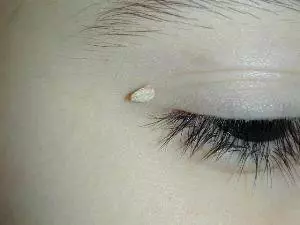
Нитевидные (акрохорды). Новообразования отличаются округлой или продолговатой формой, небольшим размером – до 5 мм.
Могут поражать покровы в области шеи, век, вокруг глаз и носа. У женщин встречаются нитевидные элементы под грудью и в подмышечной зоне.
Установлено, что возникают они в местах с повышенным выделением пота. Виновник ВПЧ типа 9, 8, 3 и 5. Могут быть единичными или множественными.

Остроконечные кондиломы (аногенитальные). Это мелкие и многочисленные наросты розового цвета, формирующиеся в результате заражения ВПЧ, чаще всего 6, 11, 42 и 44 типов.
Срастаясь друг с другом, они образуют мягкие сосочкообразные элементы розового или красного цвета на тонкой ножке. Обнаруживаются на половых органах, в паху, в межягодичных складках, на слизистых оболочках.
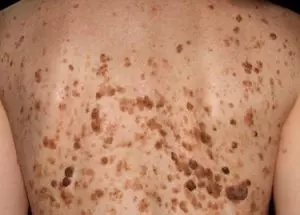
Старческие (себорейный кератоз). Не связаны с вирусной инфекцией. Появляются у пожилых людей по причине старения кожи.
Цвет их темно-коричневый или черный, поверхность маслянистая и рыхлая, блестящая. По форме напоминают бусины.
Препаратов, способных уничтожить вирус папилломы в организме не существует. Поэтому лечение направлено на длительную ремиссию заболевания. Все бородавки подлежат удалению, поскольку представляют угрозу заражения для других людей. Есть несколько кардинальных способов:
- хирургический путь. Применяется редко из-за контакта с кровью и риска заражения больного и медицинского персонала;
- лазерное иссечение;
- электрокоагуляция;
- криодеструкция;
- химическое прижигание;
- радиоволновой нож.
Подробнее о методах удаления новообразований здесь.
Для укрепления иммунитета назначаются противовирусные, иммуномодулирующие системные и наружные средства, витамины. Чтобы защитить молодое поколение от онкогенных штаммов, вызывающих рак шейки матки, в США успешно применяется вакцинация. В России прививка платная.
Дерматофибромы

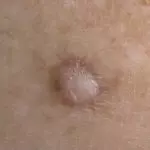
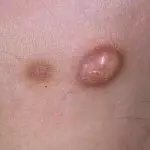
Это доброкачественные накожные элементы, похожие на узелки. Точную причину их образования до сих пор выяснить не удалось. Считается, что большую роль играет генетика и наследственная предрасположенность, экологический фактор и различные повреждения эпителия. Дерматофибромы или гистиоцитомы появляются у людей с ослабленным иммунитетом, с хроническими заболеваниями. В детском возрасте встречаются редко.
Существует три вида новообразования:
- лентикулярное – один узелок или скопления плотной текстуры, диаметр каждого из которых не более 1 см. Окраска варьирует от красного до черного оттенка;
- мягкое – дряблое дольчатой формы образование, схожее со складками кожи. Имеет тонкую ножку и желтоватый, телесный или темный синий оттенок. Чаще обнаруживается на туловище и лице;
- твердое – плотный дольчатый или сферический элемент телесного или красного цвета, составные части которого хорошо отделенные друг от друга. Достигает в диаметре 2 см, бывает единичным или множественным. Появляется неожиданно и может самопроизвольно исчезать. Цвет телесный или красно-бурый, а локализация любая.
Отличить дерматофиброму можно по характерной симптоматике:
- Уплотнение имеет форму круглого узелка, который кровоточит при повреждении.
- По внешнему виду элементы схожи с бородавками или папилломами.
- Если сдавить бугорок пальцем, то он прогибается вовнутрь.
- Цвет отличается от здоровой кожи, может быть серым, черным и темно-красным, коричневым, фиолетовым, розовым.
- Оттенок со временем меняется, как и размеры.
- На ощупь новообразование плотное, а поверхность его гладкая.
- Редко зудит, а при прикосновении иногда вызывает болезненность.
- Тело узелка расположено глубоко в коже, наружу выступает лишь незначительная часть.
- Чаще появляется у женщин, чем у мужчин.
- Излюбленным местом локализации считаются ноги, особенно область ниже колена, реже руки и другие участки тела.
- У пациентов со смуглой кожей узелок всегда имеет темный оттенок.
Единственная опасность дерматофибромы – возможность разрастания до огромных размеров. Других неприятностей, включая боль, она не вызывает. Однако из-за неэстетичного внешнего вида доставляет моральный дискомфорт.

Хотя дерматофиброма и безвредна, но при ее появлении необходимо проконсультироваться с доктором. Дело в том, что многие злокачественные опухоли на начальном этапе развития схожи с ней внешними признаками.
Лечить узелок не нужно, при условии, что он не причиняет неприятных ощущений, не растет, не расположен на видном месте, а также нет риска перерождения в злокачественную форму. Подробнее про дерматофиброму здесь.
Любое даже самое безобидное доброкачественное новообразование нуждается в осмотре дерматологом или онкологом. Самостоятельно отличить один вид от другого зачастую бывает сложно. А врач проведет диагностику и выяснит, представляет ли опухоль серьезную опасность для здоровья.

Пиогенная гранулема – это доброкачественное новообразование кожных покровов и слизистой оболочки неопластического вида. Это заболевание не относится к инфекционным или гранулематозным поражениям. Болезнь еще известна под названием ботриомикома – дольчатая капиллярная гемангиома. Прогноз заболевания считается положительным. Своевременное проведение хирургического лечения и иссечения доброкачественного новообразования приводят к полному выздоровлению больного и отсутствию рецидивов опухоли.

Бородавки, папилломы и кондиломы нельзя просто так оставлять на теле. Они очень часто травмируются, что только усиливает их рост. Существует два способа избавиться от образований: хирургический и консервативный (с помощью аптечных средств).

Остроконечные кондиломы – это доброкачественные новообразования телесного цвета на коже. Чаще всего наросты появляются на половом органе, анусе или во рту. Они приносят дискомфорт, потому что легко травмируются (это только усиливает их рост). Поэтому каждый больной задумывается, как убрать кондиломы и навсегда забыть о проблеме.

Лимфангиома – довольно редкое заболевание. Установлено, что она составляет 10% всех опухолей, возникающих у детей. Это доброкачественное новообразование, развивающееся из лимфатических сосудов. По мнению ученых, образование ее происходит на втором месяце жизни эмбриона. Однако бывает, что на этапе внутриутробного развития распознать ее не удается.

Гемангиома новорожденных (младенческая гемангиома) — это доброкачественная опухоль, состоящая из клеток эндотелия. Этот тип родимых пятен отмечается примерно у 4% младенцев. Они образованы недоразвитыми кровеносными сосудами, которые могут быстро разрастаться. Гемангиомы могут носить поверхностный характер, то есть располагаться в верхних слоях кожи, или же простираться глубже. Поверхностные гемангиомы на начальном этапе имеют ярко-красный цвет и обычно приподняты над поверхностью кожи. Глубокие гемангиомы характеризуются темной или голубоватой окраской.

Диспластический невус – это отдельный вид пигментного невуса. Он является переходной формой от родинки к меланоме. Причем риск перерождения опухоли на протяжении всей жизни пациента приближен к 100%. Патология передается по наследству. Чем ближе степень родства, тем вероятнее ее появление. Требуется особый образ жизни и неусыпный контроль, а при первых признаках трансформации – хирургическое удаление.
Консультация врача бесплатно

Без подвоха. Просто оставьте ваш вопрос в комментариях и специалист ответит на него.

Полный список (более 150 шт) с ценами, обновляется регулярно.
Опознаем грибок по фото

Когда отправляться на прием к врачу? Предлагаем узнать, как выглядит грибок ногтей на разных стадиях.

Можно ли вылечить за 1 день? Виды, как избежать заражения, пути передачи, препараты.
Можно ли вылечить за 1 день? Виды, как избежать заражения, пути передачи, препараты.
Как самому удалить бородавки?
Бородавки у детей, папилломы и кондиломы у взрослых, чем опасно их удаление в домашних условиях?
Молочница у женщин

Молочница или вагинальный кандидоз не понаслышке известен каждой второй женщине.
Дерматиты: фото и описание

Возможно, что пятно на коже это вовсе не грибок. Сравните фото чтобы убедиться.

Если имеется характерная сыпь, то нужно бежать к врачу, или как минимум в аптеку.
Кандидоз у мужчин

Представители сильной половины человечества почему-то считают, что молочница – прерогатива женщин, но это не так.
Чем лечить грибок

Список препаратов для разных видов грибка. Мази, кремы, лаки, свечи, таблетки - сравнения, обзоры, стоимость.
Тест для врачей

Проверьте свои знания по дерматологии, если вы специалист или студент.
[youtube.player]
Папилломы визуально напоминают выпуклые родинки или бородавки. В этих наростах всегда есть небольшие сосуды. Новообразования чаще всего возникают у женщин, хотя могут встречаться и у мужчин. Иногда они вызывают дискомфорт и даже перерождаются в раковые опухоли.
Причины образования папиллом
Многие люди интересуются, почему на теле появляются папилломы. Их причиной является соответствующий вирус – ВПЧ. Он может никак не проявляться в течение долгого времени, однако при наличии факторов риска начинается развитие новообразований. К возможным причинам относят:
- ослабленный иммунитет;
- злоупотребление спиртными напитками;
- частые инфекции;
- сильный стресс и депрессии;
- длительный прием антибиотиков;
- беспорядочная половая жизнь;
- болезни пищеварительной системы;
- регулярное посещение саун, пляжей и бассейнов.
Если у человека есть несколько таких факторов, возможно образование сразу нескольких папиллом на теле. Иногда их количество постепенно увеличивается при отсутствии лечения.
Специалисты выделяют 3 пути передачи ВПЧ:
- контактно-бытовой, при котором заражению способствует наличие микроповреждений кожи;
- половой считается наиболее распространенным, в данном случае, как правило, на теле в области гениталий образуются остроконечные кондиломы;
- роды, во время которых и происходит заражение от матери, в результате чего у новорожденного малыша могут появиться аногенитальные бородавки.
Основная группа риска представлена женщинами, ведь по статистике у мужчин практически никогда нет проявлений. Однако они в большинстве случаев являются носителями вируса. Папилломы на теле часто образуются курильщиков и людей с ослабленным иммунитетом.
Разновидности и опасность папиллом
Все папилломы на теле принято разделять на несколько видов.
Простейшие, то есть вульгарные. Они образовываются преимущественно на кистях рук, а затем распространяются по всему телу. Внешне такие новообразования представляют собой небольшие уплотнения, не вызывающие дискомфорта. Если не обратиться своевременно к врачу, количество наростов существенно увеличится.- Подошвенные. Как видно из названия, они появляются на ногах, а именно ступнях. При невнимательном осмотре их можно спутать с обычными мозолями. Из-за постоянного трения такие наросты могут шелушиться и вызывать легкий зуд.
- Нитевидные. Эти новообразования чаще всего наблюдаются у женщин в возрасте 40 лет и старше. Изначально на теле наблюдается пятно желтого оттенка, которое затем разрастается до 5–6 мм.
- Плоские. Такие папилломы можно обнаружить на любой части тела. Это преимущественно мелкие наросты, которые могут воспаляться и слегка зудеть. Их оттенок ничем не отличается от цвета остальной кожи.
Человек, у которого есть ВПЧ, должен помнить о том, что папилломы на теле могут становиться злокачественными. Также этот вирус иногда приводит к развитию эрозии шейки матки. А вот мужчинам можно не беспокоиться, ведь у них редко возникают опухоли из-за ВПЧ. Важно помнить о том, что не все виды папиллом имеют онкогенную угрозу. Так, в большинстве случаев рак шейки матки наблюдается у женщин с предрасположенностью к злокачественным опухолям.
Стоит отметить, что новообразования можно случайно повредить. Это происходит при движении или переодевании. Также некоторые мужчины случайно травмируют наросты во время бритья, что чревато инфицированием.
Симптоматика и диагностика
После заражения вирусом наступает инкубационный период, который длится не менее 2–3 месяцев. Иногда этот срок составляет 2–5 лет. В это время на коже человека не удается рассмотреть никаких проявлений.
Признаки папиллом на теле могут различаться в зависимости от типа нароста.
- У простых новообразований грубая жесткая поверхность. Размеры колеблются в пределах 1–7 мм. Чаще всего удается заметить сразу несколько новообразований под коленками или на ладонях.
- Плоские наросты слабо пигментированы. Внешне они напоминают небольшие шишечки, которые впоследствии могут зудеть и становиться красноватыми.
- Как уже упоминалось ранее, подошвенные папилломы выглядят как мозоли. На ранней стадии это шишкообразные наросты, у которых впоследствии заметна четкая каемка.
Чтобы точно определить разновидность, стоит посетить дерматолога. Также важно пройти осмотр у гинеколога и уролога, ведь новообразования часто развиваются в области гениталий. Убедиться в отсутствии онкогенности поможет анализ крови. Лучше всего отдать предпочтение методу ПЦР и ДНК-диагностике. Женщинам дополнительно назначается кольпоскопия и иногда биопсия.
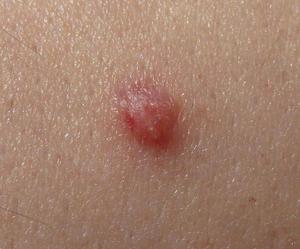
Лечение и профилактика папиллом
Особенностью ВПЧ считается невозможность полного излечения. Вирус может исчезать сам по себе при наличии сбалансированного питания, регулярных физнагрузок и пребывания на свежем воздухе.
Новообразования можно удалить при помощи лазерной терапии, жидкого азота, хирургического иссечения или соответствующих препаратов. Естественно, выбор конкретного метода зависит от вида и количества папиллом, а также места их локализации. Степень заболевания влияет на длительность лечения, поэтому важно посетить опытного специалиста.
Чтобы не задумываться, почему появляются наросты, следует уделять внимание профилактике.
- Прежде всего, нужно исключить вероятность инфицирования. Речь идет о случайных половых связях и отсутствии предохранения.
- Необходимо соблюдать правила гигиены, то есть использовать личные полотенца, мочалки и бритвенные принадлежности. Также важно ответственно подходить к посещению парикмахерских, бассейнов и саун.
- Особое внимание стоит уделить укреплению иммунитета. Для этого придется пересмотреть рацион, добавить спорт, избегать стрессов и вредных привычек.
Папилломы чаще всего возникают у женщин. Такие новообразования лучше удалить в клинике, ведь они могут доставлять дискомфорт и перерождаться в раковую опухоль. Чтобы впоследствии избежать появления новых наростов, важно следить за питанием и помнить о личной гигиене.
[youtube.player]
Папилломы — это доброкачественные новообразования кожи и слизистой, вызванные ВПЧ.
Папиллома бывает различной формы, размера и локализации. Это новообразование может на протяжении всей жизни не беспокоить человека, а может менять форму и цвет спустя некоторое время. Почернение нароста служит верным сигналом для визита к доктору.
Причины изменения цвета
Почему папиллома чернеет, пациенту может хорошо пояснить врач дерматолог и порекомендует необходимые терапевтические меры. Если папиллома почернела, то можно предположить одну из перечисленных ниже причин:
- в поврежденные ткани нароста могла проникнуть инфекция.

- Повреждение нароста в результате травмы или ношения узкой, неудобной одежды, которая тесно соприкасается с образованием и натирает его, поэтому оно может почернеть.
- К почернению папиллом приводят попытки самостоятельного удаления наростов посредством прижигания жидким азотом, использование средств на основе уксусной кислоты, фенола или щелочей.
- Нарост может почернеть на фоне систематического применения ряда лекарственных средств.
- Изменение гормонального фона и иммунного статуса в лучшую сторону также содействуют тому, что папилломатозные образования могут почернеть и со временем отпасть.
Почернеть нарост может в результате его перерождения в злокачественную опухоль.
Видео
Малигнизация
Существует такое явление, как малигнизация папилломы, то есть ее перерождение в злокачественную опухоль кожи или слизистой. Перерождение в злокачественные папилломы можно распознать по таким признакам:
- нарост внезапно увеличивается в размерах;
- изменяется форма новообразования (края становятся неровными, появляются углубления);
- появляется зуд, жжение, болезненность;
- появляются выделения из нароста;
- при перерождении чернеет папиллома или ее окрас становится неоднородным;
- появляются микротрещины и другие повреждения на поверхности нароста.
Любой из перечисленных симптомов должен насторожить человека и ему следует не затягивая обратиться к онкологу. Пускать на самотек такие изменения категорически не следует. 
Чем опасны?
Независимо от предполагаемых причин, если папиллома почернела и болит, то обязательно следует обратиться к дерматологу. Это важно сделать во избежание развития таких патологий:
- в связи с присоединившейся инфекцией возможно развитие экземы. На начальном этапе кожные покровы зудят, воспаляются, а затем на них появляются волдыри. Когда больной их расчесывает, то появляются кровящие ранки. А если их не обрабатывать, то вторичная инфекция начинает активно давать о себе знать.
- Если подобные образования не лечить, то возможно развитие папилломатозного порока кожи. В результате вирусная инфекция становится генерализованной и затрагивает смежную здоровую ткань. В результате на кожных покровах появляется множество папилломатозных образований.
- Папиллома может почернеть в результате перерождения образования в злокачественные опухоли. Хотя процесс этот мало динамичный и встречается крайне редко, но полностью исключать его нельзя.
Чтобы избежать тяжелых осложнений, выявлять причину почернения и подбирать необходимое лечение должен специалист. 
Диагностика
Если папиллома почернела и засохла, то могут быть произведены такие диагностические мероприятия:
- дерматоскопия;
- анализ ПЦР (позволяет выявить степень онкогенности);
- гистология (назначают при подозрении на раковые заболевания кожи).
Если папилломатозные наросты локализованы в интимных местах, то пациент должен быть также обследован гинекологом или урологом.
Методы лечения
Что делать, если папиллома начала чернеть, лучше всего выяснять у квалифицированных специалистов, а не заниматься самолечением. Отрывать папиллому самостоятельно категорически не следует по таким причинам: 
- нарушается целостность кожных покровов и открывается путь для присоединения вторичной инфекции;
- если оторвать папилломатозное образование, то ранка может долго кровить и разовьется воспалительный процесс;
- может начаться некроз смежных тканей;
- папилломавирус начнет динамично распространяться на новые участки тела;
- запустить процесс перерождения доброкачественного нароста в онкопатологию.
Если папиллома почернеет, то больной должен обязательно посетить дерматолога и сдать все соответствующие анализы. Располагая всеми необходимыми данными, врач сможет подобрать наиболее эффективное лечение:
- если нарост уже смог почернеть, но воспаление, нагноение или кровотечение отсутствует, то врач может посоветовать не предпринимать никаких мер или наносить на папилломатозное образование специальные средства для наружного применения.
- Для повышения иммунного статуса больному могут быть прописаны противовирусные и иммуномодулирующие средства для перорального употребления.
- Если то, что новообразование почернело, связано с травмой, то его рекомендуют, не затягивая, иссекать (лазерная коагуляция, радиоволновое иссечение, криодеструкция).
Если бородавка почернела — это далеко не всегда повод для паники.
Но контролировать такое образование необходимо постоянно до его полного исчезновения. А также следует активно укреплять иммунную систему. Кроме того, больному могут быть назначены цитостатики, которые будут разрушать патологические клетки.
Довольно часто, если нарост смог почернеть, врачи назначают кератолитики, в составе которых присутствуют салициловая и молочная кислоты. Компоненты салициловой кислоты оказывают противовоспалительное действие, одновременно размягчают и растворяют клетки папилломы, а молочная кислота убивает само новообразование. 
Кроме того, комплексная терапия не обходится без применения иммуностимуляторов и поливитаминных средств. Если все вышеперечисленные приемы не дают желаемого результата или папиллома почернела и доставляет больному физический или психологический дискомфорт, то прибегают к ее удалению.
Если папиллома потемнела, а также присутствуют другие пугающие симптомы, а лечение не приносит положительного результата, врачи рекомендуют удалять такие новообразования. Если нужно удалить папиллому, которая смогла почернеть, прибегают к таким методам:
- лазерная деструкция. Этот эффективный и безопасный метод позволяет удалить новообразования любых размеров, не вызывая осложнений. После лазерного удаления не остается следов и редко случаются рецидивы.
- Радиоволновой способ. Особенность данного метода заключается в том, что электрод не касается кожных покровов, а деструкция происходит на уровне клеток. Внутри клеток, на которые направлен электрод, происходит испарение жидкости, а смежные клетки при этом не травмируются.
- Криодеструкция. Удаление папилломатозных элементов происходит под воздействием жидкого азота, который подается из криодеструктора или на ватном тампоне. Данная манипуляция вызывает мгновенное замораживание папилломы с последующим отмиранием.
- Метод электрокоагуляции. Во время такой манипуляции на патологический очаг кожного покрова воздействуют точно скоординированным (по частоте и силе) электрическим током.
При выборе метода иссечения нароста специалист обращает внимание на место его локализации, размер и тип новообразования. 
Потемнение папилломы является одним из предостережений, согласно которым не следует использовать народные рецепты для удаления таких наростов.
Популярный способ перевязывания папилломы ниткой или волосом не уместен.
Хотя в отдельных случаях подобные манипуляции позволяют добиться хорошего результата, но чаще после удаления образования таким методом остаются некрасивые шрамы, а также возникают тяжелые осложнения.
Период реабилитации
Если темнеет весь нарост или только кончик папилломы, то при внешних проявлениях ВПЧ часто прибегают к иссечению новообразования. После удаления папилломы пациент нуждается в особом уходе. Насколько гладко пройдет реабилитация, полностью зависит от пациента. Он должен четко сотрудничать в этом вопросе со своим лечащим врачом. Пациенту обычно дают такие общие рекомендации:
- не трогать кожные покровы. Как на стадии послеоперационной ранки, так и на стадии корочки нельзя тереть, чесать или каким-то иным способом травмировать патологический очаг. Кроме того, важно следить, чтобы это место не задевалось элементами одежды или аксессуарами.
- Не мочить кожу в области удаленного новообразования. Во время водных процедур нужно обязательно прикрывать оперированный участок. Принимая душ, нужно очень аккуратно направлять напор воды, чтобы не намочить патологический очаг.
- Не отдирать формирующуюся корочку. Для скорейшей регенерации и отторжения старой ткани пациенту могут быть прописаны специальные крема или мази, которые он должен наносить согласно инструкции.
- Избегать попадания прямых солнечных лучей. Специалист рекомендуют удалять образования, которые смогли почернеть, но не вызывают другой опасной симптоматики, осенью или зимой. А также не рекомендуется посещать солярий или ходить на пляж в течение 2-3 месяцев после удаления папилломы.
- Временно отказаться от использования косметики. Если была удалена папиллома на лице, то не следует до конца периода реабилитации использовать декоративную косметику. А если нарост был удален на теле, то следует воздерживаться от кремов, лосьонов и другой косметики по уходу.
Если процесс восстановления протекает, как следует, то со временем корочка сама отпадает, а под ней остается тонкая ярко-розовая кожа. Спустя 2-3 месяца разница в цвете между оперированным участком и здоровой кожей перестает быть заметной. 
Осложнения
Если папиллома воспалилась, почернела, начала болеть и было принято решение о ее удалении, то основными последствиями после иссечения папиллом являются: развитие воспалительного процесса, а также формирование келоидных рубцов.
Чаще всего воспалительные процессы возникают, если во время удаления не соблюдались асептические условия или позднее больной не соблюдал элементарные правила по уходу за ранкой. Келлоидные рубцы появляются из-за предрасположенности организма к этому или из-за неправильного удаления хирургом новообразования.
Прогноз
Если у почерневшей папилломы засыхает и отпадает тело или у нее тщательно иссекли все элементы, то прогноз после проведенного лечения благоприятный. Но стоит учитывать, что если во время операции произошла имплантация отдельных составляющих новообразования, то возможен рецидив заболевания. 
Любое папилломатозное образование может почернеть, но к этому следует правильно относиться. Паниковать не стоит, но и оставлять без внимания такие изменения также не мудро. Своевременное посещение дерматолога и сотрудничество с ним в вопросах терапии гарантирует полное избавление от нароста без тяжелых последствий.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
[youtube.player]Читайте также:


