После абортов может появится папиллома
Информация и поддержка в трудной ситуации
Портал очень нуждается в финансовой поддержке. Помогите нам помогать сохранять малышей!
Либо воспользуйтесь платёжным терминалом. Инструкция
Вы можете пополнить наш счет онлайн либо через КИВИ-терминал.
Вы можете пополнить наш счет онлайн, через банкомат наличными или купить предоплаченную карту, далее прислав номер карты на наш имейл: molitvoslovcom@yandex.ru
Болезни, передаваемые половым путем
Как можно получить венерическую болезнь?
Венерические заболевания передаются от зараженного человека к незараженному во время близкого полового контакта (вагинальный, анальный, оральный половой акт), тесного физического контакта, от матери к ребенку, при обмене жидкостями тела. Для передачи обычно нужен прямой контакт с областью гениталий.
Риск заражения вензаболеванием намного (для тех кто знает математику — экспоненциально) возрастает с каждым новым половым партнером.
Вот некоторые (мы уверяем — лишь некоторые) статистические сведения о вензаболеваниях:
В настоящее время венерические заболевания распространены более, чем когда-либо. В США около 25 разновидностей болезней диагностируются с показательным постоянством. На данный момент около 56 миллионов американцев (каждый пятый) имеет неизлечимую венерическую болезнь, и это не считая миллиона, зараженных ВИЧ. Ежегодно регистрируется примерно около 12 миллионов новых случаев заболевания венерическими болезнями. Подростки (парни и девушки 13—19 лет) имеют самый высокий уровень заболеваемости среди всех возрастных групп, являя где-то три миллиона новых случаев. Если же расширить группу и включить в нее людей возрастом от 13 до 24 лет — получится уже 8 миллионов случаев ежегодно.
Может быть это значит, что каждый подросток должен заболеть? Нет. Вы не должны болеть. Есть вещи, которые могут предотвратить распространение заболеваний. Наиболее эффективный — полное половое воздержание.
Существуют ли какие-то разновидности венерических заболеваний?
Да. Многие болезни излечимы. Однако, многие вензаболевания наносят непоправимый вред телу больного, а некоторые и вовсе неизлечимы. Некоторые болезни могут сделать женщину бесплодной, неспособной иметь детей.
Есть три основых разновидности венерических заболеваний: вирусные
бактериальные
вызываемые паразитами
Вирусные вензаболевания неизлечимы. Симиптомы вирусного заболевания можно подавить, но человек, зараженный вирусом, является переносчиком и может распространять болезнь до конца своей жизни. Болезни вызванные бактериями и паразитами могут быть вылечены. Однако люди не получают иммунитета к вензаболеваниям. Если человек прошел курс лечения — он все равно может быть повторно инфицирован той же болезнью, если будет опять подвергать себя риску.
У некоторых больных симптомы не выявляются. : [ [Комментарий: Даже если остановить любого человека на улице и спросить можно ли от него заразиться каким-нибудь вензаболеванием — он не сможет сказать наверняка, так как сам не знает чем может быть болен.] :
Какие венерические заболевания встречаются наиболее часто?
Хламидиоз
Хламидиоз (Chlamydia) вызывается бактерией "хламидия трахоматис" (Chlamydia trachomatis). Хламидиоз — наиболее распространенное венерическое заболевание в США. Ежегодно в Соединенных Штатах регистриреутся 2—4 миллиона случаев заболевания хламидиозом.
Если симптомы болезни проявляются, то это происходит в течение 1—5 недель после полового контакта с инфицированным человеком. 75% женщин и 25% мужчин, инфицированных хламидиозом, имеют слабозаметные или вообще не имеют симптомов. : [ [Комментарий: Запомните: они вас не смогут предупредить].
У женщин могут проявляться следующие симптомы:
- болезненное и частое мочеиспускание
- температура, тупая боль в животе, боли в спине
- необычные выделения из влагалища
- кровотечения не во время месячных
- зуд.
У мужчин могут быть следующие симптомы:
- боль при мочеиспускании
- выделения из пениса
- зуд
- опухоль или боль в яичках
- инфекция яичек
- воспаление тазовых органов у женщин
- повреждение репродуктивных органов
- бесплодность (невозможность иметь детей)
Хламидиоз также может способствовать развитию у новорожденных пневмонии и глазных инфекций, или преждевременным родам (до установленного срока).
Хламидиоз может быть выявлен простым лабораторным тестом. Больные должны проходить курс лечения антибиотиками.
Генитальный герпес вызывается простым вирусом герпеса видов 1 и 2. Примерно 400 миллионов американцев инфицированы этим вирусом, но симптомы проявляются только у 200 000 из всех.
Среди симптомов герпеса есть появление болезненных пузырьков на участках, пораженных вирусом. Обычно пузырьки появляются в течение 2—20 дней после полового акта с зараженным человеком и должны проходить через 2—3 недели. У некоторых людей герпес может поначалу проявляться так слабо, что остается незамеченным.
Другие возможные симптомы:
- температура
- боль или зуд в пораженной области
- боли в ногах, ягодицах, половых органах
- увеличенные гланды симптомы гриппа
Пузырьки и другие симптомы могут возвращаться. Некоторые люди имеют частые рецидивы, у других они случаются реже. Вспышки обычно не очень сильные. Герпес может передаваться от человека к человека даже при отсутствии пузырьков. [Комментарий: Это значит вы не сможете защитить себя простым осмотром.]
Осложнения генитального герпеса. У взрослых генитальный герпес может вызывать:
- боль при мочеиспускании
- рак шейки матки у женщин
Генитальный герпес также может способствовать умственной отсталости новорожденных, повреждениям нервной системы, глазным и кожным инфекциям, даже смерти.
Герпес может быть диагностирован только при наличии пузырьков или язвочек. [Комментарий: А так как они есть не всегда, вы можете болеть годами и не знать этого.] Излечиться от генитального герпеса нельзя, но можно подавить симптомы.
Папилломы половых органов
Папилломы половых органов, или остроконечные бородавки, вызываются вирусом папилломы человека (ВПЧ). Существует 25 видов ВПЧ, которые могут поразить область половых органов. Ежегодно обнаруживается более чем у 1 миллиона человек.
Папилломы могут появляться в срок от трех недель до нескольких месяцев после первого полового контакта с зараженным. Даже без видимых признаков человек может быть носителем и распространителем вируса (ВПЧ). [Комментарий: И еще раз, если человек не знает о своей болезни — как он сможет предупредить вас?] Папилломы могут быть розового, красного или телесного цвета; могут быть плоские (такие очень трудно рассмотреть) или выпуклые; быть отдельными или располагаться группами. Больной может ощущать зуд внутри или вокруг влагалища, пениса или ануса, а также выделения из влагалища или пениса.
Осложнения. ВПЧ идет в связке с раком вульвы, пениса, вагины и ануса. ВПЧ — причина практически при всех случаях заболевания раком шейки матки. У младенцев, подверженных воздействию вируса во время прохождения через родовые пути, могут развиться папилломы в горле, что может затруднить проходимость воздухоносных путей новорожденного.
Есть несколько методов подавления симптомов папиллом: лекарства, “замораживание” жидким азотом, хирургическое удаление. Лечение выбирается в зависимости от количества папиллом, их размера и местоположения. Иногда, чтобы избавиться от папиллом, может потребоваться несколько курсов лечения. Но, даже если убрать папилломы, вирус все равно останется и симптомы смогут повториться. ВПЧ может передаваться даже при отсутствии видимых папиллом. Никогда не применяйте лекарств без рецепта — это не вылечит болезнь и может быть вредно для организма больного.
Папилломы могут появляться на участках половых органов не защищенных презервативом: чтобы получить болезнь достаточно всего лишь прикоснуться (даже без обмена жидкостями). В таких случаях презервативы не являются эффективным защитным средством.[ Комментарий: А так как некоторые папилломы плоские и почти невидимые, то вы не сможете как следует рассмотреть их перед началом полового акта, и таким образом единственный эффективный способ профилактики этой болезни — воздержание] ВПЧ неизлечим.
Возбудителем гонореи является гонококк (Neisseria gonorrhoeae). Ежегодно в Соединенных Штатах регистрируется более 600 000 случаев заболевания.
У некоторые женщин и мужчин болезнь может проходить бессимптомно [Комментарий: Наверное не стоит повторять что это значит.] Симптомы обычно проявляются в течение 2—8 дней после полового контакта с больным, и могут быть следующими:
- болезненное мочеиспускание или стул
- беловатые / желтые выделения из ануса, влагалища или пениса
- боль в горле
- зуд в области ануса
У женщин также может быть температура, боль в животе, необычные кровотечения.
Осложнения гонореи у взрослых:
- воспаление тазовых органов
- бесплодность
- постоянные боли в области таза
Гонорея также может послужить причиной глазных инфекций у новорожденных, а также слепоты и менингита.
Если не лечить гонорею, возможно поражение суставов, сердечного клапана и мозга.
Гонорея выявляется обычным лабораторным анализом. Больных лечат антибиотиками. Есть несколько видов гонореи, устойчивых к действию лекарств — это значит, что они возможно неизлечимы.
Вирус иммунодефицита человека (ВИЧ) — вирус вызывающий СПИД (синдром приобретенного иммунодефицита) ВИЧ — человеческий вирус. Подтвержденных свидетельств переноса зверями или насекомыми нет. ВИЧ передается только если зараженные жидкости тела (кровь, сперма, жидкости влагалища) больного человека попадают в кровь здорового.
ВИЧ передается следующими способами:
- половой контакт
- обмен иглами
- от матери к ребенку (беременность, роды, кормление грудью)
ВИЧ не передается через:
- унитазные сиденья
- объятия
- еду
- плавательные бассейны
Не зарегестрировано случаев передачи ВИЧ через чихание, поцелуи, слюну, царапины и укусы комаров.
Синдром приобретенного иммунодефицита (СПИД) — состояние поврежденной имунной системы, которое делает тело уязвимым для инфенкций и опухолей не опасных для людей со здоровой иммунной системой.
У некоторых людей отсутствуют симптомы при заражении ВИЧ, у некоторых проявляются простудные симптомы: температура, потеря аппетита, потеря веса, слабость, увеличение лимфатических узлов. Симптомы обычно исчезают в течение недели—месяца и вирус может скрыться на годы. Однако, иммунная система продолжает слабеть.
Практически каждый ВИЧ-инфицированный в конце концов заболевает СПИДом и умерает от вызываемых им осложнений. 20—30 процентов новорожденных от инфицированных матерей имеют ВИЧ и заболевают СПИДом в течение года после рождения. А из этих детей 20% умирают в восемнадцатимесячном возрасте. Противововирусные лекарства принимаемые во время беременности снижают риск заражения плода.
ВИЧ/СПИД может быть выявлен при анализе крови. Симптомы можно подавить антивирусными препаратами, но вылечиться невозможно.
Возбудителем сифилиса является бледная трепонема (Treponema pallidum). В США, по данным правительства 1995 года, более 68 тысяч случаев болезни среди взрослых и 1,5 тысячи среди новорожденных.
Бактерии сифилиса передаются при прямом контакте с язвами больного. Перед началом проявления симптомов от момента контакта может пройти 10—90 дней.
Симптомы сифилиса (и осложнения у взрослых) проявляются в три стадии:
Первичный сифилис: от 10 до 90 дней после полового акта с инфицированным человеком — твердые красные безболезненные язвы (так называемая сифилитическая язва) появляются на участках, пораженных бактериями. Язвы исчезают в течение 2—6 недель, однако болезнь остается в крови.
Вторичный сифилис: Через несколько недель или месяцев где-нибудь на теле может появиться сыпь. Сыпь обычно представляет собой коричневые выпуклости на ладонях рук или подошве ног. Она может выглядеть также как сыпь мокрицы, как маленькие прыщики или чешуйки по всему телу, как следы старых угрей, как влажные бородавки в паховой области, как липкие белые бляшки во рту, как темные будто бы вдавленные круги размером с 5- или 10-центовую монету, или как гнойные шишки, похожие на ветряную оспу. Другие признаки: увеличенные гланды, боль в горле, потеря веса, головные боли. Симптомы могут проходить в течение 2—6 недель, но сифилис остается в крови.
Скрытый сифилис: эта стадия наченается после исчезновения вторичных симптомов. Если больной не подвергся лечению, он все еще заражен, даже если симптомов уже нет. Бактерии живут в организме и начинают разрушать внутренние органы, включая мозг, нервную систему, глаза, сердце, кровеносные сосуды, печень, кости и суставы.
У беременной женщины, больной сифилисом, вероятность выкидыша или смерти ребенка вскоре после рождения составляет около 40%. Ребенок, рожденный матерью с невылеченным или вылеченным после 34-ой недели беременности сифилисом, будет инфицирован с вероятностью 40—70%. Зараженные дети рождаются с серьезными проблемами, такими как:
- язвы на коже
- липкие бляшки во рту
- воспаление костей рук и ног
- опухоль печени
- анемия
- желтуха
Невылеченные дети, могут стать недоразвитыми или впоследствии страдать от приступов. Около 12% инфицированных детей умирают от сифилиса.
Сифилис обнаруживается при простом анализе крови и лечится антибиотиком — пенициллином. Пенициллин убивает бактерии сифилиса и предотвращает возможные будущие повреждения, но он не восстанавливает ущерб, нанесенный организму больного.
Лобковые вши — маленькие насекомые, которые обитают на лобковых волосах как у мужчин, так и у женщин. Их называют площицами.
Лобковые вши передаются при близком контакте с больным, а также с предметами, которые использовал больной.
- зуд — легкий или сильный
- красные прыщики в паховой области
- гниды (маленький яйца) на лобковых волосах и волосах околопаховой области
- вши, которых можно увидеть на лобковых волосах и волосах околопаховой области
- обесцвеченные участочки кожи и ранки в паховой области
От лобковых вшей можно избавиться используя мази, растворы-ополаскиватели, примочки и шампуни. При правильном использовании могут помочь шампуни Well, Rid или R&C. Люди, имеющие лобковых вшей, должны продезинфицировать свои постельное белье, одежду и мебель.
Если не лечиться, могут возникнуть осложнения: увеличенные гланды, сыпи, кожные инфекции.
Телефон Доверия в Москве
8 (800) 200-05-07

Вирус папилломы человека вызывает на кожном покрове и на слизистых оболочках возникновение доброкачественных новообразований. Практически каждый человек является носителем этой инфекции. Она может долго находиться в организме и никак не проявлять себя. Активация вируса происходит при ослаблении иммунитета. ВПЧ и беременность тесно связаны между собой. Патоген пробуждается не только из-за снижения защитных сил, но и в результате большой концентрации половых гормонов в организме женщины в положении.
Почему во время беременности появляются папилломы
На вопрос, почему во время беременности появляются бородавки (папилломы), не существует однозначного ответа. На сегодняшний день научно не выявлено, отчего образуются наросты на теле, на шее, половых губах, во влагалище, в пупке, в органах мочеиспускательного канала и т.д. В медицинской практике принято выделять следующие причины появления папилломы при беременности:
- Гормональные изменения в организме. Папилломавирусная (ВПЧ) инфекция в этом случае возникает из-за активной выработки гормонов, которая усиливает рост клеток эпителия.
- Травмирование кожного покрова в результате трения с одеждой. Наросты могут появляться из-за того, что будущая мама быстро набирает массу тела. Одежда становится маленькой. Чаще всего появляется нарост подмышками, в области груди и паха. Папилломавирус начинает разрастаться, это доставляет дискомфорт во время вынашивания плода. Как правило, наросты появляются на II и III триместре. Папилломы после беременности обычно проходят самостоятельно.
- Ослабление иммунной системы и обострение болезней хронического характера (в том числе ВПЧ). Поэтому, если во время беременности появились папилломы в интимных и других местах, в этом нет ничего удивительного.
Если у женщины образовалось много родинок и папиллом, она испытывает тревогу, опасны ли они? Появление наростов во время беременности обычно не представляет угрозы. Только дискомфорт. Поэтому ВПЧ и роды – два совместимых понятия. Однако, если мать инфицирована, патология может перейти к ребенку. Вирус для малыша опасен. Поэтому лечение, если возникла папиллома, необходимо во время беременности в обязательном порядке.
Если после родов появилось достаточно много маленьких папиллом, это также является вполне обычным явлением. Причина их возникновения в том, что организм находится в стрессе после беременности и появления ребенка на свет. Отзывы женщин, которые через это проходили, говорят, что образующиеся наросты через какое-то время пройдут самостоятельно.
Если папилломы вылезли после беременности и рост их продолжается долгое время, нужна помощь специалиста. Он должен определить штамм вируса. Если выявлен ВПЧ 16, 18, 58 или ВПЧ 45 типа, это опасно для жизни. Такие штаммы инфекции являются онкогенными и могут переродиться в рак.
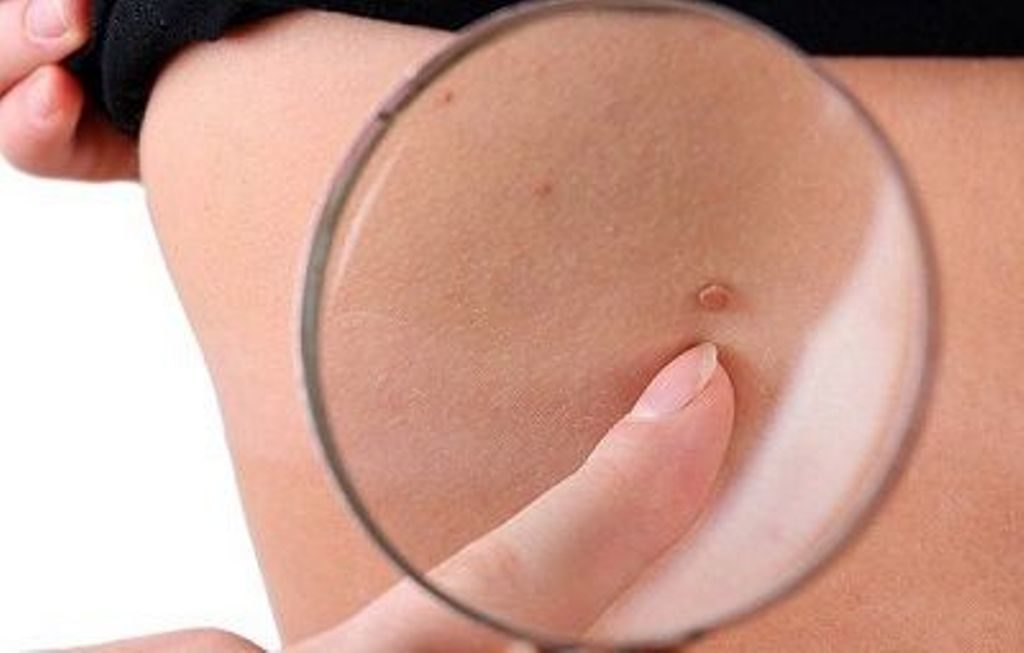
Появление наростов во время беременности обычно не представляет угрозы
Когда папилломы растут, они легко травмируются. В результате этого может произойти занесение инфекции в ранку или заражение крови. Поэтому, если нарост увеличился, нужно обратиться к врачу, чтобы избежать серьезных последствий.
Можно ли забеременеть при ВПЧ
Когда у женщины диагностируют вирус, она может начать переживать, можно ли забеременеть при инфицировании ВПЧ? Папилломы на слизистых оболочках и на коже при инфицировании не являются препятствием для зачатия. Забеременеть при ВПЧ можно спокойно, а вот осложнения, которые вызывает вирус, могут нанести женской репродуктивной функции вред.
Чтобы избежать этого, если возникли папилломы на интимных местах и в других зонах у женщин при ослаблении иммунитета, нужно пройти обязательную диагностику. Обследованием занимаются гинеколог, эндокринолог, онколог. Как стало понятно, ответ на вопрос, можно ли с вирусом зачать детей, положительный. Однако необходимо знать, какое пагубное воздействие при вирусе наблюдается у матери в период вынашивания плода в случае осложнений.
Осложнения папилломы на шее и в прочих местах во время беременности влияют на женский организм следующим образом:
- В результате патологических изменений в структуре кожного покрова могут возникать предраковые состояния, начальные стадии онкологических заболеваний. На первоначальных этапах развития рака в шейке матки, его еще возможно излечить. Поэтому женщинам фертильного возраста необходимо регулярно проходить диагностику на ВПЧ при планировании беременности и в период вынашивания плода.
- Многие штаммы вируса для женщины опасности не представляют. Однако кондилома на половых органах и на шейке матки оказывает неблагоприятное влияние на характер выделений. Большинство пациенток уверены, что такие изменения ни к чему серьезному привести не могут, но это не так. Именно цервикальная слизь помогает сперматозоидам проникнуть в матку и зачать ребенка естественным путем.
- Если изменения в выделениях при ВПЧ все-таки произошли, это может оказать серьезный вред. Сперматозоиды вовсе не проникнут в полость матки. Нарушения в цервикальной жидкости создают для патогенных микроорганизмов оптимальную среду обитания. Это приводит к тому, что беременность может не наступить. Таким негативным образом влияет ВПЧ на зачатие ребенка. Поэтому появление младенца на свет нужно планировать и избегать случайной близости.
Если у беременной женщины диагностировали активную форму патогена, то может случиться и инфицирование ребенка при появлении на свет или, в редких случаях, во время внутриутробного развития. Сразу же возникает вопрос, можно ли рожать с активным ВПЧ?

Роды при неактивной форме вируса не могут нанести вреда ребенку
Роды при неактивной форме вируса не могут нанести вреда ребенку. Инфицирование в этом случае не произойдет. Опасность представляют остроконечные кондиломы в половых органах, которые очень трудно обнаружить. Ребенок заразится при прохождении по родовым путям. Не все типы ВПЧ могут спровоцировать инфицирование малыша. Представляют угрозу только роды с активными папилломами 6, 11, 16, 18 штаммов.
Таким образом получается, естественные роды при ВПЧ могут происходить только при “спящем” патогене. В остальных случаях совершается кесарево сечение. Тем, кто рожал с ВПЧ, необходимо после беременности пройти курс терапевтических мероприятий. Сколько это будет продолжаться, зависит от индивидуальных особенностей пациентки, типа инфекции, запущенности патологии.
Последствия для плода и новорожденного
Папилломавирус и беременность вполне совместимы, если наросты образовались не на шейке матки и не во влагалище. В этом случае для плода не существует никакой опасности. Риск инфицирования эмбриона минимальный, когда новообразования наблюдаются на поверхности гениталий. Негативное влияние ВПЧ на беременность, ребенка оказывается только тогда, когда у женщины образовались кондиломы на шейке матки и во влагалище.
Последствия для ребенка могут быть серьезными. У него может развиться папилломатоз гортани. Это патологическое состояние, при котором наросты формируются на голосовых связках, трахее, слизистой горла. Осложнения заболевания могут привести к осиплости голоса, нарушениям дыхательной функции. Патология имеет хронический характер. Ее обострение может привести к распространению инфекции в бронхи, стать причиной развития асфиксии.
Инфицирование новорожденного также может произойти через медицинский инструментарий, руки. А также, совершается в первые дни жизни при кормлении, прикосновениях зараженными людьми. Риск появления инфекции у грудничков увеличивается при микроповреждениях на коже, слизистых оболочках.
Не стоит отчаиваться, хотя ВПЧ и влияет негативно на плод, но инфицирование вертикальным путем (от матери) встречается довольно редко. К тому же, существует большое количество эффективных препаратов, которые позволяют подавить патоген. Родить здорового ребенка возможно при ВПЧ, если вовремя начать терапию.

Родить здорового ребенка возможно при ВПЧ, если вовремя начать терапию
Беременность при ВПЧ 16 и 18 типа
Беременность при ВПЧ 16 и 18 типа может привести к инфицированию плода. Такие штаммы опасны тем, что зачастую протекают бессимптомно. Остроконечные папилломы, которые возникают при ВПЧ 16 и 18 типа у женщин, тяжело обнаружить, а значит и лечение не будет оказано своевременно. К тому же, они являются ВПЧ высокого онкогенного риска.
ВПЧ 16 и 18 типа при беременности не влияют на закладку и развитие органов будущего ребенка. Но патогенный микроорганизм может перейти к малышу по родовым путям при появлении на свет. С момента рождения ребенок будет являться носителем вируса. При малейшем ослаблении иммунной системы, болезнетворные микроорганизмы активируются и начинают развиваться. С большой вероятностью инфекция перерастет рак. Поэтому женщинам с ВПЧ 16 и 18 типа рекомендуется делать кесарево сечение.
Диагностика
Папиллома в мочевом пузыре и в других органах у женщин диагностируется следующим образом:
- визуальный осмотр специалистом и кольпоскопия;
- лабораторные анализы;
- цитологическое исследование;
- гистологическая экспертиза;
- ПЦР.
Самым популярным методом обнаружения папилломы, кондиломы на интимных местах при беременности является полимеразная цепная реакция (ПЦР).Она позволяет определить онкогенность патогена и его тип.
Лечение
Женщина в положении, если у нее обнаруживается инфекция, зачастую не знает, что делать и как избавиться от новообразования. Лечение ВПЧ (папилломавирусной инфекции) при беременности зачастую не требуется. Как правило, после родов наросты проходят самостоятельно. Лечить их специально необязательно.
Однако такое бывает не всегда. Новообразования могут быстро расти и вызывать сильный дискомфорт. В этом случае необходимо лечение папиллом, кондилом во время беременности. Это поможет избежать заражения ребенка.

Папилломы мочевого пузыря и других органов изначально необходимо обследовать и только после этого начинать лечение
Папилломы мочевого пузыря и других органов изначально необходимо обследовать и только после этого начинать лечение. Только в этом случае будет назначена эффективная терапия. Как лечить заболевание у беременных, определяет высококвалифицированный специалист. Устранение инфекции, вызвавшей образование наростов, обычно осуществляется консервативными методами (препаратами, которые допустимы в отношении женщин в положении). В некоторых случаях может быть необходимо удаление новообразования в мочевом пузыре, шейке матки, во влагалище.
Можно ли удалить папиллому во время беременности
Можно ли удалить папиллому, бородавку во время беременности? Женщин в положении зачастую интересует этот вопрос. Удаление папилломы различного штамма при беременности специалист обычно не совершает. Однако бывают ситуации, когда их просто необходимо убрать хирургическим путем (при угрозе здоровью, жизни ребенка и матери).
Удаление наростов во время беременности может осуществляться разными методами:
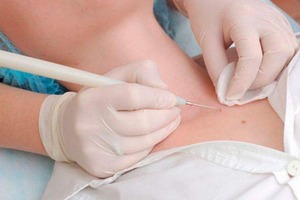
Удаление наростов во время беременности может осуществляться разными методами
- лазером;
- наросты могут прижигать электрическими разрядами (электрокоагуляция);
- новообразования удаляются жидким азотом;
- хирургическим способом.
Таким образом, ответ на вопрос, можно ли удалять папилломы во время беременности, положительный. Но делать это можно только в экстренных случаях.
Лечение и удаление после родов
Как говорилось ранее, лечение папиллом после родов обычно не требуется. Они проходят сами собой. Если же папилломы на шее, лице и в других местах, после появления ребенка на свет, доставляют дискомфорт, для терапии ВПЧ нужно обратиться к специалисту. Самолечение может привести к тяжелым последствиям.
Для лечения инфекции врач, как правило, применяет консервативную терапию. Назначаются противовирусные препараты и иммуномодуляторы для укрепления защитных сил организма. Медикаменты подбираются исходя из индивидуальных особенностей пациентки (кормит ли грудью, переносимость состава и прочее), типа патогена и места его локализации.
Если патология имеет онкогенный риск или находится в местах, которые легко травмируются, производится удаление папиллом, кондилом после родов. Методы оперативного вмешательства назначаются такие же, как и во время беременности. Однако они обладают противопоказаниями. Назначить их может только врач.
Профилактика
Чтобы избежать активации патогена во время беременности, нужно тщательно следить за состоянием своего здоровья и выполнять следующие рекомендации:
- избегать переохлаждений, перегревов, сквозняков;
- вовремя лечить сопутствующие заболевания;
- избегать стрессовых ситуаций, чрезмерных переживаний;
- правильно питаться и пить витаминные и минеральные комплексы;
- чаще бывать на свежем воздухе и совершать умеренные физические нагрузки.
Если вы входите в небольшое число людей, которые не инфицированы вирусом, чтобы снизить риск заражения нужно тщательно подбирать полового партнера. Во время секса необходимо предохраняться. Нельзя пользоваться чужими вещами и средствами личной гигиены.
Видео
ВПЧ во время беременности.
[youtube.player]Одной из самых распространенных инфекций является вирус папилломы человека (ВПЧ, HPV). Сегодня в мире около 600 миллионов инфицированных ВПЧ. Ежегодно их число увеличивается на 6 миллионов. Вирус может причинить вред и беременным. О проявлениях ВПЧ-инфекции, ее диагностике, лечении и профилактике мы сегодня и поговорим.

Известно более 100 видов ВПЧ, из них около 40 – поражают органы малого таза. Возбудитель передается половым (при вагинальном, оральном и анальном сексе) и бытовым путем при тесном физическом контакте с инфицированном человеком.
После проникновения в организм вирус может не проявлять себя. Поэтому многие люди не знают, что они являются носителями ВПЧ. Иммунная система здорового человека самостоятельно без всякого лечения может победить инфекцию. К сожалению, так происходит не всегда.
Из-за снижения иммунитета по ряду причин (беременность, другие инфекции, эндокринные болезни и пр.). ВПЧ начинает размножаться, и инфекция проявляется: на коже и слизистых (локализация зависит от типа вируса) возникают различные выросты по типу бородавок. Инкубационный период длится от 2-3 недель до нескольких лет.
Клинические проявления ВПЧ-инфекции
ВПЧ-инфекция достаточно часто протекает без каких-либо проявлений. Симптомы развиваются не у всех: на коже, во влагалище и на шейке матки могут появляться плоские папилломы (бородавки), в области промежности – остроконечные кондиломы.
Они чаще имеют небольшие размеры (от нескольких миллиметров до сантиметра), розоватую или телесного цвета окраску, гладкую или слегка бугристую поверхность. Остроконечные кондиломы нередко разрастаются, сливаясь, занимают большие поверхности.
У четверти пациенток кондиломы и папилломы исчезают самостоятельно. Однако это не означает излечение от инфекции. Она остается в организме человека на всю жизнь и может периодически проявляться. Также возможно заражение другими типами ВПЧ.
ВПЧ у будущей мамы
Для беременности характерно снижение иммунитета. Поэтому у будущих мам, имеющих ВПЧ, очень часто появляются остроконечные кондиломы, которые проходят самостоятельно после родов или аборта.
Риск внутриутробного заражения плода ВПЧ минимален, ведь малыш надежно защищен плацентой. Если у матери нет остроконечных кондилом, крайне мала вероятность передачи инфекции во время родов при прохождении младенца по родовым путям.
Имеющиеся у роженицы обширные разрастания остроконечных кондилом во влагалище и на промежности могут спровоцировать кровотечение во время родов или затруднить их проведение, а также развитие у младенца папилломатоза гортани.
Тактику родоразрешения при этом выбирает врач. Однако из-за наличия кондилом предпочтение оперативным родам отдается крайне редко, так как проведение операции не предотвращает инфицирования плода.
Сразу отмечу: специфической терапии ВПЧ-инфекции не существует, так как никакими медикаментами невозможно уничтожить вирус. Попав однажды, он, к сожалению, остается навсегда! Как мы уже сказали, организм сам может справиться с ВПЧ – остановить его размножение и возникновение клинических проявлений.
Поэтому женщинам, планирующим беременность, необходимо комплексное обследование на все виды половых инфекций, в том числе ВПЧ. При наличии ВПЧ-инфекции необходимо укреплять иммунитет.
Вот перечень мероприятий, которые способны повысить защитные силы организма и побороть опасный вирус:
- устранение других видов инфекций, подрывающих иммунитет;
- выявление и лечение общих заболеваний, в том числе эндокринных;
- борьба со стрессом;
- достаточный отдых;
- физическая активность;
- прием иммуностимулирующих препаратов.
Хочу заметить, что во время беременности прием антибактериальных препаратов возможен после 20 недели, а противовирусных – после 28 недели.
Удаление остроконечных кондилом
Удаление остроконечных кондилом у будущей мамы возможно не ранее 14 недели. Выбор метода лечения (жидкий азот, лазерная терапия, солкодерм или пр.) осуществляет врач в зависимости от локализации кондилом и площади поражения.
Целью воздействия любого из перечисленных методов является уничтожение кондиломы. На ее месте возникает отек, покраснение, некроз (омертвение) тканей. Затем образуется корочка, под которой проходят процессы заживления.
Полное восстановление нормального эпителия влагалища, промежности или кожи происходит через 2-6 недель в зависимости от зоны воздействия.
Также необходимо обследование и выявление прочих видов половой инфекции. При необходимости после 20 недели беременности могут быть назначены также антибактериальные, противовоспалительные и противогрибковые средства.
Партнера или супруга необходимо лечить лишь в том случае, если у них есть остроконечные кондиломы.
ВПЧ и рак шейки матки
Самым опасным проявлением ВПЧ считается рак шейки матки. Взаимосвязь между этими состояниями уже давно доказана. Она обусловлена способностью вируса проникать через повреждения в эпителии шейки матки вглубь – в нижележащий слой стволовых клеток, которые являются источником роста всего эпителия шейки матки.
ВПЧ вызывает предраковые и раковые изменения не только на шейке матки, но и во влагалище, на вульве, в области ануса.
К счастью, к развитию рака причастны не все типы ВПЧ. Сегодня выделяются 3 группы вируса по способности провоцировать развитие злокачественного процесса:
1. не вызывающие рак шейки матки – 1, 2, 3 и 5 типы;
2. с низкой степенью риска развития рака шейки матки – 6, 11, 42, 43, 44 типы;
3. с высокой степенью риска – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68 типы.
Особо опасными считаются 16 и 18 типы, ведь именно они вызывают 70% рака шейки матки, 80% - анального рака и 40% - рака вульвы и влагалища.
Возможно заражение сразу несколькими типами вируса: наличие подошвенной бородавки не исключает вероятность развития рака шейки матки.
Прививка от рака шейки матки
Распространение ВПЧ-инфекции связано с изменением полового поведения общества: раннее начало половой жизни, многочисленные половые партнеры, курение, нетрадиционные отношения, недостаточная интимная гигиена. Ситуация усугубляется тем, что использование презерватива не обеспечивает защиту от ВПЧ в полной мере.
Но выход есть! И в настоящее время у нас появилась возможность позаботиться о здоровье своих детей. Создана прививка от ВПЧ, которую необходимо сделать всем девочкам в возрасте 11-13 лет. Она защитит вашего ребенка в будущем от рака шейки матки, вульвы, влагалища, ануса и остроконечных кондилом в области промежности.
Прививки не содержат живого вируса, поэтому не могут инфицировать человека. Они повышают иммунитет, способствуют выработке антител против вируса, которые обеспечивают защиту от вируса на протяжении долгих лет. Обе вакцины отличаются хорошей переносимостью. Уже в 62 странах мира вакцинация против ВПЧ вошла в Национальные календари прививок и подтверждена ее эффективность.
Так, в Австралии через 3-4 года после включения четырехвалентной вакцины в Национальный календарь прививок частота возникновения дисплазии шейки матки у вакцинированных девушек сократилось на 38%, а аногенитальных кондиломы – практически сведена к нулю.
Помните: заболевание проще предотвратить, чем лечить!
Любви и энергии!
Читайте также:


