Примеры формулировки диагноза опоясывающий герпес
Опоясывающий лишай (Herpes zoster, shingles, zona) — острая, циклически протекающая инфекционная болезнь, возникающая в результате реактивации латентного вируса Varicella zoster virus (вирус ветряной оспы), с характерными пузырьковыми высыпаниями, поражением ЦНС и периферической нервной системы.
В.02. Опоясывающий лишай.
B.02.0†. Опоясывающий лишай с энцефалитом (G05.1).
B.02.1†. Опоясывающий лишай с менингитом (G02.0).
B.02.2†. Опоясывающий лишай с другими осложнениями со стороны нервной системы.
B.02.3†. Опоясывающий лишай с глазными осложнениями.
B.02.7. Диссеминированный опоясывающий лишай.
B.02.8. Опоясывающий лишай с другими осложнениями.
B.02.9. Опоясывающий лишай без осложнений.
Этиология (причины) опоясывающего герпеса
Эпидемиология
Опоясывающий лишай — вторичная эндогенная инфекция по отношению к ветряной оспе. Болеют люди, ранее перенёсшие ветряную оспу.
Заболевание может коснуться всех возрастных групп — от детей первых месяцев жизни до людей пожилого и старческого возраста, ранее перенёсших ветряную оспу. 75% случаев заболевания приходится на людей старше 45 лет со сниженным иммунитетом, в то время как на долю детей и подростков менее 10%. Заболеваемость составляет 12–15 на 100 000 населения.
Больных опоясывающим лишаем считают источником инфекции для лиц, не болевших ветряной оспой.
Индекс контагиозности — не выше 10%, так как в отличие от ветряной оспы вирус на поверхности слизистой оболочки дыхательных путей обнаруживают не постоянно.
Случаи опоясывающего лишая регистрируют в течение всего года, выраженной сезонности болезнь не имеет.
Патогенез опоясывающего герпеса
Опоясывающий лишай развивается как вторичная эндогенная инфекция у лиц, перенёсших ветряную оспу, в клинически выраженной, стёртой или латентной форме вследствие реактивации вируса ветряной оспы (Varicella zoster virus), интегрированного в геном клеток в черепных и спинномозговых сенсорных ганглиях.
Интервал между первичным инфицированием и клиническими проявлениями опоясывающего лишая исчисляется десятками лет, но может быть коротким и составлять несколько месяцев. Механизм реактивации вируса ветряной оспы недостаточно изучен. К факторам риска относят пожилой и старческий возраст, сопутствующие заболевания, прежде всего онкологические, гематологические, ВИЧ-инфекцию, наркоманию; применение глюкокортикоидов, цитостатиков, лучевую терапию. В группу риска входят реципиенты трансплантируемых органов.
Реактивация вируса может быть спровоцирована стрессовыми состояниями, физическими травмами, переохлаждением, инфекционными заболеваниями, алкоголизмом. Реактивация вируса связана с состояниями, сопровождаемыми иммуносупрессией, прежде всего с частичной утратой специфического иммунитета.
В результате активизации вируса ветряной оспы (Varicella zoster virus) развивается ганглионеврит с поражением межпозвоночных ганглиев, ганглиев черепных нервов и поражением задних корешков. В процесс могут вовлекаться вегетативные ганглии, вещество и оболочки головного и спинного мозга. Могут быть поражены внутренние органы. Распространяясь центробежно по нервным стволам, вирус попадает в клетки эпидермиса и вызывает в них воспалительно-дегенеративные изменения, что проявляется соответствующими высыпаниями в пределах зоны иннервации соответствующего нерва, т.е. дерматома. Возможно и гематогенное распространение вируса, о чём свидетельствует генерализованная форма болезни, полиорганность поражений.
Патологоанатомическая картина заболевания обусловлена воспалительными изменениями в спинальных ганглиях и связанных с ними участках кожного покрова, а также в задних и передних рогах серого вещества, задних и передних корешках спинного мозга и мягких мозговых оболочках. Морфология везикул идентична таковым при ветряной оспе.
Клиническая картина (симптомы) опоясывающего герпеса
Течение болезни разделяют на четыре периода:
- продромальный (прегерпетическая невралгия);
- стадия герпетических высыпаний;
- реконвалесценции (после исчезновения экзантемы);
- остаточных явлений.
У взрослых наиболее ранний признак болезни — появление корешковых болей.
Боль при опоясывающем лишае может быть интенсивной, носит приступообразный характер, часто её сопровождает местная гиперестезия кожи. У детей болевой синдром менее выражен и встречается в 2–3 раза реже. В продромальном периоде появлению высыпаний предшествуют слабость, недомогание, повышение температуры тела, познабливание, боль в мышцах и суставах, головная боль. В области поражённого дерматома возможно чувство онемения, покалывания или жжения. Продолжительность продромального периода варьирует от 1 до 7 сут.
Период клинических проявлений характеризуется поражением кожи и/или слизистых оболочек, проявлениями интоксикации и неврологическими симптомами.
Везикулы считают основным элементом локальных и генерализованных кожных высыпаний при опоясывающем лишае, они развиваются в ростковом слое эпидермиса.
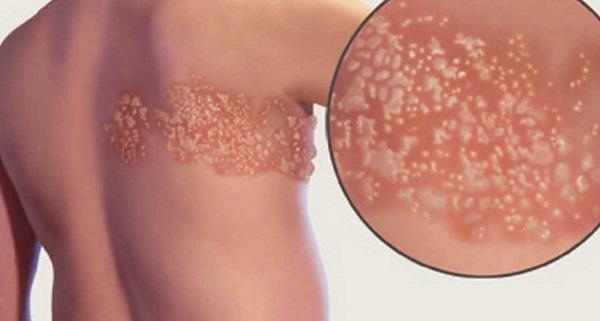
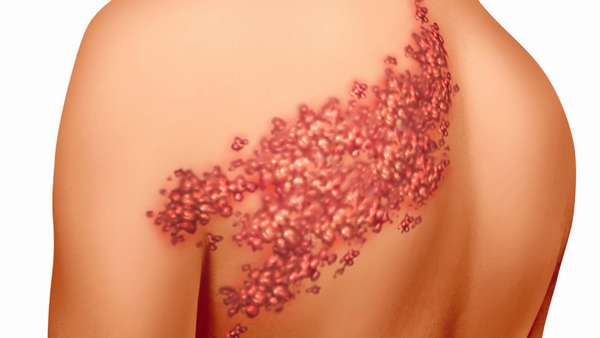
Содержимое пузырьков быстро мутнеет, затем состояние больных улучшается, нормализуется температура, везикулы подсыхают и покрываются корочкой, после которой не остаётся рубца. Полное заживление происходит в течение 2–4 нед. При опоясывающем лишае сыпь имеет сегментарный, односторонний характер, захватывая обычно 2–3 дерматома. Преимущественная локализация поражений кожи при опоясывающем лишае отмечена в зоне иннервации ветвей тройничного нерва, далее, в убывающей последовательности, — в области грудных, шейных, пояснично-крестцовых, шейно-грудных сегментов.
У 10% больных наблюдают распространение экзантемы за границы поражённых дерматомов. Диссеминацию может сопровождать появление множественных или единичных элементов сыпи, с более коротким периодом обратного развития. Генерализацию экзантемы отмечают через 2–7 дней от момента появления высыпаний в области дерматома, ей может сопутствовать ухудшение общего состояния. Кроме типичных везикулёзных высыпаний, у ослабленных больных экзантема может трансформироваться в буллёзную форму, приобретать геморрагический характер и сопровождаться некрозом. Некротические высыпания наблюдаются у лиц с иммунодефицитом (ВИЧ-инфекция, онкологические болезни). В этих случаях на месте высыпаний остаются рубцы. В зоне высыпаний определяют распространённую гиперемию кожи, выраженный отёк подлежащих тканей. При локализации высыпаний в зоне первой ветви тройничного нерва часто наблюдают выраженный отёк. Экзантему сопровождает увеличение и умеренная болезненность регионарных лимфатических узлов.
У детей могут быть признаки ОРЗ. Повышенная температура тела держится несколько дней, сопровождается умеренно выраженными симптомами интоксикации. В этом периоде болезни возможны общемозговые и менингеальные симптомы в виде адинамии, сонливости, диффузной головной боли, головокружения, рвоты.
Длительность клинических проявлений опоясывающего лишая в среднем 2–3 нед.
Постгерпетическая невралгия развивается непосредственно через 2–3 нед после болезни. Боль, как правило, носит приступообразный характер и усиливается в ночные часы, становясь нестерпимой. Выраженность боли через некоторое время уменьшается, или она полностью исчезает в течение нескольких месяцев. Хронизация постгерпетической невралгии наблюдается редко только у иммунокомпроментированных лиц.
Опоясывающий лишай может протекать только с симптомами радикулярных болей, с одиночными везикулами или вообще без высыпаний. Диагноз в таких случаях устанавливают на основании нарастания титров антител к вирусу ветряной оспы (Varicella zoster virus).
Заболевание может протекать в лёгкой, среднетяжёлой и тяжёлой форме. Возможно абортивное или затяжное течение. Критериями тяжести считают выраженность интоксикации, признаков поражения ЦНС, характер местных проявлений (вид экзантемы, интенсивность болевого синдрома).
Повторные случаи опоясывающего лишая характерны для больных ВИЧ-инфекцией или онкологическими заболеваниями (лейкоз, рак лёгкого). При этом локализация высыпаний может соответствовать локализации опухоли, поэтому повторный опоясывающий лишай считают сигналом для углублённого обследования больного.
В патологии опоясывающего лишая значительное место занимает поражение глаз (кератит), которое определяет тяжесть болезни и служат причиной перевода больных в офтальмологическое отделение.
В структуре клинических проявлений опоясывающего лишая значительное место занимают разнообразные синдромы поражения центрального и периферического отделов нервной системы.
Сенсорные нарушения в зоне высыпаний: корешковые боли, парестезии, сегментарные расстройства поверхностной чувствительности наблюдают постоянно. Основной признак — локальные боли, интенсивность которых колеблется в широких пределах. Боль имеет ярко выраженную вегетативную окраску (жгучая, приступообразная, усиливающаяся в ночные часы). Нередко она сопровождается эмоционально-аффективными реакциями. Корешковые парезы топически приурочены только к определённым зонам высыпаний: поражения глазодвигательных нервов, лицевого нерва (варианты синдрома Ханта), парезы верхних конечностей, мышц брюшной стенки, нижних конечностей, сфинктера мочевого пузыря. Развиваются, как правило, на 6–15-й день болезни.
Полирадикулоневропатия — очень редкий синдром у больных опоясывающим лишаем; описано всего несколько десятков наблюдений.
Диагностика опоясывающего лишая
Для лабораторного подтверждения диагноза используют обнаружение антигена вируса при микроскопии или с помощью иммунофлюоресцентного метода, серологические методы. Перспективна ПЦР.
Диагностика опоясывающего лишая в подавляющем большинстве случаев не вызывает затруднений. Ведущее положение сохраняют клинические критерии, главным из которых считают наличие характерной экзантемы со своеобразной сегментарной топографией, почти всегда односторонней. В отдельных случаях необходимо дифференцировать опоясывающий лишай от зостериформного простого герпеса, клинически мало отличимого. Буллёзную форму опоясывающего лишая дифференцируют с рожей, поражениями кожи при онкологических, гематологических заболеваниях, сахарном диабете и ВИЧ-инфекции.
При развитии осложнений, связанных с поражением нервной системы, необходима консультация невролога, консультация офтальмолога — при поражении глаз.
В.02.1. Опоясывающий лишай с менингитом.
Госпитализируют больных при тяжёлом течении опоясывающего лишая.
В обязательной госпитализации нуждаются больные с генерализованной формой инфекционного процесса, поражением первой ветви тройничного нерва и ЦНС.
Лечение опоясывающего лишая
Схема лечения состоит из назначения противовирусных препаратов, патогенетической терапии и симптоматических средств.
Препараты выбора этиотропной терапии:
- ацикловир — 800 мг 5 раз в сутки, в течение 7–10 дней. При тяжёлых формах ацикловир вводят внутривенно по 10 мг/кг каждые 8 ч, продолжительность лечения 7 дней;
- пенцикловир — 250 мг 3 раза в сутки, 7 дней;
- валацикловир — 1000 мг 3 раза в сутки, 7 дней.
Патогенетическая терапия предполагает назначение дипиридамола в качестве дезагреганта по 50 мг 3 раза в сутки, 5–7 дней. Показана дегидратационная терапия (ацетазоламид, фуросемид). Целесообразно назначение иммуномодуляторов (продигиозан, имунофан, азоксимера бромид и др.).
В тяжёлых случаях при выраженной интоксикации проводят дезинтоксикационную терапию с внутривенным введением реополиглюкина, инфукол, усиливают дегидратацию, в небольших дозах применяют антикоагулянты, кортикостероидные гормоны. Местно — 1% раствор бриллиантового зелёного, 5–10% раствор калия перманганата, в фазе корочек — 5% мазь висмута субгаллата; при вялотекущих процессах — метилурациловую мазь, солкосерил. Антибиотики назначают только больным опоясывающим лишаем с признаками активации бактериальной флоры.
В целом терапевтическую стратегию определяют стадией и выраженностью процесса, особенностями клинического течения опоясывающего лишая, общим состоянием и возрастом больного.
Примерные сроки нетрудоспособности 7–10 дней.
Диспансерное наблюдение при тяжёлом течении болезни и наличии осложнений в течение 3–6 мес.
Памятка для пациента
Следует избегать переохлаждений и других стрессовых состояний, ограничивать физическую нагрузку, питаться сбалансированно. Необходимо также проверить состояние иммунной системы.
Профилактика опоясывющего герпеса
Меры в очаге такие же, как при ветряной оспе. В рамках вопроса о взаимосвязи опоясывающего лишая и ветряной оспы следует рассматривать и все другие профилактические мероприятия.
[youtube.player]![]()
Возникает вследствие реактивации вируса ветряной оспы (Varicella-zoster virus — VZV), который был приобретен в течение первичного инфицирования ветряной оспой, и характеризуется дерматомной болью и папулезной сыпью.
Боль обычно появляется на несколько дней раньше сыпи и может длится еще в течение нескольких месяцев после исчезновения сыпи. Сыпь обычно поражает один дерматом, и, как правило, проходит в течение 4-5 недель. Распространенное осложнение — постгерпетическая боль.
Опоясывающий герпес (ОГ) возникает вследствие реактивации латентного вируса ветряной оспы (ВВО) с задних корешковых ганглиев или ганглиев черепных нервов, где он находился с момента первичного инфицирования. Вирус ветряной оспы – это вирус герпеса с двухцепочечной ДНК, передается от человека к человеку при непосредственном контакте с инфицированным лицом или участками поражения, а также воздушно-капельным путем.
После первичного инфицирования развивается латентная инфекция, которая становится возможной в результате того, что вирус уклоняется от иммунной системы путем уменьшения количества экспрессированных генов, а также путем снижения экспрессии антигенов класса I главного комплекса гистосовместимости на поверхности инфицированных клеток.[
Опоясывающий герпес и ветряная оспа вызываются одним и тем же вирусом, но ветряная оспа обычно возникает после первичного инфицирования и вызывает генерализованную сыпь, в то время как опоясывающий герпес возникает после реактивации предшествующей инфекции, с тенденцией к распространению по ходу отдельного нерва.
После первичного инфицирования вирусом ветряной оспы (ВВО) последний латентно сохраняется в задних корешковых ганглиях и ганглиях черепных нервов. У иммунокомпетентных лиц инфекция обычно поражает один дерматом, редко распространяясь на множественные дерматомы. Однако у лиц с иммунодефицитом часто поражается несколько дерматомов. Снижение вирусспецифического клеточно-опосредованного иммунитета в результате ВИЧ, злокачественных новообразований, химиотерапии или длительного применения кортикостероидов приводит к реактивации инфекции, которая распространяется от ганглия к нервной ткани пораженного сегмента и к соответствующему кожному дерматому. Реактивация приводит к ганглиониту: воспалению и деструкции нейронов и поддерживающих клеток. Вирус также распространяется вниз по аксонам к участкам кожи, иннервируемым пораженным ганглием, вызывая местное воспаление.
Характерно наличие продромального периода, сопровождающегося развитием жгучей боли в течение 2-3 дней, с последующим появлением везикулезной сыпи на дерматомах, иннервируемых инфицированным ганглием. Может поражаться любой дерматом; однако, чаще всего поражаются дерматомы с T1 пo L2. Хотя наиболее часто поражаются сенсорные нейроны, у 5-15% пациентов возникает поражение также и моторных нейронов.
Диагноз обычно выставляется клинически и не требует дополнительных обследований или вирусологического исследования.
Типичное проявление – это боль в границах дерматома с последующим появлением сыпи на пораженном участке. Приблизительно у 70–80% пациентов опоясывающий герпес проявляется болью в пределах дерматома, на котором потом возникают поражения кожи.
Боль в пораженном дерматоме обычно длится 2-3 дня до появления сыпи. В то же время, некоторые пациенты сообщают о боли в течение примерно 1 недели перед появлением сыпи. Эта боль может быть постоянной или интермиттирующей, и обычно описывается как жгучая, колющая или пульсирующая. Интенсивность может быть разной, и боль может быть настолько сильной, что мешает спать и влияет на качество жизни.
Сыпь вначале имеет вид пятен на гиперемированном фоне, и в течение 1-2 дней быстро переходит в везикулы, которые остаются 3-4 дня. Элементы сыпи имеют тенденцию к слиянию по ходу афферентных ветвей кожного нерва. В течение 1 недели после появления сыпи везикулы превращаются в пустулы, а через 3-5 дней изъязвляются и покрываются корочками.
Примерно у 20% пациентов возникают системные симптомы, такие как лихорадка, головная боль, недомогание или усталость. Редко может возникнуть боль без сыпи (опоясывающий герпес без сыпи).
Полимеразная цепная реакция (ПЦР) – наиболее чувствительное и специфическое исследование для определения ДНК вируса ветряной оспы (ВВО), но оно является дорогостоящим. Иммуногистохимический анализ соскоба с кожи является очень ценным и менее дорогостоящим, при чувствительности 90% и специфичности 95%. Вирусологическое исследование вируса имеет высокую специфичность, но низкую чувствительность из-за лабильности или неустойчивости вируса.
Почти во всех случаях опоясывающий герпес нужно диагностировать по данным анамнеза и физикального обследования. Подтверждение диагноза с помощью лабораторных исследований может понадобиться для дифференциации генитального герпеса от простого герпеса, или для диагностики боли при опоясывающем герпесе без поражений кожи (опоясывающий герпес без сыпи).
-
>50 лет ВИЧ
-
Заболеваемость опоясывающим герпесом (ОГ) в 15 раз выше у ВИЧ-инфицированных пациентов по сравнению с не инфицированными людьми.
-
Лимфопролиферативные злокачественные новообразования вызывают выраженную иммуносупрессию, в результате чего возрастает риск инфекции.
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Инфекции обычно самоизлечиваются; однако нужно назначать противовирусные препараты всем пациентам, особенно тем, у кого развилась тяжелая форма заболевания, >50 лет и/или с иммуносупрессией. Цель лечения – снизить репликацию вируса, устранить боль и уменьшить постгерпетическую невралгию. Лечение опоясывающего герпеса (ОГ) во время беременности такое же, как и у других пациентов с опоясывающим герпесом. Среди всех противовирусных препаратов ацикловир наиболее исследован с точки зрения применения у беременных, поэтому используется чаще всего.
Противовирусные препараты назначаются для снижения репликации вируса всем пациентам, особенно тем, у кого тяжелая форма заболевания, >50 лет, есть иммунодефицит и/или признаки поражения тройничного нерва. Назначение противовирусных препаратов сокращает продолжительность выделения вируса, останавливает появление новых участков поражения, предотвращает осложнения со стороны глаз и снижает интенсивность боли. Лечение обычно заключается в пероральном использовании противовирусных препаратов, таких как ацикловир, фамцикловир и валацикловир, причем лечение наиболее эффективно в случае, если было начато в течение 72-х часов с момента появления сыпи. Ацикловир внутривенно вводят тем пациентам, которые не могут принимать лекарства перорально. Местные противовирусные препараты не рекомендованы.
Исследования сравнивали конечные результаты воздействия на кожные проявления и на боль между фамцикловиром и валацикловиром и не нашли различий в их эффективности. При системном обзоре высококачественных исследований было обнаружено, что фамцикловир и валацикловир лучше, чем ацикловир, снижают вероятность пролонгированной боли.
Некоторые метаанализы рандомизированных контролируемых исследований показали, что лечение противовирусными препаратами пациентов с опоясывающим герпесом снижает продолжительность или вероятность появления пролонгированной боли. Однако другие исследования обнаружили противоположные результаты. Фамцикловир, валацикловир и ацикловир были признаны эффективнее плацебо в сокращении времени до полного прекращения боли. В то же время, эффект ацикловира при хронической боли в других клинических исследованиях был не таким четким.
Инфекция ОГ случается чаще и нередко осложняется у пациентов с ослабленным иммунитетом. Главная цель лечения этих пациентов – снизить кожную и висцеральную генерализацию, которая может привести к угрожающим жизни осложнениям. Поэтому пациентам с иммунодефицитом рекомендовано в обязательном порядке получать противовирусную терапию в течение недели с момента возникновения сыпи и до полного покрытия поражений корочками.
В случае локализованного заболевания назначают перорально валацикловир, фамцикловир или ацикловир при тщательном амбулаторном наблюдении пациента. Резервное внутривенное лечение ацикловиром назначают пациентам с диссеминированной инфекцией, вызванной вирусом ветряной оспы, в случае поражения глаз, очень тяжелой иммуносупрессии или неспособности принимать пероральные препараты.
Для всех пациентов назначение анальгетиков призвано облегчить боль в острой фазе, а также уменьшить постгерпетическую невралгию, а тип назначаемых анальгетиков зависит от тяжести боли. При слабо выраженной боли подойдут такие анальгетики, как ибупрофен и парацетамол. При сильной боли назначают наркотические анальгетики. Также сообщалось об эффективности местного назначения лидокаина и выполнения блокады периферических нервов. Для снижения боли и зуда на открытые поражения можно наносить лосьоны, содержащие каламин.
Самое распространенное осложнение можно заподозрить, если боль длится >30 дней после появления сыпи или заживления кожи. Боль обычно проявляется как ощущение жжения или зуд. Степень тяжести колеблется от легкой до изнурительной. Пациенты старше 50 лет имеют повышенный риск осложнений и выраженной боли. Обычно боль проходит в течение 6 месяцев; однако у пациентов старше 70 лет выше риск более длительной продолжительности боли.
Цель лечения – устранить боль. Пациентам с болью легкой и средней степени назначают нестероидные противовоспалительные препараты или парацетамолом в виде монотерапии или в сочетании со слабыми наркотическими анальгетиками. Местное применение капсаицина также уменьшает болевые ощущения. Пациентам с болью средней и тяжелой степени назначают сильные наркотические анальгетики. Если пациент не отвечает на лечение наркотическими анальгетиками, дополнительно назначаются трициклические антидепрессанты, такие как амитриптилин, или противосудорожные препараты, такие как габапентин или прегабалин. Мета-анализ не выявляет различий в облегчении боли между габапентином и трициклическими антидепрессантами. Для тех, кто не переносит наркотические анальгетики, подбирается один препарат или надлежащая комбинация противосудорожных препаратов, трициклических антидепрессантов или кортикостероидов.
Не существует стандартных клинических руководств по поводу того, какой препарат выбрать для начального применения. Это лечение назначается в виде монотерапии или в комбинации, в зависимости от тяжести боли и ответа на лечение.
Лечение заключается в назначении противовирусных препаратов, таких как ацикловир, фамцикловир или валацикловир на 7-10 дней, при этом желательно начинать лечение в течение 72 часов от момента появления сыпи. При необходимости при ретините можно назначить ацикловир внутривенно. Пероральные противовирусные препараты устраняют острое заболевание и уменьшают поздние воспалительные рецидивы. Среди других препаратов – обезболивающие, глазные мази с антибиотиками для защиты поверхности глаз и местные кортикостероиды. Всех пациентов с проявлениями поражений глаз обязательно нужно направлять к офтальмологу. Противовирусная терапия начинается как можно раньше, еще перед направлением.
Лечение хронических проблем включает следующее:
-
Увлажняющие глазные гели и искусственные слезы без добавления консервантов Мази с антибиотиками Латеральная блефарорафия для защиты роговицы (которая часто имеет сниженную чувствительность или является нечувствительной в результате повреждения нейронов) от перфорации Терапевтические мягкие контактные линзы длительного ношения и капли с антибиотиками. Местные кортикостероиды и антибиотики при воспалительных заболеваниях (ирит, эписклерит, склерит и иммунный кератит) Дилатация при ирите Лечение глаукомы при необходимости Хирургическое вмешательство при необходимости: например, трансплантация кусочка амниотической оболочки, скрепление язв тканевыми адгезивами, кератопротезирование и трабекулэктомия при глаукоме.
Лечение хронической боли в целом такое же, как и при постгерпетической невралгии.
[youtube.player]Опоясывающий лишай – заболевание вирусной природы. Протекает болезнь достаточно специфично с развитием характерной триады клинических проявлений: признаки вирусной инфекции, экзантемные поражения кожных покровов и неврологическая симптоматика.
Этиология опоясывающего герпеса
Возбудителем заболевания является вирус герпеса III типа (herpes zoster), который в детском возрасте вызывает ветрянку (ветряную оспу). Особенность этого типа вируса в том, что он имеет высокую тропность к нервным тканям и после стихания основного процесса находится в латентном состоянии в волокнах периферической нервной системы.
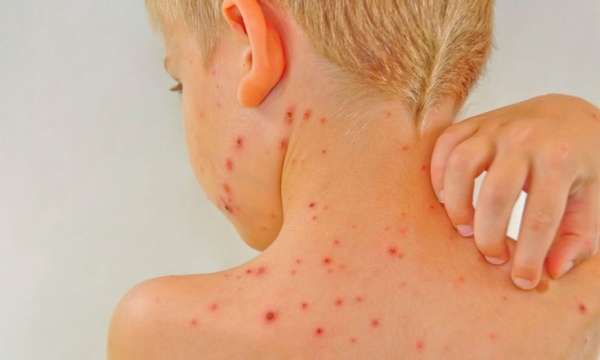
Рецидив заболевания является вторичной инфекцией и возникает при реактивации вируса на фоне ослабленного иммунитета. Сложность диагностики возникает из-за постепенного развёртывания симптоматики.
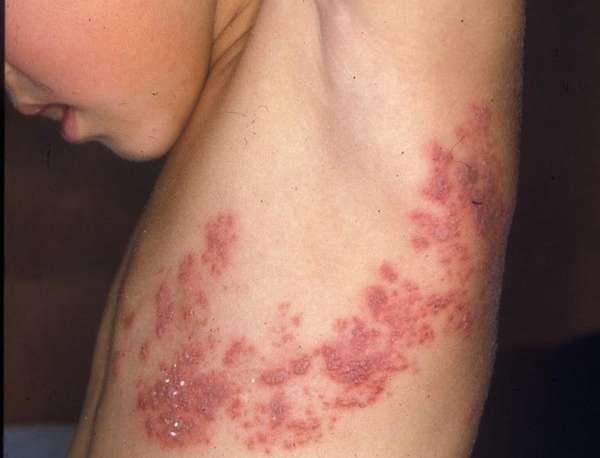
Дифференциальная диагностика опоясывающего лишая
Клинические проявления опоясывающего лишая зависят от локализации первичного очага и формы заболевания. В связи с этим дифференциальная диагностика опоясывающего герпеса иногда вызывает затруднения.
Заболевание протекает в течение нескольких дней без признаков поражения нервной системы и выраженного интоксикационного синдрома. Клиническая картина у всех одинаковая эритематозная сыпь без склонности к слиянию.
| Опоясывающий лишай | Простой герпес | Генитальный герпес | |
| Диагностические критерии | Односторонняя локализация по ходу нервных стволов исчезающая без формирования везикулы | Появляются множественные или одиночные везикулы с переходом в эрозию. Локализация – носогубной треугольник. | Симметричные везикулярные высыпания, переходящие в эрозии |
| Данные лабораторных исследований | Цитология: Положительный тест Тцанка. ПЦР – ДНК герпеса 3 типа. | Цитология: Положительный тест Тцанка. ПЦР – ДНК герпеса 1 типа. | Цитология: Положительный тест Тцанка. ПЦР – ДНК герпеса 2 типа. |
Первые несколько дней после начала заболевания ведущим симптомом может выступать поражение невральных сегментов без вовлечения в процесс кожных и слизистых оболочек. Клиническая картина выраженный болевой синдром в иннервируемой зоне.
Клиническая картина появление множества эритематозных очагов с серозным или гнойным содержимым склонным к слиянию.
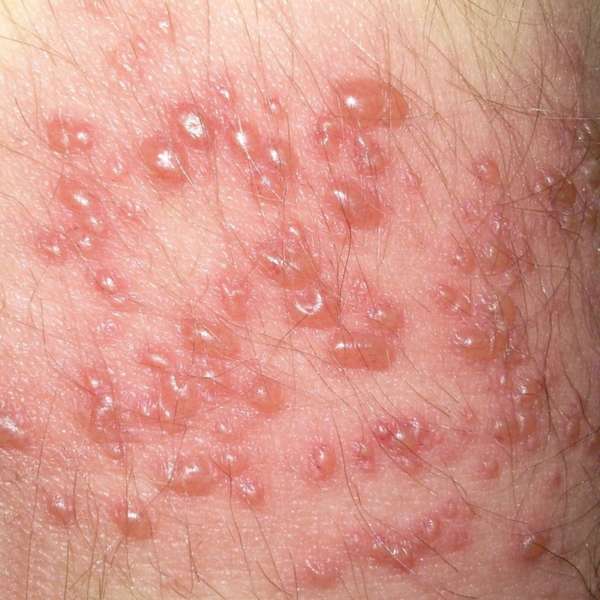
| Опоясывающий лишай | Рожистое воспаление | Экзема | |
| Диагностические критерии | Односторонняя локализация по ходу нервных стволов с выраженным и трудно купируемым болевым синдромом и образованием везикул. | Очаги сливаются в пятна, значительное увеличение лимфатических узлов, болевой синдром в покое исчезает. | Воздействие аллергена в анамнезе, множественные везикулы, переходящие в эрозии с обильным серозным отделяемым. Болевой синдром слабо выражен. Поражения обычно симметричные. |
| Данные лабораторных исследований | Цитология: Положительный тест Тцанка. ПЦР – ДНК герпеса типа зостер. | Общий анализ крови: признаки бактериальной инфекции. Диагностического значения не имеет. | Общий анализ крови: эозинофилия. |
Клиническая картина наличие множественных высыпаний на коже либо слизистых.
Локализация – носогубной треугольник. Нет болевого синдрома.
Методы лабораторной диагностики
При наличии триады клинических проявлений диагностика не вызывает затруднений. При сомнительном диагнозе в случае латентного течения либо по другим причинам проводят лабораторные исследования.
- тест Тцанка определение в соскобе взятого с основания пузырька гигантских многоядерных клеток,
- иммунофлюоресцентный анализ (ИФА) обнаруживает в крови нарастание титров иммуноглобулинов (IgM, IgG) в плазме крови,
- серологическая диагностика (ПЦР) высокоспецифичный метод для выявления ДНК возбудителя в крови.
Забор венозной крови для иммунологического тестирования проводится натощак. За 8 часов до забора крови желательно исключить физические и психоэмоциональные нагрузки.
Расшифровка результатов исследования
Тест Тцанка не позволяет определить тип возбудителя, изменения специфичны для герпетической инфекции любого типа.
Обнаружение IgM и IgG говорит о стадии заболевания.
| IgM | IgG | |
| Острая инфекция (ранняя стадия) | + | |
| Острая инфекция (поздняя стадия) | + | + |
| Наличие иммунитета без острого процесса | + | |
| Отсутствие специфического иммунитета |
Определение стадии важно для выбора тактики лечения. Если диагноз опоясывающего герпеса выставляется в ранней стадии (до 72 часов с момента заражения) – назначают интенсивную противовирусную терапию. Если в позднюю стадию – симптоматическое лечение.
[youtube.player]Читайте также:


