Прививка от кори после коклюша
Девочки, кто не делает прививки своим деткам, вопрос к вам. У вас дети болели коклюшем или корью? Если да, то в каком возрасте? Насколько тяжело болезнь перенесли?
Если кто прививку от коклюша и кори делал, но все равно заболел этими болезнями, отзовитесь тоже, пожалуйста!
Вопрос возник потому, что стараюсь осмыслить все за и против прививочного вопроса. Пока у нас отказ на год написан, дальше с мужем опять будем думать, как поступить. Не перестаю искать информацию на эту тему, чтобы не замыкаться на собственном мнении.
galipot, спасибо, почитала. То есть вы не были привиты и болели не сказать, чтобы легко. (если не сказать обратного. ) А сколько по времени болезнь длилась? И сколько лет было вашей дочке на момент заболевания? Осложнения были? Вы отказались от прививки сами или был медотвод? А другие прививки ей делали какие-нибудь до болезни? Делаете ли теперь?
Как я поняла, вы сами и никто больше из семьи не заразился, а как давно вам прививка была сделана, в детстве?
Извиняюсь за такое большое количество вопросов, но буду очень признательна, если ответите на них все по порядку.
Правка: про возраст уже нашла ответ в вашем профиле. )) Получается, на момент болезни ей было почти 4 года, верно?
Ровно год назад сын болел коклюшем на пару с подругой. Мой не привит, девочка привита. Болели одинаково, девочка даже тяжелей, по ночам ей вовсе худо было. После болезни были незначительные неврологические проявления (нервное покашливание) и в случае ОРВИ сразу кашель сильный. Потом прошло. Сейчас все норм.
Но вообще болячка хреновая, может, имеет смысл привиться. Два месяца из жизни ребенка выкидывается. Я сына не прививала по врачебному запрету (атопический дерматит, запрет был именно на коклюшную вакцину).
в прошлом году болели коклюшем 4-ро: трое моих и племяш.
Мой старший частично привит (две прививки, после которых ТАКИЕ осложнения - отказ и смена моих взглядов на прививки) - болел очень легко, так и проходил с этим коклюшем в школу - думали легкое ОРВИ (пока определили, что это коклюш - заразный период прошел), средний - абсолютно не привитый - тоже легко перенес, так же как и старший. Младший - абсолютно не привитый, кашлял сильно, но не скажу что бы прямо таки "ужас-ужас" В сад отправить не получалось - вроде бы выздоровел, идем к врачу - там кашель начинается, в общем, так и лечились от ОРЗ-бронхита, пока я не предложила сделать анализ на коклюш.
Племянник, полностью привитый болел сильно - ночами, примерно неделю спать не мог - кашлял сильно, потом стало легче.
В итоге: никакой взаимосвязи с прививками не увидела
Корью никто не болел
Я тоже уже писала об этом раньше в другой теме.
Дочь без прививок. Болела коклюшем в 1г3м.. Перенесли легко. Кашляла, кашель усиливался в лежачем положении, лечили от кашля целый месяц, пока не сделали анализ на коклюш. Врач развела руками и сказала, чтоб больше гуляли. Прошло через 2 месяца.
моему старшему так и вкололи
она идиотка?
сыну стали прививки после 2 лет делать, и то без коклюшного компонента! АДС-М вроде ставили
Коклюшем сын не болел
Ха, самый прикол, я-то ярая сторонница прививок, так меня врачи еще и отговаривали ии на предварительные анализы посылали, но у нас еще и почки, боялись врачи что ли? перестраховывались
Ой девочки, спасибо всем, кто ответил! Еще раз убеждаюсь, что оооочень неоднозначный вопрос этот с прививками. У каждого своя история и свои выводы. А с коклюшем вообще все сложно, т.к. коклюшный компонент вакцины - самый реактогенный, но при этом, по словам самих врачей, иммуногенность прививки против коклюша около 80% (для большинства других вакцин этот показатель выше 95%). То есть каждый пятый, кому прививка от коклюша сделана, остается не защищен, даже если вакцина супер-качественная. А если еще учесть, что она может быть некачественная. Сиди и думай сам, называется, как ребенку не навредить. Вспоминается старая добрая поговорка: "Хрен редьки не слаще".
Мы привиты и болели коклюшем
в тяжело форме,стероиды принимали
мальчки болеют чаще девочек
корью болела подружкa мoей дочки в 5 лет-привита,больше никто не заразился
коклюш не с чем не перепутаешь.лающий кашель, хриплые вдохи выдоха не слышно-кажется что ребенок задыхается.
температура.
Болел сынок летом,было ему месяцев 8-9.
Да, тяжело(со слов мамы девочки)первые 3 дня есть не могла,температура.
Заболела у нас дома на моих глазах стала вялая,ложилась спать,поднялась,температура.
Ответ на сообщение Tenra от 23 окт 2013, 10:47
я читала, что в Скандинавии провели исследования на антитела у привитых 5-леток. Так у 35%, оказалось, нет защиты от столбняка.
На самом деле, мы делаем прививки, но не делаем потом тест на антитела. И понятия не имеем, есть ли защита от прививочных инфекций.
корью болела знакомая подростком. У нее полкласса переболело. Разумеется, большинство привитые.
моя мама-врач говорит, что вакцина от кори требует жесткий температурный режим. И если он где-то нарушается (что очень возможно), она теряет свою эффективность.
у коклюша спецефический кашель-именно"лающий"симптомы появляются поздно вечером или ночью.Днем только температура.Мой сынок лег спать как обычно в 19-30, а в 22-00 проснулся с т-рой и кашлем и, я не слышала выдоха,вдох хриплый,а выдоха не слышно.
это нельзя спутать с простудой симптомы страшные.с ребенком в охабке летишь в "скорую пмощь" или вызов скорой на дом.
Tenra, не прививали, потому что:
она одна, старших братьев сестер нет
жили отдельно
до 4 лет под моим неусыпным контролем
мы - медики, оценить тяжесть болезни в состоянии
роды тяжелые, реанимация и т.д.
несмотря на это - постоянный контакт со взрослыми, с двух месяцев в общественном транспорте, с года в самолете и заграницей.
Болела редко
Почти в 4 года болела корью - мы знали что заболеет, был контакт с больным папой, в больницу не ложились, но причина выше (вроде как в состоянии оценить состояние ребенка)
Про корь - у нее ларингит с крупом кажется был, уже забыла. (у папы сильный кератоконъюнктивит на 60% зрение упало, потом восстановилось)
(антитела сдавали в 4.5 года - точно корь была, хотя там и по клинике без вопросов).
Я не болела - у меня вакцинация в год и ревакцинация где-то за 8 лет до этой вспышки (платно, по собственному желанию)
Про прививки - стали их планировать на после 4 лет перед летом (не связано с корью - причина "отлучение" от мамы, т.е. у нее появилась большая свобода - детский сад, поездки на море без меня, проследить обработку ран я не могла).
Т.е. решали именно про столбняк, но делать АС или АДС-М не стали, в итоге выбрали Инфанрикс (коклюшный компонент в нем разрешен до 6 лет). Схему составили такую: (учитывая начало вакцинации в 4 года)
С интервалом 1,5-2 месяца 2 раза Инфанрикс (АаКДС) затем 2 раза Полиорикс (инактивированный полиомиелит). Месяцев через 9 Пентаксим без акт-хиба (АаКДС+Ин.Полиомиелит). По плану через 5 лет АДС-М, полиомиелит по эпидемиологической ситуации.
Вопрос "Краснуха, гепатит В" ближе к подростковому возрасту - в зависимости от здоровья и поведения.
БЦЖ не делали и не планируем, в этом году сделали Манту, т.к. планируем в школу оформлять карту - отрицательная. Про Манту - ее имеет смысл делать каждый год в одно и то же время, либо не делать вовсе, т.е. мы рассчитываем теперь ежегодно делать в школе в сентябре -октябре.
Про последствия: после кори - написала пару белых стихов, резкий скачок в рисование произошел
прививки перенеслись легко, темп., капризов, разных нюансов в здоровье не было, также как и после манту (я имею ввиду "тонких" последствий - в поведении, настроении, болезнях, стуле, болях и т.д.)
Мое мнение про вакцинацию - календарь создан, чтобы создать иммунную прослойку в популяции, т.е общий иммунитет в человечестве. Дальше каждый решает индивидуальна, когда как и чем. Потому что свой ребенок важнее. Не все педиатры знают альтернативные схемы вакцинации в зависимости от возраста (особенно это касается АКДС, там одна схема до 4 лет, вторая от 4-6 лет, третья для более старших). Отказ от прививки означает, что Вы считаете что с болезнью ребенка Вам легче справиться, чем с последствиями вакцинации. Так что решать Вам, рассчитывать на врачей здесь не стоит, к сожалению современные педиатры не знакомы с клиникой кори, дифтерии, столбняка. Ответственность целиком на Вас. Но до года я бы ребенка не прививала, но опять же исходя из окружающей эпидемиологической ситуации (наличие возможных носителей инфекции).
galipot, спасибо большое за столь подробный ответ! Исходя из этого опыта, если бы была возможность отмотать время назад, вы бы стали прививку от кори ставить или все-таки нет?
И еще вопрос не совсем в тему. Подскажите, пожалуйста, а где можно альтернативные схемы вакцинации посмотреть? Возможно, нам тоже пригодится.
Tenra, нет, не стали бы, Также как мы не планируем БЦЖ, краснуху, паротит, ветрянку, гепатит В, гардасил, менинго, хиб, пневмо.
Повторюсь, мы - врачи, мы готовы брать на себя ответственность.
Да, и как я смеялась, когда муж заболел корью - мы рассчитывали что папа будет носить домой инфекции (он в инфекционном отделении работает), но не думали, что он не привит и принесет что-нибудь из подобных инфекций. Я думала источником будет коллектив (детский сад), но ни как родной отец
(через пару недель после кори - он в ужасе звонил домой, что у них менингококковый менингит, с криком - "Что мне домой вообще никогда не приходить!")
Но потом как-то все успокоилось и да, мы готовы что он нам принесет еще что-то из "управляемых" инфекций.
про схемы в тех же инструкциях к препаратам есть, но если вы не медики, не советую. есть сайт ВОЗ, есть CDC (американский центр по контролю за заболеваемостью), если читаете по анг. можно там смотреть интересную информацию по заболеваниям, в том числе по профилактике.
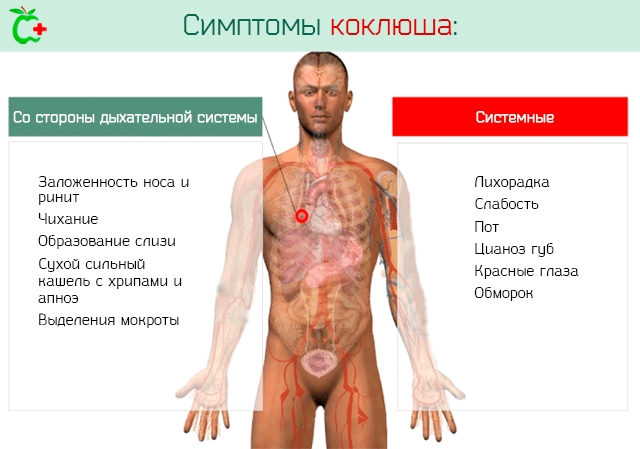
Коклюш является острым заболеванием, которое более распространено у детей. Проявления: приступообразный изнуряющий кашель. Опаснее всего заражение детей, не достигших возраста трех лет. Особенно тяжелые осложнения появляются у детей-грудничков в первые несколько месяцев.

Распространитель инфекции — только больной человек. Потому что во внешней среде коклюшная палочка крайне не устойчива: быстро погибает. Заражение происходит при длительном и достаточно близком контакте, так как распространяются бактерии не более, чем на 2 м.
Как проявляется
Первичные симптомы, которые сопровождают болезнь, весьма схожи с симптомами ОРЗ и бронхита (небольшой насморк, сухой нарастающий кашель, незначительное повышение температуры тела). Поэтому диагностировать коклюш по этим признакам достаточно нелегко.
Далее появляется характерный коклюшный приступообразный кашель, когда между несколькими кашлевыми толчками нет паузы. Далее человек делает глубокий вдох, который сопровождается специфическим свистом. Лицо пациента краснеет. В конце приступа выделяется много слизистой стекловидной мокроты, может произойти рвота. Количество приступов во время болезни разное: у одних они редкие, у других доходят до 40-50 раз в сутки.
Хорошая прививка от коклюша — это АКДС. Кроме коклюшного компонента, в ней содержится дифтерийный и столбнячный компоненты.
До года заболевание протекает очень тяжело, вплоть да летального исхода. У них приступы заканчиваются кратковременной остановкой дыхания. В связи с этим в головной мозг поступает недостаточно кислорода, что является причиной судорог и других неврологических осложнений. Еще одно осложнение – это пневмония.
Сроки проведения вакцины
Прививку от коклюша производят в 3 месяца, далее в 4,5 месяца, и третью последнюю вакцину – в 6 месяцев.
Промежуток между ними 30-40 дней. Ревакцинация производится в 1,5 года.
Сроки пропущены, что делать?
Прививку от коклюша допустимо делать до 4-х лет три раза с интервалом в 30-40 дней. Если ребенку больше 4-х лет, и он переболел коклюшем, то необходимости в этой прививке больше нет, так как у него развился пожизненный иммунитет.
Значение прививки
Врачи утверждают, что частота возникновения коклюша напрямую зависит от проведения вакцин.
Благодаря трехкратному проведению прививок от коклюша, в организме появляются и накапливаются клетки памяти для поддержания антител на высоком уровне. Вероятность повышения иммунитета — 99%.
Три этапа вакцинации:
- подготовка;
- собственно прививка;
- поствакцинальный период.
Первый этап. Главное условие наиболее эффективной и успешной прививки от коклюша — чтобы ребенок был полностью здоров. В начале педиатр осматривает ребенка на предмет наличия малейших признаков заболевания, осматривая лимфоузлы, температуру, горло и т.д.
Врач назначает противоаллергические средства за несколько дней до введения вакцины.

Временные противопоказания к прививке:
- резкое заболевание: вирусные заболевания, простуда. Тогда сроки сдвигаются на две недели после выздоровления;
- болезненное прорезывание зубов с подъемом температуры, диареей или другими признаками;
- вес ребенка при рождении менее двух кг. Тогда необходимо, чтобы ребенок достиг нужного веса.
Подготовка к прививке
В период (по несколько дней) до и после прививки от коклюша нельзя менять режим ребенка. Отложите новые мероприятия на другое время, не ходите в гости. Лишний стресс влияет на иммунитет. Ограничьте контакт с чужими людьми. Если проводите закаливающие процедуры, не уменьшайте температуру во время обтираний и купаний.
Если ребенок часто болеет, сходите к иммунологу для составления плана прививок.
Вторым этапом является само проведение прививки. Прививка против коклюша, дифтерии и столбняка (АКДС) проводится внутримышечно (в бедро). После проведения процедуры, рекомендуется не уходить сразу, а подождать 20-30 минут в поликлинике: в случае возникновения аллергии немедленного типа требуется незамедлительная помощь.
Проводить вакцинацию можно импортными либо отечественными препаратами. Степень очистки импортной прививки выше, за счет этого она меньше вызывает побочные эффекты.
Вакцины против коклюша. Виды
Препарат АКДС представляет собой смесь следующих компонентов:
- инактивированные (мертвые) клетки коклюшной палочки;
- анатоксин дифтерийной палочки;
- анатоксин столбнячной палочки;
- мертиолят – используется в качестве консерванта;
- формалин – ослабляет токсическое действие бактерий.
Отметим, что мертиолят и формалин являются токсичными веществами для организма и давно запрещены в странах Европы и Северной Америки.
- дифтерийный;
- столбнячный;
- токсин коклюшной палочки.
Этот препарат лучше очищен. Содержит в пять раз меньше антигенов. За счет этого такая прививка от коклюша легче переносится.
- токсоиды — это бесклеточные структуры, что крайне важно для предотвращения нежелательных явлений;
- убитый вирус полиомиелита;
- антиген гепатита В;
- специальный компонент, защищающий от гемофильной палочки.
Кроме этого, препарат не содержит соединений ртути (мертиолята) и намного безопаснее в плане аллергических реакций.
Среди консервантов нет ртути, но есть гидроксид алюминия и формальдегид.
В отличие от традиционных прививок, комплексные многокомпонентные вакцины позволяют сделать все за более длительный курс посещений (при раздельном использовании вакцин требуется около 12).
Третий этап — контроль возможных реакций.
Педиатр должен проинформировать Вас о возможных поствакциональных реакциях коклюша и дать рекомендации, как действовать при их появлении.
Наиболее частые реакции:
- повышенная температура тела (до 37,5-38 градусов);
- уплотнение в области инъекции;
- плаксивость, раздражительность, беспокойство.
При этих проявлениях врач может порекомендовать парацетамол либо нурофен.
Действия родителей в этот период:
- сохраняйте спокойный режим;
- не добавляйте новый прикорм в течение 3-х дней;
- исключите вечернее купание в день после процедуры.
Изменения состояния и осложнения
Внимательно наблюдайте за состоянием своего ребенка. Если что-то вас настораживает: появилась сыпь, рвота, ухудшение самочувствия – обязательно проконсультируйтесь с врачом.
К поствакцинальным осложнениям относятся:
| Местные | Общие |
| Крапивница | Судорожный синдром |
| Большая папула, образование некроза | Анафилактический шок |
| Обширное покраснение | Энцефалопатия |
| Значительное уплотнение | Отек Квинке |
Привитые дети также могут заболеть коклюшем, как и не привитые. Но реакция на возбудитель более сглажена. Заболевание переносится легче, и практически не бывает осложнений.
Профилактика коклюша
Дети, имевшие контакт с больными, непременно должны быть обследованы: не являются ли они носителями коклюша. Педиатр следит за их состоянием 14 дней. Ребенку до года, которого не прививали, вводится иммуноглобулин. Хорошая защита от инфекции — это крепкий иммунитет.
Полезное видео: Обязательна ли вакцинация детей — мнение Доктора Комаровского.
4 причины, по которым надо делать прививки малышам
- Малыши очень уязвимы, а значит, нуждаются в защите, особенно если речь идет об инфекционных болезнях, которые могут привести к серьезным последствиям. Возможности современной медицины не безграничны. Например, более чем пятидесятилетняя история существования антибиотиков доказала, что они не всегда помогают вылечить болезни, а при заболеваниях, вызванных вирусами, не помогают вовсе.
- Прививки, которые делают нашим детям, совсем не такие, какие делали нам! Вакцинология (наука о прививках) не стоит на месте и за последние 15 лет многого достигла. Например, большинство известных нам с детства вакцин теперь облегчены, то есть избавлены от компонентов, которые могут вызвать нежелательные реакции.
- Современный календарь прививок гораздо шире, чем раньше, а объединение различных вакцин в одну упрощает процедуру.
- Появляются новые вакцины, которые помогают защитить малышей от многих серьезных болезней, справиться с которыми раньше не получалось. Например, не так давно была изобретена вакцина против Haemophilus influenzae типа В, который является причиной менингита.
Не стоит волноваться, что из-за вакцины у малыша начнется аллергия. Если у него есть предрасположенность, препарат может лишь проявить ее, и тогда аллергическая реакция возникнет не на саму вакцину, а на какой-нибудь ее компонент или другой аллерген, в роли которого может выступить любой новый продукт. Нужна ли маленькому аллергику прививка и когда ее стоит делать, решает врач (например, в момент обострения атопического дерматита ее отложат). Если доктор сочтет нужным, он назначит малышу лекарство, которое надо принимать после прививки, чтобы избежать нежелательной реакции.
Эта прививка очень важна для малышей потому, что каждый год в мире фиксируются вспышки туберкулеза. БЦЖ обязательна (если только нет медицинских противопоказаний) и защищает ребенка от тяжелых форм легочного туберкулеза и туберкулезного менингита. В первый раз прививку делают малышам еще в роддоме, а потом незадолго до поступления в ясли, детский сад или школу. Перед тем как ее повторить, доктор сделает специальную пробу. Она называется реакцией Манту. Проба содержит немного туберкулина — компонента микроба, вызывающего туберкулез. Его вводят в кожу, и, если вокруг места укола появляется покраснение, значит, иммунитет против туберкулеза есть, а если нужной реакции не последует, прививку стоит повторить.
Вакцина от этой болезни существует, она включена в прививочный календарь США и Японии: ее делают только тем детишкам, чья иммунная система была ослаблена, например, болезнью. В России такой вакцины нет.
Благодаря появлению новой вакцины против Haemophilus influenzae типа В, серьезные инфекции и менингит, которые она вызывает, почти не встречаются. Эту прививку делают начиная с 2 месяцев потому, что менингит часто бывает в возрасте 3-18 месяцев. В России эта прививка календарем не предусмотрена, но рекомендована Минздравом, то есть родители могут сделать ее малышу дополнительно.
Вакцина может быть скомбинирована с прививкой против дифтерии, столбняка, коклюша, полиомиелита.
В России эту прививку делают малышам в случае необходимости, например, если вы отправляетесь всей семьей в путешествие.
Если мама новорожденного — носитель вируса, есть риск, что во время родов малыш заразится гепатитом. Чтобы этого не произошло, его прививают в течение 72 часов после рождения.
К счастью, такие случаи встречаются редко. Календарь прививок предписывает вакцинировать малышей три раза: в 4, 5 и 12 месяцев.
Вспышки дифтерии все еще встречаются в разных странах, поэтому малышей нужно прививать — это делается в возрасте 3 месяцев. Второй раз вакцину вводят уже взрослым.
Детишки, живущие в тропических районах, должны прививаться начиная с 6-месячного возраста. Малышам, путешествующим или переезжающим со своими родителями в Африку или Латинскую Америку, прививку делают начиная с 1 года.
Здоровый новорожденный имеет полноценную иммунную систему, но у нее нет памяти. В первые полгода жизни малыш получает защитные антитела от мамы с грудным молоком. Однако, начиная с 6 месяцев (а с детишками, которые питаются искусственным молоком, это случается еще раньше) риск заболеть возрастает. Кроме того, в этом возрасте малыши легко приобретают иммунологическую память. Вот почему вакцинация начинается так рано.
Эту прививку малышам делают начиная с 3 месяцев в три приема (в 4, 5 и в 12-14 месяцев) комбинированной вакциной против дифтерии, столбняка, коклюша и полиомиелита. Коклюш очень опасен для грудничков: чем младше ребенок, тем тяжелее он болеет. Для взрослых людей болезнь не страшна: она протекает легко.
Чтобы не делать малышу несколько инъекций, специалисты объединяют в одном шприце несколько вакцин. Сейчас существует четырехкомпонентная вакцина против дифтерии, столбняка, коклюша, полиомиелита (тетракок) и пятикомпонентная вакцина (пентакок) против Haemophilus, дифтерии, столбняка, коклюша и полиомиелита.
Эту прививку делают малышам (чаще всего вместе с вакциной против паротита и краснухи) начиная с 1 года (а иногда и раньше, с 9 месяцев, если ребенку по каким-нибудь причинам надо часто бывать среди детей и взрослых). Недавно в календаре прививок появилась и повторная вакцинация от кори в возрасте 6 лет.
Для детей эта болезнь не опасна, проблема в том, что они могут столкнуться с ней, когда подрастут. Взрослые тяжело переносят краснуху. Она особенно опасна для беременных женщин, если они никогда раньше ею не болели и не были привиты. Эту прививку делают вместе с прививкой против кори и паротита начиная с 1 года. Новый календарь прививок предписывает прививать против краснухи мальчиков и девочек в возрасте 11-13 лет, если это не было сделано раньше.
Это инфекционное воспаление оболочек мозга. Существуют две вакцины от менингококков А и С, которые вызывают гнойный менингит (тяжелое, иногда смертельное заболевание). Эти прививки делают в случае необходимости (например, если в яслях или детском садике, куда ходит малыш, кто-нибудь заболел). Кстати, отправляясь с ребенком в некоторые регионы, такие, как например, Африка, стоит сделать эту прививку заранее.
Современные вакцины почти не вызывают побочных проявлений, но некоторые из них, например против коклюша, могут спровоцировать повышение температуры. Живые вакцины с ослабленным возбудителем (против кори, краснухи, паротита, гриппа) могут вызвать слабую форму этих болезней, с небольшими высыпаниями и температурой. Прививка против паротита иногда провоцирует отек, похожий на тот, который появляется во время болезни.
По закону некоторые прививки обязательны для всех детей: против туберкулеза, дифтерии, коклюша, столбняка, полиомиелита, кори, паротита, гепатита В, краснухи. Справки о том, что они сделаны, требуются для поступления в ясли, детский сад, школу.
Эта болезнь чаще встречается у взрослых. Пока еще не существует вакцины против этого недуга, который вызывает вирус, похожий на вирус ветряной оспы и герпеса. Правда, ученые установили, что вакцина от ветряной оспы может помочь и в борьбе против опоясывающего лишая.
Как сообщили эксперты Всемирной организации здравоохранения, эта опасная болезнь исчезла (май 1980 года). А значит, необходимости делать прививки от оспы больше нет.
До того как появилась вакцина, количество заболевших оценивалось несколькими тысячами в год, у некоторых из них появлялись осложнения, такие, как глухота, поражения желез и особенно орхит (воспаление оболочек яичек у мальчиков), который может привести к бесплодию.
Прививку от паротита делают вместе с прививкой от кори и краснухи начиная с 1 года.
Это микроб, который вызывает инфекционные болезни дыхательных путей, например воспаление легких. Но прививку против пневмококка здоровым малышам не делают. К тому же до 2 лет она неэффективна. Эта прививка необходима в основном детям-астматикам или малышам с хроническими болезнями органов дыхания.
Это вирусное заболевание, которое поражает нервную систему и приводит к параличу. Несмотря на то, что в результате обязательной вакцинации полиомиелит стал редкостью, нужно быть начеку: в некоторых странах он все еще встречается.
Как только вы поймете, что пропустили срок прививки, сразу свяжитесь с педиатром. Не волнуйтесь, программу вакцинации можно будет продолжить или изменить, а не начинать все сначала.
Речь идет о прививках, которые не являются обязательными. Но это не значит, что их можно не делать. Рекомендуемыми они называются потому, что у государства нет возможности оплатить их, так что это должны сделать родители.
Обязательная вакцинация начиная с 3 месяцев и повторные прививки позволили серьезно снизить количество случаев столбняка. Дети надежно защищены от этой болезни, чего нельзя сказать о взрослых, ведь многие из нас пропускают повторную вакцинацию после 18 лет.
Перед отъездом в районы, где еще встречаются эти тяжелые заболевания, нужно обязательно посоветоваться с врачом-педиатром. Он поможет составить программу прививок, которые защитят малыша. Нужно позаботиться об этом заранее, для того чтобы приобрести иммунитет еще до отъезда.
Прививка против коклюша включена в национальный календарь иммунизации. Вакцина необходима для профилактики инфекционного заболевания у детей младшего возраста. Особенно опасна патология для грудничков, поскольку вызывает приступообразный кашель и может даже привести к удушению. Поэтому иммунизацию стараются проводить уже с трех месяцев. Вакцинация выполняется в несколько приемов, которые обеспечивают формирование стойкого иммунитета.
Обязательно ли прививать детей от коклюша
Коклюш относится к инфекционным заболеваниям, которые передаются от человека к человеку при непосредственном контакте. Возбудитель заболевания – бактерии. Они практически не способны сохранять активность во внешней среде. Поэтому заразиться через предметы обихода маловероятно. Коклюш легко подхватить в людных местах. Во время кашля и чихания инфицированный человек выделяет капельки слюны с возбудителями болезни.
У детей первого года жизни высока вероятность летального исхода. Заболевание вызывает спазм бронхов, который проявляется свистящим лающим кашлем. Также коклюш сопровождается судорогами и часто приводит к нарушениям мозгового кровообращения или патологиям ЦНС.
Детям ставят прививку бесплатно по месту жительства. Особенно важно привить ребенка в первые месяцы жизни, так как заболевание крайне опасно для малышей. Чем старше пациент, тем меньше риск осложнений от коклюша.

В последние годы стало модно отказываться от иммунизации. Родители считают коклюш и прочие заболевания устаревшими. Мамы и папы смело подписывают отказ от прививки, полагая, что их ребенку никогда не придется столкнуться с коклюшными бактериями. Нельзя с уверенностью утверждать, что не привитый ребенок точно заболеет. Однако при контакте с инфицированным человеком риск заражения составит более 90%.
Календарь вакцинации от коклюша
Поскольку заболевание у малышей часто приводит к летальному исходу, родителей интересуют сроки, когда ставят прививку от коклюша. Первую вакцину рекомендуется сделать в 3 месяца. После этого с перерывом в 6 недель вводится еще одна доза. Далее вакцинация понадобится еще один раз до года. Ревакцинация от коклюша проводится 4 раза — после года, 2 раза в дошкольном возрасте и один раз в подростковом. Таким образом, для формирования устойчивого иммунитета нужно 7 прививок.
График иммунизации рекомендует следующие сроки:
Иногда прививку переносят. Частой причиной для медотвода являются простудные заболевания. также индивидуальный график иммунизации врач составляет по желанию родителей. Несмотря на то, что сроки вакцинации сдвигают, введение сыворотки осуществляется в соответствии с прививочным календарем:
- Первая вакцина. Ставится детям после 3 месяцев, но до 4 лет.
- Вторая вакцина. Вводится через 45 календарных дней после первой.
- Третья вакцина. Ставится через 45 суток после второй дозы.
- Ревакцинация. Делается через 12 месяцев после последней иммунизации.
Вакцинация после перенесенного коклюша не проводится. Заболевание формирует у человека стойкий иммунитет. Если ребенок переболел коклюшем, то эту прививку не назначают.

Раньше не считалось необходимым делать прививку после 6 лет, однако на сегодняшний день педиатры настоятельно рекомендуют проводить ревакцинацию и в более старшем возрасте.
Сколько действует прививка от коклюша
Если иммунизация завершена полностью, то в организме ребенка формируется стойкий иммунитет по отношению к коклюшным бактериям. Защитные свойства вакцины сохраняются от 3 до 5 лет. Если ребенка прививали в соответствии с календарем, то в его организме будет защита от болезни до 4.5-6.5 лет.
Известны случаи, когда защитные свойства прививки сохранялись в течение 12 лет. Однако организм каждого пациента индивидуален, а врачи не могут назвать точных сроков действия вакцины. Одно известно точно, что прививка работает как минимум 3 года.
Особенности иммунизации
Вакцинация от коклюша имеет свои особенности. Чаще всего эта прививка ставится детям в комбинации с другими сыворотками. Редко убитые бактерии вводятся в виде моновакцины. Обычно это происходит при иммунизации по эпидемическим показаниям.
При проведении плановой вакцинации убитые бактерии коклюша комбинируют с анатоксинами дифтерии и столбняка. Данный тип прививки распространен в отечественной медицине и широко используется для иммунизации детей первого года жизни.
Как называется прививка от коклюша
В государственных медицинских учреждениях обычно используются отечественные вакцины. Если родители прививают грудничка на платной основе, то могут выбрать название и состав вакцины.

Существуют следующие прививки от коклюша:
- АКДС. Включает в себя несколько возбудителей, которые не представляют опасности для человека, но вырабатывают иммунитет. Вакцина защищает от столбняка, дифтерита, а также коклюша.
- Инфанрикс. Зарубежная вакцина, которая считается более очищенной. Она защищает от дифтерита и столбняка с коклюшем.
- Инфанрикс Гекса. Многокомпонентная сыворотка, которая формирует иммунитет в отношении дифтерии, столбняка и коклюша, а также полиомиелита, гепатита и гемофильной палочки.
- Пентаксим. Обеспечивает защиту от дифтерии, коклюша, столбняка, гемофильной палочки и полиомиелита.
Можно ли заразиться коклюшем, если есть прививка
Педиатры и иммунологи не могут однозначно ответить на вопрос о том, можно ли после прививки заболеть. Вакцина не формирует пожизненный иммунитет, поэтому риск инфицирования после завершения срока действия есть.
Известны случаи, когда коклюшем болели привитые дети. Иммунный ответ на введение сыворотки у каждого пациента свой. У одного ребенка формируется защитная реакция на 100%, а у другого на 90%. Риск подхватить бактерии после иммунизации есть, но он минимальный.
У детей после прививки снижается риск заражения, а вероятность осложнений сводится к минимуму. Если случится так, что ребенок после прививки заболел, то он легко перенесет патологию.
Иммунная система организма привитого малыша уже знакома с возбудителем болезни и вырабатывает против него иммуноглобулины. Поэтому защитные свойства быстро активизируются и уничтожают коклюшные бактерии. У привитых детей болезнь переносится гораздо легче и никогда не приводит к летальному исходу.
Последствия прививки
Убитые коклюшные бактерии чаще всего вызывают реакцию детского организма. Если некоторые прививки переносятся легко и практически незаметны для ребенка, то этого нельзя сказать про АКДС или ее аналоги. Убитые бактерии не опасны для ребенка, они не способны вызвать реального заболевания. Однако они могут на 2-3 дня ухудшить состояние ребенка.

Считается нормой, если после иммунизации у пациентов есть следующие признаки:
- повышенная температура тела;
- общее недомогание;
- болезненные ощущения в месте введения вакцины;
- ухудшение аппетита;
- проблемы со сном;
- повышенная плаксивость.
Обратиться к врачу стоит при таких побочных эффектах:
- аллергия;
- боли в животе;
- судороги;
- температура тела более 39 градусов;
- воспаление мозговых оболочек;
- отказ от пищи и воды.
Противопоказания
Медотвод от прививок после коклюша выписывается на 2-4 недели. Если малыш только выздоровел после вирусной или бактериальной инфекции, то прививку переносят на 2-3 недели. Медотвод необходим, чтобы организм ребенка восстановился полностью.
Иммунизация противопоказана при:
- повышенной температуре тела;
- аллергических проявлениях;
- неврологических нарушениях;
- аутоиммунных заболеваниях;
- непереносимости составляющих компонентов;
- подозрении на перенесенную инфекцию в прошлом;
- плохой переносимости данной вакцины.
Поскольку вакцина от коклюша самая реактогенная, рекомендуется готовить маленького пациента к иммунизации. Обычно педиатры назначают прием антигистаминных препаратов за 3 дня до укола и после него. При необходимости назначаются обезболивающие и жаропонижающие средства после иммунизации.
Читайте также:


