Симптомы папилломы в бронхах
Эндобронхиальные опухоли обычно манифестируют такими бронхиальными симптомами, как кашель, кровохарканье, одышка, хрипы и стридор. Пациентам может быть ошибочно поставлен диагноз бронхиальной астмы за много лет до обнаружения и лечения опухоли бронха. Доброкачественные папилломы дыхательных путей включают ювенильный папилломатоз, солитарную плоскоклеточную папиллому, смешанные плоскоклеточные и железистые или исключительно железистые папилломы и папиллярные аденомы. Все эти эпителиальные новообразования следует микроскопически отличать от редких мягкотканых эндобронхиальных новообразований и неопухолевых заболеваний, таких как воспалительные полипы, амилоидные опухоли, инородные тела и эндометриоз.
Это, как правило, плоскоклеточные папилломы, однако также были описаны железистые и смешанные (плоскоклеточно-железистые) папилломы.
В качестве этиологического фактора плоскоклеточных папиллом был выделен вирус папилломы человека. Солитарные плоскоклеточные образования встречают в основном у мужчин (средний возраст 53 года). Примерно в 1/5 части плоскоклеточных папиллом могут наблюдать атипию, описаны случаи малигнизации, хотя и редкие. Это подчеркивает необходимость по возможности полного иссечения образования. Железистые и смешанные папилломы крайне редки, возникают с одинаковой частотой у мужчин и женщин, средний возраст — 65 лет.
Множественные плоскоклеточные папилломы при ювенильном папилломатозе верхних отделов трахеи и гортани в редких случаях могут затрагивать нижние отделы трахеи или крупные бронхи. Как правило, эта форма развивается в молодом возрасте и также ассоциирована с вирусом папилломы человека.
Опухоли бронхиальных желез встречают с одинаковой частотой у мужчин и женщин. Всех их относят к редким опухолям, они могут возникать в любом возрасте.
Гистопатологически эти образования представлены слизисто-клеточными, онкоцитарными и плеоморфными аденомами.
Поскольку для этих опухолей не характерен инфильтрирующий рост, при бронхоскопии прилежащая слизистая оболочка, как правило, интактна.
Случаи эндобронхиального роста гамартомы и липомы хорошо описаны. Их проявления типичны для обструктивных эндобронхиальных опухолей; патогенез такой же, как и при образованиях более распространенных локализаций.
Воспалительные полипы бронхов. Это полипы, состоящие из грануляционной ткани, покрытой респираторным или метаплазированным плоским эпителием, и обусловленные воспалением дыхательных путей или травмой. Воспалительные полипы бронхов были описаны при хроническом бронхите, бронхоэктазах и MB, а также в качестве осложнения биопсии бронха. Полипы, как правило, одиночные, однако встречаются и множественные. Они полностью доброкачественные, не имеют злокачественного потенциала и разрешаются либо спонтанно, либо на фоне лечения антибиотиками.
Эта реактивная сосудистая пролиферация обычно развивается в коже и лимфатических узлах у ВИЧ-инфицированных пациентов. Тем не менее описаны случаи бациллярного ангиоматоза в дыхательных путях, где он приводит к образованию эндобронхиального полипа. Имеются опубликованные данные о вовлечении стенки грудной клетки при внутригрудном распространении.
При микроскопии обнаруживают капилляры, выстланные эндотелиоцитами, заполненные нейтрофилами, клеточным детритом и зачастую скоплениями микроорганизмов. Морфологическая картина отличается от саркомы Капоши отсутствием веретеновидных клеток и наличием воспаления.
При лечении этого заболевания назначают макролиды.
В опубликованных данных описан широкий спектр доброкачественных опухолей легких, хотя все они встречаются относительно редко, а некоторые — чрезвычайно редко. Эти опухоли часто протекают бессимптомно, их обнаруживают на обычной рентгенографии органов грудной клетки. Однако они могут сопровождаться эндобронхиальными симптомами при вовлечении дыхательных путей. Доброкачественные опухоли легких растут, хотя и медленно, и при отсутствии лечения вызовут симптомы, обусловленные сдавлением окружающих тканей.
Для окончательного диагноза почти всегда необходима биопсия, хотя истинная природа образования, в том числе его доброкачественный характер, часто требует полного исследования резецированной опухоли.
Методом выбора, если позволяет состояние пациента, признана хирургическая резекция.
Существует немало видов доброкачественных опухолей в легких. При этом клетки могут претерпевать изменения и иметь признаки нарушения процесса дифференцирования. Они встречаются реже злокачественных. Такие новообразования имеют тенденцию к медленной малигнизации. В большинстве случаев доброкачественные опухоли в структурах легких выявляются случайно при проведении профилактического обследования.
Особенности и классификация
Часто доброкачественные новообразования в легких возникают из клеток, которые почти ничем не отличаются от функциональных. Формируясь из клеток, составляющих в норме орган, пораженный участок при этом не может полноценно выполнять свою функцию, т.е. новообразование не способно участвовать в процессах дыхания.

Доброкачественные опухоли легких приводят к постепенной атрофии окружающих тканей. Кроме того, они имеют склонность формировать вокруг себя псевдокапсулу из соединительной ткани. Таким образом, большинство новообразований такого типа отличаются округлой формой и плотной текстурой.
Существует несколько подходов к классификации легочных новообразований. В зависимости от локализации, новообразования бывают:
При центральном типе новообразование может разрастаться внутрь бронха или в сторону легочной ткани. Опухоли образовываются из следующих видов тканей:
- эпителиальной;
- зародышевой;
- нейродермальных;
- мезодермальных.
В зависимости от структуры, выделяется немало разновидностей опухолей, но наиболее часто встречающимся являются фибромы, аденомы, гамартомы и папилломы.
Аденома
Развитие опухолевого процесса в этом случае начинается с железистой ткани. В большинстве случаев такие новообразования формируются в области крупных ветвей бронхов.
Разрастаясь в просвет бронхов, аденома может становиться причиной повышения выработки мокроты и нарушения дыхательной функции.
Она отличается склонностью к малигнизации.
Гамартома
Такие опухоли формируются еще в период внутриутробного развития. Это разновидность тератомы, которая формируется в их зародышевой ткани.

Внутри новообразования могут присутствовать волосы, зубы, зачатки органов и другие плотные включения. Кроме того, там же не исключено нахождение свойственной липомам жидкости и жировой ткани. Случаи малигнизации тератомы встречаются крайне редко.
Фиброма
Чаще встречается фиброма молочной железы, но может формироваться и в легких. Опухоли образовываются из соединительной ткани. Они локализуются как в толще, так и на поверхности легкого.
Папиллома
Такие новообразования состоят из соединительнотканной стромы с большим количеством сосочковидных наростов. Снаружи папиллома, формирующаяся в легких, покрывается кубическим эпителием.
Папилломы могут достигать крупных размеров. При неблагоприятных обстоятельствах они преобразовываются в раковые опухоли.
Симптомы и стадии образования
При доброкачественной опухоли легких симптомы зависят от стадии запущенности процесса и расположения. При периферическом расположении новообразование может не проявляться выраженной симптоматикой. Если имеется предрасположенность к раку, часто она выявляется уже после появления признаков метастаз. Если новообразование располагается вблизи бронхов, нервных окончаний или кровеносных сосудов, проявления зависят от размеров и стадии запущенности патологического процесса.

На первой стадии патологического процесса редко появляются какие-либо симптомы. Периодически человека может беспокоить кашель. Крайне редко отделяется мокрота с прожилками крови. При этом общее самочувствие человека не ухудшается.
На 2 стадии на фоне сужения просвета бронха пациентов могут беспокоить приступы кашля и удушья даже при незначительных физических нагрузках. У некоторых пациентов отмечаются боли в груди, повышенное отделение мокроты и кровохарканье. Нарушение процессов дыхания нередко становится причиной появления быстрой утомляемости и сильной слабости.
На 3 стадии патологического процесса клинические проявления уже более интенсивны. Наблюдается нарушение проходимости бронхов и нагноение. У пациентов появляются жалобы на одышку, сильные боли, кашель, сопровождающийся отхождением мокроты с примесями гноя и крови.
Причины возникновения и методы диагностики
Для уточнения диагноза проводится флюорография и рентгенография. Кроме того, выполняется КТ (компьютерная томография), осмотр бронхов методом торакоскопии.

Может потребоваться бронхоскопия и биопсия тканей. Часто делается исследование мокроты. На основании проведенных анализов назначается резекция, т.е. удаление пораженного участка бронхов или легких. В ряде случаев выполняется наложение межбронхиального анастомоза. Точные причины, почему формируется опухоль в легких, еще не установлены.
Факторы риска
Несмотря на то что еще не установлены точные причины формирования опухолей, выявлены многие факторы, которые способствуют развитию таких новообразований.
К ним относятся следующие:
- генетическая предрасположенность;
- случайные генные мутации;
- вирусные и бактериальные инфекции;
- влияние химических веществ;
- ионизирующее излучение;
- заболевания крови;
- бронхиальная астма;
- ХОБЛ и т.д.
Профилактика
Специфические методы профилактики еще не разработаны. Для снижения риска появления подобной патологии рекомендует своевременно лечить вирусные и бактериальные инфекции, а также бронхиальную астму. Желательно избегать контактов с отравляющими веществами и ионизирующим излучением. Даже при проведении уборки в доме нельзя вдыхать пары моющих средств.
Необходимо регулярно проходить профилактические осмотры для своевременного выявления и начала лечения любых новообразований. Особенно важно это людям, которые имеют генетическую предрасположенность к разрастанию новообразований.
а) Терминология:
1. Синонимы:
• Рецидивирующий респираторный папилломатоз (РРП)
2. Определение:
• Узелки вдыхательных путях (папилломы), обусловленные инфицированием вирусом папилломы человека (ВПЧ):
о Верхние отделы > нижние отделы дыхательных путей
• Инвазивный папилломатоз:
о Диссеминация в легких
б) Лучевые признаки трахеобронхиального папилломатоза:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Утолщение, в том числе узловое стенок дыхательных путей
о Множественные солидные и полостные узелки или объемные образования в легких
• Локализация:
о Чаще всего поражается гортань:
- Различная частота поражения дистальных отделов дыхательных путей
В 5-29% от всех случаев
о Инвазивный папилломатоз
- В коронарной плоскости центральная локализация или локализация в прикорневой зоне
- В аксиальной плоскости локализация в задних отделах
• Размер:
о Инвазивный папилломатоз:
- Различный размер
- Большинство узелков 1 -3 см в диаметре
• Морфологические особенности:
о Инвазивный папилломатоз
о Узелки меньшего размера обычно солидные
о Чем больше размер узелка, тем больше вероятность формирования в нем полости

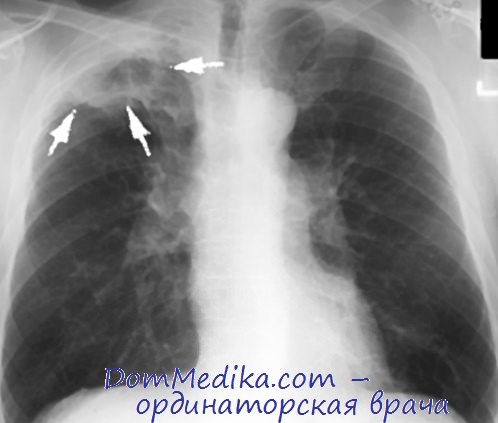
(а) У пациента с трахеобронхиальным папилломатозом при прицельной рентгенографии органов грудной клетки в ПП проекции в правом легком определяются множественные накладывающиеся друг на друга кольцевидные затемнения, соответствующие кистам. В левом легком выявляются аналогичные затемнения (не показаны). Выявляется объемное уменьшение нижней доли правого легкого.
(б) У этого же пациента при нативной КТ визуализируются узелки в области бифуркации трахеи и в правом верхнедолевом бронхе, а также множественные кисты с тонкими неровными стенками в верхней и нижней долях правого легкого.
2. Рентгенография:
о Дыхательные пути:
- Утолщение, в том числе узловое, стенок дыхательных путей:
При рентгенографии может не визуализироваться
о Множественные узелки или объемные образования в легких:
- В структуре могут определяться полости
4. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ представляет собой оптимальный метод визуализации узелков в дыхательных путях, выявления инвазивного папилломатоза легких и плоскоклеточного рака

(а) При КТ с контрастным усилением в обоих легких определяются множественные полостные узелки. В нижней доле левого легкого выявляется полостное объемное образование с неровным контуром. Наблюдается преимущественное поражение задних отделов нижних долей легких вследствие диссеминации.
(б) У этого же пациента при КТ с контрастным усилением на реконструкции в коронарной плоскости в обоих легких визуализируются множественные солидные и полостные узелки и объемные образования. Чем больше размер узелка, тем больше вероятность формирования полости. Образование нижней доли левого легкого может соответствовать плоскоклеточному раку — известному осложнению папилломатоза.
в) Дифференциальная диагностика папилломатоза трахебронхиального дерева:
1. Остеохондропластическая трахеобронхопатия:
• Множественные мелкие узелки в дыхательных путях ± кальцифи каты
• Поражает переднебоковую стенку трахеи и стенки проксимальных бронхов
• Отсутствует поражение задней мембранозной стенки трахеи
• Асимметричный стеноз дыхательных путей
2. Гранулематоз с полиангиитом:
• Множественные полостные узелки или объемные образования в легких
• Стеноз подголосового отдела гортани
• Утолщение стенок дыхательных путей
3. Трахеобронхиальный амилоидоз:
• Кальцифицированные или некальцифицированные узелки в подслизистом слое трахеи, вызывающие сужение ее просвета
• Поражается задняя мембранозная стенка
4. Рецидивирующий полихондрит:
• Диффузное утолщение стенок трахеи и главных бронхов и сужение их просвета; отсутствие кальцификатов
• Поражение передней и боковой стенок трахеи, хрящей трахеи
6. Плоскоклеточный рак:
• Наиболее частая форма рака легких, при которой формируются полости
• Наблюдаются в 15% случаев
• Развитие тесно связано с курением
• Риск повышается при наличии инвазивного папилломатоза
7. Метастазы в легких:
• Множественные узелки или объемные образования в легких
• В метастазах плоскоклеточного рака и сарком могут формироваться полости
• Дыхательные пути поражаются не всегда
8. Септические эмболы:
• Узелки или объемные образования с нечетким контуром
• Количество полостей вариабельно

(а) У пациента с трахеобронхиальным папилломатозом при нативной КТ в нижней доле правого легкого определяется солидное объемное образование с дольчатым контуром, соответствующее плоскоклеточному раку. Плоскоклеточный рак встречается в 2% случаев. Ее наличие следует заподозрить при быстром росте узелка в легких.
(б) У этого же пациента при нативной КТ в нижней доле правого легкого визуализируются солидный и полостной узелки. У пациентов с трахеобронхиальным папилломатозом наличие узелков в легких служит признаком инвазивного папилломатоза.
г) Патоморфология папилломатоза трахеи и бронхов:
1. Основные особенности:
• Этиология:
о Инфицирование дыхательных путей ВПЧ:
- Передача ВПЧ от матери ребенку при прохождении через родовые пути:
Факторы риска: первые роды, роды через естественные родовые пути, возраст матери Ж
3. Естественное течение заболевания и прогноз:
• У молодых лиц обычно купируется самостоятельно
• Узелки в легких обычно растут весьма медленно:
о При быстром росте следует подозревать плоскоклеточный рак
• Инвазивный папилломатоз:
о Летальный исход вследствие дыхательной недостаточности
о Уровень смертности достигает 50% о В 2% случаев выявляется плоскоклеточный рак:
- Обычно возникает спустя 15 лет после развития папилломатоза
- Карциномы часто характеризуются мультицентричным ростом
4. Лечение папилломатоза трахеи и бронхов:
• Если купируется самостоятельно, то лечение обычно не требуется
• При развитии обструкции дыхательных путей проводится хирургическое или медикаментозное лечение:
о Лазерная абляция образований дыхательных путей:
- Обычно требуется многократное повторение процедуры
- При поражении нижних отделов дыхательных путей выполнение процедуры сопряжено с техническими трудностями
- Меры предосторожности для медицинских работников, препятствующие передаче вируса:
Распространение аэрозольных вирусных частиц
о Трахеостомия:
- Устранение обструкции дыхательных путей
- Необходимость в проведении процедуры чаще возникает у пациентов молодого возраста
о Антивирусные препараты могут замедлить рост
о Интерферон может замедлить рост:
- Системное введение препарата либо непосредственное введение его внутрь образования
• Отказ от курения:
о Снижает риск развития плоскоклеточного рака о Канцерогенные вещества в табаке способствуют росту папиллом
5. Диагностические пункты:
1. Следует учитывать:
• У пациентов с множественными узелками в дыхательных путях следует подозревать трахеобронхиальный папилломатоз
2. Ключевые моменты при интерпретации изображений:
• Следует изучать легкие на предмет наличия инвазивного папилломатоза и патологических образований, которые могут соответствовать плоскоклеточному раку
е) Список литературы:
1. Jhun BW et al: The clinical, radiological, and bronchoscopic findings and outcomes in patients with benign tracheobronchial tumors. Yonsei Med J. 55(1):84-91, 2014
2. Yu JP et al: Heterogeneous 18F-FDG uptake in recurrent respiratory papillomatosis. Clin Nucl Med. 38(5):387-9, 2013
3. Colt HG et al: Multimodality bronchoscopic imaging of recurrent respiratory papillomatosis. Laryngoscope. 120(3):468-72, 2010
4. Marchiori E et al: Tracheobronchial papillomatosis with diffuse cavitary lung lesions. Pediatr Radiol. 40(7): 1301-2; author reply 1303, 2010
5. Prince JS et al: Nonneoplastic lesions of the tracheobronchial wall: radiologic findings with bronchoscopic correlation. Radiographics. 22 Spec No(S215-30, 2002
6. Guillou L et al: Squamous cell carcinoma of the lung in a nonsmoking, nonirradiated patient with juvenile laryngotracheal papillomatosis. Evidence of human papillomavirus-11 DNA in both carcinoma and papillomas. Am J Surg Pathol. 15(9):891 —8, 1991
7. Kramer SS et al: Pulmonary manifestations of juvenile laryngotracheal papillomatosis. AJR Am J Roentgenol. 144(4):687-94, 1985
Редактор: Искандер Милевски. Дата публикации: 2.2.2019
Причины возникновения папилломы трахеи
Опухоль представляет собой доброкачественную пролиферацию эпителия слизистой оболочки трахеи. Она составляет в среднем около 1% всех ее онкологических поражений у взрослых и 60% у детей. Изолированное поражение у взрослых считается чрезвычайно редким. У пожилых людей опухоль может сочетаться с очагами раннего рака трахеи.
Более 100 лет назад MacKenzie выделил ювенильный папилломатоз из пролиферативных заболеваний дыхательных путей и предложил термин "папиллома".
Выделяют два основных вида плоскоклеточных папиллом ювенильный тип, обычно в виде множественных образований (папилломатоз) и плоскоклеточные папилломы взрослых, обычно одиночные.
В 36% случаев множественные папилломы трахеи сочетаются с папилломатозом гортани и представляются в виде цветной капусты или единичных бородавчатых разрастаний на слизистой оболочке. В некоторых случаях папилломы растут эндофитно.
В зависимости от строения стромы выделяют мягкие папилломы (детей и подростков) и плотные. В мягких папилломах соединительная ткань стромы рыхлая с большим количеством сосудов. В плотных папилломах сосудов мало, эпителий содержит массивные пласты ороговевающего эпителия, а строма плотную бессосудистую соединительную ткань. В связи с этим, макроскопически мягкие папилломы имеют интенсивно розовую окраску, а твердые темного цвета с белесоватой поверхностью, напоминающей древесную кору. Многие считают плотные папилломы облигатным предраком.
Папилломы трахеи с погружным ростом характеризуются утолщением эпителиального пласта, увеличением числа базальных клеток с гиперхромными ядрами и их дискомплексацией. Нередко отмечается отшнуровка таких комплексов с увеличением числа митозов. В строме формируются инфильтраты из плазматических и тучных клеток, богатых РНК.
Симптомы папилломатоза гортани
- Охриплость голоса вплоть до полной его потери.
- Затруднение дыхания.
- Приступы удушья (в тяжелых случаях).
- Кашель.
- Одышка.
Основной клинический признак папилломатоза гортани охриплость голоса и нарушения дыхании. Тяжесть заболевания обусловлена частыми рецидивами, которые могут привести к стенозу гортани, возможностью распространении папиллом в трахею и бронхи с последующим развитием лёгочной недостаточности и малигнизации.
Как лечить папиллому трахеи?
В основу лечения папиллом трахеи положены эндоскопические или хирургические методы. При выборе способа учитывают локализацию папиллом, их клиническое течение, общее состояние, возраст больного и данные морфологического исследования. Выздоровлением следует считать полную ремиссию в сроки более 3 лет.
Некоторые специалисты рекомендуют комбинированное лечение или даже только лучевую терапию. Эти методы большинством онкологов отвергаются. Исключение может быть сделано только для папиллом с погружным ростом, да и то при распространенных поражениях. В таких случаях эндоскопическое или хирургическое удаление папиллом трахеи сочетается с облучением, химиотерапией, иммунотерапией, гормонотерапией и др.
При лечении папиллом трахеи следует придерживаться следующих правил.
- У детей проходимость дыхательной трубки стараются восстановить с помощью лазерного или криотерапевтического воздействия в области максимального стеноза. Трахеотомии следует избегать любым путем: повторный стеноз может возникнуть в области стомы на слизистой оболочке и на коже. Обычно рекомендуется удаление только тех разрастаний, которые суживают просвет. Нормальные ткани следует максимально щадить.
- Голос у ребенка нужно сохранять любым путем: должна естественно развиваться речь. Иногда при папилломатозе не остается здоровых участков слизистой оболочки трахеи. Если число папиллом не превышает двадцати, нередко удается радикально удалить все опухоли с прижиганием ножки. Однако полная ремиссия это скорее инволюция, чем радикальное излечение. Рецидив заболевания можно считать правилом, а не исключением.
- Использование вакцин, стероидов, криохирургии чаще дает временный эффект. Главное поддерживать свободное дыхание путем эндоскопических процедур 2 3 раза в год. В последующем наступает спонтанная инволюция новообразований.
Злокачественная трансформация ювенильных папиллом трахеи часто происходит под влиянием ранее перенесенной лучевой терапии или интенсивного курения сигарет. Однако известны случаи малигнизации папиллом трахеи и бронхов у некурящих в возрасте 35 лет. С помощью молекулярных исследований обнаружено распространение ДНК папилломавируса 11 (HPV11) как в папилломах, так и в очагах рака. При этом нельзя было исключить влияния облучения, связанного с повторными рентгенологическими исследованиями на протяжении 20 лет и присоединившегося воспаления.
Операция по удалению папиллом трахеи показана только в следующих случаях:
- опухоль имеет широкое основание;
- папиллома плохо визуализируется при эндоскопии;
- имеется подозрение на малигнизацию;
- отсутствует возможность длительного полноценного эндоскопического мониторинга.
С какими заболеваниями может быть связано
Этиология и патогенез папиллом дискутируется на протяжении многих десятилетий. Существует несколько теорий, свидетельствующих о сложности проблемы.
Наиболее распространена выдвинутая вирусная теория происхождения экзофитных разрастаний. Исследователь успешно привил себе на кожу руки и в горло собаки фильтрат папилломы из детской гортани. Вирусная этиология ювенильных папиллом подтверждается мультицентричностью роста, легкостью переноса этих новообразований из гортани в трахею при инструментальном обследовании и склонностью опухоли к рецидивам после ее удаления (иногда даже в кожном рубце). Рецидивирование обычно наступает в течение 1-4 месяцев, реже - через год.
В 90-х гг прошлого века ученые методом гибридизации ДНК обследовали 12 больных папилломатозом дыхательных путей. Папилломавирус человека обнаружен у каждого второго больного. При этом обнаружили, что вирус часто поражает участки здорового на вид эпителия, удаленного от опухоли. Выявление HPV 6 и11 указывает на высокую вероятность рецидива после хирургического лечения.
HPV 6 или 11 типов обнаружил во всех шести исследованных папилломах дыхательных путей. В здоровых участках слизистой оболочки шейного отдела трахеи вирус обнаружен у 80% больных, в области бифуркации и бронхах до 100%. Инфицирование верхних дыхательных путей отмечено в 25-50% наблюдений. Таким образом, трахея может служить источником инфекции при папилломатозе.
Папилломы образованны ветвящимися отростками фиброваскулярной стромы, покрытыми утолщенным хорошо дифференцированным многослойным плоским эпителием. Наличие дисплазии в папилломах взрослых следует расценивать, как процесс, подозрительный в отношении злокачествненности. Однако, лишь небольшое количество необлученных папиллом взрослых подвергается малигнизации. Несмотря на то , что папиллома является доброкачественной фиброэпителиальной опухолью, в связи с бурным ростом, частым рецидивированием и имплантационным распространением на другие отделы трахеобронхиального дерева, клинически иногда протекает злокачественно.
Статистика нашей страны не располагает достоверными данными о распространении папилломатоза органов дыхания среди детского и взрослого населения. По данным национальной медицинской службы США в стране каждый год регистрируется до 1500 новых случаев этого заболевания. Есть сведения, что при ювенильном папилломатозе около 10% погибают от рака легкого в относительно молодом возрасте, даже при полной ремиссии папилломатоза.
Первичный изолированный папилломатоз трахеи у детей представляет большую редкость. Условия распространения папиллом из гортани на трахею известны это трахеотомия и последующее трахеальное канюленосительство. Механизм распространения папиллом из гортани на трахею неясен, а имеющиеся на этот счет гипотезы разноречивы. Все же в патогенезе распространения папиллом из гортани на нижележащие дыхательные пути наиболее существенную роль играют травматизация слизистой оболочки трахеи трахеобронхиальной трубкой и само трахеальное дыхание, во время которого воздух с частичками папиллом по падает в трахею, где они реимплантируются.
Возможны разнообразные варианты расположения папиллом трахеи как по уровню, так и по локализации на стенках трахеи, вплоть до полной ее обтурации. Распространенный папилломатоз трахеи встречается чаще, чем ограниченный. Особую опасность у лиц старше 40 лет в единичных случаях представляет малигнизация папиллом.
В зависимости от патогенеза, различали 2 вида папиллом дыхательных путей.
- Множественные плоскоклеточные папилломы с поражением гортани, трахеи и бронхов. Обычно встречаются у детей. Склонны к спонтанной регрессии и самоизлечению в период полового созревания.
- Солитарные плоскоклеточные папилломы, имеющие соединительнотканную строму и выстилку стратифицированным плоскоклеточным эпителием (метаплазия).
Ювенильный тип папиллом чаще встречается у женщин до 21 года. Взрослый тип (одиночные папилломы) возникает преимущественно у мужчин и может быть радикально излечен эндоскопически или хирургически.
Нередко при выраженной атипии метаплазированного эпителия морфологическую картину ошибочно расценивают как прединвазивный или папиллярный рак. Гипердиагностика обычно связана с повышением содержания ДНК в клетках опухоли.
Вместе с тем, у лиц старше 40 лет в единичных случаях возникает малигнизация папиллом. Известны модифицирующие влияния облучения на скорость злокачественной трансформации этой опухоли.
Больных с папилломами дыхательных путей обычно относят к группе повышенного риска, хотя малигнизации в большинстве случаев не происходит на протяжении длительных сроков (30-40 лет).
Цитологическая картина. В мазках обнаруживаются крупные полигональные клетки из поверхностных слоев эпителия. Небольшое пикнотическое ядро с ровными контурами расположено в центре. Обильная прозрачная цитоплазма окрашивается в нежнобазофильные тона. Ядерно-цитоплазматический индекс сдвинут в сторону цитоплазмы.
Гистологическая характеристика. Обычно бородавчатые разрастания состоят из пальцевидных выпячиваний плоского эпителия на бессосудистой строме из фиброзной ткани.
Наиболее часто папилломы возникают и рецидивируют в участках поврежденного эпителия. Как правило, здесь локализуются границы соединения плоскоклеточного и респираторного эпителия, а также зоны плоскоклеточной метаплазии. Поэтому в целях профилактики рецидивов во время эндоскопии необходимо тщательно осматривать слизистую оболочку дыхательных путей для выявления скрытых микропаппилом. При этом необходимо обеспечить максимальное щажение здоровых участков слизистой оболочки трахеи и бронхов.
Лечение папилломы трахеи в домашних условиях
В домашних условиях папилломы трахеи не лечатся. Перед применением каких-либо нетрадиционных средств обязательно проконсультируйтесь с врачом. Самолечение часто становится причиной тяжелых осложнений.
Какими препаратами лечить папиллому трахеи?
Применение современных лекарственных препаратов позволяет значительно удлинить промежутки между операциями, а в некоторых случаях и вовсе отказаться от хирургического вмешательства. Причем, медикаментозной терапии лучше всего поддаются наиболее агрессивные формы папилломатоза, которые плохо лечатся хирургическим способом.
Такие успехи стали возможны после того, как был выделен возбудитель заболевания - вирус папилломы человека, а именно определенные его разновидности: 6-й и 11 -и типы.
В настоящее же время наибольшей популярностью в лечении папиллом трахеи пользуются интерфероны (интераль, реаферон), применяются лекарства, способствующие выработке организмом собственных интерферонов (циклоферон, амиксин и др.). Установлено, что интерфероны - важная составляющая противовирусного иммунитета, и этим обусловлен их выбор для лечения больных папилломатозом.
Вполне понятен и выбор другой группы лекарств - противовирусных, поскольку заболевание имеет вирусную природу. К числу противовирусных средств, которые используют для лечения респираторного папилломатоза, относят цидофовир, ацикловир и др. Приобрел популярность относительно новый антивирусный препарат Аллокин-альфа.
Применяют и препараты, замедляющие размножение клеток, - цитостатики. Поскольку это очень сильнодействующие вещества (их используют в онкологии), для лечения папилломатоза гортани у детей их применяют только местно: смазывают поверхность голосовых складок после удаления папиллом или вместо хирургического лечения. Наиболее широко применяют для этой цели подофиллин, растительный препарат из смеси различных соединений, получаемых из корневищ и корней подофилла щитовидного. Для смазывания голосовых складок используют также сок каланхоэ.
Все более широкое применение находит в последние годы новая группа лекарств, так называемая цитокиновая терапия. Из числа лекарственных препаратов этой группы для лечения респираторного папилломатоза используют ронколейкин.
Важную роль играет лечение послеоперационного ларингита - антибиотикотерапия, местная и общая противовоспалительная терапии. Допустимо местное применение цитостатиков, противовирусных препаратов и лекарственных средств, влияющих на уровень метаболитов эстрогена и др. На основании исследования иммунного статуса проводит иммунокоррекцию.
Лечение папилломы трахеи народными методами
Форумы и другие источники часто предлагают и народные средства лечения папиллом трахеи. Например, смазывания горла настоем чистотела, чесноком, хозяйственным мылом и др. Однако, важно помнить, что чистотел – это ядовитое растение, особенно опасное для детей, более того, есть доказательства, что он может способствовать перерождению образований в злокачественные формы! При обнаружении первых симптомов или признаков папиллом трахеи обращайтесь за очной консультацией в медицинское учреждение.
К каким докторам обращаться, если у Вас папиллому трахеи
При подозрении на папиллому трахеи Вам необходимо обратиться за консультациями к отоларингологу и/или онкологу.
Доктора проведут осмотр и такие диагностические процедуры:
- Молекулярное и гистологическое исследование биоптата с применением методов гибридизации in situ и ПЦР.
- Прямую ларинготрахеоскопию (проводится с использованием специальной гибкой эндоскопической техники).
- Компьютерную томографию
- Микроларингоскопию
- Микроларингостробоскопию
Также лечащим врачом могут быть проведены фотодинамическое эндоскопическое и аутофлюоресцентное исследования, они позволяют четко определить границы опухолевого разрастания и выявить скрытые очаги папилломы. При микроларингоскопии картина папилломатоза очень характерна - образование имеет вид ограниченных, чаще множественных сосочковых разрастаний с мелкозернистой поверхностью и по внешнему виду напоминает тутовую ягоду. Цвет её зависит от наличия сосудов, толщины слоя и ороговения эпителия, поэтому папиллома может менять окраску в различные периоды своего развития от красного, бледно-розового до белого.
Для уточнения и подтверждения диагноза онколог может назначить дифференциальную диагностику с туберкулёзом и раком гортани. Окончательный диагноз устанавливают при гистологическом исследовании.
Лечение других заболеваний на букву - п
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Читайте также:


