Удаление папиллом клиника парамонова
Удаление папиллом лазером. Все тонкости процесса
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Активизация ВПЧ приводит к тому, что на теле человека образуются небольшие кожные наросты – папилломы. Они могут быть единичными или сливаться в группы, но при этом физического дискомфорта, как правило, не доставляют. Многие склонны думать, что это всего лишь косметический дефект и откладывают визит к врачу, но оставляя проблему без внимания, они рискуют собственной жизнью.
Убрать кожные новообразования не сложно, например, удалить папилломы лазером. Кроме того, это можно сделать хирургическим путем, радиоволновым методом, электрокоагуляцией, а также провести удаление папиллом жидким азотом. Все способы имеют преимущества и недостатки, разнятся уровнем цен – каждый пациент вправе выбрать подходящий для себя метод.
Папилломатоз это вирусное заболевание, с которым необходимо бороться. Если проблема длительное время останется без внимания, инфекция распространится по организму, провоцируя новые высыпания, причем наросты могут появляться не только на коже, но и слизистых оболочках. 
ВПЧ становится активным при снижении иммунитета – вирусные ДНК встраиваются в здоровые клетки, размножаются, приводя к образованию наростов. Если затягивать с лечением, папилломы могут разрастаться, проникать в глубокие слои кожи, преобразовываться в болезненные папулы. Кроме этого, велик риск травмировать нарост, что чревато еще большим обсеменением и проникновением вторичной инфекции.
Самой опасной является локализация новообразований на половых органах. В этом случае папилломы переходят в остроконечные или плоские кондиломы, которые зачастую перерождаются в злокачественные опухоли.
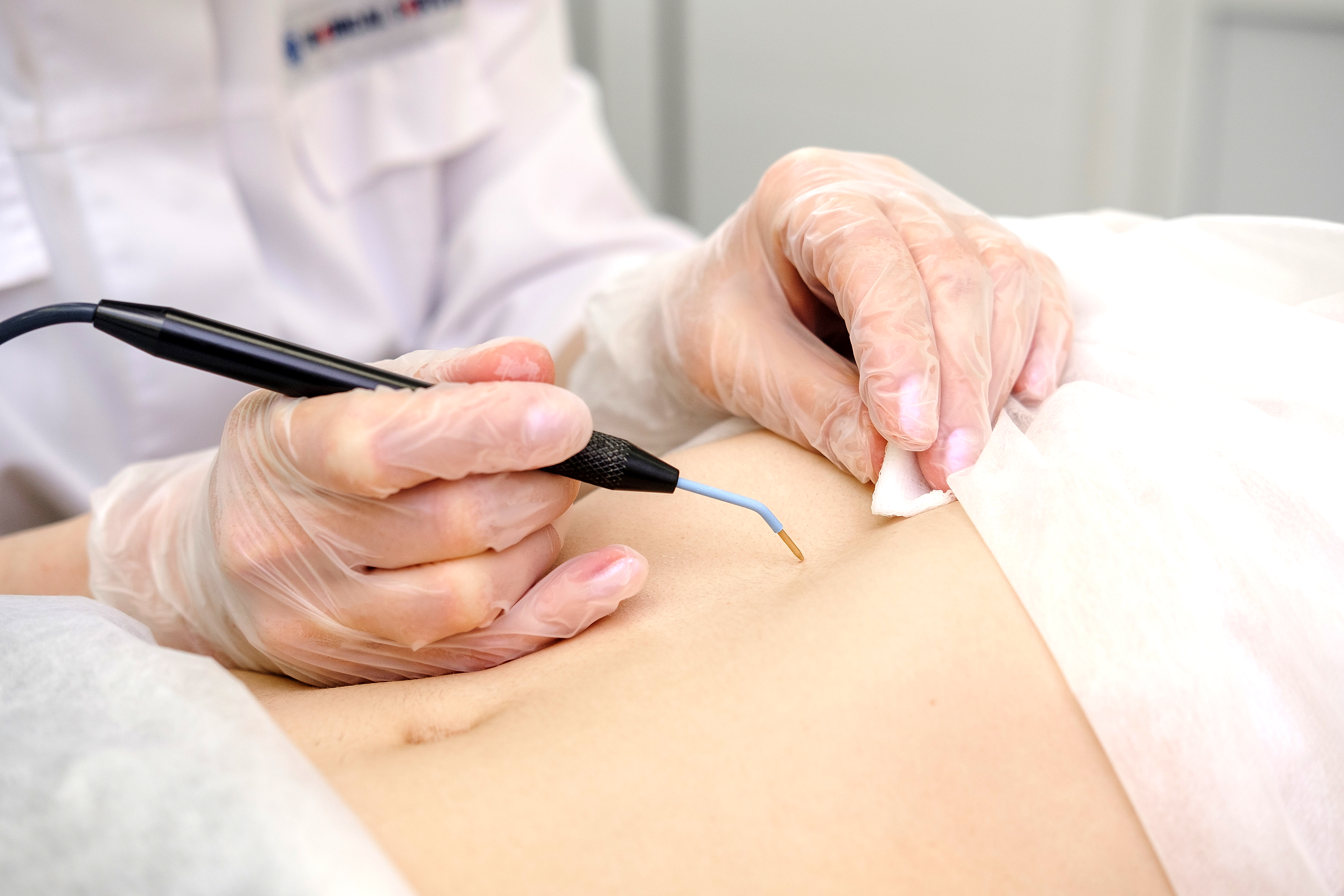
Опасно ли удалять папилломы? Ответ однозначный – гораздо опаснее отпускать проблему на самотек, неоправданно рискуя собственным здоровьем, а возможно даже жизнью. Сегодня разработана инновационная методика лазерной деструкции папиллом, кондилом и других кожных новообразований имеющая ряд преимуществ перед альтернативными способами удаления.
Почему специалисты рекомендуют прибегать к лазерной деструкции папиллом, кондилом и других кожных новообразований:
- Лазерный луч полностью убирает нарост, а индивидуально подобранная врачом глубина воздействия исключает повреждение здоровых тканей;
- Отсутствует кровотечение – наряду с удалением производится коагуляция (запаивание) кровеносных сосудов. По той же причине минимизируется риск инфицирования;
- Процедура проводится на любом участке тела, не имеет возрастных ограничений, размер нароста так же не имеет значения;
- Правильный уход за кожей в послеоперационный период гарантирует отсутствие осложнений;
- Период восстановления займет не больше недели;
- Следов после вмешательства не остается. В том случае если нарост крупный (диаметр свыше 6 мм) на месте воздействия образуется розовое или белое пятно, которое спустя время приобретает нормальный цвет кожи;
- Потребность в анестезии есть не всегда – процедура практически безболезненна, но все зависит от индивидуального порога чувствительности.
В среднем, лазерная деструкция длится не более 15 минут, за это время опытный врач может избавить вас от нескольких десятков мелких папиллом. 
Единственный недостаток метода – после воздействия не остается биоматериала для гистологического исследования, поэтому биопсию (по показаниям) выполняют до проведения процедуры. Перед началом лазерной деструкции врач учитывает имеющиеся противопоказания и знакомит пациента с возможными осложнениями.
Пациентам, решившим избавиться от папиллом путем лазерного воздействия, следует ознакомиться с ограничениями для проведения такой процедуры:
- Активная фаза герпетической инфекции;
- Эндокринные патологии, в частности сахарный диабет;
- Любые кожные высыпания в обрабатываемой зоне;
- Обострение хронических заболеваний или любые другие недуги в острой стадии;
- Наличие злокачественных новообразований;
- Период беременности и грудного кормления;
- Свежий загар (полученный меньше чем за 2 недели до процедуры).
Кроме этого с осторожностью лазерную деструкцию выполняют людям с чувствительной склонной к аллергии кожей. В ряде случаев после воздействия наблюдаются незначительные осложнения – отечность, гиперемия (воспаление, покраснение), образование ожоговых пузырей. Как ухаживать за кожей и чем обрабатывать ранку в такой ситуации подскажет врач.
Перед началом воздействия проводят диагностику новообразования на возможное наличие раковых клеток, также выполняют ПЦР-исследование (определяют штамм вируса, поскольку некоторые его серотипы онкогенно опасны). 
Перед вмешательством пациенту дезинфицируют и обезболивают место воздействия (применяют местную анестезию). Волнующий многих вопрос больно ли удалять папилломы лазером отпадает сам собой – нет, процедура безболезненна. Лишь в некоторых случаях может ощущаться некоторый дискомфорт, но все зависит от степени восприимчивости.
Далее приступают к непосредственной деструкции, по сути, папиллому прижигают лазерным лучом (выпаривают внутриклеточную жидкость, послойно иссушая патологический нарост). На месте воздействия образуется ранка, за которой последующие несколько дней необходим уход. Чем обработать раневую поверхность расскажет врач.
Во время процедуры и некоторое время после нее вокруг бывшей папилломы может наблюдаться покраснение, это вполне нормально. Также после воздействия может присутствовать незначительная болезненность или зуд, которые пройдут спустя 2-3 дня.
Образовавшийся на месте ранки струп свидетельствует о скором заживлении, но не стоит подгонять процесс – корочка должна отторгнуться самостоятельно, обнажив при этом тонкий слой здоровой кожи.
Чтобы процесс восстановления прошел успешно, нужен правильный уход и соблюдение всех рекомендаций лечащего врача.
Полное заживление после удаления нароста происходит обычно на 7-10 день, все это время следует ухаживать и обрабатывать ранку, чтобы впоследствии не осталось следов.
- Применять ранозаживляющие средства (гель, мазь, крем) или обтирать место воздействия слабым раствором марганца, настоем календулы – длительность манипуляций 3-4 дня. Ускорить заживление помогут препараты стероидной группы, но использовать их нужно только по согласованию с врачом – самостоятельное применение может спровоцировать побочные эффекты, причем довольно серьезные.
- Защищать ранку от травм, например, трения об одежду – перед выходом заклеивайте пораженный участок бактерицидным пластырем, а по возвращении снимайте его.
- Пока идет процесс образования струпа (корочки) мочить поврежденный участок не рекомендуют. В случае намокания промокните ранку бумажной салфеткой (тереть полотенцем противопоказано).
- Не пытайтесь удалить образовавшийся струп, корочка должна отпасть самостоятельно, иначе возможно инфицирование и образование рубцов.
- В течение 3-4 недель после процедуры пациенту следует избегать прямого попадания солнечных лучей на место воздействия. Также не рекомендуют посещать солярии, сауны, бассейны и открытые водоемы.

Пациентам склонным к образованию келоидных рубцов рекомендуют применять средства, содержащие коллагеназу – вещество как бы расщепляет некротические ткани, препятствуя тем самым рубцеванию.
В остальном никакого особенного ухода не требуется, спустя 7-10 дней струп отпадает, а на его месте остается светлый участок кожи, который со временем сливается с кожей.
Несмотря на всю безопасность и короткий восстановительный период не все люди могут позволить себе провести лазерную деструкцию имеющихся новообразований – цена процедуры несколько выше альтернативных методик удаления.
Стоимость процедуры напрямую зависит от количества новообразований, места их локализации, а также размеров. Кроме этого ценовая политика в различных клиниках может варьировать в зависимости от местоположения медучреждения, квалификации специалистов и многих других аспектов. 
- Убрать папилломы на лице и шее более 20 штук – 300 рублей за 1 единицу;
- Избавиться от наростов на теле (от 11 до 30 единиц) – 350 рублей за 1 шт.;
- Лазерная деструкция папиллом на теле (от 5 до 10 штук) – 450 рублей за 1 единицу;
- Убрать единичное новообразование диаметром до 2 мм стоит 650 рублей.
А вот удалить единичные генитальные кондиломы несколько дороже, цена колеблется от 1500 до 2700 рублей, причем не во всех клиниках проводят такую процедуру.
Высокая стоимость заставляет людей прибегать к альтернативным методам удаления. Насколько они эффективны и безопасны, по отношению к лазеролечению, рассмотрим ниже.
Радиоволновая деструкция кожных новообразований – это бесконтактная процедура (радионож не соприкасается с кожей), но, в общем-то, лазерное удаление проводится точно так же. Это не единственное сходство двух методик:
- В обоих случаях идет тепловое воздействие. Однако удаление радиоволнами не так агрессивно (количество проникающего тепла минимально), что делает процедуру безболезненной, не требующей анестезии;
- Процедура бескровная, нет риска инфицирования;
- Период заживления 7-10 дней;
- Не оставляет послеоперационных следов.
Как альтернативу можно применять радиоволновой метод, но нужно учитывать, что стоимость такой процедуры значительно превышает лазерную деструкцию и в этом самый большой минус. Кроме того, если пациенту требуется гистологическое исследование, выполнять его следует до проведения манипуляции, поскольку после вмешательства биоматериал не остается.
Метод криодеструкции – по сути, замораживание папилломы посредством жидкого азота (температура -190 градусов). Не многие клиники оснащены специальным оборудованием, которое минимизирует риск обморожения здоровых участков кожи. Чаще всего процедура проходит так – врач окунает ватную палочку в азот, а потом точечно наносит средство на папилломы. 
Минусы такой манипуляции:
Плюсы криодеструкции – дешевизна, отсутствие следов, повсеместное выполнение процедуры.
К этой методике прибегают чаще всего ввиду высокой результативности и доступности. Также достоинством процедуры является отсутствие кровопотерь и быстрота выполнения (для удаления нескольких десятков папиллом достаточно 15-20 минут).
В то же время есть и недостатки:
- Болезненность – воздействие ведется высокочастотным током (переменным или постоянным), рассеиваясь, он затрагивает нервные волокна, вызывая боль. Пациент нуждается в анестезии, но при обширном поражении местные анальгетики могут не справиться, поскольку есть ограничения в дозировке;
- Наличие большого спектра противопоказаний;
- Период заживления длительный;
- Наблюдается рубцевание тканей (после отторжения корочки остается розовое пятно, которое со временем приобретает белый цвет).
Учитывая все минусы, можно сделать вывод, что на открытых участках тела электрокоагуляцию папиллом проводить не стоит.
Плюсы – полное удаление любых новообразований, доступность. Минусы – кровопотери, риск инфицирования, травматизация здоровой кожи, длительный период реабилитации, рубцевание.
Достоинства лазеротерапии очевидны – безболезненность, бескровность, регуляция глубины воздействия (гарантирует полное избавление от нароста), короткий срок заживления и отсутствие следов.
Примерно 5-6 лет назад вырезала несколько крупных папиллом в паху (врач сказал, что удалять только скальпелем), заживали долго, болели, кровоточили. Теперь на их месте шрамы, хорошо хоть не видно окружающим. Удивляюсь, почему не посоветовали убрать эту гадость лазером!? Теперь буду знать!
Удалял наросты на шее диодным лазером (где-то слышал, что CO2 лазер справляется немного хуже). Мне даже анестезию не проводили, чуть покололо и все. Ранку сказали обрабатывать календулой или Банеоцином (я выбрал присыпку). Зажило за несколько дней. Остались светлые пятнышки, но смотрю, что они постепенно сходят.
Удалила папиллому лазером, последствия были не из приятных (хотя отзывы люди пишут хорошие, может не к тому врачу попала). Удаление прошло хорошо, без боли, но потом все изменилось. Обрабатывала регулярно, но ранка почти 2 недели не заживала. Потом затянулась корочкой. Прошло еще время, и корочка отпала, а на ее месте остался какой-то шершавый бугорок. Я пошла на прием к врачу, он сказал, что струп не полностью отторгся, и удалил его, место продезинфицировал. После этого ранка воспалилась начала болеть и к тому же какой-то плотный красный бугорок образовался. Неужели началось все заново!? Очень переживаю! Теперь записалась к другому специалисту, пойду к нему на следующей неделе. Надеюсь на успех.
Папилломы и кондиломы: разновидности, диагностика и лечение
Если вирус папилломы попадает на кожу — развивается бородавка, а если на слизистую оболочку, например, полового члена, влагалища, шейки матки или заднего прохода — появляются так называемые остроконечные кондиломы.
Что это такое кондиломы (папилломы)?
Папилломатоз — заболевание, вызываемое вирусами папилломы человека. К папилломавирусам относятся более 70 различных видов вирусов, которые объединяет между собой то, что они поражают преимущественно кожные покровы и слизистые оболочки, вызывая разрастание тканей.
Если вирус папилломы попадает на кожу — развивается бородавка, а если на слизистую оболочку, например, полового члена, влагалища, шейки матки или заднего прохода — в этом случае папилломы называют остроконечными кондиломами.
Чаще всего болезнь протекает бессимптомно — наличие вируса в таких случаях не вызывает значительных разрастаний.
Чем опасны кондиломы?
Кондиломы ни в коем случае нельзя считать безвредными. Дело в том, что в основе образования кондилом лежат те же процессы, что и в основе развития опухолей, поэтому длительно текущий кондиломатоз является предраковым состоянием. Доказано, например, что кондиломатоз шейки матки увеличивает вероятность развития рака в 50−60 раз. Вирус папилломы человека отвечает и за ряд случаев дисплазии (отслоения) эпителия шейки матки, передаётся во время родов младенцу.
Разросшиеся кондиломы могут:
травмироваться и кровоточить;
препятствовать нормальной половой жизни;
беспокоить, как косметический дефект;
вызывать психологический дискомфорт;
препятствовать нормальным родам.
Кроме кондилом различают следующие виды папиллом человека:
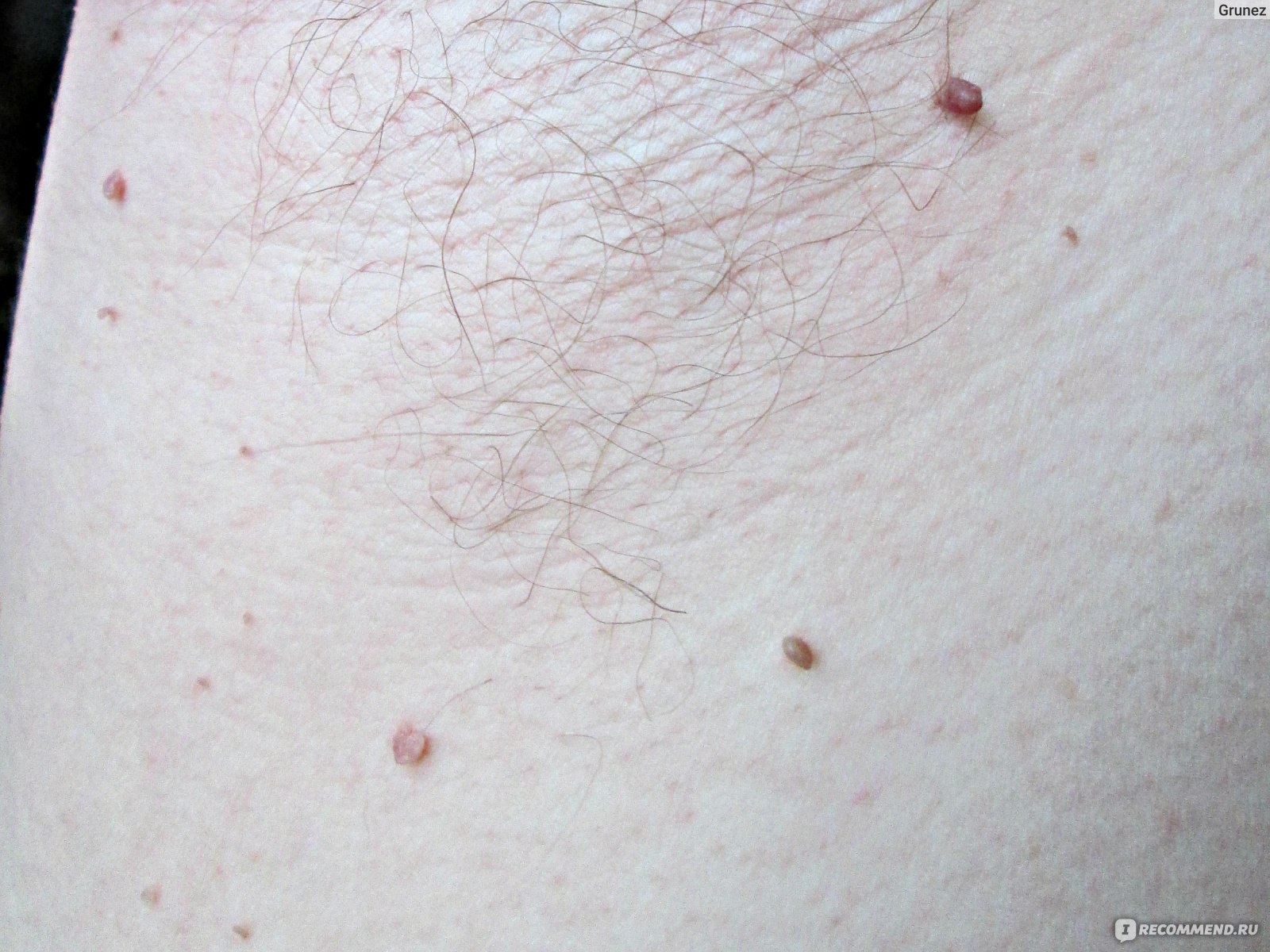
Простая (вульгарная) папиллома в виде твердой небольшой шишечки — около 1 мм в диаметре. Ее ороговевшая поверхность выступает над поверхностью кожи Папиллома без ножки. Локализуется на любом участке тела. Но чаще бывает на пальцах, а также в области колен у детей.
Плоская папиллома в виде круглой гладкой шишечки плоской формы. Может быть многоугольной. По окрасу сходна с цветом кожных покровов. Такая патология склонна к возникновению на любом участке тела. Чаще всего поражает лицо и руки. Болезненна. Вызывает воспаление пораженной области, покраснение и зуд.
Нитевидная папиллома, часто встречаемая в возрасте 40−50 лет. Локализуется в основном в районе глаз, шеи, паха и подмышек. В начале процесса папиллома выглядит как желтоватый выступ небольшого размера. Затем превращается в нитевидные, эластичные и удлиненные образования до 5−6 миллиметров в длину. Могут воспаляться. Не исчезают самостоятельно.
По уровню онкогенности различают следующие группы ВПЧ:
с малым уровнем риска рака — номера 81, 72, 70, 61, 54, 44, 43, 42, 40, 11, 6;
со средним уровнем риска рака — номера 66, 58, 53, 52, 51, 35, 33, 31, 26;
с высоким уровнем риска рака — номера 82, 73, 68, 59, 56, 45, 39, 18, 16.
Диагностика и лечение папиллом
Симптомы папилломы кожи, кроме разрастаний тканей, как правило отсутствуют, но могут сопровождаться покалыванием и зудом.
Диагностика кондиломатоза не вызывает особых сложностей — кондиломы выявляюся в ходе обычных осмотров у дерматовенеролога.
В клинической лаборатории проводят гистологическое исследование образцов ткани; цитологическое исследование шеечных мазков по Папаниколау (PAP — smear test). Но наиболее эффективным методом считается молекулярно-генетическая диагностика типирования папилломавирусов с помощью методов ПЦР и DIGENЕ тест.
Для того, чтобы убедиться в их вирусной природе, больному следует сдать анализы на наличие вируса папилломы челловека с помощью ПЦР — специальный метод исследования, позволяющий выявить вирусные частицы в мазках со слизистой влагалища или шейки матки, соскобах Тогда как DIGENЕ — тест позволяет выявить папилломавирус, определить его тип и принадлежность к высокоонкогенной или низкоонкогенной группе и зафиксировать клинически значимые концентрации в тканях. Технология исследования основана на феномене гибридизации (связывания вирусной ДНК с РНК-зондом) и последующем захвате полученного гибрида моноклональными антителами на твердой фазе, с последующим связыванием гибрида антителами, которые помечены ферментом. Завершение теста происходит путем проведения хемилюминесценции (регистрации интенсивности свечения гибрида). Для исследования возможно использовать различный материал.
Кондиломатоз практически никогда не проходит самостоятельно и требует специального лечения. Как и чем лечить папилломы стоит доверить только специалисту. Как правило, сначала врач назначит лекарства против папилломы -противовирусные препараты или интерфероны, после чего кондиломы уничтожаются с помощью жидкого азота (криодеструкция), лазеротерапии или электрокоагуляции.
Во время беременности видимые кондиломы часто рецидивируют, имеют тенденцию к пролиферации и становятся рыхлыми. Лечение папиллом у беременных желательно проводить на ранних сроках, соблюдая особую осторожность. При этом рекомендуется применять только физические методы (криотерапию и лазер). Противовирусные препараты беременным противопоказаны.
На сегодняшний день, существуют две вакцины против некоторых типов вирусов папилломы человека. Гардасил — первая вакцина против ВПЧ, применяется с 2006 г. Она нацелена на четыре типа ВПЧ: 6, 11, 16 и 18. Рекомендуется в качестве плановой вакцинации для женщин в возрасте от 9 до 26 лет и для мальчиков и мужчин в возрасте от 9 до 26. Вакцинация состоит из трех доз вакцины, её лучше всего проводить в молодом возрасте, до начала сексуальной активности и до воздействия на ДНК ВПЧ. Вакцину не следует назначать беременным женщинам.
Другая вакцина против ВПЧ — Церварикс, была лицензирована позже в 2009 году для использования у женщин в возрасте 10−25 лет. Как и все вакцины, эти вакцины против ВПЧ не являются абсолютно надежными. Обе вакцины почти 100% эффективны в предотвращении заболеваний, вызванных ВПЧ 16 и 18 -- которые в совокупности составляют 70% всех случаев рака шейки матки, а также многих видов рака влагалища и вульвы.
Обе прививки против ВПЧ способны предотвратить заражение вирусом папилломы в течение пяти лет, но они не лечат заболевание папилломатоз. Пока не существует вакцины, способной защитить человека от всех типов ВПЧ.
Папилломы и кондиломы: разновидности, диагностика и лечение
Если вирус папилломы попадает на кожу — развивается бородавка, а если на слизистую оболочку, например, полового члена, влагалища, шейки матки или заднего прохода — появляются так называемые остроконечные кондиломы.
Что это такое кондиломы (папилломы)?
Папилломатоз — заболевание, вызываемое вирусами папилломы человека. К папилломавирусам относятся более 70 различных видов вирусов, которые объединяет между собой то, что они поражают преимущественно кожные покровы и слизистые оболочки, вызывая разрастание тканей.
Если вирус папилломы попадает на кожу — развивается бородавка, а если на слизистую оболочку, например, полового члена, влагалища, шейки матки или заднего прохода — в этом случае папилломы называют остроконечными кондиломами.
Чаще всего болезнь протекает бессимптомно — наличие вируса в таких случаях не вызывает значительных разрастаний.
Чем опасны кондиломы?
Кондиломы ни в коем случае нельзя считать безвредными. Дело в том, что в основе образования кондилом лежат те же процессы, что и в основе развития опухолей, поэтому длительно текущий кондиломатоз является предраковым состоянием. Доказано, например, что кондиломатоз шейки матки увеличивает вероятность развития рака в 50−60 раз. Вирус папилломы человека отвечает и за ряд случаев дисплазии (отслоения) эпителия шейки матки, передаётся во время родов младенцу.
Разросшиеся кондиломы могут:
травмироваться и кровоточить;
препятствовать нормальной половой жизни;
беспокоить, как косметический дефект;
вызывать психологический дискомфорт;
препятствовать нормальным родам.
Кроме кондилом различают следующие виды папиллом человека:
Простая (вульгарная) папиллома в виде твердой небольшой шишечки — около 1 мм в диаметре. Ее ороговевшая поверхность выступает над поверхностью кожи Папиллома без ножки. Локализуется на любом участке тела. Но чаще бывает на пальцах, а также в области колен у детей.
Плоская папиллома в виде круглой гладкой шишечки плоской формы. Может быть многоугольной. По окрасу сходна с цветом кожных покровов. Такая патология склонна к возникновению на любом участке тела. Чаще всего поражает лицо и руки. Болезненна. Вызывает воспаление пораженной области, покраснение и зуд.
Нитевидная папиллома, часто встречаемая в возрасте 40−50 лет. Локализуется в основном в районе глаз, шеи, паха и подмышек. В начале процесса папиллома выглядит как желтоватый выступ небольшого размера. Затем превращается в нитевидные, эластичные и удлиненные образования до 5−6 миллиметров в длину. Могут воспаляться. Не исчезают самостоятельно.
По уровню онкогенности различают следующие группы ВПЧ:
с малым уровнем риска рака — номера 81, 72, 70, 61, 54, 44, 43, 42, 40, 11, 6;
со средним уровнем риска рака — номера 66, 58, 53, 52, 51, 35, 33, 31, 26;
с высоким уровнем риска рака — номера 82, 73, 68, 59, 56, 45, 39, 18, 16.
Диагностика и лечение папиллом
Симптомы папилломы кожи, кроме разрастаний тканей, как правило отсутствуют, но могут сопровождаться покалыванием и зудом.
Диагностика кондиломатоза не вызывает особых сложностей — кондиломы выявляюся в ходе обычных осмотров у дерматовенеролога.
В клинической лаборатории проводят гистологическое исследование образцов ткани; цитологическое исследование шеечных мазков по Папаниколау (PAP — smear test). Но наиболее эффективным методом считается молекулярно-генетическая диагностика типирования папилломавирусов с помощью методов ПЦР и DIGENЕ тест.
Для того, чтобы убедиться в их вирусной природе, больному следует сдать анализы на наличие вируса папилломы челловека с помощью ПЦР — специальный метод исследования, позволяющий выявить вирусные частицы в мазках со слизистой влагалища или шейки матки, соскобах Тогда как DIGENЕ — тест позволяет выявить папилломавирус, определить его тип и принадлежность к высокоонкогенной или низкоонкогенной группе и зафиксировать клинически значимые концентрации в тканях. Технология исследования основана на феномене гибридизации (связывания вирусной ДНК с РНК-зондом) и последующем захвате полученного гибрида моноклональными антителами на твердой фазе, с последующим связыванием гибрида антителами, которые помечены ферментом. Завершение теста происходит путем проведения хемилюминесценции (регистрации интенсивности свечения гибрида). Для исследования возможно использовать различный материал.
Кондиломатоз практически никогда не проходит самостоятельно и требует специального лечения. Как и чем лечить папилломы стоит доверить только специалисту. Как правило, сначала врач назначит лекарства против папилломы -противовирусные препараты или интерфероны, после чего кондиломы уничтожаются с помощью жидкого азота (криодеструкция), лазеротерапии или электрокоагуляции.
Во время беременности видимые кондиломы часто рецидивируют, имеют тенденцию к пролиферации и становятся рыхлыми. Лечение папиллом у беременных желательно проводить на ранних сроках, соблюдая особую осторожность. При этом рекомендуется применять только физические методы (криотерапию и лазер). Противовирусные препараты беременным противопоказаны.
На сегодняшний день, существуют две вакцины против некоторых типов вирусов папилломы человека. Гардасил — первая вакцина против ВПЧ, применяется с 2006 г. Она нацелена на четыре типа ВПЧ: 6, 11, 16 и 18. Рекомендуется в качестве плановой вакцинации для женщин в возрасте от 9 до 26 лет и для мальчиков и мужчин в возрасте от 9 до 26. Вакцинация состоит из трех доз вакцины, её лучше всего проводить в молодом возрасте, до начала сексуальной активности и до воздействия на ДНК ВПЧ. Вакцину не следует назначать беременным женщинам.
Другая вакцина против ВПЧ — Церварикс, была лицензирована позже в 2009 году для использования у женщин в возрасте 10−25 лет. Как и все вакцины, эти вакцины против ВПЧ не являются абсолютно надежными. Обе вакцины почти 100% эффективны в предотвращении заболеваний, вызванных ВПЧ 16 и 18 -- которые в совокупности составляют 70% всех случаев рака шейки матки, а также многих видов рака влагалища и вульвы.
Обе прививки против ВПЧ способны предотвратить заражение вирусом папилломы в течение пяти лет, но они не лечат заболевание папилломатоз. Пока не существует вакцины, способной защитить человека от всех типов ВПЧ.
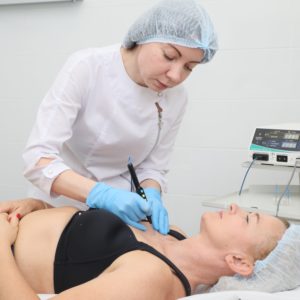
Удаление папиллом с использованием радиоволновой хирургии на аппарате СУРГИТРОН DF-120 (Ellman International, Inc., США) – это метод выбора при удалении любых размеров и форм папиллом независимо от их локализации (лицо/тело), и вот почему:
- Радикально – нет рецидивов;
- Быстрая эпителизация — заживление;
- Атравматично – без следов и рубцов на коже;
- Безболезненно – требуется анестезия только в случаях больших размеров
новообразования.
Какие проблемы решает удаление


Причины появления папиллом
Возбудителем заболевания является вирус папилломы человека (ВПЧ). Науке известно более 150 типов ВПЧ, их условно разделяют на три группы:
- Неонкогенные папилломавирусы — типы 1, 2, 3, 5.
- Папилломавирусы низкого онкогенного риска (6, 11, 42, 43, 44).
- Папилломавирусы высокого онкогенного риска (16, 18, 31, 33, 35, 39, 51 и др).
Вирусы двух последних групп с той или иной долей вероятности могут приводить к развитию злокачественных новообразований.
Механизм передачи вируса – контактный, источником заражения является больной или вирусоноситель. ВПЧ может выделяться не только из разрастаний на коже, но и циркулировать в крови, слюне и моче. Заражение происходит контактно-бытовым и половым путем, при родах от матери к ребенку (что может быть причиной ларингеального папилломатоза), а также при аутоинокуляции (грубо говоря, самозаражение или рассеивание возбудителя из уже имеющихся очагов).
В основном папилломы располагаются на участках с тонкой кожей — шея, плечи, туловище, и не возникают на поверхностях кистей и стоп.
Риск заражения будет зависеть от следующих факторов:
- Вирусная нагрузка.
- Особенности иммунной системы.
- Риски инфицирования увеличиваются при наличии на коже и слизистых микротравм и воспалительных процессов.
Даже при заражении, папилломы образуются не всегда. Вирус находится в базальном слое эпителия, может долгое время находиться в скрытом состоянии и только при наличии благоприятных факторов (ослабление иммунной системы, стрессы, воздействие неблагоприятных факторов окружающей среды) запускаются процессы его репликации, что и приводит к пролиферации клеток и появлению новообразований.
Показания к удалению папиллом
- Эстетические. Папилломы представляют собой разрастания кожи, что воспринимается как эстетический дефект, особенно при их локализации на открытых участках тела.
- Папилломы могут постоянно травмироваться, цепляться за одежду, расческу и др. и за счет этого быстро распространяться по коже, может появляться болезненность, воспаление, трещины и даже кровоточивость в области новообразования.
- Учитывая, что некоторые виды папилломавирусов имеют риск онкогенности, папилломы больших размеров (более 6-10 мм) могут быть склонны к перерождению, поэтому своевременное удаление таких новообразований позволит предотвратить серьезное заболевание.
Методы удаления папиллом
В нашей клинике для удаления папиллом на коже используется радиоволновой и электрохирургический методы.
С целью предотвращения рецидивов после удаления новообразований наши специалисты назначают иммуномодулирующие препараты.
Что будет на коже после удаления папиллом?
Сразу после процедуры на месте удалённого новообразования образуется коричневая корочка. Заживление занимает от 2 до 7 дней, все зависит от размера удалённой папилломы. После заживления корочка отторгнется самостоятельно. Папилломы точечные и небольших размеров удаляются без рубцов и следов на коже.
В нашей клинике удаление новообразований проводится на современном оборудовании высококвалифицированными докторами, что позволяет решать вопросы удаления папиллом быстро, эффективно и безопасно. Мы используем одноразовые расходные материалы, что гарантирует максимальную безопасность пациента.
Противопоказания
- Наличие заболеваний в остром периоде.
- Декомпенсация хронических заболеваний.
- Удаление папиллом у женщин не рекомендуется проводить в период менструации.
- Беременность.
- Наличие кардиостимулятора.
- Подозрение на малигнизацию папилломы. В этом случае требуется обязательное исследование новообразования под микроскопом для уточнения его гистологических особенностей. Термическое воздействие может сильно повредить ткань папилломы и сделать ее исследование невозможным.
По всем нюансам того или иного метода удаления папиллом вы сможете получить консультацию онкодерматолога, кандидата медицинских наук.
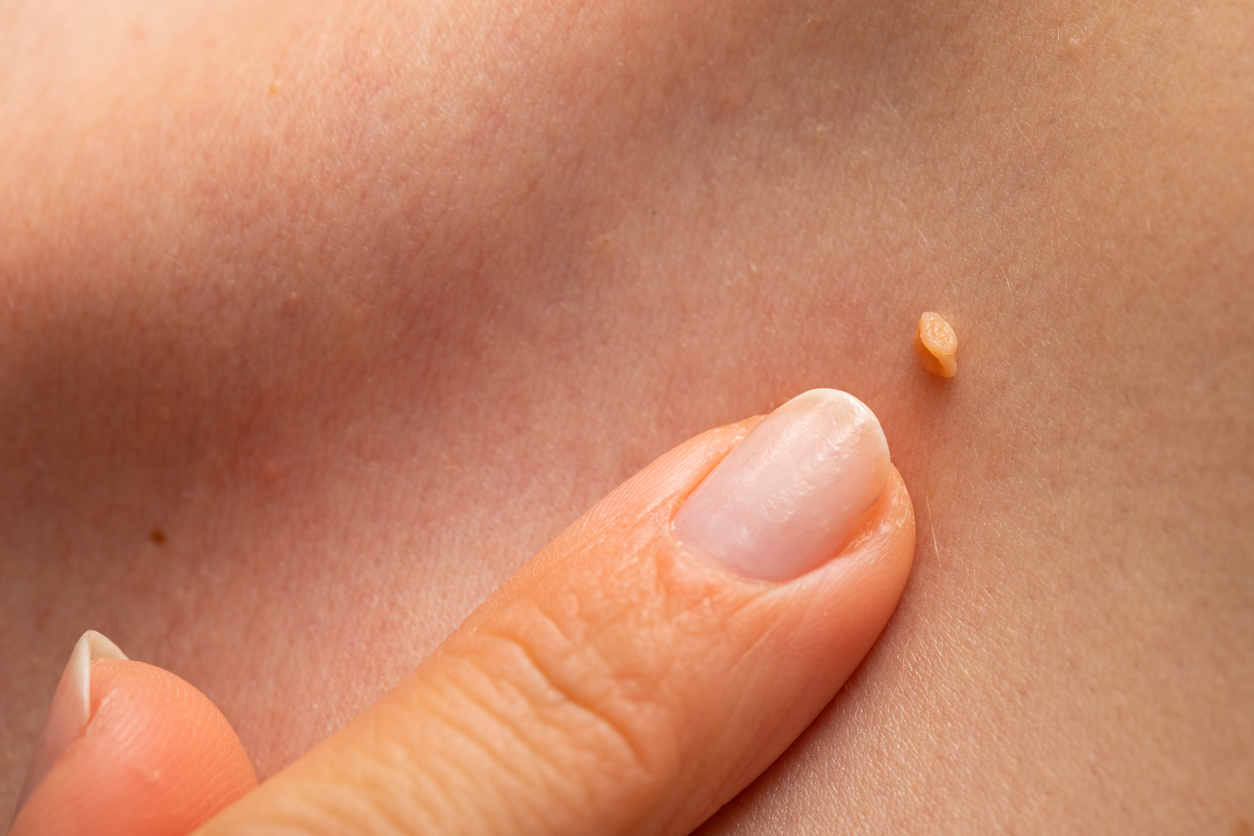
Цены на удаление новообразований кожи
| 1. | Консультация/осмотр врача дерматолога БЕСПЛАТНО | 0 руб. |
| 2. | Дерматоскопия БЕСПЛАТНО | 0 руб. |
| 3. | Местная инъекционная анестезия "Ультракаин" | 250 руб. |
| 4. | Аппликационная анестезия | 500 руб. |
| 5. | Папилломы 1-3 мм (лицо и тело) до 20 шт. | 250 руб. |
| 6. | Папилломы 1-3 мм (лицо и тело) до 50 шт. | 200 руб. |
| 7. | Папилломы 1-3 мм (лицо и тело) свыше 50 шт. | 120 руб. |
| 8. | Папилломы 1-5 мм (лицо и тело) | 350 руб. |
| 9. | Папилломы 5-10 мм (лицо и тело) | 550 руб. |
| 10. | Папилломы более 10 мм (лицо и шея) | 1050 руб. |
| 11. | Папилломы более 10 мм (тело) | 950 руб. |
| 12. | Папилломы 1-2 мм (веко) | 650 руб. |
| 13. | Папилломы 2-5 мм (веко) | 850 руб. |
| 14. | Папилломы 5-10 мм (веко) | 1150 руб. |
| 15. | Папилломы более 10 мм (веко) | 1500 руб. |
| 16. | Ксантелазмы до 5 мм | 1500 руб. |
| 17. | Ксантелазмы более 5 мм | 2500 руб. |
| 18. | Киста сальной железы | 900 руб. |
| 19. | Кератомы 1-5 мм (лицо и волосистая часть головы) | 650 руб. |
| 20. | Кератомы 5-10 мм (лицо и волосистая часть головы) | 950 руб. |
| 21. | Кератомы 1-5 мм (тело) | 450 руб. |
| 22. | Кератомы 5-10 мм (тело) | 850 руб. |
| 23. | Кератомы более 10 мм (тело и тело) | 1500 руб. |
| 24. | Бородавки 1-2 мм | 1550 руб. |
| 25. | Бородавки 2-5 мм | 1950 руб. |
| 26. | Бородавки более 5 мм | 2450 руб. |
| 27. | Родинки до 3 мм | 2500 руб. |
| 28. | Родинки более 3 мм | 4500 руб. |
| 29. | Кондилома (единичные) | 850 руб. |
| 30. | Кондиломы (конгломерат) | 3150 руб. |
| 31. | Гигантская кондилома Бушке-Левенштейна | 1500 руб. |
| 32. | Гигрома | 4500 руб. |
| 33. | Дермофибромы до 3 мм | 2500 руб. |
| 34. | Дермофибромы более 3 мм | 3500 руб. |
| 35. | Атеромы до 10 мм | 5000 руб. |
| 36. | Ангиома | 1550 руб. |
| 37. | Гемангиомы | 2500 руб. |
| 38. | Кавернозной гемангиомы | 4500 руб. |
| 39. | Контагиозный моллюск | 550 руб. |
| 40. | Гистологическое исследование новообразований | 4500 руб. |
Специалисты выполняющие данную процедуру

Врач дерматовенеролог, косметолог

Врач дерматовенеролог, косметолог

Врач дерматовенеролог, дерматоонколог, трихолог
Записаться на прием
Для получения бесплатной консультации специалиста или проведения процедур в нашей клинике, запишитесь предварительно по телефону +7 (495) 500-00-97 или заполните online форму.
Клиника косметологии Академическая купить недорого москва дешево рядом с метро эпиляция омоложение ботокс диспорт ксеомин бесплатно до и после в домашних условиях фотона фото фотоомоложение инъекции блефаропластика увеличение губ скул удаление морщин очень дёшево со скидкой
Косметология в москве эпиляция недорого дешево фото отзывы купить скидки акции Академическая заказать омоложение фотона лица быстро морщины акне лечение
Читайте также:


