Вакцинопрофилактика кори в россии
Роспотребнадзор (стенд)
Корь 2019
В непривитой популяции один больной корью может заразить от 12 до 18 человек.
О ситуации по кори
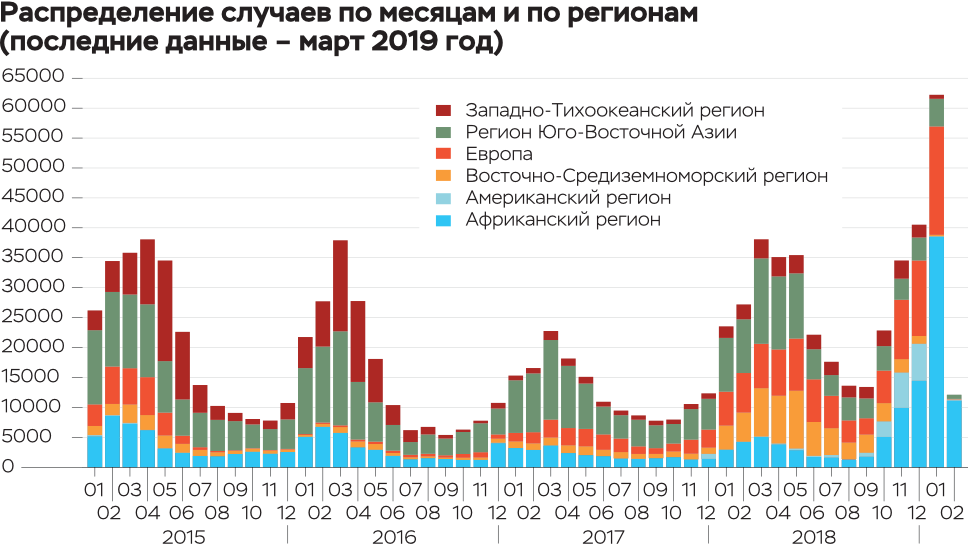
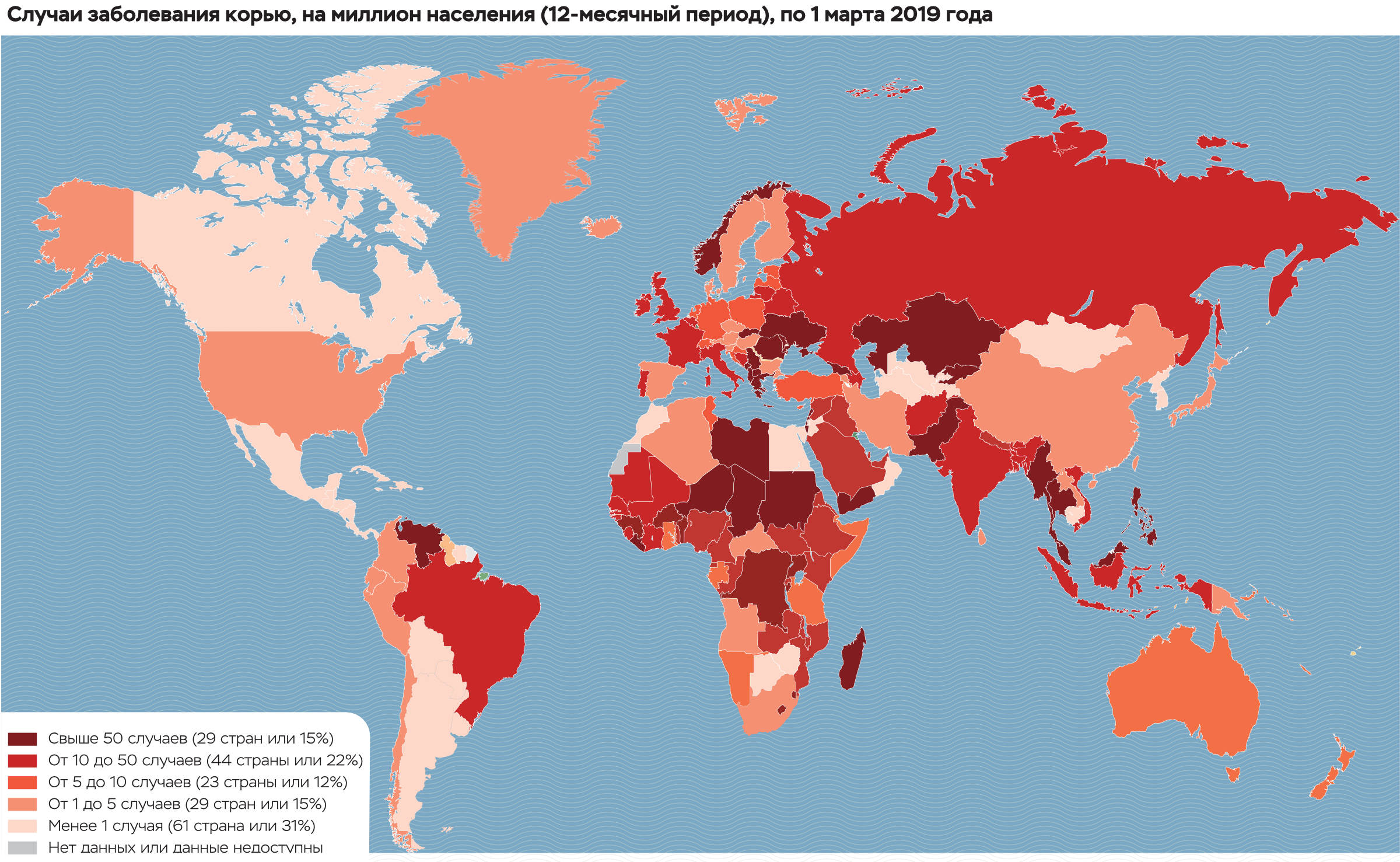
По информации Европейского регионального бюро ВОЗ за период с января по декабрь 2018 г. (данные получены из стран по состоянию на 1 февраля 2019 г.) корью заразились 82 596 человек в 47 из 53 стран Региона. В 72 случаях заболевание закончилось летально.
Крайне неблагополучная ситуация по кори (наиболее высокие показатели заболеваемости) в Украине, Грузии, Албании, Черногории, Греции, Румынии, Франции.
Так, по итогам прошедшего года
Украина - 1209,25 случаев кори на 1 миллион населения,
Сербия - 579,3 на млн.,
Грузия – 563,8 случаев на млн.,
Албания - 499,6 случаев на 1 млн.,
Израиль – 345,3 случая на 1 млн.,
Черногория – 322,6 на 1 млн.,
Греция – 196,8 на млн.,
Киргизия – 164,4 на 1 млн.,
Молдова – 84 на 1 млн.,
Румыния– 55,1 на 1 млн.,
Франция – 44,7 на 1 млн. населения,
Италия - 42,5 случая кори на 1 млн. населения.
Распространению кори на территории Российской Федерации препятствует достаточный уровень популяционного иммунитета у населения к вирусам кори, поддерживаемый в результате системной плановой работы по иммунизации против кори граждан в рамках национального календаря профилактических прививок, а также широкие противоэпидемические и профилактические мероприятия, проводимые при регистрации первых случаев заболевания.
Обзор
Корь - одна из самых высокозаразных вирусных инфекций, известных человеку.
Важно понимать, что корь - это не небольшая сыпь и лихорадка, которая проходит через несколько дней. Корь – это опасное инфекционное заболевание, которое может вызвать серьезные осложнения, вплоть до летального исхода, особенно у детей младше 5 лет.
Риску заболеть корью подвергается любой человек, не имеющий иммунитета к вирусу кори (не привитой или не выработавший иммунитет).
Также в группу риска входят работники медицинских учреждений и образовательных организаций, работники торговли, мигранты, кочующие группы населения и др.
Источник инфекции – только больной корью человек.
Возбудитель кори – вирус.
Вирус кори передается воздушно-капельным путем, при чихании, кашле, во время разговора.
В случае инфицирования корью беременной, возможен трансплацентарный путь передачи.
Риск заражения корью велик даже при кратковременном общении с больным.
Обычно, все те, кто не прошел вакцинацию, при общении с больным заболевают.
Заразен заболевший с последнего дня инкубационного периода до первых 5 дней с момента появления сыпи. Заразный период может удлиниться до 10 дня с момента появления сыпи в случае развития осложнений.
Наиболее распространенные симптомы кори включают в себя:
- лихорадка (38 0 С и выше)
- общая интоксикация
- поэтапное появление сыпи (1 день – лицо, шея; 2 день – туловище; 3 день – ноги, руки)
- кашель
- конъюнктивит
Осложнения кори:
- слепота
- энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев
- менингиты, менингоэнцефалиты и полиневриты (в основном наблюдаются у взрослых)
- инфекции дыхательных путей (пневмония)
- корь может усугубить течение туберкулеза
- тяжелая диарея
- отит
Корь у беременных женщин ведет к потере плода.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии.
После перенесенного заболевания формируется пожизненный иммунитет.
Профилактика кори
В Российской Федерации ведется строгая регистрация, учет и статистическое наблюдение за случаями заболевания корью.
При выявлении заболевшего корью, медицинские работники сообщают об этом, направляя экстренное извещение в территориальный орган, осуществляющий государственный санитарно – эпидемиологический надзор в течение 2 часов. По каждому случаю проводится эпидемиологическое расследование.
Также каждый случай заболевания корью регистрируются в электронной Единой международной системе индивидуального учета (CISID).
Эти важные мероприятия позволяют своевременно отреагировать и минимизировать риск распространения инфекции среди населения путем локализации очага инфекции.
О карантине
При выявлении очага инфекции в организованном коллективе (детском дошкольном, общеобразовательном, а также с круглосуточным пребыванием взрослых), контактировавшие с больным корью находятся под медицинским наблюдением в течение 21 дня. До 21 дня с момента выявления последнего заболевшего в учреждение не принимаются не привитые против кори и не болевшие корью.
Говоря о профилактике кори, следует начать с наиболее эффективной меры профилактики – вакцинопрофилактики.
Вакцинация против кори может проводиться как в плановом порядке, так и по эпидемическим показаниям.
Плановая вакцинация
В Российской Федерации иммунизация против кори проводится в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов. Прививка против кори детям проводится, как правило, одновременно с прививкой против эпидемического паротита (комплексной вакциной корь-паротит), а также против краснухи.
Плановая иммунизация детей проводится в возрасте 1 год и в 6 лет. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.).
После двукратного введения вакцины, так же, как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции.
Вакцина против кори эффективна и безопасна.
Иммунизация по эпидемическим показаниям
Проводится лицам, имевшим контакт с больным корью (при подозрении на заболевание), не болевшим корью ранее, не привитым, привитым однократно - без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в первые 72 часа с момента контакта с больным.
Детям, имевшим контакт с заболевшим корью, которые не могут быть привиты против кори по той или иной причине (не достигшим прививочного возраста, не получившим прививки в связи с медицинскими противопоказаниями или отказом родителей от прививок), не позднее 5-го дня с момента контакта с больным вводится нормальный иммуноглобулин человека.
Детям и взрослым, получившим вакцинацию в полном объеме, в сыворотке крови которых не обнаружены антитела в достаточном количестве, проводится повторная вакцинация.
В связи со слабой реактогенностью коревой вакцины, поствакцинальные осложнения возникают крайне редко.
Преимущество вакцинации заключается в том, что люди, которые получают правильные дозы, никогда не заболеют корью, даже если они заражены.
Если не известен вакцинальный статус?
Показателем наличия иммунитета к кори является присутствие в крови специфических иммуноглобулинов класса G (IgG).
При лабораторно-подтвержденном нормальном титре антител вакцинация не проводится.
Если титр антител ниже нормы, или вообще отсутствует – проводится вакцинация.
Особое внимание уделяется выявлению не привитых и не болевших среди труднодоступных слоев населения (мигрантов, беженцев, кочующих групп населения).
Для эффективной защиты населения от кори, охват прививками против кори должен составлять не менее 95%, т.е. 95% населения должно быть вакцинировано и ревакцинировано.
г. Улан-Удэ, ул. Пирогова 9а
Иммунопрофилактика кори
- Корь является одной из основных причин смерти среди детей раннего возраста, даже несмотря на наличие безопасной и эффективной по стоимости вакцины.
- За период с 2000 по 2015 год противокоревая вакцинация привела к снижению глобальной смертности от кори на 79%.
- В 2015 году около 85% всех детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 73% в 2000 году.
- В 2000-2015 гг. вакцинация от кори предотвратила 20,3 миллиона случаев смерти, сделав вакцину от кори одним из наиболее выгодных достижений общественного здравоохранения.
В последние годы как в России, так и зарубежом отмечается рост заболеваемости корью, связанный с увеличением количества отказов от профилактической прививки против кори и необоснованными медицинскими отводами.
Статистика 2017-2018 год
По данным Всемирной организации здравоохранения отмечается рост заболеваемости корью во многих странах мира. За период с февраля 2017г. по март 2018г. в странах Европейского региона было зарегистрировано более 23 тысяч случаев заболеваний корью.

В 2017 году в России отмечен рост заболеваемости корью в 4,1 раза (721 случай). Только за 3 месяца 2018 года в России зарегистрировано 852 случая кори (показатель 0,58 на 100 тыс. населения). Как и в прошлые годы болеют не привитые и лица, не имеющие сведений о прививках.
Корь — острое вирусное заболевание, чрезвычайно контагиозное, является одной из самых заразных инфекций, известных на сегодняшний день.
Вирус кори малоустойчив во внешней среде: быстро инактивируется под влиянием солнечного света, ультрафиолетовых лучей, при нагревании до 50 °С. Но! При комнатной температуре сохраняет активность около 1—2 суток, при низкой температуре — в течение нескольких недель.
Источник инфекции — больной человек, выделяющий вирус в среднем за 3—4 дня до появления сыпи и в первые 4 дня высыпаний. При осложнениях, иногда сопровождающих болезнь, возможно удлинение заразного периода до 10 суток с момента появления сыпи. ≪Здоровое≫ носительство невозможно.
В составе носоглоточной слизи вирус выделяется из организма при кашле, чихании, разговоре и даже при дыхании. С потоком воздуха может разноситься на значительное расстояние. Заражение может произойти при вдыхании воздуха в помещении, где незадолго до этого находился больной корью. При заболевании беременной корью возможна передача инфекции от матери к плоду.
Затем развивается период высыпаний – характерно появление яркой пятнисто-папулёзной сыпи, имеющей тенденцию к слиянию и образованию фигур с участками здоровой кожи между ними.
• В первый день элементы сыпи появляются за ушами, на волосистой части головы, затем в тот же день возникают на лице и шее, верхней части груди.
• На 2-й день высыпания сыпь покрывает туловище и верхнюю часть рук.
• На 3-е сутки элементы экзантемы выступают на нижних конечностях и дис-
тальных отделах рук, а на лице бледнеют.
Нисходящая последовательность высыпаний характерна для кори!
Осложнения
Вирус кори имеет способность поражать дыхательные пути, нервную систему и некоторые иммунокомпетентные клетки. Вследствие чего наиболее частым осложнением является пневмония. К другим осложнениям относятся отит, синусит, лимфаденит…Более тяжелые осложнения включают энцефалит, гепатит, панкреатит, нарушение свертывания крови, перикардит, миокардит и кератит, который ведет к слепоте.
Одним из наиболее опасных осложнений кори является энцефалит (частота – примерно 1 случай на 1000 пациентов), ведущий к необратимому повреждению мозга. Медленно текущая форма коревого энцефалита – подострый склерозирующий панэнцефалит (ПСПЭ) – встречающийся у детей, перенесших корь до 2-хлетнего возраста. Заболевание развивается через несколько месяцев после перенесенной кори и начинается с нарушений памяти, интеллекта, поведенческих проблем; в дальнейшем приводит к необратимой утрате функций и ранней смерти. Заболеваемость ПСПЭ резко снизилась после введения противокоревой вакцинации.
Вакцинопрофилактика
Вакцинопрофилактика кори в мире начата в 1963 г., а в России – в 1968 г.
В рамках Национального календаря профилактических прививок в РФ иммунизация против кори проводится дважды – в 12 месяцев и в 6 лет. Если ребенок не получил вакцинацию своевременно, то она может быть ему сделана в любом возрасте, интервал между первым и вторым введением вакцины должен составлять не менее 3 месяцев. Также подлежат вакцинации взрослые до возраста 35 лет (включительно), не болевшие, не привитые, привитые однократно или не имеющие сведений о проведенных прививках.
Для активной иммунопрофилактики кори среди детского населения применяют комбинированные вакцины: паротитно-коревую (дивакцину), вакцину против кори, краснухи и паротита (Приорикс), для взрослого населения – коревую вакцину.
Все вакцины против кори содержат ослабленный вирус кори. После иммунизации формируется длительный и прочный иммунитет. На 3, 14 день после введения вакцины возможно повышение температуры тела и иногда появление высыпаний на коже. Эта реакция не опасна, ребенок в это время не заразен и может общаться с другими детьми. Учитывая возможность температурной реакции в течение 14 дней после коревой вакцинации, в случае планирования поездки на отдых с ребенком мы рекомендуем его привить не менее чем за 2 недели до поездки.
Эффективность
Защитный титр противокоревых антител определяется уже через 2 недели после вакцинации. Иммунитет к кори держится более 25 лет, лишь у небольшого числа вакцинированных он может угасать.
Возможность реакций в послепрививочном периоде часто беспокоит родителей и является предметом спекуляций со стороны антивакцинаторов. Рассмотрим этот вопрос подробнее.
Самой частой реакцией на коревую вакцину является покраснение кожи в месте введения и повышение температуры тела до 37,5С, что встречается у 10% или более привитых лиц. Покраснение, сопровождаемое уплотнением и болезненностью, отмечается у 1-10%. Нечастой реакцией является повышение температуры более 38С, такая реакция связана с составом вакцины (живые ослабленные вирусы). Иногда повышенная температура сопровождается небольшим кашлем и насморком, редко сыпью, что не несет риска последствий для здоровья. Частота фебрильных судорог составляет от 0,01 до 0,1%, что аналогично их частоте при любом простудном заболевании, протекающем с лихорадкой. Фебрильные судороги возникают у детей, имеющих предшествующее поражение центральной нервной системы или же генетическую предрасположенность.
Наиболее серьезные послепрививочные проявления – это острые аллергические реакции (отек Квинке и анафилактический шок), которые развиваются обычно сразу же, а в отдельных случаях – через несколько часов после введения вакцины. Они встречаются достаточно редко и, как правило, у людей с измененной реактивностью.
Другие состояния, которые антивакцинаторы связывают с прививками против кори, такие, например, как аутизм, на самом деле связи с вакцинацией не имеют. По поводу аутизма было проведено более 20 крупных независимых исследований, изучены многочисленные контингенты привитых и непривитых людей. Результат – ни малейшей ассоциации. Точно так же с прививкой от кори не связаны диабет, бронхиальная астма, болезни кишечника и лейкозы.
Противопоказания к вакцинации
Это тяжелые иммунодефицитные состояния, онкологические заболевания, активный туберкулез, беременность. Временное противопоказание – заболевания в стадии обострения. Противопоказанием к введению отечественных вакцин является тяжелая системная аллергия на белок перепелиного яйца; Приорикс противопоказан при тяжелой системной аллергии на белок куриного яйца. Все виды коревых вакцин противопоказаны при тяжелой системной аллергической реакции на аминогликозиды.
Ни одна вакцина не вызывает такого количества осложнений, и осложнений тяжелых, как натуральная инфекция. Не следует бояться вакцинации, надо грамотно и серьезно относиться к этой важной мере защиты Вашего здоровья!
Корь, еще недавно почти забытая детская болезнь, снова на слуху, и не где-то в отсталых странах, а в самой что ни на есть Европе. И это не какая-то новая, невиданная корь, а обычная, старая, давно известная врачам: инфекционное острое вирусное заболевание с контагиозностью (заразностью), приближающейся к 100%, что больше и чем у гриппа, и чем у оспы, грозящее больному целым букетом осложнений. Если коротко, то главная причина ее возвращения — беспрецедентный рост активности идейных противников вакцинации во всем мире.
Заболевание вызывается вирусом семейства парамиксовирусов и характеризуется лихорадкой, высокой температурой (до 41°C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной сыпью на кожных покровах с общей интоксикацией организма.
Обычно корью болеют невакцинированные дети в возрасте от двух до пяти лет; значительно реже — взрослые, не переболевшие корью в детском возрасте или невакцинированные. После перенесенного заболевания развивается стойкий иммунитет, повторное заболевание корью человека без патологии иммунной системы сомнительно, хотя и такие случаи описаны. В странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде единичных случаев или мини-вспышек (5–15 человек).
Но в 2017 году из публикаций министерств здравоохранения европейских стран стало известно, что в Европе наблюдается эпидемический подъем заболеваемости корью. Случаи заболевания были выявлены в 14 европейских странах, а общее число пораженных составило более 40 тыс. человек.
20 августа 2018 года Всемирная организация здравоохранения (ВОЗ) сообщила о рекордной заболеваемости в Европейском регионе: инфицированных за первые шесть месяцев 2018 года — более 41 тыс. человек, 37 случаев с летальным исходом. Это самый высокий показатель заболеваемости с 2010 года. В Греции, Грузии, Италии, России, Сербии, Франции и на Украине было зафиксировано более 30 тыс. случаев инфекции.
А за весь 2018 год в Европе, согласно данным ВОЗ, было зарегистрировано около 83 тыс. случаев кори. Из них более 54 тыс. случаев — на Украине, 16 со смертельным исходом. По сравнению с 2017 годом в 2018-м число случаев кори в Греции возросло в два раза, во Франции — в шесть раз.
В России заболеваемость корью в 2018 году составила 1,7 случая на 100 тыс. человек, то есть всего немногим больше 2,5 тыс. случаев (для сравнения: в довакцинальную эру, до 1970 года, заболеваемость составляла более 130 человек на 100 тыс. населения, или до 300 тыс. случаев кори в год).
В 2019 году ситуация в некоторых странах, к сожалению, только ухудшилась. На Украине с начала 2019 года до 5 марта уже зафиксировано 21 355 заболеваний корью, что приближается к половине общего числа случаев за 2018 год, восемь человек умерли. И это несмотря на начавшуюся массовую вакцинацию! Соседняя Белоруссия запросила противокоревую вакцину из России, получила 100 тыс. доз и уже начала так называемую догоняющую вакцинацию, для того чтобы привить ранее непривитых людей.
Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины (в возрасте 1 года и 6 лет), так как примерно у 15% вакцинированных детей после первой дозы иммунитет вырабатывается слабовато.
Эксперты ВОЗ отмечают, что причиной эпидемии кори стало резкое снижение уровня вакцинации, особенно в маргинальных группах населения Европы. Численность этих групп действительно заметно возросла в ЕС — с наплывом беженцев с Ближнего Востока, Африки и Азии, но существует еще одно важное обстоятельство, которое, к сожалению, набирает силу. Это предубеждение против вакцинации как таковой у вполне благополучных и даже образованных граждан стран, которые принято называть цивилизованными.
Такое предубеждение против вакцин родилось не на пустом месте и подпитывается как бюрократическим подходом органов здравоохранения к поголовной вакцинации населения (с использованием, по всей вероятности, просроченных или неправильно хранившихся вакцин), так и псевдонаучными трудами и лекциями антивакцинаторов.
Так было и с корью.
Вакцина против кори применяется самостоятельно или в комбинации с другими вакцинами, включая вакцины против паротита, краснухи и ветряной оспы: в составе комбинированных вакцин MMR и MMRV. Показано, что вакцина работает одинаково хорошо во всех лекарственных формах.
Более десяти лет его сенсационные результаты проверяли сотни исследователей в десятках стран. Его результаты не смогла воспроизвести ни одна лаборатория. И 28 января 2010 года комиссия Главного британского медицинского совета подтвердила, что более 30 пунктов обвинения в его адрес, включая 4 обвинения в нечестности и 12 обвинений в том, что он использовал в своих целях умственно неполноценных детей, справедливы, а его выводы — неверны.
В разных странах во второй половине XIX — начале XX века стали появляться данные санитарной статистики, и тут же врачи сделали вывод о четкой корреляции между заболеваемостью корью и плотностью населения. Наибольшая заболеваемость и смертность фиксировались в крупных городах с высокой плотностью населения, большим числом образовательных учреждений и детских приютов, наименьшая — в небольших городках и сельской местности.
Но только этим дело противников вакцин не ограничилось. Причины аутизма начали искать в других компонентах вакцин. Ниже рассмотрены другие идеи антивакцинаторов.
Мертиолят и аутизм
Соединения солей ртути в микрограммовых количествах как исключительно эффективные антигрибковые и антибактериальные препараты столетиями применяются для дезинфекции и консервации биологически активных жидкостей. Добавляются они в очень малых количествах и в некоторые мультидозовые вакцины. Многочисленные научные публикации, в том числе последних лет, доказали, что в таких количествах соединения ртути безвредны и полностью выводятся из организма за три-четыре недели без всяких последствий. Никаких связей с применением этих вакцин и аутизмом, а также другими симптомами и заболеваниями не найдено.
Соединения ртути не так уж редки и в обычной жизни. Во-первых, в некоторых реках России и других стран встречаются соли ртути. Для нее определена предельно допустимая концентрация, которая в части горных рек превышена из-за чисто природных причин. В небольших количествах (до 0,2 мг/кг) соли ртути содержатся в следующих продуктах: рыба (особенно в скумбрии, тунце и меч-рыбе), другие морепродукты, орехи, какао-бобы и даже шоколад. И ведь никто себе не отказывает в этих продуктах! В дозе вакцины содержится всего-то от 8 до 50 мкг мертиолята, или 0,05 мг соли ртути максимум, то есть столько же, сколько в 250 г рыбы. Вывод: все дело в количестве и в конкретном соединении ртути; некоторые из них действительно опасны, а другие в применяемых количествах безвредны.
Главные пути передачи этой инфекции — воздушно-капельный и близкоконтактный. Больным человеком частицы вируса выделяются во внешнюю среду в большом количестве со слизью во время кашля, чихания, сорбируются на предметах обихода, и другие люди могут получить эту инфекцию путем касания этих предметов руками, а потом — касания теми же руками своих слизистых оболочек или путем вдыхания вируссодержащего воздуха.
Окись алюминия и аутизм
Много подозрений было на возможную связь с разными болезнями вводимой с инактивированными вакцинными препаратами в качестве усилителя иммунитета окиси алюминия (Al2O3) или его малорастворимых солей. Поиски этих возможных вредных воздействий ведутся до сих пор. Кое-что нашли, но — у работников алюминиевых заводов: раздражение глаз или небольшие негативные последствия в случае нарушений техники безопасности на производстве (отсутствие респираторов или защитных очков). Также зафиксирована корреляция между частотой неврологических заболеваний в Папуа — Новой Гвинее и явным избытком солей алюминия в питьевой воде в этой стране, но речь там идет о весьма значительных концентрациях этих солей.
Алюминий — самый распространенный металл и третий по распространенности химический элемент в земной коре после кислорода и кремния, а его соли — важный компонент глин и вообще почв. После дополнительных исследований токсичности соединений алюминия ни одна страна мира не отменила использование окиси или фосфата алюминия в вакцинах.
Концентрации солей алюминия в водоемах России колеблются от 0,001 до 10 мг/л. В России норматив их содержания в воде хозяйственно-питьевого использования составляет 0,2 мг/л. А в одной дозе вакцины АКДС окиси алюминия содержится не более 50 мкг, или 0,05 мг. То есть в стакане питьевой воды его может быть столько же, сколько в дозе вакцины!
По некоторым биологическим исследованиям, поступление алюминия в организм человека было сочтено фактором в развитии болезни Альцгеймера, но эти исследования были позже раскритикованы и вывод о связи одного с другим опровергнут.
По результатам многолетнего применения известно, что вакцина безопасна, в том числе для пациентов с ВИЧ-инфекцией. Побочные реакции обычно слабо выражены и быстро проходят.
За мир без вакцин
Это удивительно, но тенденция отказываться от прививок развивается везде: и в США (где к концу марта случаев кори стало больше, чем за весь прошлый год), и в европейских странах, и на Украине, и в России. Люди верят слухам, пересказам каких-то сумасбродных случаев, разоблаченному фальсификатору Эндрю Уэйкфилду, израильскому гомеопату Александру Котоку и не верят всемирно известным ученым. Просто какая-то вакханалия безграмотности и нежелания изучать возникающие вопросы во всей их полноте!
Вот последняя новость из США: в номере журнала Science от 8 марта 2019 года опубликована заметка о заседании 27 февраля Комитета советников по практикам иммунизации США (ACIP USA), где приняли участие 15 экспертов и 165 интересующихся граждан, из которых впервые 80 мест забронировали противники вакцин. Их обилие, правда, не добавило аргументов в дискуссию, и процент вакцинированных в США по-прежнему один из самых высоких в мире. А рост сомнений граждан американские специалисты связывают с неуверенной позицией Дональда Трампа, президента США: он обещал создать специальную группу ученых по дополнительной проверке вакцин, но так ее и не создал. Между тем в тех же США стихийно идет формирование групп 15–18-летних подростков в социальных сетях, объединяющих их в стремлении вакцинироваться, несмотря на отрицательные позиции их родителей.
Из-за резкого роста заболеваний в Италии принят жесткий закон, запрещающий принимать в детские государственные учреждения не привитых против основных заболеваний детей. В Германии принят аналогичный закон. По этому же пути идут еще несколько европейских стран.
Разработка, проверка и внедрение вакцин в практику — величайшее достижение человечества. ВОЗ в ежегодных докладах оценивает вакцины как изобретение, которое в наибольшей степени увеличило продолжительность и качество жизни людей. Побочные реакции у вакцин есть, но они в тысячи и десятки тысяч раз меньше, чем у заболеваний, от которых они защищают. Они предотвращают десятки тысяч смертей и миллионы осложнений. Отказ от них — огромный риск, а принимать во внимание ничем не подтвержденные и по большей части выдуманные рассказы противников вакцинации — ошибка, которая может стоить жизни, в том числе детской.
Сергей Нетёсов, член-корреспондент РАН, заведующий лабораторией биотехнологии и вирусологии Новосибирского государственного университета
Похожие темы научных работ по ветеринарным наукам , автор научной работы — Юнасова Т. Н.
ИСТОРИЧЕСКИЙ АРХИВ / HISTORICAL ARCHIVE
К вопросу о вакцинопрофилактике кори в России Some Aspects of Measles Vaccination in Russia
Однако неблагополучие по кори в Европе и Азии повлияло на рост заболеваемости корью в России в результате увеличения числа завозов инфекции и распространения инфекции среди непривитых в ряде субъектов Российской Федерации. В настоящее время заболеваемость корью в России превышает критерий элиминации. Кроме того, отмечена циркуляция эндемичных штаммов вируса кори на территории России и на сопредельных территориях.
Изменившаяся эпидемическая ситуация по кори во многих странах мира побудила ВОЗ пересмотреть сроки достижения
Императрица Екатерина II Алексеевна Великая (1762 г.)
Небезынтересны исторические сведения об отношении Екатерины II Великой к вакцинопрофилактике, а именно черной оспы в России. Считают, что самая первая прививка в Российской империи была произведена в 1768 году Екатерине Великой. Она и ее последователи издавали различного рода указы, призывавшие к вакцинации против оспы и грозившие большими штрафами, а иногда и смертной казнью за нарушение распоряжения.
элиминации инфекции и перенести сроки достижения элиминации кори в европейском регионе на 2020 год. Эксперты ВОЗ считают, что корь можно глобально ликвидировать, но для этого нужны определенные усилия по ликвидации инфекции в каждом регионе.
Теперь вопрос о сертификации Европейского региона как территории, свободной от эндемичной кори, может быть рассмотрен только при условии достижения во всех странах региона критериев элиминации в течение трех лет. Только в этом случае задача по элиминации кори в Европе может быть признана решенной. Достигнуть этого возможно путем увеличения и поддержания охвата вакцинацией декретированных возрастов и контингентов населения до 95-98 % уровня.
Существующие на мировом рынке коревые вакцины безопасны, эффективны и взаимозаменяемы.
Ряд аттенуированных штаммов вируса кори: Шварц, Эд-монстон-Загреб, А1К-С, Мога1еп, из которых изготовлены живые вакцины, получены из штамма Эдмонстон, который Эндерс и Пииблс выделили в 1954 году. Аттенуацию штамма Эдмонстон проводили путем последовательных пассажей на культуре клеток почек человека (24 пассажа) и на культуре клеток амниона человека (28 пассажей). Более аттенуированный штамм Шварц был получен путем дополнительных 85 пассажей на культуре клеток куриных эмбрионов. Вакцины, приготовленные на основе штамма Эдмонстон, применяются до настоящего времени, в том числе пользующиеся популярностью в России комбинированные препараты М-М-Р-11® и Приорикс®.
Отечественная живая коревая вакцина, а также паротит-но-коревая вакцина изготовлены на основе отечественного штамма Ленинград-16. Несмотря на то что все названные препараты, применяющиеся для профилактики кори в России, эффективны и слабореактогенны, отечественная вакцина против кори имеет ряд отличий и преимуществ перед зарубежными аналогами.
Отечественный штамм вируса кори был выделен Л. Ю. Та-рос, работавшей в Ленинградском НИИЭМ им. Л. Пастера под руководством академика Ан. А. Смородинцева, в 1960 году на культуре клеток почек морских свинок (ПМС) и назван Ле-нинград-16. Штамм прошел 21 пассаж на указанной культуре клеток и приобрел признаки аттенуированного вакцинного штамма. Вакцина из этого штамма Приказом Министра здравоохранения СССР № 473 от 14 июня 1967 года была внедрена в практику и с успехом применяется в настоящее время.
Оригинальная технология крупносерийного производства живой коревой вакцины была разработана Ленинградским НИИЭМ им. Л. Пастера и Московским НИИ вирусных препаратов. В течение ряда лет в Московском НИИ вирусных препаратов под руководством О. Г. Анджапаридзе проводились работы по совершенствованию качества вакцины. В этой связи необходимо отметить сотрудников института Е. М. Доссер, В. М. Дорофеева, С. В. Лохову, Т. М. Соколову, Н. М. Гордиенко, проводивших исследования по подбору оптимального производственного субстрата для репродукции вируса и испытания экспериментальных серий вакцины. С этой целью были использованы, кроме культуры клеток почек морских свинок,
БИОпрепараты. Профилактика, диагностика, лечение. 2019, Т. 19, № 3 BIOpreparations. Prevention, Diagnosis, Treatment. 2019, V. 19, No. 3
С. М. Суханова, I? А. Волкова, Н. Е. Захарова, О. В. Фадейкина S. М. ЗиМапоуэ, Р. А. Уо1коуа, N. Е. ИакИагоуа, 0. V. Fadeikina
Коллектив сотрудников Ленинградского НИИЭМ им. Л. Пастера (начало 1980-х годов)
диплоидные клетки человека Wi-38 и фибробласты эмбрионов японских перепелов (ФЭП). Штамм Ленинград-16 был адаптирован к ФЭП путем двух дополнительных пассажей. Было показано, что после пассирования штамма на культуре клеток ФЭП снизилась реактогенность вакцины и не изменилась ее антигенная активность. Производство живой коревой вакцины с использованием в качестве субстрата фибробластов японских перепелов начато в 1970 году.
В настоящее время коммерческая живая коревая вакцина имеет пассажную характеристику (21 ПМС + 6 ФЭП), не меняющуюся с начала производства вакцины на новом клеточном субстрате. Следует отдать должное профессионализму и высокой ответственности коллектива сотрудников Санкт-Петербургского НИИ эпидемиологии и микробиологии им. Л. Пастера, работавших под руководством Т. В. Перадзе, сумевших в течение десятилетий сохранить вакцинный штамм Ленинград-16 и предоставить его в Московский НИИ вирусных препаратов для изготовления новой серии производственного штамма после исчерпания его запаса на производстве.
Клеточная система, используемая в качестве производственного субстрата для накопления вируса, определяет важнейшее качество вакцины — безопасность. Важно, что вышеназванные зарубежные аналоги, лицензированные в России, производятся на культуре фибробластов куриных эмбрионов (ФЭК). Использование для производства отечественной коревой вакцины культуры ФЭП увеличивает профиль безопасности вакцины, так как устраняет риск возникновения анафилактических и анафилактоидных реакций гиперчувствительности немедленного типа на куриный белок.
Еще один важный момент отличает отечественную вакцину, изготовленную на культуре ФЭП. В 1999 году в докладе Комитета экспертов ВОЗ по стандартизации биологических препаратов было отмечено, что в живых вирусных вакцинах, приготовленных на клетках куриных эмбрионов, обнаружена
реверстранскриптазная активность, обусловленная присутствием эндогенных птичьих ретровирусных последовательностей в этих клетках. Таким образом, можно с уверенностью утверждать, что отечественная живая коревая вакцина, производящаяся на клетках перепелиных эмбрионов, имеет гарантированный запас безопасности.
В заключение необходимо отметить, что отечественная живая коревая вакцина в конце 1980-х годов была направлена в ВОЗ для оценки качества ее по ряду лабораторных показателей и была признана препаратом, соответствующим мировым стандартам. В те же годы отечественная коревая вакцина экспортировалась во многие страны мира: Аргентину, Болгарию, Венгрию, Индию, Кубу, Польшу, Монголию, Румынию, Турцию и Перу, где успешно применялась для профилактики кори. Рекламаций на качество вакцины не поступало.
Хочется надеяться, что эти сведения об особенностях отечественного вакцинного штамма вируса кори и производства вакцины в нашей стране дадут работникам здравоохранения новые аргументы для доказательства безопасности вакцино-профилактики кори с помощью отечественной вакцины.
БИОпрепараты. Профилактика, диагностика, лечение. 2019, Т. 19, № 3 BlOpreparations. Prevention, Diagnosis, Treatment. 2019, V. 19, No. 3
Читайте также:


