Все что нужно знать о кори
В России в последнее время много говорят об опасности заражения корью и необходимости вакцинации.
Мы решили разобраться, все ли так страшно и что делать, чтобы не заболеть, вместе с Дарьей Паниевой, врачом-инфекционистом, гепатологом, ассистентом кафедры инфекционных болезней ГОО ВПО ДОННМУ им. М.Горького, популяризатором доказательного подхода в медицине, автором медицинского блога и соавтором проекта Включи голову.
Корь — это острое инфекционное неизлечимое заболевание. Одно из самых заразных в мире: вероятность заболеть при контакте с больным — почти 100%.
Корь обычно передается при кашле, чихании и прямом физическом контакте — она инфицирует слизистую оболочку и распространяется по организму.
Четыре дня до и еще 4 дня после появления сыпи больной может заражать окружающих.
По данным ВОЗ, до того, как в 1963 году появилась и распространилась вакцина, эпидемии кори случались каждые 2–3 года и убивали по 2,6 млн человек в год.
С 2000 по 2017 год, благодаря применению вакцины, глобальная смертность от кори снизилась на 80%.
С 2000 по 2016 год вакцинация предотвратила больше 20 миллионов смертей. Но отказ от вакцинации стал причиной смерти ста тысяч человек в 2017 году. В основном это были дети до 5 лет.
То есть да, корь очень опасна.
Нет, не эпидемия. В 2018 году заболеваемость корью в нашей стране, по данным Роспотребнадзора, составила 1,7 случаев на 100 тысяч населения.
Число кажется незначительным, но это в 3,4 раза больше, чем в 2017 году (0,5 случая на 100 тысяч) и в 17 раз больше, чем в 2016 (0,11 на 100 тысяч).
Дарья Паниева говорит, что тенденция не очень хорошая, но назвать ситуацию катастрофической, к счастью, пока нельзя.
Для сравнения, показатели в Украине в 2018 году — 120,9 случаев на 100 тысяч, в Сербии — 57,9 на 100 тысяч, в Грузии — 56,4 на 100 тысяч.
Прививки обеспечивают не только индивидуальную защиту, но и способствуют формированию коллективного иммунитета.
Высокий охват вакцинацией создает коллективный щит.
Например, по данным ВОЗ, в России в 2017 г. охват первой дозой вакцины от кори, краснухи и паротита — 98%, а второй — 97%.
Это значит, что прививку получили 98% детей годовалого и 97% детей шестилетнего возраста. Этот возраст медики выбирают специально (составляя календарь вакцинации).
Постоянно сохраняющийся высокий охват прививками по возрасту обеспечивает коллективный иммунитет и не позволяет заболеванию распространяться в обществе.
Если говорить о кори, то охват в 92–94% позволяет сдерживать заболеваемость и не допускать вспышек и эпидемий.
Корь разбушевалась в Европе как раз из-за ослабления коллективного иммунного щита.
Например, в Украине, где заболеваемость корью сейчас самая высокая, по данным ВОЗ, в 2015 году первую дозу вакцины получили 56% детей, вторую — 57%, в 2016 — 42% и 31%, в 2017 — 86 и 84%, соответственно.
Отсутствие должного охвата прививками на протяжении нескольких лет привело к тому, что у большого количества людей нет иммунитета к кори. Это позволило вирусу прорвать коллективную защиту и легко распространиться.
От самой кори нет лечения. Лечат только от ее осложнений (в том числе от слепоты, пневмонии и воспаления мозга). Чаще всего они случаются у невакцинированных детей до 5 лет, беременных женщин и взрослых старше 30 лет.
Заразиться может любой, кто не получал прививку или не выработал иммунитет после вакцинации. При этом двукратная вакцинация гарантирует 97% защиту от кори.
Если вы родились после 1997 года, то, скорее всего, уже получили обе вакцины — в 1 год и в 6 лет. Если до 1997 — вероятно, вас прививали только один раз.
Стоит откопать свою карточку прививок и проверить, есть ли там отметка о кори. Если нет и вы не помните, что когда-нибудь делали прививку — нужно сходить к участковому терапевту и попросить направление на нее.
С направлением вы придете в прививочный кабинет (скорее всего, в тот же день), где вам введут вакцину.
Согласно законодательству РФ, промежуток между двумя прививками должен составлять не менее трех месяцев. Это отличается от позиции ВОЗ, которая допускает интервал в 30 дней.
Действие защиты после двукратной вакцинации продлится, по разным данным, до 25 лет или пожизненно.
Тогда придется немного раскошелиться — на специальный анализ для проверки иммунитета к кори.
Нужно будет сдать количественный анализ на антитела к кори в крови. Он будет называться страшно — Measles-IgG или Measles morbillivirus-IgG.
Если результат выдаст 0,12 МЕ/мл (120мМЕ/мл), то вы не заболеете корью, но можете быть источником инфекции для других.
А вот концентрация выше 1.0 МЕ/мл (1000 мМЕ/мл) означает, что вы и не инфицированы, и не заразите других.
За счет государства в России делают прививки не болевшим, непривитым, привитым только одной дозой, без сведений о прививках или без антител к кори по результатам анализа, но только в возрасте от 1 до 35 лет.
С 35 до 55 лет критерии отбора те же, но вакцинируют только тех, кто входит в группу риска. То есть если человек находится внутри очага инфекции и вступал в контакт с заболевшим, то прививку сделают независимо от возраста и принадлежности к группе риска.
По словам Дарьи Паниевой, возрастные ограничения для бесплатной вакцинации — исключительно вопрос финансирования.
Так что если вы не попадаете по возрасту, но хотите привиться, то можно сделать это за свой счет. Желательно предварительно сдать анализ на уровень антител к кори и убедиться, что вакцинация действительно необходима.
Да. Прививка от кори противопоказана:
— детям до 8 месяцев;
— пациентам с тяжелым иммунодефицитом (например, с ВИЧ, первичным или медикаментозным иммунодефицитом);
— при зарегистрированных ранее тяжелых аллергических реакциях на вакцину или ее компоненты;
— во время острых заболеваний или хронических болезней в фазе обострения.
Способов остается мало, и они не очень эффективны, но и пренебрегать ими не стоит.
— отказаться от посещения мест скопления людей;
— регулярно мыть руки и лицо;
— не забывать про адекватные физические нагрузки;
— соблюдать режим труда и отдыха, гулять на свежем воздухе;
— соблюдать карантинные мероприятия.
Если вы все же контактировали с зараженным корью, нужно в течение 5 дней успеть ввести специфический противокоревой иммуноглобулин или иммуноглобулин человеческий нормальный. Делать это нужно в больнице, там же врачи сами и решат, какое из этих веществ со странным названием вам вколоть.
Эта процедура противопоказана, если у человека уже были зарегистрированы тяжелые аллергические реакции на препараты или их компоненты.
Можно добиваться вакцинации, ссылаясь на инструкцию к вакцине или другие официальные документы. Например, на этот от Минздрава — медицинские противопоказания к проведению профилактических прививок.
Если вы очень торопитесь — имеет смысл сменить врача.
Дарья Паниева говорит, что отечественная вакцина отвечает всем требованиям и стандартам качества. Разница только в количестве инъекций и удобстве введения:
[youtube.player]
Главная причина эпидемий кори – массовый отказ от прививок. Педиатр Ирина Богданова рассказывает всё, что нужно знать о кори, чтобы ей не заболеть.

педиатр Детской государственной поликлиники №10 Департамента здравоохранения Москвы
С XIX века и до начала XX века корь была одним из самых опасных заболеваний, которое уносило множество жизней. Снизить заболеваемость удалось только когда появилась вакцина. Альтернативы вакцинации действительно нет. Сейчас очень много непривитых детей. Взрослое население тоже не следит за своими прививками (до 35 лет нужно проверить кровь на антитела к кори, если их нет, значит иммунитет ослаб, и нужно сделать вторую ревакцинацию). Поэтому и возрастает количество заболевших, и ситуация в некоторых регионах становится критической.
Корь – это острое инфекционное вирусное заболевание. Передается воздушно-капельным путем, при разговоре, кашле, чихании. Вирус легко и быстро распространяется по воздуху и, попадая в вентиляцию, заражает большое количество людей. Болеют, как правило, непривитые дети, реже – взрослые. Взрослые переносят заболевание тяжелее. Инкубационный период – от 8 до 14 дней. Заразным больной считается в последние дни инкубационного периода и первые четыре дня после появления высыпаний.
Заболевание начинается остро с высокой температуры до 40 градусов и кашля. Насморк, боль в горле, конъюнктивит, светобоязнь – изначально оно похоже на острую респираторно-вирусную инфекцию (ОРВИ). Через четыре-пять дней после повышения температуры на слизистой внутренней поверхности щёк в области моляров можно увидеть высыпания в виде белых точек. При этом с каждым днем болезни при лечении температура не спадает, а держится. Это нехарактерно для обычной ОРВИ. Высыпания постепенно переходят сверху вниз – лицо, шея, тело, руки и ноги. Исчезает сыпь примерно с четвёртого дня от появления, но не сразу, а в течение трёх-четырёх дней. После высыпаний остается пигментация на коже, которая постепенно уходит.
Специфического лечения кори нет. Обычно назначается симптоматическое лечение (в зависимости от тяжести заболевания). Это постельный режим, обильное питье, снижение температуры тела, антигистаминные препараты. Необходимо соблюдать гигиену глаз и рта (промывание глаз, полоскание горла), также показана противовирусная терапия. Антибактериальная терапия назначается при угрозе присоединения вторичной инфекции и осложнений. Но терапию должен назначать врач в зависимости от развития болезни. Сыпь проходит с течением заболевания.
Корь опасна осложнениями: возможны отиты, воспаление легких, судороги, воспаление головного мозга, лимфодениты. Возможны летальные случаи.
Заболеть корью второй раз невозможно. У переболевшего корью формируется стойкий иммунитет к этому заболеванию.
Единственный эффективный способ защиты от кори – это вакцинация. Плановая вакцинация проводится в 12 месяцев, ревакцинация – в шесть лет. После первой вакцинации иммунитет может сформироваться не полностью и со временем исчезнет. После ревакцинации формируется длительный иммунитет. Вакцина против кори совместима с другими, поэтому обычно детей сразу прививают от краснухи и эпидемического паротита. Если был контакт с заболевшим, то вакцинация проводится экстренно всем контактным непривитым людям.
Новорожденному ребенку иммунитет передается от переболевшей или привитой до беременности матери и сохраняется примерно до 3-6 месяцев.
На ранних сроках беременности вирус может проникать через не до конца сформировавшуюся плаценту и вызывать множественные тяжелые пороки развития плода, самопроизвольные роды, замершую беременность. В поздние сроки беременности возможны преждевременные роды, заражение новорожденного, что может вызвать многие тяжелые осложнения.
Если у ребенка не стоит прививка, ему не рекомендуется выезжать в районы, где объявлена эпидемия. Ребенка старше года прививаем по календарю прививок на фоне полного здоровья. Если планируется поездка в неблагоприятный район, то прививку делаем за 14 дней до выезда.
[youtube.player]Корь — одно из самых опасных инфекционных заболеваний. Ни один другой вирус не может распространяться так быстро: его контагиозность, или свойство передаваться от больных людей здоровым при непосредственном контакте, приближается к 100%.
До 1963 года корь была главной причиной смерти детей во всем мире. Однако после введения противокоревой вакцины это заболевание практически истребили во всех развитых странах. К 2000 году благодаря широкому распространению вакцинации в развитых странах вирус был уничтожен. Людей иммунизировали, и вспышки болезни стали редкими, а случаи смерти от кори — единичными. Тем не менее в мире по-прежнему существуют серьезные очаги болезни, особенно в странах с низким уровнем жизни.

В последнее время в США, Канаде, по всей Европе, а также в России произошел всплеск заболевания, потому что слишком много людей отказываются от вакцинации. В первой половине 2018 года в Европе зарегистрирована 41 000 случаев кори, это рекордный уровень с момента введения вакцинации, пишет Vox. И сегодня, отказываясь от вакцинации, мы рискуем заболеть опасным вирусом, который легко предотвратить с помощью обычной прививки.
Как происходят вспышки кори
Как переносится болезнь
Корь — инфекционное заболевание, которое чаще всего поражает детей. После инкубационного периода от 10 до 12 дней корь переходит в жар, кашель, заложенность носа и слезящиеся глаза. Человек испытывает потерю аппетита и недомогание. Через несколько дней после начальных симптомов по всему телу распространяется сыпь, начиная с лица и шеи и опускаясь вниз. Высыпания обычно длятся от трех до пяти дней, а затем исчезают.
В неосложненных случаях люди, заболевшие корью, начинают выздоравливать, как только появляется сыпь, и возвращаются к нормальной жизни примерно через две-три недели. У 40% пациентов выявляются осложнения от вируса. Обычно они встречаются у детей до пяти лет и взрослых с ослабленным иммунитетом.
Наиболее распространенным осложнением болезни является пневмония, которая становится причиной большинства смертей, связанных с корью. Реже она приводит к слепоте, крупу, язвам во рту, ушным инфекциям или тяжелой диарее. У некоторых детей развивается энцефалит (отек мозга), который может привести к судорогам, потере слуха и нарушениям интеллекта. Однако осложнения чаще всего возникают у людей, чья иммунная система уже ослаблена из-за возраста, ранее перенесенных заболеваний или плохого питания.
По данным Центра по контролю и профилактике заболеваний (CDC), один из 20 детей с корью заболевает пневмонией, у одного из 1000 развивается энцефалит, один или двое из 1000 детей умирают.
Как выглядит сыпь
Сыпь при кори появляется в виде плоских красных пятен или небольших выпуклостей на покрасневшей коже. Обычно она начинается на лице у линии роста волос и опускается вниз по шее, туловищу, рукам, ногам и ступням.
Безопасна ли вакцина против кори
Корь предотвращается при помощи прививки. Врачи рекомендуют детям две вакцинации: в возрасте от 12 до 15 месяцев и в возрасте от 4 до 6 лет. Иммунитет от вакцины длится десятилетиями, но во взрослом возрасте необходимо уточнить у врача необходимость повторной вакцинации.
Вакцина от кори безопасна и очень эффективна. Она содержит версию вируса, которая заставляет иммунную систему вырабатывать антитела. Если вы заразитесь корью, эти антитела защитят вас от болезни.
Побочные эффекты от вакцины выявляются редко. Например, согласно данным CDC, у одного из шести человек после прививки повышается температура, у одного из 20 — легкая сыпь. Более серьезных проблем практически не существует: аллергические реакции возникают менее чем в одном случае из миллиона. Глухота, длительные припадки и нарушения в работе головного мозга настолько редки, что трудно сказать, вызваны ли они вакциной. Поэтому преимущества вакцины — защита детей и общества, где они живут, — значительно превышают вред.
Насколько легко заболеть корью
Корь — одна из самых заразных болезней в мире. Вирус распространяется при кашле или чихании. Если вы не привиты, заболеть корью очень легко. Один человек с корью может заразить от 12 до 18 невакцинированных людей. Для сравнения: при лихорадке Эбола один случай заражения обычно приводит к двум другим, при ВИЧ и ОРВИ один случай приводит к четырем.
Корь — переносимый по воздуху вирус. Он передается воздушно-капельным путем из носа, рта или горла инфицированного человека, обычно через кашель или чихание. Мелкие частицы слюны человека, больного корью, остаются в воздухе длительное время после того, как он покинул комнату, а вирус может жить до двух часов.
Больше всего ВОЗ беспокоит тот факт, что вирус кори может распространиться на человека за четыре дня до появления сыпи. Поэтому люди с вирусом начинают заражать других еще до того, как узнают, что у них корь. А заразными они перестают быть примерно через четыре дня после появления сыпи.
В исключительно редких случаях, даже если вы привиты, все равно можно заболеть корью. Менее чем у 5% вакцинированных людей иммунная система не срабатывает должным образом. Одна прививка вместо рекомендованных двух также увеличивает шансы людей заболеть корью, если они заразятся.
Есть ли лечение от кори

К сожалению, нет. Врачи могут помочь пациентам избежать более серьезных осложнений, таких как слепота или пневмония. При этом важно следить за тем, чтобы у пациента было хорошее питание и достаточное количество жидкости.
При глазных и ушных инфекциях, которые могут возникнуть, врачи назначают антибиотики. А поскольку корь снижает уровень витамина А, врачи обычно прописывают соответствующие витаминные добавки.
Искоренят ли когда-нибудь болезнь
Теоретически корь можно стереть с лица земли. Этот вирус входит в число болезней, которые можно искоренить полностью. Врачи используют эффективную и довольно безопасную вакцину, а для выявления заболевания существуют легкодоступные и точные диагностические тесты.
В 2017 году 85% детей до года во всем мире сделали первую прививку против кори. Для сравнения: по данным Всемирной организации здравоохранения, в 2000 году этот показатель составил 72%. Но этого недостаточно для полного уничтожения вируса. Большинство сегодняшних вспышек происходит в бедных странах, особенно в Африке и Азии, однако корь может появиться где угодно, пока в мире достаточно невакцинированных людей.
Как защитить себя от вируса
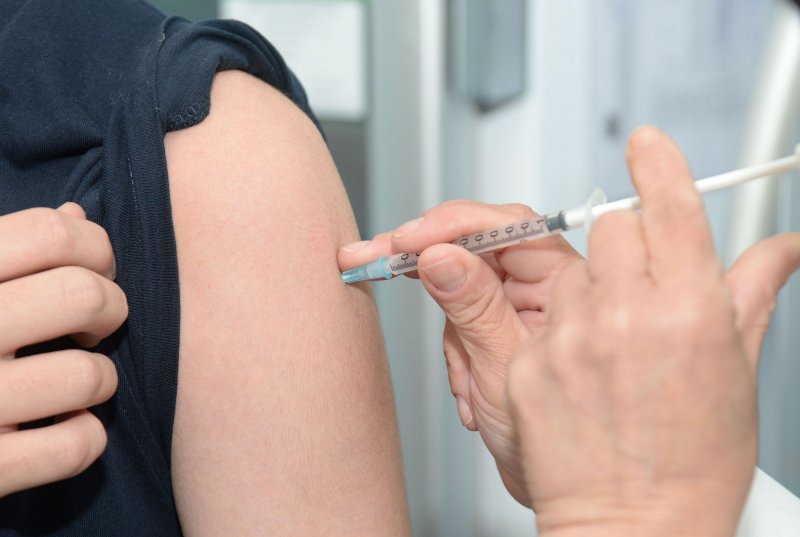
Чтобы не заразиться корью, достаточно вакцинировать своих детей, а самому пройти ревакцинации во взрослом возрасте. Для этого нужно записаться в поликлинику на прием к участковому врачу (например, через ЕМИАС) и получить у него направление на прививку от кори. Вакцинация проводится в процедурном кабинете поликлиники.
Чтобы проверить, есть ли у вас иммунитет к кори, необходимо сделать анализ на соответствующие антитела — anti-Measles virus IgG. В частных лабораториях он стоит от 750 до 1000 рублей. Стоимость вакцины от кори в частных медицинских клиниках составляет около 1000 рублей.
Прививку от кори взрослые и дети могут сделать бесплатно в любой муниципальной поликлинике по полису ОМС. При этом важно помнить, что прививку делают абсолютно здоровым людям. Исключения также составляют беременные женщины. А если вы только планируете беременность, то после прививки нужно подождать три месяца.
[youtube.player]
Современные методы лечения




- Главная
- Научно-популярные
- Инфекционные болезни
- Что нужно знать про корь

-
7 дек. 2017 г.
7 инфекционное отделение
Врач-инфекционист Сорока Елена Викторовна
Корь – острая, сильно заразная вирусная инфекция, встречающаяся только у человека, передающаяся воздушно-капельным путём, вызывающая генерализованное поражение слизистых ротовой полости, ротоглотки, дыхательных путей и глаз и сопровождающееся пятнисто-папулёзной сыпью на коже (экзантема) и слизистых рта (энантема), с сопутствующей тяжёлой интоксикацией.
Уже более 2 тысяч лет это заболевание терроризирует жителей нашей планеты. Впервые корь описал арабский врач Разес в IX в, в XVIII – выделено в самостоятельную нозологическую форму. В 1911г. Андерсоном и Гольдбергером была доказана инфекционная природа кори, путём заражения обезьяны фильтратами носоглоточного секрета от больного. В 1954г. Эндерс и Пиблс выделили вирус кори. В 1967г. в России под руководством Смородинцева была создана живая коревая вакцина (ЖКВ), которая используется и по сей день в программе обязательной плановой вакцинации.
По данным Всемирной Организации Здравоохранения (ВОЗ), в последние годы ухудшается эпидемиологическая ситуация по кори в мире. Еще недавно предполагалось, что к 2015 году удастся полностью справиться с этой болезнью, но теперь эти сроки перенесены на 2020 год. В России минимальные уровни заболевания были зафиксированы с 2006 по 2010 , но с 2011 года отмечен рост заболеваемости, пик которого пришелся на 2014 год.
Благодаря принятым дополнительным мерам по профилактике кори, в Российской Федерации после пика заболеваемости в 2014 году регистрируется снижение заболеваемости корью. В 2016 году по сравнению с 2015 годом заболеваемость снизилась в 4,7 раза. По-прежнему, эпидемический процесс кори поддерживался за счет лиц, не привитых против кори или не имевших сведений о прививках, на долю которых в 2016 году пришлось 70,8%.
В 2016 году выявлен 21 импортированный случай кори из 7 государств: Германия (1), Р. Беларусь (5), Индия (2), Китай (2), Таиланд (2), Индонезия (6), Монголия (2), Сингапур (1). Без учета импортированных случаев (по критериям ВОЗ) показатель заболеваемости корью в Российской Федерации в 2016 году составил 1 случай на 1,0 млн. населения.
В структуре заболевших корью, в отличие от 2015 года, преобладают дети в возрасте до 17 лет - 57,3%
В Рязанской области в 2007-2011 годах случаи заболеваний корью не регистрировались, в 2012 году зарегистрировано 2 случая кори. В 2013 году ситуация по заболеваемости корью существенно осложнилась, всего было зарегистрировано 30 случаев заболевания корью, в том числе групповой очаг среди цыганского населения с количеством заболевших 25 человек. В 2014-2016 годах случаи заболевания корью в Рязанской области не регистрировались.
Вирус кори малоустойчив в окружающей среде: инактивируется при 56С в течении часа, при 37С – в течении 2 часов гибнет 50% популяции вируса. При минусовых температурах может сохраняться до года, при 12-5С – сохраняется в течении нескольких дней. При комнатной температуре активен в течении 5 ч. Чувствителен к дезинфектантам, эфирам, УФИ (в т.ч прямые солнечные лучи, дневной свет), высыханию, кислой среде.
Восприимчивость к вирусу всеобщая, вспышки заболеваемости регистрируются с различной посменной тенденцией (от зимнего, до весенне-летнего периода). Высокий риск заболеваемости высок у тех, кто не болел и не был привит, особенно опасен взрослый непрививочный контингент (непривитые старше 14), т.к у них заболевание протекает наиболее тяжело и чревато рядом осложнений. При общении с больным, риск заражения у неиммунизированного контингента 40% - при нахождении с ним 24ч, 60% - 48ч, 80% - 72ч.
Причины заражения корью
Источник – больной человек с типичными и атипичными формами кори. Он опасен для окружающих с ?7 дня после контакта, когда начинается продромальный период, т.е первые катаральные проявления. Пути передачи вируса – воздушно-капельный (при чихании, кашле, крике, разговоре). Заражение гораздо легче происходит в организованных коллективах закрытых учреждений (детские дома, сады и т.д).
Вирусы кори при кашле и чихании вместе с капельками слизи выделяются во внешнюю среду, образуя мелкодисперсный аэрозоль, который распространяется по воздуху на огромные расстояния. Аэрозоль с вирусными частицами попадает в соседние комнаты, а по системам вентиляции разносится даже в подвалы и на чердаки. В результате такого распространения вируса, в период эпидемических вспышек кори заболевает до 80 % людей, ранее не перенесших инфекции или не получивших прививку. Ведь здоровый человек, вдохнув воздух с частицами вируса кори, сам заболевает.
Заражение происходит при проглатывании, вдыхании или занесении в глаза частичек слизи, выделенной больным человеком при чихании, кашле или просто дыхании. Вирус сохраняется в воздухе в течение двух часов, поэтому для заражения достаточно на небольшой промежуток времени просто зайти в помещение, в котором некоторое время назад находился человек, больной корью. При этом не обязательно контактировать собственно с больным человеком, поскольку он уже выделил в воздух частички слизи, содержащие вирус. Пассивные контакты наиболее часто происходят в общественном транспорте, магазинах и иных местах, куда часто входят и выходят люди. Если корью заболела беременная женщина на поздних сроках гестации (36 – 40 недель), то возможно внутриутробное заражение плода. Передача вируса от беременной женщины к ребенку происходит по вертикальному пути заражения.
Симптомы кори
Инкубационный период – 9-17 дней отсутствия симптомов от момента заражения. После того, как заражение произошло аэрогенным путём, вирус крепится на слизистых оболочках верхних дыхательных путей, либо на конъюнктиве, если слюна больного попала первоначально туда. После, вирус проникает в подслизистый слой и региональные лимфоузлы – в этих местах происходит первичная репликация вируса (т.е его размножение). В этот период симптомов нет, но увеличиваются лимфоузлы, чаще шейные. К концу этого периода вируса становится так много, что он прорывается в кровь и возникает следующий период.
Продромальный период длится 3-5 дней и характеризуется вирусемией (циркуляция вируса в крови), с локализацией вируса в верхних дыхательных путях и других органах:
- катар верхних дыхательных путей (обильные слизистые из носа, грубый/сухой/навязчивый кашель с осиплостью голоса)
- конъюнктивит (отёк и гиперемия слизистой оболочки глаза, с серозным отделяемым, инъекция сосудов склер, слезотечение и светобоязнь)
- лихорадка (подъём t? до 38,5?С)
- интоксикация (вялость, раздражительность, снижение аппетита, нарушение сна)
- Энантема = пятна Бельского-Филатова-Коплика – это пятна в виде манной крупы (маленькие белесоватые, с краснотой по краям), располагаются на слизистой щёк около коренных зубов, также могут быть на слизистой губ и десен. Они появляются за 2-3 дня до появления высыпаний (или иными словами через 1-2 дня после начала катаральных проявлений) и, когда появляются высыпания на коже, то эти пятнышки на слизистой исчезают.
- Мелкие точечные красноватые высыпания на язычке, мягком и твёрдом нёбе – они появляются на 2-3 день болезни и сохраняются до конца периода высыпаний.
Период высыпаний длится 3 дня и характеризуется следующей этапностью:

Период пигментации – длится 1-1,5 недели. На месте высыпаний обнаруживаются пятна коричневого цвета, наличие шелушений на месте высыпаний.
Этот период характеризует:
- снижение температуры и исчезновение интоксикации
- исчезновение симптоматики со стороны верхних дыхательных путей
- возможно развитие осложнений
Диагностика кори.
Диагностика кори в подавляющем большинстве производится на основании осмотра и расспроса, поскольку врач может глазом увидеть характерные симптомы инфекции, позволяющие поставить правильный диагноз без лабораторных анализов и других инструментальных обследований. Однако для диагностики атипичной кори прибегают к серологическим методам. Наиболее информативным серологическим методом диагностики кори является определение специфических антител типа IgM в сыворотке крови. Наличие IgM в крови (положительный результат) и рост их концентрации являются несомненными признаками кори. Максимальная концентрация IgM достигается ко 2 – 3 неделе заболевания и сохраняется на данном уровне еще примерно месяц, после чего начинает прогрессивно уменьшаться, полностью исчезая примерно через 4 – 6 месяцев. Кроме того, при атипичной кори диагностика может быть произведена при помощи вирусологического исследования. Для проведения данной пробы берется мазок со слизистой оболочки носа и рассматривается под флуоресцентным микроскопом. Если в мазке присутствуют вирусы кори, то это является несомненным признаком данной инфекции. Однако подобное вирусологическое исследование производится крайне редко вследствие отсутствия флуоресцентных микроскопов и дефицита врачей-лаборантов, которые владеют методиками диагностики вирусных инфекций по мазкам-отпечаткам со слизистых оболочек.
Осложнения кори
- Со стороны дыхательной системы или ЛОР-органов: ларингит с возможным стенозом гортани, назофарингит, трахеобронхит, пневмония, плеврит, отит, ангина, синусит.
- ЖКТ: энтероколиты с дисфункцией со стороны кишечника
- ЦНС (наиболее опасные, часто смертельно опасные осложнения): энцефалит, менингоэнцефалит, миелит.
Заболевший корью должен оставаться дома минимум до того момента, когда перестанут появляться новые высыпания. Обычно новые высыпания при коре перестают появляться на 4 – 6 день от начала развития сыпи, и именно с этого момента человек перестает быть заразным для окружающих. Таким образом, с момента прекращения высыпаний человек может выходить на улицу, не подвергая потенциальной опасности заражения окружающих. Однако с точки зрения полного выздоровления и минимизации риска развития осложнений, при кори рекомендуется оставаться дома в течение 7 – 10 дней. Дело в том, что максимальный риск развития осложнений наблюдается с 5-ого по 10-ый день заболевания, и в этот период времени рекомендуется оставаться дома, чтобы не попадать в среду с большим количеством патогенных микроорганизмов, которые легко спровоцируют дополнительную бактериальную инфекцию. Выздоравливающему ребенку рекомендуется оставаться дома в течение месяца после перенесенной кори, поскольку в этот период он очень восприимчив к различным вирусам и бактериям, что может привести к тяжелым инфекционным заболеваниям. Ведь корь провоцирует сильное снижение иммунитета, который остается таковым в течение 3 – 4 недель. И только по прошествии месяца после кори иммунитет ребенка вновь восстанавливается до возрастной нормы.
Профилактика кори
Для снижения заболеваемости применяют неспецифическую и специфическую профилактику. Неспецифические меры – изоляция больных от начала продромальных проявлений до 5 дня с момента появления сыпи, возможно до 10 дня при наличии осложнений со стороны дыхательных путей. Контактные лица изолируются до 21 дня. Но люди, перенесшие в прошлом корь или вакцинированные карантинизации не подлежат и профилактические мероприятия среди них не распространяются.
В настоящее время, для того чтобы избежать осложнений и летальных исходов кори, во многих странах введены обязательные профилактические прививки против кори. После прививки, даже в случае заражения, болезнь протекает в более легкой форме, не вызывая осложнений.
Профилактические мероприятия против кори проводятся с 1916 года. После разработки коревой вакцины в 1963 году заболеваемость и смертельный исход удалось снизить в сотни раз, однако смертность детей от кори и осложнений кори до сих пор составляет около 900 тысяч случаев в мире за год. При этом подавляющее большинство случаев эпидемических вспышек кори (почти 95%) приходится на 45 стран — 33 африканских и 12 азиатских, где не принято проводить вакцинопрофилактику кори.
Заболевший человек вне зависимости от пола и возраста должен изолироваться от окружающих до 4-ого дня от начала высыпаний включительно. Все остальные люди, которые контактировали с больным корью, должны соблюдать карантин в течение 17 дней. Если детям и взрослым, контактировавшим с больным корью, была введена инъекция иммуноглобулина, то карантин продлевается до 21 дня. Таким образом, карантин при кори длится 17 – 21 день.
[youtube.player]Читайте также:


