Что такое если анализ мазка плохой молочницы

Бактериальный посев на выявление молочницы
При заболевании молочницы врач практически всегда назначает пройти бактериологическое обследование мазка из влагалища. Бактериологический мазок – это достаточно простой анализ, с помощью которого можно определить какие именно микробы (флора) и в каком именно количестве (что очень важно), находятся во влагалище, матке, канале шейки и в мочеиспускательном канале.
Содержание:
Мазок на флору отличается от мазка на цитологию (диагностирование состояний рака шейки матки). На фоне всевозможных гинекологических заболеваний, и, так же тех, которые передаются половым путем, состав микрофлоры изменяется. По характеру изменения микрофлоры можно установить причину болезни. Состав микрофлоры влагалища определяет микрофлору органов, которые находятся рядом: мочеиспускательного канала и шейки матки.
Как подготовиться к взятию мазка из влагалища?
Для этого необходимо:
- За один-два дня до обследования необходимо отказаться от половых контактов.
- За 2-3 дня до обследования откажитесь от средств интимной гигиены и спринцеваний.
- За неделю до обследования нельзя принимать лекарственные средства в виде вагинальных таблеток, свечей и спреев.
- Гигиену перед обследованием провести только водой, без моющих средств. Утром не подмываться вообще.
- Желательно не мочиться за два-три часа до обследования.
Бактериологический мазок из влагалища берется в первые дни после окончания менструации или перед началом. Если в назначенный день у вас началась менструация, свяжитесь с врачом и перенесите визит.

Бактериологический мазок из влагалища
Для проведения бактериологического анализа берется небольшое количество слизи и выделений из области влагалища, мочеиспускательного канала и шейки матки. Этот анализ обычно берется при каждом посещении гинеколога.
Первый этап – гинекологический осмотр, во время которого гинеколог вводит во влагалище металлический или пластиковый расширитель, подобранный по размеру пациентки в каждом отдельном случае. Во время процедуры необходимо расслабиться, дышать ровно и глубоко – это избавит от неприятных ощущений.
Второй этап – после осмотра стенок влагалища и шейки матки, врач, с помощью стерильных тампонов собирает небольшое количество выделений из влагалища, матки, канала шейки и мочеиспускательного канала. Данная процедура практически безболезненна.
Третий этап – собранные с помощью тампона выделения наносятся врачом на специальные стекла, которые отправляются в лабораторию, где их окрашивают и изучают под микроскопом. Результаты могут быть готовы через несколько часов.
Взятие мазка из влагалища переносится хорошо без осложнений. Лишь иногда после осмотра и взятия мазка могут возникнуть незначительные боли внизу живота или скудные выделения, которые исчезают через несколько часов после взятия. После такого осмотра не нужно соблюдать какой-то режим и отказываться от половых контактов. Если после взятия мазка в течение нескольких дней появились кровяные выделения необходимо обратиться к врачу.
Во время беременности бактериологический анализ рекомендуется пройти не менее трех раз в профилактических целях. Второй и третий мазок берут в середине и в конце беременности. Гинекологический осмотр совершенно безвреден для плода и беременной женщины.

Выявление болезней с помощью мазка и при осмотре
Мазок из влагалища на определение микрофлоры диагностирует такие заболевания как: цервицит, вагинит, молочница (кандидоз), бактериальный вагиноз, а так же ЗППП (заболевания передающиеся половым путем) – гонорею, хламидиоз, уреаплазмоз и трихомониаз. По усмотрению врача данное исследование дополняется исследованием культуральным – это количественное определение содержания микробов в половых путях и методом ПЦР-диагностики, который практически безошибочно определяет множественные инфекции, которые передаются половым путем.
Результат получают на специальном бланке, вот, что это означает:

Плохой результат мазков – не повод для печали
Плохой анализ не должен пугать пациента. В наше время практически все инфекции хорошо поддаются лечению. Если анализ мазка плохой, в этом случае:
- обратитесь к врачу гинекологу для продолжения обследования;
- если выявлены серьезные отклонения, врач назначит вам лечение;
- до обращения к враче не предпринимайте попыток самолечения;
- не проводите спринцеваний. Спринцевание способно усугубить нарушение микрофлоры и ухудшить показания мазка. Отказ от спринцеваний дает больше шансов на выздоровление.
Воспользуйтесь рекомендациями гинекологов, сделайте правильные выводы и будьте здоровы!
Кандида в мазке указывает на то, что слизистая оболочка подвержена атаке возбудителя болезни. Как правило, это всем известная молочница, называемая в медицине кандидозом. Возбудителем патологии является грибок рода Candida, по названию которого и именована болезнь.
Что могут рассказать мазки?
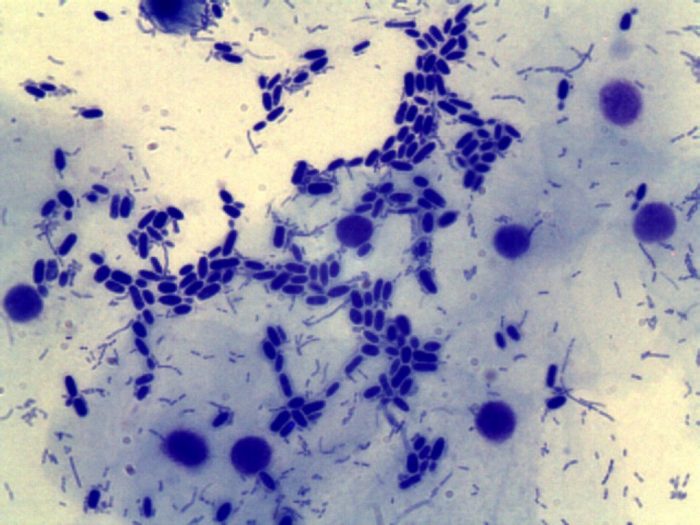
Дрожжевые грибы рода кандида живут на слизистой влагалища любой женщины. Данный подвид условно-патогенных микроорганизмов при нормальном количестве не вызывает негативных реакций и не провоцирует заболевание молочница. Нормой содержания candida albicans является показатель до 10в 4 степени КОЕ/мл. Любое превышенное количество грибков считается опасным и может в любой момент вызывать молочницу.
При проведении анализов иногда находят псевдомицелий дрожжевых грибковых спор, в этом случае морфология подтверждает развитие патологии. Аномальное размножение имеет следующие причины:
- период полового созревания;
- беременность;
- климакс;
- лечение некоторыми лекарствами: антибиотиками, кортикостероидами, гормональными контрацептивами .
Кроме того, развитие грибковых микроорганизмов может быть спровоцировано дефицитом или избытком эстрогена. Множественные патогенные микроорганизмы поражают пациентов с заболеваниями:
- сахарный диабет;
- туберкулез;
- ЗППП;
- хламидиоз;
- трихомониаз;
- гонорея;
- генитальный герпес.
Если обнаружены кандиды в мазке, что это такое разберется только специалист. Возможно появление спор вследствие внешних провоцирующих факторов: жары, темного белья из синтетики, частых спринцеваний, заражения при половом контакте, стрессов, снижение иммунитета.
Важно! Беременность – частая причина появления кандиды на слизистых оболочках. В процессе вынашивания ребенка, гормональный фон претерпевает изменения, влияющие на влагалищную среду. Повышенный уровень сахара, наблюдаемый в период беременности, также провоцирует появление кандидоза у женщин. Необходимо не только выявление заболевания на ранних стадиях, но и полное излечение кандидоза.
Мазок на кандиды расскажет о том, насколько опасно превышено количество спор грибка. При бактериологическом анализе и обнаружении превышения нормы, значительно возрастает риск опасных последствий. Дрожжи в мазке – основной признак молочницы, при нелечении приводящей к бесплодию.
Симптомы кандидоза

Дрожжевая инфекция проявляется достаточно явными и характерными признаками:
- Творожистые выделения из репродуктивных органов – это бели с некоторой примесью и явным кислым запахом;
- Зуд и жжение половых органов;
- Неприятные ощущения при мочеиспускании, во время полового акта.
Важно! Грибок candida albicavs вызывает хроническое заболевание, при котором не бывает сопутствующих симптомов, только небольшой зуд.
Бели и выделения не всегда однотонны, могут иметь желтый, зеленоватый оттенок, но запах остается, как и зуд. Налет иногда скапливается в определенных местах, где затем образуются трещины. Симптомы молочницы проявляются и внешне – опухают наружные половые органы, они краснеют, начинают зудеть. В ночное время зуд усиливается, вызывая нестерпимое желание расчесать область, однако делать этого нельзя, чтобы не травмировать кожу, не спровоцировать внесение дополнительной инфекции.
В период за 3-5 дней до менструального цикла симптоматика усиливается, это связано с изменением микрофлоры влагалища. Часто обострение клинической картины наблюдается после принятия водных процедур, принятия алкоголя, спринцевания.
Важно! Не всегда клинические симптомы указывают только на молочницу, развитие грибков кандида – сопутствующий симптом венерических заболеваний. Лечить такие патологии следует не только посредством приема противогрибковых препаратов, а комплексно и под наблюдением доктора.
Поскольку заболевание молочница у женщин протекает с сильной негативной симптоматикой, следует при первых же признаках немедленно обратиться к доктору и принять все меры для устранения инфекции и причин ее появления.
Анализы при молочнице кандидоза

Выявление молочницы требует обследования у профильного доктора. Только врач может направить пациента на все необходимые процедуры. Анализы и диагностика требуют временных затрат, кандидоз выявляется посредством следующих исследований:
- Микробиология проводится посредством микроскопии. Для исследования забирается материал с области локализации грибка. При наличии предрасполагающих факторов обозначается рост грибка, что приводит к проявлению симптоматики заболевания.
- Посев на грибок для выявления уровня чувствительности спор к лекарствам. Процесс позволяет получить явную картину о возбудителе патологии. Анализ проводится с материалом биологического типа: моча, кал, мазок, мокрота. Забранный материал помещается в питательную среду, где созданы все условия для размножения. После выращивания колоний, начинаются тесты на чувствительность спор к лекарствам. Так определяется порог чувствительности грибковой инфекции. Продолжительность анализа до 10 дней, в этот период пациент получает поддерживающую терапию для снижения симптоматики патологии.
- Полимерно-цепная реакция (методика ПЦР) – это обязательный пункт, определяющий вероятность прогрессирования патологии.
- Иммуноферментный анализ подводит итог всех процедур, помогая подобрать самое лучшее лечение. Проверяя наличие антител в крови, специалисты наблюдают рост патогенной флоры с выделением иммуноглобулина LgG. Только благодаря данному анализу подтверждается молочница, так как бели могут быть признаком множества других патологий.
Каждая процедура преследует определенную функцию, потому проведение всех процессов должно быть комплексным. Данный метод позволит не только определить опасность, клиническую картину патологии, но и определить наиболее эффективный метод лечения кандидоза, исключающий появление рецидивов. В заключении после всех процедур специалисты выдают следующую информацию:
- Наличие/отсутствие грибковой микрофлоры;
- Видовую принадлежность возбудителя инфекции (молочницы);
- Количество колоний грибка.
Факт! Бессимптомное протекание болезни характерно содержанием грибка ниже показателя 104 КОЕ/мл, при равных или повышенных показателях выставляется диагноз кандидоз и проводятся тесты на порог чувствительности грибка к антимикотическим средствам.
Перед тем, как сдавать анализы, пациенту запрещено принимать противогрибковые препараты – в противном случае клиническая картина диагностики окажется смазанной. Лабораторные анализы и исследования назначаются для повторов в процессе и окончании лечения. Только отрицательный результат мазка дает понимание эффективности терапии. В случае отсутствия ожидаемого эффекта, назначается другая схема лечения с применением иных лекарственных препаратов.
Лечение кандидоза у женщин
Вне зависимости от формы заболевания, требуется лечение кандидоза. Как правило, применяется курс антибактериальных препаратов, подбираемых на основании результата анализов. В первую очередь необходимо избавиться от грибков кандида, а это можно сделать посредством противогрибковой терапии локального действия, то есть вагинальных таблеток, суппозиториев, мазей, гелей.
Важно! Самолечение недопустимо! Вид терапии, лекарства подбирает только доктор. Все зависит от индивидуальности заболевания у женщин, состояния и наличия дополнительных отягощающих факторов, например, сахарного диабета, ЗППП и прочего.
Назначаемые оральные противогрибковые препараты помогают избавиться от кандидоза уже через короткое время, а вот интровагинальные препараты следует принимать намного дольше. Самые популярные средства для вагинального локального лечения:
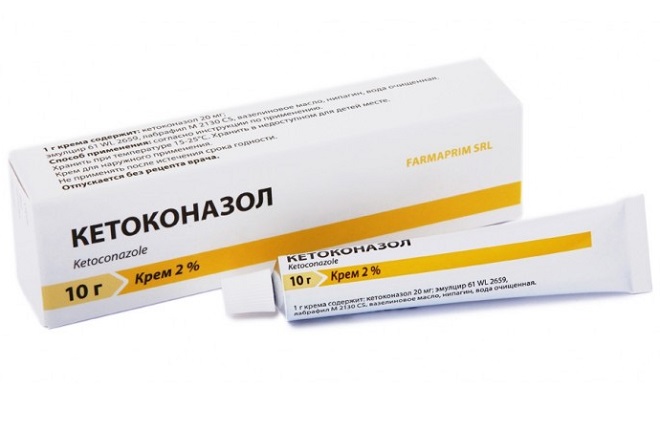
- Составы с кетоконазолом;
- Составы с клотримазолом;
- Пимафуцин;
- Залаин.
Воздействуя местно, эти медикаменты помогают полностью исцелиться от кандидоза в легкой форме, при невозможности приема системной терапии, например, в период беременности. Однако, если молочница уже хроническая и половые органы достаточно сильно поражены, потребуются не только местные, но и системные лекарства. Наиболее используемые препараты:
- Леворин;
- Нистатин;
- Клотримазол;
- Итраконазол;
- Флуконазол;
- Йодосодержащие препараты.
Завершение противогрибковой терапии требует полного восстановления микрофлоры влагалища. Возможно назначение пробиотиков, эубиотиков, присутствующих в вагинальных свечах определенного типа. В обязательном порядке необходимо заняться повышением иммунитета, максимально устранить возможности и причины заражения молочницей и пропить курс витаминов. В любом случае, назначения делает доктор, к которому нужно обратиться как можно быстрее, обнаружив даже малейшие признаки кандидоза.
Коротко о главном
Одной из распространенных болезней влагалища является кандидозный вульвовагинит. Рост показателей заболеваемости молочницей во всем мире связан с негативным воздействием окружающей среды на женский организм (ухудшающаяся экологическая обстановка, повсеместное применение химических средств, длительный, неоправданный прием антибактериальных препаратов, кортикостероидов, постоянный стресс). Лейкоциты при молочнице являются показателем степени сложности течения болезни. Поэтому важно регулярно посещать гинеколога, чтобы своевременно начать лечение, не допустив перехода болезни в хроническую стадию.
Ученые насчитывают свыше 130 видов дрожжеподобных грибков рода Candida. В 90% случаев молочницу вызывает C. Albicans. Кандиды относятся к условно-патогенным микроорганизмам, поскольку входят в состав микрофлоры многих слизистых в человеческом теле. Вызвать кандидоз они могут только при наличии определенных условий. Благоприятной средой для обитания Candida является температура 21-37˚С. С точки зрения данного показателя, а также уровня кислотности, женские половые органы больше подходят Кандидам, чем мужские. Однако, не смотря на это, молочнице подвергаются и мужчины.
Посещение гинеколога всегда сопровождается взятием материала со слизистой урогенитального тракта в независимости от наличия или отсутствия характерной симптоматики. Мазок открывает общую картину состава влагалищной микрофлоры – число полезных микроорганизмов, а также условно-патогенных и патогенных. Также этот анализ позволяет увидеть количество лейкоцитов – белых кровяных клеток, осуществляющих защитные функции в человеческом организме.
Увеличение числа лейкоцитов происходит в очагах воспаления, где эти клетки буквально захватывают и пожирают инородные агенты. Если патогенных микроорганизмов оказывается слишком много, лейкоциты увеличиваются и саморазрушаются. Именно этот процесс представлен воспалительными проявлениями: гиперемией, отечностью, ростом температуры.
Что нужно знать о мазке на флору при молочнице
Желательно посещать гинеколога даже не имея жалоб и характерной симптоматики раз в полугодие, а также после каждого курса антибиотиков, во время планирования беременности, на послеродовом этапе. Мазок на флору сможет дать максимально точную информацию в случае надлежащей подготовки для сдачи анализов:
- за 1 -2 суток отказаться от половых связей;
- за 2 дня перед посещением врача прекратить спринцеваться;
- за сутки до приема запрещается использовать свечи, вагинальные крема, таблетки;
- отказаться от мочеиспускания за пару часов перед посещением врача;
- накануне приема нужно подмыться теплой водой без использования мыла.
Рекомендуется отправляться на прием к специалисту в первые дни после месячных или непосредственно перед их началом.
В результатах анализа гинекологического мазка указывают число лейкоцитов. Норма зависима от места забора материала. Например, в моче их должно быть 0 – 5 – 10, во влагалищной среде 0 – 10 – 15, а в цервикальном канале от 0 до 30. За период беременности показатель лейкоцитов во влагалище может увеличиваться (от 15 до 20).
Также в мазке обнаруживаются: клетки плоского эпителия (норма до 10), слизь, лактобациллы (молочнокислые бактерии, во влагалище которых должно быть много), ключевые клетки (в норме должны отсутствовать), лептотрикс(анаэробные бактерии, живущие в безвоздушном пространстве), грамотрицательные бактерии, которые являются свидетельством смешанной инфекции. Candida в норме могут и отсутствовать в каждом из мест забора материала, но когда обнаруживается увеличение их числа, ставится диагноз молочница.
Что означает повышение лейкоцитов в мазке и моче при кандидозе
Помимо мазка на флору, в случае подозрения на кандидоз пациентки сдают анализ мочи. На фоне воспалительного процесса фиксируется повышенный уровень лейкоцитов. Чем острее проявляет себя заболевание, тем больше будет число белых кровяных клеток в моче (до 100 и более).
Увеличивая количество лейкоцитов, организм борется с инфекцией. Происходит это путем насыщения крови большим количеством этих клеток, которые по кровотоку распространяются по всему телу, проникая в слизистые органов и в мочу.
Высокий уровень лейкоцитов при молочнице считается опасным во время вынашивания ребенка. Ввиду того, что у матери с малышом общий кровоток, есть риск внутриутробного инфицирования. Поэтому мазок на флору проводится регулярно во время беременности, чтобы в случае необходимости можно было вовремя начать лечение.
Кандидоз не входит в перечень инфекций, передающихся половым путем. Причиной активизации этой болезни часто становится снижение иммунитета. В случае плохо поддающейся лечению болезни, частых рецидивах стоит задуматься о патологии в организме, вызывающей кандидоз.
Часто повышенный уровень лейкоцитов в моче является единственным свидетельством того, что у женщины развивается кандидоз. В таких случаях пациентки отказываются проводить полноценное лечение, ссылаясь на отсутствие дискомфорта. Проблема заключается в том, что молочница очень часто сопровождается сопутствующими венерологическими заболеваниями. Отказываясь начать своевременное лечение, есть риск столкнуться впоследствии с осложнениями.
Распространенным явлением считается рост числа лейкоцитов в мазке при заболеваниях репродуктивной женской системы, а также сбоях в ряде органов и систем. Среди основных причин увеличения числа лейкоцитов находятся:
- воспаление уретры (уретрит);
- воспаленные очаги в цервикальном канале (цервистит);
- воспаление придатков (сальпингоофорит);
- воспалительные процессы на поверхности слизистой матки (эндометрит);
- воспаление влагалища по типу кольпита, вагинита;
- развитие злокачественных опухолей;
- дисбактериозные явления во влагалище и кишечнике;
- инфекции, передающиеся половым путем;
Обнаружить причину скрытой инфекции могут, применяя методику ПЦР, заключающуюся в исследовании крови, мочи, характерных выделений из половых органов.
При наличии показаний после обнаружения увеличения числа лейкоцитов в мазке и моче может быть назначено бактериологическое исследование, суть которого заключается в посеве на питательную среду. С его помощью определяется родовая и видовая принадлежность Candida, а также их чувствительность к противогрибковым препаратам.
С помощью инструментального метода кольпоскопия удается выявить бессимптомные формы кандидоза. Однако этот способ не позволяет определить возбудителя.
Однозначно пациенткам стоит помнить, что в первую очередь молочница — своеобразный маркер неблагополучных процессов внутри организма. Поэтому не нужно делать упор только на лечение противогрибковыми препаратами. Важно пройти полноценное обследование, чтобы выявить первопричину ослабления иммунитета и устранить ее. Даже возникая из-за внутренних причин, кандидоз может передаваться через секс. Поэтому сдавать анализ на флору необходимо одновременно обоим партнерам.
Специфические пятна на нижнем белье — главный признак того, что в зоне интимных органов началась грибковая инфекция.
Выделения при молочнице бывают разными по цвету, запаху и густоте: отличия данных параметров говорят о степени запущенности заболевания и причинах, которыми оно было вызвано. 
Грибок — это серьезно
Мирно существующий в микрофлоре человека грибок Кандида начинает интенсивно размножаться, если организм по разным причинам теряет свои защитные силы.
Результатом его бурной деятельности будут:
Если не лечиться, болезнь может принять хронический характер и распространиться по всему организму.
Разные цвета — разные состояния
По мере развития заболевания бели могут поменять свою окраску на:
Изменение цвета — довольно серьезный симптом, который говорит, что болезнь переходит в тяжелую стадию, или сочетается с другими инфекциями.
В этом случае не стоит медлить с обращением к врачу, ведь ситуация может быть, действительно, опасной.
Бели — в комочках и хлопьях
Если грибкового заболевания у вас нет, то подобные признаки исчезнут в течение нескольких дней. В противном случае ситуация будет только усугубляться.
Достоверный ответ о наличии или отсутствии кандидоза даст анализ мазка на микрофлору, проведенный в лаборатории.

Желтые выделения при молочнице — признак серьезной инфекции или воспаления.
Велика вероятность того, что идет развитие:
- дисбактериоза влагалища;
- гарднереллеза;
- сифилиса или трихомониаза;
- других ИППП.
Чтобы удостовериться может ли у вас быть половая инфекция или молочница, желтые выделения посредством мазка должны быть исследованы специалистами. Ведь если с терапией кандидоза можно повременить, то ИППП требуют безотлагательного лечения.
Коричневый цвет — опасности нет?
Откуда кровь?
Молочница с кровяными выделениями может быть вызвана микротравмами, появившимися на слизистой из-за повреждения механическим путем, или из-за воспалительных заболеваний в зоне половых органов.
Если в начале развития кандидоза, приходится время от времени почесывать промежность из-за нестерпимого зуда, ненароком можно сделать там маленькие царапины, которые будут кровоточить.
Кровяные выделения могут появиться:
Если у человека развился кандидоз без выделений и долго оставался не леченным, заболевание может перетечь в хроническую, глубокую форму. Проникшие в сосуды и ткани грибки повреждают их и вызывают кровянистые выделения при молочнице.
Всякие кровотечения (помимо менструальных) — опасны. С таким симптомом надо обязательно показаться врачу.

Выделения во время молочницы с зеленоватым цветом — один из наиболее тревожных знаков. По сути, это гной, выходящий наружу из половых органов.
Когда выделений нет
То, как выглядят выделения при молочнице, может многое рассказать о продолжительности поражения, его серьезности и сопутствующих проблемах. Но иногда приходится сталкиваться с таким явлением, как молочница без выделений. Она опасна тем, что очень трудно распознается, а потому долго не лечится.
Если никакой особенной интимной слизи у вас не выделялось, насторожить, тем не менее, должны следующие факторы:
- Отек полового органа.
- Зуд в интимной зоне.
- Боль при сексе и посещении туалета.
Если присутствуют такие проявления, стоит посетить поликлинику и сдать мазок на микрофлору, чтобы удостовериться, все ли у вас в порядке. Это поможет своевременно распознать такое заболевание, как молочница без выделений, и не доводить его до серьезной стадии.
Мужской вариант

Какие бывают выделения при молочнице у мужчин? Этот признак наблюдается у них гораздо реже, чем у слабого пола. О развитии кандидоза говорит припухший и отекший половой член, на котором иногда образуется творожистый налет.
Интимные контакты на время лечения таких заболеваний должны быть прекращены, а внимание к гигиене и укреплению своего иммунитета усилены.
Обо всех изменениях в консистенции, объеме и цвете интимной жидкости будущая мама обязательно должна сообщать своему врачу.
Обнаруженные во время исследования микрофлоры влагалища дрожжи в мазке могут свидетельствовать о патологическом процессе в организме женщины. Своевременная диагностика и правильно подобранное лечение позволит избавить пациента от неприятных симптомов и опасных последствий, вызываемых грибками рода кандида (albicans, tropicalis, krusei, parapsilosis).
Что такое дрожжевые грибки?
Дрожжевые грибы существуют на слизистой влагалища каждой здоровой женщины. Это подвид условно-патогенных микроорганизмов, населяющих микрофлору в небольших количествах. Норма содержания дрожжевых грибков во флоре влагалища у женщин — до 10 в 4 степени КОЕ/мл. Повышенные показатели в мазке означают опасность развития серьезного заболевания. Если найден псевдомицелий дрожжеподобных грибов рода Candida, в 75% случаев в гинекологии это говорит о возникновении влагалищного кандидоза.
Причины появления повышенного количества грибов кандиды в мазке
Морфологические свойства дрожжевых микроорганизмов таковы, что дрожжи во влагалище продолжают мирное сосуществование с организмом человека до тех пор, пока не создана благоприятная среда для их размножения. Грибки в аномальном количестве появляются в период гормональных всплесков, сопровождающихся дефицитом или изобилием эстрогена (период полового созревания, беременность, климакс). Прием некоторых лекарственных препаратов провоцирует почкующиеся дрожжевые клетки. К ним относят:
- кортикостероидные препараты;
- антибиотики;
- гормональные средства контрацепции.
Заболевания, которые могут спровоцировать вторичный симптом в виде кандидоза:
- сахарный диабет;
- туберкулез;
- ЗППП:
- хламидиоз;
- трихомониаз;
- гонорея;
- генитальный герпес.
Внешние факторы, провоцирующие дрожжевые грибки в мазке:
- жаркий климат;
- тесное белье из ненатуральной ткани;
- ежедневные прокладки;
- нарушение микрофлоры влагалища путем частого спринцевания;
- несоблюдение личной гигиены;
- половой контакт с зараженным человеком.
Другие причины того, что нашли мицелий и споры дрожжевого грибка в мазке:
- сильный стресс;
- снижение иммунитета;
- посттравматическое или послеперационное состояние.
Особенности при беременности
Гормональный фон женщины при беременности претерпевает значительные изменения. Множество физиологических и химических процессов приводит к тому, что среда во влагалище у беременной меняется. В вагинальной секреции девушек в положении повышается уровень сахара, что способствует быстрому размножению грибов рода Кандида.
Если в мазке у беременной были обнаружены бластоспоры и нити псевдомицелия дрожжеподобных грибов, женщине в период вынашивания младенца необходимо пройти детальную диагностику, чтобы исключить ИППП и подобрать соответствующее лечение. Немногие препараты призваны лечить беременную от кандидоза. Многие противогрибковые лекарства по причине своей токсичности проникают сквозь плацентарный барьер и влияют на внутриутробное развитие будущего ребенка. Гинекология предусматривает местное лечение беременных от молочницы, снимая симптомы при помощи вагинальных суппозиториев, кремов и мазей.
Опасность дрожжевых включений в анализе
Если бактериоскопический анализ мазка показал рост количества грибов группы кандида свыше нормы, значит, есть риск развития опасных последствий. Дрожжи в мазке у женщин — основной признак молочницы. Молочница часто сопровождается эрозией шейки матки, которая, в свою очередь, часто приводит к препятствию успешному слиянию сперматозоида и яйцеклетки — бесплодию. Давние эрозии являются самой частой причиной возникновения онкологических заболеваний. Кандидоз, обнаруженный в мазке у мужчин, приводит к баланопоститу.
Лечение кандидоза медикаментами
Медикаменты, уничтожающие дрожжеподобные грибы, указаны в таблице:
Препараты системного действия обладают рядом побочных эффектов. Они вызывают аллергические реакции, головные боли, расстройства пищеварения. Применение их противопоказано при беременности, в лактационный период. Поэтому системное лечение целесообразно только в хронической стадии протекания болезни. Препараты местного воздействия эффективны против грибков на начальных стадиях.
Народные средства против дрожжевых грибков в мазке
Рецепты от кандидоза, проверенные временем:
- спринцевания и сидячие ванны с использованием раствора соды с добавлением йода;
- отвары шалфея, календулы, коры дуба, ромашки, тысячелистника для спринцевания и сидячих ванн;
- тампоны с кефиром;
- тампонирования медовым раствором;
- тампонирования с эфирным маслом чайного дерева;
- чесночные тампоны.
Читайте также:



