Что такое глубокие висцеральные кандидозы

В связи с широким применением антибиотиков для лечения разнообразных заболеваний, во всех странах стали регистрироваться случаи распространения кандидозов. Это кандидозы комбинированного типа, с поражением внутренних органов. В патогенезе висцеральных (системных) кандидозов имеет значение заболевание дисбактериоз. Для него характерно угнетение под воздействием антибиотиков жизнедеятельности кокков и грамотрицательных палочек, которые являются для организма здорового человека антагонистами дрожжеподобных грибков рода Candida и таких, которые сдерживают их развитие. Наибольшее значение в развитии бактериоза имеют антибиотики широкого спектра действия, это:
- Стрептомицин, Пенициллин, Синтомицин и др. (особенно их комбинации).
- Антибиотики нарушают витаминный баланс в организме человека, подавляют жизнедеятельность кишечной палочки, которая принимает участие в синтезе и восполнении витаминов.
- Возникает витаминная недостаточность, которая способствует развитию кандидоза.
- Антибиотики непосредственно способствуют развитию дрожжеподобных грибков рода Candida.
- Кортикостероиды и цитостатики имеют механизм действия, который также приводит к кандидозу.
- В патогенезе висцеральных кандидозов имеются два фактора: дисбактриоз и витаминная недостаточность.
Клиническое течение висцерального кандидоза

Висцеральный кандидоз могут определить на основании лабораторных исследований
- Системный кандидоз может привести к септическому состоянию, возникающему без предшествующего поражения органов внутренней системы.
- бронхи, мышцы сердца, мозговая ткань, кровеносные сосуды и др.
- почки, печень, селезенка;
- нервная система, сердечнососудистая;
- Поражаются:
- Висцеральный кандидоз поражает слизистые оболочки дыхательных путей, мочеполовые органы и желудочно-кишечный тракт.
- Эти поражения возникают:
- у ослабленных и истощенных больных;
- тех, кто имеет хронические инфекции или заболевания общего типа;
- при лечении больных антибиотиками, цитостатиками и кортикостероидами.
- Специфических симптомов у висцерального кандидоза практически нет. Когда заболевание приобретает затяжной тип и вялое течение (энтерит, пневмония, миокардит, колит и др.), фиксируется субфебрильная температура, эффект от обычных методов лечения отсутствует и ухудшается при применении антибиотиков.
- Висцеральный кандидоз зачастую можно заподозрить за поражением дрожжевого вида слизистых оболочек в полости рта, ногтевых валиков и пластин, сопровождающихся поражением внутренних органов.
- Диагноз могут определить на основании лабораторных исследований.
Диагностируется висцеральный кандидоз путем обнаружения грибков Candida в материале, который был взят из очага поражения.
Профилактика предусматривает проведение санитарно-гигиенических мероприятий по выявлению дрожжевых поражений, которые являются профессиональными дерматозами:
- На овощных базах.
- На кондитерских производствах.
- В сельском хозяйстве и быту.
Профилактика у детей кандидоза заключается в лечении и выявлении поражений дрожжевого характера:
- У беременных и кормящих матерей.
- Сотрудников детских учреждений.
- В родильных домах и детских больницах.
Обнаруженных больных взрослых и детей изолируют. На производстве и дома проводится дезинфекция.

Поражение слизистых оболочек висцеральным кандидозом
Своевременное выявление и лечение поражений дрожжевого характера, особенно слизистых полости рта у детей и персонала, который их обслуживает является профилактикой в детских коллективах массовых кандидозов, а это:
- Заеда.
- Молочница.
- У новорожденных – дрожжевой дерматит.
Предупреждение развития молочницы у новорожденных связано с санацией кормящих матерей и беременных, с недопущением по уходу за детьми лиц, которые страдают кандидозом (молочницей).
Профилактикой кандидоза у детей является гигиенический уход, рациональное питание, дезинфекция белья и предметов по уходу.
Необходимо следить за полостью рта, поскольку появление налета белого цвета зачастую является сигналом к развитию висцерального кандидоза.
Мерами профилактики межпальцевых дрожжевых эрозий кистей является контроль за соблюдением технологии консервных и плодоовощных производств. Здесь необходимо исключить мацерацию эпидермиса кислотами, водой, фруктовыми сиропами, а также необходимо проводить работу по борьбе с травматизмом.
Профилактика развития висцерального кандидоза включает в себя:
- Лечение сахарного диабета и ожирения.
- Заболевание желудочно-кишечного тракта.
- Вегетоневроза.
- Общеукрепляющая терапия ослабленных больных, тех, кто перенес тяжелые инфекции.
- Устранение витаминного баланса.
Рекомендуется с целью профилактики кандидоза принимать витамины группы В, а тем кто получил большие дозы кортикостероидов и антибиотиков рекомендуется Нистатин.
Любые симптомы кандидоза должны послужить сигналом к посещению врача. Не занимайтесь самолечением. В случае кандидозного заболевания необходимо пройти комплексное обследование и получить квалифицированное лечение.
Болею кандидозом уже 8 лет,раньше удавалось гасить флуконазолом по 50 мг,занимаюсь самолечением,т, как в МОГИЛЕВЕ нет врачей специалистов,мои попытки лечиться у доблестного здрава увенчались хроническим кандидозом,а сейчас ,как я понимаю системный… Сейчас принимаю пимафуцин после 3х кратного курса приема флуконазола по 100. Посоветуйте,где можно пролечиться в стационаре РБ ,возможно платно ? Неужели нужно ехать в Израиль?
Висцеральный кандидоз представляет собой заболевание, вызванное грибком Candida. Очаги инфекции распространяются по кожным покровам и внутренним органам (желудочно-кишечный тракт, легкие, органы репродуктивной и мочевыделительной системы). Болезнь зачастую называют системным кандидозом.

Стадии висцерального развития болезни
Причины появления
Заражение возможно двумя путями:
- Болезнь приходит извне – это случается, когда человек пренебрегает личной гигиеной, часто меняет половых партнеров, при этом игнорирует использование презервативов. Организм становится уязвимым к инфекциям и при контакте с больным человеком его партнер заражается.
- Системный кандидоз развивается из-за ослабленного иммунитета. Это может быть период беременности и кормления грудью, обострения патологий хронического характера, вирус иммунодефицита (приобретенного и врожденного), злокачественные новообразования, туберкулез, различные эндокринные и аутоиммунные заболевания.
Кандидоз часто развивается у детей (особенно в первый год жизни) и людей, которые долгое время принимают различные медицинские препараты (антибиотики, химиопрепараты, гормоны, иммунодепрессанты).
Клиническая картина

Зачастую воспаления проходят в органах мочеиспускания, репродуктивной и дыхательной системы. Кожные покровы страдают не часто. Высыпания могут быть в виде единичных папул (диаметр меньше сантиметра) или многочисленной сыпи по всему туловищу. Если кожа поражена, то для врачей не составит трудностей в постановке диагноза.
К основным симптомам системного кандидоза относятся следующие признаки:
- частое головокружение;
- повышенная субфебрильная температура;
- озноб;
- плохое самочувствие;
- у больных полностью отсутствует аппетит;
- сильное потоотделение;
- возможны судороги и периодическая потеря сознания.
- зачастую болезни предшествует орофарингеальный или вагиналный кандидоз.
Дальнейшие симптомы зависят от того, какая система внутренних органов поражена.
Больных беспокоят рвотные выделения, изжога и постоянное ощущение вздувшегося живота. Нарушается функция глотания, во время питья и приема пищи пациент чувствует дискомфорт. Клиническую картину дополняют боли и рези в животе и диарея.
В данном случае пациенты жалуются на частые мочеиспускания, в то же время общее суточное количество мочи уменьшается. Пациентов беспокоят боли в области поясницы и рези, ощущающиеся в мочевом пузыре. Зачастую болезнь сопровождается постоянными отеками ног.
Болезнь сопровождается болезненными ощущениями во влагалище во время полового акта ( Кандидозный уретрит у женщин ). У мужчин понижается потенция, и ощущаются боли при эрекции и семяизвержении ( Кандидозный уретрит у мужчин ). У обоих полов наблюдается резкое понижение полового влечения.
Для системного кандидоза, локализованного на легких и бронхах, характерен постоянный сухой кашель и одышка. Больные ощущают боли в грудной клетке. Рези усиливаются при глубоком дыхании, повороте туловища направо и налево, во время сильного кашля.
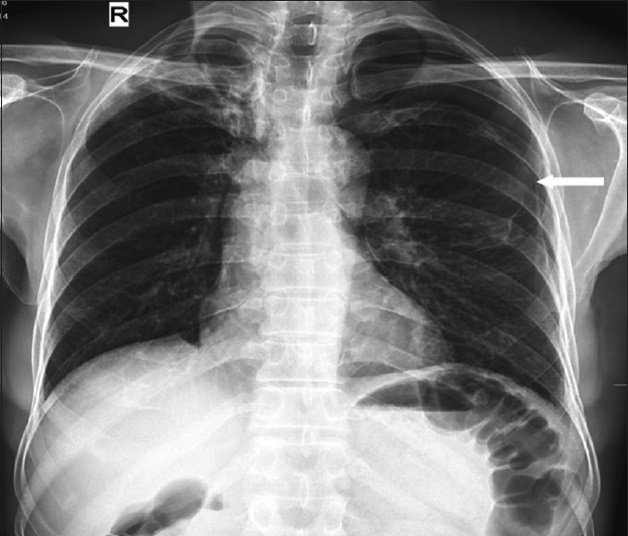
Стрелкой на фото, показано локализацию
Диагностика
Поставить правильный диагноз может только врач. Он основывается на данные внешнего осмотра пациента, анамнеза истории болезни и результаты исследований. Обычно патология выражается только общими симптомами, кожные покровы и видимые слизистые оболочки остаются чистыми. Пациенты даже не догадываются, что это висцеральный кандидоз.
Окончательный диагноз ставится на основе:
- анализа биоматериала на наличие грибка кандида (это исследование мочи, выделений, кала, мокроты, соскобов);
- серологического исследования крови – этот метод выявляет наличие антител к возбудителю.
Дополнительно может быть проведена фиброгастроскопия (забор кусочка биологической ткани с пищевода или желудка) или бронхоскопия (процедура, при которой исследуются бронхи и трахеи, с этих органов забирается кусочек материала на исследование).
Лечение

Терапия висцерального кандидоза – долгая и сложная. При необходимости терапию обязательно совмещают с лечением основного заболевания. Курс колеблется от 1 до 3 месяцев, в зависимости от самочувствия пациента и результатов анализов.
Изначально врач изучает общее состояние больного, при необходимости отменяет антибиотики, гормоны и прочие препараты, которые ослабляют иммунитет. Если болезнь локализуется на кожных покровах, то назначаются мази антимикотического воздействия, их дополняет противогрибковая терапия.

Рецепты следует совмещать с классической терапией, но изначально следует посоветоваться с лечащим врачом. Многим больным помогает лечение травами. Необходимо взять по две части ягод можжевельника, цветов пижмы и почек березы (или тополя), по одной части тысячелистника, листьев эвкалипта и ольхи, коры дуба , полторы части шалфея.
Одну столовую ложку сбора залить стаканом кипятка и варить 5 минут на водяной бане, потом настоять полчаса. Дозировка: по трети стакана три раза в день. Пить от одного до трех месяцев.
Осложнения
Если лечение отсутствует, то висцеральный кандидоз может привести к серьезным последствиям, поскольку происходит склероз тканей, а грибок только углубляется в слизистые, повреждая клетки.
Осложнения могут привести к бесплодию, острой почечной и дыхательной недостаточности, сепсису или анорексии.
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa - ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи - пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo. Читать далее .
Висцеральный кандидоз – серьезное заболевание, которое требует долгого и комплексного лечения. Соблюдение профилактических мер понизит вероятность заболеть кандидозом. При первых признаках болезни и общем недомогании стоит обратиться к врачу, чтобы своевременно выявить и пролечить заболевание.
Системный кандидоз, или висцеральная молочница, представляет собой заболевание внутренних систем и органов, вызванное увеличением популяции в организме дрожжеподобных грибов. При развитии патологии больше всего страдают кишечник, мочеполовая, сердечно-сосудистая и дыхательная сферы.

Системный кандидоз: что это такое
Под системным (генерализованным) кандидозом понимают особую форму молочницы, поражающей внутренние органы, и требующей незамедлительного начала лечения. Возбудителем патологии является одноклеточный организм Candida albicans.
Основная причина развития заболевания – врожденный или приобретенный иммунодефицит. В обоих случаях в организме больного происходит нарушение бактериального баланса микрофлоры кишечника, связанный с гибелью полезных микроорганизмов.
Их место занимают кандиды, которые постепенно попадают в кровеносную и лимфатическую системы, разносятся по всему организму. Результатом такого распространения патогенов становятся инфекционные процессы в различных органах пациента.
Активизация грибов и развитие системного кандидоза могут быть спровоцированы:
- терапией антибиотиками или стероидными препаратами;
- тяжелыми заболеваниями (туберкулезом, сахарным диабетом, онкологией);
- недолеченным дисбактериозом кишечника или влагалища;
- тяжелыми авитаминозами;
- ВИЧ-инфекцией.
Проникновению кандид в кровь способствуют применение недостаточно стерильных катетеров, хирургические вмешательства, наличие глубоких ран, ожогов, внутривенное введение наркотических средств.
Типы висцерального кандидоза

В зависимости от места поражения грибковой инфекцией, висцеральный кандидоз разделяется на несколько типов:
- Аноректальный, характеризующийся изъязвлением области заднего прохода у мужчин и женщин.
- Бронхолегочный, нередко приводящий к развитию тяжелой кандидозной пневмонии.
- Кандидоз ЖКТ, протекающий с поражением пищевода, желудка, различных отделов кишечника.
- Системный кандидоз нижних дыхательных путей, имеющий симптомы, схожие с клиникой бронхита.
- Кандидоз мочевого пузыря (редкая форма болезни, вызывающая кандидозный цистит).
Наиболее тяжелым течением отличается кандидозный сепсис, вызывающийся размножением и циркуляцией грибов в кровеносной системе.
Эта форма системного кандидоза сопровождается тяжелой симптоматикой в виде шокового состояния, сердечной и почечной недостаточности, часто становится причиной летального исхода.
Как передается заболевание
Кандиды окружают человека в течение всей жизни. Они попадают в его тело с пищей или при использовании предметов домашнего обихода. Присутствие большого количества этих грибов обнаруживается в сыром мясе, в молочных продуктах, на овощах и фруктах.
Взрослые пациенты часто заражаются грибковой инфекцией в результате незащищенных половых контактов. Опасными становятся различные формы сексуальной близости. Существует высокая вероятность заражения грибковыми инфекциями при нахождении в местах общего пользования – бассейнах, банях, саунах, на пляжах.
Симптомы и признаки

Развитие системного кандидоза проявляется следующими симптомами и признаками:
- покраснением и поражением кожного покрова, появлением папул, гранулем;
- ухудшением состояния ногтевых пластин, покраснением прилегающих к ним кожных валиков, развитием абсцессов;
- формированием белого плотного налета на слизистых оболочках, удаление которого приводит к появлению эрозий;
- интоксикацией организма (повышенной температурой тела, мышечными и суставными болями).
Генерализованный кандидоз неизбежно поражает внутренности, затрагивая жизненно важные органы – кишечник, почки, печень, легкие, сердечную мышцу. Со стороны желудочно-кишечного тракта наиболее страдает пищевод, развиваются нарушения глотательной функции (дисфагия), перитонит, прободение кишечных стенок. Со стороны дыхательной системы имеют место проявления, схожие с развитием вялотекущей пневмонии или бронхита.
Поражая органы мочевыделения, кандидоз вызывает частые болезненные мочеиспускания, трудности с опорожнением мочевого пузыря, болезненные ощущения в области лобка.
Будучи самостоятельным заболеванием, системный кандидоз нередко наслаивается на другие заболевания, осложняя их клиническую картину. К таковым относятся туберкулез, красная волчанка, лейкоз, дифтерия, дизентерия.
Диагностика и лечение системной молочницы
Важными диагностическими мероприятиями становятся:
- Тщательное изучение анамнеза пациента.
- Визуальный осмотр с целью определения степени поражения кожного покрова и слизистых.
- Лабораторные исследования биоматериала больного (крови, мочи, кала, мокроты, спинномозговой и перикардиальной жидкостей).
Нередко пациенту назначаются дополнительные меры диагностики (гастроскопия и другие). Лечение системного кандидоза требует продолжительного периода времени – до нескольких месяцев. Терапевтический курс преследует следующие цели:
- устранение причин, спровоцировавших развитие патологии (антимиктическая терапия);
- стимуляция собственных защитных сил организма, предусматривающая применение иммуномодуляторов и поливитаминных комплексов для восполнения дефицита полезных веществ;
- лечение заболеваний, возникших на фоне молочницы, или имеющих хронический характер.
После завершения терапии системного кандидоза обязательным является восстановление микрофлоры кишечника, нарушенной в процессе применения антибактериальных средств.
Комплексный подход к лечению

При развитии висцерального кандидоза лекарственные препараты применяются в максимальных дозировках. Медикаментами первого выбора становятся:
- Амфотерицин В.
- Флуцитозин.
- Флуконазол.
- Орунгал (итраконазол).
- Миконазол.
Основная терапия молочницы дополняется приемом биостимуляторов, поливитаминов, антиоксидантов. Назначение подобного рода препаратов способствует снижению токсичности основных лекарств, благоприятно воздействует на протекание в организме процессов метаболизма. В сложных случаях наряду с антимикотической терапией используются поливалентная вакцина из культур Candida, растворы йодида калия и натрия, антигистаминные препараты.
Тяжелое течение системного кандидоза требует пребывания пациента в стационаре, проведения внутривенных инъекций противогрибковыми препаратами в стерильных условиях медицинского учреждения, и постоянного наблюдения специалиста.
Медикаментозное лечение системного кандидоза
При системном кандидозе противогрибковые средства применяют в соответствии с общепринятой схемой лечения.
| Амфотерицин В | Первоначальная суточная доза – 1 мг внутривенно, разбавленный с 5% раствором глюкозы. Далее – 5-10 мг каждые 24 часа. Частота введения – через день или дважды в течение недели. Длительность курса – 4-8 недель. |
| Флуцитозин | Паренетрально 150 мг/кг, разделенные на 4 приема в сутки. Курс терапии длится около 6 недель. |
| Флуконазол | Перорально 400 мг в 1-й день, затем по 200 мг в сутки на протяжении 1-3 месяцев. |
| Орунгал | Внутрь 0,1-0,2 г однократно в 24 часа. Длительность приема от 3-х недель до 7 месяцев. |
| Миконазол | Внутривенно в сутки 10-15 мг/кг, разведенные с глюкозой. Срок лечения – не менее 1 недели. |
Витамины пациентам с системным кандидозом назначаются в высоких дозах, в сочетании с соответствующим рационом питания, иммуностимулирующими фитопрепаратами.
Народные рецепты способны заметно усилить эффект, получаемый от основного лечения системного кандидоза. Нетрадиционная медицина рекомендует применять:
- компрессы;
- составы для употребления внутрь;
- полоскания;
- ванны.
Для приготовления компресса 50 г сухой лекарственной травы (чистотела, ромашки, календулы) заваривают 0,5 л кипятка, выдерживают не менее получаса. Далее в теплый настой погружают кусок мягкой натуральной ткани, отжимают, и прикладывают к пораженным участкам на 20-30 минут. Процесс повторяют несколько раз на протяжении дня.
В случае наибольшего сосредоточения грибка в органах ЖКТ, пользу принесет употребление лечебных составов внутрь. Перед сном необходимо выпивать стакан кефира, добавляя в него 2 измельченных зубчика чеснока. Для общего поддержания организма при системном кандидозе следует ежедневно употреблять свежий морковный сок.
Пораженную ротовую полость дважды-трижды в сутки полощут отваром дубовой коры или слабым раствором соды. Для приготовления ванн используют средства с тысячелистником или шалфеем.
Важно помнить – при регулярных проблемах со здоровьем, постоянных бронхитах или пневмониях, наличии хронических заболеваний рекомендовано детальное обследование со сдачей необходимых лабораторных анализов.
При выявлении кандидоза потребуется прохождение адекватного лечения, позволяющего избежать дальнейшего распространения патологии в организме.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Государственный институт усовершенствования врачей МО РФ, Москва
Нельзя не учитывать видовое разнообразие грибов рода Candida, а в этом роде грибов насчитывают около 150 видов, так как они имеют различие не только по морфологическим и биохимическим свойствам, но и, как следствие, особенности лабораторных способов выделения и диагностики, и, что наиболее важно – различную чувствительность к современным антимикотикам. Грибы рода Candida – дрожжевые (ранее их относили к дрожжеподобным) грибы, лишенные половой стадии жизненного цикла (почкование – единственная форма размножения грибов), с почкованием исключительно по голобластическому типу (в формировании дочерней клетки участвуют все слои материнской клеточной стенки); различной формы (округлой, цилиндрической, овальной, эллипсоидной). Виды Candida spp. способны образовывать псевдомицелий, в то время как образование мицелиальных структур не является критерием принадлежности к роду; могут иметь или не иметь рудиментарные псевдогифы, но не исключается наличие истинных гиф; они не образуют меланина и каротиноидных пигментов, дают отрицательный тест с синим диазонием В (DBB), не имеют уреазной активности (кроме некоторых штаммов C. krusei), клеточный гидролизат не содержит ксилозы. При изучении ультраструктуры гриба выявлена 5–6–слойная (до 8 слоев) клеточная стенка, цитоплазматическая мембрана, ядро, ограниченное ядерной мембраной, вакуоли, митохондрии, нитевидный компонент микрокапсулы, трабекулярные каналы клеточной стенки и другие компоненты клетки. Клеточная стенка многослойная, с делением на внешние и внутренние слои, и именно она значимо отличается по строению от клеточной стенки других высших эукариотов, определяя вирулентность грибов. Сandida spp. являются аэробами. Генетическая систематика основана на определенной последовательности молекулярного строения цепей ДНК, кодирующих рибосомальную РНК и ДНК генома митохондрий, кроме того от ближайших родственных грибов Сandida spp. отличается по количеству пар нуклеотиов.
По данным на сегодняшний день, заболевание человека кандидозом вызывают около 20 видов грибов рода Candida (систематизация этих видов приведена в таблице 1.)
Среди представителей рода Сandida на долю С. albicans приходится до 50–80% случаев выделения из пищеварительного тракта и до 70% – с гениталий. С. albicans – самый распространенный и изученный вид, вызывает около 90% случаев поверхностного и 50–70% – глубокого кандидоза. Считается, что С. albicans по патогенности превосходит остальные виды Сandida, но вместе с тем С. albicans обладает наилучшей чувствительностью к противогрибковым препаратам, сохраняя, однако, при этом способность развивать устойчивость к ним при длительном лечении.
C. tropicalis занимает второе место по частоте выделения от всех больных с кандида–инфекцией, уступая при этом второе место при урогенитальном кандидозе C. glabrata. C. glabrata значительно чаще выделяется на фоне сахарного диабета, часто носительство и заболеваемость ассоциируются с ВИЧ–инфекцией. Вагинальный кандидоз, вызванный C. glabrata, часто протекает в хронической рецидивирующей форме, в 7% возбудители устойчивы к имидазольным антимикотикам (напр.: миконазол, кетоконазол, клотримазол). При лечении ими смешанной (С. albicans вместе с C. glabrata) инфекции происходит селекция C. glabrata. Грибы C. tropicalis чувствительны к современным противогрибковым средствам, но в МПК превышающих таковые для С. albicans. При кандидозе, вызванном C. tropicalis, рекомендуется проводить лечение комбинацией из нескольких препаратов, этот вид чаще выявляется у больных с лейкозом и другими онкологическими заболеваниями, требующими длительной инфузионной и/или иммуносупрессивной терапии, соответственно чаще вызывая глубокий инвазивный и диссеминированный кандидоз, и достаточно редко – поверхностные поражения.
Вид C. parapsilosis по своим патогенным свойствам ближе к C. tropicalis и С. albicans. При поражении им также преобладают глубокий инвазивный и диссеминированный кандидоз, однако ввиду достаточно частой колонизации кожи здоровых лиц, особенно на кончиках пальцев под свободным края ногтя, нередко происходит поражение ногтевых пластинок.
Эпидемиологическое значение других не–albicans кандидозов гораздо менее заметно, но это не делает видовую диагностику микозов, вызванных Сandida spp., менее значимой, особенно при тяжелых поражениях данной инфекцией, так как чувствительность к современным антимикотикам, а соответственно и лечебная тактика, при не–albicans кандидозах отличается.
Грибы рода Сandida spp. обладают выраженными адаптивными свойствами, способностью выживать в разнообразных условиях внешней среды и макроорганизма, различными защитными морфологическими и биохимическими свойствами, позволяющими оптимизировать механизмы паразитирования, что в свою очередь увеличивает их патогенные свойства. Одним из основных факторов патогенности грибов всегда считался диморфизм. Однако Сandida spp. отличаются от классических диморфных грибов, так как у этого рода нет четкого деления на тканевые и сапрофитные формы; и даже в культурах, как и в макроорганизме при поражениях и носительстве, обнаруживаются различные по морфологии структуры: дрожжевые клетки, псевдогифы и истинные гифы (поэтому сейчас говорят не о диморфизме, а о полиморфизме видов Сandida spp.). К тому же у обычных диморфных грибов именно клетки в дрожжевой фазе развития являются тканевой формой существования, обеспечивающей факторы вирулентности грибов, в то время как эта фаза у Сandida spp. наименее патогенна. Более того, в эксперименте было установлено, что штаммы С. albicans, не образующие псевдогиф и настоящего мицелия, теряют вирулентность. Морфофизиологическая изменчивость обусловлена такими факторами, как температура, содержание питательных веществ и кислорода, рН среды, при изменении которых для видов Сandida spp. характерен феномен переключения общего фенотипа и структуры поверхности, а соответственно и поверхностных белков, как структурных, так и рецепторных. Причем различия в наборе поверхностных белков определяет различие и в антигенных свойствах разных форм существования грибов.
Патогенность Сandida spp. также определяется факторами агдезии. Способность отдельных видов к агдезии различна, но чем она выше, тем выше вирулентность вида, и эта корреляция экспериментально доказана. Адгезины (рецепторы агдезии) отличаются по специфичности и позволяют грибам фиксироваться на различных лигандах не только тканей организма, но и к пластмассам, используемым в катетерах, трансфузионных системах и эндопротезах. Некоторые агдезины по своей структуре напоминают рецепторные белки самого организма, что не только увеличивает степень агдезии, но и снижает вероятность вызова иммунологического ответа. Более того, описаны регуляторные механизмы степени агдезиии как при изменении внешних условий, так и в зависимости от формы существования гриба (дрожжевые клетки, псевдогифы и истинные гифы) в конкретный момент, реализующиеся изменением количества адгезинов одного типа и/или сменой одной группы адгезинов на другую, отличную по аффинности к лиганду в макроорганизме.
Наряду с изменчивостью и способностью к агдезии вирулентность Сandida spp. определяется также наличием различных протеиназ и других экскретируемых ферментов (фосфолипазы, гиалуронидаза, гемолитический фактор некоторых видов С. albicans и другие ферменты, патогенетическое значение которых пока точно не установлено). Действие этих литических ферментов направлено прежде всего на усиление агдезивной и пенетрационной способности грибов к различным тканям и субстратам организма, на достаточно активное сопротивление факторам защитной реакции организма на грибковую инфекцию. Есть сведения об участии протеиназ и фосфолипаз в модуляции иммунного ответа.
Глубокие (висцеральные, системные) и диссеминированные (септические, гематогенные) формы кандидоза возникают преимущественно у ослабленных лиц; у людей с иммунодефицитами, в том числе на фоне опухолей, иммуносупрессивной терапии и перенесших трансплантацию органов, с ВИЧ–инфекцией; с тяжелыми эндокринными нарушениями; у больных, длительно получающих инфузионную терапию и использующих различные катетеры (в т.ч. – наркоманы). Реже – у людей, получавших длительную антибактериальную терапию, перенесших длительные оперативные вмешательства. Упоминается и такой фактор, как гипералиментация. Патогенез глубокого кандидоза представлен на схеме 1.
Схема 1. Патогенез глубокого кандидоза
Рост контингента, попадающего в группу риска, обусловливает увеличение заболеваемости этими формами кандида–инфекции, а трудности диагностики и выбора тактики лечения определяют интерес ученых в мире к этой проблеме. Это стимулирует развитие фармакологии антимикотиков и поиск новых доступных методов видовой диагностики Сandida spp., имеющей важное значение для выбора антимикотика. Роль кандидных поражений в структуре глубоких микозов наглядно представлена в таблице 2, из которой видно, что данный микоз занимает ведущее место.
Выделение С. albicans в микробиологической диагностике кандидоза является основным тестом, так как этот вид обусловливает около 80% поражений. Для этого используют проростковую пробу, тесты быстрой идентификации на хромогенных средах (С. albicans на них дает пигмент), определение антигенов и ферментов вида и другие. Идентификация других видов ведется преимущественно по спектру усваиваемых сахаров на тест–системах (Auxacolor, Fungitest) и автоматическими анализаторами. Методы серологической диагностики не информативны из–за распространения кандидоносительства. Разработаны такие методы диагностики, как реакции иммунопреципитации, иммуноферментного анализа, латекс–агглютинации и полимеразная цепная реакция, направленные на определение различных антигенов Candida при диссеминированном кандидозе; используется газожидкостная хроматография, определяющая компоненты клеточной стенки грибов, D–маннозу и арабинитол. Кандидоз в большей степени, чем другие грибы, может определяться тестами на чувствительность in vitro. Тем не менее тесты на чувствительность не считаются рутинной процедурой во многих лабораториях, не всегда доступны и обычно не рассматриваются как стандартная методика в ведении больного, причем не только в России, но и за рубежом. Знание о видах, вызывающих инфекционный процесс, вместе с тем полезно и может использоваться, как руководство к лечению. Тесты на чувствительность наиболее значимы в тех случаях, когда мы имеем дело с глубокими инфекциями, обусловленными не–albicans видами Candida. В этих случаях, особенно, если больного предварительно уже лечили антифунгальными азолами, должна быть рассмотрена возможность микробиологической резистентности.
, так как этот вид обусловливает около 80% поражений. Для этого используют проростковую пробу, тесты быстрой идентификации на хромогенных средах ( на них дает пигмент), определение антигенов и ферментов вида и другие. Идентификация других видов ведется преимущественно по спектру усваиваемых сахаров на тест–системах (Auxacolor, Fungitest) и автоматическими анализаторами. Методы серологической диагностики не информативны из–за распространения кандидоносительства. Разработаны такие методы диагностики, как реакции иммунопреципитации, иммуноферментного анализа, латекс–агглютинации и полимеразная цепная реакция, направленные на определение различных антигенов при диссеминированном кандидозе; используется газожидкостная хроматография, определяющая компоненты клеточной стенки грибов, D–маннозу и арабинитол. Кандидоз в большей степени, чем другие грибы, может определяться тестами на чувствительность . Тем не менее тесты на чувствительность не считаются рутинной процедурой во многих лабораториях, не всегда доступны и обычно не рассматриваются как стандартная методика в ведении больного, причем не только в России, но и за рубежом. Знание о видах, вызывающих инфекционный процесс, вместе с тем полезно и может использоваться, как руководство к лечению. Тесты на чувствительность наиболее значимы в тех случаях, когда мы имеем дело с глубокими инфекциями, обусловленными не– видами . В этих случаях, особенно, если больного предварительно уже лечили антифунгальными азолами, должна быть рассмотрена возможность микробиологической резистентности.
Международным стандартом определения чувствительности Candida к антимикотикам в настоящий момент является М27–А с разведением NCCLS (Национальной комиссией по клиническим лабораторным стандартам США). Другие методики рекомендовано сопоставлять с данной при оценке результатов и их последующей трактовки. В Российской Федерации пока эти методики используются редко. Эмпирически терапию можно назначать с учетом обычных вариантов чувствительности, представленных в таблице 3.
Классификация кандидных поражений МКБ–10, принятой и в нашей стране, представлена в таблице 4.
Из этой классификации к глубоким кандидозам относят: легочный кандидоз, кандидозный менингит, кандидозный эндокардит, кандидозную септицемию, кандидоз других локализаций и кандидоз неуточненный. Данное деление не в полной мере конкретно, и в практическом здравоохранении целесообразно использовать классификацию глубоких кандидозов, предложенную Сергеевым А.Ю., Сергеевым Ю.В., 2001 (табл. 5).
Авторы при постановке диагноза рекомендуют пользоваться общим принципом: сначала, указав название и форму инфекции, перечислить все локализации кандидоза, выявленные у конкретного больного.
Тактика терапии глубоких форм кандида–микоза делится на несколько направлений:
1. Профилактическое (превентивное) лечение, т.е. лекарственная профилактика глубоких микозов, в особенности кандидоза, проводится предрасположенным пациентам для предотвращения действительной или ожидаемой колонизации условно–патогенными грибами. Для решения этой задачи используются местные антимикотики и пероральные препараты, не обладающие системным действием, а у иммуноскомпрометированных лиц – системные противогрибковые препараты, в основном производные триазола.
2. Агрессивная этиотропная терапия инфекции предполагает быстрое вмешательство и создание в организме максимально эффективной концентрации антимикотика в кратчайшие сроки при тяжелых поражениях, угрожающих жизни больных. Для этого используются препараты, выпускаемые в парентеральной форме, т. е. амфотерицин, флуцитозин, флуконазол и т.п. Задача лечения заключается в полной элиминации возбудителя. Использование пероральных противогрибковых средств вообще и в особенности препаратов с неполной абсорбцией и менее предсказуемым распределением (кетоконазола и итраконазола), на фоне тяжелого состояния больного и иммунодефицита (тем более нейтропении) не рекомендуется, за исключением случаев устойчивости к остальным препаратам.
3. Эмпирическая терапия является разновидностью агрессивной терапии кандидоза. Этот вид этиотропного лечения назначают больным с нейтропенией и лихорадкой/признаками инфекции на фоне лечения антибактериальными антибиотиками, учитывая риск грибковой инфекции. В этиотропной терапии обычно используется амфотерицин, а пероральные формы азольных препаратов используются в лечении тех форм инфекции, которые не угрожают жизни больного и обычно протекают не на фоне критического состояния. Показаниями к назначению служат поражения кожи и/или слизистых оболочек.
4. Противорецидивная терапия – разновидность профилактической терапии, назначаемой после перенесенной кандидной инфекции, по поводу которой проводилась агрессивная этиотропная терапия. Ее задача – предотвратить рецидив или реколонизацию с реинфекцией на время действия, пока пациент входит в группу риска. Используются только системные антимикотики. Как правило, это парентеральный амфотерицин В, а из препаратов, назначаемых внутрь – флуконазол, итраконазол или кетоконазол в сниженных или средних дозах, и/или по прерывистым схемам.
Показания для назначения терапии при различных нозоформах глубокого кандидоза представлены в таблице 6.
Учитывая ограниченное количество системных антимикотиков, применяемых в России, при различных схемах лечения и профилактики системного кандидоза, наиболее комплаентным препаратом можно признать флуконазол, который широко используется в лечении поверхностного и глубокого кандидоза. Флуконазол (Дифлазон) – препарат из группы азолов, является синтетическим производным бис–триазола. Механизм действия препаратов группы азолов – угнетение образования эргостерола, основного компонента мембраны грибов, действуя на фермент 14а–деметилазу, входящий в систему цитохрома Р450. Нарушение биосинтеза мембраны обусловливает фунгистатический эффект препарата, а в более высоких концентрациях повреждения мембраны, в ходе перекисного окисления и других процессов, приводит к гибели клетки гриба. В отличие от других азольных препаратов, Дифлазон обладает высокой специфичностью по отношению к зависимым от цитохрома Р450 ферментам грибов. Поэтому при использовании флуконазола не наблюдаются побочное действие на синтез стероидов и другие метаболические процессы, связанные с этими цитохромами. Химическое строение представлено на рисунке 1.
Рис. 1. Химическое строение флуконазола
В перспективе именно азольным антимикотикам придается большое значение. Уже сейчас испытываются препараты третьего поколения (вориконазол, позаконазоал и равуконазол). Эти препараты исследованы на тестах чувствительности, в отношении них было сделано заключение, что позаконазол и вориконазол активны in vitro против клинических штаммов различных видов грибов Candida, включая С. albicans, C. glabrata, C. parapsilosis, C. tropicalis и C. krusei, т.е. штаммов, устойчивых к флюканазолу. Не стоит на месте разработка новых антимикотиков и других фармакогрупп – полиенов, эхинокандинов, производных пиримидина.
Читайте также:


