Диссеминированном кандидозе что это такое

Диссеминированный кандидоз еще называют системным или генерализованным кандидозом, который вызван дрожжевыми грибками рода Candida . Необходимо знать, что распространение инфекции при диссеминированной форме кандидоза происходит с током крови, во время проведения медицинских манипуляций, таких как катетеризация, внутривенное введение, во время оперативных вмешательств на сердце и ЖКТ.
Содержание:
Факторы, которые влияют на развитие диссеминированного кандидоза
- Длительное применение в лечении антибиотиков, иммуносупрессоров, глюкокортикостероидов.
- Тяжелое состояние пациента, когда необходима реанимация.
- Применение в питании пациента парентерального способа кормления.
- Применение искусственной вентиляции легких.
- Переливания крови, которые приходится часто производить.
- Прободение желудочно-кишечного тракта или оперативное вмешательство.
- Наличие таких заболеваний: нейропения, сахарный диабет, инфицированный панкреонекроз.
- Наличие злокачественных опухолей, особенно системы кроветворения.
- Наркоманы, вводящие наркотики внутривенно относятся к группе риска данного заболевания.

Сухой кашель с выделениями слизистой мокроты в малых количествах и с малозаметными вкраплениями крови – тревожный симптом диссеминированного кандидоза
Диссеминированный кандидоз – это опасное заболевание, которое поражает практически все органы. Нужно отметить, что чаще данное заболевание встречается в кишечнике, легких, почках, печени, мозге. Десять из ста случаев заболевание отмечено на кожных покровах. Клинические проявления зависят от того, какой орган поражен, но чаще это:
- Боли в животе непонятного происхождения.
- Зачастую имеется наличие лихорадки, не купирующейся медикаментами.
- Появление приступов мышечной боли.
- Отмечается снижение зрения.
- Можно заметить высыпания на коже белого цвета в центре папулы.
- Появляется вначале сухой кашель, а затем с выделениями слизистой мокроты в малых количествах и с малозаметными вкраплениями крови. В этой мокроте можно обнаружить грибки Candida .
- При поражении кишечника появляется вздутие живота, диарея с примесью крови в фекальных массах.
- Если грибок распространился в центральную нервную систему, может возникнуть кандидозный менингит. Диагностика настолько затруднена, что выявить ее практически невозможно (ни один анализ не показывает, что больной страдает менингитом, вызванным именно грибком Candida ). Поэтому при такой форме заболевания часто бывают летальные исходы.
- В случае, когда системный кандидоз переходит в хроническую форму заболевания, то поражаются и печень и почки, появляется боль в правом подреберье и желтуха. На фоне продолжительной лихорадки увеличивается печень и селезенка.
Болезнь диагностируется с помощью метода компьютерной томографии либо эхографии печени и селезенки.
Пункции могут показать в содержимом характерное наличие, но зачастую результат посевов отрицательный. Грибки можно выявить лишь при гистологическом обследовании биоптатов органов.

Флуконазол применяется при лечении диссеминированного кандидоза
Лечение данного заболевания начинают с замены всех катетеров. После этого назначают внутривенно Флуконазол, Амфотерицин В, Амфотерицин пипосомальный. Флуконазол можно принимать в виде таблеток и перорально.
Могут назначить, если нет противопоказаний Амфотерицин В вместе с Фторцитозином.
При наличии острого диссеминированного кандидоза очень высока вероятность летального исхода. При вскрытии обнаруживают кандидоз.
Примеры лечения диссеминированного кандидоза даются в статье в ознакомительных целях. При наличии данного диагноза лечение необходимо производить под наблюдением врача, и самолечение категорически запрещено.
Диссеминированный кандидоз — это болезнь, которая вызывается интенсивным размножением грибков, относящихся к роду кандида. В отличии от обычного проявления заболевания, данная форма кандидоза затрагивает различные органы. Поэтому, его синонимом так же является слово “системный”. Зачастую его развитию способствует инфицирование, во время проведения хирургических вмешательств.
Возбудитель кандидоза
Распространенность грибка в природе является крайне неблагоприятным фактором. Способствует этому его устойчивость к воздействию окружающей среды. При неблагоприятных ее условиях грибок способен покрываться специальной оболочкой, уходя в, своего рода, спячку. При стабилизации внешних факторов его активность так же возрастает.

Наиболее благоприятными местами для его произрастания является кожи и слизистые оболочки. Обычным путем, при различных бытовых контактах, в кровь он попадает крайне редко. Но во время глубоких травм или хирургического вмешательства, его проникновение в кровь можно встретить довольно часто. В данном случае, возможно развитие кандидемии — состояния, связанного с присутствием грибков в крови. Еще одним распространенным вариантом передачи заболевания является половой контакт.
Грибок кандида может находиться в организме больного годами, при этом вовсе не проявляя никакой активности. Но при снижении защитных сил организма или нарушения естественной микрофлоры, его активность моментально возрастает.
Факторы развития диссеминированного кандидоза
Это заболевание имеет характерную особенность, которая состоит в том, что развитие инфекции происходит только при ослаблении организма. Здоровый же организм зачастую обладает иммунитетом достаточным для того, чтобы не допустить развития инфекции.
Развитию диссеминированного кандидоза способствует:
- Длительный курс лечения антибиотиками, кортикостероидами и другими препаратами, угнетающими иммунитет;
- Различные тяжелые состояния больного, требующие экстренной терапии;
- Переливания крови;
- Хирургические вмешательства;
- Парентеральное кормление;
- Острые повреждения слизистых оболочек желудочно-кишечного тракта;
- Сахарный диабет;
- Употребление наркотиков;
- Заболевания, связанные с иммунодефицитом.
Грибок кандида, провоцирующий заболевания в природе крайне распространен. Он может находиться на поверхности растений, бытовых предметах и многих других вещах, которые нас регулярно окружают. Кандидоз так же передается половым путем. Младенцы могут заразиться данной инфекцией от матери, во время родов, при контакте с инфицированной слизистой оболочкой. Для них диссеминированный кандидоз представляет большую опасность, поскольку организм грудного ребенка крайне уязвим как к инфекции, так и к ее последствиям.
Травмы кожных покровов способствуют проникновению грибковой инфекции вглубь, с последующим формированием первоначальных очагов заболевания. В последнее время, в связи с распространением практики приема антибиотиков диссеминированный кандидоз возникает значительно чаще.
Симптомы диссеминированного кандидоза
Диссеминированный кандидоз представляет собой клиническую картину, с характерным поражением инфекцией большого количества органов и тканей. Его проявления могут затрагивать кожу, слизистые оболочки, ротовую полость, легкие, желудочно-кишечный тракт. При этом, поражение грибковой инфекцией внутренних органов является наиболее опасным.
Активность кандидоза в полости рта приводит к появлению белого налета. Помимо этого, продукты грибковой жизнедеятельности негативно воздействуют на поверхность слизистой оболочки рта. В результате этого появляются раздражения, которые сопровождаются покраснением, зудом. В отдельных случаях, может иметь место кровотечение.
Помимо собственно грибков, в составе налета ротовой полости присутствует так же остатки пищи, которая там застряет. При диссеминированном кандидозе симптомы могут присутствовать на поверхности слизистой оболочки рта, языке, миндалинах, небе. Симптомы усиливаются при раздражении горячей, соленой, острой пищей.
Причиной возникновения диссеминированного кандидоза легких зачастую служит распространение инфекции воздушно-капельным путем. Проявляется болезнь постоянным ощущением слабости, кашле (зачастую влажный), выделении вместе с мокротой белого налета. Дыхание становится хрипящим, а течение заболевание проходит с повышенной температурой.
Острые формы приводят к существенному нарушению дыхания. Хроническое же течение наоборот проходит менее выражено. Диагностика проводится при помощи рентгеноскопии, а так же исследования эозинофилов. Данные этих анализов, помимо специального обследования, служат первоначальным указанием на наличие инфекции.
Инфекция, в данном случае, поражает слизистую оболочку органов желудочно-кишечного тракта. Наиболее часто болезнь развивается по причине интенсивного применения антибиотиков, а так же язвенных болезней и гастрита.
- Расстройства пищеварения, которые сопровождаются диареей или запорами;
- Ложные позывы к дефекации;
- Появление белого налета в фекалиях;
- Боли в области живота;
- Тошнота и рвота, в которой могут присутствовать белые выделения;
- Жидкий стул;
- Вздутие живота, повышенное газообразование;
- Слабость, вызванная нарушением усвоения питательных элементов.
Частой причиной диссеминированного кандидоза желудочно-кишечного тракта является пониженная кислотность. В результате этого явления у грибков появляются комфортные условия для размножения.
Диссеминированный кандидоз кожи наиболее часто проявляется в местах кожных складок, поскольку именно там наблюдается повышенная влажность, составляющая благоприятные условия для роста и развития инфекции. Поэтому под угрозой находятся в первую очередь паховые зоны, пространство между ягодицами, а так же складки на локтях и коленях.
Главным признаком инфекционного поражения кожи является появление налета в виде частого скопления мелких пузырей или же пленок. В отдельных случаях, могут проявляться нагноения. Инфицирование кожи сопровождается постоянным зудом и раздражением. Участки скопления кандидоза имеют красноватые припухлости, что связано с наличием воспалительного процесса.
Так же появление данного заболевания может быть связано с частым контактом кожи рук с водой. Такое может наблюдаться при стирке или мытье посуды. Поэтому работники химчистки, прачки и посудомойки в силу своей производственной деятельности находятся в группе риска по данному заболеванию. Так же риск заболевания имеют люди, которые получили травму кожного покрова, которая способствовала проникновению вглубь кожи.
Проявление дессеминированного кандидоза в носу носит название “грибковый ринит”. Его проявления напоминают симптомы респираторно-вирусных инфекций. Больной ощущает, что его нос постоянно заложен. Это сопровождается нарушением дыхания, а так же откашливанием, с выделением характерного белого налета.
В случае наличия обширной инфекции, кандидозный ринит сопровождается повышением температуры тела. Зачастую, она носит субфебральный характер, не превышая значения в 37,5 градусов.
Диагностика диссеминированного кандидоза

Диагностика данного заболевания представляет определенную сложность. Это связано с тем, что оно имеет крайне разнообразные проявления. В связи с этим существует необходимость дифференциальной диагностики между диссеминированным кандидозом и сопутствующими болезнями.
Для точной диагностики зачастую бывает необходимость гистологического обследования зараженной ткани. Это подразумевает изъятие ткани органа, который подозревается в инфекционном изучении, с целью дальнейшего лабораторного анализа.
Помимо микробиологического обследования на наличия грибковой флоры, проводится так же определение на наличие специфических маркеров, характерных для данной инфекции. Для этого используется газово-хроматографический метод диагностики. Концентрация грибковых маркеров имеет важное диагностическое значение, поскольку позволяет выявить не только наличие кандидоза, но и интенсивность размножения грибка. Это позволяет объективно судить о результативности проводимых мер лечения.
Лечение диссеминированного кандидоза
В первую очередь, если инфекция появилась на фоне использования специальных медицинских приспособлений для кормления, необходима их поспешная замена. Это связано с тем, что они являются частой причиной диссеминированного кандидоза.
Основным лекарственным средством, применяемым для лечения диссеминированного кандидоза является флуконазол. Он является универсальным средством для лечения микотических (грибковых) инфекций. Его эффективность заключается в блокировании жизненно-важных для грибковых форм жизни процессов, что приводит к их постепенной гибели.
В ряде случаев он назначается как профилактическое средство, для подавления развития кандидоза на фоне угнетенных иммунных реакций. Это оправдано в слчаях применения цитостатиков, трансплантации органов, лучевой терапии.
Диссеминированный кандидоз представляет собой обширное инфекционное поражение, поэтому терапия данного заболевания очень редко проводится одним препаратом. Наиболее распространенная схема — это комбинация флуконазола с амфоцетрином.
Амфоцетрин В представляет собой противогрибковый препарат из полиенового ряда. Его применяют при данном заболевании в форме таблеток или суспензии, в зависимости от конкретной клинической картины. Эффективно нарушает функционирование клеточных мембран, что приводит к гибели грибкового возбудителя.
Противопоказанием к его применению служат заболевания печени и почек, а так же сахарный диабет. Препарат имеет довольно сильное побочное действие, среди которых наиболее часто встречается слабость, тошнота, мигрень, аллергия на компоненты препарата.
Наиболее часто используемой схемой лечения диссеминированного кандидоза является применение флуконазола, в дозировке 400 мг. в сутки. Последующая неделя проходит с применением флуконазола в дозировке 200 мг. в сутки. Лечение осуществляется до стабилизации лабораторных показателей, после чего проводится контрольная терапия, для закрепления эффекта.
Амфоцетрин В при лечении данного заболевания применяется реже, но он является предпочтительным средством для лечения больных с нейтропенией. Общая продолжительность лечения, а так же конкретные дозировки имеют крайне широкую степень вариативности, в зависимости от переносимости препарата, а так же клинического эффекта.
Каждый случай диссеминированного кандидоза связан с нарушением работы иммунитета, поэтому витаминно-минеральная поддержка организма является обязательным пунктом при лечении данного заболевания.
Хотя витаминно-минеральные препараты и не используются в качестве самостоятельного средства для лечения. Тем не менее, их прием в качестве средства сопутствующей терапии, безусловно, повышает эффективность лечения.
Профилактика диссеминированного кандидоза
Профилактические мероприятия при данном заболевании в первую очередь, касаются лиц, которые находятся в группе риска по заражению и развитию грибковой инфекции. Поэтому необходимо обязательное соблюдение мер предосторожности работниками кондитерского цеха, овощных складов, а так же людям занятым в сельскохозяйственной промышленности.
Чтобы кандидоз не принял диссеминированную форму, необходимо своевременно обращаться к врачу, при наличии первых же симптомов заболевания. Ни в коем случае нельзя проводить самостоятельную терапию противогрибковыми препаратами. Это связано с тем, что некоторые разновидности культуру могут иметь устойчивость к действию определенных противогрибковых препаратов.
Профилактика у новорожденных состоит так же в тщательной проверке лиц, которые допущены ухаживать за ребенком. Особенно, если в родильном отделении присутствовали носители заболевания. Иммунитет ребенка крайне слаб, что может вызвать вспышку инфекции.
Профилактические мероприятия сводятся в значительной мере к общим правилам здорового образа жизни. Они состоят, главным образом, в оптимально подобранном режиме труда и отдыха, правильном, здоровом и сбалансированном питании. Если инфекция развилась на фоне сопутствующих заболеваний, то главной целью является их устранение. Без ликвидации причины появления, само лечение кандидоза является неэффективным.
Развитие кандидемии
Данное состояние представляет собой процесс циркуляции грибка в кровяном русле. Явление кандидемии крайне распространено среди пациентов с почечной недостаточностью, а так же во время длительного применения кортикостероидных препаратов.
Кандидемия представляет собой острое осложнение, которое возникает на фоне снижения естественной противоинфекционной защиты организма. Последнее десятилетие отмечено резким учащением случаев грибковой инфекции. Зачастую эта проблема сопровождает лиц, проходящих лечение в условиях медицинского стационара. Возникновение кандидемии, в данном случае, связано с проведением медицинских процедур, требующих хирургического вмешательства. В этом случае, грибки, через поверхность медицинских инструментов напрямую проникают в кровяное русло.
Информация о том, какие факторы увеличивают вероятность кандидемии являются ключевым звеном в проведении профилактических мероприятий. Группу риска составляют больные, которые перенесли операции на желудочно-кишечном тракта, а так же при заболеваниях связанных с нарушением ее целостности. Так же любые хирургические вмешательства и состояния, после травм. Стрессовое воздействие приводит к ослаблению иммунитета, поэтому любое состояние организма, связанное с истощением повышает многократно риск инфицирования.
Другая сторона, связанная с лечением, повышающая вероятность появления кандидемии состоит в фармакологическом воздействии некоторых препаратов. В первую очередь, это цитостатики, антибиотики и кортикостероиды. Эти препараты угнетают работу иммунной системы, поэтому и сопротивляемость организма инфекциям естественным образом снижается.
Симптоматика данного типа микозов не является специфичной. Наиболее частым его проявлением является лихорадка, которая не поддается терапии антибиотиками с широким спектром действия. Так же наблюдаются: болевые ощущения в районе поясницы, ухудшения работы почек, снижение остроты зрения. Попадание кандид в кровяное русло может затрагивать самые различные органы и их системы, поэтому выделить конкретные проявления крайне затруднительно.
Показанием к диагностике служит сочетание двух факторов: во-первых, пациент находится в группе риска; а во-вторых, у пациента обнаруживаются признаки инфицирования. В качестве профилактики необходимо у больного, находящегося в группе риска проводить диагностику крови не менее чем раз в 2е суток.
Помимо этого, диагностическое значение так же имеет забор диагностического материала легочной жидкости, мочи, кала и др. биологических жидкостей.
В первую очередь, у больных с катетерами и дренажными системами необходима полная их замена. Собственно, сама терапия заключается в применении специальных антимикотических препаратах общего действия. При лечении данного типа инфекции препаратами выбора являются амфоцетрин В, а так же флуконазол. Перед назначением лечения, в обязательном порядке проводится исследование грибковой культуры на чувствительность к компонентам препаратов.
Назначение конкретного препарата во многом зависит от чувствительности определенного штамма к компонентам вещества. Профилактическое назначение лекарственных препаратов целесообразно только при высокой степени риска, в остальных же случаях, их использование неоправданно по причине вероятных побочных эффектов.
Инвазивный кандидоз – сложная форма грибкового поражения организма. Патология тяжело переносится в любом возрасте, сопровождается выраженной симптоматикой, и требует продолжительного грамотного лечения.

Что такое инвазивный кандидоз
Для инвазивного кандидоза характерно проникновение грибковой инфекции в кровь, и распространение во всем организме. Патологический процесс может развиваться в разных органах тела человека:
Попадая в различные ткани, патогены из рода Candida образуют нити, проникающие глубоко в их структуру, и вызывающие воспалительные реакции.
Чаще всего инвазивный кандидоз развивается у таких категорий как:
- недоношенные дети, имеющие низкую массу тела;
- пациенты, перенесшие хирургические вмешательства;
- лица, страдающие сахарным диабетом;
- больные, длительное время применяющие антибиотики и антимикробные лекарственные средства без контроля врача.
Инвазивный кандидоз – опасное состояние, способное приводить к смерти. Летальный исход становится возможным у каждого третьего пациента с выявленной патологией.
Формы болезни
Болезнь может протекать в форме:
- Кандидемии.
- Кандидозного перитонита.
- Инвазивного или диссеминированного кандидоза.
Кандидемия, или циркуляция грибка в плазме крови, выявляется у 35-50% пациентов. Данная разновидность заболевания протекает бессимптомно, и часто сопровождается хронической почечной недостаточностью.
Кандидозный перитонит поражает брюшину. Эту форму молочницы выявляют в 10-15% всех случаев инвазивного кандидоза. У большинства больных отмечается повышение температуры тела на фоне антибиотикотерапии, системные воспалительные реакции, отделение гноя из брюшной полости.
Развивается патология преимущественно после пересадки костного мозга.
Причины заболевания: как передается
Возбудитель кандидоза способен обитать в ванных комнатах и уборных, в общественном транспорте, на личных вещах больного человека. Нередко инфекция передается младенцу от матери, при незащищенных половых контактах.
Грибок в незначительных количествах обитает в организме большинства людей. При полноценной иммунной системе его активизации не происходит. Ослабление защитных свойств организма приводит к усиленному размножению патогенов, становящемуся причиной развития болезни.
Распространение грибковой инфекции усиливается при наличии следующих факторов:
- длительного приема антибиотиков или кортикостероидов;
- использования венозных и мочевых катетеров, не являющихся полностью стерильными;
- пребывания на паренетральном (внутривенном) питании.
Подобное наблюдается у пациентов, переживших операции в области ЖКТ, грудной клетки, пересадку органов пищеварения или легких. В группе риска значатся младенцы, родившиеся в срок до 29 недель, и имеющие маленькую массу тела (до 1,5 кг).
Диагностика
Целью диагностики становится выявление грибковой инфекции, определение степени ее распространения в определенных органах и системах организма пациента. Совершенных тестов, позволяющих уточнять важные детали протекания заболевания, не существует, поэтому для максимальной точности результатов используют одновременно нескольких методов.

- Неоднократные сдачи крови для проведения посевов на специальные бактериологические среды (до 3-4 раз на протяжении нескольких дней подряд).
- Лабораторные исследования биосред организма (мочи, кала, мокроты, экссудата, выделяющегося из ран на теле), позволяющие определять разновидность возбудителя кандидоза, а также уровень внутренней колонизации.
- Рентген органов грудной полости.
- УЗИ участков тела, затронутых патологическим процессом.
- Биопсия очагов распространения патогенов.
- МРТ, КТ (магниторезонансная томография, компьютерная томография) всего организма.
- Офтальмоскопия (изучение состояния глазного дна).
В связи с тем, что инвазивному кандидозу свойственно повреждать большое количество органов и систем, диагностика заболевания отличается большой обширностью и информативностью.
Симптомы и признаки

Общими симптомами для различных форм инвазивного кандидоза становятся:
- Повышение t тела (до 39 °C), нередко сохраняющееся на фоне назначения препаратов с широким спектром действия.
- Головные, мышечные боли, присутствующие в состоянии подвижности и покоя.
- Рвота.
- Озноб.
- Потеря аппетита.
- Вздутие живота.
- Нестабильный стул (чередования диареи с запорами).
- Появление крови и белых хлопьев в каловых массах.
- Невосприимчивость к антибиотикотерапии.
Больной может ощущать болезненность в тех участках тела, где патология проявляется больше всего (в поясничном отделе, при мочеиспускании). Проникновение грибка в сердечную мышцу способствует возникновению одышки и тахикардии. Присутствие инфекции в легких провоцирует выделение обильной гнойной мокроты, боль в грудной клетке. Поражение ЦНС вызывает судороги, светобоязнь, частые позывы к рвоте. Если инфекция распространяется на эпидермис, в подкожной клетчатке образуются абсцессы в виде нагноений (фото справа).
В большинстве случаев инвазивный кандидоз проявляется симптоматикой, схожей с признаками других инфекционных процессов. В связи с этим для постановки диагноза проводится подробное обследование пациента.
Кандидемия и острый диссеминированный кандидоз
- С. parapsilosis;
- С. glabrata;
- С. tropicalis;
- С. guillermondii;
- С. krusei;
- С. rugosa.
В случае развития кандидемии или диссеминированного кандидоза вероятность летального исхода увеличивается в несколько раз даже в период прохождения лечения в медицинском учреждении. Продолжительность терапии продлевается до нескольких месяцев, возрастает потребность в дорогостоящих препаратах.
Комплексный подход к лечению
При отсутствии своевременного лечения у пациента развивается инфекционно-токсический шок, результатами которого становятся резкое падение артериального давления, появление специфической сыпи на кожном покрове, потеря сознания.
После определения разновидности возбудителя патологического процесса, специалист назначает определенный вид лекарственного препарата. Первостепенное значение имеет применение противогрибковых средств согласно следующей схеме.
| Флуконазол | Внутрь, по 6 мг на 1 кг телесной массы. |
| Вориконазол | Внутривенно дважды в сутки по 6 мг на каждый кг веса пациента. |
| Амфотерицин | Внутрь, в течение дня 1 мг/1 кг. |
| Каспофунгин | Первые несколько дней 70 мг в сутки, затем по 50 мг каждые 24 часа. |
Для лечения детей раннего возраста применяют препарат интраконазол. Помимо антимикотических средств пациентам назначают поливитаминные комплексы и иммуностимуляторы, позволяющие активизировать защитную функцию организма.
После успешно проведенной терапии и контрольных лабораторных исследований потребуется продолжить прием противогрибковых средств на протяжении еще 2-3 недель. По завершении всех лечебных мероприятий пациент должен некоторое время наблюдаться у лечащего врача, и сдавать необходимые анализы.
Меры профилактики

В качестве общих профилактических мероприятий инвазивного кандидоза могут быть предложены:
- проведение антибиотикотерапии только после согласования со специалистом;
- регулярное поддержание личной гигиены;
- круглогодичное укрепление иммунитета.
Существует общепринятая схема предупреждения болезни среди пациентов, пребывающих в группе повышенного риска. Лицам, перенесшим пересадку печени или поджелудочной железы, имеющим постоянную или рефрактерную желудочно-кишечную утечку, рекомендован прием противогрибковых препаратов. Чаще всего с целью предупреждения опасного заболевания этой категории назначается флуконазол (ежедневно по 400 мг внутрь).
Медицинским работникам, часто контактирующим с инфекционными больными, также необходимо соблюдать меры профилактики.
Обязательной становится постоянная обработка рук антисептическими средствами или мытье с антибактериальным мылом, ношение одноразовых медицинских перчаток и стерильных масок.
Осложнения и последствия инвазивного кандидоза
К числу самых опасных осложнений инвазивной молочницы принадлежат потеря зрения, образование язв в кишечнике. В последнем случае в кишечных стенках образуются дыры, становящиеся причиной внутренних кровотечений и заражения крови (сепсиса).
Тяжелое протекание заболевания нередко приводит к развитию абсцессов или флебита (воспаления венозных стенок). В подобных случаях больному рекомендовано лечение хирургическими методами.
При отсутствии эффективной терапии значительно возрастает риск летального исхода. Смерть пациента может наступить в течение 2-4 недель.
Кандидемия — одна из форм тяжёлого грибкового инфицирования организма человека (в основном в послеоперационный период).
Довольно часто риску подхватить хворь подвержены преждевременно появившиеся на свет дети с маленьким весом. У них вообще большой риск заболеть не только грибковыми инфекциями, но и бактериальными (из-за несовершенства работ многих систем несформировавшегося окончательно организма).
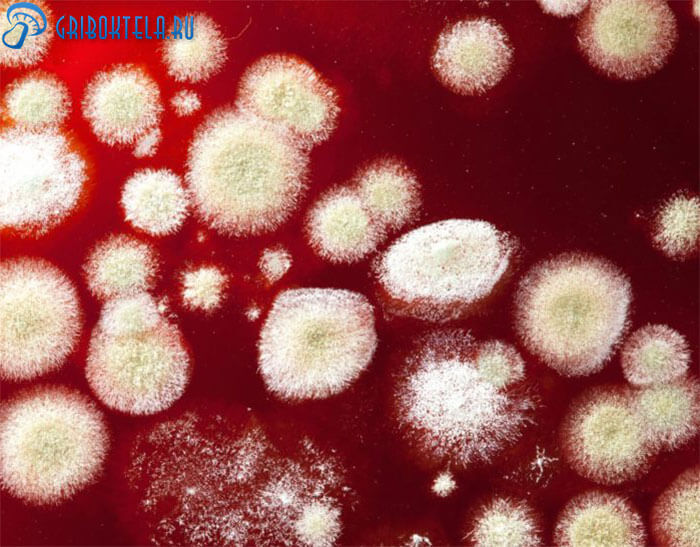
Данное заболевание специфично, поэтому к людям, живущим в обычных условиях, практически не имеет никакого отношения. Однако, это заболевание сложное, трудно диагностируемое и требующее длительного лечения.
Причины кандидемии
Грибки Кандида — единственный возбудитель этого заболевания. В природе он находится повсюду: в почве, воздухе, воде, на поверхности различных предметов. Как и все представители рода грибов любит тепло, влажность и хорошее питание. При благоприятных условиях они стремительно размножаются, образуя обширные колонии и завоёвывая новые пространства.
Грибки не превращаются во врагов просто так. Перерождению обычной микрофлоры в патогенную способствуют некоторые факторы внешней и внутренней среды:
- недоразвитие или сбои в работе иммунной системы;
- генетические особенности;
- онкология;
- гормональные нарушения;
- длительный прием противомикробных и гормональных препаратов;
- острые, инфекционные и хронические болезни;
- стрессы, нервное истощение;
- болезни желёз внутренней секреции и желудочно-кишечного тракта;
- нерациональное питание;
- вредные привычки (курение, алкоголь);
- частые переливания крови и растворов для внутривенного введения с нарушением правил асептики и антисептики;
- некачественная обработка мединструментария и уход за медицинским оборудованием;
- ожоги, охватывающие примерно 1/4 часть кожных покровов;
- пожилой возраст.
Инвазивный кандидоз регистрируется именно там, где способствующие факторы наиболее выражены:
- у лиц, находящихся на реабилитации после первичного либо повторного оперативного вмешательства. Пятьдесят процентов таких больных составляют прооперированные по поводу нарушений со стороны пищеварительной, около 20% — лёгочной системы.
- пациенты, лечащиеся от злокачественных новообразований различных внутренних органов и крови;
- перенесшие пересадку органов;
- семимесячные недоношенные младенцы с массой тела до полутора килограмм.
Существует два известных пути передачи, связанные с нарушениями санитарно — эпидемического режима:
- Кровотоком. При невнимательном отношении со стороны медиков к сроку использования катетеров, а также недостаточной предварительной обработке мест инъекций и рук персонала.
- Через кишечник. Можно сказать, что грибки попадают в организм с обсемененной пищей либо через грязные руки самого больного или персонала медучреждения.
Формы болезни
Различают несколько форм заболевания. Их названия в народе нередко служат определением самой болезни. Разберем по порядку каждую из них и постараемся показать наиболее опасный ход событий.
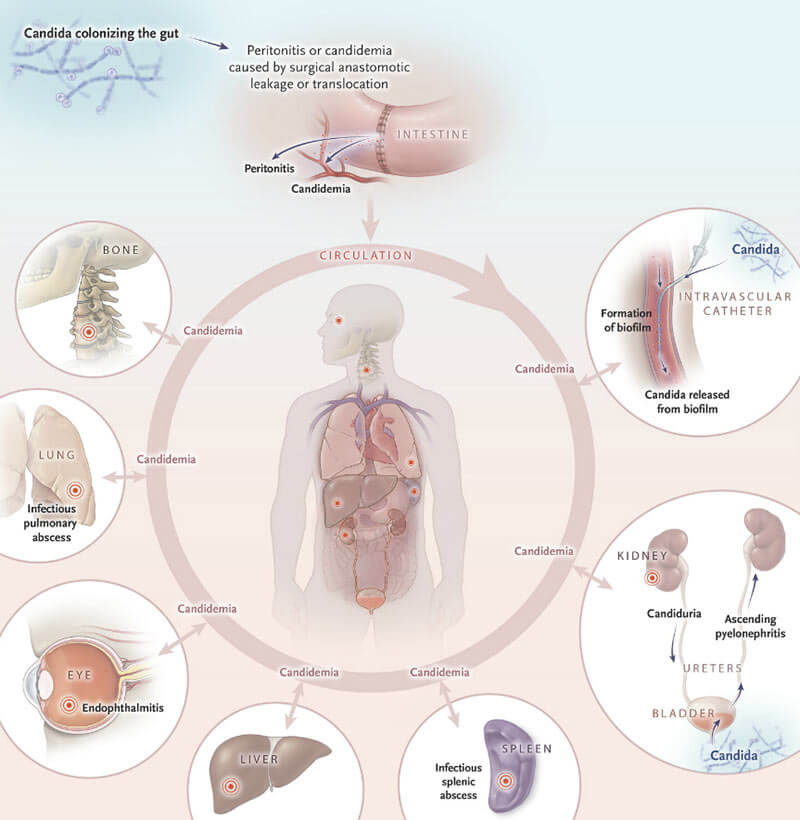
- Кандидемия. Самая безобидная из существующих форм. Её можно перепутать с неинвазивным кишечным кандидозом (дисбактериозом), который отличается расстройством стула и болями в области живота, но не такой силы. В этой стадии грибковое начало уже циркулирует по организму вместе с кровотоком, но кроме как нарушениями со стороны выделительной системы (почек) это никак не проявляется.
- Инвазивный кандидоз. Чаще других им заражаются органы брюшной полости: кишечник и печень после проведённых операций, под действием мощных антибиотиков. Candida при этом закрепляется и обволакивает сыпью, характерной для молочницы, не более двух органов.
- Висцелярный (диссеминированный или системный) кандидоз. Комбинированная форма, которая в последнее время широко распространилась по миру, поражая не только отдельные органы, но и заселяя кровь грибком. Самая опасная из всех форм. Токсичные продукты жизнедеятельности кандид могут привести к тяжелым последствиям — сепсису и летальному исходу. Куда внедриться инфекция, заранее предугадать не возможно, поэтому в заражение вовлекаются практически все системы.
Такая форма имеет острое и хроническое течение. В остром периоде заболевание может охватывать уже более трёх органов, продолжая сохраняться в крови и отравлять её. Развитие хронической формы свойственно для онкобольных с пересаженным костным мозгом.
При системной форме происходит поражение центральной нервной системы, мозга, приводящая к судорогам и образованию гнойных очагов.
Диагностика
Диагностирование осуществляется, можно сказать, на месте, не выходя за пределы больницы. Наблюдение за пациентами реанимационных палат постоянное, поэтому вряд ли удастся пропустить начинающийся процесс. Послеоперационники не всегда могут рассказать об изменениях в самочувствии, поэтому ответственность медиков в этом вопросе очень важна.
Установить точный диагноз — инвазивный кандидоз — только по внешним признакам на практике очень трудно даже светилу в медицине. Уж больно схожи многие симптомы с другими не менее тяжёлыми инфекциями. Ведь интоксикация присутствует как в одном, так и в другом случае.
Главным критерием служат результаты анализов. Зная специфику локализации возможного распространения, лаборант исследует:
- трижды в течение суток венозную кровь с целью определения наличия и количества грибка;
- посев крови на питательную среду (готовится 5 суток);
- анализ мочи, мокроты и кала.
Кроме того проводятся инструментальное обследование:
- рентгенография;
- ультразвуковое исследование;
- эндоскопия;
- изучение глазного дна;
- магнитно-резонансная томография (МРТ в трёхмерной картинке);
- компьютерная томография (КТ дает объёмное изображение).
Симптомы инвазивного кандидоза
В формировании болезни важную роль играет конкретное место сосредоточения грибковой инфекции и масштаб интоксикации. Проявления кандидоза начинаются с нарушений в работе тех органов, которые наиболее подвержены заражению. Симптомы прогрессируют, приводя больного к тяжелейшему состоянию.
У больного отмечается значительное ухудшение общего состояния, недомогание, слабость, сильный озноб. Кроме того имеют место:
- жар и головная боль (повышение температуры тела до 39°С и выше);
- расстройство кишечника (жидкий стул чередуется с запором, метеоризм, бурление); в каловых массах видны прожилки крови, белые творожистые с кислым запахом выделения;
- потеря аппетита, отказ от пищи вовсе;
- иногда папулёзные высыпания на коже;
- ухудшается зрение (двоится в глазах, размытые очертания предметов);
Конкретное базирование гриба добавляет характерную симптоматику со стороны сердца, желудка, почек, легких:
- тахикардию (учащенный ритм сердцебиения) и боль в грудной клетке;
- частую рвоту, спастические боли в области живота;
- напряженность и болезненность в мышцах;
- почечную колику, мочеиспускание становится болезненным;
- кашель с отхождением мокроты с гноем.
Клиническая картина нарастает в течение 5-6 суток и может привести к осложнениям вплоть до сердечной недостаточности, абсцессу в мозге, отёку лёгких, отказу почек, которые впоследствии заканчиваются гибелью. Статистика неумолима. Половина смертей приходится на первые две недели. В целом заболевание длится около месяца.
В связи с таким положением необходимы экстренные меры результативного лечения.
Лечение
Терапия осуществляется только в стационаре под неусыпным наблюдением медперсонала. Тяжесть положения предполагает постельный режим в условиях палаты интенсивной терапии. В некоторых случаях требуется хирургическая помощь (операция).
Назначения доктора основываются на результатах исследований и анализов. В первый день, пока они не ясны, назначаются антибиотики широкого спектра действия, а затем противогрибковые лекарства, которые уничтожают грибок изнутри:
- Леворин. Выпускается в таблетках капсулах и порошке для суспензий. Принимают по 1 таблетке четыре раза в день, сроком – 10 дней (при осложнениях – 12). Для детей доза рассчитывается в соответствии с весом. Оказывает побочное действие.
- Натамицин. Можно найти в таблетированной форме и вагинальных свечах. В данном случае употребляют таблетки по 1х4 р. в сутки, курсом 10-20 дней.
- Нистатин. Таблетки в оболочке, применяемые по 2-4 в сутки, для деток – 0,5-1 таб. В течение четырнадцати суток. Много побочных действий. В параллельном употреблении с клотримазолом, понижая его эффективность.
- Вариконазол-агри. Высокоэффективное пролонгированное противогрибковое средство. Активно в отношении многих штаммов. Вводиться в вену или через рот. Врач назначает лечение под наблюдением по схеме, учитывая возраст и вес.
- Каспофунгин-натив. Современное лекарство. Белый порошок дозируется по 50-70 мг для внутривенного вливания капельно за 1 час, 1 раз в сутки.
- Флуцитозин. Применяется только для внутривенных капельных инфузий в сочетании с 0,9% физраствором или 5% глюкозой не менее 7 дней. Разовая доза колеблется в пределах 38-50 мг на кг массы тела. Осторожно! Множество побочных эффектов!
Последние препараты важны в терапевтических мероприятиях, касающихся острого диссеминированного кандидоза, ведь счёт идёт буквально на часы.
В ходе лечения с профилактической целью применяют флуконазол, который одинаково хорош в любом возрасте, даже у грудничков. Фармпредприятия выпускают его как в таблеточках и свечках, так и в ампулах для в/венных инъекций.
Лечение проводится с обязательным лабораторным контролем, дабы ещё больше не навредить здоровью и ускорить выздоровление.
Профилактика
Поскольку инвазивный кандидоз касается преимущественно стационарных больных, то огромное значение имеет как общее состояние пациентов, так и профилактика внутрибольничной инфекции:
- в палатах трижды в день проводятся текущие уборки и проветривания, раз в неделю подключаются баклампы для дезинфекции воздуха;
- медсестры процедурных кабинетов и реанимационных блоков ежедневно проводят осмотр и уход за всевозможными катетерами и повязками, следят за чистотой и соблюдением правил личной гигиены сотрудников, обслуживающих больных;
- при проведении любых манипуляций соблюдается стерильность;
- в запасах медикаментов учитывается возможность замены некоторых парентеральных средств на жидкие (флаконы, ампулы).
Заболевшие в обязательном порядке весь период лечения принимают противогрибковые профилактические препараты.
Читайте также:


