Кандидоз легких на кт что это может быть
Кандидоз легких — одно из самых частых заболеваний дыхательной системы. Болезнь может развиться практически в любом возрасте, но наиболее опасным она считается для детей первых 3 лет жизни и тех, кто уже болеет серьезными хроническими или острыми заболеваниями легких, страдает иммунными нарушениями. При своевременном обращении к специалистам кандидоз удается относительно быстро вылечить без каких-либо последствий для дальнейшей жизнедеятельности человека. Вместе с тем в запущенных ситуациях болезнь может привести к легочной недостаточности и даже смерти.
Что представляет собой кандидоз легкого?
Легочный кандидоз относится к заболеваниям дыхательной системы и связан с поражением грибками рода Candida. Это условно-патогенные бактерии, проживающие на кожных участках и слизистых оболочках каждого человека. Фактически у 30-80% населения страны наблюдается кандидозоносительство, однако развивается заболевание далеко не у каждого.
Кандидоз легких имеет место тогда, когда организм человека ослаблен и не способен обеспечить нормальный иммунный ответ. Заболевание сопровождается возникновением некротических очагов поражений по типу пневмонии. Фибринозные экссудаты имеют место и в альвеолах, которые находятся ближе к воспалительному очагу. Если не начать лечение своевременно, в легочных тканях образуются полости, наполненные гнойным содержимым.

В зависимости от особенностей течения заболевания, типа распространения и степени поражения выделяют следующие виды кандидоза:
- микома;
- очаговая микотическая пневмония;
- рассеянный кандидоз легкого;
- кавернозный кандидоз;
- посткандидозный пневмофиброз;
- аллергические поражения;
- экссудативный кандидозный плеврит;
- лобарная микотическая пневмония;
- хроническая кандидозная пневмония.
Не застрахован от такой болезни никто. Бывают случаи даже легочного кандидоза у новорожденных. Достаточно часто кандидоз верхних дыхательных путей сопровождается такими опасными для человеческого организма заболеваниями, как туберкулез, рак, абсцессы, пневмонии.
У людей с нарушенной иммунной функцией (например, в случае заболевания СПИДом, аутоиммунными заболеваниями) легочная молочница диагностируется особенно часто.
Почему возникает?
Хотя грибок кандида находится фактически у каждого здорового человека, экзогенное поражение им органов — большая редкость. В большинстве случаев доминирует эндогенный источник заболевания. Если говорить о первичном варианте поражения, то в легочную ткань грибки попадают путем аспирации секрета трахей, ротовой полости, желудочного содержимого и бронхов.
При вторичном варианте заражения происходит лимфогематогенное грибковое распространение с очагом заболевания в других местах, например половых органов или ЖКТ. Хорошим фоном для колонизации грибков является ослабление иммунной системы некоторыми заболеваниями, в частности вследствие:
- эндокринных нарушений (гипопаратиреоз, сахарный диабет, функциональная недостаточность надпочечников и т.д.);
- онкологических заболеваний;
- инфекционных легочных заболеваний (при туберкулезах, пневмониях);
- тяжелых соматических заболеваниях;
- нейтропении, ВИЧ-инфекции и т.д.;
- заболеваний крови.
Способствуют развитию болезни и делают невозможным ее быстрое лечение следующие факторы:
- длительное или бесконтрольное использование некоторых медикаментов, в частности: антибиотиков, цитостатиков, иммунодепрессантов, кортикостероидов, гормональных препаратов, оральных контрацептивов;
- никотиновая интоксикация;
- алкогольная интоксикация;
- работа с опасными веществами (ртуть, топливо, краски, лаки и т.д.);
- главные методы лечения онкологических заболеваний — химиотерапия или лучевая терапия;
- длительные хронические заболевания (в том числе, и бронхиальная астма, бронхит).
Грибки кандида быстро распространяются там, где темно, влажно, тепло и сладко. Именно поэтому при увеличенной норме глюкозы заболевание развивается в разы быстрее.
Каким образом проявляется?
Кандидоз дыхательных путей может протекать в острой форме (в частности, в виде сложного септического поражения или тяжелого деструктивного процесса), однако в большинстве случаев болезнь протекает очень вяло и время от времени дает более заметные проявления.
Кандидозная пневмония очень похожа на воспаление легких вирусного или бактериального происхождения. В таком случае больной, как правило, жалуется на:
- сильный и сухой кашель;
- одышку;
- боль в груди;
- повышенную температуру;
- кровохарканье.
В более сложных случаях наблюдаются:
- потеря аппетита;
- ночное очень сильное потоотделение;
- общая слабость;
- потеря сознания.
Милиарная форма характеризуется особенно мучительным кашлем, однако отделение мокроты и крови очень незначительно. На выдохе при таком варианте болезни часто наблюдаются бронхоспастические приступы. Грибковая пневмония часто сопровождается появлением плеврита, весьма значительным количеством бесцветного (иногда красного из-за примеси крови) выпота.
Если кандидоз легких развивается на фоне слишком длительного использования антибактериальных средств, тогда основные симптомы (сухой кашель, субфебрильная температура, слабость) возникают периодически. Больному становится легче, и он забывает о проблемах со здоровьем, однако через некоторое время (от нескольких дней до недели) проявления снова начинают беспокоить.
Кандидозная микома фактически никогда о себе не дает знать. Такая стертость симптомов маскирует бронхолегочной кандидоз под другие хронические заболевания (например, бронхит, бронхиальную астму, аллергию). Особенно тяжело протекает болезнь у детей первых лет жизни. Как правило, она сопровождается острым и тяжелым септическим процессом, а потому отличается высоким уровнем смертности (от 30 до 70%).
Во многих случаях при легочном кандидозе наблюдаются признаки диссеминированного грибкового поражения. Грибковые очаги могут проявиться на коже, глазах, слизистых оболочках, почках, в брюшной полости, подкожной клетчатке.
Особенности диагностики
Обратившись к пульмонологам, больной должен рассказать обо всех особенностях заболевания и начале появления первых симптомов. На ранних этапах рентгенологический метод считается малоинформативным, однако в тех случаях, когда болезнь стала более распространенной, с помощью флюорографии удается заметить:
- более выраженный легочный рисунок;
- локализацию мелких инфильтратов (как правило, в нижних долях органов);
- абсцессы;
- изменения в лимфатической системе корня и средостения;
- реактивные изменения в легочной ткани;
- плевральный выпот.

Бронхоскопия дает возможность осмотреть органы изнутри. Во время такого обследования врач может заметить как нити самого грибка, так и лейкоцитарный экссудат. Общий анализ крови, который обязательно назначается при легочных заболеваниях, укажет на увеличение СОЭ, лейкоцитов и эозинофилов.
Для микроскопии берутся на анализ посевы секрета бронхов, сама мокрота. Конечно, в них будет обнаружено обильное количество грибков. В более сложных случаях молочница проявляется и в моче (особенно если параллельно поражаются слизистые или почки), и в крови. Лабораторному исследованию поддаются и промывные бронхиальные воды.
Обязательно больной проходит серологические исследования (в частности: РСК, РП, РНГА, РНИФ). Они подтвердят наличие иммунной реакции к грибкам кандида. Вместе с тем такие методы не дадут точной информации о месте локализации грибковой инфекции, а только подтвердят факт ее присутствия.
Можно ли вылечить?
Медикаментозное лечение кандидоза легких направлено на:
- борьбу с грибковым поражением;
- борьбу с интоксикацией;
- предупреждение развития вторичных заболеваний;
- укрепление иммунной системы больного.
В связи с этим больному приходится использовать целый комплекс препаратов:
- Противогрибковая терапия. Чаще всего врачи рекомендуют использование Флуцитозина. Уместный он в случае самых разнообразных форм и стадий поражения кандидоза. Как правило, средство хорошо переносится, разрешается для длительного использования, может применяться для младенцев и лиц с ВИЧ-инфекцией. Прекрасно зарекомендовали себя и такие противогрибковые антибиотики, как Амфотерцин В, Вориконазол, Флуконазол. Их можно использовать для выполнения ингаляций, а в более сложных ситуациях такие препараты вводятся внутривенно.
- Отхаркивающие средства. Помогают быстрее вывести мокроту, наполненную грибками. Препаратами этой группы можно назвать: Лазолван, Амбробене, Ацетилцистеин, Амброксол.
- Жаропонижающие средства. Чаще всего используются Парацетамол, Нурофен и их аналоги.
- Антигистаминные препараты. К ним можно отнести: Эдем, Супрастин, Тавегил, Фенкарол и другие.
- Средства для вывода токсинов. Такими могут быть любые доступные сорбенты, в том числе Активированный уголь. Можно использовать Смекту. Иногда используются капельницы.
- Иммуностимуляторы.
- Витаминные комплексы, особенно те, которые вмещают: B6, B12, K2, PP, C.
Не обходится терапия кандидоза легких без использования ингаляций. Для дыхания Нистатином, Натамицином, Миконазолом, солью Леворина можно применять как обычные паровые ингаляции, так и специальное устройство для выполнения такой процедуры — небулайзер.
Чтобы ускорить процесс лечения, часто применяют специальные согревающие мази для наружного использования, физиотерапевтические процедуры, массажи. Больной должен вести здоровый образ жизни, отказаться от табака, соблюдать диету. Физическая нагрузка должна быть умеренной. От спортивных занятий и закаливания на период лечения от легочного кандидоза лучше отказаться.
Борьба с помощью народных методов
Свои методы борьбы с заболеванием предлагает и народная медицина. Так, давней традицией в народе было лечение молочницы (независимо от места локализации грибковых очагов) с помощью чеснока. Его нужно употреблять по несколько зубчиков в день.
Пагубное влияние на грибковые микроорганизмы оказывают и фитонциды, содержащиеся в луке. В сочетании с водой, частичками чеснока сок этого продукта можно принимать по несколько раз в день. Противопоказано средство для лиц, страдающих гастритом, язвенными заболеваниям пищеварительной системы. Кроме того, народные знахари предлагают ввести в ежедневный рацион следующие продукты:
- морковный сок;
- корень солодки;
- черный чай.

При первых проявлениях кандидоза легких рекомендуется полоскание горла отваром ромашки. Это растение отличается своим антисептическим и противовоспалительным действием, а потому сможет остановить распространение грибка. Можно такой чай принимать и внутрь.
В качестве альтернативы обычному чаю уместно использовать и лечебный вариант. Для его приготовления понадобятся такие ингредиенты, как: ромашка, зверобой, крапива, кора дуба и календула. Для полоскания же горла может применяться отвар шалфея, настой тополя черного, тысячелистника, эвкалипта, листья березы повислой, розмарина.
Гортань можно смазывать маслом зверобоя и облепихи или льняным маслом. Уместным станет использование любых средств, способных наполнить организм витаминами и укрепить иммунитет. К таким, в частности, относятся все продукты пчеловодства. Полезным будет ежедневное употребление смеси из лимона, меда и имбиря. Однако его нельзя использовать лицам, склонным к аллергии.
Вспомогательным терапевтическим средством может стать отвар из ягод можжевельника. Принимать его нужно натощак либо за несколько часов до приема пищи.
Как уберечься?
Защититься от кандидоза легких абсолютно реально. Для этого достаточно соблюдать основные меры профилактики этого заболевания:
- Своевременное лечение хронических и острых заболеваний. Нельзя пренебрегать даже самыми простыми простудами. Будучи не до конца пролеченными, они служат прекрасной средой для заполнения легочных тканей и колонизации в них грибков кандида.
- Защита органов дыхания. Особенно это касается людей, которые работают с химически опасными веществами, пылью, а также медицинского персонала, работающего в терапевтических, инфекционных отделениях. Респираторы, медицинские маски и перчатки — обязательные атрибуты в таких случаях.
- Поддержка в хорошем состоянии иммунной системы. Особое внимание этому вопросу должны уделять лица с ВИЧ-статусом и онкобольные.
- Неотложное лечение кандидоза ротовой полости.
- Нормализация системы питания, в частности уменьшение употребления углеводных продуктов, слишком горячей пищи.
- Отказ от вредных привычек.
- Ежегодный осмотр у пульмунолога или ежегодное выполнение флюорографии.
- Тщательная чистка ротовой полости после приемов пищи.
- Отказ от длительной антибиотикотерапии.
- Профилактические полугодичные осмотры у стоматолога.
- Полоскание ротовой полости и горла содовым раствором после каждого использования ГКС.
- Профилактическое использование иммуномодулирующих средств, особенно после вирусных заболеваний.
- Своевременный вывод мокроты из дыхательных путей с помощью муколитических или других, выписанных врачами, препаратов, ингаляциями.
- Профилактическое использование противогрибковых средств при пересадках органов, абдоминальных вмешательствах.
- Использование пробиотиков после каждого случая антибактериальной терапии.
Поскольку кандидоз легких может привести к несовместимым с жизнью человека последствиям, медлить с лечением ни в коем случае нельзя. Каждый человек должен делать ежегодную флюорографию и безотлагательно обратиться к врачу при первых симптомах заболевания (кашель, повышенная температура, боль в грудине т. д.).
Рентген легких Грибковое поражение легких в большинстве случаев возникают из-за действия оппортунистической инфекции – в качестве возбудителя выступают условно-патогенные микроорганизмы, которые в норме находятся в организме здорового человека. Как правило, развитие грибковой инфекции происходит при иммунодефицитных состояниях, например, после перенесенных тяжелых заболеваний, а также у лиц, страдающих онкогематологической патологией (лейкоз, лимфома), СПИДом. К факторам, предрасполагающих к развитию грибковых инфекций в легких, относятся: длительный прием антибактериальных препаратов, глюкокортикостероидов, иммунодепрессантов, а также сахарный диабет и туберкулез.
Установить точный диагноз можно путем проведения комплексной оценки клинико-лабораторных показателей, в том числе морфологических, микробиологических, иммунологических, рентгенологических (с применение рентгеновской компьютерной томографии – РКТ).
Кандидоз (Монилиаз)
Грибок Candida – условно патогенный микроорганизм, который входит в состав микрофлоры ротовой полости и обнаруживается у здоровых людей. При определенных условиях Candida (как правило, Candida albicans, который обнаруживается примерно у 80% здоровых людей) вызывает патологии, в том числе кожи и слизистых оболочек. Основными факторами риска развития кандидоза легких являются иммунодефицитные состояния, инфицированный панкреонекроз, хирургические вмешательства на органах желудочно-кишечного тракта, длительное пребывание в отделении интенсивной терапии хирургического профиля, наличие центрального венозного катетера, повторные переливания крови (гемотрансфузии), гемодиализ.
Клиническая картина кандидоза легких похожа на бактериальную пневмонию. У больных с гемобластозами специалисты выделяют следующие формы кандидоза легких:
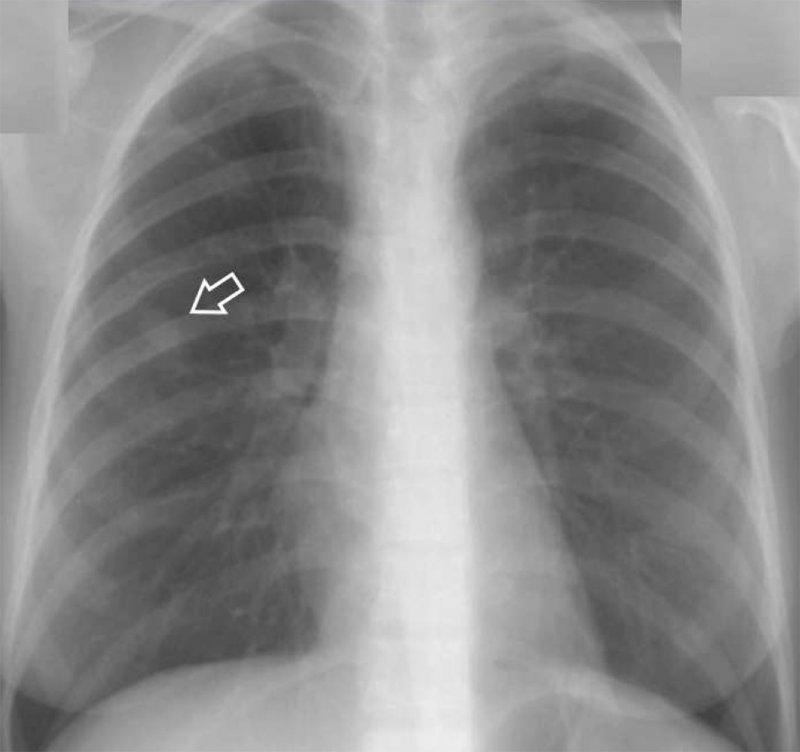
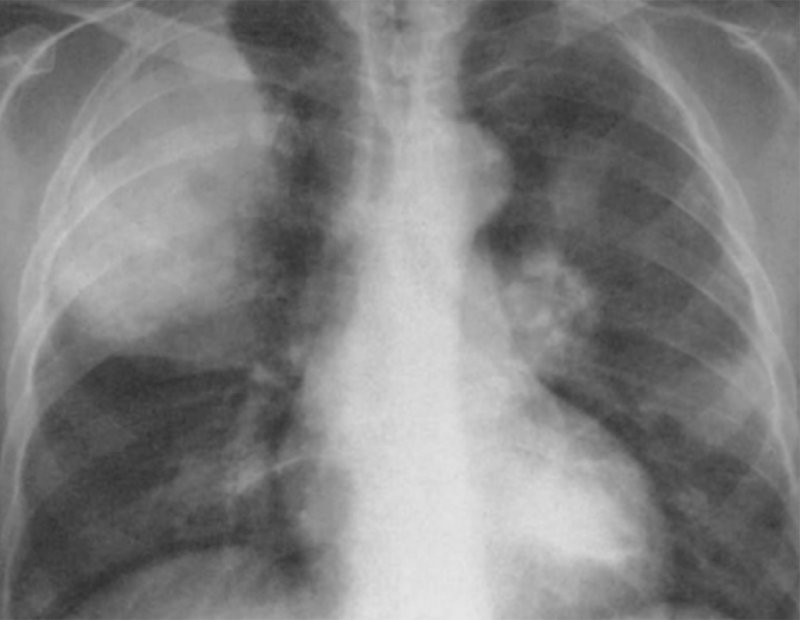
Кандидоз легких
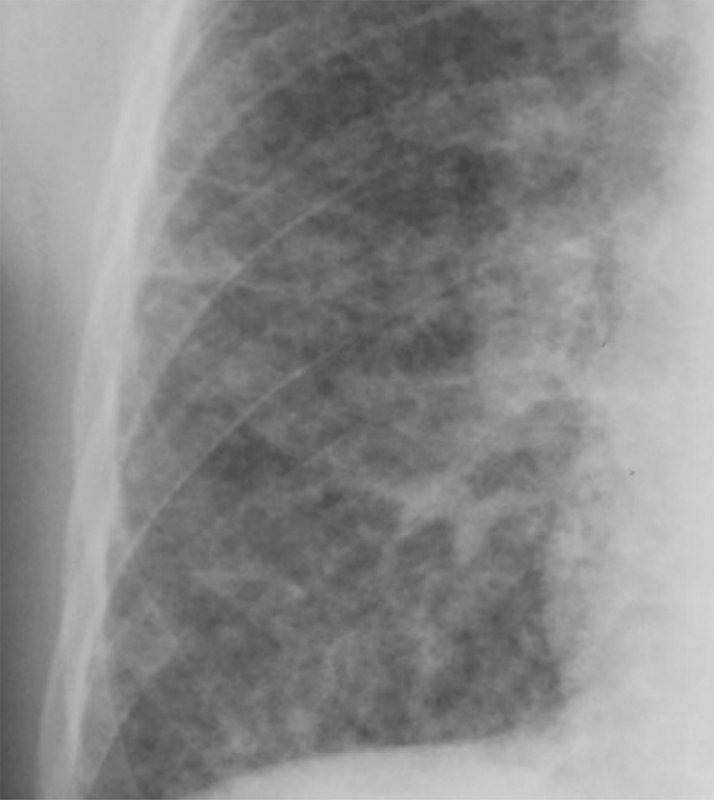
Рисунок 1. Кандидоз легких: узловая форма у больного с лимфомой Ходжкина. В верхней доле правого легкого определяется инфильтрат округлой формы (см стрелка)
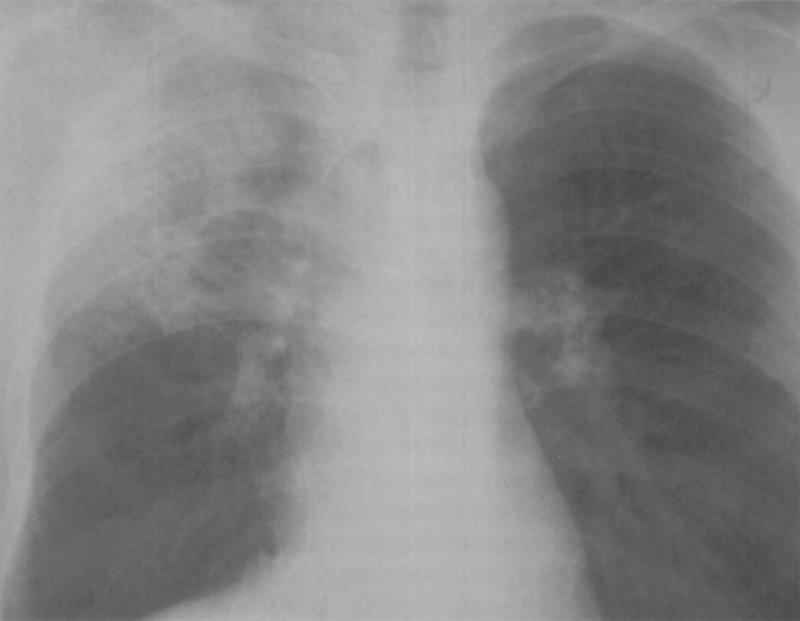
Кандидоз легких
Рисунок 2. Кандидоз легких: инфильтративная форма. На снимке определяется поражение верхней доли правого легкого у больного с лейкозом
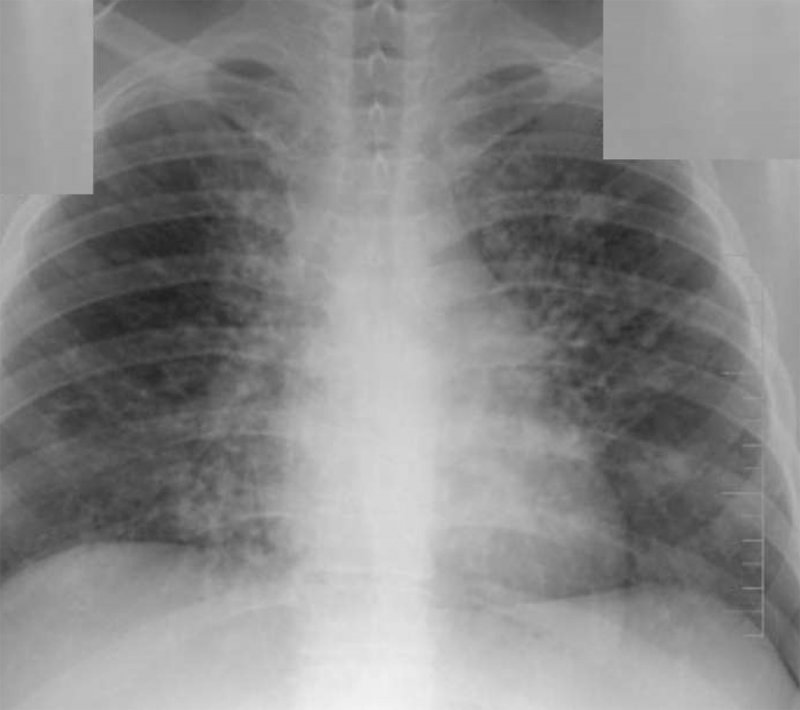
Кандидоз легких
Рисунок 3. Кандидоз легких: диссеминированная форма. Кандидемия у больного с лимфомой Ходжкина. В обеих легких определяются множественные очаги
Аспергиллез
Плесневой грибок Aspergillus (аспергиллус или аспергилл), который включает несколько сотен видов, довольно широко распространен в окружающей среде по всему миру в любых климатических условиях – Aspergillus обнаруживают на овощах, фруктах, зернах, в почве, в вентиляционных системах, строительных материалах и др. Также аспергилл может колонизировать дыхательные пути человека, при этом не вызывать каких-либо клинических признаков. Развитие аспергиллеза может быть обусловлено активизацией собственной микрофлоры или в результате попадания аспергилла из окружающей среды при вдыхании. Поражение легких в большинстве случаев происходит у больных с иммунодефицитными состояниями.
Симптомы при аспергиллезе могут быть разными и зависят от формы заболевания. Так, при развитии инвазивной формы аспергиллеза у больного появляется одышка, кашель, повышение температуры тела, боли в области грудной клетки, кровохарканье, в некоторых случаях клиническая картина похожа на тромбоэмболию легочной артерии (ТЭЛА) – острое проявление симптоматики в виде одышки и боли в области грудной клетки. Если у больного выраженное иммунодефицитное состояние, аспергиллез может иметь бессимптомное лечение.
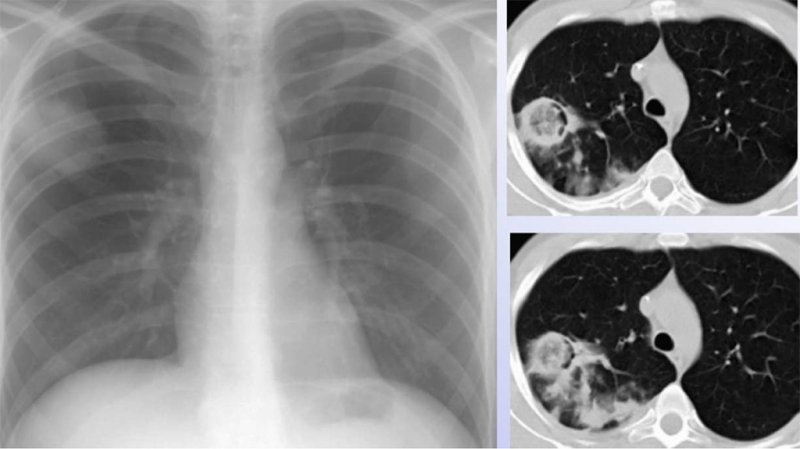
Аспергиллез легких делят наследующие формы: инвазивный и неинвазивный.
Аспергиллез легких
Рисунок 5. Аспергиллез легких у больного с дерматомиозитом после курса терапии стероидами. В обеих легких определяются инфильтраты
Аспергиллез легких
У больных гемобластозами инвазивный аспергиллез легких специалисты делят на полостную и диссеминированную формы.
Диссеминированная форма инвазивного аспергиллеза легких характеризуется множественной очаговой диссеминацией (рисунок 7, 8).
Аспергиллез легких
Рисунок 7. Аспергиллез легких: диссеминированная форма у больного с неходжкинской лимфомой
Аспергиллез легких
Рисунок 8. Аспергиллез легких: диссеминированная форма (фрагмент рентгенограммы – правое нижнее легочное поле). В обеих легких определяются диффузные множественные мелкие очаговые затемнения с нечеткими контурами
Хронический некротизирующий аспергиллез – разновидность инвазивного аспергиллеза легких. Редкая патология, предрасполагающими факторами развития которой являются алкоголизм, сахарный диабет, туберкулез, ВИЧ-инфекция, прием глюкокортикостероидных препаратов. Отметим, что хронический некротизирующий аспергиллез может развиваться даже при отсутствии иммунодефицитных состояний. Клиническая картина заболевания проявляется кашлем, субфебрилитетом, кровохарканьем. Рентгенологические признаки хронического некротизирующего аспергиллеза легких характеризуются множественными полостями, которые окружает инфильтрация, также может определяться поражение верхних долей легких. Патологический процесс может распространяться на плевру, позвонки и ребра. Эта форма аспергиллеза имеет хроническое течение, с развитием фиброзных изменений в легких и периодами обострений.
Неинвазивный аспергиллез может проявляться как аспергиллома и аллергический бронхолегочный аспергиллез.
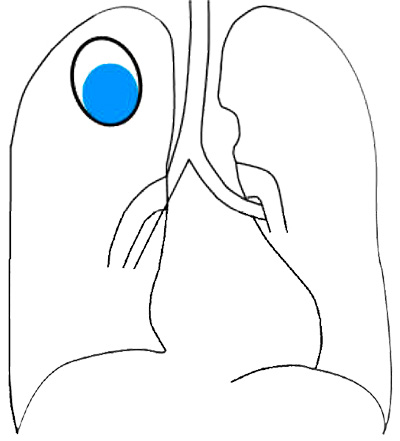
Рисунок 9. Аспергиллома в легочной полости (схематическое изображение рентгенологической картины)
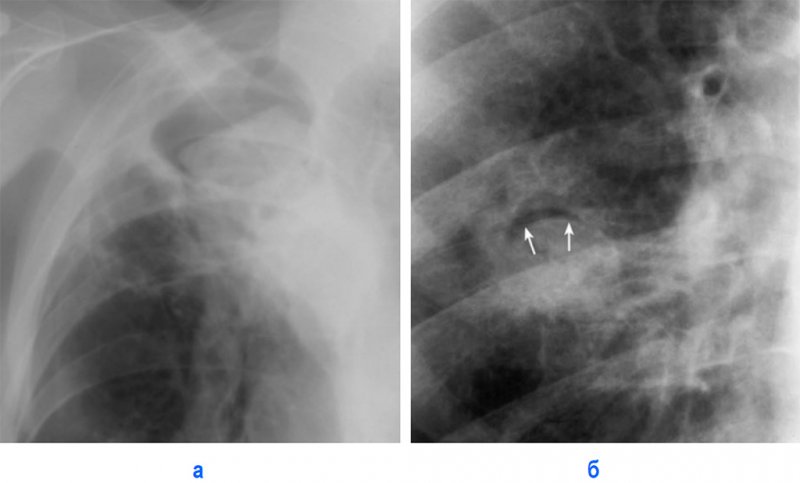
Аспергиллома
Криптококкоз (Торулез)
Криптококкоз (Торулез) – инфекционная патология, вызванная грибком-криптококком Cryptococcus neoformans, который часто обнаруживается в почве, пыли, экскрементах птиц, на растениях. Заражение человека происходит ингаляционным путем; развитию криптококкоза больше подвержены лица, страдающие иммунодефицитными состояниями; чаще встречается у мужчин. Клиническая картина криптококкоза характеризуется одышкой, кашлем, повышением температуры тела, снижением массы тела, в редких случаях может возникать кровохарканье. У ВИЧ-инфицированных больных криптококк вызывает поражение центральной нервной системы и других органов с развитием генерализованной инфекции (множественное поражение органов и тканей).
Рентгенологическая картина при криптококкозе легких характеризуется субплевральными очаговыми изменениями, а также развитием более крупных образований (размером до нескольких сантиметров) – торулемы, участки инфильтрации, могут образовываться полости (рисунок 12). При наличии у больного ВИЧ в легких может образовываться интерстициальная инфильтрация и лимфоаденопатия.
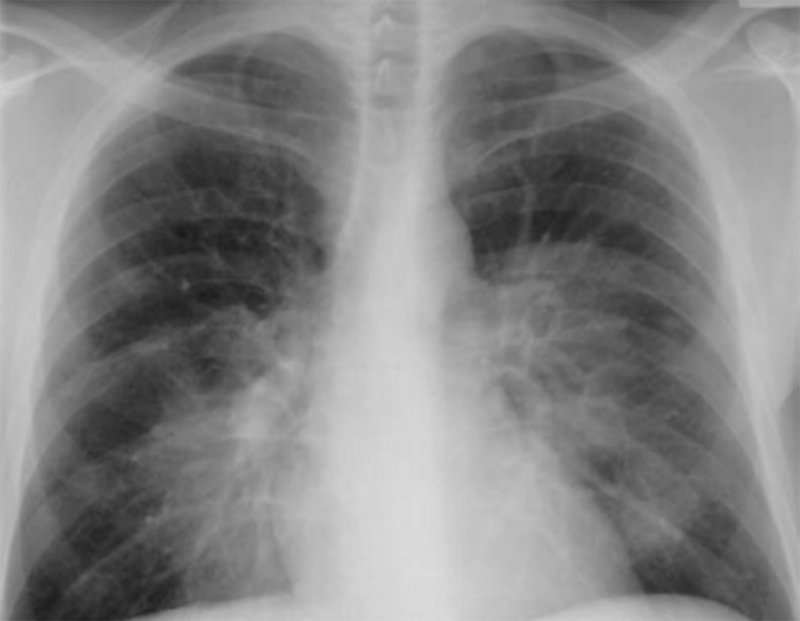
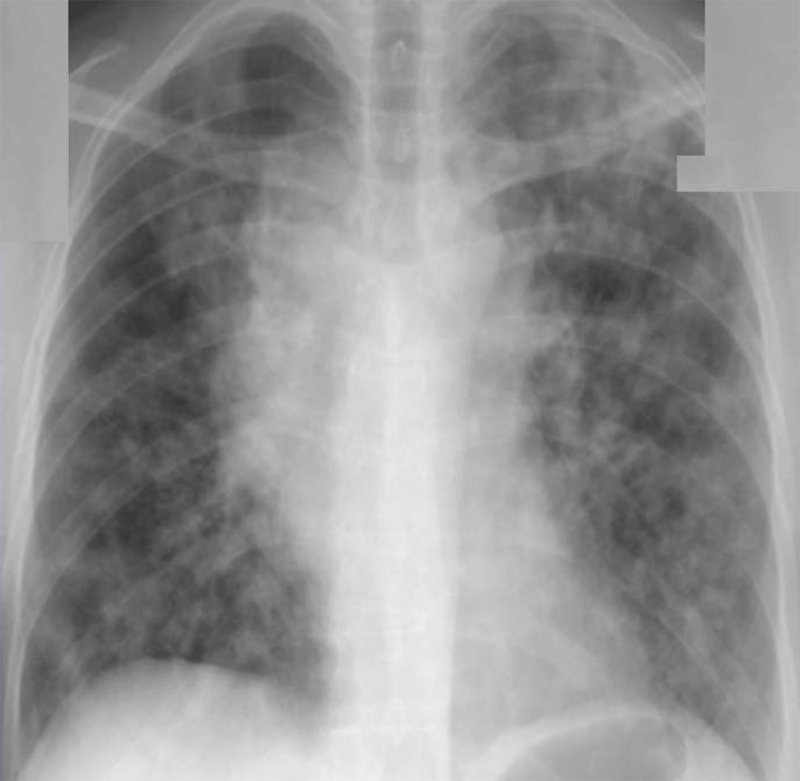
Криптококкоз легких
Рисунок 12. Криптококкоз легких. В нижних долях легких с обеих сторон отмечаются однородные, четко ограниченные инфильтраты
Актиномикоз
Актиномикоз – инфекционное заболевание, вызванное грибоподобными бактериями Actinomyces (актиномицеты), которые входят в состав микрофлоры полости рта (особенно много актиномицетов обнаруживается при кариесе зубов). Актиномикоз легких часто развивается при иммунодефицитных состояниях. Кроме легких актиномицеты могут поражать другие органы: органы пищеварительной системы, лицо, шею и др. Актиномикоз легких развивается вследствие проникновения инфекции аэрогенным путем, или при распространении процесса из пищевода (с развитием медиастинита), а также из брюшной полости (через диафрагму). При этом в легких формируются инфильтраты без четкого сегментарного ограничения, которые распространяются через междолевую плевру, в инфильтратах часто возникают полости. В патологический процесс часто вовлекаются нижние доли легких с образованием толстостенной полости (рисунок 13).
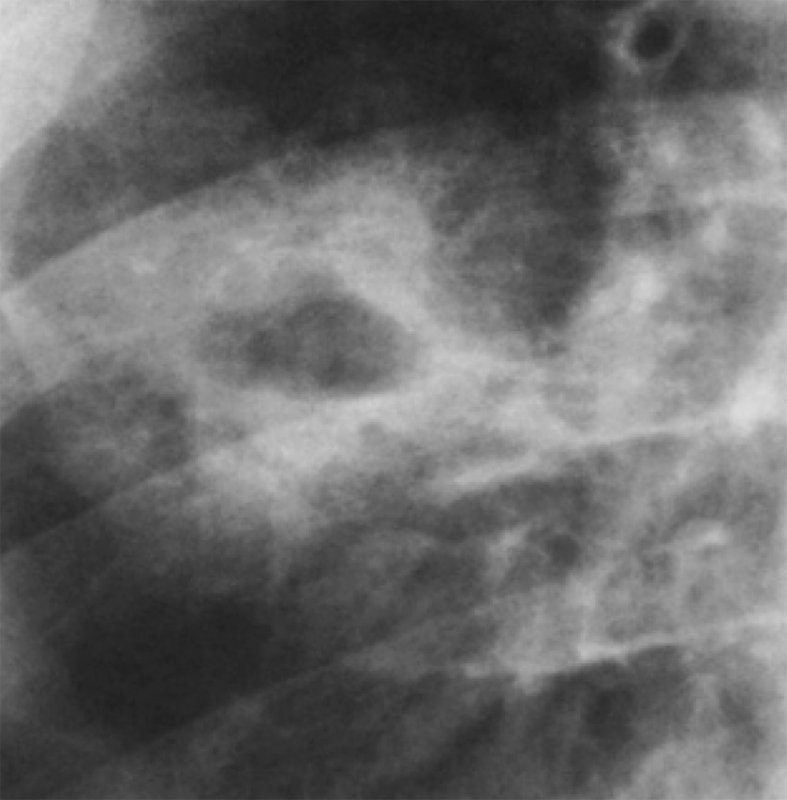
Актиномикоз легких
Рисунок 13. Актиномикоз легких (увеличенный фрагмент рентгенограммы в прямой проекции – среднее легочное поле справа). В S 6 нижней доли определяется нечетко ограниченная инфильтрация с центральной полостью, в которой отмечается уровень содержимого жидкость/газ
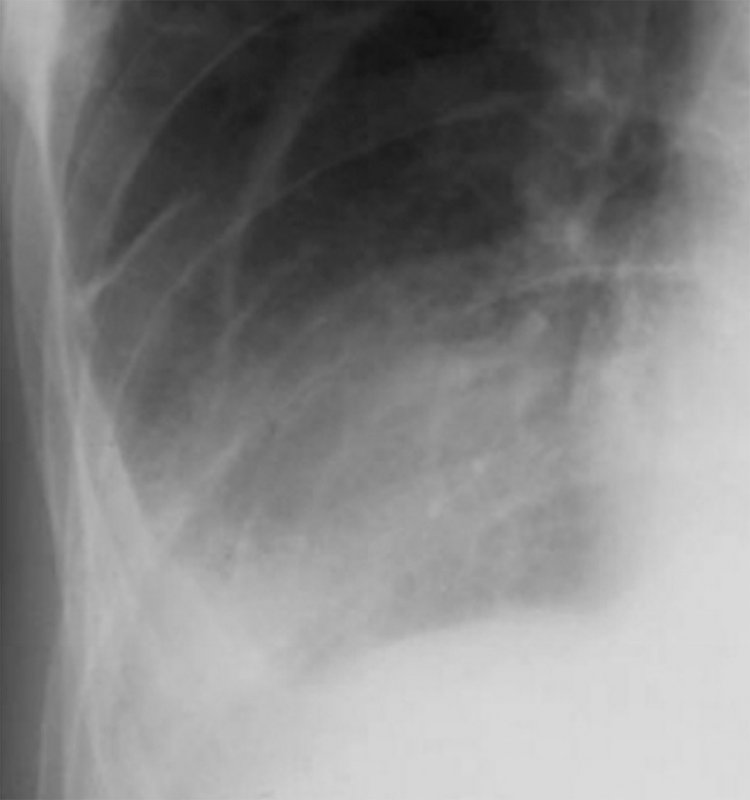
Актиномикоз легких
Рисунок 14. Актиномикоз легких (увеличенный фрагмент рентгенограммы в прямой проекции – нижнее легочное поле справа). На снимке определяется инфильтрация в нижней доле справа, а также плевральный выпот. Отмечается вовлечение в патологический процесс прилежащих ребер
Нокардиоз
Нокардиоз – инфекционная патология, вызванная грибком Nocardia Asteroides, который широко распространен в почве. Возбудитель попадает в легкие ингаляционным путем – при вдыхании. Проникая в организм грибок поражает ткани легких. Рентгенологическая картина нокардиоза напоминает актиномикоз. При нокардиозе характерно развитие множественных или единичных абсцессов в легких с вовлечением в процесс плевры (рисунок 15, 16).
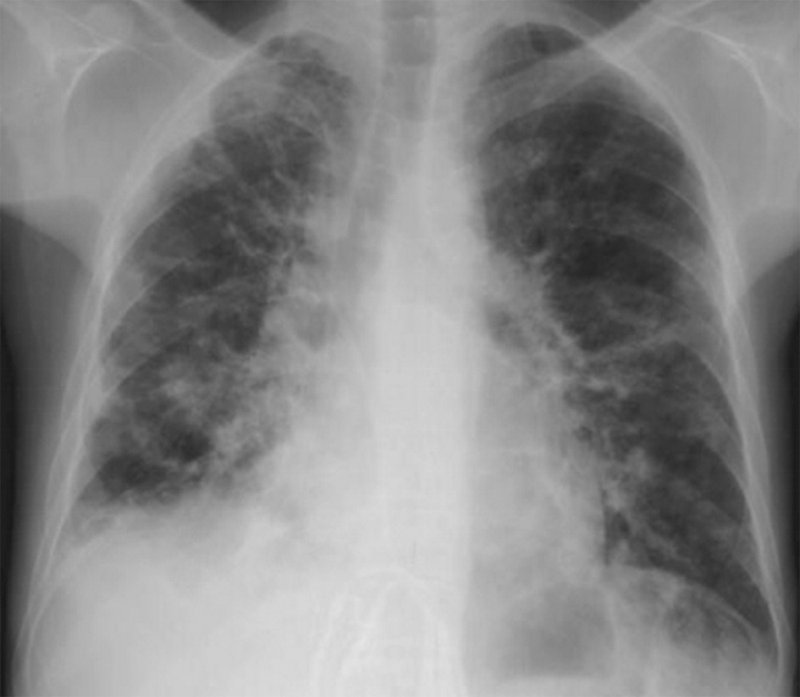
Нокардиоз легких
Рисунок 15. Нокардиоз легких. На снимке определяются множественные двусторонние инфильтраты с нечеткими контурами. Во многих инфильтратах отмечаются полости распада. Также определяется плевральный выпот справа
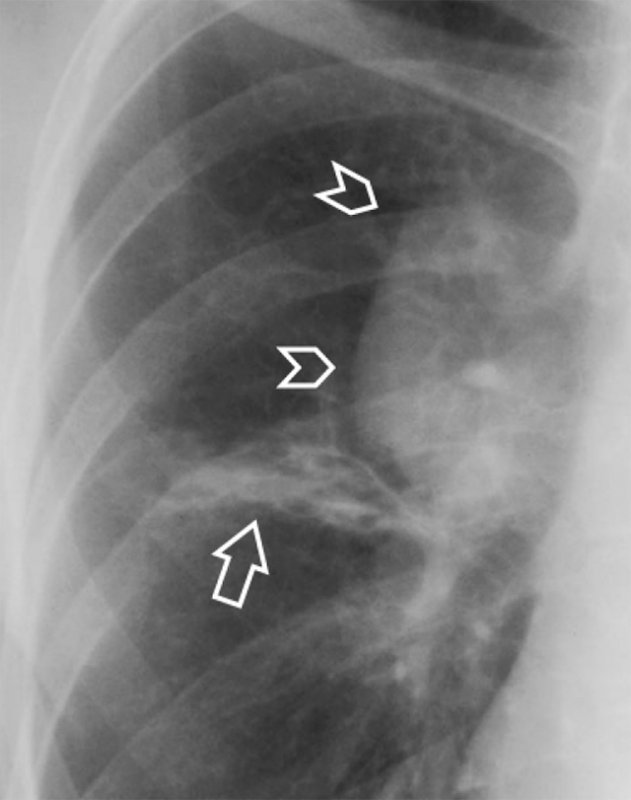
Нокардиоз легких
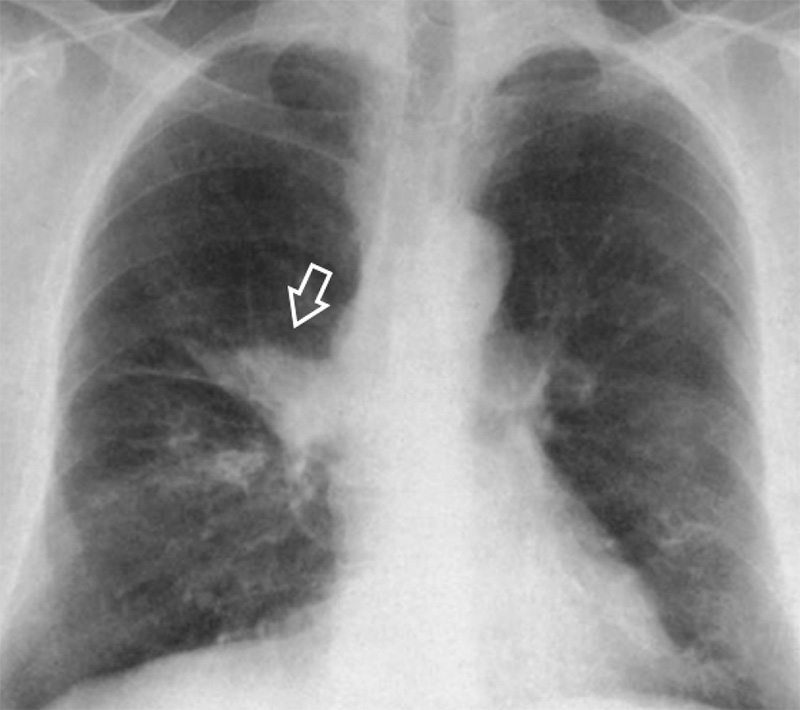
Рисунок 16. Нокардиоз легких у больного СПИДом (увеличенный фрагмент рентгенограммы в прямой проекции – верхнее легочное поле справа). На фоне тени правого корня визуализируется дополнительное образование овальной формы (см указатели). Также на снимке определяются интерстициальные изменения, обусловленные сопутствующей нетуберкулезной микобактериальной инфекцией (см стрелка)
Зигомикоз (Мукормикоз)
Зигомикоз (Мукормикоз) – инфекционное заболевание, вызванное грибком Zygomycetes (Зигомицетом), который обитает в почве и продуктах питания. В организм человека зигомицет попадает воздушным (при вдыхании) или гематогенным путем. Клиническая картина зигомикоза легких характеризуется повышением температуры тела, кашлем, кровохарканьем, болями в области грудной клетки. Рентгенологическая картина характеризуется образованием очагов, фокусных инфильтратов с формированием полостей распада (рисунок 17), иногда может возникать лимфоаденопатия и образовываться выпот в плевральной полости. Зигомицет также поражает придаточные пазухи носа, а при гематогенной диссеминации инфекции патологический процесс может распространяться на центральную нервную систему.
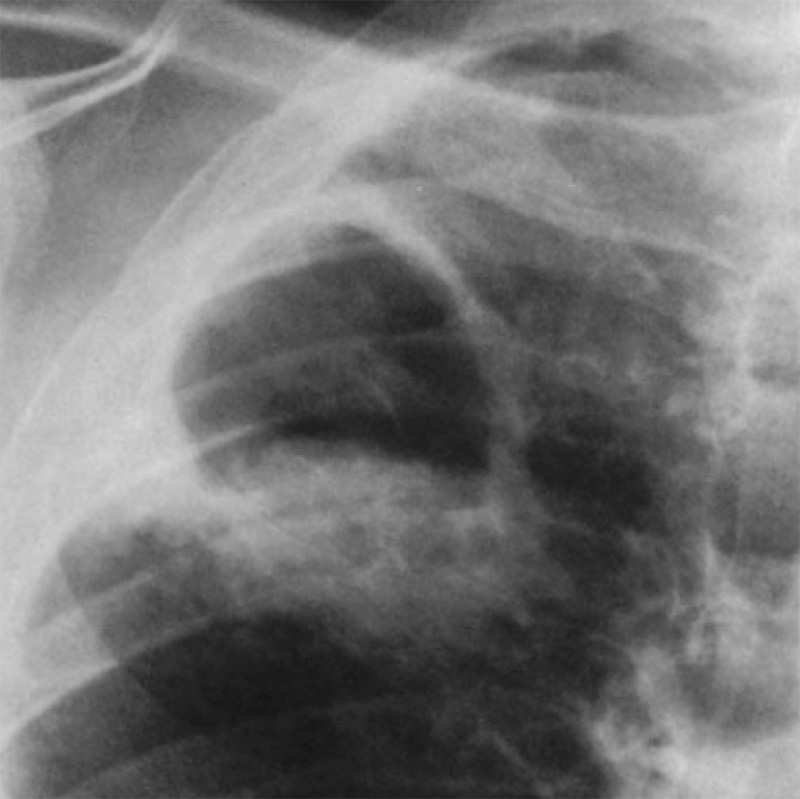
Рисунок 17. Мукормикоз легких у больного с сахарным диабетом (фрагмент рентгенограммы в прямой проекции – верхнее легочное поле справа). В верхней доле правого легкого определяется относительно тонкостенная полость, в нижнем отделе которой отмечается мицетома с несколько дугообразным контуром
Отметим, что такие микозы как бластомикоз и гистоплазмоз встречаются в Северной Америке, а кокцидиомикоз – в юго-западной части США.
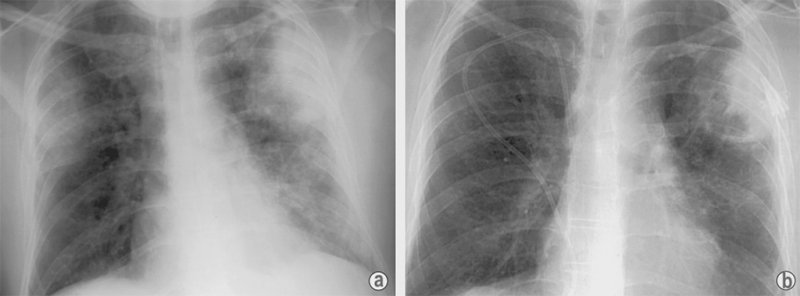
Инвазивный аспергиллез легких
Рисунок 18. Инвазивный аспергиллез легких. 46-летний больной с бронхиальной астмой на терапии стероидами и метотрексатом. А – рентгенограмма, выполненная в момент обращения пациента: в верхних долях обоих легких визуализируются однородные периферические затемнения; в нижней доле левого легкого определяется неоднородное затемнение. В – рентгенограмма, выполненная после противогрибковой терапии и восстановления уровня нейтрофилов в крови: в верхней доле левого легкого определяются полости
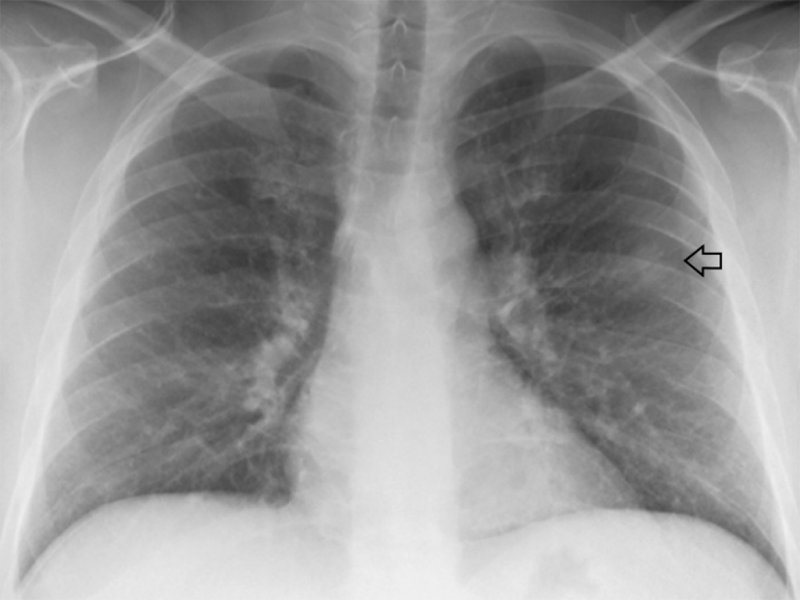
Криптококкоз легких
Рисунок 19. Криптококкоз легких. В среднем отделе левого легочного поля визуализируется небольшое, плохо ограниченное фокусное затемнение (см стрелка)

Представляет собой инвазивное поражение легочной ткани дрожжеподобными грибами рода Candida, которые проникают в дыхательную систему преимущественно из эндогенных очагов микоза.
Причины
Возбудителем кандидоза легких являются дрожжеподобные грибки рода Candida (чаще C. albicans), которые являются условно-патогенными микроорганизмами, в норме присутствующими на поверхности слизистых оболочек пищеварительного тракта, половых органов, полости рта и верхних отделов дыхательной системы. Кандиданосительство выявляется примерно у 80% практически здоровых людей. Экзогенное поражение легких кандидами возможно, но при этом не является этиологически значимым. Чаще всего, в кандидозном поражении легких доминирующая роль принадлежит эндогенному источнику инфекции. В ткань легких грибы Candida проникают путем аспирации секрета ротовой полости, трахеи, бронхов или содержимого желудка, а также посредством лимфогематогенного распространения возбудителя из очагов кандидоза в пищеварительных или половых органах.
Обретение патогенности и колонизация кандидами тканей и органов происходит в условиях ослабления общего и местного иммунитета организма. Благоприятным фоном для развития кандидоза легких являются иммунокомпрометированные состояния у лиц, страдающих ВИЧ-инфекцией, СПИДом или нейтропенией, при эндокринных нарушениях(сахарный диабет, надпочечниковая недостаточность, гипопаратиреоз), тяжелой соматической или инфекционно-воспалительной легочной патологии (бактериальные пневмонии, туберкулез), онкологических процессах (рак легких), заболеваниях крови. Развитию иммуносупрессии способствуют продолжительная терапия антибиотиками, системными кортикостероидами, иммунодепрессантами, цитостатиками, развитию патологии подвержены больные перенесшие лучевую и химиотерапию либо страдающие хронической никотиновой и алкогольной зависимостью.
Симптомы
Кандидоз легких может протекать остро либо в хронической форме. При остром типе патологии отмечается развитие выраженной симптоматики, однако в большинстве случаев заболевание отличается вялым затяжным течением и периодически возникающими обострениями.
По сути кандидозная форма воспаления легочной ткани мало чем отличается от пневмонии бактериальной или вирусной этиологии. Заболевание дебютирует появлением сильного сухого кашля или кашля с незначительным выделением мокроты. Иногда у больных могут выявляться кровохарканье, субфебрильная или фебрильная температура тела, одышка, боль в груди. Пациенты жалуются на общее недомогание, слабость, обильное потоотделение в ночное время и потерю аппетита. Грибковая пневмония в большинстве случаев осложняется плевритом с образованием большого количества бесцветного или слегка окрашенного кровью выпота. При милиарной форме кандидоза легких больные страдают от мучительного изнуряющего кашель со скудной слизисто-кровянистой мокротойи бронхоспастических приступов на выдохе. При развитии кандидоза легких на фоне антибактериального лечения первичного заболевания после небольшого периода клинического улучшения состояние больного вновь резко ухудшается в результате активации микотического воспалительного процесса в тканях легкого.
Диагностика
Диагностика кандидоза легких основана на назначении больному рентгенографии и компьютерной томографии легких, бронхоскопии, микроскопии мокроты, культурального и серологического исследований бронхоскопического материала и крови. В том случае, если кандидоз легких сопровождается поражением других органов, больному может потребоваться назначение дополнительных обследований.
Лечение
При кандидозе легких в качестве базисного лечения назначается этиотропная терапия антимикотическими системными и ингаляционными препаратами. Таким больным показано пероральный прием и внутривенное введение флуконазола, при низкой чувствительности к нему кандид возможна его замена на каспофунгин или итраконазол. При наличии нейтропении, сочетание кандидоза легких с другими висцеральными формами микоза, возникает потребность во внутривенном введении и ингаляциях амфотерицина В или микогептина. Отличные результаты дают ингаляции с нистатином, миконазолом, натамицином под прикрытием бронхолитиков и местных анестетиков для профилактики бронхоспазма и побочных реакций.
Профилактика
Профилактика кандидоза легких основана на своевременном лечении фоновых патологий, предрасполагающих к развитию данного заболевания.
Читайте также:


