Кандидозный дерматит у новорожденного
Кандидозный дерматит вызывается микроскопическим грибком из рода Candida. Поверхность кожи населяет огромное количество различных бактерий и грибков. Большинство из них не представляет опасности для здоровья и даже необходимы человеческому телу для правильного функционирования. В то же время, некоторые вызывают инфекции, если начинают бесконтрольно размножаться. Грибок Candida - один из таких потенциально опасных микроорганизмов. Когда их образуется слишком много, развивается инфекция кожи, кандидозный дерматит, и чаще всего поражаются кожные складки, реже кожа на лице и на руках.
Кандидозный дерматит 10 фото с описанием
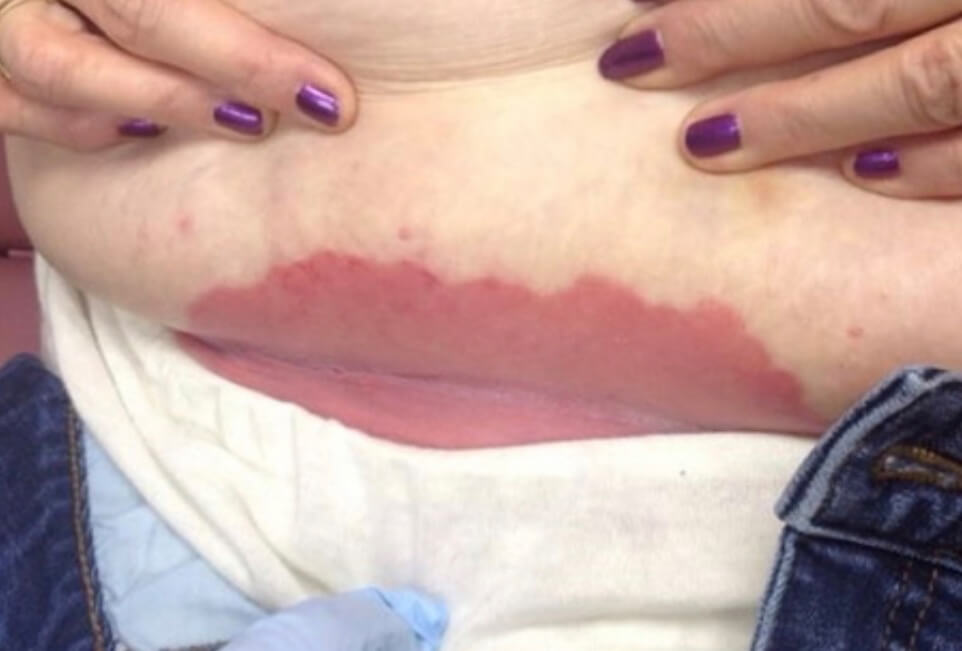
Кандидозный дерматит в кожной складке
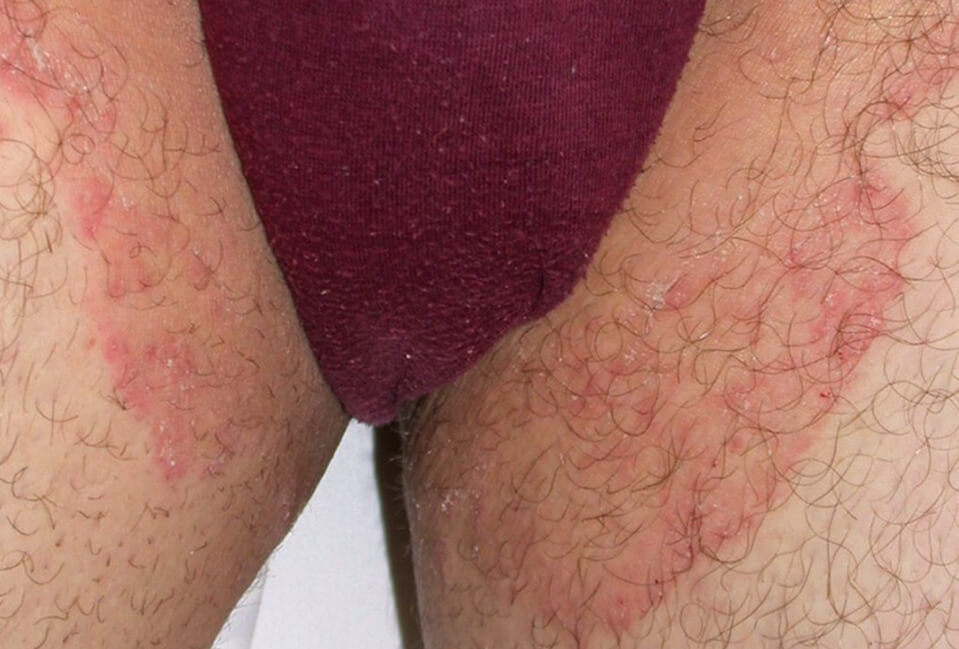
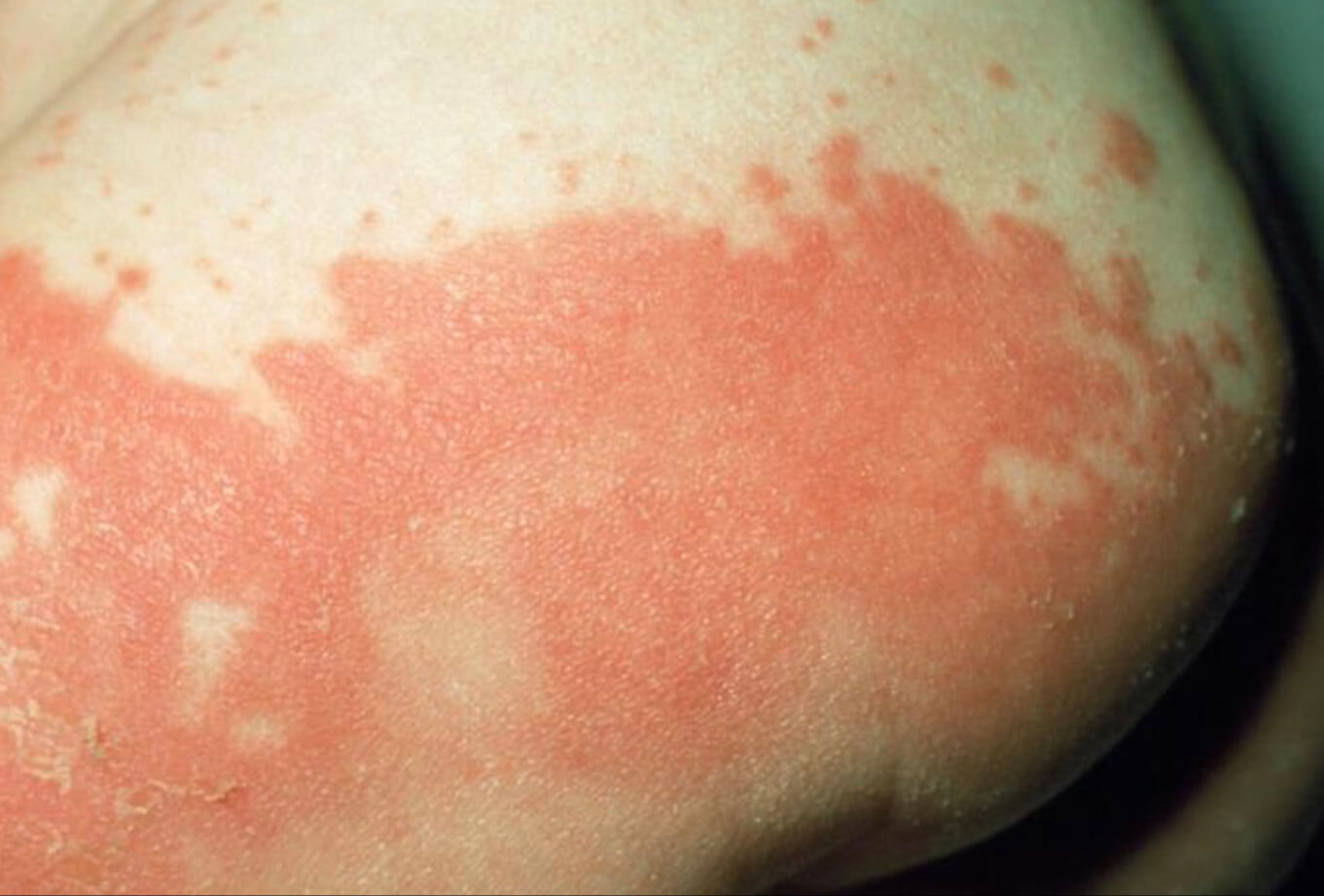
Кандидозный дерматит в паховой складке
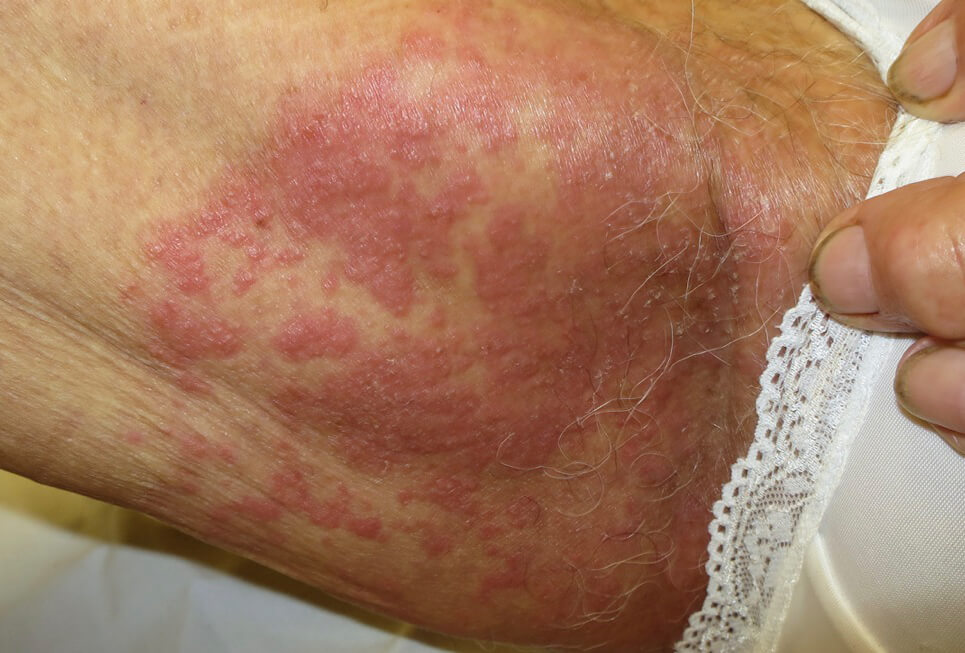
Кандидозный дерматит в паху
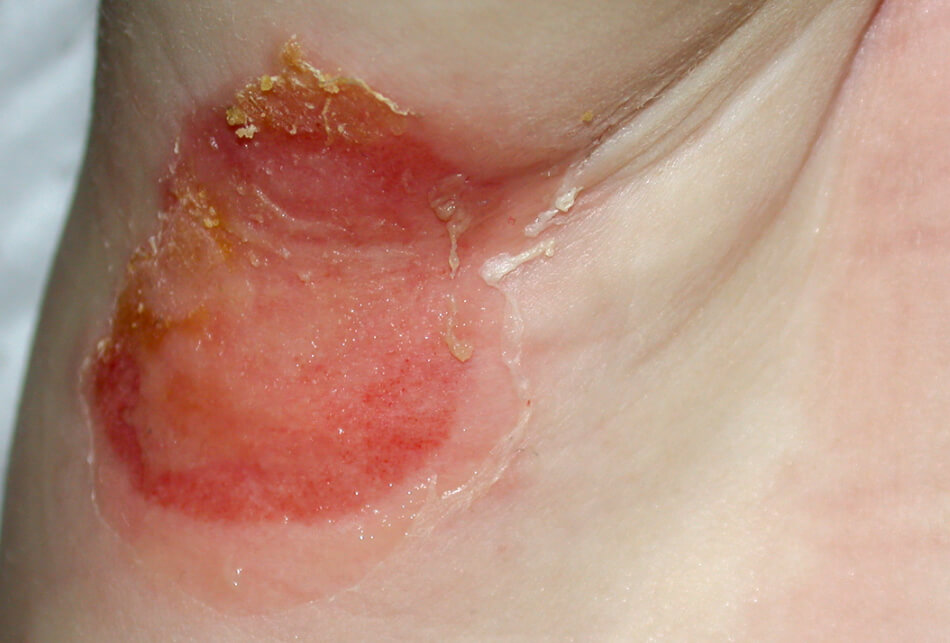
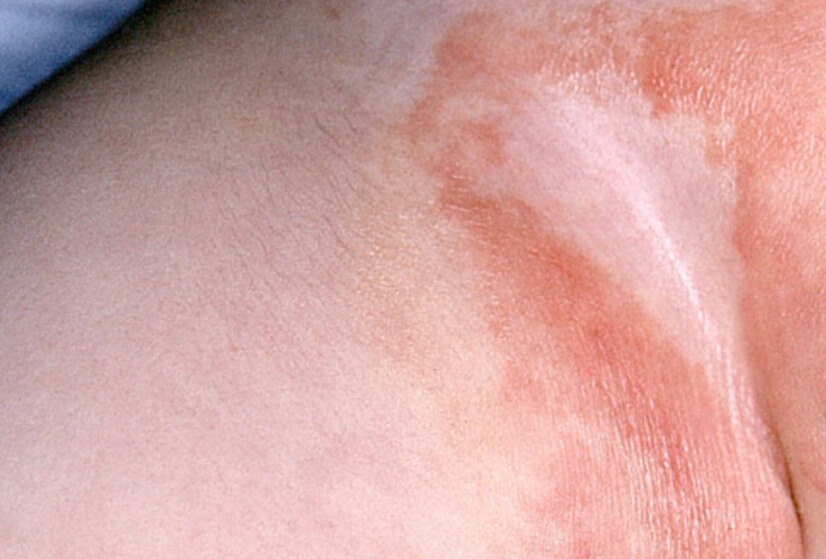
Кандидозный дерматит в подмышечной впадине
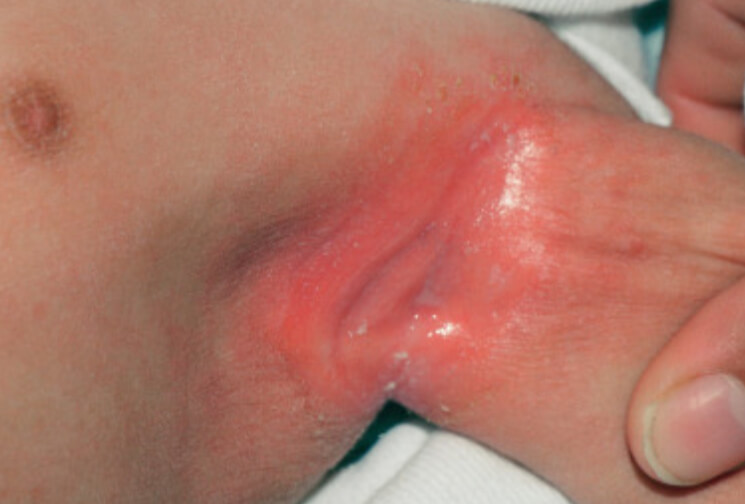
Кандидозный дерматит в подмышечной впадине у ребенка
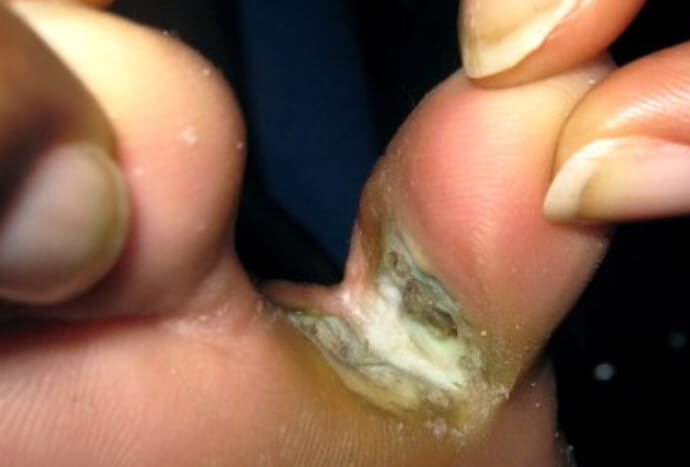
Кандидозный дерматит между пальцами на ноге
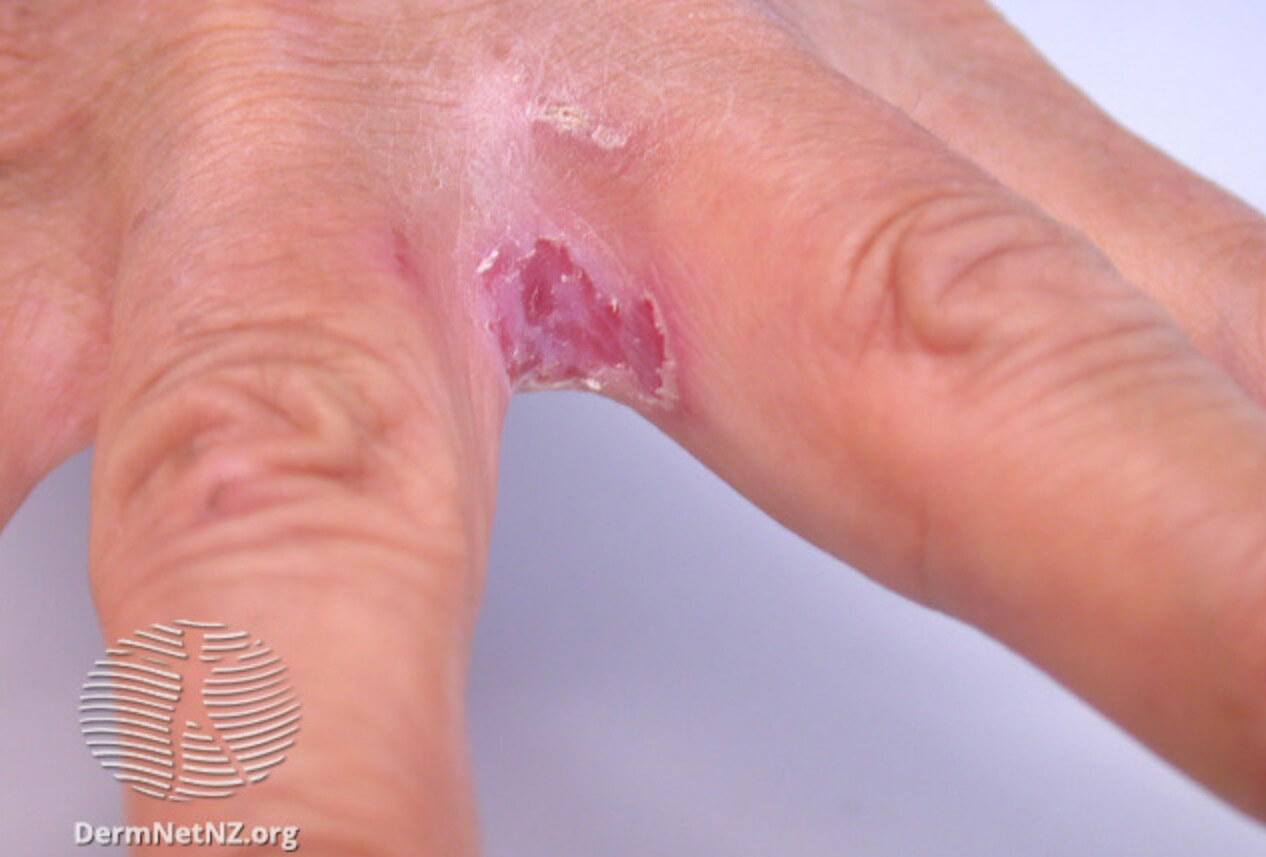
Кандидозный дерматит между пальцами на руке
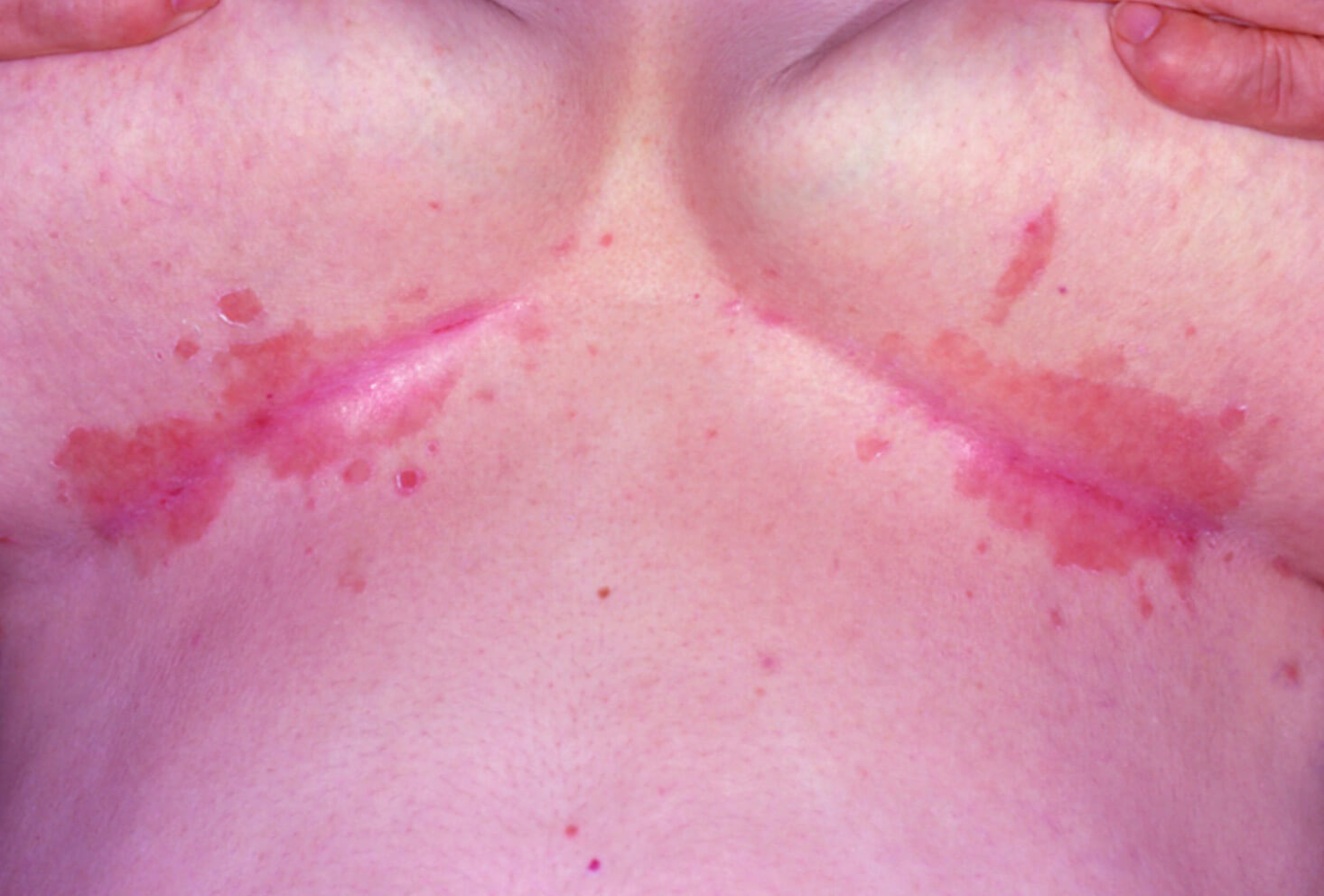
Кандидозный дерматит под молочной железой
Пеленочный дерматит в паху
Пеленочный дерматит на ягодице
Причины кандидозного дерматита
Кандидозное воспаление кожи происходит, когда создаются условия для активного роста этих грибков:
- Теплая и влажная погода,
- Тесная одежда,
- Недостаточная личная гигиена,
- Редкая смена нательного белья,
- Травмы кожи,
- Ожирение, при котором образуется большое количество кожных складок, где среда благоприятствует кандидозной инфекции,
- Антибиотики, которые уничтожают полезные бактерии на поверхности кожи, сдерживающие деление грибков,
- Лечение глюкокортикоидами или другими препаратами, влияющими на иммунную систему,
- Сахарный диабет, при котором помимо сниженного иммунитета играет роль и то, что кожные выделения содержит в себе большое количество глюкозы. Это питательная среда для грибков. При кандидозном дерматите врач обязательно назначит анализ крови на глюкозу, настолько часто это состояние сопровождает диабет,
- Беременность, при которой меняется баланс в иммунной системе и может нарушаться толерантность к глюкозе
- Заболевания, снижающие иммунный ответ,
- Влажная кожа, особенно в кожных складках. Например, когда человек недостаточно хорошо вытираться после душа и надевает обувь на влажные ноги.
Грибки кандида растут и процветают во влажной и теплой среде. Вот почему это состояние обычно поражает область кожных складок. Кандидоз - не заразное заболевание. Однако людям со сниженной активностью иммунной системы оно может передаваться через касание пораженной области кожи другого человека.
Симптомы кандидозного дерматита
Симптомы обычно различаются в зависимости от области поражения, но часто проявления кандидоза включает в себя следующие признаки:
- Нестерпимый зуд,
- Розовые или с фиолетовым оттенком пятна в пораженной области,
- Отделяемое из пораженной области, которое выглядит как белый, неравномерный, творожистый налет, легко отделяемый,
- Шелушение и отслаивание хлопьев отмершего эпителия,
- Раздражение и чувствительность кожи,
- Устойчивое покраснение,
- Мацерация - изменение, которое происходит с кожей от длительного воздействия жидкости. Эпителий пропитывается, набухает и становится рыхлым, светлым и мягким на вид,
- Вокруг пораженного участка образуются гнойнички, прыщики, заполненные творожистым гнойным отделяемым,
- Трещины эпителия, особенно выраженные, если поражены области между пальцами,
- В редких случаях развиваются глубокие подкожные язвы, из которых высевается культура грибков.
Кандидозный дерматит часто сопровождается переходом инфекции на слизистые оболочки. Характерно появление болезненных заедов в уголках рта, которые очень трудно вылечить. Могут поражаться слизистая рта и язык, на которых формируется белый творожистый налет.
Воспаление ложа ногтя тоже часто вызывается этими микроорганизмами. Обычно микрофлора при этом сочетает грибки и бактерии. Это хроническая инфекция, при которой область вокруг ногтя отекает, становится красной и болезненной, меняется цвет ногтя, может произойти его деформация и отслаивание. В результате хронического паронихия, вызванного Candida, ногти принимают странные формы и могут поменять цвет, а также становиться дистрофичными, истончаться или наоборот, утолщаться. К предрасполагающим к кандидозному паронихию состояниям относятся переизбыток гормонов коры надпочечников и синдром Рейно, заболевание, проявляющееся нарушением кровотока в пальцах рук.
Выделяют также несколько редких форм кандидозного дерматита, которые встречаются у взрослых и детей и обычно протекают тяжело и поддаются лечению хуже, чем обычный кандидоз.
- Распространенный кожный кандидоз - это болезнь, при которой расходясь из одного очага, грибковое воспаление захватывает большие площади кожи, промежность, руки и ноги, включая кисти и стопы, а также всю поверхность тела.
- Кандидозные гранулемы - это крупные, сухие, напоминающие бородавки элементы сыпи, которые образуются при хроническом дерматите. При исследовании под микроскопом грибки кандида находят в ороговевших клетках эпителия.
- Диссеминированный кандидоз - состояние, при котором инфекция, находящаяся внутри организма, при его ослаблении распространяется в том числе и на кожу, формируя кандидозный дерматит. Кандиды распространяются гематогенным путем, то есть через кровь к коже.
Для подтверждения диагноза врач проводит осмотр, берет мазок с места поражения, который обрабатывает гидроксидом калия, окрашивает и изучает под микроскопом - в нем будут видны дрожжевые грибки кандида.
Кандидозный дерматит у ребенка
Кандидозный дерматит встречается в детском возрасте, особенно распространен у грудничков, имеет характерную локализацию (см фото), и при его появлении требуется незамедлительное лечение. В раннем возрасте кандидозный дерматит поражает паховые складки и область между ягодицами, особенно при использовании многоразовых подгузников и при редкой их смене у ребенка, постоянные влажность и тепло в этой зоне - причины роста грибков и воспаления (как показано на фото), и лечение заключается прежде всего в соблюдении правил гигиены.
Кроме осложнения пеленочного дерматита, этот грибок часто затрагивает язык, щеки, может переходить на пищевод. Образуется творожистый белый налет на фоне покрасневшей слизистой, который легко снимается шпателем. Могут формироваться эрозии и язвы. Такое воспаление бывает очень болезненным. Это приводит к нарушению общего самочувствия, малышу трудно глотать, он беспокоится, плачет, теряет аппетит и плохо спит.
Также у детей иногда встречается гайморит, вызванный кандидозом. Часты и поражения наружного слухового прохода с выделением творожистого отделяемого из уха.
В редких случаях встречается врожденный кандидоз - это состояние сопровождается сыпью по всему телу, увеличением печени, сепсисом, расстройством дыхания.
К симптомам у младенцев относятся:
- Тяжелый и персистирующий пеленочный дерматит,
- Кожная сыпь, которая напоминает экзему,
- Белые или желтые пятна на языке или внутренней поверхности рта и щек,
- Колики и боль в животе дольше, чем один месяц,
- Повторяющиеся воспаления уха,
- Симптомы ухудшаются во влажную погоду.
У старших детей к признакам хронической кандидозной инфекции относятся:
- Постоянная тяга к сладкому,
- Нарушения школьных навыков,
- Частая раздражительность и плохое настроение,
- Частые болезни уха,
- Повышенная влажность воздуха в помещении или влажная погода ухудшают состояние.
Кандидозный дерматит у взрослого
Кандидозный дерматит у взрослых, в отличие от детей, развивается чаще в подмышечных областях, паховых складках, под молочными железами, реже между пальцами и в складках кожи при ожирении (как представлено на фото), и в этом случае лечение также заключается в устранении провоцирующих факторов и применении противогрибковых препаратов.
У лежачих больных дерматит, вызванный этими грибками, развивается на спине.
Описаны случаи, когда у больных со сниженной функцией иммунной системы кандидоз развивался под кольцом на пальце.
У молодых мам, кормящих грудью, воспаление соска с очень выраженной болезненностью может также быть вызвано кандидозом. Это значительно затрудняет кормление малыша. Инфекция передается чаще всего из ротовой полости младенца, особенно если у него имеется кандидоз слизистой рта. Некоторые исследователи считают, что кожный кандидоз - основная причина боли в соске, ассоциированной с грудным вскармливанием.
Лечение кандидозного дерматита
Лечение кандидозной инфекции кожи обычно достаточно простое. Если иммунная система работает хорошо, и инфекция не распространяется на внутренние органы, госпитализация не требуется. Доктор обычно выписывает подсушивающие средства вместе с противогрибковыми кремами, мазями или лосьонами, которые нужно наносить на пораженную кожу. Иногда необходимы препараты в таблетках.
- Местные противогрибковые средства, которые чаще всего назначают для лечения кандидозного дерматита - кетоконазол или клотримазол. Их применяют местно, и у них отмечается очень мало побочных эффектов.
- Флуконазол - средство для приема внутрь в виде таблеток, который используют, если местные средства неэффективны. Он достаточно безопасен, побочных реакций на него мало, и для борьбы с инфекцией иногда достаточно одного приема.
- Нистатин и амфотерицин В - более мощные препараты, которые применяют при распространенной инфекции, в условиях стационара внутривенно.
Большинство препаратов применяют два раза в день. Некоторые из лекарств (такие, как миконазол и клотримазол) безопасны в первом триместре беременности.
К побочным действиям относятся:
- Зуд в месте нанесения,
- Покраснение и ощущение жжения в области применения,
- Головная боль,
- Расстройство желудка и нарушение пищеварения,
- Сыпь на коже.
Внутривенные противогрибковые средства вызывают более тяжелые явления:
- Потеря аппетита,
- Общая слабость,
- Расстройство стула,
- Боль в мышцах и суставах,
- Различные виды сыпей.
В редких случаях эти препараты вызывают опасные аллергические реакции или тяжелое поражение кожи с отмиранием эпителия и образованием пузырей как от ожога.
Пациентам с заболеванием печени нельзя использовать противогрибковые средства без врачебного контроля. Они вызывают повреждение печени и при бесконтрольном применении могут привести к печеночной недостаточности.
Лекарства, которые при одновременном применении могут вступать в реакцию с противогрибковыми и изменять их активность:
- Рифампин, антибиотик,
- Бензодиазепины, которые назначают для улучшения сна и уменьшения тревоги,
- Эстрогены и прогестероны, которые содержатся в оральных контрацептивах и гормональной заместительной терапии,
- Фенитоин, который иногда назначают при эпилепсии.
- Среди подсушивающих средств самое эффективное и недорогое - оксид цинка, который практически не имеет противопоказаний и неблагоприятных эффектов. Это средство может быть использовано даже у младенцев с пеленочным дерматитом, спровоцированным грибками.
- Фукорцин - еще один препарат, оказывающих подсушивающее, противовоспалительное и антисептическое действие. Это водный раствор фуксина, он имеет ярко-розовый цвет, его рекомендуют использовать при остром течении заболевания. У детей применять его нежелательно из-за некоторой токсичности.
- Слабый раствор яблочного уксуса может быть полезен как дополнительное средство при остром дерматите у взрослых.
- Бензоил пероксид показал эффективность при подостром течении кожного кандидоза.
- Рекомендуется также как можно меньше закрывать пораженное место повязками, стараться держать его открытым, следить, чтобы не было мокнутия и трения кожи.
Профилактика кандидозного дерматита
К советам, которые помогут предотвратить появление кандидозного дерматита, относят следующие:
- Носите одежду из спортивного материала, который отводит влагу от тела и помогает поддерживать кожу сухой,
- Поддерживайте в сухом состоянии подмышечные области, паховые складки и другие части тела, склонные к кандидозной инфекции,
- Всегда принимайте душ и тщательно вытирайтесь после спортивной нагрузки, или если вы вспотели,
- Если у вас есть лишний вес или ожирение, всегда следите за сухостью кожных складок, чаще вытирайте их, пользуйтесь присыпкой,
- В теплую погоду предпочтительнее носить открытую обувь, чем кеды,
- Регулярно меняйте носки и нижнее белье,
- Если у вас диабет, важно очень строго контролировать уровень сахара в крови. Гипергликемия, помимо остальных осложнений, ведет к кожному кандидозу,
- Снижение веса и поддержание оптимальной массы тела - важное мероприятие в профилактике кандидоза. У человека нормального питания снижено количество кожных складок и областей трения участков кожи друг о друга. Также у таких людей меньше вероятность заболеть диабетом - важным фоновым состоянием для кандидозного дерматита.

Причины возникновения
Кожа у младенцев очень чувствительная, поэтому любое негативное воздействие может привести к раздражению и воспалению. Чаще всего причина кроется в неправильном уходе, а именно - несвоевременной смене подгузника. Повышенная влажность, а также соли, кислоты и другие вещества, содержащиеся в испражнениях, негативно влияют на состояние кожного покрова.
Другое название пеленочного дерматита – опрелость
Дерматит может развиться и от подгузников, поскольку они препятствуют циркуляции воздуха. Кожа не дышит, происходит перегрев, а повышение температуры приводит к опрелостям. Но и самодельные марлевые или тканевые памперсы также являются причиной дерматита. Они позволяют коже дышать, но быстро промокают, поэтому попа становится мокрой. Если сразу не сменить такой подгузник, то вероятен не только дерматит, но и цистит,обусловленный переохлаждением.
Также причиной воспаления кожи становится чрезмерное трение или механическое раздражение, спровоцированное тугим пеленанием, неподходящим по размеру подгузником.
Вероятность появления опрелости увеличивается, если у малыша есть такие проблемы:
- аномалии конституции (диатезы);
- аллергозы (атопический дерматит);
- эндокринные заболевания;
- нарушение водно-солевого баланса;
- повышение уровня аммиака в моче;
- потница в крупных складках;
- иммунодефицит;
- гиповитаминоз;
- нарушение стула, частая диарея или запоры.
Не последнюю роль играют нарушение микрофлоры кишечника, дисбактериоз, а также грибки рода Кандида. Патогенные микроорганизмы только усиливают тяжесть воспалительного процесса.
Как выглядит дерматит?
Распознать его можно по таким признакам:
- покраснение кожи в паху, на внутренней стороне бедер или ягодицах;
- шелушение;
- пузырьки, наполненные жидкостью;
- отечность.
Если на начальных стадиях, кроме покраснения и шелушения, другие внешние признаки отсутствуют, то в запущенных случаях появляются гнойники и трещины, образуется корка, развивается мокнущая форма. Малыша беспокоит зуд, иногда жжение. Он становится беспокойным, плохо ест и спит.
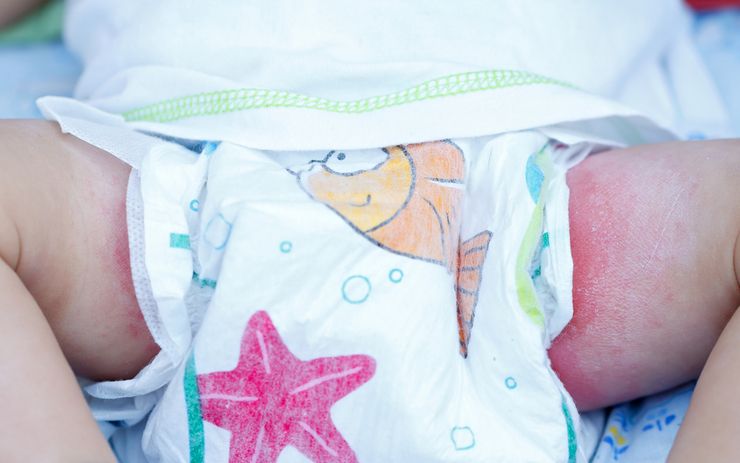
При снижении барьерной функции кожи при пеленочном дерматите высока вероятность присоединения бактериальной или грибковой инфекции
Симптоматика может становиться более тяжелой из-за размножения бактериальной или грибковой флоры. В таком случае диагностируется пиодермия или кандидозный дерматит. Его симптомы:
- ярко-красные очаги, имеющие четкие края;
- розовые папулы и бляшки;
- повышение кожной температуры;
- шелушение;
- гнойничковые образования.
Грибковый дерматит может развиться, если вовремя не лечить опрелость. Влажная среда благоприятна для размножения кандид. При любом дерматите у ребенка раннего возраста возможно повышение температуры тела.
На фоне плохого ухода и снижения защитных свойств кожи может возникнуть еще одно дерматологическое заболевание – стрептодермия. Оно вызвано воздействием стрептококковой инфекции. По клиническим проявлениям болезнь на начальной стадии схожа с опрелостью. Появляются покраснение, зуд и жжение. Но позже для стрептодермии характерны пузырчатые высыпания, наполненные гнойным экссудатом (фликтены), образование желтых корочек на поверхности. Ухудшается общее состояние малыша.
Диагностика дерматита у детей
Для постановки диагноза достаточно визуального осмотра младенца. Поскольку по клиническим проявлениям опрелость схожа с другими дерматитами, диатезом и аллергией, то врач расспрашивает об изменениях в уходе, питании (вводились ли новые продукты в рацион), какие используются мыло, порошок. Эта информация очень важна для дифференциальной диагностики. В обследовании могут принимать участие педиатр, дерматолог и аллерголог.
Для исключения вторичного инфицирования бактериальной или грибковой флорой берется соскоб с пораженных участков на микроскопию и бакпосев.
Лечение
Основу терапии составляет правильный уход. Если постоянно следить за тем, чтобы кожа была сухой и чистой, то избавиться от пеленочного дерматита можно даже без медицинских препаратов.
Важно как можно чаще менять одноразовые подгузники, не дожидаться, пока они полностью наполняться, поскольку тогда попа малыша уже будет мокрой. Смену следует производить после 3-4 мочеиспусканий и сразу же после опорожнения кишечника. Для успешного лечения нужно придерживаться таких рекомендаций:
- подмывать кроху после каждой смены подгузника без использования мыла или геля;
- после водных процедур аккуратно промокнуть кожу полотенцем, но не тереть, дождаться полного высыхания;
- подмывать девочек в направлении спереди назад, но никак не от ануса в сторону половых органов;
- после каждой смены подгузника устраивать воздушные ванны (на 10-15 минут);
- купать малыша с добавлением ромашки, череды или коры дуба, но убедиться, что у крохи нет аллергии;
- поддерживать комфортную температуру воздуха в доме (не выше 23˚С) и влажность в пределах 50-70%;
- не допускать перегрева, чтобы ребенок не потел.
Купать малыша можно только с использованием гипоаллергенной косметики.
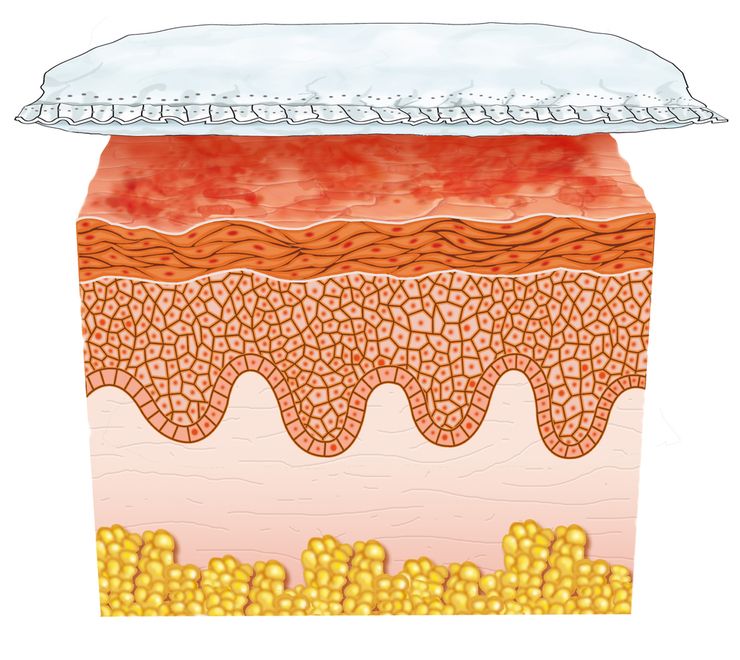
Слишком высокая влажность в подгузнике приводит к тому, что очаги покраснения становятся более обширными
Также стоит обратить внимание, подходят ли памперсы по размеру. У новорожденных из-за сдавливания и трения признаки дерматита могут быть даже в области пупка.
Если спустя 2-3 дня улучшений не наблюдаются, то врач назначает медикаментозное лечение. Основу терапии составляют местные средства – кремы и мази. Подбор препаратов осуществляется в зависимости от клинических проявлений.
Если есть мокнутие, то лучше использовать кремы, так как у них менее жирная консистенция. Важно подсушивать, а не увлажнять. Стоит отдавать предпочтение средствам с ромашкой или чередой в составе. Эффективна цинковая паста, обладающая вяжущим и смягчающим эффектом. Можно воспользоваться детской присыпкой. Сухие воспаленные участки лучше смазывать мазью. Желательно, чтобы в составе были натуральный воск или ланолин. Применять местные средства следует после гигиенических процедур, при каждой смене подгузника.
Нельзя одновременно применять присыпки с кремами или мазями. Образуются комочки, которые травмируют нежную кожу младенца.
Для уменьшения воспаления и раздражения, а также быстрой регенерации кожи, стоит воспользоваться кремами на основе декспантенола. Они специально созданы для лечения опрелостей. При сильном воспалении могут назначаться кортикостероидные средства. Их можно наносить не более 5-7 дней, в зависимости от препарата. Такие средства применяются исключительно по назначению врача, избавляют от воспаления и зуда. Стоит отметить, что симптомы опрелости могут исчезнуть после однократного использования гормональной мази.
В случае кандидозного дерматита не обойтись без противогрибковых средств. Безопасны для малышей препараты на основе кетоконазола. Не избавившись от грибков, воспаление не удастся уменьшить. При бактериальной инфекции применяются антисептики и антибактериальные средства.
Если, несмотря на все старания, пеленочный дерматит не проходит, то стоит попробовать несколько дней побыть вовсе без традиционных подгузников, а пользоваться многоразовыми марлевыми. Но в таком случае следить за сухостью и чистотой нужно более тщательно.
В каких случаях нужна квалифицированная помощь?
Справиться с пеленочным дерматитом в домашних условиях бывает не всегда под силу. Нужно обратиться в больницу при появлении таких симптомов:
- повышение температуры тела;
- чрезмерная капризность ребенка, что говорит о сильном дискомфортне;
- выраженный воспалительноый процесс, быстрое распространение на обширные участки;
- изменение цвета кожи на багровый или синюшный;
- появление кровоточащих трещин, язвочек;
- появление гнойных очагов.
Также нужно посетить больницу, если дерматит плохо поддается лечению, симптомы не проходят спустя 3-5 дней.

В более тщательном уходе нуждаются дети, находящиеся на искусственном вскармливании, так как риск возникновения опрелостей у них выше
При сильном повреждении кожи у грудничка высока вероятность осложнений в виде воспалительных инфильтратов, абсцессов. Эти состояния опасны, так как приводят к общей интоксикации организма, повышению температуры тела, снижению веса и нарушению физического развития малыша.
Профилактика
Все профилактические мероприятия сводятся к правильному уходу. Рекомендации следующие:
- регулярно производить смену подгузника - каждые 3 часа, очищать кожу от испражнений, подмыв ребенка теплой водой или протерев влажными салфетками;
- для купания и ухода за кожей использовать только гипоаллергенные средства, исключить косметику с агрессивными химическими веществами в составе;
- кожные складки смазывать детским маслом;
- при надевании памперса нужно расправить резинки, не затягивать плотно в поясе, чтобы не было трения;
- перед тем, как надевать подгузник, устроить воздушную ванну, затем использовать крем, присыпку или крахмал, особое внимание уделить складкам кожи.
Малышу нужна одежда из натуральных тканей, чтобы кожа дышала. Необходимо обеспечить комфортный микроклимат в помещении, поддерживая оптимальную температуру воздуха и влажность.
Поскольку дефицит витамина Д влияет не только на появление рахита, но и вызывает повышенную потливость, то для профилактики дерматита не обойтись без его восполнения. Нужно гулять на улице в солнечную погоду, а также проводить специфическую профилактику масляным или водным раствором. Важно поддерживать грудное вскармливание, ведь в искусственных смесях содержатся дополнительные вещества, которые могут влиять на состав мочи.
Пеленочный дерматит – это раздражение и воспаление нежной кожи младенца, которое устраняется правильным уходом. Но если запустить болезнь, то она может стать серьезной проблемой с тяжелыми последствиями. Всегда следует заботиться о здоровье малыша и состоянии его кожи.
При плохом уходе на нежной коже новорожденного возникают различные виды дерматита из-за воздействия внешних факторов. Если вовремя не устранить раздражение, то на поврежденном участке размножаются патогенные микроорганизмы. Чаще всего это грибы рода Candida. В результате развивается заболевание — кандидозный пеленочный дерматит. 
Описание
Грибковая разновидность дерматита встречается у 60% детей первого года жизни. Высыпаниями имеют вид красных пятен, граница которых четко выражена из-за отслаивающегося эпителия. При отсутствии лечения они склонны к распространению. Если гигиенические процедуры проводятся редко, то заметен белый творожистый налет на пораженных участках.
Заболевание чаще всего возникает из-за контакта с мокрыми пеленками или подгузниками, сопровождается зудом и жжением.
В легкой стадии лечится быстро, но в тяжелых случаях трудно поддается терапии из-за вовлечения большой площади кожного покрова. Осложнения носят серьезный характер и могут сильно навредить ребенку.
" alt="">
Причины возникновения
В норме грибки рода Candida в незначительном количестве присутствуют в микрофлоре кожи. Но при благоприятных условиях они проникают в эпидермис и вызывают развитие симптомов пеленочного дерматита.
Причинами, способствующими возникновению болезни, становятся:
- контакт кожи с влажной тканью (памперсы, пеленки),
- длительный курс лечения антибиотиками,
- раздражающее воздействие испражнений при редкой смене подгузников:
- искусственное вскармливание,
- несоблюдение гигиены,
- высокая температура тела и окружающей среды (летом отмечается больше случаев дерматита),
- повышенное потоотделение,
- одежда не по погоде (слишком теплые вещи вызывают опрелости).

Так как данный вид дерматита встречается в основном у детей младшего возраста, педиатры называют главной причиной его развития плохой уход за малышом.
Грибковый пеленочный дерматит различают по месту локализации на следующие виды:
- краевой — появляется в местах соприкосновения краев подгузника с кожей,
- перианальный — элементы сыпи располагаются вокруг анального отверстия,
- интертриго — поражаются преимущественно глубокие складки паховой области.
Симптомы
Проявления кандидозного дерматита зависят от степени тяжести.
- Легкая — характеризуется слабым покраснением и образованием потертостей. Пораженные участки небольшие, в форме пятен. Иногда возникают маленькие прыщики. Если начать правильное лечение, все повреждения проходят быстро и без следов. Устранение и предупреждение воздействия раздражающих факторов на этом уровне предотвращает повторное развитие болезни.

- При переходе в среднюю степень гиперемия усиливается и приобретает устойчивый характер. Количество элементов сыпи увеличивается, появляются небольшого размера пустулы, наполненные гнойным содержимым. Одновременно с ними образуются эрозивные поверхности малой площади. За счет этого присутствует риск присоединения инфекции.
- Тяжелая стадия часто протекает с осложнениями. Вторичное инфицирование приводит к отеку, усилению гиперемии, увеличения изъязвления. Также на поверхности выделяется экссудат (происходит мокнутие).
Младенец не в состоянии сказать о том, что его беспокоит. Но родители могут вовремя заметить начало развития заболевания по следующим признакам:
- наличие в естественных складках пятен красного цвета или потницы,
- ребенка беспокоит зуд и жжение, из-за чего он становится капризным и плаксивым,
- при наличии высыпаний в промежности малыш плачет до или после мочеиспускания,
- творожистый налет на коже.
Проявления кандидозного дерматита у грудничка можно рассмотреть на фото ниже. 
Осложнения
Если лечение не начато в первой стадии болезни, то процесс усугубляется вторичным инфицированием (заражением бактериями и другими микроорганизмами).
За счет вовлечения в воспалительный процесс глубоких слоев эпидермиса возможно образование:
- абсцессов, гнойников,
- инфильтратов — уплотнений в тканях за счет скопления элементов клеток крови и лимфы,
- импетиго — заражение стрептококком, сопровождаемое ухудшение общего состояния и распространением волдырей, на месте которых затем образуются желто-коричневые корки.

Диагностика
При подозрении на пеленочный дерматит следует сразу обратиться к врачу. Поставить диагноз может педиатр или дерматолог. Диагностируется болезнь по внешнему виду (по наличию характерной клинической картины) и жалобам родителей. При подозрении на вторичное инфицирование берется мазок для бактериального посева. Это необходимо для определения типа возбудителя и его чувствительности к антибиотикам. Для контроля состояния ребенка назначают анализы крови и мочи, анализ кала на глистные инвазии и дисбактериоз.
Важно своевременно провести дифференциальную диагностику с другими похожими заболеваниями кожи:
- Простой контактный дерматит. Высыпания не располагаются в паховых складках, обычно поражают выпуклые части тела. Локализуется на коже ягодиц, бедер и нижней части живота.
- Себорейный дерматит. Характеризуется появлением шелушащихся пятен розово-желтого цвета. Поверхность кожи часто выглядит жирной, так как повышена выработка кожного сала.
- Энтеропатический акродерматит. Наблюдается при переводе ребенка на коровье молоко, сопровождается поносом и сыпью вокруг рта (помимо промежности).
Лечение
В первую очередь необходимо обеспечить правильный уход за кожей, регулярно проводить гигиенические процедуры, своевременно менять использованные подгузники и пеленки (лучше после каждого испражнения). Для получения положительного результата применяют как аптечные препараты, так и рецепты народной медицины.
Лекарственная терапия заключается в использовании средств наружного применения из разных фармацевтических групп. К ним относятся:
- Противогрибковые — оказывают отрицательное влияние на возбудителей, относящихся к роду грибов. Используют Пимафуцин, Кетоконазол, Миконазол.

- Противоаллергические — при аллергической реакции на материалы подгузника или компоненты ухаживающих средств, которая спровоцировала начало дерматита (Фенистил, Элидел).
- Препараты, направленные на улучшение регенерации тканей. Обычно назначают Бепантен, Пантенол, Драполен.
- Дезинфицирующие растворы: бриллиантовый зеленый, перманганат калия (марганцовка).
- Мази, содержащие антибиотики. Применяют при наличии бактериальной инфекции (Банеоцин).
Назначение гормональных противовоспалительных препаратов для лечения кандидозного дерматита у ребенка не эффективно. В ряде случаев отмечено ухудшение состояния при их использовании. 
Применяют травы в виде настоев и отваров, добавляемых в воду при купании. Рекомендуется протирать промежность ватным тампоном, смоченным в настое.
К использованию рекомендованы растения, обладающие лечебным действием (снимающие раздражения и подсушивающие кожу):
Для приготовления настоя 1 часть измельченного сырья заливают 10 частями кипящей воды. Настаивают в закрытой емкости 10—20 минут. После чего добавляют 1 стакан готового и отфильтрованного раствора в воду для купания ребенка. Можно использовать как один вид растения, так и все, взятые в равном количестве. 
Профилактика
Пеленочный дерматит, осложненный кандидозом, легко предупредить, если соблюдать ряд несложных рекомендаций:
- проводить водные процедуры не реже 3—4 раз в неделю,
- ежедневно практиковать воздушные ванны продолжительностью до трех часов,
- смена подгузника после опорожнения кишечника и каждые 3—4 часа,
- использование памперса правильного размера в зависимости от веса,
- при обнаружении аллергической реакции на крем или средства личной гигиены, прекратить его использование,
- отказаться от применения средств с сильной отдушкой.
" alt="">
Правильный уход за грудным ребенком предотвратит появление серьезных проблем с нежной кожей. Нельзя пренебрегать правилами профилактики и отказываться лечить заболевание на первых стадиях.
Читайте также:


