Медикаментозное лечение кандидозного цервицита
Нередко представительницы прекрасного пола недооценивают опасность такого заболевания, как молочница. К одним из наиболее опасных осложнений вагинального кандидоза относят цервицит. Воспалительные процессы, протекающие в шейке матки, становятся причиной эрозий, рубцов, а шейка теряет защитные функции. Процесс вынашивания ребенка протекает с осложнениями. Необходимо длительное терапевтическое лечение, направленное на ликвидацию последствий заболевания, вплоть до оперативного вмешательства.
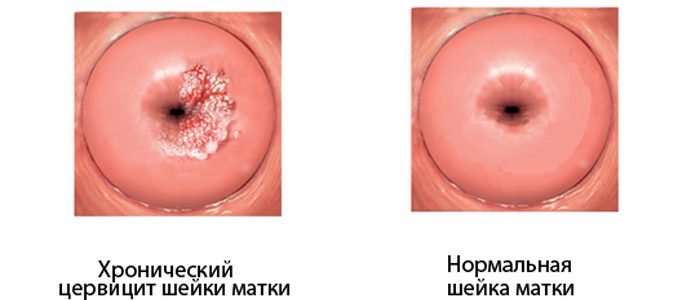
Что такое цервицит?
Роль шейки матки в репродуктивной системе женщины сводится к защите от преждевременных родов, препятствию проникновения инфекции к плоду.
В строении нижнего отдела матки выделяют цервикальный канал, один конец которого открывается в полость матки, а другой — во влагалище. Воспаление слизистой поверхности шейки матки называют цервицитом. В зависимости от того, какая именно часть шейки воспалена, различают:
- Экзоцервицит — воспаление внешнего отдела цервикального канала. Его можно увидеть во время гинекологического осмотра с помощью зеркал, при этом поверхность слизистой оболочки имеет красный цвет;
- Эндоцервицит — воспаление более глубоких участков, не доступных для наружного осмотра.
Заболевание опасно патологическими изменениями шейки матки, образованием рубцов, эрозий. Скрытая форма течения цервицита зачастую является причиной бесплодия, вызывает трудности в оплодотворении, вынашивании ребенка и родоразрешении. Переход течения заболевания из острой стадии в хроническую опасен развитием спаечных образований, дисплазией и развитием рака шейки матки.
Причины развития заболевания
Заболевание вызывают условно-патогенные и патогенные микроорганизмы:
- вирусы: папилломы человека, герпеса;
- бактерии: хламидии, трихомонады, стафилококки, токсоплазма;
- дрожжеподобные грибки рода Candida.
Воспаление мочеполовой системы провоцирует болезнь.
Молочница как причина цервицита
Как уже упоминалось, грибок Candida, является одним из возбудителей болезни. Обитая на всех слизистых, этот условно-патогенный микроорганизм входит в состав микрофлоры человека. Как только наступают благоприятные условия (достаточно питательной среды, подходящая кислотность рН 5,8—6,5) грибок начинает интенсивно размножаться. Вызывает заболевания: кандидозный вагинит, вульвит.
Симптомы заболевания
Наиболее характерные симптомы молочницы — зуд, жжение в наружных половых органах, болезненное мочеиспускание, дискомфорт во время полового акта. Появляются выделения с неприятным, кислым запахом, белого цвета, по структуре, напоминающие творожную массу. Если данное заболевание своевременно не лечится, грибок продвигается вверх по влагалищу и захватывает нижний отдел матки. Воспаление цервикального канала характеризуется дополнительными симптомами:
Диагностика
Диагностируют заболевание во время гинекологического осмотра. Осмотр с помощью зеркал или кольпоскопа позволяет врачу визуально диагностировать изменения покрова шейки матки. Видны отек и покраснение, эрозийные образования, сосуды расширены. Кольпоскоп позволяет увидеть минимальные изменения слизистой, благодаря увеличенному изображению шейки матки.
При скрытой форме течения заболевания, видимых изменений могут не обнаружить. Необходим микроскопический анализ мазка, бактериологический посев, ПРЦ, цитологическое исследование соскоба. В случае если причина цервицита заключается в молочнице, анализ покажет присутствие в цервикальном канале грибка Candida.
Недопустимо самолечение цервицита на любой его стадии. Невозможность точной диагностики и адекватного лечения может привести к онкологическому заболеванию шейки матки.
Показан прием общеукрепляющих препаратов, повышающих устойчивость организма к заболеваниям. Рекомендована консультация иммунолога. Если консервативные способы лечения не принесли ожидаемых результатов, проводят отсечение пострадавших участков шейки матки, с помощью криодеструкции, лазеротерапии. Обязательна терапия полового партнера, даже при отсутствии у него симптомов заражения грибком.

Цервицит – это патология, которая характеризуется развитием воспалительного процесса в шейке матки. Шейка – это некий барьер, который предотвращает проникновение инфекций в полость матки. При воздействии определенных факторов нарушается данная защитная функция, что и вызывает попадание инородной микрофлоры с дальнейшим развитием воспаления. Как лечить цервицит, подробнее в статье.
Особенности лечения
Перед тем как назначить лечение цервицита, врач проводит необходимые диагностические мероприятия по выявлению причины его развития. Учитывая причину, назначают соответствующие лекарственные препараты, а также дополнительные лечебные меры.
Как правило, терапия цервицита заключается в следующем:
- прием антибактериальных препаратов для устранения патогенной микрофлоры;
- проведение местной противовоспалительной и обезболивающей терапии;
- применение средств, способствующих восстановлению микрофлоры во влагалище;
- проведение физиотерапевтических процедур.
Лечение заболевания должно быть комплексным и длительным. В противном случае острый цервицит перейдет в хроническую форму. Если антибиотики не помогают избавиться от патологии, врач может назначить прижигание воспаленного участка. Кроме того, требуется прием иммуностимуляторов и витаминных препаратов, которые помогают повысить защитную функцию иммунитета.
Медикаменты
В лечении цервицита используют препараты различных групп, которые в комплексе помогают быстро справиться с заболеванием.
Если причина развития цервицита – хламидии, назначают прием антибактериальных препаратов, входящих в тетрациклиновую группу. Это может быть Тетрациклин или Доксициклин. Также могут использоваться средства из макролидов – Эритромицин, Джозамицин и др. Часто назначают препараты из группы хинолинов (например, Таривид) или азалиды (например, Азитромицин).
При кандидозной форме заболевания необходима системная терапия противогрибковыми средствами. Сюда относят Флуконазол, Натамицин и др. Если данная форма патологии дополняется генитальным герпесом, используют противовирусные средства (Зовиракс и др.). Нередко назначают прием противогерпетического иммуноглобулина.
Бактериальная природа цервицита (воздействие гонококков, трихомонад) требует использования лекарственных препаратов не только женщиной, но и ее половым партнером. После того как будут устранены выраженные симптомы болезни, проводят местную терапию влагалищными микроклизмами.
Папиломавирусную инфекцию лечат цитостатиками (например, раствором для инъекций Фторурацил). Неспецифический цервицит можно вылечить препаратами местного применения.
Как только купировали острые симптомы заболевания, приступают к местной терапии, которая эффективна для профилактики восходящего инфицирования женских половых органов.
На данном этапе терапии шейку матки и влагалище необходимо обрабатывать с помощью раствора нитрата серебра, раствора Хлорофиллипт, раствора Димексид. Также эффективным будет раствор с названием Гексикон, который используют для спринцеваний. Лекарство вводят в мочеиспускательный канал специальной насадкой.
Важно! Препарат Гексикон можно использовать и в форме свечей. Таковые не вызывают нарушение нормальной микрофлоры и гибель лактобактерий. Несмотря на это, свечи неэффективны в отношении грибков и вирусов.
В любом случае назначают одновременную местную терапию для доставки антибиотика к месту с воспалением. Это могут быть свечи, тип которых учитывают, исходя из возбудителя. Например, при грибковом поражении будут эффективными свечи Микогал, Клотримазол, Дафнеджин. Чтобы восстановить естественную микрофлору, можно использовать суппозитории Ацилакт.
Если цервицит вызван бактериями, для лечения патологии назначают свечи Гексикон, Пимафуцин, Полижинакс, Тержинан, и др. Препарат Тержинан оказывает не только противовоспалительное действие, но и отлично справляется с болевым синдромом.
Если имеется хроническое воспаление (цервицит, эндоцервицит), которое вызвало истощение слизистой оболочки шейки матки, требуется применение гормональных препаратов в местной форме. В таких средствах имеются эстрогены, которые способствуют восстановлению и регенерации поврежденной слизистой. Сюда можно отнести препараты Овестин и Эстриол.
Дополняют лечение иммуномодуляторами, которые способствуют повышению состояния иммунитета. Это, в свою очередь, помогает ускорить выздоровление. Из иммуномодуляторов активно применяют лекарство Изопринозин, которое оказывает не только иммуномодулирующее, но и противовирусное действие.

Богат всеми полезными витаминами комплекс Компливит
Из витаминных препаратов лучше отдать предпочтение витаминным комплексам. Это может быть Витрум, Компливит и др.
Физиотерапевтические процедуры
В некоторых случаях врач может назначить проведение физиотерапевтических процедур. Таковые эффективны в лечении цервицита у молодых нерожавших женщин и только при отсутствии атипических изменений эндометрия. Последние можно обнаружить или опровергнуть методом кольпоскопии, цитологии, биопсии.
Лечение заболевания проводят с помощью электрофореза с лекарственными веществами, в частности, с цинком. Электрофорез будет эффективным при заболевании, которое находится на первой стадии заживления. На второй стадии заживления используют радиоволновую терапию.
Также назначают внеочаговое воздействие ультрафиолетовыми лучами.
Народные методы
Дополнить основное терапевтическое лечение можно терапией народными средствами. Часто задействуют следующие компоненты:
- кору дуба: 10 г сырья залить полулитром воды, проварить на слабом огне в течение 10 минут (после остывания средство используют для спринцевания трижды в день);
- ромашку: 2 ст. л. сырья залить 400 мл горячей воды и оставить настаиваться на протяжении получаса (после остывания в средстве смачивают ватный тампон и вставляют во влагалище, выдерживая на протяжении 10 минут, проводят процедуру трижды в день);
- шалфей: 2 ст. л. сырья залить 400 мл воды и проварить в течение 10 минут (после снятия с огня средство настоять еще в течение 6 часов, после используя для проведения спринцеваний трижды в день);
- календулу: 1 ст. л. на 200 мл горячей воды, настоять в течение часа (использовать для спринцевания).
При таком заболевании полезным будет употребление натуральных ягод. Например, смородина, ежевика, облепиха, калина содержат жизненно важные витамины, которые помогают повысить защитную функцию организма.
Можно задействовать и травы, из которых готовят настои и отвары для приема внутрь (1 ч. л. на стакан воды). Это может быть эвкалипт, тысячелистник, шалфей. Готовое средство (отвар и настой) принимают по 100 мл за раз трижды в день.
Операция
Если консервативная терапия не помогает избавиться от цервицита, назначают оперативное вмешательство. Несмотря на эффективность, такая терапевтическая методика имеет множество противопоказаний и побочных последствий.
Важно! Не стоит тянуть до тех пор, пока от заболевания можно будет избавиться только с помощью операции. При своевременном начале консервативной терапии цервицит поддается полному излечению.
При заболевании цервицит могут назначить криохирургию – прижигание поврежденной ткани с помощью жидкого азота. Процедура не предполагает использование анестезии и считается безболезненной. Длительность операции – не более 15 минут. На протяжении нескольких недель могут возникать побочные симптомы: кровотечение, выделения из влагалища, инфицирование, рубцевание ткани и др.
Второй метод оперативного вмешательства – термотерапия, которая предполагает прижигание поврежденной ткани термодатчиком. Процедура проводится с анестезией, чтобы избавить больного от болевых ощущений.
Третья методика – лазерное удаление поврежденной ткани, которое также проводится с использованием анестетиков. Из побочных симптомов стоит отметить кровотечение, выделения из влагалища с неприятным запахом, боль в поясничном отделе и внизу живота.
Диатермокоагуляцию проводят при таком сопутствующем осложнении, как эрозия на слизистой, которую невозможно устранить консервативными методиками. Противопоказаниями к проведению диатермокоагуляции выступают выраженные воспалительные процессы в любом половом органе, опухоли, беременность. Методика предполагает воздействие на воспаленную область высокочастотным током, что обеспечивает тепловой эффект и разрушение измененного эпителия.
Не стоит упускать из внимания первые настораживающие симптомы, а нужно обратиться к специалисту. Только лечащему врачу под силу выявить истинную причину патологического состояния и назначить наиболее эффективную терапию.
По своей природе цервицит – это разновидность воспалительного процесса, происходящего во влагалищном сегменте шейки матки.
При наличии такого дефекта из влагалища выходят специфические выделения, может присутствовать болевой дискомфорт в нижней части живота. Помимо этого, болью может сопровождаться мочеиспускание, а также сексуальный контакт.
Данная патология достаточно опасна, т.к. она может провоцировать появление дополнительных осложнений. Из-за чего же возникает цервицит?
Что это такое?
Цервицит представляет собой заболевание, при котором диагностируют воспаление шейки матки в области влагалищных участков.
Патологический процесс сопровождается гнойными или выделениями с примесями слизи, болезненностью в нижней части живота, болями во время мочеиспускания, а также дискомфортными ощущениями при половом акте. Если диагностируется хроническая форма патологии, то такому состоянию характерны эрозийные явления, уплотнение маточных стенок, поражение инфекционного происхождения верхней части влагалища.
Шейка матки сама по себе является барьером, который защищает внутреннюю полость от проникновения патогенных бактерий в матку и верхние половые пути. При воздействии неблагоприятных факторов теряется защитная функция, что способствует поражению чужеродной микрофлорой и развитию воспаления. В большинстве случаев патология выявляется у женской половины населения в репродуктивном возрасте, реже – в период климакса.
Причины возникновения
У здоровых женщин слизь из цервикального канала выступает в качестве защитного фактора, который препятствует росту патогенной микрофлоры. Инфицирование предотвращает нормальный биоценоз влагалища, выработка молочной кислоты палочками Дедерлейна. Если их содержание снижается, возникают условия для размножения условно-патогенной флоры или проникновения патогенов.
К симптомам цервицита приводят следующие типы инфекции:
- Вирусы. У женщин с симптомами хронического цервицита в 80% случаев диагностируется ВПЧ. Для вирусной инфекции характерна субклиническая или латентная форма, иногда возбудителя выявляют только при углубленном обследовании. В качестве патогенного агента также может выступать цитомегаловирус, вирус герпеса, реже аденовирус.
- Условно-патогенные микроорганизмы. Являются основной причиной заболевания. Чаще определяется грамотрицательная флора (клебсиеллы, кишечная палочка, энтерококки), неклостридиальные анаэробы (протей, бактероиды). Могут обнаруживаться стафилококки, стрептококки.
- Хламидии. Являются возбудителем острого цервицита. Обнаруживаются у 45% пациенток. В чистом виде хламидийная инфекция нехарактерна для симптомов хронического воспаления, чаще встречается ее ассоциация с облигатной флорой.
- Трихомонады. Определяются у 5-25% женщин, обратившихся к гинекологу с симптомами воспаления. Цервицит нередко протекает с минимально выраженными признаками инфекции. Пик заболеваемости приходится на возраст 40 лет.
- Кандиды. Грибковая инфекция развивается при снижении иммунных факторов, нарушении биоценоза влагалища. Кандидозный цервицит дополняется симптомами кольпита. Обострения могут провоцировать хронические болезни, антибактериальная терапия, гормональные изменения.
- Гонококки. Вызывают острый вагинит и цервицит, которые могут сочетаться с симптомами уретрита. При хронической инфекции выявляются у 2% больных. Часто распространяются на вышележащие отделы половой системы, что обуславливает сочетание симптомов цервицита с проявлениями хронического эндометрита, аднексита.
Причиной заболевания могут быть возбудители сифилиса, туберкулеза. Иногда наблюдается сочетание нескольких инфекций. Фактором риска развития цервицита выступают аборты и любые травматичные манипуляции, повреждающие шейку матки. Вероятность возникновения патологии повышается при эктопии или эктропионе шейки. Распространению половых инфекций способствует низкая сексуальная культура, частая смена половых партнеров, отказ от барьерной контрацепции.

Симптомы цервицита шейки матки
На начальной стадии патологического процесса клиническая картина в основном отсутствует. Первые признаки цервицита проявляются в виде интенсивных выделений на протяжении нескольких дней после окончания менструации. Чаще всего они остаются без внимания со стороны женщин.
В том случае, если присутствует следующая симптоматика, необходимо незамедлительно обратиться за медицинской помощью:
- кровяные мазания, наблюдающиеся некоторое время после окончания месячных;
- ощущение зуда в органах репродуктивной системы;
- болезненность и дискомфорт во время полового акта;
- жжение при походе в туалет;
- болевые ощущения в нижней области живота и в промежности;
- выделения с примесями крови после секса.
Если заболевание имеет тяжелый характер течения, то признаки будут следующими:
- резкий неприятный запах;
- интенсивные гнойные выделения;
- зуд и боли в животе.
При отсутствии необходимого лечения острой формы цервицита он переходит в хроническую стадию. Для подобного состояния характерны регулярные выделения мутной консистенции с наличием слизи. Иногда отмечается раздражение половых органов снаружи.
При беременности заболевание цервицит может вызвать заражение плода, выкидыш или преждевременные роды. Инфицирование околоплодных вод в первом триместре беременности влечет за собой патологии развития плода, плацентарную недостаточность и другие пороки. На поздних сроках беременности воспалительный процесс в шейке матки распространяется на всю репродуктивную систему и тормозит развитие плода.
Для лечения цервицита у беременных женщин назначают антибактериальный Суммамед, местные антисептики и иммуномодуляторы. В качестве поддерживающей терапии при стихании симптомов острого цервицита проводят обработку влагалища и шейки матки растворами Димексида и Хлорофиллипта. При инфекционном цервиците назначают противовирусные и антибактериальные средства женщине и половому партнеру.
Диагностика
При отсутствии явных симптомов цервицита его очень сложно диагностировать вовремя. Для его своевременного определения и диагностирования очень важно посещать гинеколога с целью профилактики.
Для диагностики применяют такие методы:
- Осмотр у гинеколога с применением зеркал. Врач обращает внимание на цвет влагалищного сегмента шейки, его изменение, присутствие гнойного образования, кровянистых выделений, язвочек и отёка.
- Взятие мазка на микроскопическое исследование для определения инфекции и её возбудителей.
- Кольпоскопия происходит при помощи колькоскопа, с оптическим усилением и освещением на слизистые шейки и влагалища. При этом методе можно хорошо рассмотреть все очаги заболевания и диагностировать их. При этой процедуре нередко берут кусочки ткани из подозрительных образований для гистологии.
- Бактериологический посев взятого мазка из влагалища. Этим методом определяют флору влагалища и её чувствительность к антибиотикам.
- ПЦР. Этот метод обнаруживает ДНК вируса и его количество в материале исследования. Этим способом выявляют микоплазмоз и хламидиоз.
- Анализ взятого мазка в лаборатории на количество эритроцитов, лейкоцитов и лимфоцитов. Показывает степень воспалительного процесса неинфекционного происхождения.
Осложнения
На протяжении длительного времени заболевание может не сказываться негативно на общем состоянии женщины. Однако если цервицит переходит в хроническую форму, то в процессе прогрессирования болезни нарушается целостность и дифференцировка эпителия канала шейки матки, а также влагалищной части шейки матки.
На фоне таких нарушений часто развивается эрозия шейки матки, со временем переходящая в дисплазию. Если воспалительный процесс в цервикальном канале продолжается на протяжении длительного времени, то свойства слизи шейки матки изменяются. Итогом таких патологических изменений может стать бесплодие. Эндоцервицит может стать причиной нарушения проходимости канала шейки матки. При отсутствии адекватного лечения возможно дальнейшее распространение инфекции, что приводит к аднекситу и эндометриту. Кроме того, распространение инфекции при цервиците может стать причиной пиелонефрита и перитонита. Если цервицит сочетается с вирусом папилломы человека онкогенного типа, значительно возрастает риск развития онкологических новообразований в шейке матки.
У женщин с хроническим цервицитом часто проявляются постоянные боли в области таза. Кроме того, заболевание может привести к внематочной беременности, выкидышам и другим осложнениям в процессе вынашивания ребенка и родов.

Лечение цервицита у женщин
Начинается лечение цервицита у женщин с ликвидации очагов воспаления, а также причин, которые его вызвали. Затем начинается укрепление иммунитета. После определения типа заболевание врач назначает ряд комплексных мероприятий. В него входит:
- приём лекарственных средств;
- прохождение физиотерапевтических процедур;
- спринцеваний;
- применение свечей;
- укрепление иммунитета;
- восстановление микрофлоры влагалища.
Применяют антибиотики, противогрибковые и противовирусные средства для избавления от болезнетворных микроорганизмов, при инфекционном типе цервицита. Например, Метронидазол и сульфаниламидные препараты.
Препараты для лечения цервицита
Противовирусные препараты используется, например, при герпетической инфекции . В этом случае зачастую назначается ацикловир. Дозировка препарата и кратность приема определяется лечащим врачом, исходя из тяжести процесса и выраженности клинических проявлений. Побочные реакции на фоне приема препарата выявляются редко. Наиболее часто можно столкнуться с дискомфортом в животе, тошнотой, рвотой, диареей, головной болью. Обнаружение аллергической реакции является показанием к отмене препарата.
В случае обнаружения кандидозного цервицита назначаются противогрибковые препараты. Наиболее распространенным препаратом данной группы является флуконазол. Переносимость данного препарата очень хорошая, побочные эффекты появляются крайне редко. Из побочных реакций наиболее часто можно отметить боль в животе, тошноту, метеоризм, сухость слизистой оболочки полости рта, расстройство стула в виде запора.
Назначение антибактериальных препаратов для лечения необходимо при бактериальной этиологии цервицита . Используются следующие группы антибиотиков:
1) Тетрациклины. Одним из представителей данной группы антибактериальных средств является доксициклин, который активен как в отношении грамположительных, так и грамотрицательных микроорганизмов. Противопоказан детям до 8 лет, беременным и кормящим грудью женщинам, людям, имеющим печеночную недостаточность, а также при миастении (в случае использования внутривенного введения препарата).
2) Макролиды. Наиболее распространенным представителем макролидов является азитромицин. Данный антибиотик обладает широким спектром антибактериального действия, что позволяет использовать его при поражении различными грамотрицательными и грамположительными микроорганизмами. Механизм действия препарата заключается в замедлении роста и размножения бактерий. Азитромицин достаточно хорошо переносится, редко на фоне приема препарата возникают побочные эффекты, противопоказан лишь при наличии у пациента аллергической реакции к любому из компонентов препарата, беременности и лактации, а также детям до 12 лет.
- моксифлоксацин. Обладает бактерицидным действием, распространяющимся на широкий спектр микроорганизмов. Препарат хорошо переносится среди представителей разных возрастов. При необходимости разрешается назначать беременным женщинам, так как в ходе исследования на животных не был выявлен тератогенный эффект, который означает возникновение пороков развития вследствие применения лекарственного средства. Стоит воздержаться от использования детям до 18 лет, так как не проведены клинические испытания препарата, говорящие о безопасности применения моксифлоксацина в детском возрасте;
- левофлоксацин. Препарат обладает бактерицидным действием, активен как по отношению к грамотрицательным, так и к грамположительным микроорганизмам. Левофлоксацин достаточно хорошо переносится, редко возникают следующие побочные реакции: тошнота, диарея, дискомфорт в эпигастральной области (верхней части живота), мышечная слабость.
Хроническая стадия заболевания характеризуется меньшей успешностью консервативного лечения, что, соответственно, определяет необходимость в применении хирургических методов (криотерапии, диатермокоагуляции, лазеротерапии) при предварительном избавлении от инфекций.

Хирургическое лечение
сли консервативная терапия не приносит ожидаемого результата в течение нескольких месяцев, врачи принимают решение о проведении той или иной операции. Показаниями к такому виду лечения служат:
- длительно существующий болевой синдром;
- планирование беременности;
- большая площадь поражения.
Существует несколько разновидностей операции, которые отличаются по своей технике:
- Применение лазерного прижигания. В область расположения воспалительного очага направляют лазерные лучи. Они разрушают повреждённые клетки и вызывают образование на поверхности слизистой оболочки плотного струпа, под которым и происходит заживление. Само прижигание проводится под анестезией и длится от 10 до 15 минут.
- Криохирургическая процедура. Во влагалище вводится специальный прибор, внутри которого находится жидкий азот. Его температура крайне низкая, в результате чего охлаждается само устройство и прижигает мягкие ткани. Процедура проводится в 2 этапа с разницей в 3–5 минут, что позволяет уничтожить омертвевшие участки. Восстановление после этой методики лечения протекает быстрее, что связано с меньшим повреждением слизистой оболочки.
Народные средства
Не стоит забывать, что почти все народные средства имеют временный эффект и не помогают избавиться от причины цервицита — патогенных микроорганизмов. Поэтому доктора запрещают оказываться от традиционного лечения.
Самые популярные народные рецепты для борьбы с цервицитом:
- Брусок хозяйственного мыла натрите на мелкой тёрке и пересыпьте в чистую банку. Одну столовую ложку стружек размешайте в ёмкости с 0,5 литрами тёплой воды. Наберите раствор в спринцовку и несколько раз проведите промывание влагалища. Хозяйственное мыло создаёт среду, неблагоприятную для размножения и дальнейшего роста патогенных микроорганизмов. Опасность частого применения такого средства состоит в высушивании слизистой оболочки: именно поэтому его используют 1 раз в неделю.
- 100 грамм измельчённого подорожника перемешайте с таким же количеством лопуха. Полученный порошок поместите в тазик с кипятком и дождитесь его остывания до приемлемой температуры. Погрузите нижнюю часть туловища в эту ванночку и проведите в ней 10–15 минут. Подорожник в сочетании с лопухом обладают выраженными заживляющими свойствами и устраняют имеющиеся трещинки и разрывы на слизистой оболочке. Рекомендуется использовать этот метод 2–5 раз в неделю перед сном.
- 50 грамм календулы растворите в стакане кипятка и накройте блюдцем. Через 10–15 минут удалите с помощью сита остатки сырья и наберите раствор в спринцовку. Проведите промывание несколько раз. Календула — лучшее природное противовоспалительное средство, которое снимает отёчность, избавляет от зуда и неприятных выделений. Процедуру нужно проводить ежедневно перед сном для достижения максимального результата.
Диета во время лечения
При цервиците медикаментозная терапия должна быть дополнена грамотной сбалансированной диетой. Во время лечения воспалительного процесса организм остро нуждается в достаточном количестве микроэлементов, полинасыщенныхжирных кислот, белка, витаминов и углеводов.
| Рекомендуется ограничить потребление: | В рацион пациента следует включить: |
|
|

Профилактика
Как видно, цервицит – это крайне неприятная патология, способная негативно отражаться на жизни женщины.
- регулярно соблюдать интимную гигиену;
- предохраняться от нежелательной беременности, дабы потом не делать аборт, который может спровоцировать воспаление и цервицит;
- вовремя лечить инфекционные поражения влагалища и шейки матки;
- соблюдать все врачебные рекомендации во время беременности и на этапе родов, чтобы при рождении ребенка не повредить шейку матки;
- вовремя устранять дисфункции эндокринной системы.
Этих правил вполне достаточно для того, чтобы уберечь себя от цервицита и вызываемых им сопутствующих проблем.
Читайте также:


