Молочница при беременности все трусы мокрые

Не секрет, что плод в утробе матери находится в окружении амниотической жидкости, которую также называют околоплодные воды. Они играют очень большую роль в развитии плода, поэтому их излитие происходит уже во время родов. Если жидкость начинает подтекать раньше, это чревато осложнениями или преждевременными родами. В публикации мы разберемся, какие признаки подтекания околоплодных вод и чем опасна данная ситуация для женщины и ребенка.
Основные симптомы подтекания
В третьем триместре является физиологическим процесс увеличения выделений. На данном этапе очень важно определить, какого рода выделения начались у женщины. Естественно, этим должен заняться гинеколог в ЖК, который наблюдает беременную. Но не всегда жизненные обстоятельства складываются благополучно и бывает, что женщина не может в ближайшие несколько дней обратиться к врачу. Поэтому очень важно для будущей мамы самостоятельно распознать преждевременное отхождение амниотической жидкости.
- выделяемой жидкости становится больше при движении или смене положения;
- если это небольшой разрыв плодного пузыря, то воды могут струиться по ногам и женщина даже при напряжении мышц таза не может сдержать выделения;
- если разрыв совсем крошечный, то определить подтекание можно только с помощью теста или мазка в ЖК (женской консультации).
Довольно часто женщины пытаются по цвету выделений на прокладке определить, не началось ли подтекания. Это сделать довольно сложно, в основном воды имеют прозрачный, реже розовый, зеленоватый, коричневый или мутный оттенок.
- Для этого теста не нужно приобретать какие-либо приспособления. Сходите в туалет по-маленькому, подмойтесь и очень тщательно протритесь полотенцем, чтобы нигде не оставалось никакой влаги. После этого прилягте на сухую чистую простынь. Если через 15-20 минут на ней появились влажные пятна, высока вероятность подтекания околоплодной жидкости. Достоверность данного способа примерно 80%.
- Прокладка, которая позволяет определить вероятность подтекания, ее можно приобрести в аптеке буквально за 290-330 рублей.
Дорогие женщины, помните, при первых признаках подтекания сразу же обратитесь к своему гинекологу в ЖК или в роддом. Если малыш будет долгое время находиться без вод, это опасно для его здоровья и даже для жизни малыша.
Как в норме происходит излитие амниотических вод?
В большинстве случаев происходит следующая последовательность событий:
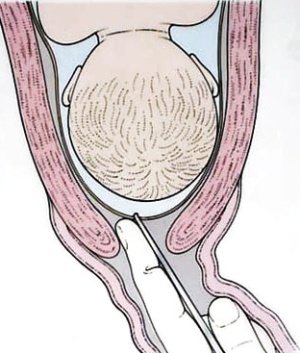
- на 38-42 неделе беременности начинается родовая деятельность;
- во время одной из схваток околоплодный пузырь рвется и жидкость одним потоком выливается наружу;
- если разрыва пузыря нет, то акушер-гинеколог на кресле самостоятельно проводит прокол околоплодного пузыря - данный процесс носит название Амниотомия.
Чем для женщины и плода грозит подтекание?
Если воды полностью отходят во втором триместре, это может привести к заражению плода инфекцией, которая с легкостью пройдет в таком случае через всю защиту.
Как только акушер-гинеколог определит, что у беременной подтекает именно амниотическая жидкость, женщина будет направлена на ультразвуковую диагностику, чтобы определить степень зрелости ребенка в утробе. Если дыхательная система и почки плода готовы функционировать вне матки, то будет проведена стимуляция родовой деятельности. Это нужно, чтобы предотвратить последствия инфекции. Если малыш еще не готов к появлению на свет, то будет проведен ряд мероприятий, направленных на пролонгирование беременности. Женщине обязательно пропишут антибактериальные препараты и средства для остановки родов, и начнут ожидать, пока ребенок не достигнет в развитии того порога, который позволит ему самостоятельно дышать.
Как выглядят выделения при молочнице у женщин

Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.

Выделения при вагинальной молочнице у женщин на трусах появляются всегда. Сначала они представляют собой незначительные белые или желтые выделения: их легко спутать с естественными, нормальными выделениями. Но с ходом течения болезни выделения на трус при молочнице у женщин приобретают более густой характер.
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Важно! Если появились выделения белого цвета на трусах, то не всегда это свидетельствует именно о наличии молочницы. Поставить точный диагноз сможет только врачи. Не только на основе визуального осмотра, но также по данным анализов.
- Кроме того, что молочница у женщин (фото) на трусах проявляется выделениями, нужно обращать внимание на другие симптомы;
- Зуд в области половых губ и влагалища. Часто при запущенных формах молочницы зуд может локализоваться в области анального отверстия;
- Белые выделения при молочнице у женщин бывают не только на трусах. Они появляются на трусиках из-за того, что налет присутствует на слизистой оболочке половых органов;
- Внешние половые органы отекают, становятся красными;
- Могут образовываться трещины при молочнице из-за того, что слизистая влагалища истощена. Это также часто бывает при запущенных формах кандидоза;
- Острое жжение во время мочеиспускание;
- Болезненные ощущения при половом акте, когда партнер входит во влагалище;
Обратите внимание! Чаще всего симптомы молочницы появляются где-то за неделю планируемой даты начала менструации. Если у женщин есть аллергия по жизни, то симптомы молочницы (в частности, зуд и жжение) будут более ярко выраженными.


Проявляется молочница у женщин на трусах выделениями, которые становятся наиболее активными за неделю до начала критических дней. Выделения будут желтые или едва белые, но, ни в коем случае не серые, зеленые или бурые. Если появились только выделения, но нет других, перечисленных симптомов (не всех, но от трех и более), то маловероятно, что у женщины именно молочница.
- Выделений становится с каждым днем все больше;
- Выделения не просто появляются на трусиках, но имеют резких запах;
- Неоднородная консистенция, похожая на скисшее молоко или творог;
Итак, мы определили молочница у женщин на трусах, какими выделениями проявляется, на какие еще дополнительные симптомы следует обращать внимание. Но как это заболевание возникает? Неужели, причиной всего является незащищенный половой акт? На самом же деле, половой путь передачи не стоит даже в первой пятерке основных причин вагинального кандидоза.

Грибки Candida присутствуют в организме здорового человека. Но их умеренное размножение контролирует иммунная система. Если иммунная система по какой-либо причине становится слабой, то она не может контролировать колонии дрожжевых грибков. Из-за этого возникает молочница.
- Длительный курс антибиотиков;
- Гормональные препараты, в том числе, средства контрацепции;
- Изменения среды во влагалище из-за приближающихся месячных;
- Проблемы со щитовидной железой;
- Неправильное использование гигиенических тампонов и прокладок;
- Интимная близость при сухости влагалища;
- Ослабление иммунитета после хирургических операций;
- Неправильно подобранное нижнее белье: не тот размер, форма, материал изготовления;
- Использование ароматического мыла, туалетной бумаги, соли для ванн;
- Жаркая и влажная погода, из-за которой в области промежности постоянно проступает пот;
- ВИЧ;
Итак, молочница у женщин на трусах проявляется выделениями. Но, если выделения не идут вместе с другими перечисленными симптомами болезни, то вряд ли они указывают именно на кандидоз. К врачу следует обязательно обращаться при появлении только выделений, если кандидоз имеет хроническую форму, если леди ждет ребенка, находится в периоде грудного вскармливания.

Обязательно к гинекологу следует идти повторно, если вы лечитесь от молочницы, но симптомы не проходят. Также поступают в ситуации, когда появляются боли в груди или спине. Если девочке меньше 12 лет или же женщине уже более 60 лет.
Теперь вам известно не только о том, как и почему проявляется молочница у женщин на трусах, но и когда нужно обязательно обращаться к врачу и почему возникает это заболевание у женщин разного возраста.
Можно ли заразиться кандидозом в бассейне?
Можно ли ходить заниматься в бассейн с молочницей? Такое заболевание, как кандидоз (молочница), часто становится спорным во время посещения бассейна или другого закрытого водоема, аквапарка. Одни не желают развития грибка у себя, другие переживают, чтобы не заразить остальных посетителей.


Для начала нужно понять, что можно не только заразиться патогенным микроорганизмом от кого-то, но и самому стать носителем. Наиболее частые причины развития кандиды:
- Ослабленный иммунитет. Вследствие гиповитаминоза, несбалансированного питания. Беременность.
- Нервные перенапряжения. Стрессы, усталость, короткий ночной сон (недосыпание).
- Частая смена половых партнеров. К микрофлоре партнера среда влагалища женщины должна адаптироваться, поскольку уровень полезного грибка кандида индивидуален.
- Увеличенное количество глюкозы в организме. Вследствие вкусовых пристрастий или повышенного уровня эстрогена женщинам свойственно перед менструациями менять привычные предпочтения в еде в сторону мучных, сдобных или сладких продуктов. Изнурительные диеты также нарушают микрофлору кишечника и влагалища.
- Меняющие рН кожи внешних гениталий средства гигиены, обработанная вода, синтетическое белье.
- Психосоматика. Подавленное состояние, завышенные требования к другим и себе, неудовлетворенность нарушают иммунные процессы, следствием чего и является молочница.
- Изменение гормонального фона. Можно смело утверждать, что каждая женщина теоретически может заболеть кандидозом и сама стать его распространителем.
- Недолжная гигиена.
Если представительница прекрасного пола во время посещения бассейна обнаружила у себя творожистые выделения, зуд и жжение в области половых органов, то у нее появилась молочница. Но причина – в ослабленной функции именно ее организма. У здорового человека даже после контакта с зараженным партнером по плаванию заболевание не станет развиваться. Кандидоз часто выступает в роли симптома других отклонений в организме.
В бассейне обрабатывают воду специальными растворами, содержащими хлор. Такой уровень вещества не навредит жизни человека, но обезвредит микроорганизмы, поэтому невозможно заразиться патогенным грибком кандида в общественном закрытом водоеме. Но это теоретически. На практике бывает наоборот.

Врачи рекомендуют ходить на плавание по многим причинам. Занятие в бассейне снимает усталость за счет физического расслабления всех групп мышц, что помогает бороться с молочницей и нормализует физиологическое и психологическое состояние. Но в медицинской практике встречаются неприятные случаи, когда женщины жалуются на возникновение неприятного заболевания именно после посещения указанных водоемов.
Причины могут быть следующие:
- Хлорированная вода нарушила микрофлору влагалища, ослабленный организм не смог противостоять патогенному развитию грибкового микроорганизма.
- Руководство бассейна недобросовестно относится к выполнению своих обязанностей и не по нормам обеззараживает и очищает воду.
- В уважающем себя заведении (и согласно требованиям) перед получением абонемента у будущего клиента просят справку о здоровье, которая подразумевает отсутствие возможных заболеваний, передаваемых бытовым путем.
- Халатное отношение женщины к своему здоровью. Это долгое нахождение в мокром купальнике, пользование одним полотенцем с подругой.

Особенно каждому клиенту нужно обращать внимание на то, требуют ли медицинскую справку перед выдачей абонемента, как ответственно врач при оздоровительном учреждении осматривает потенциального посетителя. Если все по правилам, можно записываться без страха. Если подобная процедура формальна или отсутствует, то есть вероятность заразиться куда более серьезными недугами, как молочница.
Также поможет соблюдение простых действий:
- Пользоваться исключительно своими средствами гигиены.
- Строго перед плаванием и после нужно принять душ с мылом (не ванну!).
- В качестве моющего средства для интимной гигиены можно использовать детское мыло. Оно недорогое, не сушит и не нарушает микрофлору влагалища.
- Мыть промежность необходимо от влагалища к заднему проходу (не наоборот), чтобы возможные патогенные организмы не попадали дальше к гениталиям.
- После снятия купального костюма использовать хлопковые трусики (не синтетические).
- После плавания мокрый купальник нужно переодеть (иначе можно спровоцировать не только молочницу, но и воспалительные процессы в малом тазу и молочных железах).
- Перед посещением бассейна нужно проконсультироваться с гинекологом.
И можно отыскать отзывы о бассейне, и только после полученной информации следует принимать наиболее оптимальное решение.
Получить бесплатную консультацию




По статистике Всемирной организации здравоохранения, 75% женщин минимум один раз за свою жизнь сталкиваются с кандидозом влагалища. Не редкость молочница при беременности — это рисковый период, когда может обостриться хроническая инфекция или появиться новая. Чаще всего она начинает беспокоить с приближением момента родов. Существуют ли способы безопасно и эффективно справиться с грибком? Чем грозит отсутствие лечения?

Прогестерон работает на сохранение беременности, но он же снижает иммунитет. Поэтому до 50% женщин в 3 триместре, когда концентрация гормона достигает максимальных концентраций, обращаются к врачу с жалобами на творожистые выделения. Если вовремя начать лечение, то есть шанс, что к моменту родов влагалище будет санировано и удастся избежать инфицирования ребенка при прохождении через родовые пути.
Причины патологии
Чаще всего причиной молочницы у беременных становятся дрожжеподобные грибки вида Candida albicans. Но в 5% случаев кандидоз вызывают другие грибки, которых насчитывается большое количество, но они условно объединены в группу Candida non-albicans. Их особенностью является устойчивость к препаратам, традиционно применяемым в лечении кандидоза.
Candida non-albicans чаще встречается у женщин, имеющих дополнительные патологии, резко снижающие иммунитет. Это могут быть:
- сахарный диабет;
- ВИЧ-инфекция;
- онкологические патологии.
Грибы рода Кандида являются частью нормальной микрофлоры влагалища, но находятся там в минимальных концентрациях. Им нравится среда, богатая гликогеном, который служит основным субстратом для метаболизма. Но при недостатке глюкозы грибы могут переходить на переработку жирных кислот, уксусной и молочной кислоты.
В нормальных условиях размножение кандид сдерживается иммунной системой. Но при ее ослаблении грибки получают возможность более активно размножаться. Обычно они не проникают глубже эпителия влагалища, который является идеальной средой. Но при глубокой иммуносупрессии кандиды могут преодолевать эпителиальный барьер, соединительную ткань и проникать в кровеносное русло.
Возникновению кандидоза способствуют следующие факторы:
- использование гигиенических прокладок;
- нерациональное питание;
- смена полового партнера;
- бесконтрольное лечение антибиотиками.
Особенности развития молочницы при беременности
В период беременности для возникновения или рецидива молочницы создаются идеальные условия. Организм женщины работает на сохранение плода, но часто против нее самой. Активации грибка способствуют следующие факторы.
- Эстроген . Наряду с прогестероном в период вынашивания ребенка отмечается повышение концентрации эстрогенов. Это приводит к повышенному накоплению гликогена в эпителии влагалища. Глюкоза должна послужить питательной средой для лактобацилл, выполняющих защитную роль. Но и грибок тоже питается за счет переработки гликогена.
- Иммунитет . Естественное снижение защитных сил организма необходимо для вынашивания ребенка, который на 50% является генетически чужеродным для материнского организма. Но угнетение иммунитета приводит к активации скрытой инфекции.
- Среда влагалища . Усиленный приток крови к половым органам приводит к повышению температуры. Также у беременных может увеличиваться количество вагинальных выделений. Теплая и влажная среда — идеальна для развития грибка.
В зависимости от реактивности организма молочница может протекать в нескольких клинических формах.
- Носительство . До беременности это состояние рассматривается как вариант нормы, но только при отсутствии симптомов и выявлении в мазке не более 104 КОЕ/мл грибов. При этом основная флора должна быть представлена лактобациллами, признаков воспаления нет. Но такой анализ на ранних сроках гестации должен стать поводом для повышенного внимания.
- Кандидозный вульвовагинит . Болезнь характеризуется выраженной клинической картиной. В мазке обнаруживается более 104 КОЕ/мл кандид, лактобацилл — в норме (более 106 КОЕ/мл), другая флора не выявляется.
- Молочница и бактериальный вагинит . Болезнь вызывает сочетанная инфекция — грибок и условно-патогенная флора. Такая форма чаще всего наблюдается во время беременности: снижение иммунитета способствует размножению не только грибка, но и факультативной флоры.
Иногда молочница сочетается с бактериальным вагинозом. Микроорганизмы создают на поверхности слизистой оболочки влагалища особую пленку, которая защищает их от действия антибактериальных средств.
По характеру течения выделяют три формы молочницы.
- Острая . Заболевание возникает однократно, продолжительность болезни не превышает двух месяцев.
- Хроническая рецидивирующая . Наблюдается более четырех случаев обострения молочницы в год, несмотря на лечение.
- Персистирующая . Женщину беспокоят постоянные симптомы молочницы, периоды улучшения наблюдаются только при использовании противогрибковых препаратов.
Главным признаком молочницы являются выделения. Они могут быть творожистыми, молочными или сливкообразными. Количество изменяется от умеренного до обильного. Бели обычно имеют кисловатый запах.
Зуд и жжение у беременных могут отсутствовать или быть незначительными. Иногда женщины не придают им значения. Симптомы могут усиливаться после полового акта или гигиенических процедур. Выраженное поражение влагалища сопровождается диспареунией. Иногда в процесс вовлекается уретра, появляется боль при мочеиспускании.

Опасные осложнения
Молочница опасна при беременности возможными осложнениями для ребенка и дополнительными изменениями со стороны иммунитета. Грибы могут присутствовать в разной форме — в виде отдельных клеток, нитевидных форм. В ответ вырабатываются В-лимфоциты, которые не могут продуцировать специфические иммуноглобулины. Поэтому происходит постепенная сенсибилизация — повышение чувствительности с развитием аллергической реакции.
Вынашивание беременности может осложниться следующими состояниями:
- прерывание беременности (в 1 триместре);
- внутриутробная инфекция;
- гипотрофия и низкий вес плода;
- фетоплацентарная недостаточность;
- преждевременные роды (на поздних сроках);
- раннее излитие околоплодных вод;
- осложнения в родах (кровотечения, травмы родовых путей);
- инфицирование ребенка во время родов.
Оптимальные методы диагностики
Небеременные женщины зачастую сами обращаются с симптомами кандидоза к врачу. Но у беременных клиническая картина может быть стертой, поэтому необходимо обследование.
- Микроскопия мазка . Кандидоносительство с помощью этого метода установить невозможно, но при наличии симптомов по мазку можно определить наличие псевдомицелия гриба и отдельные клетки. Также можно выявить сопутствующую флору и воспалительную реакцию.
- Культуральное исследование . Если есть симптомы кандидоза, но в мазке нет возбудителя, то этот метод позволяет вырастить на питательной среде колонии грибка. Метод позволяет выявить Candida non-albicans, а также определить его чувствительность к противогрибковым препаратам. Недостатком метода является долгое ожидание результата — не менее трех суток.
- ПЦР-диагностика . С ее помощью обнаруживают ДНК возбудителя во влагалищных выделениях. Метод обладает высокой чувствительностью, может быть использован при кандидоносительстве.



Безопасные способы лечения
Возможности терапии молочницы при беременности ограничены. Необходимо учитывать не только чувствительность грибка к препаратам, но и риск возможного воздействия на формирующийся плод. У лекарств от молочницы должны отсутствовать тератогенный, токсический эффекты. Чтобы снизить системное воздействие, используют формы для местного применения. Таблетки не применяют. Но лечение должно приводить к полному выздоровлению, чтобы снизить риск перехода молочницы в хронический процесс.
Чем лечить молочницу при беременности, может определить только врач, опираясь на результат диагностики и анамнез. Чаще всего используют лекарственные средства следующих групп:
При сочетании кандидоза с другой неспецифической инфекцией используют комбинированные препараты. Со второго триместра допускается лечение:
Аналогичный подход к терапии сохраняется и в третьем триместре.
Спринцевания содой, травами и другие народные средства для беременных запрещены. Перед закладыванием свечей можно использовать растворы антисептиков (для механического удаления выделений):
Как дополнить терапию диетой
Для успешного размножения дрожжевых грибков необходим питательный субстрат — глюкоза. При его достаточном количестве они могут синтезировать остальные необходимые вещества и поддерживать оптимальное для себя состояние среды.
Увеличение концентрации глюкозы в крови (гипергликемия) приводит к ее усиленному накоплению в тканях. Для влагалищной флоры избыток глюкозы так же вреден, как и недостаток. Изменяется кислотность среды, снижаются защитные свойства, уменьшается число лактобацилл. Их постепенно замещает условно-патогенная флора, в частности — кандиды.
Хроническая гипергликемия снижает местный иммунитет, ухудшает процессы восстановления слизистой оболочки. Во время беременности негативное влияние дополняется избытком прогестерона, кортикостероидов, эстрогена и недостатком инсулина.
Чтобы повысить эффективность лечения, нужно лишить грибок субстрата для размножения. Это можно сделать с помощью изменения типа питания. Диета при молочнице должна основываться на следующих правилах.
- Запрещенные продукты . Из рациона исключаются простые углеводы, сахаросодержащие продукты и сладости на основе фруктозы, а также алкоголь, цельное молоко. Запрещены продукты на основе дрожжей — пиво, квас, выпечка. В них содержится мальтоза, которая может использоваться грибами наравне с глюкозой. Кофеиносодержащие напитки резко повышают глюкозу крови, поэтому их тоже исключают. Это же относится к маринадам, красителям, копченостям, острым блюдам, раздражающим пищеварительный тракт.
- Основа рациона . Главными должны стать кисломолочные продукты. Они содержат ацидофильную флору, которая изменяет состояние биоценоза кишечника, влияет на иммунитет и способствует восстановлению микрофлоры влагалища. Также должно быть достаточное количество свежих овощей и фруктов, богатых клетчаткой.
- Антифунгальные продукты . Они способны повлиять на рост и размножение грибка. В первую очередь — свежий чеснок. Но с осторожностью его употребляют при наличии изжоги и гастрита, что не редкость во время беременности.
Перед тем как лечить молочницу во время беременности, необходимо пройти качественное обследование. Если причина кандидоза не Candida albicans, то это потребует корректировки схемы терапии в соответствии с чувствительностью микроорганизмов к антимикотическим препаратам.

Ожидание малыша – прекрасный период в жизни каждой женщины. Желательно, чтобы в этот период будущая мама испытывала меньше стрессов, негативно влияющих на её здоровье. Распространенность влагалищных инфекций не дает возможности расслабиться.
Молочница и беременность – понятия, которые друг без друга почти не встречаются. Кандидоз может быть признаком беременности, что сигнализирует об изменении гормонального фона.
Но проявление молочницы у женщин в положении связано с внешними факторами. Инфекция сама не пройдет, с ней обязательно нужно бороться средствами, которые назначит лечащий врач в этот период.
Симптомы молочницы
Особых знаний в медицине, чтобы распознать симптомы молочницы у беременных женщин не нужно. Первые признаки – творожистые выделения с кислым запахом из влагалища. Что касается ощущений, то ярко проявляются такие признаки молочницы у беременных, как жжение, зуд в области половых органов.
Важно понимать, что зуд возникает не только при молочнице, он может сигнализировать о наличии инфекций. Девушка должна пройти обследование у врача, сдать анализы. Врач во время осмотра может увидеть отечность, покраснение половых губ. Слизистые оболочки раздражены, поэтому симптомы молочницы при беременности – болевые ощущения во время мочеиспускания, подмывания, полового акта.
Врачи рекомендуют воздержаться от половых контактов до момента, как все признаки молочницы при беременности не пройдут. Желательно, чтобы одновременно лечился партнер, чтобы избежать повторного инфицирования. Если же диагностирована начальная стадия заболевания, а партнер не болеет, и молочница как признак беременности протекает в легкой форме, достаточно использовать местные препараты чтобы быстро вылечиться.
Вечером и ночью заболевание сильнее беспокоит женщин, это вызывает раздражительность и усталость. Чтобы снизить неприятные симптомы молочницы у беременных врачи рекомендуют отказаться от синтетического и тесного белья.
Причины грибка у беременных

В здоровом организме молочница может существовать, не доставляя хлопот. Грибки кандида есть в норме у каждого человека. Но если в организме идет борьба с инфекцией, ослабляющая иммунитет, или был незащищенный половой акт – основные причины возникновения молочницы, когда грибок начинает размножаться.
Откуда берется молочница у женщин в положении, если они не болеют инфекциями и не вступают в беспорядочные половые связи? Дело в том, что в организме беременной идет перестройка гормонов, вот почему бывает сбой в составе микрофлоры. Растет число эстрогенов, иммунитет слабеет. Меняется уровень кислотности во влагалище, число полезных бактерий снижается. Это основные причины молочницы.
Молочница у беременных возможна при лечении антибиотиками. Помимо патогенных бактерий, они убивают и полезные, которые борются с грибками. Антибиотики беременным не назначают, только в особых ситуациях, когда без них не обойтись. Молочница во время беременности возникает на фоне болезней щитовидной железы, ЖКТ, приема гормонов, болезней почек и печени, злоупотребления сладостями и выпечкой.
При неправильном соблюдении гигиены молочница при беременности возникает часто, как у обычных женщин. Нужно менять белье, выбирать натуральные ткани, избегать спринцевания и использования ароматической косметики для подмывания. Молочница у беременной возникает на фоне стрессов, негативных эмоций, неполадок нервной системы.
Чем вредна молочница для ребенка?
Женщин интересует вопрос, можно ли беременеть при молочнице, не навредит ли это плоду. Лучше, если борющийся с молочницей организм будет все силы отдавать на выздоровление, а не на вынашивание плода. Во время планирования зачатия при наличии инфекции можно узнать у врача, разрешается ли забеременеть с кандидозом в конкретной стадии. Врач предложит пролечиться, а потом планировать зачатие.
Но что делать беременным, которые заболели? Не паниковать. Молочница в начале беременности часто возникает сама по себе и легко лечится при своевременном обращении к врачу. Если запустить болезнь, то молочница при беременности может стать причиной инфицирования плода во время родов. Проходя по родовым путям, малыш может подцепить на кожу и слизистые вредные грибки, вследствие чего могут развиться: кандидоз во рту и в желудке, молочница кишечника, органов дыхания.
С вопросом о том, можно ли беременеть при молочнице, все понятно. А вот можно ли кормить грудью? Можно, если поддерживать гигиену, промывая грудь перед каждым кормление содовым раствором.
Чем лечить молочницу у беременных?

Беременность при молочнице не позволяет использовать препараты, которые назначают от грибка. Многие противопоказаны и могут повлиять на плод. Нужно успеть вылечить молочницу до родов.
Самостоятельно выяснять у подруг и соседок, как избавиться от молочницы во время беременности, не следует. В каждом конкретном случае нужен совет врача. Он определит вид возбудителя, расскажет, как лечить молочницу при беременности безопасными препаратами и народными средствами.
Лечение кандидоза при беременности заключается в применении локальных средств. Они не всасываются в кровь, значит, не влияют на плод.
Системные медикаменты, проникающие в кровь, применяют, когда лечение молочницы во время беременности протекает очень долго и сложно. Лечение молочницы у беременных заключается в применении кремов, мазей, вагинальных таблеток.
Лечение молочницы при беременности такими свечами проводится при острой и хронической форме заболевания. Действующим веществом в препарате является нистатин. Беременным его можно применять со 2 триместра.
Курс лечения – 2 недели. Среди противопоказаний — индивидуальная непереносимость. Когда диагностирована молочница при беременности симптомы и лечение должен контролировать врач. Если лекарство не подходит, его заменяют другим. Поэтому нужно внимательно прислушиваться к собственным ощущениям.
Препарат, который позволяет быстро избавляться от симптомов грибка – свечи ливарол, в составе которых основным веществом является кетоконазол. Чтобы мочь использовать его, нужно иметь не менее 4 месяцев срока беременности.
Вещество действует локально на пораженную слизистую влагалища, практически не поступая в кровь. При хронической форме курс терапии доходит до 10 дней, в острой – до 3-4 дней. Должна браться 1 свеча на ночь, рекомендуется подмывание с содой или травами.
Лечить пимафуцином вагинальный кандидоз при беременности можно на любом сроке. В том числе это разрешенный препарат и при лактации, и после родов. В составе пимафуцина главным веществом является натамицин. Он не всасывается в кровоток, значит, не вредит плоду.
Чтобы уничтожить молочницу во время беременности нужно проводить комплексное лечение. Например, использовать свечи клотримазол и подмывания травами, содой. Дозировка свечей бывает по 100, 200, 500 мг. Конкретный препарат назначит врач, он же подскажет, может ли быть молочница повторно после курса лечения и как этого избежать.
Противопоказанием к применению препарата является первый триместр беременности. Если во время лечения перестала беспокоить молочница признак этого не должен останавливать от завершения лечения. Иначе вся терапия пойдет насмарку.
Народные средства от молочницы
Ниже представлены рецепты народной медицины, которые можно применять самостоятельно либо в комплексе с традиционной терапией. В данном растворе смачивается ткань либо марля, прикладывается компрессом к половым органом. Это быстро снимет зуд, воспаление.
Ромашка известна прабабушкам, как противовоспалительное средство. Она снимет отечность, убьет вредные микроорганизмы. Из ромашки делают отвары, которые применяют внутрь и наружно. Чтобы приготовить раствор для подмывания, берут 1 ст. л. ромашки, заливают стаканом кипятка, греют 15 минут и процеживают. Можно применять в виде компрессов или для подмывания. Спринцеваться беременным не рекомендуется.
Для большего эффекта к ромашке добавляют календулу. Для приготовления раствора берут 1 л воды, засыпают по 1 ст. л. ромашки и календулы, нагревают в течение 15 минут, остужают и процеживают. Это отличное средство для подмывания.
Профилактика молочницы
Учитывая, какое влияние молочницы на беременность может произойти в случае запущенного заболевания, нужно предпринять все меры, чтобы этого не допустить. Никто не застрахован от неприятных инфекций, но профилактика молочницы при беременности способна снизить риск её возникновения практически до минимума.
Кандидоз во время беременности не возник, нужно поддерживать иммунитет (правильный режим дня, прогулки, полноценное питание, отсутствие стрессов), восполнять дефицит витаминов по рекомендации врача, не заниматься самолечением антибиотиками.
Отказаться от синтетического белья в пользу натурального. Постараться залечить хронические заболевания до зачатия, чтобы не столкнуться с неприятными осложнениями.

Свечи от молочницы при беременности

Чем лечить молочницу при беременности?

Молочница при беременности (второй триместр)

Лечение молочницы у беременных (в домашних условиях)

Молочница на ранних сроках беременности

Можно ли забеременеть при молочнице?

Спринцевание содой от молочницы при беременности
Читайте также:


