Может ли молочница при беременности быть без симптомов

Молочница – это неприятное заболевание, с которым, к сожалению, приходится сталкиваться большинству беременных. От нее тяжело избавиться, но если приложить усилия и действовать разумно, то молочницу можно победить.
Что такое молочница и может ли она навредить ребенку?
Candida albicans – это микроскопический грибок, который отвечает за большинство случаев кандидоза, или молочницы. По некоторым данным, он присутствует у 80% людей, но в небольших количествах. В благоприятных для него условиях грибок Candida начинает активно размножаться, вызывая молочницу.
Так как его место обитания – кишечный тракт, то именно там происходят все случаи молочницы, но проявляться болезнь может в разных частях тела – во рту, влагалище, на сосках. У женщин чаще всего наблюдается именно влагалищный кандидоз.
В чем опасность молочницы во время беременности:
- молочница вызывает неприятные симптомы, усложняя и без того непростое положение беременной;
- она может возвращаться после кажущегося выздоровления;
- молочница способна спровоцировать возникновение более серьезных воспалительных заболеваний, которые требуют интенсивного лечения;
- наличие кандидоза увеличивает риск послеродового эндометрита;
- грибки делают стенки влагалища рыхлыми, в связи с чем возрастает вероятность разрывов во время родов.
Тем не менее для ребенка молочница не представляет опасности, пока он находится в утробе матери. Плод надежно защищен плацентой, и кандидоз не навредит ему.
Есть небольшой шанс, что ваш ребенок подхватит молочницу, проходя через влагалище во время родов. Заболевание у ребенка проявляется как белые пятна во рту. Это не опасно, но через рот малыша молочница может перейти на грудь во время грудного вскармливания. То есть вы с ребенком можете продолжать повторно заражать друг друга, и тогда от болезни будет тяжело избавиться.
Причины молочницы

Во время беременности во влагалище выделяется много гликогена. Считается, что этот процесс связан с экстрасекрецией эстрогенов и снижением кислотности на поверхности половых органов. Гликоген питает рост грибков. Вот почему беременные женщины гораздо чаще страдают молочницей.
Развитию заболевания способствует:
- сниженный иммунитет;
- хронические недуги и любые заболевания, связанные с иммунитетом (например, диабет);
- утренняя тошнота, которая негативно сказывается на ЖКТ;
- стресс.
Эти факторы – открытое приглашение для молочницы. Кроме того, риск заболеть увеличивается, если в организме недостаточно хороших пробиотических бактерий, которые борются с вредоносными организмами. На их количество влияет рацион человека. Сладости и кофеин – это наиболее опасные продукты для пробиотиков. Также полезные бактерии могут уничтожать медикаменты: антибиотики, противозачаточные, стероидные или гормональные препараты. Если вы ранее принимали что-то из этого списка, то вы находитесь в зоне риска.
Важно знать: молочница передается половым путем, но среди супружеских пар такой путь заражения большая редкость. Кроме того, как говорилось ранее, грибки и так находятся у нас в организме, но болезнь развивается только при сочетании определенных факторов.
Симптомы молочницы у беременных
Признаком беременности могут быть ежедневные влагалищные выделения молочного цвета, которые являются результатом изменения уровня гормонов. Если выделения становятся белыми, густыми, как творог, и более обильными, то это, скорее всего, молочница. Обратите внимание на другие симптомы, например:
- зуд в области влагалища;
- жжение в области половых губ во время мочеиспускания;
- боль или жжение во время полового акта.
К проявлением молочницы, которая расположена вне влагалища, относятся:
- белые пятна или покраснения в ротовой полости (на языке, деснах, внутренней части щек);
- болезненность, которая может быть достаточно серьезной, чтобы вызвать затруднения при еде или глотании;
- небольшие кровотечения;
- трещины в уголках рта.
У некоторых женщин другие симптомы, кроме выделений, отсутствуют, и молочница может остаться незамеченной.
В первом триместре кандидоз протекает спокойнее, а вот ко второму-третьему триместру он становится более агрессивным. Это связано с увеличением матки и давлением ее на вены, что провоцирует плохой отток крови из половых органов.
Диагностика
При возникновении указанных нарушений важно посетить гинеколога и пройти обследование. Иногда то, что похоже на молочницу, может быть чем-то более опасным, особенно если у вас проблемы с его лечением. Например, схожие симптомы имеет бактериальный вагиноз, а также некоторые венерические заболевания.
Гинеколог осмотрит влагалище и возьмет мазки на анализы. Это единственный способ, который поможет поставить правильный диагноз.
Чем лечить молочницу у беременных

Так как причина молочницы – грибок, то в ее лечении используются противогрибковые средства. В аптеках продаются специальные противогрибковые мази, которыми нужно смазывать влагалище или соски. Также можно использовать свечи и вагинальные таблетки. Такие препараты уничтожают грибок и способствуют исчезновению неприятных симптомов. Курс лечения – минимум неделя.
В тяжелых случаях для подавления роста грибков прописывают системные противогрибковые средства в таблетках. Конечно, они оказывают мощное действие на весь организм, но имеют достаточно много побочных эффектов.
Скорее всего, врач порекомендует пропить курс витаминов для укрепления иммунитета, а также пробиотиков для восстановления микрофлоры кишечника.
Противогрибковое лечение желательно пройти обоим партнерам, а во время секса нужно использовать барьерные контрацептивы, чтобы избежать передачи инфекции друг другу.
Будьте осторожны с препаратами, содержащими флуконазол. Исследования показали, что это вещество может влиять на развитие плода.
Прием медикаментов во время беременности, конечно же, нежелателен, особенно на ранних сроках. К счастью, есть много естественных средств от молочницы.
Вот несколько подручных средств, которые можно использовать беременным:
- Яблочный уксус. Он поможет сбалансировать уровень pH вашего тела. Но от него будет польза, только если вы покупаете органический, непастеризованный и нефильтрованный уксус. Добавляйте по одной чашке уксуса в воду во время купания или принимайте по 1–2 ст.л. ежедневно.
- Содовый раствор. Приготовьте раствор из 1 ст.л. соды и 1 л кипяченой воды. Подмывайтесь им 1–2 раза в день или перелейте раствор в удобный тазик, опуститесь в него и посидите 10–15 минут.
- Йогурт. В молочных продуктах содержатся натуральные пробиотики. Например, можно приобрести закваску для приготовления йогурта без ароматизаторов. Такое средство можно не только пить, но и использовать для смазывания влагалища. Йогуртом пропитывают тампоны и вставляют их на два часа. Многие женщины говорят, что такой метод помогает им облегчить зуд и дискомфорт.
Совет: если молочница также проявляется в ротовой полости, то проводите полоскание солевым раствором (0.5 ч.л. соли на стакан воды).
Обязательные условия для излечения молочницы

Чтобы держать молочницу под контролем и предотвратить ее повторное развитие, придерживайтесь следующих советов:
- Измените рацион питания. Ешьте побольше свежих овощей, фруктов и зелени. Вам будут полезны белки, хлеб без дрожжей, рис, орехи, хорошие жиры (содержатся в таких продуктах, как авокадо, кокосовое масло, яйца и рыба). Можно готовить любые продукты на кокосовом масле. Оно обладает противогрибковыми, антибактериальными и антивирусными свойствами. А вот сладости, выпечку, кофе, мед, различные безалкогольные напитки и в том числе соки в упаковках нужно исключить из рациона.
- Укрепляйте иммунную систему, гуляйте на свежем воздухе, делайте несложные упражнения.
- Избавьтесь от неудобного нижнего белья из синтетических тканей. Выбирайте натуральное, дышащее хлопковое белье. Дома вообще можно ходить без него.
- Не сидите подолгу в теплой ванне, так как грибы Candida любят теплую, влажную среду.
- Соблюдайте правила личной гигиены, но не переусердствуйте.
- Избегайте использования продуктов, которые могут вызвать раздражение кожи, таких как салфетки с отдушками, прокладки и ароматизированные гели для душа. Для интимной гигиены используйте только мягкие средства.
- Не нервничайте, поберегите нервную систему!
Если эти рекомендации не будут выполнены, то есть вероятность, что болезнь будет возвращаться вновь и вновь.
Молочница при беременности
Многие будущие мамы недоумевают, когда им назначают анализы на инфекции, передающиеся половым путем: зачем перестраховываться, если, вроде бы, все в порядке?
К сожалению, эти заболевания в наше время довольно распространены и часто протекают бессимптомно. Между тем среди них есть и такие, которые могут отрицательно повлиять на ход беременности, роды и здоровье малыша. Именно поэтому данные болезни заслуживают особого разговора.
Молочница – это народное название заболевания, при котором во влагалище появляются выделения, похожие на скисшее молоко. Врачи-гинекологи и фармацевтические фирмы под молочницей понимают строго определенное заболевание, вызванное только одним возбудителем – грибком рода кандида. От названия микроорганизма происходит и научное название болезни – кандидоз, или кандидозный кольпит.
К сожалению, в последние годы кандидоз прочно занял лидирующее положение среди всех заболеваний беременных женщин. В рекламе можно увидеть улыбающихся счастливиц, купивших чудо-таблетку и навсегда забывших об этом неприятном заболевании. Все бы хорошо, но почему тогда не менее 75% женщин по крайней мере один раз в жизни переносят вагинальный кандидоз, а многие из них так и не расстаются с этим заболеванием? Почему у половины всех беременных перед родами выявляют кандиды?
Итак, единственным виновником молочницы являются грибки рода кандида. Чаще всего кандидоз у беременных вызывает Candida albicans (в 95% случаев), но иногда возможно поражение и другими видами кандид. Риск передачи кандидоза при половых контактах до настоящего времени не подтвержден. Так, только у 10% половых партнеров женщин с кандидозом выявляют кандиды при обследовании. Считается, что основным источником инфекции служит кишечник самой пациентки, где в норме эти грибки присутствуют в небольших количествах. Во влагалище их численность контролируется другими бактериями, составляющими нормальную микрофлору. При неблагоприятных обстоятельствах полезные бактерии наших слизистых гибнут, или защитные силы организма истощаются и не могут препятствовать неконтролируемому росту грибов.
Кандидоз – это внутреннее состояние, причиной которого является снижение иммунитета. В подавляющем большинстве случаев снижение иммунитета – результат какой-либо инфекции (в том числе и так называемых скрытых инфекций – хламидиоза, уреаплазмоза, микоплазмоза и др.). Инфекция приводит к дисбалансу микрофлоры, на фоне чего и активизируются грибы. Ситуация усугубляется и при приеме антибиотиков, использующихся при лечении этих инфекций.
К дополнительным факторам, провоцирующим кандидоз, относят применение гормональных препаратов, изменение кислотности влагалищной среды в результате спринцевания, несбалансированное питание с преобладанием углеводов, сильные эмоциональные стрессы, загрязнение окружающей среды. Особенно это характерно для женщин, имеющих проблемы с обменом веществ или страдающих сахарным диабетом.
Фактором риска обострения кандидоза является и беременность, особенно три ее последних месяца.
Симптомы кандидоза проявляются в любом случае, однако некоторые женщины совсем не обращают на них внимание. Выраженность симптомов зависит от формы протекания молочницы:
Беременность способствует развитию кандидоза, это заболевание в 2-3 раза чаще встречается при беременности, чем у небеременных женщин. Многие женщины впервые сталкиваются с кандидозом во время беременности, кроме того, существует прямая связь между сроком беременности и частотой возникновения кандидоза. Это обусловлено изменениями гормонального баланса во время беременности, который, в свою очередь, изменяет кислотную среду во влагалище и подавляет иммунитет. Кандидоз, как и любая другая инфекция, представляет собой потенциальную опасность, осложняет протекание самой беременности и повышает риск инфицирования плода и новорожденного. Поэтому, несмотря на высокую частоту встречаемости у беременных, молочница не является безобидным спутником этого состояния. Ее надо диагностировать и лечить.
Для кандидоза во время беременности характерны чередование бессимптомного течения и частых рецидивов, то есть даже после лечения симптомы молочницы могут появляться вновь и вновь. Кандидоз не влияет на наступление преждевременных родов, однако больная женщина может быть источником инфицирования плода.
Передача грибка от матери к новорожденному во время родов происходит более чем в 70% случаев, при этом одинаково часто у женщин, рожавших через естественные родовые пути, и у перенесших кесарево сечение. Инфицирование ребенка чаще всего ограничивается пуповиной, кожным! покровами, слизистой рта и легкими, однако у недоношенных детей возможны i очень тяжелые осложнения – вплоть до гибели. Кроме того, наличие грибков в родовых путях увеличивает частоту послеродовых воспалений матки, несмотря на тс что сама кандида не вызывает эти заболевания.
Метод полимеразной цепной реакции (ПЦР-диагностика) основан на обнаружении в исследуемом материале единичных молекул ДНК-возбудителей. Это самый чувствительный метод диагностики инфекций, однако часто при диагностике кандидоза он дает ложноположительные результаты (положительный результат при реальном отсутствии возбудителя). Точно также определение антител к кандиде в крови больной (серологическая диагностика) недостаточно эффективно в связи с высокой частотой ложноотрицательных и ложноположительных результатов.
Вынашивание ребенка – это время, в течение которого все лекарственные средства назначаются с оглядкой на то, чтобы не повредить плоду. Препараты для лечения кандидоза делятся на системные и местные. Системное лечение – это прием препаратов внутрь. Вне беременности такой метод лечения является основным, поскольку основная масса кандид находится именно в кишечнике и оттуда распространяется по всему организму. Однако во время беременности прием системных противогрибковых препаратов сильно ограничен из-за возможных токсичных влияний на плод. Так, в экспериментах с лабораторными животными доказана способность ИНТРОКОНАЗОЛА (ОРУНГАЛА) вызывать пороки развития плода. Применение этого препарата недопустимо при беременности. Испытания другого системного препарата ФЛУКОНАЗОЛА <ДИФЛЮКАН, МИКОСИСТ, ДИФЛАЗОН) не показали подобных эффектов, однако данных недостаточно, чтобы судить о безопасности приме нения этого препарата у беременных. Тем не менее, в очень редких случаях, при невозможности справиться с кандидозом местными формами, эти препараты могут назначаться накануне родов.
Основным методом лечения беременных женщин является применение мест ных препаратов в виде свечей, кремов мазей. В отличие от своих предшественни ков, современные виды таких лекарств высокоэффективны. В первом триместре беременности чаще всего используется НАТАМИЦИН (ПИМАФУЦИН). После 1 недель беременности возможно применение свечей с НИСТАТИНОМ, а после 20 недель - препараты БУТОКОНАЗОЛ/ (ГИНОФОРТ) или ИЗОКОНАЗОЛ, (ГИНОТРАВОГЕН).
Накануне родов обычно предпочтение отдают комплексным препаратам, ликвидирующим не только молочницу, но и другие виды инфекций родовых путей (ТЕРЖИНАН). В схему лечения кандидоза обязательно включают поливитамины, иногда требуется назначение иммуномодуляторов. Контрольное обследование проводится спустя 7-10 дней после завершения лечения. Совместно с женщиной рекомендуют также лечить и ее полового партнера (назначают таблетки и крем для местного применения), а на время лечения использовать презерватив.
Молочница при беременности представляет опасность для плода лишь в том случае, если ее не лечить. Если же кандидоз вовремя выявляется, то любые его по следствия легко предотвратимы. Поэтом; нужно постараться еще на этапе планирования беременности полностью избавиться от различных очагов инфекций в организме, а во время беременности оберегать себя от простудных заболеваний, чтобы исключить возможность возвращения инфекции.
Источник фото: Shutterstock
Я не понимаю, почему нельзя лечиться в 1триместре? Зачем жать еще 2 недели, чтобы начать применять этот клотримазол или метрогил плюс, что изменится-то?
14 марта 2018 15:12
Девочки здравствуйте.скажите может кто нибудь сталкивался с такой ситуацией. Я говорила своему гинекологу в женской консультации про проблему а она сказала это нормально. Но по мне это не нормально. Ну так вот ситуация боль тянущая и режущая в конце мочеиспускания, и потом эта боль чувствуется при движении. Помогите может кто сталкивался с таким.
12 июля 2016 22:55
Девочки, призываю Вас, не экспериментируйте на своем здоровье, пробуя те или другие свечи. Сдайте сначала мазок на БАК посев, не пожалейте времени и денег, стоит он в лаборатории KDL около 1100 руб. Делают его и в других лабораториях. Называется примерно так " посев на микрофлору урогенитального тракта женщины с определением чувствительности к антибиотикам и бактериофагам" . Мазок, который сдают в ЖК просто показывает , что у вас может присутствовать или грибок, или бактерии. Устойчивость этой гадости никто там не проверяет, то есть врач сама назначает по своему усмотрению (как ей кажется) безопасный и эффективный препарат. И уж тем более никто не будет вдаваться - возможна ли у вас аллергия или нет. Поэтому кому то помогает даже самый безобидный Пимафуцин, а кто то не может избавиться и системным лечением.
При беременности все еще сложнее, вообще не стоит пробовать то одно то другое. Одно точно - лечить молочницу, вагиниты и всякую прочую гадость, даже если она протекает бессимптомно, просто необходимо. Во-первых, есть очень огромный риск заразить вашего ребеночка, когда он будет проходить через родовые пути, во-вторых, та же молочница, если ее долго не лечить, "разъедает" стенки влагалища, они опухают, появляются воспаления и микротрещины ( от которых , кстати, и есть ззуд при введении свечей. Когда препарат попадает на открытую слизистую). Есть и другие риски, особенно для беременных.
Еще учтите, не всегда спринцевание и подмывание интимными средствами сочетается со свечами. Тот же Залаин не любит щелочную среду. Поэтому, если вам назначил врач препарат - не занимайтесь самолечением и не добавляйте в свою программу "от себя" или " вот девочкам в интернете это помогло". И вообще, спринцевание, вредно при беременности.
Консультируйтесь со специалистами, но при этом сохраняйте адекватность. Если врач назначил какой то препарат, спросите у него, есть ли побочные эффекты, почему именно он. Все мы знаем, какие встречаются у нас специалисты ( не только врачи).
Правильно девочки пишут, раз вылезла эта гадость, значит нужно кроме ее "истребления" еще и соблюдать диету (никакого сладкого, дрожжевого), пить кисломолочные продукты (короткого срока хранения, а не активию), кушать витаминами (фрукты не сахарные , овощи и зелень).
И еще, у каждого препарата есть противопоказания и побочные действия, его укажут даже если на 1000 был один случай аллергии или ззуда. И отзывы есть и негативные, и положительные , но согласитесь, вообще в интернете вероятнее всего появиться негативный отзыв.
Про себя. Молочница появилась у меня на 25 неделе беременности, конечно я сразу полезла в интернет, там нашла список "по непонятно чьему мнению" безопасных препаратов (свечей - Пимафуцин, Ливарол, Клотримазол, Залаин и тп). Выписала. Пошла к гинекологу в ЖК. Сдала мазок, но она сразу назначила мне Ливарол, без всяких анализов, просто "на глаз", увидела творожистые выделения и все. Ну мало ли, может у меня там еще что то. Я спросила, может что то есть более безопасное, пока нет анализов, она посмотрела на меня естественно, как на самую "умную" и предложила попробовать пимафуцин. В тот же день я купила 5 свечей (около 500 руб), но сначала пошла сдала мазок в лабораторию. Анализ . К слову, готовится неделю.
Пимафуцин мне не помог, хоть он никаких неприятных ощущений не вызвал, ни ззуда , ни жжения. На время пользования выделения прекратились, но через 3 дня вернулись.
С готовыми анализами я пошла в ЖК и только тогда она мне выписала Залаин. 1 свеча (430 руб). Про него я тоже читала, что препарат нового поколения, с ооочень низкой абсорбацией. Никаких болевых ощущений я не испытывала при введении, ночь прошла нормально. Утром тоже. В отличии от того же пимафуцина , свеча выходила более комфортно, Пимафуцин как будто и не растворятся даже, просто как мягкая бесформенная свеча. Залаин препарат пролонгированного действия, т е после введения действует еще несколько дней. Сейчас вроде все тьфу тьфу тьфу. Но перед родами снова сдается мазок, там и посмотрим, насколько Залаин все вычистил.
Наберитесь терпения, адекватности и будьте здоровы! :)
10 ноября 2015 13:10
22 nedelya beremenosti bespokoyet ochen silno molochnica zud silny chto nado delat?
Вагинальным кандидозом (или молочницей, как говорят в просторечии) страдает около 30% беременных женщин. Возбудителями этого инфекционно-воспалительного заболевания являются дрожжеподобные грибы рода Candida.
Симптомы вагинальной молочницы
1. Выделения из половых путей. Патологические выделения имеют белую творожистую или сливкообразную консистенцию с кисловатым специфическим запахом.
Помните, что нормой при беременности являются прозрачные или слегка белесые выделения без неприятного запаха, чаще всего достаточно обильные (возможно слегка густоватые). Ни в коем случае нет зуда и жжение в области половых путей.
2. Зуд, жжение в полости влагалища и в области вульвы. Могут усиливаться неприятные ощущения после мочеиспускания или полового акта, к вечеру или после переохлаждения, при несвоевременном соблюдении гигиены наружных половых органов.
3. Боль во время полового акта или рези в области наружных половых органов. Поверхность влагалища воспалена и при касании может кровоточить, поэтому чаще всего при острой форме вагинального кандидоза интимная близость вызывает болевые ощущения и дискомфорт.

Вагинальный кандидоз при беременности
При гинекологическом осмотре врач обнаруживает покраснение и отек стенок влагалища, слизистая которого покрыта белым налётом.
Диагностика молочницы у женщин
Вагинальный кандидоз (или кандидозный вульвовагинит) диагностируется гинекологом по жалобам пациентки и при осмотре на кресле. Но для точной постановки диагноза необходимо провести лабораторное исследование мазка из влагалища и шейки матки на бактериальный посев и определить чувствительность данного вида грибка на противогрибковые препараты.
Также гинеколог может отобрать материал для проведения анализа на инфекции, передающиеся половым путём, так как чаще всего молочница является лишь сопутствующим заболеванием, которое развивается на фоне более серьезных заболеваний (хламидиоза, микоплазмоза, уреаплазмоза, трихомониаза и прочих).
Чтобы не смазать общую картину заболевания необходимо за 1-2 дня до посещения гинеколога исключить половые связи, спринцевание и применение вагинальных таблеток, свечей, кремов, мазей, а непосредственно перед взятием мазка (за 2-3 часа до визита к врачу) не следует мочиться.
Причины возникновения молочницы во время беременности
Пути заражения и последствия заболевания
В организме любого здорового человека присутствуют грибы рода Candida, но в незначительном количестве, и как только защитные силы организма человека ослабевают, данные грибы начинают активно размножаться, причиняя неудобства и дискомфорт как в жизни, так и при половом контакте.
В случае запущенной формы заболевания (при хронической форме заболевания), молочница может распространяться по организму, чаще всего поражаются мочевыводящая и репродуктивная системы человека, на фоне глобального поражения последней системы может произойти появление других вагинальных заболеваний, что способно привести в будущем к бесплодию.
При длительном течении болезни во время беременности, ребенок получает внутриутробное инфицирование, поражается пуповина, кожа, слизистые оболочки ребенка. В третьем триместре беременности инфицирование плодного пузыря может привести к преждевременному излитию околоплодных вод и, как следствие, к преждевременным родам.
Редко, но бывает и полное заражение плода кандидозом, когда происходит поражение многочисленных органов ещё не родившегося ребёнка. Такое заражение обычно заканчивается самопроизвольным прерыванием беременности.
Если женщина заболела кандидозом в предродовой период, то, проходя через инфицированные родовые пути, младенец контактным путём (от матери) заражается молочницей, которая может поразить слизистую оболочку рта (при молочнице ротовой полости) и глаз (при кандидозном конъюнктивите), верхних дыхательных путей, желудочно-кишечного тракта.
А для самой женщины молочница при родах чревата разрывами тканей промежности, так как инфекционно-воспалительные процессы, протекающие при молочнице, деформируют ткани шейки матки, делая их менее эластичными.
Если женщина заболела молочницей в период кормления грудью, то заражение ребенка может произойти через грудное молоко.
Также можно заразиться молочницей контактно-бытовым путём, т.е. через зараженные предметы обихода и при тактильном общении с людьми, больными любым видом кандидоза или являющимися переносчиками инфекции (при несоблюдении правил личной гигиены).
Лечение молочницы у беременных женщин
При обнаружении молочницы у женщины, необходимо провести лечение совместно с партнёром, чтобы не перенести в только что вылеченную микрофлору влагалища полчище патогенных организмов от инфицированного мужчины (хоть риск повторного заражения не значительный, но всё же его не следует исключать). Мероприятия по лечению молочницы должны сперва быть направлены на подавление роста грибов Кандида, а потом на нормализацию микрофлоры влагалища.
При беременности возможным является только местное лечение молочницы с помощью свечей, вагинальных таблеток и капсул, кремов и мазей. Назначается один из следующих препаратов: в первом триместре — Натамицин свечи или вагинальные таблетки, Пимафуцин свечи, Тержинан таблетки вагинальные и прочие, а со второго триместра можно применять Клотримазол свечи.
Важно! Вводить вагинальные таблетки и свечи следует без применения вагинального аппликатора.
А для восстановления здоровой микрофлоры влагалища после лечения молочницы выписываются препараты, содержащие лактобактерии — Вагилак, Бифидумбактерин, Лактобактерин, Вагинорм С и прочие. Также полезно данными препаратами за две недели до ПДР провести подготовку родовых путей к появлению на свет малыша, это поможет избежать осложнений после родов.
Профилактика молочницы
Для поддержания иммунитета в период беременности необходимо принимать витамины для беременных, правильно питаться, больше отдыхать и меньше нервничать.
Также важно соблюдать правила личной гигиены, подмываться с использованием специального мыла или геля для интимной гигиены с кислотным pH, также необходимо на время беременности сменить нижнее бельё на хлопчатобумажное с широким седлом (стринги способны перенести болезнетворные бактерии с области анального отверстия во влагалище и вызвать не только молочницу, но и различные кокковые инфекции).
А для нормализации микрофлоры, как кишечника, так и влагалища полезно употреблять кисло-молочную продукцию, меньше кушать сладкого, солёного и жирного.
8 марта 2016 7:03 19129

Как правило за медицинской помощью мы обращаемся, когда обнаруживаем у себя предпосылки заболевания. Кандидоз имеет массу характерных признаков. Но бывает ли молочница без симптомов?

Есть ли у молочницы симптомы
Статистика заболеваний кандидозом говорит о том, что практически каждая вторая женщина и каждый третий мужчина сталкивается с этой проблемой на протяжении жизни. Молочница возникает и у новорожденных детей, которые чаще всего заражаются еще во внутриутробном периоде от матери. Также кандидоз возникает очень часто в первый год жизни ребенка. Этому способствуют различные внешние факторы, такие как повышенная влажность воздуха, высокая температура в помещении, не соблюдении гигиенических правил. Иногда молочница, протекающая без явных симптомов, может стать причиной выявления более серьезных заболеваний. Если нет явных симптомов, это не значит, что заболевание не разовьется и в дальнейшем не проявит себя при благоприятных внешних условиях.
Чтобы понять, почему иногда молочница протекает без явных симптомов, необходимо знать основные причины ее возникновения.
Причины развития молочницы
- ослабление иммунной системы;
- наличие хронических заболеваний внутренних органов, способствующих росту болезнетворных бактерий, грибов и микроорганизмов;
- сахарный диабет в различных формах;
- гормональные нарушения, связанные с обменными процессами, или наступлением менопаузы;
- использование контрацепции, таблеток содержащих большое количество гормонов, влияющих на эндокринную систему и менструальный цикл;
- употребление в пищу большого количества сахара, газированных сладких напитков, кондитерских изделий из фастфуда;
- наличие хронической формы заболевания в пищеварительном тракте, в связи с чем, при опорожнении кишечника, вместе с каловыми массами может выходить грибок, который остается вокруг анального отверстия и может попасть на слизистую влагалища при не соблюдении гигиены;

Молочница передается половым путем
заражение через половой контакт с носителем заболевания или в результате частой смены партнеров;
Во многих случаях молочница может возникать без явных симптомов характерных для острой формы заболевания. Но чаще всего если никаких симптомов нет, а анализы указывают на активность грибка, то стоит говорить о том, что человек является носителем заболевания, которое может активизироваться в любой момент. При взятии лабораторных анализов может быть выявлен грибок, который необходимо лечить аналогично тому, как если бы молочница приняла острую форму с явными симптомами.
Необходимо проводить диагностику, если молочница протекает без симптомов, в случаях:
- Если у женщины есть проблемы, связанные с бесплодием.
- Были выкидыши, не вынашивание беременности.
- Если наблюдались хронические инфекции половых органов.
- Диагностировано наличие кандидоза у полового партнера.

Чтобы развеять опасения — обследуйтесь
Можно говорить о том, что, когда молочница проходит без симптомов и диагностируется только при сдаче анализов, лечить ее необходимо начинать даже в скрытом периоде. Когда у женщины обнаруживается ряд причин способствующих развитию грибкового заболевания, то риск его возникновения вырастает в несколько раз.
Особенно важно проводить обследование будущим мамам, желательно еще в процессе планирования беременности, чтобы избежать ненужных последствий для себя и будущего ребенка.
Еще одним немаловажным фактором может являться то, что результаты диагностики показывают наличие заболевания, а молочница протекает без явных признаков. В результате диагностики устанавливается количество грибка в организме и если оно превышено значительно, то это является предрасположенностью к болезни или носительством. Проводить профилактическое лечение в этом случае следует обязательно.
Средства, которые используются, когда молочница протекает без характерных признаков, не отличаются от обычной противогрибковой терапии. Используются таблетки, свечи с активными составляющими способными воздействовать на рост грибка.

Беременным нужно быть особенно внимательными
В период беременности, когда женщина начинает проходить полное обследование всего организма, иногда врачи дают заключение о том, что в анамнезе присутствует молочница, протекающая без характерных признаков. Это значит, что есть ряд других хронических заболеваний или причин для активности грибка.
Беременность способствует тому, что организм начинает все свои силы направлять на развитие плода, поэтому многие системы и органы теряют защиту и именно в этот момент грибок, как другие микробы и бактерии может начать активизироваться. Именно поэтому женщины иногда говорят, что анализы показали наличие заболевание, но молочница протекает без каких-либо признаков.
Характерные признаки острой формы кандидоза
- появление необычных выделений, отличающихся белым или желтоватым цветом, на начальном этапе болезни и специфическим не очень приятным запахом;
- тяжесть в нижней части живота, иногда сопровождающаяся позывами к мочеиспусканию;
- раздражение слизистой влагалища, сопровождающееся зудом;
- покраснение кожи наружных половых органов, образование налета на слизистой.
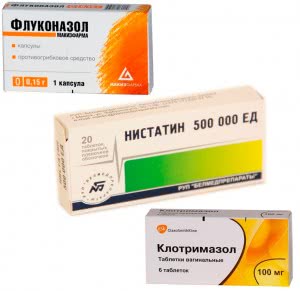
В отличие от характерной симптоматики молочница, диагностируемая без признаков болезни, требует лечения противогрибковыми средствами.
Не следует забывать и о том, что в хронической форме молочница также может протекать без видимых признаков и активизироваться только при определенных условиях, однако при проведении диагностики в этот период может быть обнаружена активность грибка, требующая лечения.
Лекарственные препараты при кандидозе
Во всех случаях молочница лечиться противогрибковыми препаратами, способными воздействовать на рост грибка и восстановить функции организма.
- Дифлюкан является, пожалуй, самым известным и востребованным средством от молочницы, он лечит ее в любой стадии и может быть применен, даже когда молочница протекает без каких-либо признаков;
- часто для лечения рекомендуется Клотримазол, он известен как эффективное средство используемое в лечении грибковых поражений слизистой и кожи, может быть в форме крема или свечей, а также как раствор для обработки половых органов;
- Ливарол известен многим женщинам как безопасный препарат, не имеющий побочных эффектов;
- Пимафуцин в настоящее время рекомендуется как современный препарат, мягко воздействующий на организм больного и эффективно борющийся с грибком.
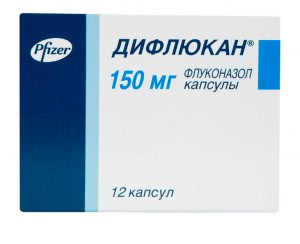
Один из лучших препаратов — Дифлюкан
Существует еще много препаратов и способов избавления от молочницы, но прежде чем начать лечение необходимо точно установить наличие заболевания, даже в скрытой форме. Бессимптомная молочница может быть только в случаях, когда общее состояние организма способствует росту грибка, особенно когда иммунная система не способна бороться с вредными микроорганизмами и дрожжевой инфекцией самостоятельно.
Наличие стресса, психосоматических причин и хронических заболеваний в стадии постоянного обострения приводит к заболеванию кандидозом. Оно лишь следствие общего состояния больного и очень часто является сопутствующим заболеванием у людей, страдающих серьезными проблемами со здоровьем.
Профилактика грибковых заболеваний
Есть несколько рекомендаций, соблюдая которые можно избавить себя от кандидоза:

Стресс может быть причиной многих заболеваний
здоровый образ жизни,
Молочница не доставит неприятностей, если не заниматься самолечением. Консультацию можно получить у специалистов, занимающихся профилактикой и лечением кандидоза не дожидаясь начала болезни.
Читайте также:


