При хламидиозе микоз стопы

Хламидиоз - инфекционное заболевание, передающееся половым путём, вызываемое хламидиями (Chlamydia trachomatis). Хламидиоз является одной из самых распространённых инфекций, передающихся половым путём.
По статистике ежегодно хламидиозом заболевает 100 миллионов человек, а число инфицированных хламидиями людей во всем мире превышает один миллиард. По данным ВОЗ, урогенитальный хламидиоз является одним из самых распространённых заболеваний, передаваемых половым путём. Поэтому создание высокоэффективных средств лечения хламидиоза и других негонококковых воспалительных заболеваний органов мочеполовой системы челевека является очень серьёзной проблемой современной венерологии.
По некоторым данным, от 5% до 15% людей, ведущих активную половую жизнь, инфицированы хламидиями. В России хламидиоз встречается в 2-3 раза чаще, чем гонорея. Частота хламидиозных воспалительных заболеваний органов мочеполовой системы в 5-6 раз превышает их частоту у гонореи. Инкубационный период хламидиоза более длительный, клинические проявления менее выражены, чаще возникают осложнения. Огромное влияние на широкое распространение хламидиоза связано, в основном, с практически бессимптомным течением заболевания.
Хламидиоз - этиология
Хламидии — представляют собой неподвижные, кокковидные, грамотрицательные внутриклеточные микроорганизмы. Хламидиоз поражает в основном мочеполовую систему человека. В настоящее время урогенитальный хламидиоз является самой распространённой (до 60 %) причиной негонококковых уретритов.
У хламидий выделяют следующие антигенные серотипы:
- A, B, Ba, C - вызывают трахому;
- D, E, F, G, H, I, J, K - вызывают урогенитальные инфекции и конъюнктивит;
- L1, L2, L3 - вызывают венерическую лимфогранулему.
Хламидиоз - пути заражения
Инфицирование хламидиозом обычно происходит половым путём, однако передача происходит не в 100% случаев (если гонореей от больного партнёра заражаются во время полового контакта 3 человека из 4, то хламидиозом - 1 человек из 4. Женщины значительно более восприимчивы к хламидиозу.
Инкубационный период хламидиоза длится от 2 недель до 1 месяца. Основной путь инвазии - вагинальный или анальный половой контакт. Дети могут заражаться при прохождении плода через родовые пути матери больной хламидиозом. Также возможен контактно-бытовой путь передачи хламидиоза с загрязненных рук на глаза. Хламидии сохраняются на бытовых предметах до 2 суток при температуре 18-19 градусов.
Хламидиоз - патогенез
Хламидиоз имееет следующие микробиологические отличительные черты:
- внутриклеточное паразитирование делает хламидии похожими ны вирусы. Но хламидии не способны синтезировать АТФ и полностью зависят от энергетических ресурсов клетки (в процессе паразитирования они разрушают клетку полностью);
- наличие клеточной оболочки объединяет хламидии с бактериями - это дает возможность применять антибиотики для лечения хламидиоза;
- приверженность (тропизм) хламидий к эпителию определённых органов (мочеполовые органы, конъюнктива);
- наличие у хламидий уникального жизненного цикла.
От всех других микроорганизмов хламидии отличаются уникальным жизненным циклом, который начинается с заражения эпителиальных клеток человека посредством специфического процесса фагоцитоза.
Хламидии существуют в организме человека в двух формах:
- элементарные тельца (ЭТ) - внеклеточные инфекционные тельца;
- ретикулярные тельца (РТ) - внутриклеточная форма паразита.
Элементарные тельца хламидий, проникая в эпителиальную клетку человека, создают колонию ретикулярных телец, которые используя энергетические ресурсы клетки размножаются, переходя сначала в промежуточные тельца, а затем в новые элементарные тельца, которые выходят из разрушенной клетки в межклеточное пространство и поражают новые клетки. Весь цикл развития продолжается 48-72 часа и за одну фазу развития образуется 200-1000 новых элементарных телец.
Первая ступень инфекционного процесса - прикрепление метаболически неактивного, но инфекционного элементарного тельца к клетке хозяина. Обычно это не реснитчатый цилиндрический или кубический эпителий (уретра, конъюнктива, эндометрий, эндоцервикс, маточные трубы).
После прикрепления следует фагоцитоз элементарного тельца, им же и спровоцированный. Внутри клетки элементарные тельца существуют в цитоплазматической вакуоли - фагосоме, где хламидии остаются весь цикл роста, а поверхностные антигены микроба ингибируют распад и лизис фагосомы. Возможно это одна из причин хронического течения заболевания. Затем элементарное тельце преобразуется в ретикулярное тельце, уже активное и способное к делению. Ретикулярное тельце неинфекционно и не может выжить вне клетки. Ретикулярные тельца делятся 8-24 часа, конденсируются и превращаются в новые элементарные тельца. Через 48-72 часа клетка разрушается и элементарные тельца выделяются в межклеточную среду. Этим начинается новый цикл размножения хламидий, который длится около 48 часов.
Хламидия напоминает вирус тем, что является полностью внутриклеточной бактерией, т.е. зависит от питательных веществ и энергии клетки хозяина, и не синтезирует АТФ, являясь энергетическим паразитом. Но, как и все бактерии, содержит ДНК, РНК, размножается делением, имеет твердую оболочку похожую на оболочку грамотрицательных бактерий (содержит сходный липополисахарид).
Заболевание под названием микоз стоп спровоцировано повышенной активностью патогенного грибка, а поражает гладкую кожу, ногти, межпальцевое пространство. Болезнь имеет инфекционный характер, при контакте с пациентам могут заразиться здоровые люди. Грибковые заболевания кожи ног успешно лечат дерматолог и миколог, поверхностное самолечение во избежание рецидивов полностью исключено.
Что такое микоз стоп
Это грибковое поражение подошвы ног, которое сопровождается сильным зудом, видимым покраснением и шелушением очагов патологии. Патогенными возбудителями считаются нитчатые грибы, которые передаются к здоровому человеку фекально-оральным или контактно бытовым путем, распространяют в окружающей среде собственные споры. В группу риска попали дети и пациенты со слабым иммунитетом, поскольку для таковых воздействие патогенной флоры более агрессивное. Если прогрессирует системный микоз симптомы протекают в острой стадии, склонны к рецидивированию.
Симптомы
На начальной стадии микоза пациента настораживает присутствие на стопах аллергических проявлений, которые доставляют внутренний дискомфорт, заставляют излишне нервничать. Пациент не догадывается о присутствии крайне нежелательного инфицирования, а возбудители грибковых инфекций продолжают свое развитие, стремительно размножаются, формируют уже обширные очаги патологии. В дальнейшем симптомы становятся более выраженными, сопровождаются зудом, сухостью, гиперемией кожных покровов и не только. Дополнительно микоз отличается:
- появлением глубоких трещин стопы;
- обильными мелкими высыпаниями;
- видимыми опрелостями;
- усиленной потливостью стоп;
- появлениями пузырьков с дальнейшим преобразованием в чешуйки кожи;
- локальным шелушением кожи;
- симптомами острой экземы;
- многочисленными эрозиями на ступнях.
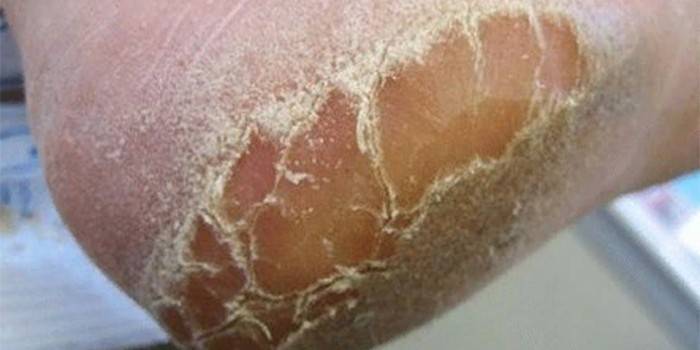
Причины развития
Микоз ног имеет инфекционную природу, а причиной крайне нежелательного заражения является непосредственный контакт со спорами патогенных грибов. Патогенными факторами, которые определяют пациента в группу риска, являются следующие моменты:
- нарушение элементарных правил личной гигиены;
- ослабленный длительной болезнью или антибактериальным лечением иммунитет;
- заболевания эндокринной системы;
- гормональный дисбаланс;
- микротравмы кожи, слизистых оболочек;
- возрастные изменения организма;
- экологический фактор.
Виды заболевания
Прежде чем начать эффективное лечение микозов консервативными методами, первым делом требуется определить разновидность характерного недуга стопы в конкретной клинической картине. Поможет в данном вопросе сбор данных анамнеза. Обширными поражениями кожи характеризуются следующие виды микозов ступней:
- Интертригинозная. Локализация очагов патологии – поражение межпальцевых складок. Симптомы – жжение и зуд, появление трещин и эритемы на воспаленных участках.
- Сквамозно-гиперкератотическая. Локализация – подошва стопы. Симптомы – развитие эритемы с шелушением, появлением глубоких трещин на фоне умеренного кожного зуда.
- Дисгидротическая. Локализация – межпальцевые складки, стопы, кожа голеностопа, голеней бедер и коленей. Симптомы – болезненные и зудящие высыпания, склонные к сливанию и формированию пузырей с развитием эрозий.
- Стертая. Локализация – кожа пяток. Симптомы заболевания практически в полном объеме отсутствуют за исключением шелушения и трещин на пораженных участках.
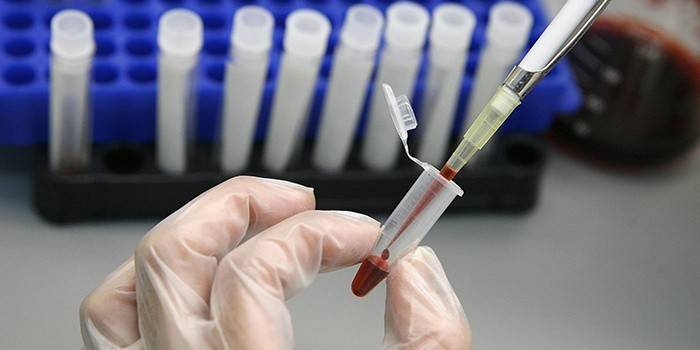
Диагностика
При признаках прогрессирования микоза требуется своевременно обратиться к микологу, провести клиническое обследование стоп и других очагов патологии (при наличии таковых). Первым делом врач проводит сбор данных анамнеза, изучает жалобы пациента. Из лабораторных обследований предстоит выполнить:
- микроскопическое исследование чешуйки кожи, ногтей, сводов;
- культурные методики для изучения патогенной флоры;
- исследование лампой Вуда для определения дерматомикоза;
- забор крови на ВИЧ;
- общий и биохимический анализ крови.
Лечение микоза стоп
В такой клинической картине врачи назначают внутреннюю и наружную терапию, которая включает использование не только системных препаратов с противогрибковыми свойствами, но и антисептиков, иммуностимуляторов, витаминов, поливитаминных комплексов. Не лишними будут физиотерапевтические процедуры, методы альтернативной медицины, коррекция привычного питания и соблюдение рекомендованных профилактических мероприятий. Подход к проблеме со здоровьем комплексный, дополнительно включает обработку обуви, дезинфекцию средств личной гигиены.
Препараты
Чтобы своевременно исключить серьезные осложнения микоза, необходима медикаментозная терапия стоп в домашних условиях. Лечащие врачи рекомендуют присутствие следующих фармакологических групп и их представителей:
- противогрибковые средства внутрь: Ирунин, Итраконазол, Гризеофульвин;
- противогрибковые препараты наружно: Экзодерил, Микозолон и Экалин;
- антигистаминные средства для устранения вторичной инфекции: Тавегил, Супрастин, Фенистил;
- кортикостероиды: Пимафукорт, Тридерм, Микозолон;
- антимикотики: Тербинафин, Ламизил, Флуконазол;
- поливитаминные комплексы: Дуовит, Витрум, Перфектил.
Назначение медицинских препаратов осуществляет исключительно лечащий врач, учитывая возраст, особенности организма и прогрессирующую стадию микоза. Хорошо зарекомендовали себя следующие медикаменты:
- Канестен. Препарат на основе клотримазола, который выпускается в форме мази. Эффективен в отношении дрожжевых и плесневых грибов. Требуется наносить раствор на очищенные стопы утром и вечером. Курс – 3 – 4 недели. Преимущества – высокая эффективность, доступная цена. Недостаток – риск побочных явлений.
- Кандид. Еще один препарат с клотримазолом для местного применения. Лечебную мазь требуется наносить на чистые и сухие стопы, аккуратно втирать состав. Процедуру повторять 2 – 3 раза за сутки на протяжении 3 – 4 недель. Преимущества – минимум побочных явлений, локальное действие. Недостатки – избирательный эффект.
С инфицированным эпидермисом стопы пациент делается нервным и раздражительным. Чтобы убрать неприятные признаки микоза, врач назначает прием медицинских препаратов перорально. Популярностью пользуются следующие таблетки для системного лечения зараженных стоп:
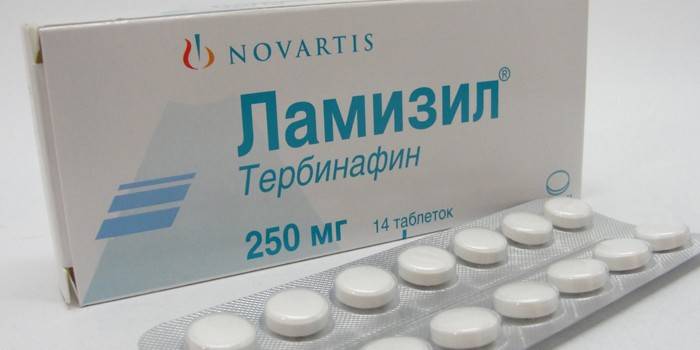
- Ламизил. Это противогрибковые таблетки для приема внутрь. Суточные дозы при микозе – по 1 пилюле трижды за сутки. Курс – 2 – 4 месяца. Дополнительно требуется обеспечить обработку стоп местными препаратами. Преимущество – высокая эффективность лечения.
- Низорал. Таблетки от грибка требуется принимать во время еды. Суточная доза при весе от 30 кг составляет 1 таблетку 1 раз за сутки, пациентам до 30 кг положено принимать внутрь по половине таблетки тоже единожды. Курс – 14 – 28 дней. Преимущество – системное действие в организме.
При рецидивирующем микозе могут быть поражены не только стопы ног, но и ногти, которые тоже вовлечены в патологический процесс. Необходимо использовать местные препараты наружно, чтобы полностью избавиться от неприятной, видимой симптоматики. Уместно применение противогрибковых мазей и кремов, специальных лаков для пораженных ногтевых пластин.
Микоз однозначно будет сопровождаться аллергическими реакциями на стопе, использование местных препаратов сокращает видимые очаги патологии, убирает кожный зуд и повышенную отечность. Вот эффективные медицинские препараты:
- Микозорал. Это эффективная мазь от микоза, которую при микозе требуется наносить на пораженные участки стопы 1 раз в сутки на протяжении 14 – 42 дней. Преимущества – локальное действие, минимум противопоказаний. Недостаток – помогает не всем.
- Дермазол. Мазь с выраженными фунгицидными и фунгистатическими свойствами для использования наружно. При микозе требуется наносить состав тонким слоем утром и вечером, при микозе лечиться 3 – 4 недели. Недостатки лечения отсутствуют.
Чтобы убить болезнетворный грибок и вылечить экссудативный микоз, можно использовать специальные кремы для стоп. Выбор противогрибковых медикаментов огромный, вот самые эффективные среди них:
- Тридерм. Крем от микоза с антибактериальным, противогрибковым и противовоспалительным эффектом для использования наружно. Наносить состав на стопы и окружающую ткань требуется тонким слоем 2 раза за сутки – утром и на ночь в течение 3 – 4 недель. Действие мягкое, но не исключены аллергические реакции.
- Акридерм. Крем обладает противовоспалительными, противоаллергическими, противозудными, противоотечными свойствами. При микозе требуется наносить на стопы по 2 – 3 раза за сутки на протяжении 2 – 4 недель. Недостатком лечения является избирательный эффект.
Если пострадали ногти, рекомендуется 2 раза в неделю обрабатывать их противогрибковыми лаками. Такое лечение длится 2 – 4 недели, пока видимые симптомы характерного недуга полностью н исчезнут. Вот эффективные лаки:
- Офломил. Активный компонент эффективен в отношении дерматофитов, дрожжевых, плесневых, диморфных грибов, актиномицетов. Наносить состав на ногти требуется дважды в неделю. Недостаток лечения – высокая цена.
- Батрафен. Лаковое покрытие эффективно в отношении всех возбудителей микоза на ногтях рук и ног. Состав требуется наносить 2 раза в неделю на протяжении 3 месяцев. Недостаток – высокая цена лака.

Народные средства
Методы альтернативной медицины менее эффективны, как самостоятельное лечение, но в комплексе с представителями официальной фармакологии заметно ускоряют процесс выздоровления стоп. Вот проверенные народные средства:
- Залить 2 ст. л. ромашки аптечной 1 л кипятка. Настоять состав, процедить, выполнять ванночку для ног. Курс – 14 дней.
- Разбавить яблочный уксус водой в соотношении 1:1. При отсутствии аллергии ежедневно выполнять компрессы на протяжении 2 – 3 недель.
Профилактика
Микоз желательно своевременно предотвратить, чем потом длительное время лечить больные стопы с пожелтевшими ногтями. Ниже представлены эффективные профилактические мероприятия на каждый день:
- соблюдать правила личной гигиены;
- покупать обувь по размеру только из натуральных материалов;
- не пользоваться чужими банными принадлежностями;
- поддерживать иммунитет;
- иметь собственную резиновую обувь при посещении бани, сауны, бассейна.

Микоз стопы – грибковое кожное заболевание высокой контагиозности.
Оно доставляет человеку много неприятностей в быту и требует ряда ограничений.
Но лечение микоза обычно не сложное, не затратное, и, если оно грамотно подобрано, полностью избавляет от всех симптомов.
Что представляет собой это заболевание?
Микоз кожи стоп (дерматофития) весьма заразен. При этом нарушении поверхностный слой кожи, который постоянно отделяется чешуйками, содержит много грибков и их спор. Инфекция передается от человека к человеку через бытовые предметы: обувь, носки, коврики (в душевых, раздевалках, бассейнах), шезлонги на пляже, скамейки для ног, настилы и тазы в банях и саунах. Редко, но возможно заразиться в педикюрном кабинете при использовании плохо продезинфицированных инструментов.

На первой стадии заболевания поражаются межпальцевые складки, появляется зуд кожи, следом инфекция захватывает всю стопу и ногти.
Дерматофиты проникают в кожу через ранки, микротрещины, опрелости, вызывают зуд и шелушение кожи, ноги приобретают крайне неприятный запах, который трудно скрыть даже находясь в обуви. Порой зуд бывает таким нестерпимым, что мешает человеку спать.
На протекание микоза может влиять и возраст: у пожилых людей чаще диагностируется сухая форма, у молодых и в зрелом возрасте – острая, с выделением экссудата.
Грибок редко локализуется только в одной области. Если не начать лечение на ранней стадии, заболевание распространится на весь организм. В тяжёлых запущенных случаях человека приходится госпитализировать.
Протекание микоза стопы может быть бессимптомным, при этом человек остаётся источником инфекции. Это состояние может длиться месяцами и годами, с периодами безуспешного лечения собственными силами.
На фото ниже, вы узнаете как выглядит микоз стопы:



Симптомы
Первые проявления заболевания сопровождаются постоянным зудом между пальцами ног, который не проходит после мытья и скрабирования кожи. Кожа начинает шелушиться. В запущенных случаях развиваются покраснение кожи, поражённые участки воспаляются из-за постоянного трения о носки и обувь. Могут развиваться опрелости, экзема и эрозии кожи.
Существует 7 видов протекания заболевания:
- стёртый – со скудной симптоматикой, с незначительным зудом и гиперемией;
- острый – сопровождающийся нестерпимым зудом кожи и повреждениями кожного покрова;
- онихомикоз – с поражением ногтевых пластин, которые становятся толстыми и слоистыми, меняют цвет на серый, а в запущенных случаях могут отделяться от ногтевого ложа;
- опреловидный – с образованием мокнущих участков;
- сквамозный – с появлением пластинчатых чешуек и гиперемии;
- гиперкератотический – с высыпаниями в виде папул и бляшек на сводах стопы;
- дисгидротический – с развитием отёчностей и мокнущих участков, опасен переходом в хроническое состояние с обострениями весной.
Причины заболевания
Болезнь вызывают микроорганизмы рода Трихофитон, реже Эпидермофитон флоккозум и плесневые грибки:
- до 95% всех случаев заболевания вызывает возбудитель красный трихофитон;
- примерно в 30% диагностируется интердигитальный трихофитон;
- в отдельных случаях диагностируется паховый эпидермофитон – до 1% случаев.
Также бывают случаи, когда микоз вызывается смешанной микрофлорой.
Вероятность заражения грибком увеличивается при неблагоприятных внешних условиях:
- высокая влажность;
- тесная обувь;
- частое посещение бассейнов, саун и других влажных помещений,особенно если уровень санитарии сомнительный;
- наличие в семье больного человека.
Некоторые внутренние нарушения также способствуют развитию грибковой инфекции:
- потливость ног;
- атеросклероз периферических артерий;
- болезнь Рейно;
- нарушения метаболизма;
- соматические отклонения;
- варикоз;
- недостаточное кровообращение нижних конечностей;
- прием кортикостероидных гормонов внутрь;
- облитерирующий эндартериит;
- гормональный дисбаланс;
- плоскостопие;
- иммунодефицит;
- сахарный диабет.
Среди других причин развития грибка стопы:
- пренебрежение правилами личной гигиены;
- возрастные изменения организма;
- неблагоприятная экология.
ВАЖНО! В группе риска находятся дети и люди со сниженным иммунитетом/иммунодефицитом.
Лечение
Для того, чтобы избавиться от заболевания полностью, необходима тщательная диагностика. Микоз стоп лечат дерматолог и миколог. Обследование обычно включает в себя:
- изучение анамнеза и жалоб пациента;
- просвечивание поражённых участков лампой Вуда;
- микроскопическое и бактериологическое исследование отделяемого (чешуек кожи, ногтей);
- бакпосев на определение патогенной флоры;
- общий и биохимический анализ крови;
- исследование крови на ВИЧ.
Для того, чтобы лечение было успешным, надо понимать, от чего лечить. Симптомы и проявления могут быть схожи у разных заболеваний. Поэтому проводить дифференциальную диагностику микоза стоп необходимо с:
- пустулезным бактеридом Эндрюса;
- дисгидротической экземой;
- псориазом;
- кератодермией.
Неспециалисту трудно найти подходящее средство, и поэтому самолечение часто оказывается бесполезным.

Лечение микоза стоп системное и продолжительное, одних наружных средств будет недостаточно.
Специалист, исходя из анализов пациента, его возраста и стадии развития болезни, выписывает средства, помогающие справиться с грибковым заболеванием в кратчайшие сроки и не допустить рецидивов и осложнений.
Список средств для лечения микоза определяет врач, данная информация чисто ознакомительная:
- Антимикотические: Ламизил, Тербинафил, Флуконазол — для повышения сопротивляемости организма;
- Наружные противогрибковые: Микозолон, Экзодерил, Экалин — для уничтожения возбудителей болезни снаружи;
- Внутренние противогрибковые: Гризеофульвин, Итраконазол, Ирунин — для создания барьера против попадания грибков в кровеносное русло через микротрещины кожи;
- Кортикостероиды: Микозолон, Тридерм, Пимафукорт — для усиления иммунного ответа;
- Антигистамины: Супрастин, Тавегил, Фенистил — для укрепления нервной системы;
- Поливитамины: Дуовит, Перфектил, Витрум — для насыщения организма полезными веществами.
При начальных стадиях микоза хорошо помогают наружные средства. Их регулярное использование может помочь избавиться от заболевания быстро и эффективно, пока инфекция не распространилась на всю поверхность стопы.
Мази для лечения грибка стопы делятся на две группы:
- Азоловые – данные препараты имеют высокую концентрацию активного вещества и подавляют рост мембраны клеток грибов, уничтожая грибницы. Представители этой группы препаратов: Миконазол, Клотримазол, Ламизил, Изоконазол, Кандид Б. Продолжительность лечения данными препаратами — до месяца.
- Аллиламиновые – недорогие средства, в составе которых содержатся Тербинафин, Нафтифин, Бутенафин. Эти препараты уничтожают плесневые, дрожжевые и дрожжеподобные грибы, а дополнительно оказывают противовоспалительное действие. В этой группе: Бутенафин, Тербизил, Экзодерил. Курс лечения препаратами данной группы — до 3 месяцев.
Справка: перед использованием этих средств хорошо провести очищение кожи от огрубевшего и шелушащегося слоя с чешуйками.
Отслойка по Ариевичу. Это компресс из смеси салициловой кислоты (12г), молочной кислоты (6г), вазелина (82г). Можно проводить в домашних условиях, на ночь, ежедневно в течение недели.
В те времена, когда медицина и фармакология не были так развиты, приходилось лечить грибок стопы народными средствами, и они до сих пор доказывают свою эффективность.
Вот несколько народных рецептов, помогающих на ранней стадии микоза стоп:
- На ночь смазать прополисом пораженные месте и забинтовать. Утром вымыть ноги с дегтярным мылом.
- 4 столовые ложки травы чистотела залить литром кипятка и настаивать до терпимого снижения температуры. Окунуть ноги в тазик с отваром и выдержать полчаса. Проводить ежедневно.
- Хорошо облегчают состояние ванночки для ног со слабым раствором марганцовки и половиной стакана соли продолжительностью 10-15 минут.
- 100 г подтаявшего деревенского сливочного масла и целое (не разбитое, вместе со скорлупой) сырое куриное яйцо залить половиной стакана уксуса и поставить ёмкость в холодильник, не перемешивая. Когда скорлупа растворится, а это займёт минимум неделю, перемешать и использовать как втирание. Хранить в холодильнике.
- Помогают при микозе стопы ванночки из винного уксуса. Продолжительность – 15 минут. Повторять можно в зависимости от чувствительности кожи.
- Измельчённые свежие листья лопуха, чистотела, полыни обыкновенной и подорожника в равных долях. Запарить в термосе столовую ложку смеси на ночь стаканом кипятка, утром выпить натощак. Двойную порцию настоя использовать для ванночек. После обработать ноги пемзой и вытереть насухо.
- Летом очень помогает бег по утренней росе босиком. Затем нужно подождать, чтобы ноги обсохли.
- Больные участки кожи можно натирать свежей картофельной кашицей.
- 10 г цветков сирени обыкновенной залить половиной стакана спирта. Настаивать две недели, протирать очаги заболевания, делать компрессы.
Внимание! Народные рецепты использовать можно только в дополнение к основному лечению и только с разрешения врача.
Профилактика

Лучшая профилактика микоза – это гигиена и санитарно-просветительная работа.
Необходимо ежедневно принимать душ, менять носки, при посещении мест общественного пользования надевать резиновые тапочки, избегать ношения мокрой и чужой обуви, а также очень важно следить за иммунитетом.
Иногда недолеченный грибок может дать знать о себе в сезон простуд при приёме антибиотиков.
После посещения бани или сауны желательно протирать стопы антигрибковым лосьоном для профилактики.
Если всё-таки симптомы заболевания проявились, надо сразу же отправиться к врачу.
МКБ 10
В классификаторе болезней данный недуг значится как В35.3. со следующими видами:
- гиперкератоз – патология, при которой происходит избыточное шелушение и отслаивание верхнего слоя кожи ступней, поражённых грибком;
- межпальцевый грибок (наиболее частое грибковое заболевание ног);
- дерматофиды – аллергическая сыпь при грибковых заболеваниях (аллергический контактный дерматит).
Полезное видео
Заключение
Микоз стоп – заболевание неприятное, но, к счастью, излечимое. Наилучшим решением для избавления от него является обращение к специалисту, диагностика и точно подобранное лечение в соответствии с индивидуальным течением болезни. Самолечение может отнять много времени и денег, но не принести желаемого эффекта.
Среди грибковых заболеваний не последнее место в списке часто беспокоящих людей занимает хламидиоз и кандидоз.
Что это такое кандидоз?
Это поражение кожного покрова и слизистой оболочки, которое происходит в короткие сроки из-за бурной деятельности микробов Candida, имеющих дрожжеподобную форму. Чаще всего причиной заражения этими грибковыми заболеваниями является снижение защитных функций организма или же половой контакт с больным.
Кандидой называют грибы, присутствующие в организме почти всех здоровых людей. Они могут быть обнаружены на слизистой ротовой полости, в мочеполовой системе или кишечнике. Как только в здоровье человек найдется брешь и будет нарушен нормальный микробаланс, появятся благоприятные условия для развития молочницы (кондиоза).
Кандиде свойственно поражать внутренние половые органы и гениталии. В случае если от молочницы страдают гениталии, то заболевание переходит в хроническую форму, которой свойственны рецидивы.
Спутниками кандиоза часто бывают проблемы с желудочно-кишечным трактом, в частности дисбактериоз, гинекологические заболевания у женщин. Все эти проблемы приводят к еще большему снижению местного иммунитета.
Причины
Какие причины могут привести к появлению молочницы? Помимо ослабления иммунитета, также спровоцировать заболевание кондиозом может:
- прием таких медикаментов, как цитостатики, антибиотики, кортикостероиды,
- проблемы с эндокринной системой, диабет, гипотиреоз или ожирение,
- различные инфекционные заболевания (хламидиоз, гонорея, сифилис, микоплазмоз и т. д.).
Стать причиной молочницы может и изменение физического состояния тела — беременность, оперативное вмешательство, возраст. Нередко кондиоз возникает после приема гормональных контрацептивов или ношения синтетического и тесного нижнего белья.
Нельзя сказать, что кондидоз серьезно угрожает здоровью человека, но может доставить массу неприятностей. А все это из-за симптомов, снижающих качество жизни, повышающих раздражение слизистых оболочек.
Инфекционное заболевание кандидоз может быть нескольких типов: молочница, кишечный, кожный, генитальный, висцеральный.
Молочницей, например, называют большую часть инфекций, которые связаны с Candida Albicans и ротовой полостью. Воспаления появляются в уголках рта, на губах, небе или языке. Инфекция может проявиться не только при заболеваниях, связанных с понижением иммунитета, но и при неудобно подобранных зубных протезах.
Кишечный кандидоз нередко бывает следствием серьезных заболеваний, онко или СПИДа, где происходит распространение грибов из ротовой полости дальше по пищеводу.
Кожный кандидоз появляется на тех участках тела человека, которые подвержены опрелостям: в ягодичных складках, в паху, под грудью. Кандидоз появляется на коже рук, которые подвергаются частому ношению резиновых перчаток или влажной среде.
Кандидоз гениталий чаще всего поражает женщин, мужчины же им страдают редко.
Висцеральный кандидоз проявляется загрязнением крови, и распространением по всему телу инфекций и дрожжеподобных грибов. Инфекция в этом случае может проникать в кровь при оперативном вмешательстве, через катетеры или же при приеме наркотиков, глубоких ранах или ожогах.
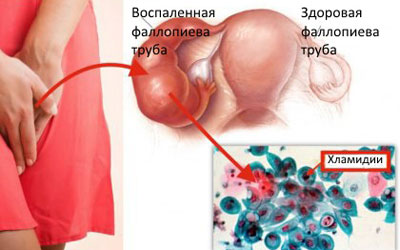
Хламидиоз
Немало проблем здоровью человека доставляет хламидиоз.
Распространением этой инфекции люди обязаны хламидии (Chlamydia trachomatis), которая является паразитом, обитающим внутри клеток. Хламидии, так же как и грибы Candida, могут находиться в спящем режиме долгое время. Когда организм дает сбой, хламидии активизируются и начинают размножаться. Таким толчком для паразитов может быть переохлаждение, прием антибиотиков, перегрев тела. Причиной заболевания хламидиозом может быть незащищенный половой вагинальный или анальный акт. Зафиксированные редкие случаи заражения на контактно-бытовом уровне.
Заразиться хламидиозом может и новорожденный малыш, проходя через родовые пути больной матери.
Но даже после заражения симптомы заболевания могут не проявляться достаточно долго. Подобное бессимптомное течение болезни встречается у 67% женщин и 46% мужчин.
На инкубационный период заболевания уходит 1-3 недели. При хламидиозе урогенитальном наблюдаются такие симптомы: ощущение зуда и жжения после мочеиспускания, небольшая тянущая боль в области поясничного отдела или гениталий, появление характерных выделений, общей слабости, субфебрильной температуры.
Симптомы
Женский организм очень восприимчив к хламидиозу, поэтому они нередко от него страдают. Одним из неприятных симптомов развития хламидий являются выделения из влагалища с резким запахом гнойного характера. Перед менструациями могут проявляться ощутимые боли.
Иногда между менструальными циклами у женщины могут появиться кровотечения.
При заболевании хламидиоз у мужчин наблюдается длительное воспаление уретрита (мочеиспускательного канала). К симптомам мужского хламидиоза относят помутнение мочи, незначительные выделения, наличие гнойных нитеобразных образований в моче, появление небольшого количества крови при семяизвержении или мочеиспускании.
Становится ясно, что большая часть симптомов молочницы и хламидиоза у мужчин и женщин имеет много схожего.
Даже при появлении симптомов, убедиться в присутствии хламидий в теле человека непросто. Для этого необходимо провести специальную диагностику, а иногда и несколько методов сразу. Материалом для обнаружения хламидиоза являются моча, сперма мужчины, кровь. Есть возможность пройти мини-тест на предмет обнаружения этих паразитов, но полученная информация будет минимальной.
Большая точность, 70%, определяется при помощи реакции иммунофлюоресценции, 60% — при иммуноферментном методе, и почти 100% — при полимеразной цепной реакции.
Малосимптомный хламидиоз опасен тем, что может стать причиной очень сложных заболеваний или привести к осложнениям.
Такой проблемой в будущем может стать болезнь Рейтера, которая характеризуется уретритом, конъюнктивитом, артритом и пр. Эндометрит или сальпингоофорит у женщин может стать следствием хламидиоза.
Еще одной болезненной неприятностью, которой могут наделить хламидии организм — это наличие рубцов и спаек.
Современные препараты помогают значительно сократить курс лечения хламидиоза, а некоторые даже дают возможность принимать их при беременности.
Также лечащий врач может при комплексном лечении назначить противогрибковые препараты, местные средства и средства, стимулирующие иммунную систему.
На протяжении всего курса лечения не рекомендуется половая связь.
Медики относят хламидиоз к группе вензаболеваний. Но, если вовремя диагностировать его, то лечение окажется эффективным. Женщины же чаще всего страдают от запущенной и хронической форм хламидиоза, и результатом становится бесплодие.
Коварные хламидии у женщин могут поражать шейку матки, брюшину, маточные трубы, яичники и саму матку.
Труднодиагностируемое заболевание нередко маскируется под прочие заболевания, и поэтому врачи могут назначать антибиотики широкого спектра действия.
Таким препаратом может быть сульфаниламид, тетрациклин, пенициллин и пр. Чтобы поддержать иммунитет больного, назначают прием стимулирующих средств. Например, при хламидиозе назначают препарат Циклоферон в инъекциях.
Конечно же, особое лечение назначают беременным женщинам, которые страдают этим заболеванием в 10% случаев. Не нужно лишний раз упоминать, насколько опасно это заболевание, как для здоровья будущей матери, так и ее малыша.
Хламидиоз и кандидоз могут стать причиной преждевременных родов или появления гнойных воспалений. В случае отсутствия противопоказаний женщинам в положении назначается эритромицин либо азитромицин. Хотя последний препарат является новым и не полностью изученным.
Симптомы молочницы и хламидиоза свойственны большему числу заболеваний. При их лечении главное — прохождение курса обоими партнерами.
Кроме упомянутых форм препаратов применяются внутрь таблетки, местно кремы и гели, а также свечи.
Все методы диагностики заболеваний требуют спецоборудования, квалифицированных специалистов и немалых материальных средств.
Медики уверяют, что стресс может служить провокатором заболеваний, которые ведут к снижению защитных функций человека.
При кандидозе женщинам могут быть назначены вагинальные капсулы Полижинакс. Они эффективны при бактериальных и грибковых инфекциях.
Полезные советы
Любительницам спринцевания стоит прекратить эти процедуры без назначения врача, ведь они тем самым нарушают полезную микрофлору влагалища и разрушают его защитный барьер. Исключить при мытье интимных зон губки и мочалки. Пить достаточное количество жидкости. Не носить тесное и влажное нижнее белье. Отказ от вагинальных тампонов в первые два менструальных цикла после приема антибиотиков. Снизить употребление сладкой пищи.
Читайте также:


