Выделения как при молочницы но мазок в норме
Специфические пятна на нижнем белье — главный признак того, что в зоне интимных органов началась грибковая инфекция.
Выделения при молочнице бывают разными по цвету, запаху и густоте: отличия данных параметров говорят о степени запущенности заболевания и причинах, которыми оно было вызвано. 
Грибок — это серьезно
Мирно существующий в микрофлоре человека грибок Кандида начинает интенсивно размножаться, если организм по разным причинам теряет свои защитные силы.
Результатом его бурной деятельности будут:
Если не лечиться, болезнь может принять хронический характер и распространиться по всему организму.
Разные цвета — разные состояния
По мере развития заболевания бели могут поменять свою окраску на:
Изменение цвета — довольно серьезный симптом, который говорит, что болезнь переходит в тяжелую стадию, или сочетается с другими инфекциями.
В этом случае не стоит медлить с обращением к врачу, ведь ситуация может быть, действительно, опасной.
Бели — в комочках и хлопьях
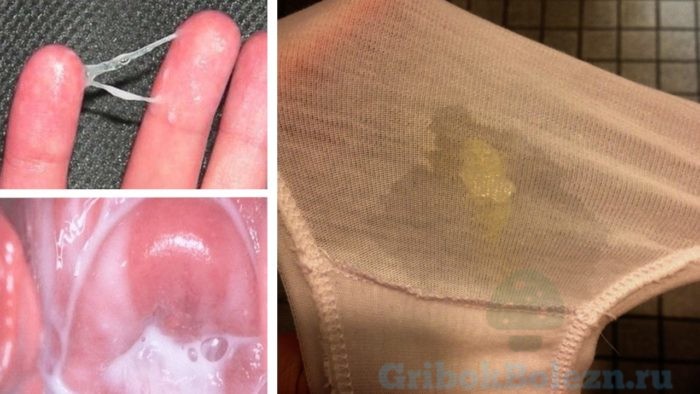
Если грибкового заболевания у вас нет, то подобные признаки исчезнут в течение нескольких дней. В противном случае ситуация будет только усугубляться.
Достоверный ответ о наличии или отсутствии кандидоза даст анализ мазка на микрофлору, проведенный в лаборатории.

Желтые выделения при молочнице — признак серьезной инфекции или воспаления.
Велика вероятность того, что идет развитие:
- дисбактериоза влагалища;
- гарднереллеза;
- сифилиса или трихомониаза;
- других ИППП.
Чтобы удостовериться может ли у вас быть половая инфекция или молочница, желтые выделения посредством мазка должны быть исследованы специалистами. Ведь если с терапией кандидоза можно повременить, то ИППП требуют безотлагательного лечения.
Коричневый цвет — опасности нет?
Откуда кровь?
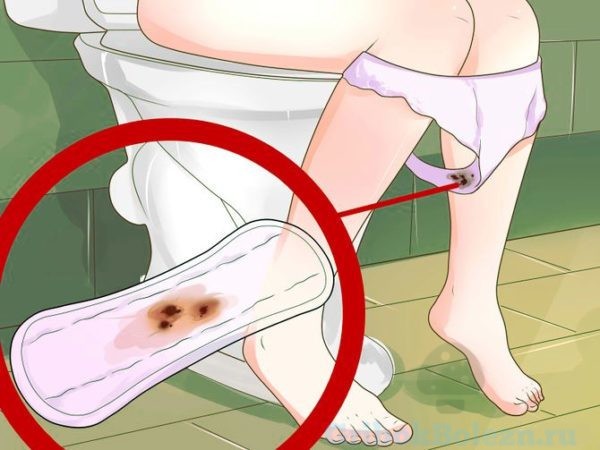
Молочница с кровяными выделениями может быть вызвана микротравмами, появившимися на слизистой из-за повреждения механическим путем, или из-за воспалительных заболеваний в зоне половых органов.
Если в начале развития кандидоза, приходится время от времени почесывать промежность из-за нестерпимого зуда, ненароком можно сделать там маленькие царапины, которые будут кровоточить.
Кровяные выделения могут появиться:
Если у человека развился кандидоз без выделений и долго оставался не леченным, заболевание может перетечь в хроническую, глубокую форму. Проникшие в сосуды и ткани грибки повреждают их и вызывают кровянистые выделения при молочнице.
Всякие кровотечения (помимо менструальных) — опасны. С таким симптомом надо обязательно показаться врачу.

Выделения во время молочницы с зеленоватым цветом — один из наиболее тревожных знаков. По сути, это гной, выходящий наружу из половых органов.
Когда выделений нет
То, как выглядят выделения при молочнице, может многое рассказать о продолжительности поражения, его серьезности и сопутствующих проблемах. Но иногда приходится сталкиваться с таким явлением, как молочница без выделений. Она опасна тем, что очень трудно распознается, а потому долго не лечится.
Если никакой особенной интимной слизи у вас не выделялось, насторожить, тем не менее, должны следующие факторы:
- Отек полового органа.
- Зуд в интимной зоне.
- Боль при сексе и посещении туалета.
Если присутствуют такие проявления, стоит посетить поликлинику и сдать мазок на микрофлору, чтобы удостовериться, все ли у вас в порядке. Это поможет своевременно распознать такое заболевание, как молочница без выделений, и не доводить его до серьезной стадии.
Мужской вариант

Какие бывают выделения при молочнице у мужчин? Этот признак наблюдается у них гораздо реже, чем у слабого пола. О развитии кандидоза говорит припухший и отекший половой член, на котором иногда образуется творожистый налет.
Интимные контакты на время лечения таких заболеваний должны быть прекращены, а внимание к гигиене и укреплению своего иммунитета усилены.
Обо всех изменениях в консистенции, объеме и цвете интимной жидкости будущая мама обязательно должна сообщать своему врачу.
Молочница — неприятное инфекционное заболевание, которое особенно остро протекает у женщин. Она сопровождается разными выделениями. Какие выделения бывают и от чего они появляются? Как лечить молочницу? Об этом и другом далее.
Разновидности выделений
Выделения отличаются по цвету и по консистенции. По цвету они бывают:

Белые в ходе болезни нормальны. Высыхая, они становятся желтыми. Серые выделения говорят о вовремя непролеченной болезни и ее переходе на новую стадию. При этом они становятся более плотными и если попытаться их убрать с помощью салфетки, можно сделать повреждение мягких тканей, из-за чего польется кровь.
Кровяной секрет говорит о гормональном сбое с внематочной беременностью, эндометриозом и эрозией в шейке матки. Могут появляться до менструации.
Коричневый секрет из женских половых органов говорит о скором наступлении месячных. Но если они не появились, это может свидетельствовать о воспалительных маточных процессах и наличии опухоли или венерического заболевания. Если появились у беременной — это может свидетельствовать об отслоении плаценты и риске самопроизвольного аборта.
Желтые выделения при течении молочницы говорят о продолжительном течении болезни. Чем они ярче, тем дольше длится патология. Возможен бактериальный вагинит при сексуальном контакте. Кроме того, если желтый секрет гнойный, это может быть патология в женских половых органах и гонорея.
Зеленые выделения — самые опасные. Они говорят о запущенности молочницы и переход ее в маточное, влагалищное воспаление, а также трихомониаз.
По консистенции различают жидкие, густые, водянистые, обильные и гнойные. Жидкие зачастую бывают у беременных из-за постоянно увеличивающегося количества околоплодных вод. В обычной жизни бывают у женщин с дисбактериозом. Густые проявляются при прогрессирующей патологии, указывают на гормональный сбой, воспаление в области матки.
Гнойные говорят о развитии цервицита, воспалении в маточных трубах и яичниках. Водянистые выделения нетипичны при молочнице, но могут появиться в самом начале, проникая в уретру. Обильные выделения бывают при острой стадии. Если они сопровождаются с неприятным рыбным запахом, это говорит о процессе присоединения иной инфекции.
Причины появления выделений
Выделения появляются при инфекционном процессе. Их цвет и консистенция зависит от того, в какой мере прогрессирует этот процесс. Если есть эрозия шейки матки или внематочная беременность, они станут ярче или темнее и тому подобное. Если процесс будет прогрессировать, к секрету добавится кислый запах.
Также причиной их появления является неправильное питание (чрезмерное потребление сладкого), увеличение концентрации прогестерона после менструации, антибиотики, некорректное лечение молочницы и герпес. Кроме того, выделения появляются из-за ухудшения иммунитета.
Кандидоз без выделений и выделения после лечения кандидоза
Часто бывает так, что молочница прошла, а выделения остались или течение кандидоза на первых порах незаметно, поскольку отсутствуют характерные творожистые и другие выделения. Разберем обе ситуации. Итак, выделения при молочнице могут и не быть. Такое состояние не характерно для заболевания, но бывает. Тогда выявить заболевание можно по другим симптомам: болям при опорожнениях, зуду, жжению и отеку слизистой.
Если выделения остались после лечения кандидоза, это может говорить о подтекании околоплодных вод, повреждении влагалища или его стенок, появлении аллергической реакции на препараты, новом инфекционном заболевании, сахарном диабете, эндокринных патологиях и появлении цистита. В большинстве случаев, секрет остается из-за дисбаланса микрофлоры, спровоцированным употреблением медикаментов. Также он может остаться из-за герпеса, эндометрита и воспаления в мочевом пузыре.
Если выделения остаются, гинеколог назначает сдать дополнительный мазок, чтобы понять причину этого явления, и назначает, в любом случае, препараты для восстановления микрофлоры — вагилак или лактонорм.
Лечение
Лечение молочницы происходит при помощи приема:
- противогрибковых препаратов с местным и системным действием;
- пробиотиков, которые нормализуют микрофлору в кишечнике;
- средств для влагалищного восстановления микрофлоры в виде ацилакта, бифидумбактерина, вагилака, лактонорма, вагифлора, гинофлора;
- противовоспалительных препаратов;
- лекарственных средств, которые укрепляют иммунную систему;
- витаминно-минеральных комплексов, чтобы укрепить организм.
Лечение проходит в течение пары месяцев. По окончанию проводят поддерживающую терапию для профилактики обострений. Для профилактики используют антимикотические вагинальные суппозитории и пероральные таблетки (раз в тридцать дней либо чаще).
Из медикаментов с системным действием назначают таблетки флуконазола и флюкостата, дифлюкана, микосиста, микомакса, цискана, дифлазона и фуциса в разных дозировках.
Если есть острая форма молочницы, то для того чтобы исчезли неприятные симптомы, досточно один раз принять таблетку флуконазола. Кроме него, можно также выпить таблетку ирунина, орунгала, итразола, румикоза, кандитрала, кетоконазола, низорала, микозорала, фунгависа, ороназола, нистатина, пимафуцина.
Также лечение происходит при помощи определенной диеты. Во время приема препаратов стоит отказаться от:
- сладостей, печенья, конфет и шоколада, сладких фруктов с фруктовыми соками;
- белого хлеба со сдобой, макаронами, продуктов из пшеничной муки наивысшего сорта;
- дрожжевых продуктов;
- пряностей, специй, острых блюд;
- алкогольных напитков.
Рекомендуется есть несладкий йогурт, пить кефир с простоквашей, которые содержат живую бактериальную культуру. Они помогут сформировать здоровую микрофлору в кишечнике и влагалище и избавиться от развития грибковой инфекции.
Отличия выделений при молочнице от природных
Нормальные природные выделения появляются из-за естественных процессов репродуктивной системы. Они не меняются в цвете, остаются прозрачными, по консистенции необильные, без запаха. Также бывают белыми с легким оттенком желтого. У выделений, которые появляются при молочнице, есть:
- кисловатый запах с нюансами, имеющимися при сопутствии заболевания.
- неоднородная консистенция, творожистая;
- обильная структура и беловатая пленка;
- зуд со жжением в области влагалища;
- раздражение кожи в промежности с резью при походе в туалет;
- необычный цвет: белый, серый, желтый, зеленый и т.д.
Если есть хроническая форма кандидоза, то он периодически появляется после непродолжительного периода. Выделение имеют нормальный вид без болезненных проявлений. Изменения в гормональном фоне становятся причиной грибковой активизации. Именно по этой причине чаще всего кандидоз усиливается за пару дней до наступления менструации.
Действия для уменьшения выделений
Грибы не прекращают размножение, по этой причине болезнь быстро прогрессирует и количество секрета увеличивается. Без визита гинеколога и его обследования не получится. До похода к врачу для уменьшения неприятных ощущений, рекомендуется:
Эти простые советы помогут улучшить общее самочувствие, количество выделений, но не смогут спасти от молочницы. Вылечить молочницу помогут только лекарства и диета.

Все, о чем приходится читать в письмах женщин, это об увлечении врачей лечением лейкоцитов во влагалище, потому что бытует мнение, что лейкоциты – это признак воспаления. Так ли это? Далеко не так! Лейкоцитоз играет огромнейшую роль в репродуктивной функции женщины, в том числе во время беременности. Об этом поговорим чуть позже.
Качество влагалищных выделений
Влагалищные выделения состоят из слизистого секрета (1), вырабатываемого железами канала шейки матки, слущенных клеток покровного эпителия стенок влагалища и шейки матки (2), микроорганизмов (3), живущих во влагалище, и влагалищного транссудата или выпота (4) из прилегающих кровеносных сосудов. Важно понимать, что влагалище не имеет собственных желез, вырабатывающих секрет.
В течение менструального цикла количество и качество выделений меняется (наблюдение за выделениями используется как составная часть контрацепции или, наоборот, при планировании беременности). В первой половине цикла, особенно ближе к овуляции, преобладает слизистый компонент – производное шейки матки. Перед менструацией количество выделений может быть минимальным, хотя некоторые женщины жалуются на мажущие кровянистые выделения, что может быть проявлением нормы или патологии.
Слизь шейки матки содержит также большое количество лейкоцитов, особенно в период овуляции, во второй половине лютеиновой фазы менструального цикла, но больше всего – при беременности.
Молодые женщины часто жалуются на обильные слизистые выделения – это может быть из-за наличия у них физиологической псевдоэрозии (эктопии). Такое состояние лечения не требует, но в редких случаях при выраженном дискомфорте проводится хирургическое лечение шейки матки, хотя оно и не желательно у нерожавших женщин.
От чего зависит количество выделений
От чего зависит количество выделений? Не только от дня менструального цикла, но и многих других факторов. В первую очередь, от комплекции женщины. У худых женщин, у которых не хватает жировой ткани, выделений больше, особенно при половом акте, и они более водянистые. Чтобы понять, почему у худых женщин наблюдается такое явление, важно вспомнить о значении жировой ткани в организме человека.
Жировая ткань участвует в обмене веществ, в том числе половых гормонов (поэтому у худых женщин часто наблюдаются продолжительные менструальные циклы до 40 дней и более, а также ановуляция). Она важна как депо многих питательных веществ, которые организм накапливает в стрессовой ситуации. Жировая ткань является отличной защитной прослойкой между органами и другими структурными частями организма. Она выполняет многие другие функции.
Методы обследования влагалищных выделений
Влагалищное содержимое можно обследовать различными методами. Наиболее распространенными являются:
• Микроскопическое исследование мазка (свежего нативного некрашеного, окрашенного) – чаще всего такое исследование проводится некачественно из-за наложения на стекло слишком большого количества выделений.
• Цитологический мазок (изучение клеток покровного эпителия) — используют как скрининг на предраковые и раковые состояния шейки матки.
• Определение кислотно-щелочного равновесия (рН) – этот вид исследования простой и информативный, но почти забыт многими врачами.
• Выделение культуры (бактериальные посевы с использование различных сред) – проводится чаще всего неправильно с загрязнением посевного материала микроорганизмами промежности и преддверия влагалища.
• Иммунологическое исследование (ПЦР и др.) – такие методы проводятся на коммерческой основе, поэтому ими начали злоупотреблять, игнорируя более дешевые методы обследования.
Микрофлора влагалища
Микрофлора влагалища представляет собой определенные виды микроорганизмов (бактерии, вирусы, грибки и др.), которые обитают во влагалище или были занесены туда разными способами (травма, инородное тело, оперативное вмешательство, половой акт, и т. д.)
Важно понимать, что область промежности – это самая грязная часть кожи человеческого тела. При акте дефекации вместе с каловыми массами наружу выходят миллиарды микроорганизмов. Кожа вокруг анального отверстия всегда загрязнена большим количеством бактерий, так называемой, кишечной группы. Это норма жизни, даже если она сопровождается неприятным запахом и скопившимися к концу дня выделениями между ног.
Факторы, влияющие на микрофлору влагалища
Бактериальная флора влагалища женщин зависит от следующих факторов:
• Беременность (кандидоз – это физиологическая норма беременности)
• Возраст
• Гормональный уровень
• Кислотно-щелочное равновесие влагалищной среды (рН)
• Количество сексуальных партнеров
• Курение
• Менструальный цикл
• Метод контрацепции
• Наличие инфекционных заболеваний
• Наличие некоторых общих заболеваний (например, диабет)
• Прием медикаментов
• Спринцевания
• Частота половых отношений
Бактерии, живущие во влагалище
Традиционно, много лет тому назад, считалось, что основными обитателями влагалища должны быть только палочки Дедерлейна из группы лактобактерий. Но с развитием микробиологии ученые пришли к выводу, что во влагалище женщины может обитать до 100 видов микроорганизмов (в основном до 5 у одной женщины), чаще всего из условно-патогенной группы.
Условно-патогенные микроорганизмы – это бактерии, вирусы, грибки и простейшие, которые обитают в организме человека, не принося вреда, но при определенных условиях (понижение защитных сил, хронические заболевания, противораковая терапия и др.) могут привести к возникновению воспалительного процесса. Роль большинства микроорганизмов, живущих на поверхности и внутри организма человека, до сих пор не изучена до конца и не совсем понятна.
Таким образом, у более 50 % здоровых женщин такая влагалищная флора рассматривается как нормальная.
Наиболее распространенными микроорганизмами влагалищного содержимого являются следующие бактерии:
• Atopobium vaginae
• Bacteroides sp.
• Candida
• Corynebacteria
• Enterococcus faecalis
• Esherichia coli
• Lactobacillus
• Leptotrichia
• Megasphaera
• Mycoplasma
• Neisseria meningitis
• Neisseria sp.
• Proteus spp.
• Staphylococcus aureus
• Staphylococcus epidermidis
• Streptococcus mitis
• Streptococcus pneumoniae
• Streptococcus pyogenes
• Ureaplasma
Динамика изменений влагалищной флоры
С рождением ребенка, его контакт с внешним миром (воздух, вода, предметы, люди) приводит к тому, что детский организм быстро заселяется разными видами бактерий, вирусов, грибков и простейших, в основном обитающих на коже промежности, ягодиц, лобка, которые в большинстве случаев совершенно безопасны для ребенка. Чаще всего это коринобактерии, стафилококки, негнойные стрептококки, кишечная палочка и частично палочками Дедерлейна (лактобактерии). Ошибочно искать у девочки в бактериальных посевах выделений и микроскопических мазках лактобактерии и ужасаться при обнаружении бактерий кишечной группы. Лактобактерии появляются во влагалище девочки с появлением менструаций.
С ростом и периодом созревания, а также под влиянием различных факторов, одни виды бактерий замещаются (вытесняются) другими видами бактерий. Даже при строгом соблюдении гигиены тела, при определенных условиях (дефекация, половой акт, прием антибиотиков) происходит постоянное попадание различных микроорганизмов во влагалище женщины. Влагалищная флора нормализуется быстро без дополнительного вмешательства, обычно в течение суток.
Триада: кишечник, влагалище, мочевой пузырь Др. Елена Березовская
Лактобактерии не угнетают рост дрожжевых грибков. Они стимулируют иммунную систему организма и обеспечивают нормальное соотношение флоры влагалища, препятствуя чрезмерному росту других 20‑30 видов условно-патогенных бактерий, в норме обитающих во влагалище в небольших количествах.
В большинстве учебников и статей прошлого, посвященных вопросам женского здоровья утверждается, что доминирующими лактобактериями влагалища являются Lactobacillus acidophilus – ацидофильные лактобактерии. Однако это ошибочное утверждение, потому что многочисленные клинические исследования показали, что во влагалище чаще всего обитают следующие виды лактобатерий: L. fermentum, L. crispatus, L. jensenii и L. johnsonii. Это объясняет неэффективность применения коммерческих препаратов лактобактерий для лечения ряда инфекций влагалища и восстановления нормальной флоры – все эти препараты содержат ацидофильные лактобактерии.
Лейкоциты и репродуктивная система
Среди врачей существует немало ошибочных представлений о том, сколько белых кровяных телец (лейкоцитов) должно быть во влагалищном содержимом. Ошибки начинаются с неправильного забора исследуемого материала. Чаще всего врачи накладывают обильное количество выделений на стекло, размазывают эти выделения по поверхности стекла, но результаты таких исследований крайне неинформативны. Влагалищные мазки не должны быть обильными по консистенции, и размазывать содержимое по стеклу несколькими движениями строго не рекомендуется, так как при этом эпителиальные клетки разрушаются. Любые мазки с разных точек влагалища и шейки матки должны браться отдельными инструментами.
Лейкоциты и репродуктивная система женщины – неразделимы. Это далеко не признак воспалительного процесса, а динамический процесс, который наблюдается в организме женщин, и этот процесс полностью зависит от гормонального фона. Количество, как и вид лейкоцитов меняется в зависимости от дня менструального цикла. Физиологический лейкоцитоз наблюдается перед овуляций и во второй половине цикла, особенно перед менструацией. Во время беременности лейкоцитоз – это неотъемлемое и необходимое состояние, без которого беременность не будет протекать нормально.
Лейкоциты есть во влагалищных выделениях, так как они сформированы из просочившейся через стенку влагалище и прилегающих сосудов жидкой части крови и мигрирующих лейкоцитов. Все без исключения виды лейкоцитов могут проникать через стенку капилляров.
Также, шеечная слизь – это депо лейкоцитов, количество которых зависит от гормонального фона. Во время беременности из лейкоцитов и слизи канала шейки матки формируется плотная шеечная пробка (поэтому она белая на вид). В большинстве случаев микроскопию выделений шеечного канала проводить не рекомендуется.
Др. Елена Березовская — О лейкоцитозе
Эндометрий тоже содержит разные лейкоциты: лимфоциты Т и В, макрофаги, нейтрофилы и ряд других. В нем имеется уникальный вид лейкоцитов – маточные натуральные киллеры (uNK), которые появляются в конце лютеиновой фазы и в начале беременности. Без достаточного количества этих лейкоцитов имплантация, плацентация и развитие беременности невозможно. В отличие от других натуральных киллеров, маточные НК отличаются специфическим строением, чувствительны к гормональным колебаниям, поэтому их количество полностью зависит от уровня половых гормонов и прогестерона.
Так как в эндометрии к началу менструации наблюдается увеличение лейкоцитов, повышается количество человеческого лейкоцитарного антигена класса 1 (ЧЛА или HLA 1), что является нормой, особенно на поверхности эндометриальных стромальных клеток. Этот антиген выполняет очень важную роль. Лейкоциты мНК участвуют в процессе гибели и отторжения эндометрия и помогают в расщеплении (лизисе) отслоившихся леток — без этого менструация невозможна. Но они также могут привести к лизису базального слоя эндометрия и стромы. Однако в природе этого не происходит, потому что человеческий лейкоцитарный антиген связывается с этим видом лейкоцитов и предохраняет строму и базальный эндометрий от повреждения.
Маточный пролактин стимулирует выработку лимфоцитов.
Нейтрофилы присутствуют в тканях эндометрия в небольшом количестве почти весь менструальный цикл, но за несколько дней до начала менструации их количество значительно повышается и они доминируют весь период менструального кровотечения.
Считается, что именно быстрое понижения уровня прогестерона со второй половины лютеиновой фазы является пусковым сигналом появления большого количества лейкоцитов в репродуктивных органах.
Основные нейтрофилы матки – это полиморфноядерные лейкоциты (ПЯЛ). Во всех учебниках и публикациях можно найти, что этот вид лейкоцитов появляется в очаге воспаления. Действительно, по количеству именно этих видов лейкоцитов и их соотношению к клетках плоского эпителия во влагалищных выделениях можно заподозрить воспалительный процесс. Подсчет лейкоцитов должен проводиться в соотношении с количеством обнаруженных эпителиальных клеток. В норме соотношение составляет до 10 лейкоцитов на одну эпителиальную клетку. Но в реальности большинством постсоветских лабораторий этот показатель не определяется и не учитывается, а в результатах указано общее количество лейкоцитов в поле зрения, и подсчет грубый и неточный (например, 50-100 лейкоцитов в поле зрения).
Какова роль ПЯЛ во влагалище, полости матки и эндометрии, если воспаления на самом деле нет? Этот вид лейкоцитов участвует не только в борьбе с воспалительным процессом, поглощая (фагоцитируя) микроорганизмы, но и мертвые клетки и обрывки тканей. Во время менструации происходит гибель большого количества клеток эндометрия, также он смешивается с кровью, создавая отличную почву для размножения микроорганизмов, которые могут попадать в полость матки из влагалища. Нейтрофилы становятся санитарами, очищая поверхность участка, на котором произошло отторжение старого эндометрия от его остатков и предотвращает попадание бактерий, вирусов, грибков в ткани эндометрия и матки.
Другой вид лейкоцитов – макрофаги тоже выполняют важную роль в функции эндометрия. Они составляют до 20% всех лейкоцитов, появляющихся в матке к концу лютеиновой фазы, в том числе во влагалищных выделениях. Хотя макрофаги не имеют прогестероновых и эстрогеновых рецепторов, но их количество в эндометрии и других тканях генитального тракта зависит от уровня гормонов и дня менструального цикла. Макрофаги содержат ферменты, которые расщепляют мертвые клетки эндометрия, они также вырабатывают ряд органических веществ, важных в процессах регенерации (восстановления) тканей.
У 10 % женщин наблюдается большое количество лейкоцитов во влагалищных выделениях в течение длительного периода жизни. Лечение антибиотиками, противомикробными препаратами, спринцеваниями обычно не меняют картины мазка, поэтому большинство врачей рекомендуют наблюдать таких женщин без лечения.
Таким образом, лейкоцитоз в любой форме является очень важной стадией физиологической нормы менструального цикла женщины.
Эритроциты во влагалище
В норме в мазке выделений из влагалища могут быть единичные эритроциты. Перед менструацией и после нее количество эритроцитов может быть увеличено, поэтому исследование влагалищных выделений рекомендовано проводить после полного прекращения менструального кровотечения. При грубом взятии мазка инструментом с острыми краями повреждаются микрососуды шейки матки и влагалища, что отразится на качестве мазка, и может быть причиной большого количества эритроцитов в исследуемом материале.
Эпителиальные клетки влагалища
Стенки влагалища покрыты плоским эпителием, который постоянно обновляется. Поэтому во влагалищном содержимом должны присутствовать клетки плоского эпителия. У женщин с низким уровнем эстрогенов и высоким уровнем андрогенов количество эпителиальных клеток понижено. При большом количестве клеток плоского эпителия всегда нужно провести дополнительное обследование для исключения воспалительного процесса.
рН влагалищного содержимого
В норме у большинства женщин рН составляет 4.0-4.5. Кислотно-щелочное равновесие может меняться в зависимости от дня менструального цикла, а также под влиянием других факторов. Определение кислотно-щелочного равновесия влагалищных выделений является важным диагностическим методом в дифференциации дисбактериоза влагалища, кандидоза, трихомониаза и нормальных выделений.
Гигиена наружных половых органов
Гигиена тела – это залог здоровья, в том числе влагалища и влагалищных выделений. Когда-то в недалеком прошлом гигиена наружных половых органов почти отсутствовала. Только аристократия могла позволить себе в туалетах для женщин специальные приспособления – биде. Туалетной бумаги не было (как впрочем, длительный период не было нижнего белья), поэтому женщины подмывались после каждого мочеиспускания и акта дефекации, и вытирались полотенцами. Современные женщины предпочитают туалетную бумагу, но важно помнить, что движения руки после акта дефекации всегда должны быть от влагалища в сторону анального отверстия и межъягодичной складки кзади, а не наоборот. После мочеиспускания, наоборот, движения должны быть от влагалища к лобку.
Перед половым актом и после него необходимо подмыться теплой водой с мылом – это профилактика многих воспалительных процессов репродуктивной системы и органов малого таза.
Теме гигиены наружных половых органов будет посвящена отдельная статья.
Др. Елена Березовская — О кольпитах, цервицитах и т.д.
Насколько неприятны симптомы молочницы, многие женщины хорошо знают по собственному опыту. Зуд и рези во влагалище, обильные раздражающие выделения изматывают физически и душевно, лишая возможности нормально жить и заниматься повседневными делами. Возникают проблемы в интимных отношениях. Важно не откладывать лечение и как можно быстрее избавиться от молочницы и выделений, беспокоящих при этом заболевании. На раннем этапе вылечиться несложно. Если болезнь запустить, присоединяются другие инфекции.
Содержание:
- Что такое молочница, ее проявления
- Чем отличаются выделения при кандидозе от физиологических
- Сопутствующие заболевания при кандидозе
- Выделения при кандидозе
- О чем говорит цвет выделений при кандидозе
- Особенности выделений при кандидозе у беременных
- Осложнения кандидоза

Что такое молочница, ее проявления
Влагалищный кандидоз (молочница) – это инфекционное заболевание. Возбудителем его является грибок Кандида, представитель так называемой условно-патогенной микрофлоры. Возникновению заболевания способствует нарушение бактериальной среды влагалища. Гибель полезной микрофлоры может быть спровоцирована употреблением некоторых лекарств, средствами интимной гигиены. Избыток грибков образовывается вследствие заражения женщины от партнера во время полового контакта.
Основными проявлениями кандидоза являются жжение и зуд во влагалище, рези при мочеиспускании, характерные выделения творожистой консистенции с запахом кислого молока. Нередко молочница возникает на фоне венерических заболеваний, воспалительных процессов в половых органах. В зависимости от сопутствующих патологий при молочнице выделения имеют различный вид.
Чем отличаются выделения при кандидозе от физиологических
Нормальные физиологические выделения из половых органов у женщин появляются в результате естественных процессов, связанных с функционированием репродуктивной системы. Они не доставляют дискомфорта, их вид регулярно меняется в разных фазах менструального цикла. Наиболее характерно то, что они необильны, не имеют резкого запаха, являются прозрачными или имеют белый с легким желтоватым оттенком цвет.
У выделений, появляющихся при кандидозе, имеются характерные признаки, отличающие их от физиологических. К ним относятся:
- Запах (обычно кислый). Могут быть нюансы, если имеются сопутствующие заболевания.
- Неоднородная консистенция (напоминают творожную массу).
- Обильные, покрывают поверхность влагалища беловатой пленкой.
- Вызывают жжение и зуд во влагалище, раздражение кожи в области промежности, рези при мочеиспускании.
- Окрашены в белый цвет, если отсутствуют другие инфекции. Изменение цвета означает, что кроме грибка в половых органах развиваются и другие виды болезнетворных микроорганизмов.
Для хронической формы молочницы характерно периодическое возобновление симптомов после продолжительных перерывов, во время которых выделения имеют нормальный вид, а болезненные проявления отсутствуют. Изменение гормонального фона в организме становится причиной активизации грибка. Именно поэтому творожистые выделения усиливаются у женщин за несколько дней до месячных, возникают во время беременности, в пожилом возрасте.
Сопутствующие заболевания при кандидозе
Характерные для молочницы выделения возникают при недугах, связанных с нарушением обмена веществ, например, при сахарном диабете (повышенное содержание сахара в крови способствует развитию грибков). Признаки кандидоза нередко появляются после простудных, желудочно-кишечных и других заболеваниях, приводящих к ослаблению иммунитета.
Характер выделений, свойственных кандидозу, изменяется, если имеются сопутствующие гинекологические заболевания:
- эрозия шейки матки – изъязвление слизистых оболочек цервикального канала и влагалищной части шейки;
- бактериальный вагиноз (дисбактериоз) – нарушение характера микробиологической среды влагалища;
- воспалительные процессы в половых органах (вульвовагинит – во влагалище и вульве, цервицит – в шейке матки, эндометрит – в полости матки, сальпингит – в маточных трубах);
- опухолевые заболевания.
Нередко одновременно с грибками Кандида в мазке обнаруживаются возбудители инфекций, передающихся половым путем (трихомонады, гонококки, хламидии и другие). Это также отражается на характере выделений, которые беспокоят женщину при кандидозе.
Выделения при кандидозе
Консистенция и объем выделений зависят от формы заболевания. Для острой формы характерно появление обильных неоднородных по составу водянистых белей. У них обычно имеется кисломолочный запах. Если к нему добавляется зловоние, это, скорее всего, является признаком воспалительного процесса или наличия онкологии.
Слизистые выделения при молочнице имеют неоднородный состав, содержат комочки или хлопья, от чего по виду напоминают прокисшее молоко. Чаще всего они окрашены. Чтобы диагностировать заболевание точно, необходимо сделать анализы мазка и крови для обнаружения грибков и возбудителей скрытых инфекций.
Нередко слизистые выделения возникают при кандидозе у беременных.
О чем говорит цвет выделений при кандидозе
Появление у выделений окраски обусловлено присутствием в них примесей крови или продуктов жизнедеятельности болезнетворных бактерий. Иногда цвет выделений меняется под воздействием гормонов.
Желтые. Цвет обусловлен присутствием большого количества лейкоцитов, развитием воспалительных процессов в половых органах. Появляются, если молочница возникла на фоне гарднереллеза (дисбактериоза влагалища), а также трихомониаза.
Зеленые. Говорят о наличии у женщины острых гнойных процессов в матке (цервицита, сальпингита), а также венерических заболеваний – гонореи или хламидиоза. От выделений, свойственных молочнице как самостоятельному заболеванию, зеленые выделения отличает наличие гнилостного запаха. Если появляется запах гниющей рыбы, это свидетельствует о том, что гнойный процесс вызван дисбактериозом влагалища.
Розовые. Такой цвет говорит о присутствии незначительных примесей крови. Розовые творожистые бели появляются перед месячными, вследствие того что начинаются изменения в состоянии эндометрия: он размягчается и отслаивается. При этом повреждаются мелкие сосуды.
Коричневые. Коричневатый оттенок также появляется при кандидозе перед месячными или в течение 2-3 дней после них. Это вызвано индивидуальными особенностями изменения гормонального фона в этот период цикла. Другой причиной появлений коричневых белей при кандидозе является попадание в слизь крови из-за эрозии шейки матки, повреждения слизистых оболочек новообразованиями. В этом случае коричневые бели наблюдаются постоянно, вне зависимости от фазы менструального цикла.

Особенности выделений при кандидозе у беременных
При беременности наблюдается сразу несколько факторов, способствующих возникновению молочницы. Это и значительная гормональная перестройка в организме, и физиологически обусловленное снижение иммунитета, и изменение состояния слизистых оболочек, состава влагалищной среды. Сопротивляемость организма беременной женщины снижается при недостатке витаминов, которые усиленно расходуются в связи с ростом плода.
Рекомендация: Беременным рекомендуется начать прием синтетических витаминов с первых недель, а еще лучше – при планировании беременности.
В этот период у женщины наблюдается увеличение объема физиологических выделений. В норме они должны быть прозрачными или слегка беловатыми и, главное, однородными на вид, не имеющими запаха. Появление комочков, запаха, окраски говорит о наличии молочницы. Эта инфекция может передаваться плоду во время родов, вызывая серьезное осложнение здоровья малыша.
Если у таких выделений при беременности появляется коричневая окраска, это может говорить о возникновении угрозы ее прерывания. Отеки и воспаление слизистых оболочек влагалища и шейки значительно осложняют роды.
При беременности применяется в основном лечение наружными средствами. При необходимости его продолжают после родов.
Осложнения кандидоза
Выделения, появляющиеся при молочнице, вызывают такой дискомфорт, что, как правило, женщины не откладывают поход к врачу. Болезнь необходимо диагностировать и начать принимать противогрибковые препараты как можно раньше. Кандидоз может не только возникать на фоне других серьезных заболеваний, но и сам провоцирует их, ослабляя защиту организма от инфекций. Это значительно усложняет процесс лечения.

Такое заболевание заразно. Требуется одновременное лечение как женщины, так и мужчины, вступающего с ней в половой контакт. При несвоевременном лечении болезнь быстро переходит в хроническую форму.
Читайте также:


