Ангиография сосудов нижних конечностей при атеросклерозе
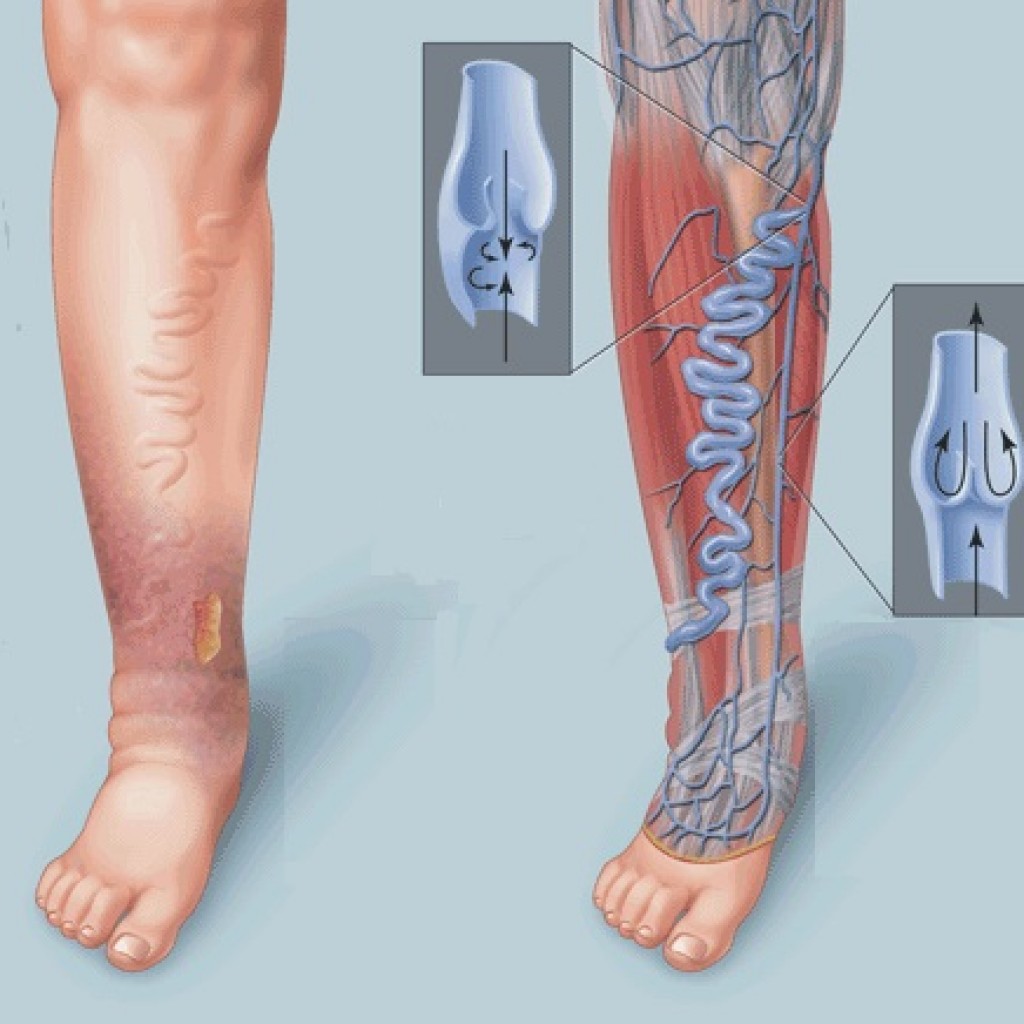
Атеросклероз сосудов нижних конечностей представляет собой дегенеративно-обменный процесс, характеризующийся поражением отдельных участков кровеносных сосудов. Форма поражения — сужение просвета сосуда вплоть до полного его перекрытия.
Суть механизма закупорки заключается в следующем:
Последствия сужения сосудов нижних конечностей могут быть очень серьёзными:
Доля смертей и случаев инвалидности от атеросклероза одна из самых высоких в мире среди прочих заболеваний. Ввиду образа жизни и условий труда заболеваемость атеросклерозом значительно выше у мужчин. По данным статистических исследований от атеросклероза страдают 10 % мужчин.
Особенность и коварство заболевания в том, что проблема может не вызывать дискомфорта или жалоб годами. Обычно она проявляется в пожилом возрасте, когда просвет сосудов сужается более, чем наполовину.
Симптомы.
Характерные признаки:
- Перемежающаяся хромота — не что иное, как боли в ногах, появляющиеся при нагрузках. Они обусловлены недостаточным питанием тканей. В зависимости от места болевых ощущений можно определить область с проблемным сосудом, а по силе боли можно достаточно условно судить о степени сужения сосуда.
- Болевые ощущения в положении лёжа — возникают в запущенных формах атеросклероза, при которых ноги могут болеть и без нагрузок. Такое явление часто называют ночными болями, так как человек не может нормально спать и вынужден опускать ноги с кровати.
- выпадение волос из нижних конечностей;
- устойчивое грибковое поражение;
- чувство неуправляемости конечностями;
- бледность кожных покровов;
- гангрена пальцев;
- многочисленные небольшие язвы;
- изменение ногтевых пластин;
- отсутствие пульса на конечностях.
Причины.
К факторам, значительно повышающим риск развития атеросклероза сосудов нижних конечностей, относятся:
- курение;
- злоупотребление алкогольными напитками;
- сахарный диабет;
- ожирение;
- частые стрессы;
- гипертония;
- сидячая работа и малоподвижный образ жизни;
- повышенное содержание холестерина в крови;
- обморожение конечностей;
- переохлаждение конечностей в течение длительного времени;
- употребление эстрогенов;
- пожилой возраст;
- наследственность.
Диагностика.
Диагностические меры при атеросклерозе включают в себя комплекс процедур, которые можно разделить на 3 этапа:
- осмотр в кабинете врача;
- инструментальные методы;
- лабораторные исследования.
В ходе осмотра производится ряд специальных проб, позволяющих получить общую информацию о проблемной конечности и оценить достаточность периферического кровообращения. Исходя из результатов данного обследования назначаются дальнейшие необходимые диагностические процедуры.
Используются следующие инструментальные методы диагностики:
- рентгенконтрастная ангиография;
- допплеровское УЗИ и дуплексное сканирование;
- МРТ;
- спиральная компьютерная томография.
Лабораторные исследования полезны, в основном, для раннего обнаружения атеросклероза. Необходимые процедуры — анализ крови на холестерин. Повышенное содержание холестерина низкой плотности может свидетельствовать о развитии атеросклероза.
Лечение.
Суть лечения — максимально возможное замедление патологического процесса.
Существует 2 пути замедления развития атеросклероза:
- медикаментозный;
- поведенческий.
Медикаментозное лечение представляет собой комплексное воздействие на организм пациента: санаторный режим, проведение воздействий на нервную систему посредством блокад, приём антикоагулянтов, физиотерапевтические процедуры, витаминотерапия.
Акцент поведенческого направления поставлен на сокращение приёма холестеринсодержащих продуктов, отказ от приёма алкогольных напитков и курения, и адекватную физическую нагрузку. Обязательно проводить контроль за содержанием сахара и холестерина в крови и за уровнем артериального давления.
Как показывает практика, наилучшие результаты даёт комбинированный подход к лечению атеросклероза ног.
Вызов скорой помощи необходим при первых признаках гангрены. Чем быстрее больной будет госпитализирован, тем больше шансов остановить интоксикацию и сохранить конечность.
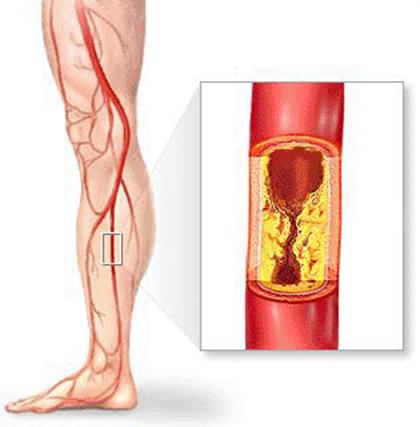
Облитерирующий атеросклероз – болезнь, возникающая при утолщении стенок артериальных сосудов из-за отложений липидов и холестерина, которые формируют атеросклеротические бляшки, вызывающие постепенное сужение просвета артерии и приводящие к ее полному перекрытию. В результате ткани не получают питательных веществ и кислорода, необходимых для их нормального функционирования.
Факторы риска атеросклероза
Существуют несколько факторов, которые способствуют развитию облитерирующих поражений магистральных артерий:
Пол. На тяжелых стадиях заболевания, таких как хроническая критическая ишемия конечности, соотношение мужчин/женщин достигает 3:1 и более.
Возраст. С возрастом как заболеваемость, так и распространенность заболевания резко повышается.
Курение – один из основных факторов риска, оно способствует развитию заболевания в 2–3 раза чаще, чем коронарной патологии. В больших эпидемиологических исследованиях было выявлено, что курение повышает риск развития атеросклероза в 2–6 раз.
Сахарный диабет повышает риск развития облитерирующих поражений в 2–4 раза и имеется у 12–20% пациентов с патологией периферических артерий.
Нарушения липидного обмена при заболеваниях периферических артерий проявляются повышением общего холестерина (ОХ), липопротеридов низкой плотности (ЛПНП), снижением липопротеидов высокой плотности (ЛПВП), гипертриглицеридемией. При увеличении общего холестерина на 10 мг/дл риск развития ЗПА повышается приблизительно на 5–10%.
Артериальная гипертензия повышает риск развития облитерирущих заболеваний в 2,5 раза у мужчин и в 4 раза у женщин, при этом риск был пропорционален тяжести артериальной гипертензии.
Повышенный уровень гомоцистеина в крови увеличивает риск развития атеросклероза в 1,5-2 раза. Приблизительно 30–40% больных с заболеваниями периферических артерий имеют повышенный уровень гомоцистеина.
Симптомы
Степень нарушения циркуляции крови в ногах можно определить по расстоянию, которое пациент способен пройти без болевых ощущений. На начальном этапе развития болезни пациент в силах преодолеть около 500-1000 м до появления боли в нижних конечностях. Признаками заболевания могут быть также ощущения холода и онемения в пальцах ног. Кожный покров стопы и голени становится бледным, волосяной покров на ноге уменьшается, а затем исчезает полностью, рост ногтей замедляется.
С течением времени дистанция безболевой ходьбы становится все меньше, боль возникает уже через каждые 50-100 м, кожа на нижних конечностях может стать багрово-синюшного цвета, замедляется скорость заживления небольших ран на ногах.
Для следующей стадии характерно появление болей в покое, которые ощущаются особенно сильно при горизонтальном положении ног. Если больной опускает ноги вниз, то наступает временное облегчение. Поэтому пациенты пытаются спать сидя, но вскоре сон полностью нарушается из-за сильных болей. На кожном покрове голени, стопы и пальцев возникают некрозы и почернения из-за омертвения тканей, появляется отек стопы и незаживающие, часто инфицирующиеся раны – трофические язвы. На заключительном этапе развивается гангрена ноги, и спасти жизнь пациента может только оперативное лечение - восстановление кровообращения в пораженной конечности.
Профилактика сосудистых заболеваний

Процесс развития атеросклеротического поражения артерий может привести к необходимости хирургического и эндоваскулярного вмешательства. Для профилактики болезни в будущем пациентам рекомендуется:
физическая активность (бег, плавание, велосипед, тренажеры)
отсутствие избыточного веса
категорический отказ от курения
ограничение приема алкоголя (не более 1 бокала красного вина в сутки)
употребление низкокалорийной пищи
ограничение потребления красного мяса, жирной молочной продукции (сыры, сметана, молоко)
в питании отдавать преимущество рыбным продуктам, белому мясу, сырым овощам, воде
контролировать уровень холестерина и его фракций
контролировать уровень артериального давления
контролировать уровень сахара крови
Как предотвратить развитие гангрены?
Диагностика
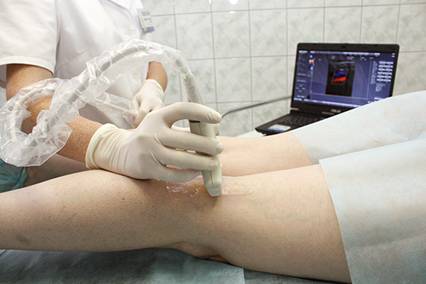
В настоящее время в клинической практике для диагностики заболеваний сосудистого русла (артерий и вен) используются два основных метода: УЗДС и контрастная ангиография.
Ультразвуковое дуплексное сканирование (УЗДС)
Ультразвуковая допплерография артерий, вен – это обследование сосудов нижних конечностей в рамках УЗИ с применением физического эффекта Допплера. Он основывается на отражении ультразвуковых волн от крови, которая движется по сосудам. Источником ультразвукового излучения служит датчик аппарата, который испускает сигналы. В кровотоке они сталкиваются с эритроцитами, и полученные ответные данные преобразуются в нужную картинку на экране.
УЗДС сосудов нижних конечностей – очень информативное исследование, которое дает все необходимые данные о скорости кровотока, участках его замедления и ускорения, о наличии прочих отклонений в работе вен и артерий. Процедура является самым востребованным методом диагностики состояния сосудов ног, поскольку помогает проанализировать структуру и функции поверхностных и глубоких вен.
Ангиография сосудов нижних конечностей
Для того чтобы узнать, насколько сильно поражены артерии или вены ног, необходимо провести ряд исследований. Одним из них является ангиография сосудов нижних конечностей. Она относится к рентгенконтрастным диагностическим процедурам. Благодаря этому методу исследования можно судить о том, где расположено место поражения, имеются ли тромбы и стеноз артерий и вен.
Ангиография считается инвазивной процедурой, так как для её осуществления необходимо ввести в сосудистое русло контрастное вещество. С данной целью проводят прокол артерии или вены. По этой причине исследование должно проводиться в стационарных условиях. Поскольку рентгеновское излучение может навредить здоровью, ангиография имеет ряд противопоказаний. Тем не менее данный метод позволяет хорошо рассмотреть сосудистую систему и обнаружить патологические процессы. В настоящее время подобное исследование более усовершенствовано, часто его сочетают с компьютерной и магнитно-резонансной томографией.
Чтение результатов ангиографии
Результат ангиографии представлен рентгеновским снимком, на котором изображены сосуды, подвергшиеся контрастированию. Заключение делает хирург или врач лучевой диагностики. По рентгеновским снимкам можно оценить ход артерий или вен, наличие или отсутствие тромбов, степень сужения просвета, а также точную локализацию повреждённого участка. В норме контуры сосудов ровные и одинаковые на обеих ногах.
МСКТ АНГИОГРАФИЯ (мультиспиральная компьютерная ангиография) – современное контрастное исследование сосудистого рксла нижних конечностей посством мультиспирального компьютерного томографа с внутривенным болюсным введением рентгеноконтрастного вещества. Исследование практически неинвазивно в отличие от классической рентгеновской селективной ангиографии, т.к. за исключением постановки внутривенного катетера для введения контрастного препарата, не требует никаких манипуляций. Преимуществом МСКТ является возможность получения трехмерного изображения взаимоотношений сосудов и анатомических структур конечностей.
Ангиография сосудов нижних конечностей – особый тип аппаратного исследования, позволяющий определить состояние кровеносных сосудов, а также степень прогрессирования патологических процессов. Контрастная рентгенологическая диагностика применяется в гибридных операционных, компьютерной томографии и рентгеноскопии для определения заболеваний системы кровообращения.
Виды и цели процедуры

Инвазивное медицинское исследование применяется для подробного изучения сосудов во внутренних органах и конечностях.
Ангиография используется для определения сердечно-сосудистых патологий травматического, аллергического и инфекционного генеза. С помощью снимков удается оценить состояние крупных артерий и вен после оперативного вмешательства.
Ангиография позволяет обнаружить осложнения, возникающие на фоне прогрессирования кардиологических патологий, к числу которых относятся:
- тромбоз;
- тромбофлебит;
- патологические связи сосудов;
- холестериновые бляшки;
- легочная эмболия;
- аневризмы;
- обтурация коронарных сосудов и т.д.
Для получения детализированных ангиограмм используются мультиспиральные томографы. Контрастные йодосодержащие препараты вводятся в системный кровоток с помощью тонких катетеров путем пункции кожных покровов крупной иглой.
Процедура осуществляется под контролем магнитно-резонансной ангиографии, которая дает снимки наиболее высокого разрешения. Чтобы получить качественные МР изображения, необязательно использовать красители. Это особенно актуально при наличии у пациента гиперчувствительности к рентгеноконтрастным растворам.
Показания для проведения

Основное назначение аппаратного исследования – контроль состояния и выявление заболеваний артерий или вен.
Основными показаниями к проведению ангиографии являются:
- артериальные язвы;
- травмы ног;
- воспаление сосудов;
- обтурация вен и артерий;
- артериовенозная мальформация;
- патологии периферических сосудов;
- хромота.
Диагностику проводят при возникновении патологических симптомов, к числу которых относятся: цианоз конечностей, онемение пальцев ног, жжение в ногах во время ходьбы, частые судороги, ноющая боль и т.д. На развитие кардиопатологий косвенно указывают и другие нежелательные проявления – спазмы в ногах во время сна, незаживающие раны и импотенция. Наличие вышеперечисленных жалоб является основанием для проведения процедуры.
Разновидности ангиографии и эффективность
Выделяют два основных типа ангиографии конечностей:
- Артериография – рентгеновское обследование артериальных сосудов.
- Флебография – исследование венозных сосудов.
Во время данной процедуры в системный кровоток вводят рентгеноконтрастные препараты на основе йода. После диагностики полученные снимки обрабатывают при помощи специального аппаратного обеспечения, которое позволяет подробно рассмотреть поврежденные вены и артерии в нескольких проекциях.
Диагностика проводится исключительно в условиях стационара на специальном оборудовании – ангиографе. С помощью полученных снимков определяется место локализации патологических процессов и степень их прогрессирования.
В сравнении с обычной компьютерной томографией, рентгенологические обследование дает наиболее достоверные результаты.
Подготовка к тесту

За 6-8 часов до начала аппаратного обследования пациенту запрещается употреблять еду и питье. За сутки до ангиографии следует отказаться от табакокурения и приема этанолсодержащих медикаментов. Также врачи не рекомендуют принимать непрямые антикоагулянты, ненаркотические анальгетики и противопаркинсонические средства.
Прежде чем сделать рентген, специалист должен убедиться в отсутствии гиперчувствительности к йодосодержащим препаратам. До процедуры необходимо предупредить медперсонал о:
- миокардиальной недостаточности;
- аллергии на медикаменты;
- беременности;
- тромбоцитопении (пониженной концентрации тромбоцитов в крови).
Чтобы предотвратить избыточную нагрузку на органы детоксикацией, вызванной введением контрастных веществ, рекомендуется проводить гидратацию. Снизить вероятность возникновения ангионевротического отека и других аллергических эффектов может прием антигистаминных средств.
Перед диагностикой пациенты должны снять с себя все металлические украшения, так как они будут препятствовать проникновению рентгеновских излучений в сетку вен и артерий ног. В области предполагаемого прокола кожи для постановки катетера полностью сбривают волосы.
Техника и условия проведения

Ангиография артерий нижних конечностей осуществляется только в условиях стационара и занимает не более 50-60 минут.
В случае параллельного проведения ангиопластики на диагностику уходит в среднем 1-1.5 часа. Процедура проводится группой медицинских сотрудников, в число которой входят:
- рентгенолог;
- радиолог;
- медсестра;
- хирург;
- кардионевролог.
Рентгенологическое исследование не вызывает сильного дискомфорта или болезненных ощущений. Пациента укладывают на рентгеновский стол, после чего подключают к нему всю необходимую медицинскую аппаратуру.
В течение всего периода обследования специалисты контролируют частоту дыхания и артериальное давление, а также количество сокращений миокарда в минуту.
При помощи иглы хирург делает прокол в коже, после чего вставляет в артерию на ноге длинный катетер. Через него вводят йодосодержащие контрастные препараты, которые повышают степень просвечивания сосудов рентгеновским излучением. Если во время диагностики хирург обнаруживает тромб, его вскрывают для нормализации кровообращения в конечностях. Этот метод лечения сосудистых патологий получил название баллонной ангиопластики.
После ангиографии иглу аккуратно вынимают, а на место инъекции накладывают повязку, препятствующую кровотечению. Пациент находится под пристальным контролем медперсонала еще в течение 6-7 часов. Также рекомендуется уменьшить любые виды физических нагрузок, включая сексуальную активность, на протяжении 1-2 дней.
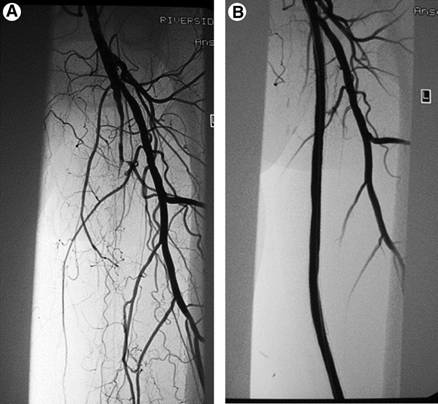
Чтение результатов ангиографии

Результаты обследования запечатлены на рентгеновских снимках, изображающих сетку кровеносных сосудов. Перед процедурой в кровь вводится йодосодержащее вещество, которое увеличивает контраст артерий и вен на фоне мягких тканей.
С помощью снимков оценивается степень нарушения кровообращения в ногах и прогрессирования патологических процессов в сосудах. Глядя на ангиограмму, специалист может определить:
- наличие тромбов;
- форму сосудистой болезни;
- степень обтурации вен и артерий;
- локализацию и протяженность очага поражения;
При отсутствии патологий внешние контуры сосудов гладкие, а толщина вен и артерий одинакова на всех участках. После постановки диагноза врач дает письменное заключение и при необходимости назначает оптимальную схему терапии.
Возможные осложнения и противопоказания

Ангиография – безболезненная и неопасная процедура, которая нечасто вызывает у больных осложнения. Однако в 1.5 % случаев у некоторых больных обнаруживаются нарушения со стороны мочевыводящей, сердечно-сосудистой, дыхательной и других систем:
- ангионевротический отек;
- инфаркт миокарда;
- травмы артерий;
- кровотечения;
- гиперемия кожи в месте инъекции;
- тромбоэмболия легочной артерии.
До сдачи анализов пациент должен предупредить лечащего врача о гиперчувствительности к рентгеноконтрастным препаратам.
В противном случае при введении лекарства могут возникнуть побочные эффекты в виде крапивной лихорадки и отека Квинке. Также следует отказаться от проведения ангиографии при наличии таких противопоказаний, как:
- острые инфекционные патологии;
- гиперчувствительность к йоду;
- беременность и лактация;
- недостаточность почек и печени;
- психические расстройства;
- сердечно-сосудистая недостаточность.
С осторожностью проводят диагностику при наличии гипертонической болезни, сахарного диабета и других нарушений в работе эндокринной системы.
Стоимость метода

Цена рентгенологического обследования определяется типом применяемого оборудования и контрастного вещества, а также особенностями проведения процедуры. Частичная ангиография сосудов в области от колена до сустава варьируется в пределах от 125 до 135 у.е. Комплексное обследование артерий и вен нижних конечностей обойдется в среднем в 165-180 у.е.
Ангиография – один из самых достоверных методов обследования, позволяющих оценить состояние сосудов, определить степень их сужения или нарушения кровообращения. Чтобы провести диагностику, достаточно пройти гидратацию и премедикацию антигистаминными препаратами.
Рентгенологическая процедура востребована в урологии, эндокринологии и кардиологии, так как позволяет выявить аномалии артерий и вен, степень их воспаления или закупорки. При обнаружении в организме тромба хирург на месте может определить наиболее подходящий способ его удаления.
Атеросклероз сосудов нижних конечностей – патология, вызванная поражением артерий и сопровождающаяся образованием холестериновых отложений на их внутренних оболочках. Нарушение приводит к снижению просвета вен и сокращению питания внутренних органов. Нередко патология становится причиной инфаркта миокарда, мозгового инсульта и иных опасных болезней. Атеросклероз ног поражает преимущественно мужчин 45-50 лет, но встречается и в более молодом возрасте.
Причины атеросклероза сосудов
Поражения артерий нижних конечностей провоцируются:
Повышением уровня холестерина в крови.
Нарушением обмена веществ (в основном, жирового).
В группу риска входят люди, которые страдают:
Также поражения сосудов нижних конечностей (пальцев, голеней, бедер) часто встречаются у:
людей, которые пьют много крепкого кофе и злоупотребляют жирной пищей;
Классификация
В своем развитии заболевание проходит несколько стадий.
Первая стадия (жирового пятна). Сосудистая стенка склонна к отечности и разрыхлению. Специальные ферменты стремятся растворить липиды и обеспечить защиту. Но со временем защитные свойства организма снижаются. В результате на стенках образуются сложные соединения, состоящие из белков и липидов.
Вторая стадия (липосклероз). На этом этапе заболевание характеризуется разрастанием жировых отложений. Постепенно формируется бляшка, которая состоит из соединительной ткани и жиров. Сначала отложение является жидким и может быть растворено.
Третья стадия (атерокальциноз). На этом этапе в бляшках откладываются соли кальция. Образование растет и ведет себя нестабильно, сужая просвет и вызывая усугубление ситуации. Возрастает риск закупоривания просвета.
Симптомы
Заподозрить атеросклеротическое поражение нижних конечностей позволяют такие симптомы:
боль и чувство холода в ногах,
перемежающаяся хромота и слабость конечностей,
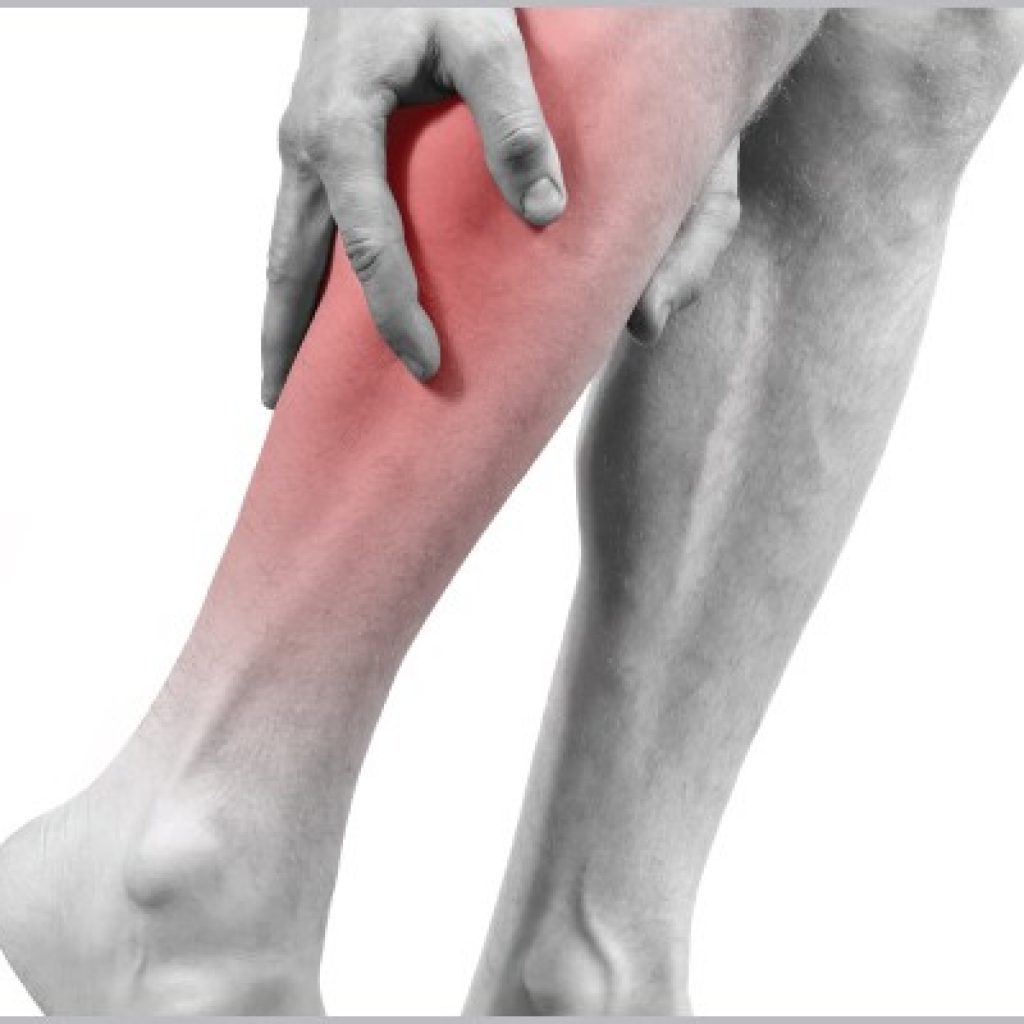
При атеросклерозе сосудов нижних конечностей боль локализуется в ногах (икроножных мышцах голеней). Это обусловлено тем, что именно на них приходится максимальная нагрузка. Также для патологии характерны холодные стоп и чувство зябкости. Когда болезнь прогрессирует, болеть начинают и стопы. Болевой синдром является постоянным, нередко снять его невозможно даже специальными обезболивающими препаратами.
Перемежающаяся хромота – симптом, который отражает степень нарушения. Больные отмечают сильную слабость в конечностях, которая возникает при ходьбе даже на небольшие расстояния.
Еще одним ярким признаком атеросклероза сосудов являются трофические изменения. Кожа становится бледной и холодной. На конечностях перестают расти волосы. Мышцы бедер и голеней становятся тонкими и теряют свои свойства. Тканевые комплексы страдают от незаживающих ран (трофических язв). В особо сложных случаях может развиться гангрена.
Пораженные болезнью сосуды не могут обеспечить достаточное питание конечностей. В результате развивается артериальная достаточность. Ее опасность заключается в том, что кислородное голодание тканей способствует изменению обменных процессов. При осложнениях атеросклероза нижних конечностей атрофируются мышцы, страдают суставы пальцев, кости, истончается кожа. Также патологические процессы могут коснуться внутренних органов. Вам может потребоваться помощь не только кардиолога, но и других специалистов. Нужен уролог в Москве, другой специалист? Просто обратитесь в нашу клинику. Лечение будет комплексным!
Диагностика заболевания
Диагностика патологии включает:
Осмотр. На приеме специалист выясняет жалобы пациента, факторы риска возникновения у него болезни. На общем осмотре выделяют признаки атеросклеротических поражений различных внутренних органов. Опытный врач сразу же обнаружит отеки, трофические и иные нарушения.
Лабораторные исследования. Перед лечением пациент обязательно сдает анализ крови, который позволяет изучить уровень холестерина, триглицеридов и липопротеидов.
Аортографию. Данное обследование проводится для обнаружения удлинения аорты и ее уплотнения, кальциноза, расширения в грудном или брюшном отделах, аневризм.
Коронарографию. Данное обследование эффективно для оценки состояния коронарной системы.
Ангиографию. На таком исследовании оцениваются нарушения кровотока.
Для диагностики применяются и другие современные методики. Они позволяют не просто поставить точный диагноз, но и дать прогноз развития патологии, оценить состояние пациента, правильно подобрать лекарственные средства, скорректировать их дозировку во время терапии.
Лечение
Терапия патологии направлена на устранение основных признаков и причины болезни.
Диету. Пациентам следует отказаться от жирной пищи с большим количеством холестерина и животных жиров. В рацион обязательно следует ввести большое количество свежих овощей и фруктов.
Дозированные физические нагрузки. Любые упражнения следует выполнять под контролем специалиста. При ухудшении состояния рекомендуется сократить нагрузку.
Прием средств для сокращения рисков тромбообразования, предотвращающих снижение кровообращения. Также назначаются препараты, снимающие боль и воспалительный процесс (при его наличии).
Важно! Полностью вылечиться от патологии невозможно, но вот замедлить процесс образования и роста холестериновых бляшек может каждый. Нужно лишь своевременно обратиться к врачу. Опытный специалист расскажет, как обеспечить нормальное кровообращение в тканях и предотвратить трофические изменения.
Когда проводится операция?
Хирургическим путем устранить признаки атеросклероза нижних конечностей можно в 50% случаев.
Сегодня выполняются следующие вмешательства:
Шунтирование. Данная операция заключается в замещении протяженного артериального сегмента искусственным протезом. Такой протез называют шунтом.
Эндартерэктомия. Данное вмешательство заключается в удалении внутреннего слоя небольшого фрагмента сосуда вместе с бляшками на его стенках.
Поясничная симпатэктомия. Такое вмешательство заключается в удалении нервных узлов, поддерживающих спазмирование.
Популярностью сегодня пользуются эндоваскулярные вмешательства. Они заключаются в установке в просветах артерий стентов. Специальные пружинки расширяют и поддерживают просвет суженного участка. При таком вмешательстве кровообращение полностью восстанавливается в 75-85% случаев. При этом реабилитация пациента не занимает много времени. Немаловажным фактором в пользу этого вмешательства является и то, что оно является малотравматичным, позволяет избежать риска развития ряда осложнений.
Профилактика
Во многом прогноз развития заболевания определяется образом жизни пациента. Остановить развитие патологии позволяет устранение имеющихся факторов риска и активная медикаментозная терапия.
Профилактику проблем с сосудами следует проводить комплексно.
При любых рисках развития патологии следует:
отказаться от курения;
снизить стрессовые факторы;
перейти на правильное питание;
уделять время физической активности.
Профилактика невозможна без регулярного прохождения обследований и посещения врача. Мы рекомендуем наблюдаться у кардиолога всем, кто имел проблемы в анамнезе или обладает негативной наследственностью.
Преимущества клиники
Комплексная терапия атеросклероза.
Опыт специалистов. Терапия заболевания проводится ими с использованием как традиционных, так и современных методик.
Развитая диагностическая база, позволяющая быстро поставить точный диагноз и приступить к терапии.
Многопрофильность клиники. К работе с пациентом привлекаются специалисты различных специализаций. Гинекология, урология в Москве и другие направления хорошо развиты в клинике.
Наличие собственных уникальных терапевтических программ.
Индивидуальный подход к терапии всех выявленных патологий.
Комфортная атмосфера и доброжелательное отношение всего персонала.
Обращайтесь! Личностно-ориентированный подход к каждому пациенту позволит грамотно инвестировать средства в свое здоровье!
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения заболеваний в кардиологии. Мы готовы оказать вам услуги лечения атеросклероз сердца и лечения атеросклероз сосудов головного мозга.
Читайте также:


