Артропластика коленного сустава что это такое
За последние несколько десятилетий хирургия артропластика или эндопротезирование была разработана в настоящее время передовым этапом в течение последних нескольких десятилетий. Это происходит главным образом благодаря техническим достижениям и лучшему пониманию патофизиологии и функций коленного сустава. В этой статье рассмотрим что такое артропластика коленного сустава.
Что такое артропластика коленного сустава
Артропластика колена включает удаление поврежденного, изношенного или больного колена на искусственный сустав или протезный имплантат.
Общие осложнения артропластики коленного сустава включают инфекцию, потерю крови, боль, тромбоэмболии или образование сгустков, которые могут перемещаться в легкие и мозг, вызывая опасные для жизни последствия.
Также сообщается, что ревматоидный артрит (РА) является причиной задержки заживления ран и плохой реакции иммунной системы. Таким образом, у пациентов с РА в 2,5 раза более высокий уровень послеоперационной инфекции, чем у пациентов с остеоартритом. При хронической инфекции утверждали периодонтальный абсцесс, инфекцию на ногах, урологическую инфекцию (даже при диабете) и другие перипротезные септические артриты или остеомиелит были связаны с инфекцией.
Другие осложнения включают повреждение нервов, повреждение кровеносных сосудов, переломы, ослабление протезов и т.д.

Наиболее распространенной причиной для выполнения артропластики является артрит.
Общее количество замен на колене растет, и в России ежегодно производится более 70 000 замен на колене.
Большинство пациентов, нуждающиеся в таких операциях и которые проходят такие операции, старше 65 лет.
После замены новое колено будет длиться как минимум 15-20 лет, особенно если хорошо ухаживать.
Есть 3 типа замены коленного сустава:
- Замена однокомпонентного коленного сустава или замена частичного колена — это означает замену одного отделения колена. Это может быть либо внутренняя часть колена (медиальная), либо внешняя часть (латеральная).
Это предпочтительнее у пациентов с остеоартритом, у которых одна часть коленного сустава повреждена болезнью. Это не подходит для пациентов с ревматоидным артритом (РА), который обычно поражает весь сустав.
- Замена двухкомпонентного коленного сустава или замена всего коленного сустава — это самый распространенный метод полной замены коленного сустава. Нижний конец кости бедра заменяется протезом, состоящим из металла (сплавы на основе титана или кобальта/хрома), подобен кости, которую он заменяет.
Верхняя часть голени, которая образует нижний конец коленного сустава, выполнена из пластиковой (полиэтиленовой) подушки и стебля, соединяющаяся с голенью. Искусственный сустав работает как обычный коленный сустав.
- Ограниченная двухкомпонентная замена коленного сустава — эта операция выполняется при опухолях кости и встречается редко. Здесь искусственный сустав фиксируется и поэтому не перемещается и не сгибается, как обычный сустав.
Есть более сотни разных вариантов артропластики коленного сустава, которые могут выбрать хирурги. Полный протез теперь весит от 500 до 600 грамм.
Некоторые факторы, определяющие выбор протезного устройства, включают возраст и вес пациента. Желание определенного уровня активности, качества жизни, здоровья и стоимости протеза — другие определяющие факторы.
Причины замены коленного сустава включают:
- Остеоартрит.
- Ревматоидный артрит.
- Гемофилия или нарушение свертываемости крови.
- Другие типы артрита.
- Подагра.
- Рак кости и опухоли.
Перед операцией исследуют колено и визуализируются исследования, такие как рентгеновские лучи, МРТ и артроскопические исследования.
Выбор протеза и объем хирургии основываются на результатах этих исследований. В случае суставной инфекции артроскопия коленного сустава не может быть выполнена.
Выполняется под региональной анестезией. Обычно эпидуральная анестезия применяется там, где анестезирующая инъекция производится в позвоночнике над нижней частью спины, и это приводит к обезболиванию пациента от боли ниже поясницы.
Манжета, подобная жгуту, помещается над бедрами непосредственно перед разрезом. При надувании это помогает уменьшить кровоток на оперативный участок и снижает риск кровотечения.
Нарезка размером от 8 до 12 дюймов производится спереди или сбоку колена. Мускулы разрезаются, и полость сустава обнажается.
Поврежденные части сустава, включая нижнюю часть бедра, верхнюю часть большеберцовой кости удаляют или отпиливают.
Новые имплантаты запечатываются на распиленных краях с помощью костного цемента.
Некоторые имплантаты не скреплены. Они могут быть установлены по краям распиливаемых костей в системе прижима.
Протезированный хрящ помещается между протезными концами бедренной кости и голени, чтобы способствовать нормальному движению колена.
Минимально инвазивная хирургия, как следует из названия, предполагает меньший разрез от трех до пяти дюймов.
Здесь хирург работает с имплантатом через меньшее отверстие. Это приводит к уменьшению боли и более быстрому выздоровлению.
Окружающие мышцы и связки сшиваются вместе, и они обеспечивают устойчивость суставу и помогают ему в движении.
Небольшая дренажная трубка помещается в разрез для слива крови или избыточных жидкостей, а разрез ушивается или сшивается.
Рана перевязана, а колено отлито в шину для восстановления.
Пациентам рекомендуется ходить во второй послеоперационный день после артропластики. Для быстрого восстановления рекомендуется раннее перемещение и физиотерапия.
Артропластика суставов проводится для того, чтобы хотя бы частично восстановить функционал пораженного сустава. Чаще всего эту операцию проводят на тазобедренном и коленном суставах, гораздо реже – на кистях и пальцах ноги.
В современных реалиях процедура достаточно безопасна, и очень редко дает серьезные послеоперационные осложнения. Проблемой может стать только стоимость такой пластической операции – она не по карману очень многим больным (даже льготникам).
1 Что такое артропластика, и что при ней делают?
Для начала разберемся, что это такое артропластика, и для чего применяется? Данная хирургическая процедура предназначена для регенерации (восстановления) функциональности поврежденного сустава. Например, она делается при деформирующем артрите, когда консервативно вернуть функционал пораженного сустава невозможно.
Суть этого метода лечения – восстановление внешних форм пораженного сустава таким образом, чтобы он соответствовал симметричному. Например, пораженный сустав одного колена подгоняют таким образом, чтобы он стал таким же, как сустав здорового колена.
Артропластику применяют только в тех случаях, когда иных способов решения проблемы нет, и консервативная терапия исчерпала все свои возможности. Для серьезных реконструкционных работ применяют синтетическую пластмассу или нержавеющий металл.

Артропластика тазобедренных суставов
В большинстве случаев используется нейлон-6 или полиэтилентерефталат, которые сравнительно редко отторгаются организмом больного. В отдельных случаях проводят реконструкцию соединительных покровов, для чего часто используют пересаженные кожные покровы больного.
к меню ↑
Когда делают артропластику суставов? В большинстве случаев главным показанием является наличие диспластического коксартроза, локализующегося в тазобедренных суставах. При коксартрозе данный способ реконструкции используется в 80-90% случаев, так как болезнь прогрессирует.
Существуют и другие показания к процедуре артропластики:
- Остеоартроз и анкилоз (как полный, так и частичный со сращивание концов суставов).
- Разные виды деформативных поражений суставов.
- Нарушения двигательной функции, в том числе вызванные инфекционными и аутоиммунными заболеваниями.
- Последствия тяжелых, неправильно сросшихся переломов.
- Туберкулез или сифилис суставов.
- Тяжело протекающий деформирующий остеоартроз тазобедренных суставов с разрушением хрящевых покровов.
- Последствия артритов/артрозов практически любой этиологии (кроме инфекционной, при еще протекающей инфекции в организме).
К процедуре имеется ряд относительных (в виде ограничений) и абсолютных противопоказаний. Игнорировать их пациенту нельзя – врачи в любом случае откажутся проводить процедуру при наличии каких-либо противопоказаний.

Польная артропластика коленного сустава
Список противопоказаний к артропластике:
- возраст пациента, превышающий 55 лет (для обоих полов);
- слишком молодой возраст пациента (до 18 лет);
- наличие остро протекающих инфекционных заболеваний, наличие тяжелых хронических инфекционных заболеваний;
- наличие аутоиммунных антител в каком-либо отделе организма пациента (например, при псориатическом артрите);
- поражение организма пациента туберкулезом любой локализации (но в особенности – костной);
- наличие воспалительных процессов в пораженной конечности (необязательно именно в требующем операции суставе, могут быть затронуты и другие области);
- низкая мышечная масса больного, различные заболевания, приводящие к нарушению регенеративных и иммунных функций организма.
Артропластика применяется только на амфиартрозах (малоподвижных суставах) и диартрозах (полностью подвижных суставах). Если конкретизировать, то артропластику проводят для следующих групп суставов:
- Плечевого пояса (только в случаях изолированного поражения плеча).
- Локтевой области (даже при полной иммобилизации локтя).
- Коленной области.
- Тазобедренной области.
Перечисленные суставы отличаются от прочих тем, что могут двигаться не только вокруг фронтальной оси, но и вокруг сагиттальной. Если говорить проще, они могут совершать круговые движения вокруг своей оси.
При этом существует небольшая проблема с плечевым соединением. Плечевой сустав самый подвижный во всем человеческом теле, однако артропластика на нем проводится крайне редко. По большей части это связано с технически очень сложно проводимой операцией (велик риск серьезных осложнений). Для стоп (голеностопного сегмента) процедура обычно тоже не проводится.
к меню ↑
Удачно проведенная артропластика с правильно проходящим реабилитационным периодом может дать много положительных эффектов. Однако никаких гарантий даже при идеально проведенной операции, к сожалению, нет.
Возможные положительные изменения от процедуры:
- существенное улучшение подвижности пораженного сустава, даже если до процедуры он был полностью иммобилизован;
- устранение деформативных изменений, вызванных инфекционными, воспалительными или аутоиммунными процессами;
- устранение болевого синдрома (однако после операции легкие боли могут оставаться еще долго, а иногда и навсегда);
- устранение воспалительных процессов в тканях пораженного сустава, устранение отечности;
- нормальное сращение старых переломов (при которых плохо срослись внутрисуставные ткани);
- ликвидация (хотя бы временная) остеоартроза, некоторых видов локального артрита, анкилоза, а также их последствий.
Как и любая другая хирургическая манипуляция, артропластика имеет свои опасности в виде послеоперационных осложнений. Гораздо реже осложнения возникают в ходе самой операции (например, массивное трудно купируемое кровотечение).

Перед артропластикой сустава проводят всестороннюю диагностику
Прежде всего, операция может не дать вообще никаких результатов. Это не столько опасность, сколько одна из проблем любой хирургической манипуляции. В сравнительно редких случаях возможно ухудшение ситуации, когда частично иммобилизованный сустав после процедуры может остаться неподвижным.
Опасно присоединение инфекции, что случается даже при максимально проводимой противомикробной очистке операционной раны.
Возможны серьезные повреждения крупных сосудов с массивным кровотечением (особенно при резекционной артропластике). Иногда, особенно у пациентов с тромбофилией, в послеоперационный период развивается тромбоз глубоких вен нижних конечностей.
к меню ↑
Если вам необходимая данная операция, то можете по ссылке ознакомиться с перечнем клиник по эндопротезированию суставов.
к меню ↑
2 Как делается артропластика?
Непосредственно перед процедурой пациенту проводят всестороннюю диагностику для выявления противопоказаний. Иногда может потребоваться серия диагностических процедур, особенно если ситуация плохо проясняется (например, имеется вероятность наличия гемофилии у больного).
Перед операцией проводится обработка кожных покровов антисептическими средствами, больному вводится общая анестезия. Процедура обязательно проводится под наблюдением врача-анестезиолога, так как может затягиваться на продолжительное время.
Основные моменты хода операции:
- Обязательно разъединяются суставные концы костей от сращения.
- Проводится обработка костных концов – именно на этой стадии им придают нужную форму, максимально близкую к нормальным параметрам сустава.
- После этого на обработанные костные отломки кладут прокладку мягких тканей, для предотвращения их сращения.
Первые 4-14 дней пациент должен находиться в стационаре, где проводится первичная послеоперационная реабилитация с применением различных медикаментов.
В послеоперационный период пациент переводится на длительную реабилитацию, которая может занимать несколько месяцев. Этот период крайне важен, так как от него на 50% зависит успех всей проведенной операции.

Артропластика коленного сустава металлоконструкцией
Первым делом назначаются противовоспалительные и противомикробные средства для подавления очагов воспаления и предотвращения присоединения инфекции. К сожалению, данные средства далеко не всегда справляются с возложенной на них задачей.
Когда острые воспалительные процессы стихают, пациенту назначают изометрическую гимнастику для разработки прооперированной конечности. Гимнастика важна еще и для того, чтобы предотвратить застойные явления в венах нижних конечностей – чтобы предотвратить тромбоз.
Далее могут назначаться физиотерапевтические процедуры (без прогревания сустава), преимущественно лазерное воздействие и грязелечение. Эффективность от них переменная – у одних пациентов она улучшает показатели регенерации тканей, у других вообще не дает никакого эффекта.
к меню ↑
к меню ↑
Сколько стоит и где можно сделать артропластику суставов? Процедура проводится либо в частных медицинских учреждениях (здесь стоимость обычно выше), либо в государственных стационарах с травматологическим/ортопедическим отделением.
Примерная стоимость процедуры в разных больницах Москвы (для примера):
Как правило, в частных медицинских учреждениях стоимость на артропластику суставов на 25-45% выше, чем в государственных стационарах.
Артропластика коленного сустава (АКС) – это техника имплантации искусственного сустава колена на место поврежденного сочленения. Главная цель операции — восстановление функций подвижности коленного отдела конечности. Процедура замены пораженного сустава, соединяющего бедренную, большеберцовую кость и коленную чашечку, чаще рекомендуется при гонартрозах запущенных форм.
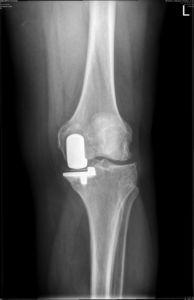
Результат частичной замены коленного сустава на рентгене.
История развития артропластики насчитывает уже более 40 лет. За этот отрезок времени специалисты добились прорыва в совершенствовании отрасли ортопедии – от уникализации конструкций коленных эндопротезов до оптимизации хирургических тактик.
Компоненты имплантов производят из износостойких биосовместимых металлических сплавов (чаще на основе титана), керамики, композитных материалов. При технически правильно проведенной операции, качественно организованной реабилитации и полном соблюдении пациентом пожизненных правил срок службы искусственного сустава в среднем составляет 15 лет.
В каких случаях применяют артропластику
Артропластика применяется при тяжелых заболеваниях и травмах коленного сустава как единственное продуктивное средство, способное избавить человека от инвалидности и невыносимой симптоматики. Применяется методика при дегенеративно-дистрофических патологиях с сильными поражениями хряща. Когда консервативные методы или другие операции не смогут обеспечить нормальную двигательную активность проблемной ноги, врачом может быть рекомендована замена сустава на имплантат. Симптомами необходимости операции являются:
- выраженная ограниченность амплитуды сгибания/разгибания колена;
- сильный болевой синдром в состоянии движения или покоя;
- прогрессирование хромоты;
- искривления костей голени и бедра;
- мышечная слабость ноги, атрофия, контрактура;
- неспособность к самостоятельному передвижению без посторонней помощи или поддерживающих приспособлений (трости, костылей и др.).
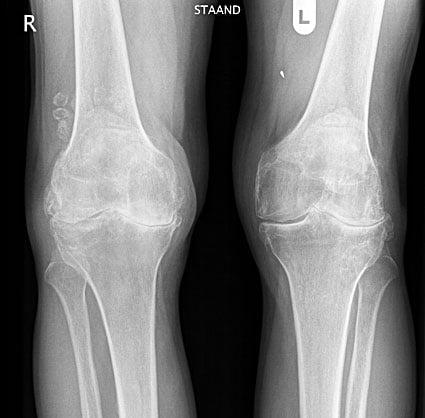
Гонартроз обоих коленных суставов.
Как показывает статистика, пациенты, которые чаще нуждаются в артропластике, находятся в возрастной категории от 60 лет и старше. В пожилом возрасте односторонний или двусторонний артроз коленей диагностируется у 85% людей в силу старения организма. Конечно, не всем нужна такая операция. В категорию риска по предрасположенности к появлению, ускоренной дистрофии и деформации коленного сочленения входят женщины, перешагнувшие 40-летний рубеж. Объясняется этот факт происходящими в женском организме гормональными изменениями, дефицитом половых гормонов, нехваткой эластина и коллагена, что неблагоприятно сказывается на тканях сустава. Основной процент людей, поступающих в клиники на прохождение артропластики, – это женщины.

Показания к операции
Поводом для артропластической реконструкции служат следующие диагнозы в стадии тяжелого патологического процесса:
- первичный и вторичный деформирующий артроз (гонартроз) – необратимое дегенеративно-дистрофическое заболевание, характеризующееся износом и разрушением хряща суставных поверхностей;
- спонтанный и вторичный аваскулярный (асептический) некроз – некротизация тканей циркумферентной зоны кости вместе с покровным хрящевым элементом как следствие критического нарушения кровообращения;
- ревматоидный артрит – серьезное системное заболевание неизвестной этиологии, когда иммунные клетки на воспаление соединительной ткани реагируют уничтожением не патогенной среды, а структурообразующих компонентов сустава;
- травматические поражения и локальные опухоли.
Противопоказаниями к АКС служат тяжелые заболевания крови; диабет в декомпенсированном состоянии; онкология последних стадий; сильно выраженный местно остеопороз; локальные гнойные и воспалительные процессы; почечная недостаточность.
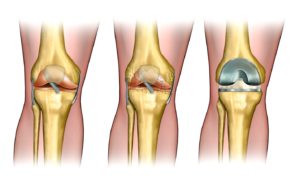
Виды и процесс артропластики
Артропластика коленного сустава выполняется в зависимости от характера патологии одним из двух методов.
- Одномыщелковое протезирование – сочленение меняется на имплантат только частично. Замене подлежит или наружный, или внутренний бедренно-большеберцовый компонент. Такая тактика целесообразна лишь при условии, что структуры противоположной половины сустава, ПКС, ЗКС целые. Процедура малотравматичная, реабилитация после нее проходит относительно легко и быстро.
- Тотальная артропластика – операция предполагает полное замещение всех суставных поверхностей на искусственные аналоги. Вмешательство делается при обширной деструкции хрящевой материи, диагностируемой одновременно и в медиальном, и латеральном отделах.
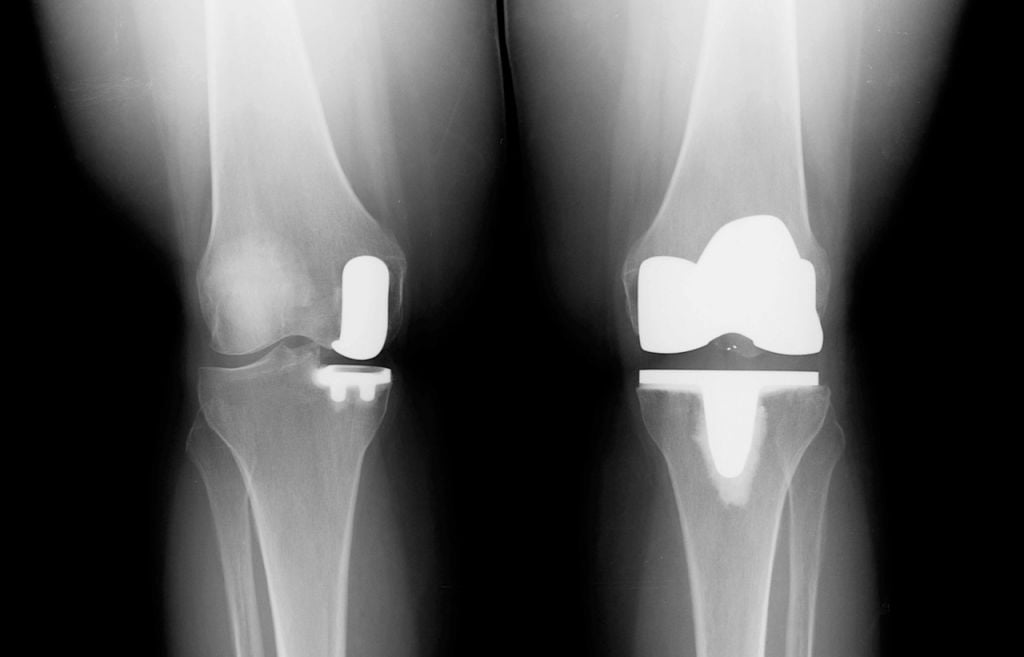
Частичный и тотальный способ.
Наркоз применяется общего типа. При частичной замене, как в случае с одномыщелковой артропластикой, возможно, пациенту проведут сеанс под спинальной анестезией. Спинальный наркоз (регионарный, син. местный) вводится в эпидуральное пространство позвоночника, и нижняя часть туловища на время вмешательства становится совершенно нечувствительной. Местная анестезия не нарушает сознания.
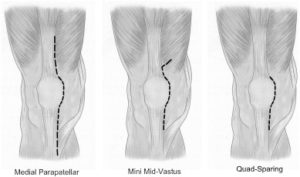
Подступ к суставу осуществляется через серединный парапателлярный разрез (традиционный доступ). Имплантация может быть произведена и через другой доступ, на котором специализируется хирург, например:
- чрезмышечный (midvastus);
- латеральный парапателлярный;
- Quad-Sparing (Q-S – щадящий способ без нарушения четырехглавой мышцы бедра).
Искусственный сустав колена устанавливается на подготовленные площадки бедренной и большеберцовой кости. Краевые участки костей опиливаются, очищаются от деструктурированных тканей, шлифуются. Затем производится соединение металлических элементов протеза с костными окончаниями, используя метод бесцементной посадки (пресс-фит) или технологию цементной фиксации. Далее между двумя металлическими плато, которыми специалист покрыл берцовый и бедренный эпифизы, устанавливается эластичная прокладка из полимера.
Операционное поле промывается, обрабатывается дезинфекторами, на рану ставится дренаж для контроля оттока жидкости, разрез послойно ушивается. На всю процедуру затрачивается от 60 минут до 3 часов. Разрез после операции обычно проходит вдоль посередине колена. Его длина при традиционном вмешательстве равна примерно 18 см, при использовании самого экономного доступа – 10 см.
Если состояние пациента удовлетворительное, ему разрешат на 2-3 сутки подниматься и начинать ходить с опорой на ходунки или костыли. Выписку из стационара оформляют на 7-10 сутки.
Сколько стоит артропластика и где пройти?
Стоимость артропластики с тотальным замещением костного соединения колена эндопротезом начинается в среднем с 200 тыс. рублей. Высокотехнологичное вмешательство в медучреждениях Украины стоит примерно так же, с перерасчетом в гривны – это от 100 тыс. грн.
Отечественные клиники оказывают подобную медицинскую помощь, увы, не на таком же блистательном уровне, как за границей, но по более приемлемым ценам. Например, в Германии такая операция обойдется пациенту в 15-20 тыс. евро, а в Израиле – 18-25 тыс. долларов. Заметим, в эти расценки не включена реабилитация, ее, по сути, нигде не вносят в программу лечения, что снижает шансы на благополучный исход. Исключение – Чехия.
Особенности реабилитации
На следующий день после оперативного вмешательства физиоинструктор поможет подняться с кровати, пациент сделает свои первые шаги с новым суставом, опираясь на костыли или ходунки. На предоперационных этапах обучают технике передвижения с опорно-поддерживающими приспособлениями, поэтому человек будет подготовлен к этому моменту. Нагружать на ранних порах ногу нельзя, разрешено только слегка касаться ею пола. Обязательно прописываются интенсивный курс антибиотикотерапии и противотромбозного лечения. Прописываются сильнодействующие обезболивающие и противоотечные средства, так как болевой синдром и отек после операции – стандартное явление.
Начиная с первого дня, приступают к разносторонним занятиям ЛФК с упором на укрепление мышц бедра. В раннем периоде – это изометрические сокращения бедренно-мышечного комплекса. Постепенно вводятся упражнения на сгибание-разгибание колена. При необходимости конечность тренируют на специальном тренажере, который будет помогать производить в нужном ритме, диапазоне соответствующие движения. Параллельно с лечебной физкультурой назначается посещение физиотерапевтических процедур.
С каждым вновь наступившим днем самочувствие будет улучшаться, если четко следовать квалифицированным рекомендациям реабилитолога и хирурга, физиотерапевта, методиста по ЛФК. Окончательная внутренняя адаптация вживленного устройства, восстановление подвижности колена, наконец, возвращение пациента в нормальное жизненное русло можно ожидать по истечении 2,5-4 месяцев упорной работы над реабилитацией.
Нарушению целостности коленного сустава способствуют инфекционные агенты, травматические повреждения, возрастные изменения, повышенные нагрузки. Суставные заболевания вызывают болевой синдром, отек, гиперемию, ограничение подвижности. В таких случаях важно вовремя обратиться к врачу и начать консервативное лечение. При запущенных стадиях и при неэффективности медикаментозной терапии применяют артропластику колена.
Показания к проведению операции
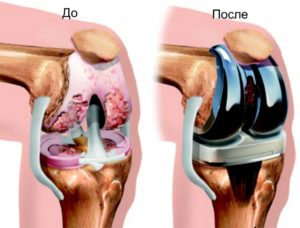
Артропластика коленного сустава — это оперативное вмешательство, при котором восстанавливается утраченная функция колена с помощью искусственного импланта. Хирургический метод делится на частичный и полный.
Показания к проведению операции:
- нарушение подвижности конечности;
- сильный болевой синдром;
- хронические суставные заболевания;
- неэффективность консервативных методов лечения;
- опухолевые процессы;
- переломы внутри коленного сустава;
- заболевания надколенника;
- артроз;
- подагрический артрит;
- ревматоидный артрит;
- некротическое поражение головки бедренной кости;
- переломы большеберцовой или бедренной кости;
- деформирующий артроз.
Пусковыми факторами развития заболеваний суставов являются длительные воспалительные заболевания, избыточная масса тела, интоксикации, алкоголь, тяжёлые физические нагрузки.
- восстановление утраченной двигательной функции;
- устранение болевого синдрома.
Виды артропластики
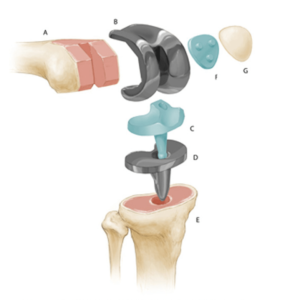
Артропластика включает в себя применение искусственных протезов. Материал изделия играет огромную роль, ведь от него зависит срок службы импланта.
Выделяют следующие виды протезов:
- металлические —отличаются высокой технической характеристикой;
- керамические — долговечные и износостойкие, при этом у них высокая цена и низкая функциональная способность;
- комбинированные — наиболее распространенные, состоят из полимера и металла.
- Эндопротезирование.
- Резекционная артропластика.
Эндопротезирование — один из самых распространенных и безопасных видов артропластики. Возможна полная или частичная замена сустава. В свою очередь эндопротезирование бывает:
- бесцементное;
- цементное;
- комбинированное.
Бесцементный метод — соединение эндопротеза с костью при помощи специального раствора. Цементное эндопротезирование — соединение эндопротеза с помощью медицинского цемента, применяемого в травматологии.
Резекционная артропластика — удаление поврежденных тканей и формирование новых из биологического материала. При этом методе весьма сложно добиться полноценной подвижности ноги.
Противопоказания
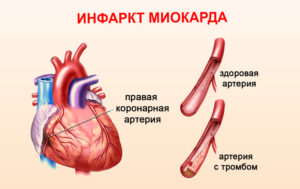
К противопоказаниям для выполнения операции относятся:
- инфекционные заболевания;
- поражение внутренних органов туберкулезом;
- аутоиммунные заболевания;
- иммунодефицит;
- возраст младше 18 лет;
- пожилой возраст (старше 60 лет);
- инфаркт миокарда;
- инсульт головного мозга.
Только специалист может решить вопрос о возможности протезирования сустава.
Подготовительный период
Период перед операцией включает в себя консультацию со специалистом и уменьшение нагрузки на сустав.
Диагностический минимум при подготовке: общий анализ крови, биохимический анализ мочи, коагулограмма, общий анализ мочи, УЗИ коленного сустава, рентгенография, КТ, артроскопия по показаниям.
Обязательно следует посетить травматолога для обозначения рисков и последствий операции. Важен позитивный психологический настрой пациента. Положительное влияние на коленный сустав при подготовке оказывает лечебная гимнастика.
Период реабилитации
Период восстановления занимает от 2-х недель до месяца. Нужно постепенно увеличивать физические нагрузки и как можно больше ходить. Данный этап характеризуется адаптацией организма к искусственному эндопротезу.
Лечебная физкультура, плавание, физиотерапевтические методы — все это помогает пациенту восстановиться. На первых этапах передвигаться самостоятельно тяжело, поэтому нужно пользоваться костылями.
Цена артропластики
Артропластика — это высокотехнологичная операция, которая проводится хирургами и травматологами высшей категории, поэтому стоит она недешево. Артропластика может выполняться за счет государства или в частных клиниках.
В государственных учреждениях здравоохранения существует определенная очередь нуждающихся в помощи, при этом операция выполняется бесплатно, либо за невысокую стоимость. Однако стоит учитывать, что прогрессирующее заболевание не дает возможности долго ждать.
В частных клиниках цена артропластики коленного сустава зависит от страны и города, от квалификации врачей и оснащения медучреждения. На стоимость влияет производитель и качество эндопротеза, послеоперационные процедуры и продолжительность нахождения пациента в клинике. Таким образом, цена в среднем составляет от 300 до 500 тысяч российских рублей.
Читайте также:


