Остеопенический синдром коленного сустава
Генерализованный остеоартроз (ОА) – это хроническое заболевание суставов, которым страдают преимущественно люди пожилого возраста. Среди лиц старше семидесяти лет патологию выявляют более чем в 90% случаев.
Заболевание имеет прогрессирующее течение и со временем приводит к массовому повреждению суставов. По статистике, заболевание – одна из частых причин потери трудоспособности у пожилых людей. Как показала практика, он ухудшает все показатели качества жизни и приводит к значительным затратам на лечение.
Чем больше суставов поражено, тем ниже качество жизни человека и тем хуже его психоэмоциональное состояние.
Общие сведения
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Первичный генерализованный остеоартроз – самая распространенная форма заболевания. Болезнь возникает спонтанно, без конкретной причины. Она обычно поражает межфаланговые, I запястные, I плюснефаланговые, коленные и тазобедренные суставы. Страдать могут межпозвонковые диски и суставы.
При генерализованном типе в процесс патологии вовлекается менее трех суставов или групп суставов. Проксимальные межфаланговые суставы представляют собой одну группу, дистальные – вторую, пястнофаланговые – третью.
Одним из факторов, провоцирующих развитие ОА, является дисплазия соединительной ткани (ДСТ). Она приводит к гипермобильности и дальнейшему повреждению суставных хрящей.
Принципы диагностики
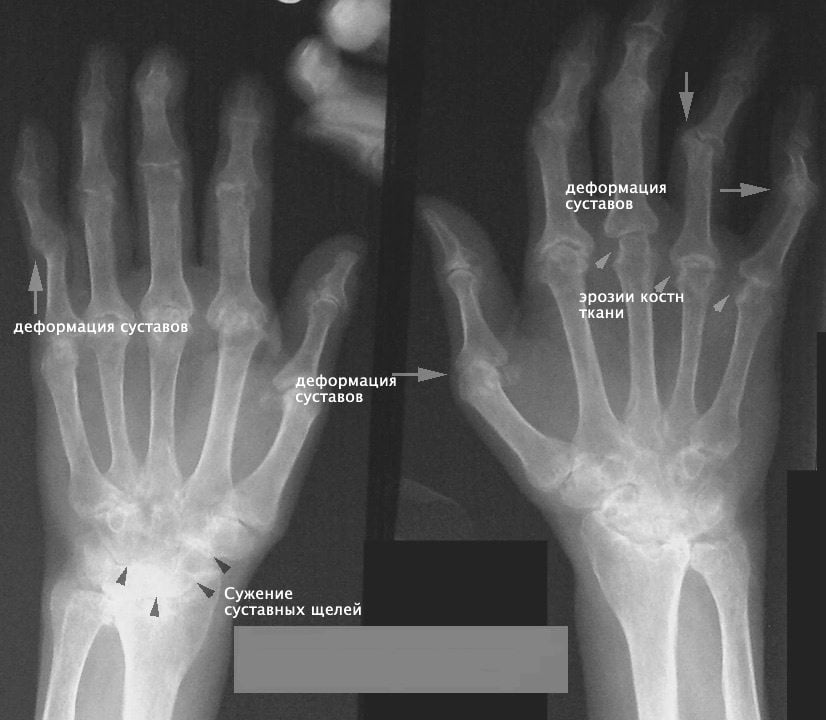
Диагноз выставляют на основе анамнестических данных, клинических признаков поражения, как минимум, трех групп суставов, результатов лабораторных и инструментальных методов исследования.
Лабораторная диагностика
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Стандартные лабораторные методы исследования не представляют ценности в диагностике деформирующего остеоартроза.
Однако недавно ученые выявили любопытную связь между повышением окисленных липопротеинов низкой плотности в крови и развитием остеоартроза. Повышенный уровень оЛПНП обычно выявляют у лиц с моно- и олигоартрозом. А у людей с высоким уровнем антител к оЛПНП чаще диагностируют генерализованный артроз с быстропрогрессирующим течением или сопутствующим синовитом.
Липопротеины низкой плотности оказывают атерогенное действие, играют одну из ключевых ролей в развитии метаболического синдрома. Их уровень повышается у лиц с ожирением, атеросклерозом, ишемической болезнью сердца, сахарным диабетом ІІ типа.
Возможности ранней диагностики
Сегодня ученые начинают разрабатывать методы ранней диагностики остеоартроза. Их суть заключается в выявлении генетических маркеров ОА и ДСТ. Исследования позволяют спрогнозировать риск развития болезни различной локализации. Но пока что в клинической практике генетическую диагностику практически не применяют.
Дефекты в генах GDF5 и VDR сопряжены с повышенным риском развития генерализованного артроза. Это еще раз подтверждает: деформирующий остеоартроз относится к заболеваниям с генетической предрасположенностью.
Лечение первичного генерализованного остеоартроза
Первым шагом в борьбе с артрозом должна быть разгрузка пораженных сочленений. Больному человеку необходимо избегать тяжелых физических нагрузок, бега, ходьбы на длительные расстояния. При вовлечении в патологию межфаланговых суставов нужно отказаться от выполнения монотонной ручной работы.
Медикаментозное лечение необходимо для купирования болевого синдрома, торможения дегенеративных процессов. Основные цели такой терапии – стимуляция метаболических процессов, улучшение внутрикостного и регионарного кровообращения, угнетение воспаления суставов.
Препараты, которые назначают при болезни:
- немедленного действия (НПВС, кортикостероидные гормоны). Помогают быстро купировать боль и воспаление, убрать скованность, улучшить функции суставов. Эти лекарства оказывают только симптоматическое действие, но никак не влияют на развитие самого заболевания;
- структурно-модифицирующего действия (хондропротекторы). Стимулируют синтез протеогликанов и гиалуроновой кислоты, замедляя прогрессирование остеоартроза. Оказывают ощутимый эффект лишь при длительном применении.
Для борьбы с остеоартрозом крупных сочленений также используют препараты гиалуроновой кислоты. Их вводят интрасиновиально, то есть непосредственно в суставную полость. Эти лекарства называют протезами синовиальной жидкости.
Остеопенический синдром
В пожилом возрасте остеоартроз нередко ассоциируется с малосимптомной или бессимптомной остеопенией. Развитие последней связано с повышенной потерей кальция, активной резорбцией костной ткани. Выявить остеопенический синдром можно с помощью денситометрии. В случае массивного остеопороза патологические изменения видны на обычных рентгенограммах.
Поскольку остеопения усугубляет течение патологии, борьба с ней — важная часть лечения и профилактики последнего. Поэтому больным с ОА назначают препараты, которые подавляют патологическую резорбцию костей. Наиболее широко в клинической практике используется Алендронат.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Остеомаляцию, остеомиелити остеоартрит нередко путают с остеопенией, так как на слух они чем- то похожи. Остеомаляция является нарушением минерализации вновь образованной кости, что приводит к ослаблению кости и склонности к переломам. Существует много причин остеомаляции, в том числе это дефицит витамина Д и низкий уровень фосфатов крови. Остеоартроз - это воспалительные изменения в суставах, обусловленные дегенеративными изменениями в хрящевой ткани, что не вызывает остеопению, остеопороз или уменьшение минеральной плотности костей.
Пациенты с остеопенией не так подвержены переломам костей, как пациенты с остеопорозом, однако, в связи с тем людей с остеопенией гораздо больше, чем с остеопорозом, то с учетом большого числа пациентов количество переломов может быть значительным.
Примерно у 50% женщин европейской расы отмечаются переломы костей в течение жизни. Переломы костей, обусловленные остеопенией и остеопорозом, имеют большое значение, потому что они могут быть очень болезненными, хотя компрессионные переломы позвонков могут быть безболезненными. Кроме болевых проявлений, например при переломах бедра, возникают серьезные проблемы, так как эти переломы требуют хирургического вмешательства, а почти 30 % пациентов с переломом шейки бедра требуют длительного сестринского ухода.
Переломы бедра, особенно у пожилых людей, сопровождаются высокой смертностью. Примерно 20% людей умирают в течение года после перелома шейки бедра, из-за осложнений, таких как тромбозы, застойные пневмонии и других осложнений, обусловленных обездвиженностью пациентов. Например, потери здравоохранения из-за переломов, связанных с остеопений и остеопорозом в США достигают 15 миллиардов долларов. В связи с тенденцией старения населения количество переломов шейки бедра будет увеличиваться.
Причины остеопении
По мере старения кости становятся тоньше и это естественный инволюционный процесс, так как начиная со среднего возраста процессы разрушения костных клеток начинают превалировать над процессами образования новой костной ткани. Когда это происходит, кости теряют минералы, уменьшается масса костной ткани, структура костной ткани ослабевает и увеличивается риск переломов. У всех людей после достижения пика роста костей (в 30 лет) начинаются потери костной массы.И чем толще были кости в возрасте около 30 лет, тем больше времени требуется для формирования остеопении или остеопороза.
У некоторых людей может быть остеопения без потери костной ткани. Просто изначально у них может быть более низкая плотность костной ткани. Остеопения может быть результатом множества состояний или заболеваний. Женщины гораздо более склонны к развитию остеопении и остеопороза, чем мужчины. Это происходит вследствие того, что женщины имеют более низкий пик плотности костной ткани к 30 летнему возрасту, а также потому, что потеря костной массы ускоряется в результате гормональных изменений, происходящих во время менопаузы.
Но, тем не менее, пожилым мужчинам тоже необходимо периодически проверять плотность костной ткани, так как снижение уровня тестостерона тоже способствует потере костной массы и уменьшению плотности костей.
Развитию остеопении способствует много причин. Общие причины и факторы риска включают в себя:
- Генетические предпосылки (семейная предрасположенность к остеопении или остеопорозу);
- Гормональные причины, в том числе снижение уровня эстрогена (например, у женщин после менопаузы) или тестостерона;
- Курение
- Злоупотребление алкоголем
- Диета с низким содержанием кальция и витамина D.
- Принадлежность к европейской расе
- Субтильное телосложение
- Длительная обездвиженность
- Длительное применение кортикостероидов, таких как преднизолон или гидрокортизон при воспалительных процессах или противосудорожных препаратов, таких как карбамазепин (Tegretol), фенитоин (Dilantin) или габапентин (Neurontin)
- Нарушение всасывания минералов (например, при целиакии);
- Хроническое воспаление вследствие заболевания (например, ревматоидный артрит).
- Химиотерапия
- Воздействие излучения
Симптомы
Остеопения, как правило, не вызывает боли, пока нет перелома костей. Кроме того, даже переломы при остеопении могут протекать бессимптомно. Остеопения или остеопороз могут протекать в течение многих лет до постановки диагноза. Многие переломы костей вследствие остеопороза или остеопении, такие как перелом бедра или переломы позвонков, очень болезненны. Однако некоторые переломы, особенно переломы позвоночника, могут быть безболезненными, следовательно, остеопения или остеопороз могут не диагностироваться в течение многих лет.
Любому человеку, которому поставлен диагноз остеопении следует осуществить изменение образа жизни и подобрать с врачом медикаментозную коррекцию остеопении.
Диагностика
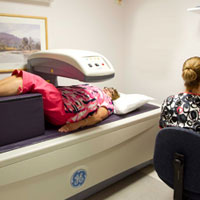
Наиболее достоверным методом диагностики остеопении является денситометрия с помощью аппаратов с использованием двойной энергии рентгеновской абсорбциометрии. Проводится сканирование плотности костной ткани в бедре позвоночнике и иногда запястья. Эти зоны выбраны потому, что именно в них чаще всего бывают переломы костей. Денситометрия является очень точным методом исследования для прогнозирования возможных переломов в будущем. Другими методами измерения плотности костной ткани являются количественная компьютерная томография (ККТ), а также количественная ультразвуковая денситометрия. Иногда обычная рентгенография выявляет диффузную остеопению или остеопению в определенном месте, например, в позвоночнике. Периартикулярная остеопения является показателем воспаления вокруг определенного сустава (сочленения). Такую картину можно наблюдать, например, при ревматоидном артрите и это не означает, что есть снижение плотности костной ткани всего скелета. Но рентгенография позволяет только качественно оценить наличие снижения плотности костной ткани, а денситометрия позволяет определить и количественные показатели снижения минеральной плотности костей. Денситометрия показана следующей группе людей:
- Женщины в возрасте 55 лет и старше и мужчины 70 лет и старше
- Женщины и мужчины 50-69 лет с повышенным риском остеопороза
- Взрослые, у которых есть переломы костей после 50 лет
- Взрослые с медицинскими состояниями, связанными с потерей костной массы (например, ревматоидный артрит), или те, кто принимает медикаменты, которые могут привести к потере костной массы (например, преднизон или другие стероиды)
- Пациентам, получающим лечение от остеопении или остеопороза для мониторинга результатов лечения
Лечение остеопении

Наличие остеопении требует изменения образа жизни и обеспечения диеты, с достаточным содержанием кальция и витамина D в рационе. Лечение основного заболевания, вызывающего нарушение всасывания, например, целиакии, может увеличить плотность костей. Не каждому пациенту с остеопенией требуется специализированное медикаментозное лечение, так как далеко не у всех пациентов остеопения приводит к перелому костей или переходит в остеопороз, а длительный прием специализированных препаратов, имеющих побочные действия, может привести к нежелательным осложнениям.
Тем не менее, при наличии остеопении, врач может назначить медикаментозное лечение. Решение о выборе тактики лечении проводится в каждом конкретном случае на индивидуальной основе, в зависимости от особенностей отдельного человека. С учетом всех факторов риска (наличие генетических факторов риска, изначально субтильного телосложения, наличие хронических соматических заболеваний) врач определяет риск возможности переломов в ближайшие 10 лет и проводит подбор лечения. Диагноз остеопения это серьезный звонок для внесения определенных изменений образа жизни. Изменения стиля жизни являются важной частью профилактики и лечения остеопении. Эти изменения образа жизни включают в себя регулярные физические нагрузки (например, ходьба или поднятие тяжестей), отказ от курения, умеренность в употреблении алкоголя, а также обеспечение адекватного ежедневного потребления кальция и витамина D. Если рацион не является адекватным, то возможно применение добавок.
- 800 МЕ (международных единиц) в день для женщин в возрасте старше 71
- 600 МЕ в день для женщин в других возрастных групп, мужчин и детей
- 400 МЕ в день для детей в возрасте до 12-месячного возраста
- 1200 мг (миллиграмм) в день для взрослых женщин в возрасте старше 50 и мужчин 71 лет и старше. Кальций необходимо принимать дробно, не более 600 мг одновременно, что обеспечит оптимальную кишечную абсорбцию.
- 1000 мг в день для женщин старше 45 лет и мужчин старше 55 лет.
- Бисфосфонаты (в том числе алендронат [Fosamax], ризедронат [Actonel], ибандронат [Бонива] и золедроновая кислот [Reclast])
- Кальцитонин (Miacalcin, Fortical, Calcimar)
- Терипаратид (Forteo)
- Деносумаб (Prolia)
- Заместительная гормональная терапия эстрогенами и прогестероном
- Ралоксифен (Evista)
Алендронат (Фосамакс), ризедронат (Actonel), золедроновая кислота (Reclast), и ралоксифен (Evista) назначаются также для профилактики остеопороза и для лечения остеопороза.).
Побочные эффекты алендроната (Фосамакса) и других бисфосфонатов (ризедронат, золедроновая кислот и ибандронат) имеют определенные особенности (например, асептический некроз челюсти), но встречаются достаточно редко. Как правило, эти препараты используются только тогда, когда преимущества профилактики переломов костей значительно перевешивают возможный риск побочных действий препаратов.
Часто остеопения не требует лечения лекарствами. В таких случаях необходимо проводить динамическое наблюдение за плотностью костной ткани с помощью денситометрии.
Профилактика остеопении
Лучшим способом профилактики развития остеопении является здоровый образ жизни. Профилактика включает обеспечение адекватного поступления кальция с пищей или с использованием добавок, обеспечение адекватного потребления витамина D,уменьшение потребления алкоголя, исключение курения и достаточные физические нагрузки. В молодом возрасте необходимы проводить мероприятия по укреплению костной ткани,так как плотность костной ткани достигает максимума к 30 годам.
Если же человек старше 30 лет, еще не слишком поздно, для того, чтобы провести изменения образа жизни. Сбалансированная диета и регулярные физические упражнения помогут замедлить потерю плотности костной ткани, задержать развитие остеопении и отсрочить или предотвратить развитие остеопороза
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Из этой статьи вы узнаете: что такое остеопения, почему она возникает, как ее вылечить. Разница между остеопенией и остеопорозом. Какие правила по образу жизни, питанию нужно соблюдать при заболевании.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
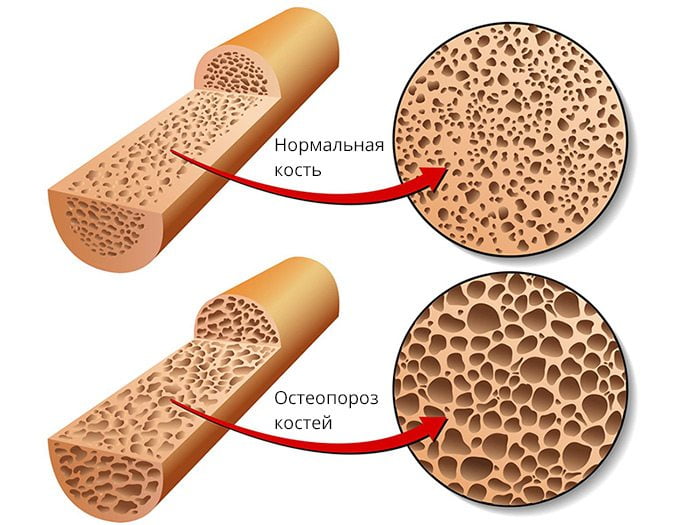
Остеопения – заболевание костей, при котором снижается минеральная плотность и объем костной ткани. Это происходит после окончания роста организма в возрасте 25–30 лет.
В норме кость взрослого человека содержит 60–70 % минеральных веществ. Во время активного роста организма происходит наращивание костной массы. После остановки роста человека отмечается максимальная минерализация костей.
Далее плотность начинает снижаться. Если убыль костной массы более 1 % за год – развивается патология остеопения.
Остеопения возникает в результате потери основных минеральных компонентов кости: кальция и фосфора.
Старение костной ткани связано с ее:
- истончением;
- повышенной хрупкостью;
- ломкостью.
Патологический процесс распространяется на все основные кости организма: наиболее часто патология определяется в тазовых, бедренных, плечевых костях, а также в позвоночнике. Именно на них приходится более сильная нагрузка, чем на другие кости, а также они чаще подвергаются переломам.
При очаговой форме остеопении поражение характерно только для одной кости.

Нажмите на фото для увеличения
Остеопения является промежуточной стадией между здоровой костной тканью и остеопорозом.

Нажмите на фото для увеличения
Отличия выявляются во время денситометрии – метода определения минеральной плотности кости.
До 96 % случаев заболевание протекает бессимптомно.
Болезни подвержены люди старше 30 лет с полностью сформированной костной тканью. 80 % больных остеопенией – женщины после 50 лет в постменопаузе.
Остеопения как заболевание само по себе для человека не опасно. Угрозу для здоровья представляют осложнения в виде остеопороза или переломов костей.
Профилактика и лечение заболевания направлены на повышение уровня минеральной насыщенности костей и снижение риска развития осложнений. Для этого применяют комплексную терапию:
- Медикаментозные препараты.
- Физиотерапию.
- Сбалансированное питание.
- Достаточную физическую активность.
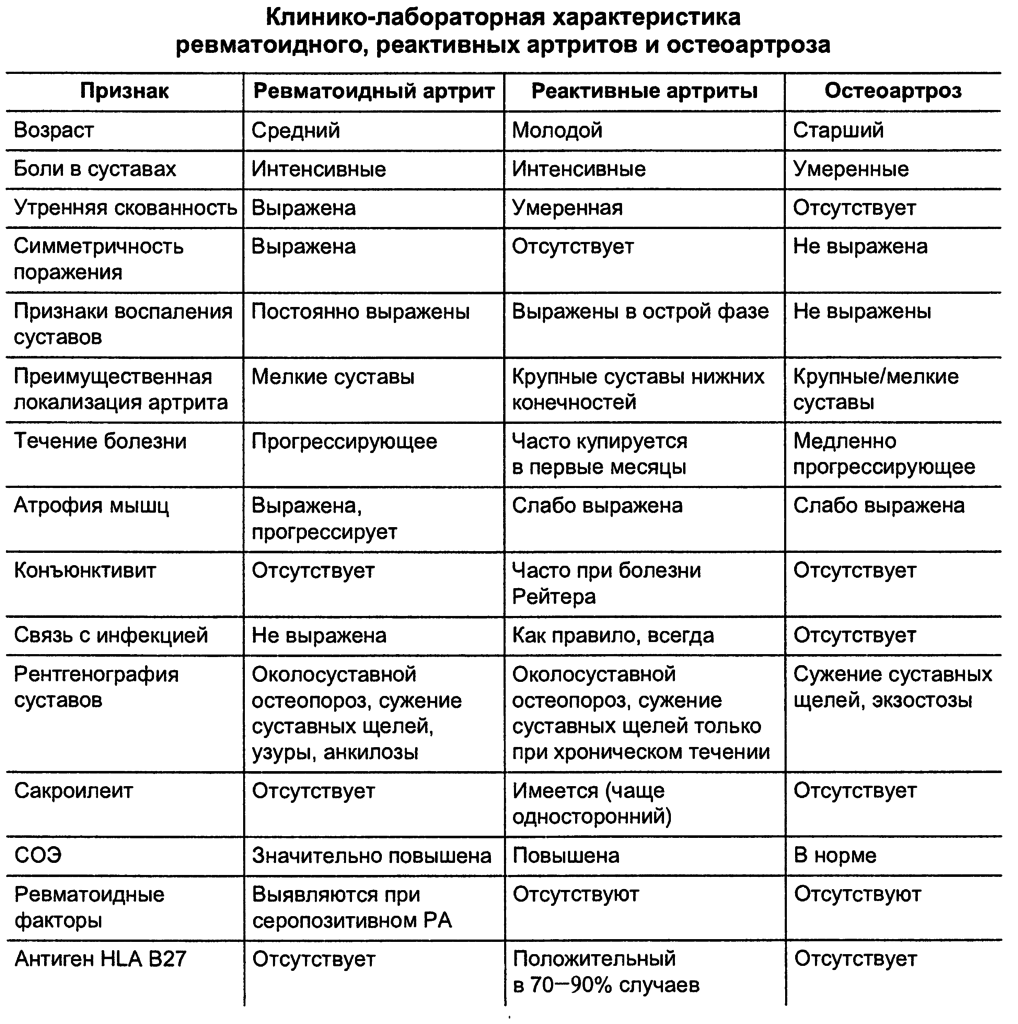
Лечение возможно на 1 и 2 стадиях заболевания (эти стадии бессимптомны). На 3 стадии уже появляются переломы. Полностью избавиться от болезни нельзя. Можно только затормозить снижение минеральной плотности ткани и не допустить развития остеопороза.
Есть мнение, что для мужчин прогноз более благоприятный, чем для женщин, но это не совсем так. Остеопения у мужчин развивается позже (в 55–65 лет, у женщин – в 45–55 лет) , так как минеральная плотность костей у них выше. В связи с меньшей продолжительностью жизни остеопения у мужчин реже приводит к переломам (многие мужчины просто не доживают до этого осложнения). Но фактически при развитии болезни ее течение, риск и прогноз одинаковы для мужчин и женщин.
Лечением и профилактикой остеопении занимается ортопед. Дополнительно может понадобиться консультация эндокринолога – для коррекции гормонального дисбаланса.
Чем остеопения отличается от остеопороза
Раньше остеопению называли бессимптомным остеопорозом и считали, что это его начальная стадия.
Сейчас же ее рассматривают как отдельное заболевание, которое предшествует остеопорозу. Чтобы не допустить его развития, необходимо четко соблюдать рекомендации врача.
Остеопения – это заболевание, при котором снижена минеральная плотность костной ткани, но это пока еще не приводит к переломам.
Минеральная плотность кости измеряется в единицах стандартного отклонения (СО).
Ниже, чем у среднестатистического 30-летнего человека
Равна среднестатистической 30-летнего человека
Выше, чем у среднестатистического 30-летнего человека
С возрастом в связи с нарушенным обменом веществ и плохим усвоением минералов (из-за проблем с желудочно-кишечным трактом) формирование новой костной ткани происходит медленнее, чем рассасывание старой.
Так и формируется остеопения, а после и остеопороз.

Критерии диагностики остеопении и остеопороза
Причины заболевания
Остеопения и остеопороз развиваются по следующим причинам:
- Начало процессов старения в организме.
- Понижение уровня женских половых гормонов (при менопаузе, после удаления яичников или же в связи с их заболеваниями).
- Повышенная выработка гормонов щитовидки.
- Ведение малоподвижного образа жизни либо длительная обездвиженность из-за болезней или травм.
- Недостаточное поступление в организм кальция, витамина D и фосфора.
- Нарушенный обмен веществ или патологии желудочно-кишечного тракта, при которых невозможно нормальное усваивание минералов (например, целиакия).
- Генетическая предрасположенность к снижению минеральной плотности костей.
- Долгое лечение кортикостероидами (эти гормональные препараты используют при астме, аллергических заболеваниях и других патологиях).
- Химиотерапия.
- Нарушения работы надпочечников.
- Хронические заболевания соединительной ткани (ревматоидный артрит, болезнь Бехтерева, системная красная волчанка).
- Астеническое телосложение (худощавое с тонкими костями).
У детей остеопения может возникнуть из-за врожденных нарушений обменных процессов, лечения кортикостероидами, неправильного питания, расстройств функционирования щитовидной железы, химиотерапии.
Иногда остеопения встречается у недоношенных младенцев. Она обычно не требует лечения и проходит по мере развития ребенка.

Возможные причины остеопении. Нажмите на фото для увеличения
Характерные симптомы
Остеопения не имеет клинических проявлений. За это ее раньше называли бессимптомным остеопорозом. Выявить болезнь можно только при профилактическом обследовании.
Если же вовремя не обнаружить заболевание, то при отсутствии лечения быстро разовьется остеопороз. Он будет проявляться спонтанными трещинами и переломами костей, в том числе и позвонков (например, в поясничном отделе), что сопровождается болями.
Остеопения может грозить только повышенным риском возникновения переломов при падениях и ударах.

Падения при остеопении может вызвать перелом
При недостаточном количестве витамина D, кальция и фосфора, а также заболеваниях, которые мешают их усвоению, наблюдается ломкость ногтей и зубов, плохое состояние волос. Но эти признаки не обязательно свидетельствуют об остеопении.
Однако если вас беспокоят эти симптомы и вам уже за 60, лучше пройдите обследование на определение уровня минеральной плотности костей.
Диагностика
Для выявления остеопении применяют денситометрию – это быстрое, точное и безболезненное определение минеральной плотности костей посредством ультразвука.

Проведение процедуры денситометрии. Нажмите на фото для увеличения
Проходить обследование хотя бы раз в 2 года для профилактики необходимо:
- женщинам после менопаузы;
- мужчинам после 70 лет;
- людям старше 50 лет, имеющим заболевания, повышающие риск остеопении;
- людям, которые проходили химиотерапию или долгое лечение кортикостероидами.
Методы лечения
Полное излечение остеопении невозможно. Можно только затормозить снижение минеральной плотности костной ткани и снизить риск развития осложнений (переломов) с помощью лечебных средств.
Лечение остеопении направлено на повышение минеральной плотности костей, чтобы не допустить появления остеопороза. Для этого используются:
- Специальная диета с повышенным содержанием кальция, фосфора и витамина D, а также с ограничением употребления продуктов, которые мешают усвоению этих полезных веществ.
- Перемена образа жизни.
- Препараты, содержащие необходимые минералы для нормального формирования новой костной ткани.
- Медикаменты для лечения основного заболевания, которое повышает опасность развития остеопении.
- Народные средства.

Список продуктов с высоким содержанием кальция (Ca)
Надо исключить из рациона продукты, которые мешают нормальному усвоению этих веществ или же вовсе способствуют выведению их из организма.
Диета при остеопении:
Молоко, творог, сыр – богаты кальцием
Кофе и крепкий чай – выводят кальций из организма
Лосось, камбала, тунец, мойва, сардины, минтай, кальмары – обеспечивают организм фосфором
Газированные напитки – многие из них содержат ортофосфорную кислоту, которая вредна для костей
Зелень, сухофрукты, морская капуста – имеют в составе магний и другие полезные микроэлементы
Овсянка – в ее составе есть фитиновая кислота, которая мешает нормальному всасыванию кальция
Печень, яйца – богаты витамином D
Алкоголь – блокирует усваивание кальция
Гречка – содержит железо
Арахис, тыквенные семечки – являются источником цинка
Если у вас пониженная минеральная плотность ткани кости, следует соблюдать ряд правил:
- откажитесь от курения;
- не употребляйте алкоголь;
- ведите активный образ жизни (утренняя зарядка, пешие прогулки, легкие пробежки, бассейн, йога, аэробика, танцы);
- дольше бывайте на солнце, так как солнечное освещение – обязательное условие для естественной выработки организмом витамина D;
- исключите повышенные нагрузки на опорно-двигательный аппарат (поднятие тяжестей, занятия тяжелой атлетикой, прыжки);
- будьте осторожны, чтобы избежать лишних ударов и падений.

Для повышения минеральной плотности костей эффективны такие медикаменты, как:
- Витаминно-минеральные комплексы, в состав которых входят витамин D, фосфор, кальций и другие элементы (Остеопорин, Кальций-Д3 Никомед, Кальций Д3 форте).
- Бисфосфонаты (ризедронат, алендронат, ибандронат) – насыщают кости фосфором.
- Кальцитонин – способствует переведению кальция из крови в костную ткань.
- Терипаратид – активизирует процесс перевода фосфора и кальция из крови в костную ткань.



Во время менопаузы во избежание прогрессирования остеопении назначают заместительную терапию гормональными средствами. Чаще всего назначают препараты Дивина, Фемостон, Цикло-Прогинова, Ременс, Иноклим, Феминал, Климадинон.

При повышенной выработке гормонов щитовидной железой назначают Мерказолил, Тирозол, Метизол.

Они могут послужить замечательным дополнением традиционной терапии. Перед тем как лечить остеопению с помощью народных методов, посоветуйтесь с врачом; травы могут иметь противопоказания.
Возьмите грецкие орехи, семечки тыквы, арахис, кунжут, семена подсолнечника в пропорциях по вкусу, смешайте их. Залейте жидким медом. Плотно закупорьте емкость. Настаивайте в темном месте в течение 2 недель.
Ешьте несколько ложек по 3 раза в день. *
Возьмите ярутку полевую, корни недотроги обыкновенной и одуванчика, зверобой. В одинаковых пропорциях смешайте их. Залейте 75 г смеси литром кипятка. Настаивайте несколько часов.
Пейте по полстакана 2 раза в день. *
Возьмите цвет ольхи и дурнишник. 20 г смеси залейте 0,5 л воды. Настаивайте несколько часов.
Пейте по полстакана 3 раза в день. *
Возьмите плоды сабельника, будру, люцерну, зопник. В одинаковых пропорциях смешайте. Настаивайте несколько часов.
Пейте по 150 мл после еды 3 раза в день. *
* Народные целители рекомендуют придерживаться выбранного курса лечения не менее 2 недель. Обычно растительные средства назначаются на 2–4 недели. Повторить курс можно после перерыва – спустя 4–6 недель.
Профилактика остеопении
Чтобы не допускать развития остеопении поясничного отдела позвоночника и других костей, особенно если вы присутствуете в группе риска, соблюдайте такие правила:
Прогноз на выздоровление
При остеопении прогноз условно благоприятный, главное – не допустить развития остеопороза. Прогноз улучшается при условии:
- приема назначенных врачом препаратов;
- комбинирования медикаментозного лечения с народными методами (но не использование одних только средств альтернативной медицины);
- ведения здорового образа жизни;
- правильного питания с учетом диеты, назначенной врачом.
Соблюдение всех пунктов позволит повысить минеральную плотность костей и избежать остеопороза. Также необходимо регулярно проходить денситометрию для контроля эффективности лечения.
Читайте также: