Подготовка больного к операции на нижних конечностях
РАЗВИТИЕ. ДВИЖЕНИЕ. ИННОВАЦИИ.
Site Navigation[Skip]
- ГЛАВНАЯ
- ПАЦИЕНТАМ
- Стопа и голеностопный сустав
- Хирургическое лечение заболеваний и деформаций стопы
- Приобретенное плоскостопие взрослых
- Подготовка к операции
- Вертебрология
- Чрескожная пункционная вертебропластика
- Упражнения позвоночник
- Остеопороз и позвоночник
- Предоперационное обследование
- Отправить результаты исследования
- Стопа и голеностопный сустав
- КОНТАКТЫ
- Слиняков Леонид Юрьевич
- Бобров Дмитрий Сергеевич
- Bobrov Dmitry
- Черняев Анатолий Васильевич
- Симонян Айк Гарникович
- Клиника травматологии и ортопедии
- ПУБЛИКАЦИИ
- КАЛЕНДАРЬ МЕРОПРИЯТИЙ
Подготовка к операции
Подготовка к реконструктивной операции на стопе и голеностопном суставе.
Пациенты с патологией стопы и голеностопного сустава, которым необходимо выполнить оперативное лечение - уникальны по своим индивидуальным особенностям, имеющейся патологии и пожеланиям к результату оперативного лечения.
Причиной этого, помимо других индивидуальных особенностей, является большое разнообразие и различное сочетание многочисленных вариантов патологических изменений, которые требуют специфического хирургического, медикаментозного и восстановительного лечения.
Несмотря на эти многочисленные различия можно выделить общие моменты и подходящую большинству пациентов информацию относительно предоперационной подготовки, пребывания в стационаре накануне операции, раннего послеоперационного периода и восстановления.
В данной публикации Вы найдете краткое общее руководство, касающегося подготовки к реконструктивному хирургическому вмешательству на стопе и голеностопном суставе.
Наилучшего результата лечения достигают те пациенты, которые понимают, что помимо хирургического вмешательства как такового, важную роль занимает правильное построение предоперационной подготовки и последующего периода возвращения к привычному образу жизни, основанное на выполнении рекомендации врача и совместном построении плана послеоперационного периода, который в большей или меньшей степени отличается от привычного ежедневного поведения, но значительно влияет на результат проведенного лечения.

Какое обследование необходимо пройти перед операцией?
Перед операцией хирург-ортопед попросит Вас пройти медицинское обследование, целью которого является получить максимально возможное представление о характере имеющейся у Вас проблеме и получить необходимую информацию о состоянии вашего здоровья, с целью свести к минимуму риски осложнений во время операции и в послеоперационном периоде.
Как правило помимо осмотра, клинического исследования и различных тестов, которые проводит хирург-ортопед, Вам понадобится провести одно или несколько исследований опорно-двигательной системы (рентгенографию стопы и голеностопного сустава, рентгенографию стоп с нагрузкой (стоя), МРТ (магнитно-резонансную томографию), МСКТ (мультиспиральную компьютерную томографию), функциональную МСКТ с нагрузкой (на которой проводится обследование не только структуры, но и функции стопы).
В стандартный спектр предоперационного обследования входит исследование крови, рентгенография грудной клетки, ультразвуковое исследование вен нижних конечностей подробнее здесь…
Необходимо ли прекратить или изменить порядок использования определенных медикаментов перед операцией?
Некоторые лекарственные препараты могут быть опасны при применении перед или после операции. Ваш хирург-ортопед может рекомендовать прекратить прием определенных медикаментов или продолжить плановую терапия в зависимости от состояния вашего здоровья, рекомендаций лечащего терапевта или врача профильной специальности (кардиолога, эндокринолога и т.д.):
1. Аспирин (кардиомагнил) – этот препарат может усилить кровотечения во время и после операции и целесообразность продолжение приема данного препарата необходимо обсудить с лечащим врачом.
2. Нестероидные противовоспалительные препараты (вольтарен, ортофен, ибупрофен, мовалис, найз, аркоксиа) – данная группа препаратов обладает способностью усиливать кровотечение и прием данных препаратов необходимо согласовать с вашим врачом.
3. Кортикостероидные препараты (дексаметазон, гидрокортизон): замедляют процесс заживления раны и сращение переломов/зон остеотомии (искуственных переломов) после проведенного ортопедического хирургического вмешательства.
4. Заместительная гормональная терапия и оральные контрацептивы – некоторые из этих могут увеличивать вероятность тромбозов вен нижних конечностей в после операции.
Влияет ли курение табака (никотина и других химических соединений, содержащиеся в сигаретах, сигарах, электронных сигаретах) на конечный результат хирургического лечения?
Курение табака (никотина и других химических соединений, содержащиеся в сигаретах, сигарах, электронных сигаретах) увеличивает риск осложнений при проведении ортопедического хирургического вмешательства на стопе и голеностопном суставе, так как при длительном использовании уменьшается кровоснабжение периферических отделов конечностей (особенно стоп). Данное обстоятельство увеличивает вероятность более длительного сращения костей, замедляет восстановление мышц и сухожилий, заживление ран. Кроме того, уменьшение кровотока увеличивает риск развития тромбоза глубоких вен голени. Таким образом пациентом перед проведением ортопедического хирургического вмешательства на голеностопном суставе и стопе настоятельно рекомендуется отказаться от употребления табака и никотин-содержащих веществ для курения.
Нужны ли костыли, послеоперационная обувь или другие изделия для реабилитации и активизации в послеоперационном периоде?
После проведенных ортопедических хирургических вмешательств многим пациентам не рекомендуется наступать на прооперированную конечность в течении определенного периода времени. В зависимости от типа проведенного оперативного пособия, состояния опорно-двигательной системы (наличие или отсутствие остеопороза, кровоснабжения, структуры костной ткани) Вам будет рекомендовано использовать послеоперационную обувь, костыли или другие средства индивидуальной реабилитации.
В случае ранней полной нагрузки на конечность в послеоперационном периоде и нарушения рекомендованного врачом режима физической активности возможно развитие серьезных осложнений.
Убедительная просьба относиться к данному вопросу предельно внимательно.
Наиболее часто используемые варианты послеоперационной обуви:

В раннем послеоперационном периоде необходимо проводить профилактику тромбозов. С этой целью, как правило, используются эластичные бинты длинной 5 метров и шириной 10 сантиметров.

Для дополнительной фиксации стоп и уменьшения риска возникновения опослеоперационных гематом используются адгезивные бинты, Например Peha Haft Hartmann 6 сантиметров шириной.
Когда надо прекратить прием пищи накануне операции?
Пациентам не разрешается прием пищи и употребление жидкости начиная с 20.00 (8 часов вечера) накануне операции. Не рекомендуется использовать жевательную резинку в день операции (это приводит к выработке желудочного сока и повышению концентрации соляной кислоты).
Это ограничение распространяется на прием теблетированных медикаментов утром накануне операции.
Эти меры необходимы, так как во время анестезии и на протяжении операции в желудке пациента не должно быть еды, желудочного сока или жидкости.
Если Вы регулярно утром принимаете лекарственные препараты – в некоторых случаях может быть сделано исключение из этого правила, но подобную ситуацию необходимо обсудить с анестезиологом перед операцией.
Внимание! Косметика!
Перед операцией необходимо удалить лак с ногтей на руках и ногах.Это условие регламентируется современными рекомендациями по подготовке операционного поля перед операцией. На руках удаление лака необходимо для фиксации датчика сатурации кислорода.
Кожные покровы области операции не должны иметь повреждений и участков воспаления.

Содержание статьи
- Чего можно добиться при проведении операции по удалению вен?
- Виды операций
- Флебэктомия вен: ход операции
- Операция на вены лазером
- Склерозирование
- Радиочастотная операция
- Подготовка к операции на венах
- Противопоказания к операции на венах
- Восстановление после операции на венах
- Рекомендации по реабилитации
- Последствия и осложнения после операции


Выбор оптимального способа борьбы с варикозом представляет собой актуальную проблему, с которой сталкиваются пациенты и флебологи. На ранних этапах развития патологии в ход идут преимущественно консервативные методы лечения, позволяющие сохранить варикозно измененные вены. Однако если такая методика оказывается нерезультативной, единственным подходящим вариантом, способным изменить ситуацию к лучшему, становится операция по удалению вен на ногах. Хирургическое вмешательство является наиболее радикальным методом борьбы с варикозом, так как удаленные участки поврежденных сосудов попросту не могут повторно варикозно измениться.
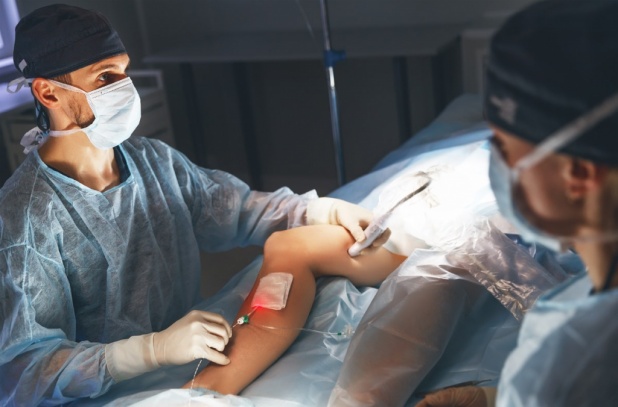
Виды операций на венах ног
В данной статье мы рассмотрим разновидности операций по удалению вен при варикозе, которые может предложить современная сосудистая хирургия: их характеристики, плюсы и минусы, особенности подготовки и проведения, а также реабилитацию и возможные осложнения.
Чего можно добиться при проведении операции по удалению вен на ногах?
Хирургическое вмешательство при варикозе направлено на решение следующих проблем:
Устранение рефлюкса – патологического заброса крови, обусловленного несостоятельностью венозного клапана.
Удаление варикозно измененных вен. Рекомендовано в том случае, если вена подверглась серьезной трансформации и нет надежды на восстановление в ней нормального кровотока. В таком случае участок сосуда, который поразил варикоз, удаляется, а кровь из него перераспределяется по здоровым венам.
Борьба с косметическими дефектами. Так как ХВН (хроническая венозная недостаточность) и вызванный ею варикоз не лучшим образом изменяет внешний вид нижних конечностей, проведение операции должно быть направлено, в том числе, на устранение эстетических дефектов.
Операция на венах ног
Виды операций на венах
Разновидности хирургических вмешательств, которые способна предложить современная ангиохирургия для борьбы с варикозом, делятся на две группы:
Операции, направленные на механическую резекцию пораженных варикозной болезнью участков вен с последующей их перевязкой.
Операции, связанные с тепловым или химическим воздействием на варикозно измененный вены.
Выбор наиболее подходящей операции на вены на ногах зависит от стадии развития патологии, возраста и общего состояния здоровья пациента, а также целей, которые преследуются во время проведения процедуры.

Ултразвуковая диагностика вен
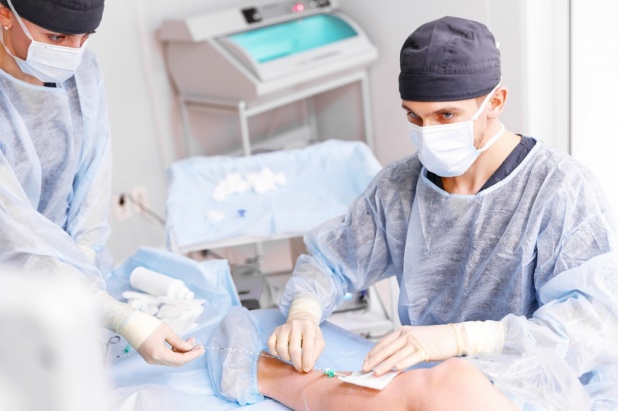
Флебэктомия вен нижних конечностей: ход операции
Операция имеет несколько разновидностей, каждая из которых названа по имени ее изобретателя: флебэктомия по Бебкокку, по Нарату, по Мюллеру, по Троянову-Тренделенбургу, которые проводятся под местным (при обширном поражении сосудов – под общим) наркозом.
Несмотря на различия, все эти операции по удалению вен на ногах имеют общую черту: они предусматривают выполнение на коже надрезов или проколов длиной от 1 мм до 5-6 см, через которые ангиохирург при помощи особых крючков вытаскивает пораженную вену на поверхность. Вены иссекают, перевязывают и удаляют, после чего на кожу накладывают швы или же специальный пластырь. Данная операция по удалению варикоза вен на ногах обладает высокой эффективностью и позволяет добиться положительных результатов в лечении венозной патологии.
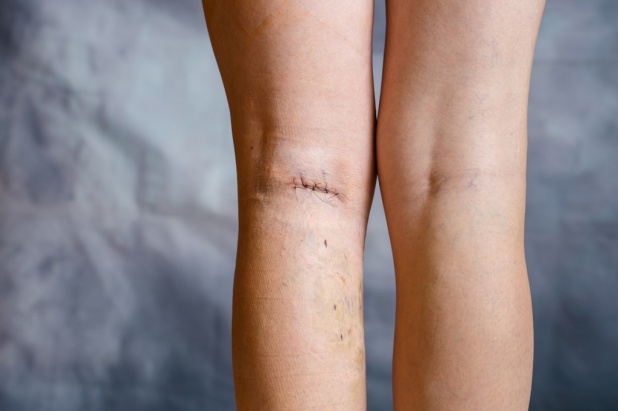
Флебэктомия вен на ногах
Операция на вены лазером
По мере развития медицины в арсенале сосудистых хирургов стали появляться более современные и менее травматичные методы проведения операции по удалению вен по сравнению с классическим оперативным вмешательством. С их помощью удается сократить время проведения процедуры, минимизировать послеоперационные рубцы, а также уменьшить вероятность развития осложнений и побочных эффектов. Один из таких методов – лазерная операция на венах нижних конечностей (эндовенозная, эндовазальная или эндоваскулярная лазерная коагуляция).
В полость пораженного сосуда вводится специальный лазерный световод, нагревающий кровь и стенки вены. Под воздействием высокой температуры до 120 градусов происходит склеивание стенок сосуда, в результате чего кровь перестает поступать в данный участок кровеносной системы.
Операция по удалению вен лазером является малотравматичной, дает хороший косметический эффект (после нее на коже не остается заметных рубцов и шрамов), не требует длительной госпитализации. Однако нужно учитывать, что данная методика не подходит для лечения на поздних стадиях варикозной болезни, когда диаметр вен значительно увеличен и имеются вариксы, чтобы их устранить, потребуется традиционное хирургическое вмешательство.
Ноги после операции на вены
Склерозирование
Это еще одна современная операция по удалению вен, позволяющая добиться заметных результатов при минимальной травматичности. В просвет расширенного сосуда вводится склерозант – особое жидкое или пенное вещество, склеивающее стенки пораженного участка вены. Проведение курса склеротерапии позволяет добиться быстрого косметического эффекта без возникновения рубцов, что делает ее весьма востребованной. Однако данная процедура подходит только для начальной стадии варикоза, а так же телеангиэктазий.

Склерозирование вен нижних конечностей
Радиочастотная операция на венах
РЧА (радиочастотная облитерация) представляет собой воздействие на пораженные участки сосудов радиосигналов определенной частоты, приводящих к разогреву стенок вен, разрушению эндотелия и последующему запаиванию просвета сосудов. Процедура является малоинвазивной и не требует госпитализации.
Подготовка к операции на венах
Перед хирургическим вмешательством необходимо проведение подготовительных мероприятий: УЗИ вен нижних конечностей, клинического анализа крови и коагулограммы. Накануне процедуры нужно побрить ногу без использования кремов, гелей и других косметических средств.
Как делают операции на венах: видео
Врач-хирург А.В. Красильников про операции на венах Вопрос врачу
Противопоказания к операции на венах ног
Данные хирургические вмешательства не рекомендованы во время беременности, при серьезных эндокринных и сердечно-сосудистых патологиях, в момент обострения хронических заболеваний, при наличии на ногах инфекционно-воспалительных процессов.
Восстановление после операции на венах
Длительность восстановительного периода зависит от количества удаленных вен, общего состояния здоровья пациента, соблюдения им рекомендаций флеболога.
В зависимости от вида хирургического вмешательства, на время восстановления пациенту может быть рекомендована ограниченная активность. Например, после проведения лазерной коагуляции и склеротерапии вставать и двигаться можно сразу, после склеротерапии нужно обязательно ходить пешком около часа, тогда как комбинированная флебэктомия требует некоторого периода ограничения подвижности.
Восстановление ног после операции по удалению вен
Рекомендации по реабилитации после операции по удалению вен на ногах
Для снижения риска развития рецидивов и осложнений после хирургического вмешательства существуют некоторые ограничения и рекомендации, которые следует соблюдать:
Нужно носить трикотаж подходящего уровня компрессии. Колготки или чулки после операции на венах – обязательное условие нормального восстановления кровотока в нижних конечностях.
Не поднимать тяжести (во время восстановительного периода максимальным разрешенным весом является до 5 кг).
Не принимать горячую ванну, не париться в бане и сауне, избегать попадания на кожу в области удаленных вен прямых солнечных лучей некоторое время.
Носить просторные брюки или юбки, отказаться от узкой неудобной обуви (особенно – на каблуках).
Принимать назначенные врачом лекарственные препараты. Чаще всего назначают прием венотоников, антикоагулянтов, антиоксидантов.
Последствия и осложнения после операции на венах
Любое хирургическое вмешательство может иметь нежелательные последствия, и операция на венах нижних конечностей – не исключение. Среди потенциальных осложнений выделяют следующее:
Рецидивы варикоза. Если не устранить первопричину варикозного расширения вен, велика вероятность того, что болезнь вернется снова. Поэтому помимо операции на венах ног, необходимо провести комплексное лечение патологии и устранить провоцирующие факторы.
Подъем температуры. Незначительное повышение местной температуры в области удаленных вен является нормальным явлением в послеоперационном периоде. Также в течение 1-2 суток по окончании процедуры общая температуры тела может сохраняться на субфебрильных отметках.
Гематомы. Появление синяков после операции на венах – распространенное осложнение, возникающее после удаления вен. Оно обусловлено перфорацией сосуда. Небольшие гематомы чаще всего проходят без дополнительного лечения в течение пары недель. Однако если у вас появился большой болезненный синяк, который не исчезает около 2 недель, сообщите об этом флебологу.
Нарушение пигментации. Изменение цвета кожи в месте проведения хирургического вмешательства обычно сохраняется в течение нескольких недель, после чего проходит. Нужно учитывать, что гиперпигментация является весьма распространенным осложнением после склеротерапии.
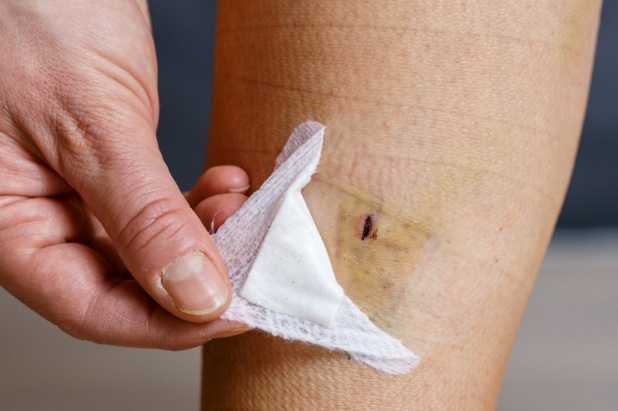
Нарушение пигментации кожи после операции как побочное действие
Чтобы избежать этих неприятных явлений, не пренебрегайте врачебными рекомендациями, обязательно носите компрессионный трикотаж и принимайте лекарства, рекомендованные флебологом. Помимо назначенных врачом препаратов, вы можете использовать средства из венотонизирующей линейки Нормавен®:Крем и Тоник для ног. В их составе присутствуют активные компоненты, оказывающие благотворное влияние на состояние сосудов: экстракты каштана, гамамелиса, иглицы, зеленого чая, витамины, пантенол, ментол и другие полезные ингредиенты. В результате регулярного применения данных средств наблюдается уменьшение сосудистого рисунка на ногах, пропадает отечность и чувство тяжести.
- Садриев О.Н., Калмыков Е.Л., Гаибов А.Д., Иноятов М.С. РЕЦИДИВ ВАРИКОЗНОЙ БОЛЕЗНИ ПОСЛЕ ФЛЕБЭКТОМИИ // Российский медико-биологический вестник имени академика И.П. Павлова. – 2016. – №1. – С. 86-90.
- Литынский А.В., Поляков П.И., Горелик С.Г. СОВРЕМЕННЫЕ ПРОБЛЕМЫ ВАРИКОЗНОЙ БОЛЕЗНИ НИЖНИХ КОНЕЧНОСТЕЙ (ЭПИДЕМИОЛОГИЯ, ДИАГНОСТИКА, ЛЕЧЕНИЕ) И ЕЕ ОСОБЕННОСТИ У ЛИЦ СТАРШИХ ВОЗРАСТНЫХ ГРУПП // Научные ведомости Белгородского государственного университета. Серия: Медицина. Фармация. – 2012.
- Ставер Е.В., Потапов М.П. ПРИЧИНЫ РЕЦИДИВА ВАРИКОЗНОЙ БОЛЕЗНИ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ // Современные проблемы науки и образования. – 2012. – № 1.
- Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен нижних конечностей. Флебология. 2009
- Флебология: Руководство для врачей /Савельев B.C., Гологорский В.А., Кириенко А.И. и др.: Под ред. B.C. Савельева. М.: Медицина. 2001
- Клиническая флебология / Под редакцией Ю.Л. Шевченко, Ю.М. Стойко—М.: ДПК Пресс, 2016.—256 с.
Для точной диагностики обращайтесь к специалисту.
Данная статья предназначена для пациентов. В ней будет рассказано, как подготовиться к хирургической операции на органах брюшной полости (на печени, желудке, кишечнике, поджелудочной железе, гинекологической операции и т.д.).
Как подготовиться к хирургической операции?
Вне зависимости от диагноза и объёма оперативного вмешательства, все пациенты проходят определенную подготовку к операции на органах брюшной полости. Как правило, врач рассказывает пациенту,как подготовиться к хирургической операции в каждом конкретном случае. Мы разберём общие аспекты подготовки к оперативному вмешательству, основываясь на международных рекомендациях ВОЗ и ERAS.
Анализы (лабораторная диагностика).
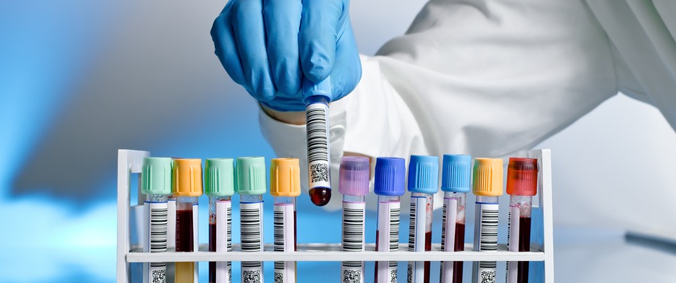
- Клинический анализ крови с подсчётом лейкоцитарной формулы (анализ действиетелен 7 дней);
- Биохимический анализ крови (АЛТ, АСТ, общий белок, альбумин, креатинин, мочевина, билирубин общий, билирубин прямой + дополнительные показатели биохимических показателей крови по назначению врача) (анализ действиетелен 7 дней);
- Группа крови с определением резус фактора (анализ действителен 6 месяцев);
- Анализ крови на гепатиты B и С (анализ действителен 6 месяцев);
- Реакция Вассерммана(анализ действителен 6 месяцев);
- Анализ на ВИЧ(анализ действителен 6 месяцев);
- Общий анализ мочи с микроскопией осадка (анализ действиетелен 7 дней).
Как правило, врач назначает эти анализы не за долго перед операцией. При необходимости, могут быть назначены дополнительные анализы (в зависимости от заболевания пациента).
Инструментальные обследования.
- Рентгенографию органов грудной клетки или флюорографию;
- Электрокардиографию (ЭКГ);
- Ультразвуковое исследование (УЗИ) органов брюшной полости и органов малого таза;
- ЭХО-КГ (по показаниям);
- Гастродуоденоскопию;
- Функция внешнего дыхания (по показаниям);
- Холтеровское мониторирование (по показаниям)
- Компьютерную томографию (КТ) (по показаниям);
- Магнитно-резонансную терапию (МРТ) (по показаниям);.
Если заболевание требует более обширной диагностики и дополнительных обследований перед операцией, врач сообщает об этом пациенту.
Беседа с врачом.

Лечащий врач всегда проводит беседу с пациентом перед операцией. Он расскажет об оперативном вмешательстве, для чего его необходимо проводить, расскажет о возможных рисках и осложнениях процедуры. Старайтесь заранее подготовить интересующие Вас вопросы, чтобы врач смог ответить на них во время беседы. Также, накануне операции, анестезиолог проводит беседу с пациентом о предстоящей операции и о проведении анестезиологического пособия.
Диета перед операцией.

Как правило, соблюдать особый режим питания не требуется, если он заранее не был назначен врачом. Однако, по международным рекомендациям ERAS доказано: если пациент истощён и его индекс массы тела (росто-весовой коэффициент, соотношение роста и веса) составляет менее 18,5 баллов, то показано усиленное белково-углеводное питание в течение 7 дней перед операцией. Для сильно истощенных пациентов усиленное питание показано за 14 дней до предполагаемой даты операции.
Голод перед операцией.

По последним международным рекомендациям, не следует принимать пищу за 12 часов перед операцией. Пить не стоит за 6 часов до начала операции.
Приём препаратов перед операцией.

Если пациент получает регулярную терапию по поводу своего заболевания (заболеваний), стоит обсудить с врачом, какие препараты стоит пить или не пить до операции. Как правило, препараты, влияющие на вязкость крови, отменяются за 7 дней до планируемого оперативного вмешательства. Однако без согласования с врачом самостоятельно отменять назначенную терапию не стоит.
Подготовка кишечника перед операцией.

- Механическая (клизма);
- Пероральная (приём препаратов макрогола – слабительный препарат с осмотическими свойствами, применяемый для очищения кишечника).
По международным рекомендациям, при резекциях печени, проводить подготовку кишечника не обязательно. При операциях на желудке, кишечнике – обязательно проведение подготовки кишечника.
О необходимости механического или перорального очищения кишечника пациенту сообщает врач перед операцией. Процедуру механической подготовки кишечника проводит медсестра накануне перед операцией и в день операции до подачи в операционную.
Удаление волос с тела.

Волосы – источник инфекции. Они являются одним из источников послеоперационных инфекционных осложнений. Поэтому удалять волосы с тела перед операцией – обязательно. Волосы, при наличии, удаляют с шеи, груди, живота, паховой области, и верхней трети бедра. Возможны два варианта – бритьё или машинная стрижка.
По последним рекомендациям ВОЗ по предотвращению хирургических инфекцией – машинная стрижка предпочтительней, поскольку бритьё операционного поля вызывает микро порезы кожи, что может приводить к инфицированию. Рекомендуется также побрить лицо. Если во время операции проводится интубация (постановка дыхательной трубки в трахею для осуществления аппаратного дыхания), анестезиологу будет удобно фиксировать дыхательную трубку к бритому лицу.
Гигиенический душ.

Пациент обязан принять гигиенический душ (тщательное мытьё кожных покровов с мылом) вечером накануне оперативного вмешательства и утром перед подачей в операционную) для снижения риска инфекционных осложнений.
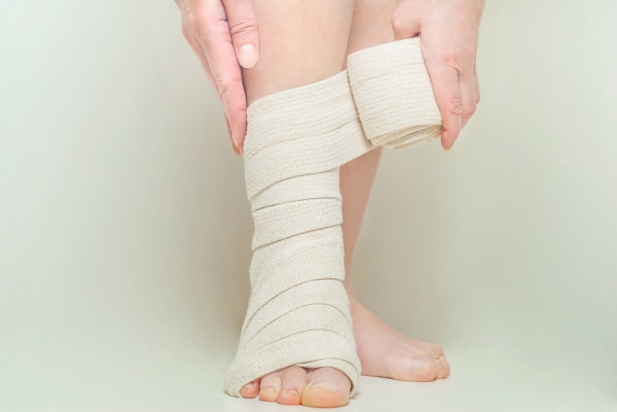
Бинтование ног перед операцией.

В некоторых случаях требуется бинтование ног перед оперативным пособием для профилактики тромбозов вен нижних конечностей. Об этом сообщает врач накануне операции. Можно использовать эластичный 5-метровый бинт, или индивидуальное компрессионное бельё (чулки) 1-й степени компрессии.
Бинтование ног проводит медицинская сестра. Пациент должен находиться в положении лёжа. Процедура проводится сразу же после ночного сна в положении лёжа, или после нахождения пациента лёжа с поднятыми вверх ногами в течение 5-10 минут. Компрессионное бельё надевается сразу же после ночного сна в положении лёжа, или после нахождения пациента лёжа с поднятыми вверх ногами в течение 5-10 минут.
Подача в операционную.

Пациент подаётся в операционную в голом виде. На теле не должно быть никаких предметов одежды, а также украшений, пирсинга и т.д. Если у пациента есть маникюр или педикюр – его необходимо обязательно снять (в некоторых случаях анестезиологи смотрят на цвет ногтевой пластинки для оценки насыщения тканей кислородом).
Компрессионный бандаж после операции.
О необходимости ношения послеоперационного бандажа для профилактики послеоперационных вентральных грыж врач сообщает дополнительно.
Итого.
Я максимально подробно описал как подготовиться к хирургической операции на органах брюшной полости. В зависимости от заболевания и от предполагаемого оперативного лечения, может быть дополнительная необходимая информация, которую врач доносит своим пациентам перед оперативным лечением.
Читайте также:


