Острый верхушечный периодонтит фаза интоксикации история болезни
КАФЕДРА ТЕРАПЕВТИЧЕСКОЙ СТОМАТОЛОГИИ
Острый серозный периодонтит
Зав. кафедрой: д.м.н., профессор
Преподаватель: к.м.н., доцент
Выполнила: студентка группы
1. Дата обращения в клинику –11 марта 2012г.
4. Возраст – 32 года (11.03.1980г.)
6. Домашний адрес -
7. Первичное обращение
Больной обратился с жалобами на непрерывную боль 22, которая усиливается при накусывании. Пациента беспокоит неприятный запах изо рта.
III.Анамнез настоящего заболевания
Зуб 2.2 был лечен по поводу среднего кариеса около трех лет назад, через два года после лечения пломба выпала, зуб не беспокоил и пациент к стоматологу не обращался. Три дня назад появились неприятные ощущения при накусывании на зуб. А сегодня утром боль стала непрерывной.
IV. Анамнез жизни больного
Пациент родился 11.03.1980 г. Родился в срок, вскармливался естественно. Рос, развивался в соответствии с возрастом и полом. В школу пошёл с 7-ми лет. В 1999 году поступил в УГНТУ. В 2006 году женился, имеет двух детей. Материальное положение семьи состоятельное. Питается регулярно.
Вредные привычки отрицает.
Перенесённые заболевания: язвенная болезнь желудка, операция по поводу аппендицита. 2 раза в год болеет простудными заболеваниями. Болезнь Боткина, туберкулёз и венерические заболевания отрицает.
Наследственный анамнез не отягощён.
Аллергологический анамнез не отягощён.
ДАННЫЕ ОБЪЕКТИВНОГО ОБСЛЕДОВАНИЯ
Общее состояние удовлетворительное. Сознание ясное. Выражение лица спокойное. Телосложение правильное. Подкожно-жировой слой умеренно выражен. Вид пациента соответствует паспортному возрасту. Кожные покровы, цвет глазных склер - физиологической окраски, без видимых элементов поражения. Дыхание свободное через нос. Пульс ритмичный, высокий, интенсивный - 72 удара в минуту. АД 120/70, t° - 36.6.
Патологической асимметрии лица и шеи нет. Регионарные лимфатические узлы немного увеличены на стороне пораженного зуба, при пальпации безболезненные, эластичные, неспаянные с окружающими тканями, подвижные.
Исследование челюстно-лицевой области и полости рта
Подвижность в височно-нижнечелюстном суставе выполняет в полном объеме, в пределах физиологической нормы. Движения суставов плавные, равномерные. Рот открывает в полном объёме.
Губы смыкает по линии Клейна. Красная кайма губ физиологической окраски, умеренно влажная, без видимых элементов поражения.
Осмотр полости рта
Слизистая оболочка преддверия полости рта бледно - розового цвета, влажная, блестящая. В области 2.2 слизистая отечна, гиперемирована. На внутренней поверхности губы имеется выводной проток мелких слюнных желез.
Глубина преддверия полости рта средняя (1см). Уздечки имеют срединное прикрепление.
Тяжи в области премоляров выражены умеренно. На уровне 6-7 зубов имеется проток околоушной железы, при ее массировании выделяется капля прозрачного секрета. Слизистая оболочка дистальных отделов преддверия полости рта бледно-розового цвета, влажная, блестящая.
Слизистая оболочка дистальных отделов полости рта, мягкого неба, небных дужек, миндалин бледно-розового цвета, влажная, блестящая.
Свод неба средней высоты. Поперечные складки, резцовый сосочек, линия А выражены.
Язык средних размеров. Слизистая оболочка языка бледно-розовая, влажная, отпечатков зубов на боковой поверхности нет, сосочки хорошо выражены. Язык обложен белесоватым налетом, при соскабливании шпателем легко снимается.
Слизистая оболочка подъязычной области бледно-розового цвета, влажная, блестящая, венозный рисунок выражен, уздечка языка не укорочена, выводные протоки подъязычных и подчелюстных слюнных желез выражен.
Прикус: каждый зуб вступает в контакт с двумя антагонистами, преобладание в ширине верхних центральных резцов над нижними. Нижние зубы смещены мезиально по отношению к зубам верхнего зубного ряда. Верхние передние зубы перекрывают нижние приблизительно на 1/3 высоты коронки. Нижние передние зубы своими режущими краями контактируют с небной поверхностью верхних. При смыкании зубных рядов линии между центральными резцами верхней и нижней челюстей лежат в сагиттальной плоскости. Передний щечный бугор первого верхнего моляра располагается на щечной поверхности нижнего первого моляра, в поперечной бороздке между его щечными буграми.
Маргинальная десна в норме. В области 2.2 имеется большое количество мягкого зубного налета.
Цвет зубов белый, зуб 2.2 имеет естественный белый цвет, по цветовой гамме с другими зубами не расходится. Зубы имеют физиологическую подвижность, зубы расположены в дуге (верхняя челюсть – полуэлипс, нижняя челюсть – парабола).
Зубы 1.7, 4.6, 3.6 под пломбой. Целостность пломб не нарушена, краевое прилегание пломб не нарушено. Наличие вторичного кариеса не выявлено. На язычной поверхности зуба 2.2 видна глубокая кариозная полость, заполненная большим количеством размягченного пигментированного дентина. Сообщения кариозной полости с полостью зуба нет. Зондирование дна полости безболезненно. Перкуссия резко болезненна, пальпация по переходной складке безболезненна. Тепловая проба вызывает неприятную чувствительность.
На стороне пораженного зуба регионарные лимфатические узлы немного увеличены, при пальпации безболезненные, эластичные, неспаянные с окружающими тканями, подвижные.
В области 2.2 слизистая отечна, гиперемирована, имеется большое количество мягкого зубного налета. На язычной поверхности зуба 2.2 видна глубокая кариозная полость, заполненная большим количеством размягченного пигментированного дентина. Сообщения кариозной полости с полостью зуба нет. Зондирование дна полости безболезненно. Перкуссия резко болезненна, пальпация по переходной складке безболезненна. Тепловая проба вызывает неприятную чувствительность.
1.Индекс гигиены полости рта Грин-Вермиллиона (ИГР-У, OHI-S):
Мягкий зубной налет покрывает зубы 1.6, 2.1, 3.1, на 1/3.
Зубной камень покрывает зубы 1.6, 2.1, 3.1 на 1/3.
Периодонтит это воспаление корня зуба и прилегающих тканей. Возникает периодонтит в следствии запущенного кариеса и пульпита в частых случаях, но может быть и вызвано другими заболеваниями – сахарный диабет, гайморитное воспаление, недостаток витаминов в организме и другими заболеваниями общего плана.
Выявить наличие периодонтита при отсутствии симптомов можно только при помощи рентгена. Периодонтит разделяют на острый и хронический. Первую стадию острого периодонтита называют стадией интоксикации – токсины раздражают периодонт от чего появляется боль при употреблении пищи. Экссудативный этап острого периодонтита сопровождается растущим отеком, болью и появлением гноя. В стадии острого периодонтита могут наблюдаться аэробные инфекции, сопровождаются гнилостным запахом изо рта. Хроническая стадия периодонтита подразделяется на фиброзную, гранулирующую и гранулематозную. Если своевременно не лечить периодонтит острая стадия перерастает в хроническую.
Воспаление корня зуба и прилегающих тканей называют периодонтитом. Это заболевание часто бывает производным от пульпита. Пульпит — это воспаление центральной сосудистой части зуба. Пульпит в свою очередь развивается от кариеса. Периодонт может воспалиться и от травматического воздействия. Гайморитное воспаление также может трансформироваться в периодонтит. Сахарный диабет, другие заболевания общего плана способствуют воспалительным процессам в зубах. Недостаток витаминов в организме тоже может провоцировать это заболевание. Много раз говорилось, что несоблюдение гигиены полости рта приводит к всевозможным осложнениям.

Заболевание это всегда сопровождается болью, которая усиливается при надавливании. Характерно наличие опухолей на щеках и деснах. Иногда образуются гнойные свищи. В исключительных случаях заболевание протекает совершенно без боли. Выявляется он на рентгеновском снимке при прохождении лечения по поводу другого заболевания. Периодонтит делится на острый и хронический. Острый периодонтит проходит стадии, имеющие свои особенности лечения.
Острый периодонтит в стадии интоксикации
Когда токсины раздражают периодонт, начинается болезненность при надкусывании. Это первая стадия интоксикации. Острый периодонтит в стадии интоксикации нуждается в раскрытии зубной полости. Затем инструментом освобождают канал, вымывая бактерии. Делают антисептическую обработку, кладя лекарство на сутки. Оставлять дольше нет смысла. Антисептик за этот период полностью утрачивает свои функции. Используется магнито- или лазеротерапия курсом на 15сеансов.
Острый периодонтит в стадии экссудации
Следующий этап экссудативный. Он симптоматичен растущим отеком, набором гноя, нарастанием боли. Лечение острого периодонтита в стадии экссудации начинается с обезболивания. Открывают зубную полость и обрабатывают каналы. Вместе с чисткой выполняется обеззараживание. Отверстие в канале корня увеличивают для оттока экссудата. Это дает возможность действовать при помощи медикаментов. Если отток недостаточный — выполняют периотомию. По окончании приема пациенту назначаются антибиотики. Зуб остается открытым до тех пор, пока не прекратится отток.
Пациенту на этом этапе полезны полоскания содой. Можно полоскать и другими антисептическими растворами. Повторная медикаментозная обработка у стоматолога тоже будет полезна. Это можно делать несколько раз, пока главное воспаление не прекратится. При использовании антибиотиков нужно помнить о склонности пациентов к аллергиям.
В стадии острого периодонтита могут наблюдаться аэробные инфекции. Их признак — гнилостный запах. Содержание каналов имеет особо темный цвет. В этом случае антисептики помочь не могут. Нужно использовать особый пломбировочный материал. Можно применять лазеро- или магнитотерапию. Чтобы не возник периодонтит в стадии обострения, делают профилактику. Она делается при помощи инъекций гидрокортизона в переходную складку зуба.
Хронический периодонтит
Если в зубе были некачественно запломбированы каналы, обязательно разовьется заболевание. Со временем он перейдет в хроническую болезнь.
Хронический вариант обычно не лечится сразу. Это связано с отсутствием симптоматики, человек не обращается за помощью. Хронический периодонтит в стадии обострения становится заметнее благодаря боли. В хронической форме стадии периодонтита подразделяются на несколько разновидностей.
- Фибриозный. Периодонт атрофируется в соединительную ткань. Патология выражается в наличии периодонтальной щели. Эту стадию заболевания трудно диагностировать. Симптомы очень слабые, пациент их не замечает.
- Гранулирующий. В периодонте оперативно растут гранулированные ткани. Они разрушают структуру зуба. Частенько вырастают свищи, иногда видимые на подбородке. При давлении на зуб — средняя по силе боль. Бывает, что появляется временная ноющая боль. Свищ может исчезнуть самостоятельно. Но пациенту нельзя успокаиваться. Воспаление отныне будет развиваться быстрее.
- Гранулематозный. Возле верхней части корня больного зуба вырастает гранулема. Это специфический мешочек из обычной ткани. Симптоматика немного слабее, чем при гранулирующей разновидности.

В стадии обострения хронический периодонтит аналогичен острому. Больно надкусывать, появляются отеки, зуб шатается — как при остром. Температура повышается, появляется плохое самочувствие, слабость. Но что общее у всех видов хронического периодонтита — их цикличность. Симптоматика пропадает, а через время появляется вновь. Развитие затихает, боль улетучивается, гной тоже уходит. Больной забывает про намеченный поход в клинику. Но это временное затишье. В следующий раз обострение проходит еще интенсивнее. Лечение хронического периодонтита в стадии обострения обязательно. Больной не должен обманываться временным улучшением. На начальных стадиях сделать это можно при высокой квалификации врача. В запущенных случаях потеря зуба неминуема — никакой профессионализм не спасет.
Периодонтит — непростое заболевание, его сложно лечить. Профилактические мероприятия, которые помогут избежать заболевания, довольно просты. Нужно тщательно следить за гигиеной, чистить зубы пастой и зубной нитью. Нужно вовремя посещать профессиональную стоматологическую клинику. Нельзя оставлять лечение кариеса на потом — это путь к воспалению периодонтальной ткани.
Клиника периодонтита.
Острый периодонтит.
Острый верхушечный периодонтит временных зубов.
Жалобы: боли при накусывании на зуб, припухлость мягких тканей.
Клиника. Отек мягких тканей, слизистая гиперемирована, отечна в области причинного зуба. Переходная складка может быть сглажена. Перкуссия резко болезненна, зуб подвижен, температура 38° С, выражена интоксикация.Острый верхушечный периодонтит постоянных зубов с несформированными корнями.
Жалобы на боли при накусывании, на припухлость мягких тканей.
Клиника. Отек мягких тканей, слизистая гиперемирована отечна в области причинного зуба. Переходная складка может быть сглажена. Перкуссия резко болезненна, зуб подвижен, пульпа имеет вид желтого тяжа, пропитанного гноем, температура 38° С, выражена интоксикация.
Острый верхушечный периодонтит зубов со сформированными корнями.
Протекает как у взрослых.
Острый медикаментозный периодонтит.
Причины: передозировка мышьяковистой пастой. Жалобы на боли при накусывании.
Клиника. Перкуссия болезненна. Гиперемия и отек слизистой оболочки отсутствуют.
Острый травматический периодонтит.
Причины: выведение большого количества пломбировочного материала в периапикальную область, ушиб зуба.
Клиника острого травматического периодонтита такая же, как и у острого инфекционного, но анамнез отличается.
Лечение острого верхушечного периодонтита.
Острый медикаментозный периодонтит.
1. После препарирования и раскрытия полости зуба удалить распад коронковой и корневой пульпы.
2. Корневые каналы промыть растворами антисептика:3%-5% р-р гипохлорид Na, 1 - 2 % р-р хлорамина, 3 % р-р перекиси водорода, 2% р-р хлоргекседина, 1: 5000 раствор фурацилин, ферменты (трипсин, химотрипсин).
3. Вывести в канал турунду с антидотом мышьяка под повязку: 5% р-р унитиола, 1% р-р йодинола, йодид калия, 2 - 6 % настойки йода.
4. Пломбирование канала осуществляется во второе посещение при отсутствии жалоб твердеющими пастами, если боли не купировались, то необходимо провести внутриканальный электрофорез 5% р-р йода (моляры), йодид калия (резцы, клыки, премоляры), анод гальванизацию с физ.р-ром, а в III-е посещение запломбировать канал.
Острый инфекционный периодонтит. Лечение зависит от фазы воспаления.
Экссудативные проявления в эту фазу не выражены. После удаления распада из канала и удаление инфицированного дентина проводят его медикаментозную обработку. В канал вводят турунду с противовоспалительным и антибактериальным препаратом и зуб герметически закрывают под повязку на 1 - 2 дня.
В настоящее время с появлением кальцийсодержащих препаратов, рН которых высокая, до 12,4 в первое посещение необходимо ввести в корневой канал турунду с данным препаратом и герметично закрыть кариозную полость (т.е. прекратить дополнительное инфицирование корневого канала).
Выражены экссудативные проявления. Для купирования боли и предотвращения дальнейшего воспаления по кости необходимо создать отток экссудата через корневой канал и оставить зуб открытым на 1 - 2 дня. Для этого нужно раскрыть верхушечное отверстие.
2-е посещение. Через 2 - 3 дня, после прекращения клинических симптомов, необходимо запломбировать зуб твердеющими пастами.
Для снятия острых явлений назначают внутрь: сульфаниламиды, антибиотики, гипосенсибилизирующие и противовоспалительные препараты, анальгетики, физиолечение (УВЧ, электромагнитное поле, АСБ, дарсонвализацию).
Вопрос 18 Клинико-рентгенологическая картина хронического гранулирующего периодонтита в детском возрасте. Дифференциальная диагностика. Лечение.
Хронический гранулирующий периодонтит.
При хроническом гранулирующем периодонтите на рентгенограмме кортикальная пластинка не прослеживается, нет характерного петлистого рисунка губчатого вещества, что говорит о деструкции кости. Участок деструкции не имеет четких границ. Гранулирующий процесс нередко сопровождается образованием свища. Хронический гранулирующий периодонтит - характерная форма воспаления для временных зубов. На рентгенограмме корень представлен двумя небольшими очагами деструкции кости, захватывающее все пространство между корнями временных зубов, иногда распространяется на участки кости, окружающие все корни и переходят на фолликулы постоянных зубов.
В постоянных зубах с несформированными корнями на форму хронического периодонтита влияет давность заболевания. В ранних стадиях заболевания чаще встречается гранулирующий процесс. Следует помнить, что при несформированном корне легко можно принять зону роста за гранулему. Отличить их друг от друга можно следующим образом: при наличии ростковой зоны, периодонтальная щель имеет равномерную ширину на всем протяжении корня, сливаясь с зоной роста.
При гибели зоны роста отмечается исчезновение кортикальной пластинки, ее ограничивающей, и расширении периодонтальной щели у формирующейся апикальной части корня. Если зона роста погибла, то дальнейшее формирование корня не происходит.
Наиболее частая форма периодонтита у детей любого возраста. Особенности анатомического и гистологического строения периодонта у детей обусловливают преобладание продуктивных форм хронического периодонтита с клиническими симптомами, вызванными прорастанием грануляционной ткани в корневые каналы из очага воспаления. Это происходит в результате инфицирования периодонта и кости. У детей младшего возраста в результате разрушаются слабо минерализованные костные структуры, и костный мозг замещается грануляционной тканью.
Кроме альтерации и пролиферации выражена и экссудация, поэтому на десне часто можно наблюдать свищи с гнойным отделяемым. Корни временных зубов при гранулирующем периодонтите подвергаются преждевременной патологической резорбции, кроме этого могут подвергаться резорбции и бифуркация корней временных зубов
При разрушении дна полости зуба грануляции из периодонта прорастают в полость зуба и даже в кариозную полость, имитируя хронический гипертрофический пульпит.
Клиника.
Жалобы: дети или родители предъявляют на наличие кариозной полости в зубе или свища на десне.
При осмотре наблюдается кариозная полость, во временных зубах она может быть в пределах средних слоев дентина. В постоянных зубах - как правило, глубокая. Зуб может быть запломбирован, изменен в цвете. В кариозной полости можно наблюдать грануляции. Перкуссия безболезненна. На десне свищ с гнойным отделяемым или разрастания грануляций. Хронический гранулирующий периодонтит клинически следует дифференцировать от среднего кариеса, иногда от глубокого кариеса, хронического гангренозного пульпита. Лечение хронического верхушечного периодонтита постоянных зубов со сформированными корнями.
Хронические формы периодонтита является очагом хронической инфекции в организме, поэтому выбор и лечение зависят от характера и размера деструктивного процесса, а так же осложнений (септический эндокардит, нефрит, ревматизм) которые возникли в результате о.х.и.
Методы лечения: консервативный, хирургический. В настоящее время разработаны эффективные пломбировочные материалы с противовоспалительным, антибактериальным, регенерирующим, т.е. восстанавливающим костную ткань, эффектом. Поэтому консервативному методу лечения отводят большое место в лечении периодонтита.
1. Воздействие на микрофлору корневого микро и макро канала.
2. Устранение влияния биогенных аминов.
3. Купирование воспаления в периодонте.
4. Осуществить мероприятия, способствующие регенерации в периодонте.
5. Десенсибилизация организма.
1-е посещение. Препарирование, раскрытие кариозной полости, обеспечивающие хороший доступ к корневому каналу. Тщательное и осторожное удаление распада и снятие слоя инфицированного дентина. Медикаментозная обработка. Узкие каналы расширить путем калибровки, используя файлы и препараты ЭДТА. Корневой канал пломбируется временными пломбировочными материалами, содержащими антибактериальные, противовоспалительные, кальцийсодержащие вещества или введение турунд с противовоспалительными препаратами на несколько дней под повязку.
2-е посещение. При отсутствии жалоб зуб пломбируется.
Если в канале была турунда (2 - 3 дня) с лекарственным препаратом, турунду удаляют, а канал пломбируют твердеющей пастой и гуттаперчей.
При отсроченном пломбировании в корневой канал вводят пасты, которые способны оказывать терапевтический эффект в течение:
1. антибактериальные пасты - от 2 нед. до 1 мес.,
2. содержащие ферменты - лизоцим-витаминная паста - от 1 до 3 мес.,
3. кальцийсодержащая паста - от 3 до 6 мес,
при положительной динамике (рентгенологически - отсутствие деструкции в периапикальной области) корневые каналы освобождаются от лечебной пасты и заполняются постоянными корневыми пломбами.Лечение периодонтита в одно посещение.
Показания: хронический гранулирующий периодонтит со свищем.
Этапы лечения стандартные, все манипуляции проводят последовательно в одно посещение:
1. препарирование кариозной полости,
2. раскрытие полости зуба,
3. поэтапная эвакуация распада,
4. расширение канала, снятие слоев инфицированного дентина,
5. медикаментозная обработка антисептиками канала,
6. высушивание канала,
7. пломбирование канала.
Лечение и обострения хронического периодонтита не отличается от острого периодонтита в фазе экссудации.
Вопрос 19 Клинико-рентгенологическая картина хронического гранулематозного периодонтита в детском возрасте. Дифференциальная диагностика. Лечение. Хронический гранулематозный периодонтит. Хронический гранулематозный периодонтит - на R-грамме проецируется в виде деструкции костной ткани округлой или овальной формы у корня зуба. Чаще очаг деструкции виден в области верхушки корня, иногда располагается на боковой поверхности корня. При перфорации корня гранулема может распространяться на место перфорации. Верхушка корня зуба располагается в гранулеме, при длительно протекающем воспалительном процессе, нередко, резорбирована и иногда настолько, что корень зуба бывает укорочен. Вокруг гранулемы костная ткань не изменена, реже по ее краям видна уплотненная сгруппированная зона, ограничивающая кость нормального строения.
Форма периодонтита редко встречается у детей во временных зубах. У детей старшего возраста в постоянных зубах нередко диагностируется хронический гранулематозный периодонтит. В развитии хронического гранулематозного периодонтита большая роль отводится наличию в периодонте островков Маляссе, которые могут быть источником развития гранулем, кистогранулем, кист. Наибольшее количество эпителиальных клеток характерно для второго десятилетия жизни ребенка.
Клиника хронического гранулематозного периодонтита выражена слабо. Обострения и свищи наблюдаются редко.При осмотре зуб может иметь кариозную полость средней глубины или значительное разрушение коронки. Полость зуба может быть закрытой или открытой. Цвет коронки в большинстве случаев изменен, коронка зуба тусклая, с серовато-коричневатым оттенком. На уровне проекции верхушки корня при пальпации можно определить выбухание кости округлой формы, размером 2 - 3 мм. . Сравнение хронического гранулематозного периодонтита с другими формами хронического периодонтита.
Дата добавления: 2018-05-09 ; просмотров: 395 ;
Острый верхушечный периодонтит
Клиника. Эта форма характеризуется бурно протекающим и прогрессирующим воспалением с нарастающей сменой одних симптомов другими. Для острого периодонтита характерно наличие резкой локализованной боли постоянного характера. Интенсивность боли зависит от гиперемии, отека, количества и характера экссудата. Вначале при остром периодонтите отмечается нерезко выраженная ноющая боль, которая, как
правило, локализована и соответствует области пораженного зуба. Позднее боль становится более интенсивной, рвущей и пульсирующей, иногда иррадиирует, что, по мнению ряда авторов, свидетельствует о переходе в гнойное воспаление.
Острый апикальный процесс длится от 2—3 сут до 2 нед, причем начальные формы воспаления резко отличаются от выраженных форм и требуют различного подхода в отношении рационального их лечения. Условно удается выявить две стадии, или фазы, течения острого воспаления периодонта.
Первая стадия. Фаза интоксикации периодонта возникает в самом начале воспаления, нередко после несвоевременно или неправильно леченного пульпита. Характерно для нее возникновение длительных, непрерывных болей ноющего характера. Иногда к этому присоединяется повышенная чувствительность при накусывании на больной зуб. На десне в области зуба никаких изменений воспалительного характера в этот период нет, а при перкуссии в вертикальном направлении может отмечаться повышенная чувствительность периодонта.
По данным В. В. Паникаровского, в этой стадии преобладают периваскулярные лимфо- и гистиоцитарные инфильтраты с примесью единичных полинуклеаров.
Вторая стадия. Фаза выраженного экссудативного процесса характеризуется непрерывными болевыми ощущениями, которые держатся ца одном уровне или возрастают. Отмечается болезненность при накусывании на зуб; нередко вызывает боль даже легкое прикосновение языка к больному зубу. Перкуссия зуба с острым периодонтитом в этот период резко болезненна, сначала только в вертикальном, а затем и в любом направлении. Скопление экссудата в верхушечном участке периодонта и нарушение функции распределения давления вызывают у больного ощущение удлинения зуба, а также его патологическую подвижность, что обусловлено нарушением анатомической функции периодонта вследствие инфильтрации, разволокнения и частичного разрушения фиброзных (коллагеновых) волокон. Десна в области больного зуба нередко гиперемирована и отечна, пальпация переходной складки соответственно верхушке корня болезненна. Пульпа зуба, как правило, некротизирована, поэтому зуб не реагирует ни на температурные, ни на электрические раздражители.
В ряде случаев отмечается значительный коллатеральный отек околочелюстных тканей. Переходная складка сглажена в результате образования воспалительного инфильтрата или абсцесса. Перкуссия зуба может быть в этих случаях не очень болезненной, но вызывает резкую боль пальпация переходной складки.
При образовании абсцесса может наблюдаться зыбление экссудата под истонченным слоем слизистой оболочки десны. В случае прорыва гноя и образования свища на десне или кожных покровах лица напряжение тканей уменьшается и боль становится менее интенсивной. С корней премоляров и моляров верхней челюсти нагноение может перейти на верхнечелюстную пазуху и вызвать ее воспаление. Общие симптомы в виде резкого подъема температуры и озноба, за редким исключением, отсутствуют, что объясняется быстрым всасыванием и нейтрализацией токсических продуктов в регионарных лимфатических узлах. При объективном обследовании удается установить увеличение и болезненность подчелюстных, а иногда и подбородочных лимфатических узлов на стороне заболевшего зуба.
Одновременно отмечается резорбция кости лунки с последующим замещением отдельных ее участков клеточно-волокнистой тканью. В более отдаленных от воспалительного фокуса участках стенки лунки наблюдается размножение клеточных элементов за счет неповрежденных тканей. При остром воспалении количество кислых мукополисахаридов в верхушечном периодонте увеличивается, количество же нейтральных мукополисахаридов существенно не изменяется. В клетках воспалительного инфильтрата верхушечного периодонта после некоторого повышения содержания рибонуклеопротеидов уровень их затем снижается.
Совершенно очевидно, что в этот период острого воспаления процесс в еще большей степени, чем в предыдущем, распространяется на костный мозг альвеолярного отростка. Это дает основание многим авторам расценивать периодонтит как остит и даже остеомиелит. По мнению А. И. Евдокимова и Г. А. Васильева (1959), а также некоторых других авторов, лишь распространение воспалительного процесса с альвеолы на тело челюсти с некротическим поражением остеоцитов костного мозга следует считать остеомиелитом челюсти, чему соответствует определенная клиническая и патологоанатомическая картина в виде образования костных секвестров.
Диагностика острого периодонтита больших трудностей не представляет. Что касается рентгенологических данных, то размеры и степень изменений в кости, окружающей корень зуба, зависят, с одной стороны, от давности воспалительного процесса, а с другой — от структуры губчатого вещества. По наблюдениям Ε. Е. Платонова, изменения в кости челюстей у больных острым периодонтитом на рентгенограмме обнаруживаются через сутки после начала заболевания и характеризуются утратой четкости рисунка губчатого вещества, что объясняется инфильтрацией костного мозга.

В учебнике на современном уровне изложены все основные разделы терапевтической стоматологии, описаны основные этапы ее развития. Особое внимание уделено современным методам обследования больных в терапевтической стоматологии. Приведены современные данные об этиологии и патогенезе некариозных поражений, кариеса и его осложнений, заболеваний пародонта и слизистой оболочки рта. Подробно освещены последние достижения в области их диагностики, лечения и профилактики. Детально изложены современные технологии реставрации зубов и методы эндодонтического лечения. Представлены достижения последних лет по теоретическим аспектам терапевтической стоматологии, а также современные методы диагностики, лечения и профилактики заболеваний пародонта и слизистой оболочки рта.
Для студентов стоматологических факультетов медицинских вузов, врачей-стоматологов.
Книга: Терапевтическая стоматология. Учебник
8.5.1. Острый верхушечный периодонтит
8.5.1. Острый верхушечный периодонтит
Эта форма характеризуется бурно протекающим и прогрессирующим воспалением с нарастающей сменой одних симптомов другими. Для острого периодонтита характерно наличие резкой локализованной боли постоянного характера. Интенсивность боли зависит от гиперемии, отека, количества и характера экссудата. Вначале при остром периодонтите отмечается нерезко выраженная ноющая боль, которая, как правило, локализована и соответствует области пораженного зуба. Позднее боль становится более интенсивной, рвущей и пульсирующей, иногда иррадиирует по ходу ветвей тройничного нерва, что, по мнению ряда авторов, свидетельствует о переходе в гнойное воспаление.
Продолжительность острого верхушечного периодонтита от 2–3 сут до 2 нед, причем начальные формы воспаления резко отличаются от выраженных форм и требуют различного подхода в отношении рационального их лечения. Для улучшения понимания клинических проявлений и патологической анатомии острого верхушечного периодонтита М. И. Грошиков условно выделял две взаимно связанные и вытекающие одна из другой стадии, или фазы.
Первая фаза. Эта интоксикация периодонтита наблюдается в самом начале воспаления, нередко после несвоевременно или неправильно леченного пульпита. Характерным для нее является возникновение длительных, беспрерывных болей ноющего характера. Иногда к этому присоединяются повышенная чувствительность при накусывании на больной зуб. На десне в области зуба никаких изменений воспалительного характера в этом периоде нет, а при перкуссии в вертикальном направлении может отмечаться повышенная чувствительность периодонта. Регионарные лимфатические узлы могут быть слегка увеличены и слабоболезненны.

Рис. 8.8. Периваскулярные инфильтраты при остром верхушечном периодонтите в фазе интоксикации. Микрофотография, х 100.
Патологическая анатомия. В результате воздействия на периодонт микробных, физических, химических и других факторов в нем нарушается клеточный метаболизм, что сопровождается накоплением молочной кислоты в тканях и приводит к развитию ацидоза. Он ведет к отеку соединительной ткани и увеличению проницаемости сосудистой стенки, способствуя выходу лейкоцитов. При микроскопическом исследовании определяется картина воспалительной гиперемии. Окружающая сосуды ткань пропитывается серозной жидкостью с образованием периваскулярного воспалительного отека. В этой фазе преобладают пери васкулярные лимфо- и гистиоцитарные инфильтраты с примесью единичных полинуклеаров (рис. 8.8).
Вторая фаза — это фаза выраженного экссудативного процесса характеризуется непрерывными болевыми ощущениями, интенсивность которых держится на одном уровне или возрастает. Отмечается болезненность при накусывании на зуб, нередко болезненно даже легкое прикосновение к больному зубу. Перкуссия зуба в этом периоде резко болезненна сначала только в вертикальном, а затем в любом направлении. Скопление экссудата в верхушечном участке периодонта и нарушение функции распределения давления вызывают у больного ощущение удлинения зуба, а также его патологическую подвижность. Последнее обусловлено нарушением анатомической функции периодонта вследствие инфильтрации, разволокнения и частичного разрушения фиброзных (коллагеновых) волокон. Десна в области больного зуба нередко гиперемирована и отечна, пальпация переходной складки соответственно верхушке корня болезненна. Пульпа зубов, как правило, некротизирована, поэтому зуб не реагирует ни на температурные, ни на электрические раздражители.
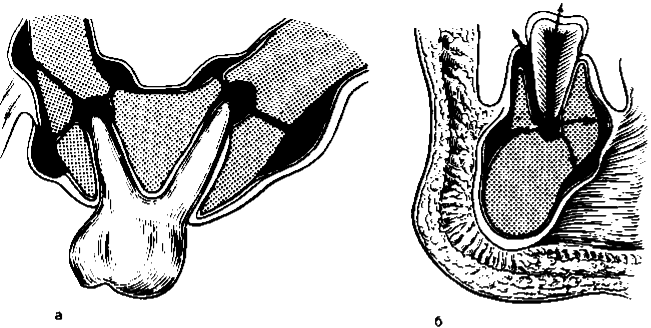
Рис. 8.9. Распространение гнойного экссудата из периодонта (схема), а — на верхней челюсти, б — на нижней челюсти.
В ряде случаев отмечается значительный коллатеральный отек околочелюстных тканей. Переходная складка сглажена в результате образования воспалительного инфильтрата или абсцесса. Перкуссия зуба может быть в этих случаях не очень болезненной, но становится резко болезненной пальпация переходной складки.
При образовании абсцесса может наблюдаться зыбление экссудата под истонченным слоем слизистой оболочки десны. В случае прорыва гноя и образования свища на десне или кожных покровах лица напряжение тканей уменьшается и боль становится менее интенсивной.
С корней малых и больших коренных зубов верхней челюсти нагноение может перейти на верхнечелюстную пазуху и вызвать ее воспаление (рис. 8.9). Общие симптомы в виде резкого подъема температуры и озноба, за редким исключением, отсутствуют, что объясняется быстрым всасыванием и нейтрализацией токсичных продуктов в регионарных лимфатических узлах. Но иногда у больного может отмечаться лейкоцитоз (до 15—20–10 9 /л) и увеличение СОЭ. При объективном обследовании удается установить увеличение и болезненность поднижнечелюстных, а иногда и подподбородочных лимфатических узлов на стороне заболевшего зуба.

Рис. 8.10. Лейкоцитарная инфильтрация периодонта при остром верхушечном периодонтите (фаза экссудации). Микрофотография, х 200.
Патологическая анатомия. Фаза выраженного острого воспаления характеризуется нарастанием лейкоцитарной инфильтрации, а под микроскопом наряду с обычными признаками острого воспаления можно наблюдать обильную инфильтрацию ткани полиморфно-ядерными лейкоцитами; увеличивающаяся миграция лейкоцитов ведет к расплавлению ткани и образованию гнойника (рис. 8.10). Ближайшие участки периодонта, кость челюсти, а также десна и мягкие ткани щеки находятся в состоянии реактивного воспаления (гиперемия и отек). Надкостница утолщена, иногда отслоена гноем, определяются резкое полнокровие костного мозга и очаговые нагноения.
Одновременно отмечается резорбция кости лунки с последующим замещением отдельных ее участков клеточно-волокнистой тканью. В более отдаленных от воспалительного фокуса участках стенки лунки наблюдается размножение клеточных элементов за счет неповрежденных тканей. При остром воспалении количество кислых мукополисахаридов в верхушечном периодонте увеличивается, количество же нейтральных мукополисахаридов существенно не изменяется.
После некоторого повышения содержания рибонуклео-протеинов в клетках верхушечного периодонта и в клетках воспалительного инфильтрата уровень их затем снижается.
Совершенно очевидно, что в этом периоде острого воспаления процесс еще в большей степени, чем в предыдущем, распространяется на костный мозг альвеолярного отростка, что дает основание некоторым авторам расценивать периодонтит как остит и даже остеомиелит. По мнению же других авторов, лишь распространение воспалительного процесса с альвеолы на тело челюсти с некротическим поражением остеоцитов костного мозга следует считать остеомиелитом челюсти, чему соответствует определенная клиническая и патологическая картина в виде образования костных секвестров.
Диагностика. Диагностика острого периодонтита больших трудностей не представляет. Размеры и степень изменений в кости, окружающей корень зуба, зависят, с одной стороны, от давности воспалительного процесса, а с другой — от структуры губчатого вещества. Изменения в кости челюстей у больных острым периодонтитом на рентгенограмме обнаруживаются через сутки после начала заболевания и характеризуются утратой четкости рисунка губчатого вещества, что объясняется инфильтрацией костного мозга.
Читайте также:


