Дизентерийная палочка паразит или

Достаточно большой и широко распространённой группой заболеваний, объединяющей разрушение органов желудочно-кишечного тракта, являются кишечные инфекции. Для этих болезней свойственны такие проявления как рвота, тошнота, понос (с наличием слизи или крови) или, наоборот, запор. Разнообразие возбудителей затрудняет распознавание болезни, и лечение часто базируется, основываясь исключительно на проявлении симптомов.
Что такое дизентерийная амёба
Дизентерийная амёба – это вид амёб, которые приспособились к жизни в теле человека. Имеют ядро (ядра) и много вакуолей. Питаются и перемещаются с помощью ложноножек.
Данные паразиты питаются клетками кишечника, эритроцитами (одна амёба способна захватить до 40 кровяных телец), готовыми органическими веществами. Живут в толстом кишечнике человека, где их находится громадное количество. Амёбы очень подвижны, они легко попадают в кровь человека. С кровью паразитические амёбы попадают в печень, лёгкие и даже в головной мозг. Они вызывают тяжёлое заболевание – амёбную дизентерию.
Различают 2 стадии развития дизентерийной амёбы:
➡ Вегетативная стадия , которая включает в себя несколько форм:
- тканевую;
- большую вегетативную;
- просветную;
- предцистную.
➡ Покоящаяся (стадия цист).
Данные формы отличаются размерами, структурами цитоплазм, питанием, наличием ядер.
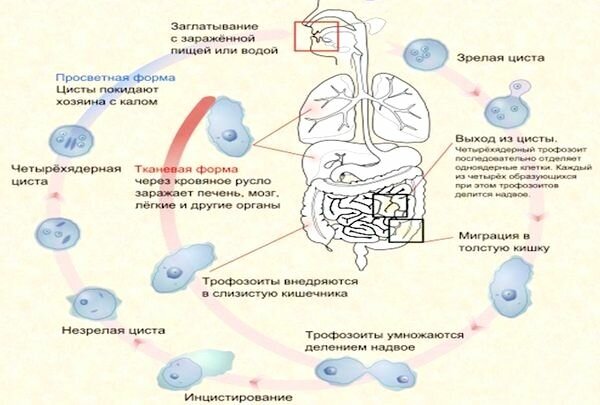
В верхних отделах толстого кишечника обитают и размножаются паразиты просветной формы. Её считают главной формой жизни дизентерийной амебы. Она не попадает в ткани, функции кишечника не нарушаются (люди чувствуют себя абсолютно здоровыми, но являются носителем заболевания).
Эти паразиты имеют весьма скромные размеры – от 15 до 20 мкм. Эритроциты не содержатся в их цитоплазме. Передвижение амёб и образование ложноножек достаточно медленное. Выделение внешнего и внутреннего слоя можно заметить только при образовании ложноножек.
Часто дизентерийная амёба, попадая в стенку толстой кишки, начинает множиться там. При этом образовываются язвы. В этом случае разговор будет уже идти об образовании амёбы тканевой формы. Она имеет длину от 20 до 25 мкм. В цитоплазме нет каких-либо примесей. По строению она схожа с просветной формой.
Как только толстый кишечник покроется язвами, начнут выделяться слизь, гной и кровь. В таких условиях просветные формы становятся очень большими, достигая 60 мкм. Также у амёб возникает способность поглощать эритроциты. Так появляется большая вегетативная форма.
Цитоплазма амёбы уже поделена на 2 части: эктоплазму и эндоплазму. Эндоплазма похожа на истолченное стекло, а эктоплазма — на прозрачное стекловидное вещество. Последнее вещество отчётливо видно в момент образования ложноножек, которые появляются толчкообразно. Под микроскопом можно наблюдать, как из эктоплазмы появляется вырост, а в него быстро переходит содержимое внутреннего слоя. Таким способом образуются всё новые и новые ложноножки. Иногда дизентерийная амёба словно замирает, прекращая размножение, но через какой-то промежуток времени вновь продолжает свою работу.
Данная форма обнаруживается в жидких фекалиях заразившегося и служит основным подтверждением диагноза.
Когда каловые массы собираются в кишечнике, амёба покрывается оболочкой и становится похожа на шар — цисту. Она имеет 4 ядра. Её длина составляет 12 мкм. Молодые цисты могут иметь от одного до трёх ядер. Они вызывают глубокие язвы в стенках прямой кишки. За сутки больной дизентерией выделяет сотни таких цист. С калом они выходят во внешнюю среду, а после снова вполне могут оказаться в желудочно-кишечном тракте человека, где, пройдя определённые стадии жизни (расчленение на 8 дочерних амёб), снова образуют просветные формы.
Цисты — округлой формы, они не двигаются, покрыты оболочкой, абсолютно бесцветны и прозрачны. Имеют небольшие размеры — от 8 до 15 мкм. Следует отметить, что как только цисты выходят из организма человека, они практически мгновенно погибают, однако продолжают свою жизнедеятельность в воде и влажной почве около месяца.
Стоит острой фазе болезни отступить, как эта форма амёб начинает уменьшаться и вновь становится просветной, а затем преобразуется в цисты, которые локализуются в кишечнике. Цисты, которые выходят вместе с калом, вновь могут стать источником заражения.
Пути заражения человека

Характерными признаками жизни паразита является достаточно медленный темп развития, а также то, что вся его жизнь состоит из цикличного перехода в новую стадию.
Через немытые руки, предметы, продукты питания или сырую воду цисты дизентерийной амёбы попадают в тонкий кишечник. Достаточно широко известны случаи, когда заражение наблюдалось у работников сельского хозяйства, которые работают с разнообразной органикой: навозом, перегноем и т. п. Активные разносчики инфекции — тараканы и мухи.
Для человека заразны зрелые четырёхъядерные цисты. Паразиты долгое время могут себя не проявлять, однако если условия в организме будут благоприятны (обезвоживание, плохое питание, дисбактериоз) и образуется достаточное количество амёбных форм, то паразиты продолжат развитие и начнут продвигаться вглубь кишечника. Именно там происходит распад оболочки, и из неё выходит зрелая материнская амёба, которая начинает делиться на мельчайшие частицы-паразиты. Следствием этого процесса является появление новых восьми одноядерных возбудителей. Это служит началом амёбной дизентерии.
Результатами своей жизни амёбы отравляют организм человека и служат причиной появления характерных симптомов кишечной инфекции. Специальные вещества, сформированные паразитами, растворяют белки клеток кишечника человека. Следствием этого является возникновение язв в прямой кишке, разрушение сосудов, проникновение крови в прямую кишку, где она смешивается с её содержимым. У человека в этот период возникает кровавый понос.
Без соответствующего квалифицированного лечения паразиты продолжают свой путь по всему организму. Происходит нагноение в печени, лёгких и др. Может пострадать даже головной мозг.
Симптомы амебиаза

Инкубационный период, когда заболевший не чувствует никаких признаков надвигающейся болезни, длится примерно неделю. Хотя недомогание человек может ощутить и на начальной стадии болезни. Всё зависит от силы иммунитета. Однако имея даже сильный организм, который будет активно защищаться, всё равно возникновение дизентерийного амебиаза вряд ли получится избежать. Атака паразитов начинается с кишечника, после разрушаются другие органы.
Симптомы, на которые нужно обратить особое внимание:
- общая слабость,
- боли в нижней части живота,
- частый, очень обильный понос с примесью крови,
- повышенная температура,
- рвота,
- отсутствие аппетита.
Отмечено, что у 10% больных заболевание протекает молниеносно. Для него характерен сильный понос с кровью и слизью. Он вызывает полное обезвоживание и смерть.
У многих заболевших отмечалась лихорадка, а также увеличивалась печень. В общем анализе крови характерных изменений не будет, так как воспаление на начальной стадии выражено слабо.
Часто человек не придаёт значения первичным признакам, так как температура тела не повышается, а лишь чувствуются тупые боли в печени. Без лечения болезнь начнёт быстро развиваться, боли будут усиливаться, придёт ощущение сильной усталости — кишечный амебиаз начинает прогрессировать.
Упущение этой стадии болезни грозит сильным истощением. У больных становятся заострёнными черты лица, они чувствуют постоянное недомогание в области лёгких и желудка, начинается анемия. Человеку сложно дышать. Более того, без соответствующего лечения заболевание может дать осложнение на сердце, провоцируя необратимые процессы в нём.
Чем ниже иммунитет, тем быстрее кишечная форма обрастает осложнениями, которые приводят к внекишечной форме заболевания. Особенно опасно развитие осложнений у маленьких детей, беременных женщин и людей преклонного возраста.
Диагностика
Жизненный цикл амёб является важным фактором, определяющим диагностику и методы лечения заболевания.
Чтобы провести диагностику и использовать правильное лечение, врач назначит сдачу анализа кала. Если там будут присутствовать цисты или же просветные формы, то это указывает только на то, что человек является носителем заболевания. Данный факт не может служить доказательством болезни.
Главные диагностические методы — изучение обычного мазка и мазка, окрашенного йодом. Фекалии должны быть исследованы не позднее чем через 15-20 минут после испражнения.
Процедуры, которые необходимо выполнить, чтобы найти внекишечные формы амебиаза:
- рентген;
- УЗИ;
- компьютерную томографию;
- эндоскопию.
Следует подчеркнуть, что своевременное обращение больного к медикам будет служить гарантом излечения от данного заболевания. Если же не получить квалифицированной помощи вовремя, то это грозит острым отравлением всего организма, а также осложнениями, которые намного труднее поддаются лечению.

Лечение медикаментами
При своевременном обнаружении заражения лечение можно проводить в домашних условиях. Если же развилась тяжёлая стадия, необходим постоянный врачебный контроль: больной должен находиться в больнице.
Методов лечения дизентерийной амёбы известно достаточно много. В целом их можно разделить на 2 формы:
Однако лечение амебиаза является в основном медикаментозным, хирургическая форма используется редко, в самых запущенных случаях.
Для больного важным условием выздоровления является соблюдение всех врачебных предписаний и строгого постельного режима. Более того, необходимо употреблять много жидкости (3 литра в день) и питаться продуктами, богатыми клетчаткой.
Лекарства, с помощью которых проходит лечение дизентерийной амёбы можно условно разделить на 3 блока:
➡ 1) Средства, входящие в непосредственный контакт с паразитом и вызывающие его гибель. К таким препаратам можно отнести дийодохин и ятрен.
➡ 2) В этот блок относят препараты, борющиеся с тканевыми формами амёб. Они эффективны для борьбы со всеми формами амёбиаза.
- с помощью инъекций (как подкожных, так и внутримышечных) вводят эметин солянокислый и дигидроэметин;
- Амбильгар считается более действенным, чем два предыдущих средства. Однако у него есть побочные эффекты, которые проявляются нервно-психическими расстройствами и мигренями;
- Делагил (резохин, хлорохин) является мощным оружием против паразитов. Его основное действующее вещество моментально попадает в кишечник и скапливается в печени. Широко используется при лечении кишечного амёбиаза, а также абсцессов печени.
➡ 3) Третий блок представлен препаратами, эффективность которых доказана при лечении любых форм данной инфекции.
- Метронидазол (трихопол или флагил)
- Фурамид применяют в качестве профилактического средства при амёбиазе.
Антибиотики, спектр действия которых достаточно широк, выступают как дополнительное средство лечения. Препараты, применяемые чаще всего:
Достаточно часто практикуется применение данных антибиотиков в совокупности с противоамёбными препаратами.
Важным моментом при устранении дизентерийной амёбы является применение симптоматического лечения. Например, если на фоне заболевания начала развиваться анемия, необходим приём препаратов железа. Обязательно нужно использовать в лечении витаминные комплексы, целью которых будет восстановление и поддержка иммунитета.
Доктор назначает необходимое лечение: правильное сочетание и нужное количество применяемого препарата. Продолжительность лечения определяется формой и степенью тяжести болезни.
Хирургическое вмешательство необходимо, если у заболевшего обнаружены абсцессы внутренних органов. Однако и в этом случае важно применение противоамёбных препаратов.

Народные средства
Дизентерийная амеба лечится и народными средствами. Известно множество рецептов, которые в совокупности с лекарственными препаратами успешно используют больные и в наши дни.
При данном инфекционном заболевании применяют травы, которые являются антисептиками и способствуют устранению воспаления. Весьма популярны растения, в которых содержится много витаминов.
Приведём несколько способов лечения, которые предлагает народная медицина. Они доказали свою эффективность на практике.
- 100 г сухих плодов боярышника или облепихи заливают двумя стаканами кипящей воды. Получившийся настой следует остудить и пить целый день.
- Измельчают 40 г чеснока и добавляют 100 мл водки. Этот напиток необходимо 2 недели отстаивать в тёмном месте, а после обязательно процедить. Принимать настойку необходимо трижды в день, капая в стакан с кефиром или молоком 10-15 капель. Через полчаса можно принимать пищу.
- 10 г сухих ягод черемухи залить закипевшей водой, дать постоять. Каждый день этот напиток необходимо выпивать трижды по 100 мл за полчаса до приёма пищи.
- Смешать 50 г травы пастушьей сумки и по 25 г корневищ лапчатки с кровохлёбкой. 3-4 раза в день данный отвар пьют за полчаса до еды по 100 мл.
- Смешать в равных долях (лучше всего по 20 г) траву горца птичьего и лапчатки, а также 40 г листьев подорожника. Употреблять настойку необходимо по 1/4 стакана несколько раз в сутки перед едой. Желательно за 20 минут до приема пищи.
- Соединить 40 капель настойки черного тополя и стакан подогретого молока. Можно использовать вместо молока воду. Данный настой употребляют за 1 час до еды 3 раза в день. Лечатся данной настойкой около месяца.
- Стаканом кипящей воды заливают 5 г сушеного конского щавеля, проваривают полчаса на медленном огне, остужают 10 минут. Далее раствор необходимо процедить. Можно использовать сито или марлю. Долить в получившийся раствор кипячёной воды, чтобы получилось 200 мл. Принимать за полчаса до еды треть стакана.
Профилактика
Профилактика является неотъемлемой частью борьбы с дизентерийной амёбой. Существуют группы людей, которые наиболее подвержены данному заболеванию. Это следующие категории граждан:
- люди, которые ранее перенесли эту болезнь;
- трудящиеся сферы торговли и учреждений пищевой промышленности;
- люди, в месте проживания которых нет канализации и водопровода;
- работники, осуществляющие свою деятельность в сфере сельского хозяйства;
- туристы, побывавшие в странах с плохой эпидемиологической обстановкой;
- люди, которые имеют однополые сексуальные контакты.
Данные категории граждан должны хотя бы 1 раз в год обследоваться в учреждениях здравоохранения, чтобы быть уверенными в том, что они не являются носителями паразита.
Носителей дизентерийной амёбы, а также людей, которые недавно перенесли это заболевание запрещено допускать к работе в места общественного питания. После того, как будет проведено лечение, пациенту необходимо один год регулярно наблюдаться в кабинете инфекциониста. Человек будет полностью здоров, если анализы на амебиаз на протяжении трёх месяцев будут отрицательными.
Чтобы дизентерийная амеба не стала Вашим нежелательным спутником, необходимо соблюдать правила личной гигиены. Важной составной частью профилактической работы являются беседы с детьми. Им нужно пояснять, почему важна гигиена и к чему может привести несоблюдение ее правил.
Раздел: Саркодовые Метки: Дизентерийная амеба (Амебиаз) Оцените пожалуйста на сколько понравилась Вам данная статья:
Что такое дизентерия (шигеллез)
Шигеллез – инфекционное заболевание, которое вызывает дизентерийная палочка, поражает органы желудочно-кишечного тракта
. При этом первичным является поражение слизистой оболочки кишечника, а в дальнейшем возможны осложнения – повреждения других органов пищеварительной системы, а также общая интоксикация организма.
Эти проявления связаны с действием токсина, который выделяет микроорганизм.
Существует группа микроорганизмов, которые объединены в род Шигелла. Именно они и являются наиболее частой причиной возникновения этого заболевания. Выделяют следующие инфекционные агенты, которые вызывают заболевание:
- Шигелла Зонне – это наиболее распространенный возбудитель дизентерии. Выяснено, что заражение этим микробом чаще всего происходит при употреблении в пищу недоброкачественных продуктов.
- Шигелла Флекснера. Данная бактерия хорошо размножается в водной среде. Поэтому часто шигеллез Флекснера диагностируют при питье загрязненной воды.
- Палочка Григорьева-Шига. Поражение кишечника данным возбудителем характерно для детей, т.к. передача часто происходит через грязные руки.
- Гистолитические амебы – это одноклеточные простейшие, которые также могут вызывать шигеллез, но уже не бактериальный, а амебный.
Пути проникновения дизентерийной палочки
Вне зависимости от типа возбудителя, способ передачи шигеллеза общий – фекально-оральный. Источником этого инфекционного заболевания всегда является больной человек или бактерионоситель, который выделяет огромное количество возбудителя во внешнюю среду с испражнениями. А вот пути передачи дизентерии и попадания в организм могут быть разнообразными:
- Алиментарный (пищевой). При употреблении в пищу несвежих продуктов, в которых успел размножиться возбудитель.
- Водный. Если фекальное загрязнение воды превышает норму, то при ее употреблении высок риск заражения дизентерией.
- Контактно-бытовой. Организм постоянно контактирует с видами дизентерийной палочки, но при соблюдении правил личной гигиены, она не может попасть в организм. Но если человек пренебрегает мытьем рук, то это может привести к появлению любой кишечной инфекции, в том числе и дизентерии.
Как было сказано выше, заражение дизентерий происходит всегда только через рот. При попадании шигелл в организм человека, они поступают в желудок. Там они находятся от нескольких часов до суток, растут и размножаются.
После того, как возбудитель проходит через желудок, он попадает в кишечник. Именно тут создается оптимальная среда для быстрого деления бактерий.
И, в зависимости от активности микроорганизма, его патогенности, количества, которое попало в организм, определяется длина периода, когда возбудитель уже проник в организм, но клинических симптомов заболевания еще нет – так называемый инкубационный период.
Дизентерия имеет инкубационный период около 2-5 суток, но может сокращаться и до нескольких часов.
Накапливаясь, микроорганизм поражает клетки слизистой оболочки кишечника, переходя на подслизистый слой, вызывает изъязвления и кровоизлияния. Также идет постоянное продуцирование эндотоксина, который влияет на весь организм, а в особенности на нервную систему, вызывая явления общей интоксикации: слабость, головную боль, головокружение, лихорадку, жар или озноб.
Симптомы шигеллеза
Наблюдаются две группы симптомов: явления общей интоксикации и специфические проявления данной кишечной инфекции.
К проявлениям интоксикации относят:
- потерю аппетита;
- слабость;
- головную боль;
- головокружение;
- повышение температуры тела;
- озноб.
- тошнота, многократная рвота;
- тенезмы – ложные позывы к дефекации;
- жидкий стул;
- обезвоживание организма.
Клинические формы шигеллеза:
- Острый шигеллез, в котором различают две формы: колитическая (поражается в основном толстый кишечник) и гастроэнтеролитическая (поражения желудка и тонкой кишки).
- Хронический шигеллез (более 3-х месяцев), который тоже делится на рецидивирующий и непрерывный.
- Бактерионосительство и бактериовыделение.
Наиболее опасным является именно носительство и выделение шигелл. Человек может не знать о том, что он болен и не чувствовать симптомов, но при этом будет заражать окружающих.
Диагностика
Острая дизентерия возникает быстро и может привести к тяжелым последствиям, поэтому необходимо обратиться к врачу-инфекционисту, который соберет анамнез, выяснит причину заболевания и проведет лабораторную диагностику.
Для экспресс-диагностики используются серологические методы диагностики – берут кровь из вены и исследуют ее с помощью специализированных сывороток, которые чувствительны к данному возбудителю и показывают его наличие.
Особенно актуален анализ крови, если есть подозрение на шигеллез, спровоцированный палочкой Григорьева-Шига. При остальных формах исследование испражнений также дает хорошие результаты.
Также, с помощью современных серологических реакций, возможна ретроспективная диагностика (то есть диагностика уже после того, как заболевание перенесено). Эти методы дают возможность врачу исключить переход острой формы в хроническую. Также врач может назначить такие исследования, как копрограмма и ректороманоскопия (они позволят исключить неинфекционные заболевания кишечника и дисбактериоз).
Как лечить дизентерию
Если заболевание протекает в легкой форме, то возможно лечение на дому. Пациентам назначается постельный режим, обильное теплое питье для восстановления утраченной жидкости, а также диетический стол. Необходимо исключить из рациона хлеб, жирное мясо, яйца, сырые овощи и фрукты, цельное коровье молоко, бобы, кофе. Лечение у взрослых может длиться и до месяца, т.к. необходимо восстановить нормальную микрофлору кишечника.
Поскольку шигеллез – это инфекционное заболевание, то для устранения причины назначают антибиотики тетрациклинового, фторхинолонового и цефалоспоринового ряда. Эти таблетки от дизентерии нужно пропить курсом 5-10 дней (в зависимости от тяжести заболевания).
Учитывая и то, что антибиотики могут только усугубить проявления дисбактериоза, в комплексе назначаются эубиотики и бифидум-бактерии, которые нужно применять еще 3 недели после окончания курса противомикробной терапии.
Остальное лечение симптоматическое и зависит от течения болезни у конкретного пациента. Если наблюдается обезвоживание, то проводят регидратацию (восполнение объема утраченной жидкости) – либо в виде питья, либо в виде капельного введения растворов.
При нарушениях всасывания назначают ферментные препараты – панкреатин, мезим форте и другие. Также в симптоматическое лечение нередко включают энтеросорбенты, иммуномодуляторы, спазмолитики, противорвотные препараты.
Шигеллез наносит огромный вред слизистой оболочке кишечника, поэтому в период выздоровления пациентам рекомендуют клизмы с раствором ромашки, которые оказывают регенеративное действие (помогают кишечнику восстановиться). Нередко применяют и физиотерапевтические методы.
Прогноз
Подводя итоги, выясняется, что дизентерия – опасное заболевание. Это обуславливает необходимость своевременного обращения в больницу, диагностики и лечения. Ведь при правильно подобранной терапии прогноз благоприятный, а осложнений не будет. А вот при самостоятельном лечении, наоборот, в несколько раз возникает риск таких осложнений, как переход в хроническую форму или в бактерионосительтво, дисбактериоз, язвенный колит и другие.
Видео: причины, симптомы и лечение дизентерии
Вывод
Шигеллез – это всего лишь болезнь, которая успешно излечивается благодаря новым препаратам. И только вовремя начав лечение, можно избежать неприятных последствий. Помните, что ваше здоровье только в ваших руках!
Полный список


В организме каждого человека находятся колонии бактерий и микроорганизмов, которые выступают в роли защитных сил, а также борются с болезнетворными бактериями и микробами. И если численность полезных микроорганизмов ниже по сравнению с возбудителями заболеваний, происходит заражение вирусами, инфекциями и прочими недугами. Дизентерия – распространенное заболевание из такого рода, а простейшие, вызывающие дизентерию, являются возбудителем недуга.
Согласно медицинской практике, дизентерией чаще всего болеют дети, у которых еще не успела сформироваться крепкая иммунная система, а болезнетворным микроорганизмам проще прорваться внутрь организма. Приблизительные подсчеты ВОЗ говорят о том, что ежегодно от дизентерии страдают 80 миллионов человека в мире. Из них 700 000 пациентов заканчивают летальным исходом в результате шигеллез.
Список: какие простейшие могут вызвать дизентерию
Для того чтобы определить, кто вызывает дизентерию, следует знать тот факт, что дизентерия бывает двух видов.

И именно паразиты, вызывающие такое заболевание являются причиной разделения дизентерии на виды.
- Бактериальная дизентерия или шигеллез – заболевание, возбудителем которого становятся болезнетворные бактерии из семейства Shigella. В медицине такой род предполагает наличие около 40 серотипов. Паразиты проникают в слизистую оболочку тонкого кишечника, после в дистальный отдел толстого кишечника, где развивают эрозии и язвы, а также воспалительные процессы. Токсины от бактерий загрязняют кровь, вызывая сильную интоксикацию.
- Амебная дизентерия (амебиаз) – заболевание, возбудителем которого выступают простейшие амебы из семейства Entamoeba histolitica. Такие микроорганизмы могут находиться в теле своего хозяина в виде цист, а также в вегетативной и тканевой форме. Цисты обычно развиваются в окружающей среде, а человек их заглатывает, заражаясь дизентерией. В вегетативно форме возбудители проникают в просвет толстого кишечника, а в тканевой форме – в стенки кишечника.
Бактериальная дизентерия может проявляться двумя стадиями – острой и хронической, в то время как для амебной дизентерии характерны три стадии – острая, хроническая латентная.
Как себя оградить и защитить?
В вопросах профилактики дизентерии не последнюю роль играет не только вопрос, что вызывает дизентерию, но и обозначенные источники и пути заражения такими бактериями. В целом, чтобы уберечь себя и своих близких от дизентерии, нужно при первых схожих проявлениях кишечного расстройства (жидкий стул) сразу же обращаться к врачу. Только рано начатое лечение и соблюдение рекомендация врача поможет справиться с такой инфекцией.

Максимальный эффект от профилактики и защиты от дизентерии выступает личная гигиена и санитария. Для этого человек должен ввести себе ряд привычек:
- мытье рук перед каждым приемом пищи;
- мытье рук после посещения туалета;
- чистые руки при контактах с ребенком;
- мытье овощей и фруктов;
- употребление только кипяченой и фильтрованной воды;
- уничтожение насекомых в жилище.
Также не следует накапливать мусор, как в своем жилище, так и возле него. Хотя бы раз в неделю в помещении нужно проводить влажную уборку с дезинфицирующими средствами.
Несколько фактов о дизентерии
На сегодняшний день медицинская практика насчитывает более 100 видов простейших, которые являются возбудителями дизентерии человека. После того, как человек перенес такое заболевание, оно не оставляет еще довольно длительное время никакой иммунной способности организма. Исходя из этого, человек может страдать и в дальнейшем не единожды такой инфекцией вследствие недостаточного иммунитета.
В окружающей среде дизентерийные палочки могут долго существовать в силу устойчивости ко многим раздражителям. В течение нескольких месяцев они могут существовать в активной фазе, находясь во влажной среде с низким температурным режимом, то же самое касается и продуктов питания. Убить палочки может только солнечный свет, а также химические вещества и высушивание. Если не мыть руки с мылом, дизентерийные возбудители могут жить в течение 2-3 суток.

Бактериальная дизентерия (острые шигеллезы) является потенциально опасным и чрезвычайно легко передающимся инфекционным заболеванием толстой кишки с энтеральным механизмом заражения, вызываемые бактериями рода шигелл и протекающие с явлениями интоксикации. Симптомы появляются после инкубационного периода, длящегося от одного до четырех дней, и обычно спадают через 10 дней. В серьезных случаях болезнь может длиться до шести недель, но в большинстве случаев болезнь имеет мягкую форму. Дизентерия наиболее распространена у детей в возрасте от одного до четырех лет. Она обычна в перенаселенных областях с плохими санитарными условиями и часто происходит в виде эпидемий; чтобы остановить распространение болезни, больных людей изолируют и в области эпидемии вводят карантин. Как применять народные средства при этом недуге смотрите тут.
Этиология. Возбудителем шигеллезов (дизентерии) является группа микроорганизмов рода Shigella. Шигеллы — неподвижные, мелкие палочки 2—3 мкм х 0,5—0,7 мкм, не окрашиваются по Граму, спор не образуют, факультативные аэробы. Устойчивы к воздействию физико-химических факторов, выдерживают температуру 80-85 °С в течение 10-15 минут и низкие температуры — до -35. -40 °С и даже -150. -160 °С, УФ-лучи. Согласно международной классификации, род Shigella включает 4 вида (S.dysenteriae, S.flexnery, S.sonnei) и 4 подгруппы (А, В, С, D).
В основу классификации положены биохимические признаки и антигенная структура (серовар).
В подгруппу А входит вид S.dysenteriae, включающий 1—10-й серова-ры: первый из них — Григорьева—Шига, 2-й серовар — Штуцера—Шмитца, 3—7-й серовары — Ларджа—Сакса; 8—10-й серовары — провизорные. Подвид Ньюкасл — это S.flexnery, 6-й серовар, который по ряду признаков ближе к S.boydii.
В подгруппу В входит вид S.flexnery, включающий 6 сероваров, 4 из них подразделяются на подсеровары.
Подгруппа С представлена видом boydii, включающим 15 сероваров.
Шигеллы подгруппы D объединены в единый серовар — вид S.sonnei.
Биологические свойства шигелл. Шигеллы характеризуются следующими биологическими свойствами: высокой степенью вирулентности (самые вирулентные из семейства энтеробактерий), обладают множественной лекарственной резистентностью, наиболее часто к антибиотикам тетрациклинового ряда, к аминогликозидам и левомицетину и устойчивы к воздействию высоких и низких температур, способны сохранять жизнеспособность и вирулентность при температуре 30—40 °С.
Одной из особенностей их биологических свойств является способность продуцировать экзотоксины: термолабильный и термостабильный энтеротоксины, цитотоксин. Интенсивность продукции энтеротоксинов у S.dysenteriae в 1000 раз выше, чем у других видов.
Эндотоксин, представляющий собой О-антиген, освобождается при аутолизисе бактерий, приводя к антигенемии. Известны факторы патогенности, обладающие способностью пенетрировать клетки Hela, и инвазивности. Выявлен генетический механизм контроля инвазивности, связанный с переносом плазмиды ММ 120 МД, с элиминацией которой теряется свойство инвазивности и вирулентности.
Шигеллы относят к высокоадгезивным, высокотоксигенным, высоковирулентным видам энтеробактерий.
• Дизентерийная палочка - бактерия, которая внедряется в ткани, выстилающие толстую кишку, может вызвать дизентерию.
• Другими возбудителями дизентерии являются амеба-паразит и бактерии Е. coli, Yersinia и другие.
• Дизентерийная палочка обычно распространяется через контакт с фекалиями инфицированного человека.
• Пренебрежение тщательным мытьем рук после опорожнения кишечника может способствовать заражению дизентерией.
• Мухи могут переносить бактерии от испражнений (обычно в областях с плохими санитарными условиями).
• Использование загрязненного продовольствия или воды может привести к заражению дизентерией.
Эпидемиология шигеллеза. Шигеллезы относятся к числу заболеваний, имеющих повсеместное распространение, и, по данным ВОЗ, занимают одно из ведущих мест в структуре диарейных заболеваний.
Удельный вес шигеллезов в России среди кишечных инфекций составляет в среднем 30%, причем удельный вес детей в общей заболеваемости шигеллезами составляет 60-70%. В последние годы в Российской Федерации наблюдается тенденция к росту заболеваемости шигеллезами. Так, заболеваемость шигеллезом Флекснера возросла на 47%, шигеллезом Зонне — на 24%.
Источником шигелл является больной человек или бактериовыделитель. Наибольшую эпидемическую опасность представляют больные, в том числе стертыми, атипичными формами, которые выделяют во внешнюю среду с испражнениями в 30 раз больше возбудителей, чем бактериовыделитель или реконвалесцент. Как правило, бактериовыделение шигелл у 80% больных прекращается через 2—3 недели от начала заболевания, у 20% пациентов продолжается в течение нескольких недель и даже месяцев. Длительному бактериовыделению шигелл способствуют имеющиеся у пациента хронические заболевания желудочно-кишечного тракта, печени, дисбактериоз кишечника, иммунодефицитные состояния, расстройства питания, а также нерациональное вскармливание, ранний перевод на искусственное вскармливание, рахит у детей первого года жизни. Стойкому бактериовыделению шигелл способствует неадекватная терапия острого шигеллеза.
Шигеллы распространяются с помощью фекально-орального механизма передачи, который включает передачу возбудителя инфекции водным, пищевым и бытовыми путями, а также посредством мух. Причем для каждого вида шигелл существуют главные и дополнительные пути передачи. Главным путем передачи, обеспечивающим сохранение конкретного возбудителя как вида, является для шигеллы Григорьева—Шига бытовой,
Флекснера — водный, Зонне — пищевой. Факторами передачи соответственно могут быть инфицированная вода, молоко, сметана, творог. При несоблюдении санитарно-гигиенических норм могут стать инфицированными и служить факторами передачи и другие продукты.
У детей раннего возраста путь передачи шигелл преимущественно контактно-бытовой, у детей старшего возраста — чаще пищевой и водный.
Факторы неспецифической защиты организма против шигелл. Из неспецифических факторов защиты, встречающихся на пути шигелл, в первую очередь следует указать соляную кислоту, желчь и ферменты, секретируемые слизистой оболочкой желудочно-кишечного тракта.
Функцию механического барьера выполняют перистальтика, способствующая механическому выведению шигелл из просвета кишечника, и неповрежденный кишечный эпителий.
Определенную барьерную роль выполняет нормальная кишечная микрофлора, конкурирующая с патогенными возбудителями за место прикрепления к слизистой оболочке, продуцируя ряд веществ, подавляющих рост патогенных бактерий и определяющих активность эпителия кишечника.
Большое значение имеют факторы местного иммунитета (секреторные иммуноглобулины класса А, макрофаги, пропердин, лизоцим).
Неспецифическая резистентность организма зависит от целого ряда факторов: питания больных, их возраста, наличия сопутствующих острых и хронических заболеваний, состояния окружающей среды.
• Вначале водянистая диарея. Она может перейти в диарею со слизью и кровью.
• Напряжение при работе кишечника, сопровождающееся болью в прямой кишке.
• Боль в животе; боль во всем теле.
• Тошнота и рвота.
• Быстрое обезвоживание и потеря веса (маленькие дети и пожилые люди особенно подвержены обезвоживанию).
Условия развития острого шигеллеза. Развитие острого шигеллеза определяется как состоянием организма, так и характеристикой возбудителя.
Факторами, предрасполагающими к развитию острого шигеллеза, являются хронические заболевания печени, желудочно-кишечного тракта, дисбактериоз кишечника, дисферментоз, нарушения в системе местного иммунитета, наследственные энзимопатии.
Развитие инфекционного процесса определяется также свойствами и числом возбудителей, плотностью их распределения на поверхности кишки. Большое количество шигелл, содержащихся в инфицированной пище, попадая в организм ребенка, может вызвать развитие тяжелых форм болезни с коротким инкубационным периодом и развитием нейротоксикоза, инфекционно-токсического шока. В то же время у детей первых лет жизни с иммунодефицитным состоянием заболевание может возникнуть как результат инфицирования даже небольшими дозами шигелл.
Основные патогенетические механизмы острого шигеллеза. Заболевание развивается только при попадании возбудителя в желудочно-кишечный тракт через рот. На всем протяжении желудочно-кишечного тракта под действием неспецифических факторов защиты макроорганизма происходит гибель шигелл с освобождением эндотоксина, который всасывается в кровь. Фаза токсинемии при шигеллезе характеризуется вовлечением в патологический процесс всех органов и систем, в первую очередь нервной системы, и носит неспецифический характер. Развивается первичный инфекционный токсикоз.
Колонизация и адгезия шигелл происходит преимущественно в толстом кишечнике, в дистальном его отделе. Формируется воспаление, нарушаются перистальтика и моторика кишечника. Все вышеуказанное приводит к развитию синдрома инвазивной диареи.
У детей раннего возраста и при массивной инвазии (пищевой путь инфицирования) наблюдается первичное токсическое поражение желез как толстого, так и тонкого кишечника, приводящее к нарушению процессов переваривания и всасывания пищевых ингредиентов, накоплению осмотически активных веществ в тонком кишечнике и развитию энтеро-колитического варианта течения шигеллеза.
Особенности иммунитета после перенесенного острого шигеллеза. Иммунитет после перенесенного шигеллеза видоспецифический и антимикробный. В крови больного шигеллезом накапливаются агглютинины, преципитины, гемагглютинины и комплементсвязывающие антитела. Титр специфических антител невысокий, быстро снижается, и через 5—15 мес. антитела полностью исчезают. Специфический гуморальный иммунитет имеет моноспецифический характер. Большое значение имеет местный, мукозный иммунитет, который носит клеточно-тканевой характер. Невосприимчивость эпителиоцитов кишечника к возбудителю возникает за счет усиленной продукции секреторных иммуноглобулинов класса А, активации тканевых макрофагов, тучных клеток, гистиоцитов, лизоцима.
Патоморфологические изменения при шигеллезе. Морфологические изменения при шигеллезе у детей выявляются во всех отделах желудочно-кишечного тракта, но преимущественно в дистальных отделах толстого кишечника. Выраженность морфологических изменений бывает весьма различной: от острого катарального воспаления до фибринозно-некротического, фибринозно-язвенного. Реже наблюдается дифтеритический колит.
У детей первого года жизни преобладают катаральные и фолликулярно-язвенные формы поражения толстого кишечника.
Наиболее значительные изменения в толстом кишечнике, как правило, развиваются при шигеллезе Григорьева—Шига, менее тяжелые — при шигеллезе Флекснера, самые легкие — при шигеллезе Зонне.
Почти всегда наряду с колитом имеет место катаральный, реже — катарально-геморрагический энтерит и катаральный, реже — эрозивный гастрит.
При гистологическом исследовании сигмовидной и прямой кишок выявляется повреждение мышечно-кишечных (ауэрбаховское) и подслизистых (мейснеровское) сплетений.
Репарация слизистой желудочно-кишечного тракта наступает значительно позже, чем клиническое выздоровление (от 5 нед. до 2-3 мес.).
Изменения дистрофического характера наблюдаются во многих органах. В легких отмечаются отек, периваскулярные кровоизлияния с вторичной лейкоцитарной реакцией, в миокарде — набухание и глыбчатый распад кардиомиоцитов, в печени — дегенеративные изменения гепатоцитов, в головном мозге — периваскулярный отек, кровоизлияния.
Причины смерти: инфекционно-токсический шок — у 60—70%, отек головного мозга — у 15-20%, острая сердечная недостаточность — у 10-15%, пневмонии — у 5-7% умерших.
2. Атипичная: стертая, бессимптомная, гипертоксическая, диспепсическая.
Читайте также:


