Двухсторонний эхинококкоз резекция печени случаи из практики


Операции при эхинококке печени
К наиболее распространенным операциям при эхинококке печени относятся: марсупиализация, цистэктомия, эхинококкэктомия и описанная выше резекция печени — при альвеолярном эхинококке.
Цистэктомия при эхинококкозе печени
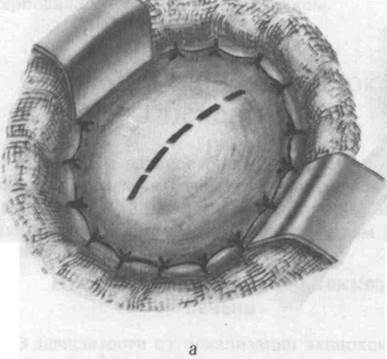
В зависимости от локализации эхинококковую кисту обнажают лапаротомным или торакоабдоминальным доступом. Рану обкладывают салфетками. Острым путем, следуя по наружной поверхности фиброзной оболочки, иссекают из ткани печени эхинококковую кисту без вскрытия ее содержимого (рис. 36). При этом ранится много сосудов и желчных протоков. Паренхиматозное кровотечение останавливают тампонадой, а более крупные сосуды и желчные протоки обкалывают кетгутом и перевязывают. На рану печени накладывают П-образные кетгутовые швы. Ввиду того что из раны печени, как правило, просачивается желчь, подводят марлевые или резиновые дренажи. Рану зашивают послойно до дренажей. Операция эта травматичная и редко применяется в практике, в основном при периферическом расположении кисты.
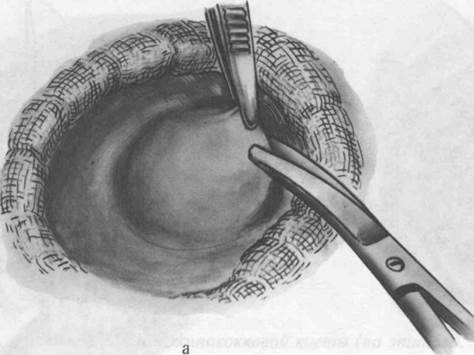
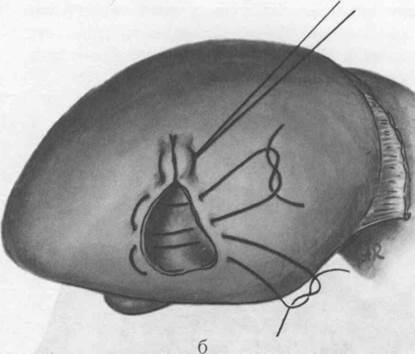
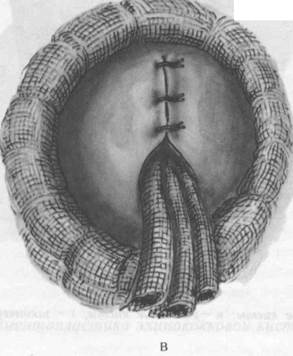
36. Цистэктомия при эхинококкозе печени.
а — вылущивание кисты; б —ушивание ложа кисты; в — подведение дренажа.
Эхинококкэктомия
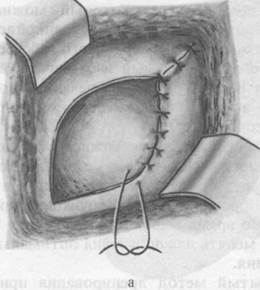
Разрезом параллельно реберному краю вскрывают брюшную полость при передненижнем расположении эхинококковой кисты или тораколапаротомным при задневерхнем расположении кисты. Брюшину подшивают вокруг фиброзной оболочки кисты (рис. 37), вскрывают эхинококковую кисту, содержимое ее удаляют с обязательным извлечением всех дочерних кист и хитиновой оболочки (остатки нужно соскоблить осторожно острой ложечкой). Внутреннюю поверхность кисты протирают двукратно 1% раствором формалина и фиброзную капсулу зашивают первым рядом — непрерывным через всю стенку кисты кетгутовым швом с оставлением катетера в кисте. Второй ряд накладывают в виде узловатых шелковых швов, не проникающих в просвет кисты. При затягивании последнего шва к катетеру подсоединяют отсос, с помощью которого из полости кисты аспирируют воздух и оставшееся содержимое. Катетер удаляют, не нарушив герметизма отрицательного давления в полости кисты. К шву кисты подводят резиновый выпускник и рану зашивают послойно. Дренаж удаляют на 4—5-й день. В послеоперационном периоде довольно часто и относительно долго держится субфебрильная температура, но, как правило, заживление происходит без нагноения остаточной полости эхинококковой кисты.


а — подшивание кисты к брюшине; б— вскрытие кисты; в—ушивание кисты; г—законченный вид операции.
Марсупиализация
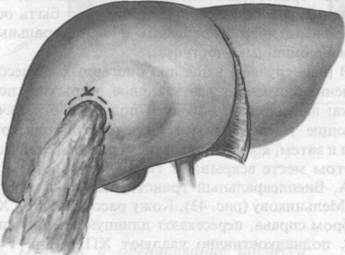
Операция применяется в основном при нагноившейся эхинококковой кисте. Разрезом параллельно реберному краю по Риделю—Кохеру над наиболее выпуклой частью эхинококкового пузыря вскрывают брюшную полость (рис. 38). Брюшину подшивают вокруг эхинококкового пузыря так, чтобы осталось место в 5—8 см для вскрытия его. Рану обкладывают салфетками, поверх которых кладут салфетки, смоченные 1% раствором формалина для уничтожения друз. Фиброзную капсулу эхинококкового пузыря надсекают и через надрез пунктируют троакаром, частично освобождая эхинококковый пузырь от жидкости. Капсулу пузыря рассекают по намеченной линии, извлекают дочерние пузыри и хитиновую оболочку. Ввиду того что часть хитиновой оболочки часто остается на внутренней поверхности полости эхинококкового пузыря, ее соскабливают острой ложкой осторожно под контролем глаза, чтобы не вызвать сильного кровотечения. Внутреннюю поверхность кисты тщательно протирают 1 °/о раствором формалина и тампонируют. Рану ушивают до тампонов.В послеоперационном периоде обычно бывает длительное гранулирование большого пространства кисты, что ведет к истощению и длительной потере трудоспособности. Поэтому данную операцию в последнее время и применяют лишь при нагноении кисты.

38. Марсупиализация эхинококковой кисты (по этапам).
а — киста подшита к париетальной брюшине; б — вскрытие кисты; в — дренаж: кисты и ушивание раны.
Оментопластика кисты печени
При больших кистах, полость которых долго закрывать, некоторые хирурги используют сальник для тампонады. Это же возможно сделать и при эхинококковой кисте после ее опорожнения и удаления хитиновой оболочки (рис. 39).
39. Оментопластика эхинококковой кисты.
Внутренний дренаж кисты
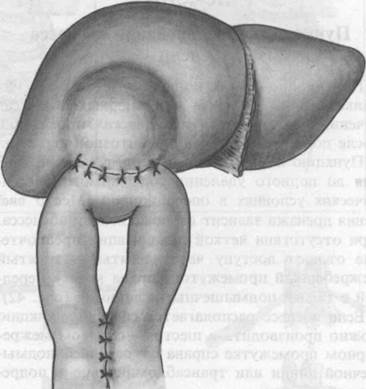
Доброкачественные кисты печени довольно трудно вылущить целиком, а вскрытие и дренирование дают частые рецидивы. В таких случаях рекомендуется частичное иссечение стенок кисты, а к оставшейся части ее подводят тощую кишку, подшивают и анастомозируют с кистой двухрядным швом (рис. 40). Между приводящей и отводящей петлями накладывают энтеро-энтероанастомоз, желательно с заглушкой приводящей петли.
40. Внутренний дренаж кисты.
Фенестрация при поликистозе
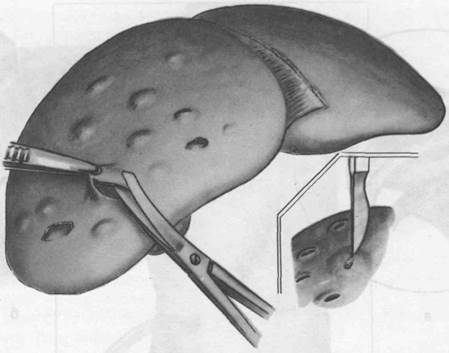
При поликистозе печени для уменьшения давления на клетки печени некоторый результат дает иссечение истонченных стедок кист, выступающих в свободную брюшную полость (рис. 41). Кисты хотя в дальнейшем и сецернируют жидкость, но брюшина ее всасывает.
41. Фенестрация при поликистозе.
Эхинококкоз в Казахстане остается распространенным паразитарным хроническим заболеванием человека, который наносит колоссальный экономический ущерб. По данным ВОЗ, на лечение одного больного эхинококкозом из-за продолжительности болезни (10-15 лет) тратится около 10 тыс. долларов США[1]. В последние годы отмечается обострение эпидемологической ситуации по эхинококкозу по всей нашей республике, что видимо, связано с создавшимися социально-экономическими трудностями, ослаблением санитарно-ветеринарного надзора за сельскохозяйствен-ными животными, отсутствием плановой дегельминтизации собак, ослаблением профилактических мероприятии и борьбы с этим ларвальным гельминтозом, существованием эндемичных районов[1,3,6]. В республике если в 70-х годах наблюдалось около 200 случаев эхинококкоза человека в году, то в последнее время ежегодно регистрируется более 1000 случаев. Из них около 78-80% больных являются жителями южных областей таких, как Алматинская, Жамбылская, Южно-Казахстанская и г. Алматы.
Следует отметить, что среди многих болезней из группы гельминтозоонозов, пожалуй, нет других, которые поражали бы организм человека так тяжело, встречались бы так часто и в таких разнообразных проявлениях, как это имеет место при эхинококкозе. Кроме того, трудности в ранней диагностике, применение только хирургических способов лечения определяют своеобразие, которым отличается это биогельминтоз от других заболеваний [2-5,7-9]. Эхинококкоз часто сопроваждается разного рода осложнениями, приводящими к инвалидизации больных, длительной потере трудоспособности, а нередко и к смерти [7,8,11-14].
Печень поражается этой инвазией чаще других органов – в 50-70% наблюдений. Осложненные формы заболевания достигает от 15 до 35%. Летальность от заболевания остается на достаточно высоком уровне – 12-25%. Рецидивы заболевания наблюдаются от 6,2 до 16,0% больных [2,5,7-9,11]. Все это определяет актуальность проблемы своевременной диагностики, лечения эхинококкоза и его осложнений.
Нами в хирургических стационарах Жамбылской области с 1990 по 2009 годы по поводу эхинококкоза оперированы 796 больных. Из них у 548 (68,8%) больных наблюдались эхинококкоз печени, осложненные формы наблюдались у 129 (23,5%) пациентов.
Как известно, результаты лечения эхинококкоза печени зависят от тщательности комплексного обследования, подготовки больного на операцию, выбора рациональной хирургической тактики и способа операции.
Все больные подвергались общеклиническому обследованию, в которое включались общий и биохимический анализы крови. Для диагностики эхинококкоза печени важную роль имеет УЗИ и КТ, которые позволяют с высокой точностью определить количество, размеры, локализацию кист, наличие дочерних пузырей и осложнений в гидатиде. Существенное значение в верификации эхинококкоза играют серологические реакции (РЛА, РНГА, ИФА). Положительный их результат говорит в пользу эхинококковой природы кисты. Но, к сожалению, не все хирурги уделяют должного внимания на этот метод диагностики и по этой причине допускаются диагностические ошибки (нередко интраоперационно обнаруживается гемангиома, солитарная киста, амебный абсцесс печени, опухоли и др.), которые вынуждают менять хирургическую тактику во время операции и создают определенные непредвиденные трудности хирургической бригаде.
На сегодняшний день методом лечения эхинококкоза остается хирургический метод, хотя в литературе последних лет имеются сообщения отдельных исследователей лечить его химиопрепаратами (вермоксом, мебендазолом, зентел, билтрицидом и др.).
Для получения благоприятных непосредственных результатов после хирургического вмеша-тельства в предоперационном периоде особое внимание должно уделяется антибактериальной профилактике, коррекции иммунного статуса и др.
Если паразитарная киста печени диаметром меньше 5 см, то мы этих больных до определенного времени не оперируем, так как риск последнего значительно выше, чем отказ от операции. Данные больные остаются под наблюдением врачей с периодическим УЗИ- контролем кисты печени.
При эхинококкэктомии печени предложено множество хирургических доступов. При выборе доступа следует учитывать локализацию, размер, количество и наличие кист и в других органах брюшной полости. Мы в первые годы своей практики в основном применяли доступ по Федорову или Кохеру. Но в дальнейшем, с 90 годов, перешли на верхнесрединный лапаротомный доступ. Для лучшей манипуляции на печени после лапаротомии в обязательном порядке пересекаем как круглую, так и серповидную связку печени. Это улучшает ревизию органа и помогает низвести печень со стороны лапаротомной раны.
Хирургическая тактика при эхинококкозе печени складывается в зависимости от общего состояния больного, локализации и размера кисты и вида осложнений. Как известно, сама эхинококкэктомия не представляет особой трудности. Важное значение имеет соблюдение принципов апаразитарности и антипаразитарности во время операции, а при их нарушении неизбежны различные интраоперационные осложнения и рецидив заболевания. Поэтому во время операции максимум внимания должно быть уделено профилактике попадания эхинококковой жидкости и зародышей паразита в окружающие ткани и полости.
Нами разработаны и внедрены цистотом и игла-перфоратор, которые значительно облегчают операцию эхинококкэктомию. После ревизии брюшной полости на предмет наличия других эхинококковых кист и патологии, проводили защиту операционного поля путем обкладывания кисты со всех сторон салфетками, смоченными антипаразитарным раствором. Проводили пункцию паразитарной кисты на месте перехода фиброзной капсулы в печеночную ткань (с целью предупреждения разрыва стенки кисты в момент прокола) специальной остроконечной иглой, напоминающей трубку из нержавеющего металла длиной 15-18 см, диаметром 0,3-0,5см. На канюлированный конец иглы плотно и герметично надевается резиновая или силиконовая трубка, которая соединается с электроотсосом. Благодаря создаваемому вакууму при помощи электроотсоса через иглу быстро опорожнялась киста. Не вынимая иглу, через нее в полость кисты вводили горячий раствор фурацилина (70-80º) и через 3-5 мин. вновь отсасывли содержимое кисты. Затем стенку опавщейся кисты брали на окончатые зажимы или нитки-держалки и кисту подтягивали кверху. Соблюдая осторожность кисту вскрывали между держалками. Неприсасывающейся трубкой-насадкой отсасывали оставшуюся часть жидкости и удаляли элементы эхинококковой кисты (хитинокую оболочку, дочерные пузыри).
До последнего времени продолжается дискуссия, каким раствором обеззараживать полость кисты после ее опорожнения. Нами с 80-х годов для антипаразитарной обработки используется 1% раствор йода или спиртовым раствором йодоната. Дополнительно проводили термическую обработку полости по Б.А. Акматову (1994) - горячим раствором фурациллина (1:5000 – 70-80º). В последные годы в качестве антисколекцидного средства начали использовать теплый 80-100% глицерин (подогретый в водяной бане до 40 градусов) с экспозицией 4-5 мин. Высокая температура снижает вязкость глицерина, что позволяет более качествено обработать полость паразитарной кисты. Большая эффективность глицерина по отношению протосколексов эхинококка отмечена и другими исследователями (4,6). Каких либо осложнений в связи с применением глицерина мы не наблюдали.
В наиболее подходящих условиях применяем обработку СО-2 лазером или плазменным потоком. При нагноившейся кисте, с целью подавления имеющейся микрофлоры в полости гидатида, успешно используем озоно-воздушную смесь (5 мг/л с экспозицией 3 мин).
При локализации кисты в толще печени требуется обязательная ликвидация остаточной полости методом капитонажа в различных вариациях, инвагинацией краев вовнутрь, пломбировкой большим сальником на ножке (биологическая тампонада) и дренирование зоны оперативного вмешательства страховочной трубкой. Оментогепатопекция нами применена у 54 пациентов.
Нами предложены несколько новых вариантов (способов) ликвидации остаточной полости паразитарной кисты печени, на некоторые из них получены авторские свидетельства и удостоверения на рационализаторские предложения.
Особого внимания и подхода требуют осложненные эхинококкозы печени. Характер оператив-ного вмешательства при прорыве кисты в желчные пути выбирается в зависимости от места прорыва, развившихся осложнений и общего состояния больного. В этих случаях операция преследует две цели: удаление кисты и восстановление проходимости желчных путей. При наличии довольно сложного билиарного осложнения хорошего эффекта можно получить, используя методы наружного или внутреннего дренирования холедоха. Снижая секреторное давление, эти методы способствуют быстрому заживлению аррозивных желчных свищей из остаточной полости. У 12 больных с длительно незаживающими наружными желчными свищами после эхинококкэктомии была проведена эндоскопическая папилосфинкторотомия. Свищи закрылись в сроки от 9 до 16 дней.
При эхинококкозе печени, осложненным желчно-бронхиальным свищем (3 наблюдения) выполняем операцию торакофренолапаротомным доступом. При печеночно-плевральной коммуникации операция должна быть строго дифференцирована (разобщение коммуникации с ограниченным иссечением легочной ткани и аккуратным ушиванием бронхиального свища, по строгим показаниям – краевая и клиновидная резекция легкого и тем более лобэктомия).
При частичном обызвествлении фиброзной капсулы показана перицистэктомия, которую выполняем прецизионно с учетом топографии желчных протоков и сосудов. Интрооперационное УЗИ дает возможность выявить эти образования и избежать их повреждения. Такой подход предупреждает образование желчных и гнойных свищей, возникающих при обычной эхинококкэктомии с частично обызвествленной фиброзной капсулой кисты.
При нагноившейся паразитарной кисте (32 наблюдении) и при ее прорыве в брюшную полость (14 случаев) нами использована озонотерапия. Оксигенацию проводили в три этапа: на 1 этапе инфицированную полость кисты озонировали в концентрации 5 мг/л с экспозицией 3-5 мин; на втором этапе инсуфлировали места наибольшего скопления гнойного экссудата в той же концентрации и экспозиций; 3-ым этапом проводили послеоперационное введение озоновоздушной смеси в количестве 1,5 л со скоростью 0,3 л/мин в дренажные трубки с их пережатием на 15 мин. Бактериологический контроль показал эффективность применения озона при данной форме осложнений эхинококкоза.
Все операции завершается наружным дренированием зоны оперативного вмешательства, при необходимости создается активный вакуум при помощи электроотсоса, резиновой груши и др. Для активизации регенарации, быстрого снятия местных воспалительных явлений и подавления патологической микрофлоры при инфицированных кистах по этой же трубке в первые дни (до 7-8 сут) проводим лазерную терапию остаточной полости ( ЛГ-75, ”Ягода” и др.).
При латерально расположенных кистах и при локализации кисты в левой доле печени желательно удалить без вскрытия ее просвета (“идеальная эхинококкэктомия”), т.е. произвести вылущивание кисты или атипическую резекцию печени. Такой метод нами применен у 18 пациентов без каких либо осложнений.
Хирургическая тактика при распространенном эхинококкозе брюшной полости определяется характером поражения вовлеченных органов и общим состоянием больного, что определяет риск оперативного вмешательства. При минимальном риске нужно стремиться к одновременной ликвидации всех выявленных эхинококковых кист печени и других органов брюшной полости. Но когда существует высокий риск хирургическое лечение должно быть разделено в 2-3 этапа. В первую очередь удаляются наиболее опасные паразитарные кисты, которые имеют различные осложнения (компрессию органов, нагноившиеся кисты, разорвавшиеся цисты и др.).
При множественном эхинококкозе печени кисты вскрывали через остаточную полость предыдущей кисты. При этой форме эхинококкоза рационально проведения интраоперационного УЗИ, которое позволит выявить нераспознанные кисты печени и радикально закончить операцию.
При перитоните эхинококковой этиологии, при случайном нарушений принципов апаразитар-ности, антипаразитарности во время оперативного вмещательства, при распространенном множественном эхинококкозе с целью профилактики рецидива заболевания желательно провести курс химиотерапии билтрицидом, которая начинается на 8-10 день после операции по определенной схеме (по 10 мг/кг 3 раза в день в течение 10 дней и после месячного перерыва курс лечения повторяется). Ослабленные больные в послеоперационном переде требуют интенсивной инфузионно-транфузионной терапии с использованием 10% раствора глюкозы с 10 мл 5% раствора аскорбиновой кислоты, дезагрегантов, детоксикационная терапия и др. Кроме того дополнительно необходимо провести иммунокорекцию тимолином, тактивином (10 мг/кг) в течение 3 суток или дикарисом по 150 мг 3 раза в неделю. По необходимости с целью стимуляции неспецифического иммунитета назначали гамма-глобулин, гипериммунную антистафилакокковую плазму в стандартных дозах и переливали лейкоцитарную массу (150 мл) и др.
В послеоперационном периоде наблюдались различные осложнения у 62 больных, что составило 11,3%. При нагноении остаточной полости с успехом применяем чрескожную пунцию под контролем УЗИ (нами она выполнена у 19 больных). Этот метод позволяет избежать повторных травматических операции.
От различных послеоперационных осложнений умерли 6 больных, что составляет 1,1%.
Таким образом, на основании накопленного нами опыта по хирургическому лечению эхинококкоза печени и его осложнений следует отметить, что комплексное обследование пациентов, своевременная дооперационная диагностика с использованием современных диагностических аппаратов и оборудования, правильно выбранная хирургическая тактика с учетом исходного состояния больного, характера заболевания и развивщихся осложнений, внедрение новых технологий в хирургию эхинококкоза позволит значительно улучшить результаты лечения больных с данной патологией. Так, после внедрения разработанной нами тактики лечения этой довольно тяжелой паразитарной болезни заметно уменьшились послеоперационные осложнения - до 11,3 %, а летальность – до 1,1 %. Для достижения благоприятных результатов необходимо этих больных оперировать в специализированных отделениях, хирурги которых имеют значительный опыт лечения эхинококкоза печени и его осложнений.
Литература
Представлены результаты лечения 44 больных с эхинококкозом печени. Выделены 2 группы больных: основная — 18 пациентов и сравнения — 26 пациентов. Ведение пациентов основывалось на разработанном алгоритме диагностики и лечения больных с эхинококковыми кистами печени. В основной группе лечение заключалось в чрескожной пункции и дренировании эхинококковых кист печени под ультразвуковым наведением. В группе сравнения выполнены хирургические вмешательства, используя трансабдоминальный доступ.
Results of treatment of 44 patients with hepatic echinococcosis during the period of 1997-2011 years are presented. Two groups of patients were allocated: the basic — 18 patients, and comparison group — 26 patients. Management of patients was based on the developed algorithm of diagnostic and treatment of hepatic echinococcosis. The basic group treatment consisted of transcutaneous puncture and drainage of hydatid hepatic cysts under ultrasound directing. In the comparison group performed surgery interferences using transabdominal access.
В настоящее время общепризнано, что основным и наиболее эффективным в лечении больных с эхинококковыми кистами печени (ЭКП) остается хирургический метод [1, 2]. Вместе с тем в последнее десятилетие традиционному оперативному методу лечения больных с ЭКП появилась альтернатива, основанная на малоинвазивных технологиях, заключающаяся в чрескожной пункционно-аспирационной эхинококкэктомии под УЗ наведением 3.
Задача исследования заключалась в улучшении результатов хирургического лечения больных с эхинококкозом печени.
Материалы и методы
В период с января 1997 г. по декабрь 2011 г. в клинике хирургических болезней № 1 КГМУ на базе отделения абдоминальной хирургии РКБ МЗ РТ находились на лечении 44 пациента с эхинококкозом печени: 18 пациентов составили основную группу, 26 — группу сравнения. В группе сравнения выполнялись традиционные хирургические операции, в основной группе чрескожные пункции и дренирование эхинококковых кист печени под УЗ наведением.
Традиционное хирургическое лечение проведено 26 пациентам с гидатидозным эхинококкозом печени. Возраст больных от 16 до 79 лет, из них женщин — 16 (61,5%), мужчин — 10 (38,5%). Одиночные паразитарные кисты печени наблюдались в 19 случаях (73%), две и более — в 7 (27%), размеры варьировали от 2.0 до 24.0 см в диаметре. При солитарном эхинококкозе печени поражение правой доли печени отмечалось у 17 (65,4%) больных. Первичный эхинококкоз был выявлен у 20 (77%) больных, рецидив — у 5 (19,2%), резидуальный — у 1 (3,8%) больного.
При хирургических вмешательствах производили эхинококкэктомию (16), эхинококкотомию (3), резекцию пораженной части печени (3), правостороннюю гемигепатэктомию (3), марсупиализацию (1), чаще из срединного доступа (22). У 4 (15,3%) больных одновременно с операцией на печени были выполнены эхинококкэктомия из брюшной полости — 1 (3,8%), холецистэктомия — 2 (7,7%), спленэктомия — 1 (3,8%).
Эхинококкэктомия с предварительным вскрытием полости кисты произведена в 16 (61,53%) случаях. В основном это были больные с большими и гигантскими эхинококковыми кистами, осложненные нагноением, с плотной, ригидной и нередко кальцинированной стенкой. При проведении операции соблюдали принципы антипаразитарности, применяя различные сколексоцидные растворы для обработки остаточной полости, а также надежно отграничивали эхинококковую кисту марлевыми тампонами от брюшной полости. Для антипаразитарной обработки эхинококковых кист применялся 30% раствор хлорида натрия с экспозицией 10-12 минут, а также 80% глицерин с экспозицией 8-10 минут, спиртовый раствор йода 5% с экспозицией 8-10 минут. После эхинококкэктомии свободные части фиброзной капсулы иссекали, остаточная полость дренировалась трубками с широким просветом, края ложа кисты сводились узловыми швами. Недостатками данного вида операции являются длительное закрытие остаточной полости кисты, возникновение гнойных и желчных свищей.
Атипичная (клиновидная) резекция печени выполнена у 3 (11,5%) пациентов с периферическим расположением небольшой эхинококковой кисты, что является радикальным хирургическим вмешательством. При тотальном и множественном поражении одной из долей печени выполняли гемигепатэктомию — 3 наблюдения (11,5%). Эхинококкотомия произведена 3 (11,5%) больным. Однако эту операцию не всегда удается выполнить ввиду высокой вероятности повреждения крупных сосудов и желчных протоков. Вынужденная марсупиализация остаточной полости выполнена 1 (3,8%) больному с осложненным эхинококкозом печени.
Комбинированная эхинококкэктомия применялась при множественном поражении печени у 3 (11,5%) пациентов, когда количество паразитарных кист было более двух. Наружное дренирование остаточной полости выполняли при внутрипеченочном расположении солитарных эхинококковых кист неправильной формы, при невозможности устранения остаточной полости ушиванием, ввиду технических трудностей и опасностью повреждения важных анатомических структур печени. После эхинококкэктомии, производили дренирование остаточной полости полихлорвиниловой трубкой 24-27 Fr с боковыми отверстиями. После операции через дренажную трубку проводилась фистулография для контроля динамики облитерации. Дренажная трубка удалялась после полной облитерации остаточной полости в среднем через 1,5-2 месяца.
Поддиафрагмальное расположение эхинококковых кист печени является наименее удобным для выполнения оперативных вмешательств. Именно при такой локализации эхинококковых кист в послеоперационном периоде часто отмечаются застой раневого отделяемого и формирование поддиафрагмальных абсцессов, что обуславливает необходимость широкого дренирования поддиафрагмального пространства.
При анализе результатов традиционного хирургического лечения эхинококкоза печени установлено, что осложнения общего характера наблюдались у 3 больных (11,5%), а местные осложнения 8 (30,8%). Причиной развития в 2 наблюдениях экссудативного плеврита послужило поддиафрагмальное расположение эхинококковой кисты и наличие сращений фиброзной капсулы с диафрагмой. Показаниями к повторной операции у 2 (7,7%) пациентов послужили внутреннее кровотечение и подпеченочный абсцесс.
Средняя длительность пребывания в стационаре в группе сравнения составила 29,6±5,4 койко-дня. В ходе проведенного исследования нами проанализированы отдаленные результаты лечения. К рецидивам нами были отнесены случаи повторного заболевания в сроки до 3 до 5 лет, после перенесенного оперативного вмешательства. Более поздние рецидивы, расценивались как реинвазия эхинококка. Среди 26 оперированных больных случаев рецидивного эхинококкоза было 3 (11,5%), что согласуется с данными Ф.Г. Назырова (1999) и Б.И. Альперовича (2010) [4, 5].
На основании анализа результатов хирургического лечения пациентов с эхинококкозом печени, следует отметить, что до настоящего времени традиционный хирургический метод лечения остается основным. Данное оперативное пособие рекомендуется при больших эхинококковых кистах печени с множественными дочерними пузырями, при поверхностно расположенных кистах с риском разрыва, при осложненных кистах, при кистах, сдавливающих жизненно важные органы.
С 2001 года в РКБ МЗ РТ аспирационная эхинококкэктомия под УЗ наведением выполнена 18 больным (основная группа) с ЭКП в возрасте от 16 до 79 лет. Мужчин было 8 (44,4%), женщин — 10 (55,6%). Средний возраст больных составил 43,4±1,8 года.
Размеры эхинококковых кист в основной группе варьировали от 3,5 до 10 см. У 12 (66,7%) больных было поражение правой доли, у 6 (33,3%) — левой. Рецидивная форма эхинококкоза печени установлена у 3 (16,7%) человек, в 18 (100%) наблюдениях интрапаренхиматозная локализация эхинококковой кисты. У 10 (55,6%) пациентов эхинококковые кисты были с признаками нагноения.
Показаниями для данного вмешательства были изолированные эхинококковые кисты, не превышающие в диаметре 100 мм, расположенные в толще паренхимы, особенно у ослабленных больных, отказывающихся от проведения традиционного хирургического лечения, пациенты с высоким операционно-анестезиологическим риском, нагноившиеся формы эхинококкоза печени.
Показанием к удалению дренажа считали освобождение полости кисты от остатков хитиновой оболочки, прекращение отделяемого и инволюции остаточной полости. У 4 пациентов (22,2%) катетер удален на 6–8-е сутки после операции в стационаре. Остальные больные были выписаны с наличием катетера и систематически проходили ультразвуковое обследование. На 30–35-е сутки после пункционно-аспирационной эхинококкэктомии катетеры удалены у всех пациентов.
Специфическое медикаментозное лечение проводили альбендазолом в дозе 10-13 мг/кг в сутки. Для профилактики рецидива препарат назначали, как правило, одним курсом продолжительностью 28 дней. В отдельных наблюдениях проводили либо непрерывный курс 56-60 дней, либо 3 последовательных курса по 28 дней с межкурсовым интервалом 7-10 дней. Для лечения первичных и рецидивных кист назначали не менее 3 курсов по 28 дней.
Средний срок пребывания больных в стационаре при чрескожных вмешательствах составил 13,0±2,1 койко-дня. На основании оценки отдаленных результатов (6 месяцев — 5 лет) применения чрескожной пункционно-аспирационной эхинококкэктомии под УЗ наведением удовлетворительный результат был отмечен у всех пациентов. Данных за рецидив заболевания не обнаружено. При УЗИ у 15 больных (83,3%) отмечена полная инволюция кисты, а у 3 (16,7%) — сохранились небольшие остаточные полости.
Методы малоинвазивных вмешательств имеют большое преимущество перед традиционными операциями: малая травматичность, ранняя активизация больных, снижение количества послеоперационных осложнений, уменьшение пребывания пациентов в стационаре. Особое значение малоинвазивные технологии приобретают в лечении ЭКП у пожилых больных, страдающих тяжелыми сочетанными заболеваниями, высоком операционном риске. В то же время считаем, что ошибочно преувеличивать значимость этих методов, как основного пособия, при лечении больных с данной патологией. На современном этапе развития хирургии возникает необходимость в переосмыслении и унификации тактики при применении традиционных вмешательств, с учетом внедрения в практику новых технологий. Накопленный нами опыт использования пункционно-аспирационной эхинококкэктомии позволяет рекомендовать данный метод лечения к более широкому применению по строго обоснованным показаниям, а также при дальнейшем совершенствовании техники операций и её инструментального обеспечения.
А.П. Толстиков, А.В. Абдульянов, М.А. Бородин
Казанский государственный медицинский университет
Толстиков Алексей Петрович — ассистент кафедры хирургических болезней № 1
1. Вишневский В.А., Кахаров М.А., Камолов М.М. Радикальные операции при эхинококкозе печени // Актуальные вопросы хирургической гепатологии: Сб. тезисов XII Международного конгресса хирургов-гепатологов стран СНГ. — Ташкент, 2005. — С. 106.
2. Рудаков В.А., Полуэктов Л.В. Криохирургия в лечении эхинококкоза и непаразитарных кист печени // Анналы хир. гепатол. — 1997. — № 2. — С. 20-24.
3. Борисов А.Е. Руководство по хирургии печени и желчевыводящих путей. — СПб: Предприятие ЭФА, 2002. — 448 с.
4. Назыров Ф.Г., Исмаилов Д.А., Леонов В.Ф. Эхинококкоз. — Ташкент, 1999. — 207 с.
5. Альперович Б.И. Хирургия печени / Б.И. Альперович. — М.: ГЭОТАР Медиа, 2010. — 352 с.
6. Гаврилин А.В., Кунцевич Г.И., Вишневский В.А. Пункционный метод лечения эхинококковых кист печени под контролем ультразвукового исследования // Хирургия. — 2002. — № 8. — С. 39-46.
Читайте также:


