Эхинококкоз печени кт картина
а) Терминология:
1. Синонимы:
• Эхинококковая или гидатидная болезнь; эхинококкоз
2. Определение:
• Инфекция человека, вызванная личиночной стадией Echinococcus granulosus или Echinococcus multilocularis
1. Общая характеристика:
• Ключевой диагностический признак:
о Мембраны ± дочерние кисты, образующие неоднородное образование
• Локализация: правая доля >левая доля печени
• Размер: варьирует, в среднем 5 см (максимальный до 50 см):
о Может содержать до 1 5 литров жидкости
• Основные параметры:
о Е. granulosus, наиболее распространенная форма гидатидного поражения, однокамерная:
- До 60% кист - множественные
о Е. multilocularis (альвеолярная): встречается реже, но характеризуется более агрессивным течением
о Наиболее распространенная локализация: печень и легкие
3. Рентгенография при эхинококковой кисте печени:
• Классическая рентгенография:
о Е. granulosus: криволинейная или кольцевидная кальцификация вокруг кисты
- Наблюдается в 20-30% случаев
о Е. multilocularis: микрокальцинаты в 50% случаев
• Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ):
о Гидатидная киста может сообщаться с желчевыводящей системой:
- Правый печеночный проток (55%), левый печеночный проток (29%), общий печеночный проток (9%), желчный пузырь (6%), общий желчный проток (1 %)
4. КТ при эхинококковой кисте печени:
• КТ без контрастирования:
о E. granulosus:
- Крупные однокамерные/многокамерные четко отграниченные гиподенсивные кисты
- Содержат множество дочерних кист на периферии, их плотность ниже, чем у материнской кисты
- Криволинейная или кольцевидная кальцификация
- Кальцификация стенки: если полностью окружает, обычно указывает на отсутствие активной инфекции
- Расширение внутрипеченочных желчных протоков: вызвано компрессией/прорывом кисты в желчные протоки
о E. multilocularis:
- Обширные, инфильтративные кистозные и солидные образования низкой плотности (14-40 HU)
- Края неровные/плохо определяются
- Аморфный тип кальцификации
- Может имитировать первичную опухоль или метастаз
• КТ с контрастированием
о Контрастируются стенки кисты и перегородки
5. МРТ при эхинококковой кисте печени:
• Т1-ВИ:
о Оболочка (перикиста): гипоинтенсивная (фиброзный компонент)
о Материнская киста (гидатидный матрикс):
- Обычно сигнал средней интенсивности
- Реже гиперинтенсивный: из-за снижения содержания воды
о Дочерние кисты: сигнал меньшей интенсивности, чем от материнской кисты (матрикса) о Плавающая мембрана: сигнал низкой интенсивности
о Кальцинаты: трудно идентифицировать на МРТ
- Характеризуются низким уровнем сигнала, как при Т1-, так и при Т2-ВИ
• Т2-ВИ:
о Оболочка (перикиста): гипоинтенсивная (фиброзный компонент)
о Увеличение интенсивности сигнала:
- В материнской кисте больше чем в дочерних
о Усилинное Т2ВИ: гиперинтенсивный:
- Материнская и дочерние кисты имеют одинаковую интенсивность
о Плавающая мембрана:
- Интенсивность сигнала от низкой до средней
• Т1-ВИ С+:
о Контрастирование стенок и перегородок кисты
• МРХПГ:
о ± выявляется сообщение с желчевыводящей системой
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о УЗИ для диагностики и наблюдения
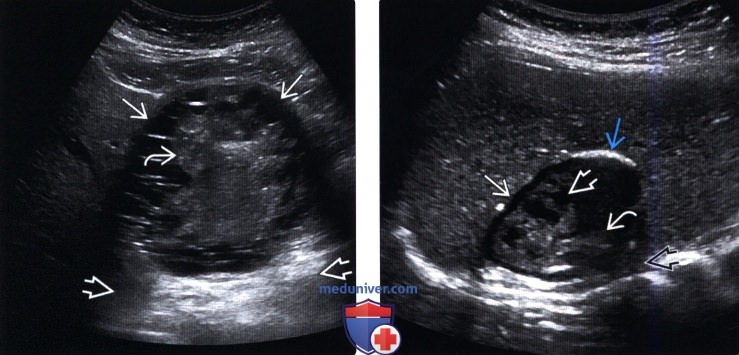
(Левый) Поперечный трансабдоминальный ультразвуковой срез. Визуализируется эхинококковая киста, содержащая множественные дочерние кисты на периферии и неоднородный материал в центре . Обратите внимание на заднее акустическое усиление от кисты.
(Правый) Продольный трансабдоминальный серошкальный ультразвуковой срез. Визуализируется овоидная эхинококковая киста печени, содержащая дочерние кисты и эхогенные включения. Обратите внимание на частичный криволинейный участок кальцификации вдоль стенки кисты, вызывающий умеренное заднее акустическое затенение
в) Дифференциальная диагностика эхинококковой кисты печени:
1. Геморрагическая или инфицированная киста:
• Сложносоставное кистозное неоднородное образование
• Перегородки, уровни жидкости и узлы в стенке
• Кальцификация может как присутствовать, так и отсутствовать
4. Цистаденокарцинома печени:
• Редкое кистозное образование плотности воды со множеством перегородок
• Вокруг отсутствуют воспалительные изменения
1. Общая характеристика:
• Этиология:
о Образована личиночной стадией ленточного червя рода Echinococcus:
- Е. granulosus или Е. multi locular is
• Носителями являются овцы, людям передается через собак или лис:
о Люди являются случайным хозяином
• Личинки → воротная вена → печень (75%):
• Е. granulosus:
о Преобразуется в печени в гидатидную стадию (4-5 дней)
о Гидатидные кисты достигают 1 см за первые шесть месяцев и растут на 2-3 см ежегодно
• E. multilocularis:
о Личинки распространяются и проникают в окружающие ткани
о Вызывают диффузную инфильтративную гранулематозную реакцию, имитирующую злокачественное образование
о Некроз → кавитация → кальцификация
2. Гистологические особенности:
• Содержимое кисты: стерильная (антигенная), бледно-желтая жидкость с нейтральным pH
• Эндокиста: дает начало дочерним везикулам/капсуле, которая может отделяться, образуя осадок или формируя дочерние кисты
• Эктокиста (фиброзная оболочка кисты): бесклеточное вещество, выделяемое паразитом
• Перикиста: слой грануляционной/фиброзной ткани, образовавшийся в результате реакции хозяина
д) Клинические особенности:
1. Проявления эхинококковой кисты печени:
• Наиболее распространенные признаки/симптомы:
о Кисты: в начале персистируют бессимптомно:
- Симптомы проявляются при ↑ размера/инфицировании/разрыве
о Боль, лихорадка, желтуха, гепатомегалия
о Аллергическая реакция; портальная гипертензия
• Клинический профиль:
о Пациент средних лет с болями в правом верхнем квадранте живота, пальпируемым образованием, желтухой
• Лабораторные данные:
о Эозинофилия; ↑ серологические титры
о ± ↑ щелочная фосфотаза/гамма-глутамилтранспептидаза (ГГТП)
• Диагностика:
о Серологические тесты положительны более чем в 80% случаев
о Чрескожная аспирация жидкостного содержимого кисты:
- Опасность разрыва кисты в брюшную полость и анафилактической реакции
2. Демография:
• Возраст:
о Гидатидная болезнь часто приобретается в детстве
о Не диагностируется до достижения 30-40 лет
• Пол: М = Ж
• Эпидемиология:
о Е. granulosus: Средиземноморский регион, Африка, Южная Америка, Австралия и Новая Зеландия
о Е. multilocularis: Франция, Германия, Австрия, страны СНГ, Япония, Аляска и Канада
3. Течение и прогноз:
• Осложнения:
о Сдавливание/инфицирование или прорыв в желчевыводящую систему
о Разрыв в брюшную или плевральную полость
о Распространение очагов в легкие, сердце, мозг и кости
• Прогноз:
о Е. granulosus: благоприятный
о Е. multilocularis: без лечения пациенты погибают через 10-15 лет
4. Лечение эхинококковой кисты печени:
• Е. granulosus:
о Медикаментозное: альбендазол/мебендазол
о Прямое введение сколецидных веществ
о ПАИВ процедура: пункция, аспирация, инъекция
о Хирургическое: сегментарная или долевая гепатэктомия
• Е. multilocularis:
о Частичная гепатэктомия/гепатэктомия + трансплантация печени
е) Диагностическая памятка:
2. Советы по интерпретации изображений:
• Дочерние кисты могут свободно плавать в материнской кисте:
о Изменение положения пациента может приводить к изменению положения дочерних кист
ж) Список использованной литературы:
1. Qian LJ et al: Spectrum of multilocular cystic hepatic lesions: CT and MR imaging findings with pathologic correlation. Radiographics. 33(5): 1419-33, 2013
2. Li Q et al: Echinococcal cysts of the liver and spleen: complex hepatic and splenic cystic lesions. Ultrasound Q. 28(3):205-7, 2012
3. Marrone G et al: Multidisciplinary imaging of liver hydatidosis. World J Gastroenterol. 18(13)4438-47, 2012
4. Brunetti E et al: Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans. Acta Trap. 114(1):1-16, 2010
5. Pedrosa I et al: Hydatid disease: radiologic and pathologic features and complications. Radiographics. 20(3):795-817, 2000
Редактор: Искандер Милевски. Дата публикации: 31.10.2019


Портативный аппарат для неотложной помощи, интенсивной терапии и спортивной медицины.
Исследования опорно-двигательного аппарата, мониторинг проведения анестезии и др.
Альвеококкоз - природноочаговое заболевание. Эндемичными районами являются Центральная Европа, Аляска, Северная Канада. В России высокая заболеваемость отмечается в Западной Сибири, на Дальнем Востоке, в Кировской области, в странах СНГ - в республиках Средней Азии и Закавказья [1-5, 7, 8].
Возбудители альвеококкоза - личиночная стадия цепня альвеококка Echinococcus multilocularis. Очаг поражения составляет множество ларвоцист диаметром 0,3-0,5 мм, состоящих из кутикулярной оболочки, паренхиматозного (зародышевого) слоя и вязкой пузырной жидкости, в которой иногда обнаруживаются сколексы [3, 7].
В ларвоцистах образуются выросты цистоплазмы, рост пузырьков происходит путем почкования наружу. Отдельные альвеолы скреплены между собой соединительной тканью и не имеют общей капсулы. Прорастая через пораженную ткань, альвеококковые узлы вызывают нарушение кровоснабжения органа, дегенерацию и атрофию тканей. Комплекс патогенетических факторов - механических, токсических, нейрогенных, иммунологических, вторично инфекционных - при альвеококкозе приводит к многообразию и изменчивости клинических проявлений [3, 7].
Внешне альвеококк имеет вид плотной опухоли, белесовато-желтоватого цвета, с бугристой поверхностью в глубине паренхимы и с гладкой "полированной" поверхностью на участках, выступающих из ткани печени. На разрезе опухолевый узел мелкоячеистого строения, часто с полостью распада в центре. Узлы альвеококка имеют тенденцию к омертвлению и образованию полостей разного размера, развитию вокруг пузырьков и в стенках рубцовой ткани с последующим отложением в ней извести [3, 7].
Наиболее часто (в 75% случаев) поражается печень (чаще 4, 5, 7, 8-й сегменты, реже 1-й и 2-й), в 15% случаев - легкие, в 10% - другие органы. Альвеококкоз костной ткани встречается крайне редко (менее 2%) и, как правило, является следствием диссеминации альвеококка из первичного очага 9.
Медленный, скрытый, инфильтрирующий рост альвеококка вдоль клетчатки сосудисто-секреторных ножек к воротам печени приводит к развитию многочисленных осложнений, таких как образование полости распада и ее нагноение, механическая желтуха, инвазии ворот Глиссона и печеночно-дуоденальной связки, прорастание кавальных ворот и нижней полой вены, прорастание в диафрагму, перикард, желудок и двенадцатиперстную кишку, распространение на забрюшинную клетчатку, в правую почку, надпочечник, поясничную мышцу и другие органы [1, 3, 5, 7].
Метастазирование происходит лимфогенным и гематогенным путем, поэтому нередко метастазы альвеококка находят в лимфатических узлах ворот печени и печеночно-двенадцатиперстной связки. Возможно метастазирование опухоли в легкие, забрюшинные лимфатические узлы, позвоночник, головной мозг [3, 4, 7].
Общая послеоперационная летальность составляет от 12,1 до 17,5% [4].
Выделяют раннюю, неосложненную стадию, стадию осложнений и терминальную стадию заболевания [7].
В отличие от злокачественной опухоли при альвеококкозе у большинства больных отсутствует интоксикация, сохраняется аппетит, не изменяются вес, работоспособность, пока не присоединяются осложнения [3].
Большую помощь в диагностике заболевания оказывают ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнито-резонансная томография (МРТ).
При проведении УЗИ у 80% пациентов наблюдается гепатомегалия [6].
Эхографически паразитарный узел визуализируется как образование большого диаметра, в котором чередуются эхопозитивные и эхонегативные участки, что указывает на чередование очень плотных очагов (участки фиброза) и полостных (кистозных) структур. Полость распада с секвестрами ткани паразитарного узла при УЗИ визуализируется как гиперэхогенное образование, в центре которого определяется неоднородный эхонегативный участок с неровными контурами, окруженное как бы каймой ткани несколько повышенной эхогенности; позади такого образования регистрируется четко выраженный эффект усиления. Достоверным признаком альвеококкоза является наличие в печени множества разбросанных гиперэхогенных образований, дающих акустическую тень.
По результатам УЗИ могут определяться три формы паразитарного узла: очаговая или узловая, инфильтративная и смешанная [6].
Узловая форма альвеококкоза характеризуется наличием образования повышенной эхогенности, равномерной эхоструктуры. Границы узла хотя и имеют неправильную форму, но в большинстве случаев четко отличаются от нормальной паренхимы печени. Эхоструктура не пораженной узлом ткани печени не изменена.
При инфильтративной форме альвеококкоза нет четкой границы между узлом альвеококка и паренхимой печени. Визуализируются неправильной формы образования с равномерной, более высокой, чем ткань печени, эхогенностью, при этом верхняя часть узла, как правило, более эхопозитивная, чем нижняя, что объясняется постепенным затуханием ультразвуковых волн.
Смешанная форма альвеококкоза встречается более чем у половины пациентов. Она определяется как образование гиперэхогенной структуры, на отдельных участках которого можно видеть четкую границу между узлом и тканью печени. Не занятая паразитарным узлом паренхима печени повышенной эхогенности, неоднородной эхоструктуры, что указывает на трансформацию паренхимы печени в цирроз.
При КТ и МРТ устанавливаются не только распространенность очага поражения и наличие осложнений, но и объем интактной паренхимы печени, степень выраженности компенсаторной гипертрофии, предоставляется дополнительная информация о сдавлении или прорастании крупных венозных сосудов и желчных протоков, инвазии альвеококка в структуры, окружающие ткань печени, и обнаруживаются отдаленные метастазы [7].
Поражение печени альвеококкозом складывается из следующих компонентов: мелкие полости; грануляционная ткань и фиброз; центральные очаги некроза с разжижением; обызвествления [7].
Грануляционная ткань и фиброз на КТ имеют пониженную плотность при сравнении с окружающей паренхимой печени. При контрастировании плотность грануляционной ткани и фиброза возрастает преимущественно в позднюю фазу, однако даже в эту фазу они остаются гиподесными по отношению к нормальной паренхиме печени. Мелкие полости бывают "разбросаны" в грануляционной ткани, имеют низкую плотность по сравнению с последней и лучше (в 36% случаев) выявляются на КТ с усилением. Участки некроза с разжижением наблюдаются в обширных очагах (более 5 мм), окружены зонами фиброза с мелкими пузырьками. Плотность очагов некроза с разжижением несколько выше плотности воды и варьирует от 10 до 18 ед. Н в зависимости от содержания белковых ингредиентов. Контрастирования таких очагов распада не наблюдается.
При КТ с контрастированием повышается градиент плотности между паренхимой печени и очагом поражения. Мелкие полости, очаги некроза с разжижением не изменяют своих денситометрических показателей и более четко визуализируются на постконтрастных сканах.
Очаги обызвествления на КТ выглядят как участки повышенной плотности, рассеянные в грануляционной ткани (выявляются в 83% случаев). Плотность кальцинатов в ряде случаев очень высокая (до 420 ед. Н). Тем не менее мелкоточечные кальцинаты могут маскироваться при КТ с контрастным усилением. Приоритет в их выявлении принадлежит нативной КТ. Кальцинаты и мелкие полости являются наиболее характерными признаками альвеококкоза печени, без обнаружения которых по данным КТ сложно поставить правильный диагноз.
КТ-картина зависит от объема, локализации и стадии патологического процесса.
Начало поражения выявляется в виде гиподенсного (14-25 ед. Н) очага без четких границ. В дальнейшем, при увеличении размеров, узлы альвеококкоза дают характерную картину в виде одиночных или множественных зон пониженной плотности с обызвествлениями погибших пузырьков. Известь откладывается главным образом в рубцовой ткани вокруг омертвевших узлов альвеококка. Кальцификация является точечной или аморфной, на поздних стадиях - глыб- чатой и массивной. Наружные отделы паразита, сохраняющие свою активность, имеют денситометрические показатели в пределах 35-40 ед. Н. Очаги обычно гетерогенные, неправильной формы, с нечеткими краями. Определяются также увеличение печени и деформация ее в пораженной области.
При МРТ интенсивность сигнала от грануляционной ткани в сравнении с паренхимой печени несколько снижена на Т1 ВИ. Фиброз дает подобную грануляционной ткани интенсивность сигнала на Т1 ВИ и изо- или гипоинтенсивный МР-сигнал на Т2 ВИ. Мелкие полости выглядят гипоинтенсивными на Т1 ВИ и гиперинтенсивными на Т2 ВИ. Интенсивность МР-сигнала очагов некроза с разжижением зависит от содержания макромолекул белков. Обычно участки распада выглядят яркими на Т2 ВИ и темными на Т1 ВИ. Очаги обызвествления в ряде случаев могут быть различимы как участки утраты МР-сигнала, прежде всего на Т2 ВИ, особенно при сопоставлении МР- и КТ-изображения [7].
Таким образом, узлы альвеококкоза в печени определяются на МРТ как неоднородные гипоинтенсивные очаги поражения. Этот низкий МР-сигнал обусловлен наличием всех компонентов поражения, особенно кальцинатов, очагов распада, мелких полостей, участков фиброза. На Т2 ВИ МР-сигнал от "паразитарной опухоли" является неоднородным - пониженным в области кальцинатов и фиброза, повышенным в области малых полостей и очагов распада. Это важный дифференциально-диагностический признак альвеококкоза печени.
МРТ с применением препаратов гадолиния выявляет те же изменения, что и КТ с контрастированием [7].
В настоящее время излечение больного альвеококкозом возможно лишь при полном удалении паразитарного узла.
По данным разных авторов, при альвеококкозе печени в 40,7-56,8% случаев производят резекцию органа (радикальное оперативное вмешательство). Это могут быть небольшие и средние по объему (лобэктомия, сегмент-, бисегментэктомия, атипичная резекция), а также большие и предельно большие резекции печени (право- или левосторонняя расширенная гемигепатэктомия, право- или левосторонняя гемигепатэктомия); вылущивание узла альвеококка с резекцией части печени; паллиативные резекции печени (при невозможности выполнения радикальной операции вследствие распространения паразитарной ткани на магистральные сосуды, при достаточной величине функционирующей печеночной ткани и отсутствии резкого нарушения ее функции); кроме того, при паллиативных операциях в 29,7% случаев используют криовоздействие на неудалимые участки опухоли [3-5, 7].
В качестве иллюстрации приводим собственное клиническое наблюдение, демонстрирующее возможности комплексной диагностики эхинококкоза печени.
Больной П., 58 лет, поступил с жалобами на боли в правом подреберье.
При УЗИ брюшной полости было установлено следующее.
Печень увеличена в размерах, эхоструктура неоднородная, эхогенность обычная, признаков портальной и билиарной гипертензии нет. В правой доле печени, в проекции 5-8-го сегментов, визуализируется гиперэхогенное объемное образование размером 112x102 мм, в центре которого определяется неоднородный эхонегативный участок с неровными контурами, окруженный как бы каймой ткани несколько повышенной эхогенности. Контуры образования неровные, нечеткие. Позади образования отмечается четко выраженный эффект усиления. Желчный пузырь уменьшен в размерах, конкрементов не выявлено. Поджелудочная железа без особенностей. Селезенка нормального размера, структурно не изменена. Заключение: гепатомегалия, паразитарная киста (альвеококкоз) правой доли печени (рис. 1).
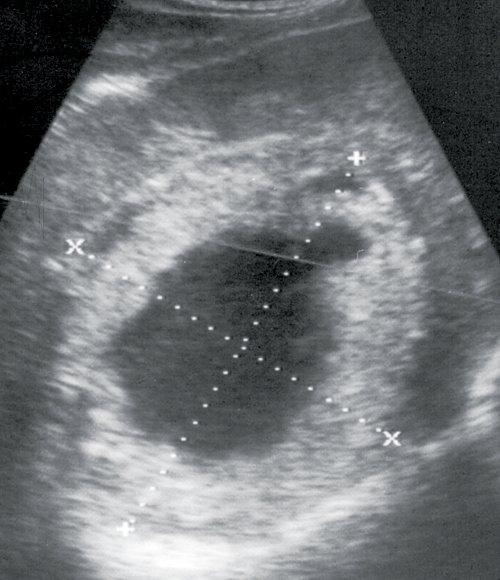
Рис. 1. Эхограмма альвеококкоза правой доли печени.
Для уточнения диагноза была проведена КТ брюшной полости, при которой установлено следующее.
Печень увеличена в размерах, неоднородная по эхоструктуре, признаков портальной и билиарной гипертензии нет. При нативном исследовании в правой доле печени, начиная с поддиафрагмальных отделов, определяется дополнительное объемное образование пониженной плотности, с выраженной аморфной кальцификацией по периферии, нечеткими границами, размером 113x109 мм. По периферии основного образования выявлены дополнительные образования, имеющие подобную характеристику, но без кальцификации по периферии. После введения контрастного вещества образование не накапливает его, отмечается выраженная нечеткость контуров (инфильтративный рост). Поджелудочная железа без особенностей. Селезенка нормального размера, структурно не изменена. Заключение: паразитарная киста (альвеококкоз) правой доли печени (рис. 2, а, б).
Причиной эхинококкоза печени у человека является ленточный червь цепень эхинококк (Echinococcus granulosis). В его организме паразит развивается только до личиночной стадии. Основным источником гельминтоза для человека являются инфицированные собаки. Яйца паразита попадают в организм человека через рот. В его кишечнике яйца теряют внешнюю оболочку и превращаются в онкосферы, которые, проникнув через стенку органа, с током крови разносятся по всему организму.
Наиболее часто личинки оседают в печени (45 — 85% случаев) и легких (20 — 30% случаев), где развиваются эхинококковые кисты. Кисты чаще всего бывают одиночными, реже — множественными. Их размеры составляют от нескольких миллиметров до 20 и более сантиметров в диаметре.
Рис. 1. Эхинококкоз печени. Во всех долях располагаются множественные эхинококковые пузыри.
Влияние эхинококкового пузыря на организм больного
На организм человека растущая эхинококковая киста оказывает многообразное влияние.
- По мере роста эхинококковая киста оказывает давление на соседние структуры печени. Кисты, которые локализуются в периферических отделах органа, долгое время ничем себя не проявляют.
- При сдавлении крупных желчных протоков нарушается отток желчи в кишечник, развивается механическая желтуха.
- Сдавление крупных магистральных сосудов приводит к нарушению кровообращения, при сжатии воротной вены развивается асцит.
Рис. 2. Эхинококкоз печени. Множественные дочерние пузыри в эхинококковой кисте.
Продукты жизнедеятельности паразита, а также продукты гнойного распада при нагноении кисты — главные причины развития токсикоза у больного. Интоксикация нарастает по мере роста кисты и длится годами.
К аллергизации организма приводят чужеродные белки, постоянно поступающие в кровь больного. Симптомы аллергии нередко проявляются первыми при эхинококкозе. Наиболее часто развиваются аллергические реакции немедленного типа — крапивница и эозинофилия. При разрыве стенки пузыря и выходе его содержимого в брюшную или плевральную полости развивается анафилактический шок. Важную роль играют иммунопатологические реакции, которые развиваются на более поздних стадиях заболевания и при множественном эхинококкозе.
Рис. 3. Огромные эхинококковые кисты в печени и почках больного.
Клиническая картина и стадии эхинококкоза печени
Симптомы эхинококкоза печени многообразны и зависят от размера, локализации, численности кист и быстроты их роста. На разных этапах развития заболевания клиническая картина эхинококкоза печени имеет свои особенности. Немаловажное значение в развитии заболевания имеет реактивность организма больного, его возраст и сопутствующая патология.
Заболевание развивается медленно и постадийно:
- стадия латентная.
- стадия слабовыраженных субъективных проявлений.
- стадия выраженных клинических проявлений.
- стадия осложнений эхинококкоза печени.
При локализации кист в периферических отделах первые симптомы эхинококкоза печени появляются спустя многие месяцы после заражения. Часто заболевание в таких случаях выявляется случайно при проведении УЗИ печени. Локализация кист у ворот печени сопровождается сдавливанием желчевыводящих протоков и воротной вены. Нагноение эхинококковой кисты протекает под маской абсцесса с симптомами гнойной интоксикации. Разрыв стенки кисты и излитие ее содержимого в брюшную полость сопровождается болевым и анафилактическим шоком, развитием перитонита и часто кровотечением. Резкие боли в груди, одышка и кашель возникают при прорыве кисты в плевральную полость.
Рис. 4. Микропрепарат эхинококкоза печени. Видна толстая внешняя хитиновая оболочка и кальцинаты внутри кисты.
Эхинококк в печени на УЗИ
Симптомы эхинококкоза печени в латентной стадии
Начало заболевания, как и длительность латентной стадии эхинококкоза печени установить трудно. Заболевание долгие годы ничем себя не проявляет. Годами длится латентная стадия при локализации паразита в периферических отделах печени.
Симптомы эхинококкоза печени во 2-й стадии заболевания
Первыми при эхинококкозе появляются симптомы аллергии — крапивница и повышение эозинофилов в крови. У больного снижается работоспособность, появляются приступы беспричинной слабости. По мере роста кисты наступает период слабовыраженных субъективных проявлений. Боли и тяжесть в правом подреберье, тошнота и иногда рвота — основные симптомы эхинококкоза печени в этот период. Печень несколько увеличена, болезненна при пальпации.
Рис. 5. Эхинококковые кисты в печени у животного.
Симптомы эхинококкоза печени в 3-й стадии заболевания
В 3-й стадии заболевания клинические симптомы эхинококкоза печени разнообразны и многочисленны. Они зависят от локализации кисты:
- При передней локализации и больших кистах отмечается сильное увеличение печени.
- При локализации в верхних отделах киста стимулирует выпотной плеврит. Определить ее можно рентгенологически по куполообразному выпячиванию и высокому стоянию купола диафрагмы.
- При локализации в нижних отделах печени кисту можно прощупать в брюшной полости.
- Краевое расположение кисты встречается редко.
При достаточно больших кистах у больных появляются боли и тяжесть в правом подреберье, чувство переполнения желудка, отрыжка и тошнота. Увеличение печени (гепатомегалия) — основной симптом эхинококкоза печени. Печень, как правило, увеличена неравномерно. Киста пальпируется как образование округлой формы плотно- эластической консистенции, как правило, безболезненное. При росте киста растягивает капсулу печени, что вызывает тупые ноющие боли, иногда приступообразные. Эхинококковые пузыри довольно больших размеров напряжены. Внутрипузырная жидкость находится под давлением 300 мм. водного столба, поэтому почти никогда не удается обнаружить симптом флюктуации.
Рис. 6. Эхинококкоз печени на КТ. Внутри кист отчетливо видны дочерние пузыри.
Осложнения эхинококкоза печени
На определенном этапе развития заболевания наступают осложнения эхинококкоза печени:
- Сдавление структурных элементов в области ворот печени.
- Обызвествление кисты.
- Асептический некроз кисты.
- Нагноение эхинококкового пузыря
- Разрыв стенки кисты и прорыв ее содержимого в просвет полых органов.
Сдавление желчных путей приводит к развитию механической желтухи. У больных появляется желтушность склер и кожных покровов, зуд кожных покровов, обесцвечивается кал, становится темной моча, в сыворотке крови повышается уровень билирубина, в моче появляется уробилин, исчезает стеркобилин в кале.
Рис. 7. УЗИ печени. На фото видны множественные дочерние кисты в эхинококковом пузыре.
Асептический некроз развивается при распаде дочерних пузырей. Клиническая картина часто бедна проявлениями. Считается, что вслед за асептическим некрозом развивается обызвествление стенки эхинококкового пузыря. При пальпации такой кисты отмечается ее каменистая плотность. Внутри киста наполнена детритом. Такое образование оказывает механическое воздействие на окружающие ткани. Больной жалуется на тяжесть и чувство давления в области правого подреберья, развиваются диспептические расстройства.
Данное осложнение встречается в 15 — 35% случаев. Предшествует нагноению трещина в стенке пузыря, через которую бактерии из желчевыводящих путей беспрепятственно попадают внутрь. Нагноившиеся кисты часто принимают за абсцессы. Заболевание протекает с сильными болями и симптомами гнойной интоксикации. Слабость, недомогание, озноб, повышенная температура тела, боли в правом подреберье, неравномерное увеличение печени — основные симптомы эхинококкоза печени при нагноении кисты.
Рис. 8. Наружные хитиновые оболочки кист эхинококка.
Стенка эхинококковой кисты больших размеров разрывается в результате незначительной травмы. Содержимое пузыря изливается в просвет полых органов: брюшную или плевральную полости, желчевыводящие пути, просвет желудочно-кишечного тракта, бронх или мягкие ткани.
Прорыв эхинококкового пузыря в брюшную полость является наиболее серьезным осложнением. Разрыв стенки кисты сопровождается анафилактическим шоком, кровотечением, перитонитом и диссеминацией процесса. В ряде случаев осложнение протекает спокойно, с неярко выраженными симптомами. У части больных разрыв кисты сопровождается бурной клинической картиной с развитием аллергического шока и прогрессирующим развитием перитонита или плеврита. Перфорация эхинококковой кисты сопровождается сильными болями в правом подреберье, распространяющимися по всему животу.
Прорыв эхинококкового пузыря в желчные пути регистрируется в 5 — 10% эхинококкоза печени. Из них более половины случаев приходится на прорыв кисты в общий желчный проток. Обрывки оболочки пузыря закупоривают желчные проходы, а инфекция является причиной развития гнойного холангита, приводящего к гибели больного.
Внезапное начало, резкие боли в правом подреберье, иррадиирующие в правую лопатку и плечо, высокая температура тела, ознобы, рвота, желтушность кожных покровов и склер, темная моча — основные признаки и симптомы прорыва эхинококковой кисты в общий желчный проток. Помогает провести диагностику заболевания УЗИ и КТ. На операции удается извлечь обрывки оболочки эхинококкового пузыря и дочерние пузыри из общего желчного протока.
Прорыв эхинококковой кисты в плевральную полость сопровождается одышкой, болями в груди и сухим кашлем. Развитие анафилактического шока у сенсибилизированных больных приводит к гибели больного. У части больных развивается крапивница, появляется зуд кожных покровов, одышка и тахикардия.
Данное осложнение встречается редко. Предперфоративный период протекает под маской пневмонии или гриппа. Момент прорыва эхинококковой кисты в бронх характеризуется появлением рвоты и выделением большого количества светлой прозрачной жидкости или желчи с обрывками оболочек пузыря и дочерними пузырями эхинококка. Развившаяся асфиксия может привести к гибели больного.
Рис. 9. Макропрепарат эхинококкоза печени. На фото огромный эхинококковый пузырь, внутри которого множество дочерних пузырей. Отчетливо видна хитиновая наружная оболочка.
Диагностика эхинококкоза печени
- Поможет заподозрить заболевание анамнез больного (сведения о проживании в местности, эндемичной по эхинококкозу). В группу риска по эхинококкозу входят пастухи, чабаны и доярки, включая членов их семей, лица, контактирующие с собаками, позволяющие им облизывать лицо и соприкасаться (обнюхивать) продукты.
- Эозинофилия (20% и более) говорит о сенсибилизации организма.
- В 80 — 85% случаев у больных эхинококкозом отмечается положительная реакция Кацони.
- Более информативна и точна при эхинококкозе печени реакция агглютинации с латексом и реакция непрямой агглютинации.
- На эхинококкоз печени указывает высокое стояние купола диафрагмы или куполообразное выпячивание, определяемые при рентгенологическом исследовании, а также кальцинаты в зоне пузыря.
- На кисту укажут данные радиоизотопного гепатосканирования. В месте проекции эхинококкового пузыря отмечается дефект накопления изотопа.
- УЗИ и КТ являются наиболее достоверными методами исследования.
- Ангиография и лапароскопия являются самыми распространенными среди инвазивных методов исследования.
Рис. 10. Эхинококкоз печени. Макропрепарат. Паразит занимает большую часть печени. От здоровых окружающих тканей киста отграничена плотной толстой соединительно-тканной капсулой. Внутри находятся множественные дочерние пузыри.
Рис. 11. Эхинококкоз печени. Макропрепарат. Печень неравномерно увеличена. Эхинококковая киста занимает почти всю ее долю и представляет собой образование округлой формы плотно эластической консистенции. Стенка кисты напряжена, из-за чего определить симптом флюктуации невозможно.
УЗИ и КТ эхинококкоза печени
Рис. 12. Эхинококкоз печени. УЗИ. Образование в печени не отражает ультразвук (анэхогенное образование). Ободок гипоэхогенный. Стенки образования четкие двухконтурные.
Рис. 13. Эхинококкоз печени. КТ. Слева огромная полость с толстой обызвествленной капсулой. Справа образование с плотной стенкой и многочисленными ячеистыми структурами (многокамерная эхинококковая полость) занимает почти всю долю печени.
Микропрепарат эхинококкоза печени
Рис. 14. Микропрепарат эхинококкоза печени. На фото элементы соединительнотканной капсулы, полиморфноклеточное воспаление и эозинофилия, ограничивающие очаг эхинококка.
Рис. 15. Черными стрелками обозначены элементы эхинококка. На фото справа один из элементов частично некротизирован.
Лечение эхинококкоза печени
Самоизлечение эхинококкоза печени никогда не происходит. Редко отмечается гибель паразита с последующим обызвествлением его стенок. Лекарственные препараты на эхинококковую кисту не воздействуют. Удаление пузыря является оптимальным способом лечения.
В настоящее время существует много методик хирургического лечения эхинококковых кист, обеспечивающих успех вмешательства. Хирургия эхинококкоза печени предполагает удаление кисты с ее содержимым и предотвращение обсеменения внутренних органов. Лечение эхинококкоза печени комплексное. Оно включает в себя:
- Оперативное лечение (удаление кисты, вскрытие кисты с последующим удалением содержимого или удаление пораженного органа).
- Медикаментозное лечение.
Рис. 16. На фото эхинококковые пузыри, извлеченных при хирургических операциях.
Объем оперативного вмешательства при эхинококкозе печени зависит от размера, локализации и количества кист, а также от наличия осложнений.
Радикальное удаление предполагает полное удаление эхинококкового пузыря с его оболочками без вскрытия полости. Данный метод лечения применяется редко, в основном только при единичных кистах небольшого размера с краевой локализацией.
Пункция с целью отсасывания содержимого эхинококкового пузыря с последующим его удалением применяется чаще. Эта методика позволяет избежать разрыва кисты при выделении и диссеминации паразита. Пункция с последующим вскрытием кисты применяется при локализации крупных кист в глубоких областях печени. При вскрытии кисты часто фиброзная капсула не удаляется. Полость обрабатывается дезинфицирующими растворами: 2% раствором формалина, 96% этилового спирта, 5% раствором йода и др. и далее ушивается изнутри отдельными швами (капитонаж). В ряде случаев применяется криовоздействие или облучение лазерным лучом. В случае нагноения содержимого кисты прибегают к дренированию оставшейся полости.
Пункция эхинококкового пузыря с последующим введением в ее полость склерозантов применяется при одиночных кистах, отсутствии внутри дочерних кист и минимальном доступе. Манипуляцию следует проводить с большой осторожностью, во избежание попадания паразита в брюшную полость.
Удаление печени (резекция) является самой радикальной операцией, обеспечивающей полное излечение больного. Операция довольно сложная и в ряде случаев недоступна для широкого круга хирургов. Применяется при краевом расположении кист, множественном эхинококкозе и гигантских кистах.
При прорыве кисты выполняется срочная операция — полузакрытая или закрытая эхинококкэктомия.
- При прорыве кисты в брюшную или плевральную полости производится вскрытие полостей, проведение тщательного туалета (промывание антисептиками), удаление эхинококкового песка и дочерних кист с последующим дренированием.
- При прорыве кисты в желчевыводящие пути выполняется холедохотомия или эхинококкэктомия. Удаляются оболочки пузыря и кисты из желчных ходов. Общий желчный проток дренируется.
- Образование желчных свищей является опасным осложнением. Они часто осложняются гнойным холангитом, желчным перитонитом и кровотечениями. Большие желчные свищи ушиваются.
- При желчно-бронхиальной локализации свищ разобщается, а отверстие в бронхе ушивается.
При нагноении эхинококковый пузырь вскрывается, опорожняется и дренируется (открытая эхинококкотомия).
Рис. 17. Открытая эхинококкотомия. Видна толстая наружная оболочка и множество дочерних кист.
Противопаразитарное лечение проводится:
- при невозможности оперативного вмешательства;
- в послеоперационный период с целью предупреждения обсемененности;
- у лиц с из эндемичных очагов с наличием в крови антител к эхинококку, но при отсутствии кист, что доказано инструментальными методами обследования.
Препаратом выбора при лечении эхинококкоза печени является Альбендазол. Противопаразитарный препарат применяется в дозе 15 мг на 1 кг веса в сутки 28 дней с последующим 2-х недельным перерывом. Всего рекомендовано провести до 20 таких курсов. Альтернативным препаратом является Мебендазол, который применяется курсами в течение 15 — 24 мес. с расчета 40 — 50 мг на 1 кг веса.
С целью предупреждения обсемененности рекомендуется принимать противопаразитарные препараты за 6 дней до операции и на протяжении 3-х месяцев после операции.
С профилактической целью у лиц с наличием в крови антител к эхинококку Альбендазол применяется до 3-х циклов.
Рис. 18. Оболочки эхинококковых пузырей.
Профилактика эхинококкоза печени
Профилактика эхинококкоза печени включает в себя комплекс ветеринарно-медицинских мер, направленных на выявление и устранение источника заражения:
- Учет и регистрация служебных собак, сокращение их численности, уничтожение бродячих животных.
- Проведение профилактической дегельминтизации собак.
- Соблюдение правил убоя скота. Правильное уничтожение органов, пораженных эхинококком. Блокировка доступа собак на бойни и захоронения больных животных.
- Мониторинг за группой риска по эхинококкозу: пастухами, чабанами, доярками, охотниками, включая членов их семей, лицами, контактирующими с собаками по роду их деятельности.
- Санитарно-просветительская работа среди населения.
- Соблюдение правил личной гигиены.
Рис. 19. Основным источником эхинококков для человека являются инфицированные собаки.
Читайте также:


