Кишечная палочка морганелла в каких продуктах и как погибает
E. coli (Escherichia coli), или кишечная палочка, это группа бактерий, обитающая в кишечнике человека и некоторых животных.
Большинство видов кишечной палочки безопасны и даже помогают поддерживать здоровье желудочно-кишечного тракта. Однако некоторые штаммы могут вызвать диарею, если вы едите загрязненную пищу или пьете загрязненную воду. Какие они и как их избежать?
Кишечная палочка в моче и кишечнике
Родственные кишечной палочке бактерии – шигеллы (Shigella) – также провоцируют сильнейшую рвоту, выделяя особый цитотоксин Шига. Этот токсин повреждает слизистую оболочку кишечника.
Опасность штамма E. coli O157:H7
Особенно сильный штамм кишечной палочки, O157:H7, способен спровоцировать острую почечную недостаточность при отсутствии лечения. Прочие симптомы включают в себя:
кровь в кале и моче;
спутанность сознания и бред;
Больному с подобными симптомами понадобится экстренная госпитализация и длительный курс лечения в условиях стационара.
Как можно заразиться кишечной палочкой?
Интоксикацию может спровоцировать попадание в желудок всего нескольких бактерий E. coli. Наиболее распространенные пути заражения:
Непастеризованное молоко. Молочные продукты подвергают термической обработке не в последнюю очередь из-за кишечной палочки. E. coli проникает в молоко из вымени коровы, либо доильного оборудования.
Овощи и фрукты. Свежая зелень, овощи, фрукты и ягоды практически неизбежно будут загрязнены бактериями, поскольку для полива используется сырая вода. В почву и воду бактерии проникают, как правило, из органических удобрений и навоза животных.
Прочие продукты питания и напитки. Любые непастеризованные и плохо вымытые продукты, будь то фруктовые соки, домашний йогурт, сыр также могут содержать кишечную палочку.
Сырая вода. Заработать кишечную инфекцию можно, случайно проглотив воду во время купания в пруду, озере или даже бассейне с недостаточным хлорированием. Обычная водопроводная вода, как правило, безопасна.
Другие люди. Носители инфекции могут сами не замечать её до поры до времени, пока бактерия не попала к ним в организм. Особенно легко ей заражаются грудные дети до года, которые любят сосать собственные пальцы, разные предметы и игрушки. Внимательно следите за личной гигиеной, когда берете ребенка на руки!
Животные. Чаще всего копытные и жвачные животные являются носителями E. coli. Инфекцию легко подхватить в контактных зоопарках, на выставках животных или при поездках в сельскую местность.
Характерно, что заработать кишечную палочку можно на собственной кухне. К примеру, если после разделки сырого мяса тем же самым ножом крошить овощи и зелень, которые не будут подвергаться тепловой обработке.
Симптомы заражения кишечной палочкой у взрослых
Инкубационный период E. coli составляет в среднем 2 – 5 суток. После этого начинаются типичные симптомы:
диарея, в ряде случаев с кровью;
тошнота и рвота;
Характерно, что кишечная палочка практически не провоцирует жара и повышения температуры. Если он всё-таки есть, то незначительно – до 37,5 градусов. В этом смысле заражение кишечной палочкой переносится значительно легче, нежели сальмонеллез. Однако симптомы у обеих инфекций в общем-то одинаковые и их легко спутать.
У здоровых людей, инфицированных кишечной палочкой, все симптомы обычно проходят в течение недели. Однако есть одно серьезное осложнение – гемолитико-уремический синдром. Это острое патологическое состояние, которое поражает почки. Оно представляет опасность для пожилых и детей.
Анализ на кишечную палочку в моче и кале
Один из надежных методов обнаружения эширихий – это бактериологический посев. Для этого, как правило, берется образец кала. Он выявляет несколько разновидностей патогенных микроорганизмов: стафилококки, сальмонеллы, шигеллы, а также атипичную кишечную палочку.
Также следы кишечной палочки можно обнаружить в моче, при этом пациент может и не чувствовать каких-то симптомов. Но в норме у здорового человека в моче не должно быть кишечной палочки.
Помимо мочи и кала обнаружить E. coli можно в мазках из половых органов, в открытой незажившей ране, либо в легком, пораженном пневмонией.
К счастью, инфекция обычно проходит сама по себе, не требуя какого-то специального лечения.
Против некоторых необычных штаммов, вызывающих диарею (так называемая диарея путешественников), может понадобиться курс антибиотиков. Их назначают в умеренно тяжелых случаях, когда организм не в состоянии сам избавиться от патогенного микроорганизма.
Однако кровавый понос, лихорадка и жар могут указывать на шигеллез. В этом случае прием антибиотиков противопоказан, поскольку может спровоцировать ещё более сильную выработку Шига-токсина и усугубить симптомы.
Во время пищевого отравления кишечной палочкой важно отдыхать и обеспечить себе обильное питье, чтобы восполнить потерю жидкости.
Не принимайте безрецептурные лекарства против диареи – они замедляют работу пищеварительной системы и препятствуют удалению инфекции из организма.
Когда наступит улучшение, придерживайтесь продуктов с низким содержанием клетчатки. Не употребляйте жирное или молочное! Это может ухудшить состояние.
Профилактика кишечной палочки
Инфицирование кишечной палочкой – это типичная болезнь грязных рук. Поэтому соблюдайте личную гигиену. Мыть руки с мылом следует обязательно:
перед приготовлением пищи;
перед подготовкой смесей для младенцев или еды для детей раннего возраста;
перед тем, как брать в руки предметы, с которыми будет играть или брать в рот маленький ребенок (сосок, пустышек, игрушек и т.д.);
после туалета или смены подгузника;
после контакта с животными – даже если это комнатные домашние животные;
после обработки сырого мяса.
Также следует проявлять осторожность с продуктами питания:
-
хорошо прожаривайте мясо (особенно котлеты). Температура внутри должна быть не ниже 71 градуса Цельсия;
пейте только пастеризованное молоко, соки или сидр;
тщательно мойте овощи и фрукты. Будьте особенно внимательными с зеленью (кинза, петрушка, листья салата, зеленый лук и т.д.), у которой есть корешки.
На личной кухне следует соблюдать несколько простых правил безопасности:
Мытье и обработка после каждой готовки! Всегда мойте ножи, разделочные доски горячей водой – особенно после разделки сырого мяса.
Держите сырое и приготовленное раздельно. Для нарезки фруктов и овощей пользуйтесь одной доской, для мяса и рыбы – другой. Не кладите приготовленное мясо в ту же тарелку, где только что лежало сырое. Обязательно вымойте её.
Тщательно убирайте за собой и мойте все поверхности после каждой готовки.
Также важно соблюдать некоторые правила на отдыхе. Если вы купаетесь в озере, пруде или море, старайтесь не глотать воду. То же самое правило касается посещения общественных бассейнов и аквапарков – вода может быть заражена, даже если её предварительно хлорировали.

Морганелла — условно-патогенный микроорганизм, в норме обитающий в кишечнике человека и животных. Бактерия относится к семейству Enterobacteriaceae и обладает всеми типичными свойствами, одним из которых является негативная окраска по Грамму. Эти представители нормальной флоры ЖКТ широко распространены в природе. Их можно обнаружить в загрязненной воде, почве, пищевых продуктах. В стационаре бактерии обитают на медицинском инструментарии, аппаратуре, оборудовании. Активная антибиотикотерапия и высокая устойчивость микроорганизмов к ней — факторы, обуславливающие формирование госпитальных штаммов.
Микроорганизм был открыт микробиологом из Британии Морганом в 1906 году. Он выделил микроб из фекалий больного диареей младенца, изучил и описал его свойства. Благодаря работам ученого бактерия получила свое название – Bacillus morganii. В последствии морганеллы были подробно изучены микробиологами разных стран. Одни ученые относили их к кишечным палочкам, другие – к сальмонеллам.
M. Vall в 1939 году с учетом морфологии и биохимических свойств отнес морганеллу к роду Proteus и дал название бактерии – Proteus morganii. Он обосновал свои выводы общностью ферментативных свойств микробов и способностью к ползучему росту – роению на питательных средах. Такое название бактерий долгое время использовалось в международных классификаторах и научной литературе. И только в 1984 году морганеллы были исключены из рода Proteus и официально выделены в отдельный род Morganella, представленный одним видом – Morganella morganii. Такое решение было принято на основании результатов молекулярно-биологических и генетических исследований, которые подтвердили особенности строения ДНК бактерий.
Микроорганизмы попадают в окружающую среду вместе с фекалиями больных людей или животных, являющихся источником инфекции. Морганеллы в большом количестве вызывают заболевания мочеполовых органов, становятся причиной кишечных расстройств, раневой и госпитальной инфекции. У больных появляются диспепсические симптомы, нарушение стула, интоксикация, астенизация. При поражение органов мочевыделения возникают признаки дизурии, изменяются лабораторные показатели мочи.
Диагностика заболеваний, вызванных Morganella morganii, основывается на данных, полученных при физикальном осмотре, лабораторных и инструментальных исследованиях. Ликвидация этого микроорганизма проводится консервативным путем.
Этиология и патогенез
Морганелла — бактерии семейства Enterobacteriaceae рода Morganella вида Morganella morganii.
Морфологические свойства микробов:

Короткие и тонкие палочки со слегка изогнутыми концами,
- Негативная окраска по Грамму,
- Одиночное или попарное расположение в мазке.
- Рост на простых питательных средах в аэробных и анаэробных условиях,
- Температурный оптимум — 37-38 градусов,
- В бульоне — равномерная муть с осадком,
- На твердых средах — выпуклые колонии округлой формы с ровным краем и блестящей поверхностью,
- Способность к переходу от S-форм в R-формы.
- Не образуют цитохромоксидазы,
- Восстанавливают нитраты в нитриты,
- Производят фермент каталазу,
- Ферментируют из сахаров только глюкозу с образованием газа,
- Образуют индол,
- Не растут на среде Симмонса,
- Расщепляют мочевину, фенилаланин, орнитин.
Морганеллы склонны к изменчивости своих основных свойств при длительном обитании во внешней среде под воздействием различных абиотических факторов.
- Соматический О-антиген,
- Жгутиковый Н-антиген,
- Поверхностный К- антиген.
Не смотря на большую неоднородность морганелл по антигенным свойствам, серологическая идентификация в практических лабораториях не проводится.
Патогенетические свойства микробов обусловлены их способностью к токсинообразованию и гемолитической активностью.
Патогенетические звенья инфекции:
- Входные ворота – ЖКТ, органы мочевыделения, рана,
- Развитие воспаления в месте внедрения,
- Выделение бактериоцинов и лейкоцидина,
- Подавление местного иммунитета,
- Формирование резистентности у бактерий к защитным факторам организма,
- Колонизация эпителия урогенитального тракта, выделение уреазы, расщепляющей мочевину, ощелачивание мочи, разрушение эпителиоцитов, воспаление,
- Развитие в кишечнике энтерита или энтероколита,
- Проникновение микробов в кровь и их распространение гематогенным путем по организму,
- Поражение внутренних органов и образование вторичных очагов инфекции,
- Развитие локальных инфекционных процессов и вторичной бактериемии.

Эпидемиологическая ситуация
Резервуаром инфекции являются больные люди и бактериовыделители. Особую опасность для окружающих представляют лица с кишечной формой патологии и заболеваниями урогенитального тракта. Они в огромном количестве выделяют бактерии вместе с испражнениями. При гнойно-септических процессах также происходит значительное выделение морганелл.
Наибольшей восприимчивостью к инфекции обладают:
- Маленькие дети и пожилые люди,
- Больные с патологией органов мочевыделения,
- Лица с тяжелыми хроническими болезнями,
- Перенесшие оперативные вмешательства или тяжелые инвазивные манипуляции,
- Пациенты с иммунодефицитом.
Инфекция распространяется фекально-оральным механизмом, который реализуется контактным путем при непосредственном контакте — через грязные руки, а также пищевым путем — через обсемененные продукты питания.
Морганелла morganii — возбудитель целого ряда заболеваний:
- Мочевыделительной системы — цистита, уретрита, простатита;
- Пищеварительной системы — энтерита, энтероколита;
- Нервной системы — менингита, эндофтальмита;
- Органов дыхания — синуситов, пневмонии;
- Септических состояний — перитонита, фасциита, артрита, остеомиелита, сепсиса;
- Нозокомиальной хирургической и раневой инфекции.
Чаще всего поражается ЖКТ, на втором месте — урогенитальный тракт.
Симптоматика
Острая кишечная инфекция, вызванная морганеллой, начинается с интоксикации:
- Лихорадки,
- Озноба,
- Миалгии и артралгии,
- Потливости.

Затем присоединяются диспепсические явления:
- Отсутствие аппетита,
- Тошнота,
- Повторная рвота,
- Метеоризм,
- Урчание.
Диарейный синдром характеризуется:
- Появлением жидкого стула желтого или зеленого цвета,
- Наличием в кале непереваренных комочков пищи и патологических примесей — слизи и гноя.
Каждый поход в туалет сопровождается режущей и схваткообразной болью в животе.
Дети первого года жизни очень тяжело переносят инфекцию. У них развивается обезвоживание: кожа и слизистые становятся сухими, неэластичными, снижается тургор мягких тканей, происходит потеря веса. Возникают нарушения со стороны сердечно-сосудистой и дыхательной систем, что проявляется одышкой, учащенным сердцебиением, шумами в сердце, признаками пневмонии. Дети отказываются от груди и становятся вялыми.
Инфекция, вызванная морганеллой, протекает в форме энтерита, реже – энтероколита. При затяжном воспалении на стенках кишечника появляются глубокие язвы.
Диагностика
Чтобы обнаружить морганеллу в биоматериале, необходимо провести его микробиологическое исследование. В каждом конкретном случае схема посева будет отличаться. Это зависит от локализации очага поражения и характера течения инфекционного процесса. Обычно в баклабораторию доставляют фекалии, рвотные массы, мочу, кровь, отделяемое ран, экссудат. Если в результате анализа кала была обнаружена морганелла в количестве более 10 5 степени колониеобразующих единиц, значит эта бактерия стала причиной инфекционного процесса.
Обнаружение в моче человека морганеллы 10 5 степени и более — признак воспаления мочевыводящих путей. Если в моче присутствуют бактерии в меньшей концентрации, это указывает на наличие бактериального загрязнения — контаминацию мочи, обусловленную нарушением правил ее забора.

Серодиагностика имеет большое значение. С кровью больного ставят реакцию агглютинации на 5 или 6 день болезни, а также реакцию связывания комплимента и пассивной гемагглютинации.
Вспомогательное значение в диагностике заболеваний, вызванных морганеллой, имеют общеклинический и биохимический анализы крови, мочи, а также инструментальные методики.
- В общеклиническом анализе крови выявляют признаки бактериального воспаления – лейкоцитоз, сдвиг формулы влево, увеличение СОЭ.
- Биохимическое исследование крови проводится по показаниям.
- Инструментальные методы, позволяющие определить тяжесть состояния пациента и поражение внутренних органов — рентгенография, УЗИ, эндоскопия, томография.
Лечение
Лечение заболеваний, вызванных морганеллой моргани, этиотропное противомикробное. Больным назначают антибиотики из группы цефалоспоринов, фторхинолонов, аминогликозидов, защищенных пенициллинов, макролидов. Для усиления эффективности проводимой терапии целесообразно сочетанное применение антибактериальных препаратов.
Симптоматическое лечение кишечной инфекции:
Лечение любой кишечной инфекции включает диетотерапию. Из рациона больных необходимо исключить острую и соленую пищу, копчености, маринады, пряности, жареные и жирные блюда, сладости, сдобу, алкоголь. Больным необходимо щадящее питание, особенно в первые дни болезни. Полезны легкие перетертые супы, пюре, обволакивающие каши, рисовый отвар. Диетотерапия повышает эффективность лечебных процедур и способствует скорейшему выздоровлению.
Прогноз инфекции, вызванной морганеллой, благоприятный. Тяжелые формы патологии у детей и ослабленных лиц могут привести к развитию осложнений — обезвоживания и кахексии. Острые энтериты и энтероколиты обычно заканчиваются выздоровлением. Поражение мочевыделительной системы отличается упорным течением с частыми рецидивами. Сформировавшееся вялотекущее воспаление почек тяжело поддается терапии.
Профилактика
Огромную роль в развитии инфекционное патологии играет состояние иммунной системы. Для укрепления иммунитета следует вести здоровый образ жизни, правильно питаться, закаляться, заниматься спортом, бороться с вредными привычками, полноценно высыпаться и иметь оптимальный режим труда и отдыха.
Большое значение для здоровья человека имеет своевременное выявление и лечение хронических заболеваний, санация очагов инфекции в организме, исключение контактов с зараженными людьми, ежегодное посещение врача-инфекциониста, прием антибиотиков только по назначению врача.
Для ликвидации госпитальной инфекции, вызванной морганеллой, разработаны специальные мероприятия, которые проводятся в роддомах и урологических отделениях. Они заключаются в соблюдении правил асептики и антисептики, проведении дезинфекции, ограничении инвазивных манипуляций, обследовании медперсонала на носительство болезнетворных бактерий.
Исключение стрессов и нервных нагрузок, а также профилактический прием витаминно-минеральных комплексов дополняют общий перечень необходимых общеукрепляющих и профилактических мероприятий.
Морганелла могании Это грамотрицательная комменсальная палочка кишечного тракта человека, других млекопитающих и рептилий. Хотя эта бактерия широко распространена у разных видов, она редко вызывает заболевание у здоровых людей, однако является патогенным микроорганизмом..
Он может вызывать тяжелые инфекции, включая эндофтальмит (инфекция, поражающая земной шар), инфекции центральной нервной системы, стенокардию Людвига (инфекцию полости рта), бактериемию и инфекцию мочевыводящих путей..
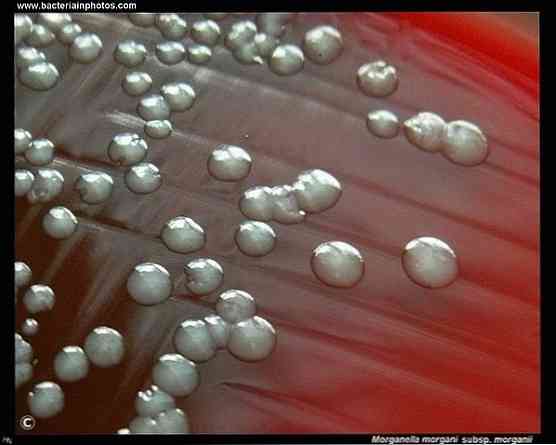
Морганелла могании может развить устойчивость к антибиотикам, и хотя тяжелые инфекции с этой бактерией встречаются редко, они имеют высокую смертность без адекватного лечения.
Его выявление должно проводиться с помощью лабораторного анализа, поскольку симптомы заболеваний, которые он вызывает, можно спутать с симптомами других заболеваний или с симптомами других возбудителей..
- 1 Характеристики
- 2 Таксономическая и систематическая история
- 3 Жизненный цикл Морганеллы Моргании
- 4 Заболевания, которые могут вызвать
- 4.1 Диарея
- 4.2 Инфекции мочевыводящих путей
- 4.3 Сепсис и бактериемия
- 4.4 Другие болезни
- 5 Симптомы инфекции
- 5.1 Диарея
- 5.2 Инфекции мочевыводящих путей
- 5.3 Сепсис и бактериемия
- 6 процедур
- 6.1 Диарея
- 6.2 Инфекции мочевыводящих путей
- 6.3 Сепсис и бактериемия
- 7 ссылок
черты
Морганелла могании представляет собой грамотрицательную бактерию, факультативную анаэробную и отрицательную оксидазу, с прямой формой стержня от 0,6 до 0,7 мкм в диаметре и от 1,0 до 1,8 мкм в длину.
Его колонии кажутся белесыми и непрозрачными при выращивании на чашках с агаром. Он жгутикуется при температуре ниже 30 ° C, однако при температуре выше этого он не может образовывать жгутик. Не образует рои.
Таксономическая и систематическая история
В этой работе Фултон продемонстрировал, что эти два вида действительно были одним и тем же видом, принимая специфический эпитет Протей Моргании, для того, чтобы быть первым, чтобы быть описанным.
Морган назвал бактерии "бацилла Моргана". Эта бацилла была позже переименована в Bacillus morganii Уинслоу и соавторы в 1919 году и как Протей Моргании Раусс в 1936 году.
На сегодняшний день жанр Morganella Он представлен двумя видами: Морганелла Моргания с двумя подвидами (Морганелла Моргании Моргании и Морганелла Моргании Сибонии) и Морганелла Психротолеранс.
Жизненный цикл Морганелла Моргания
Морганелла могании Его можно получить как в почве, так и в незагрязненных и сточных водах. Этот организм быстро колонизирует кишечный тракт многих видов в первые часы его жизни, где он живет как посетитель, не оказывая воздействия на здоровые организмы..
Однако бацилла может неконтролируемо развиваться и приобретать высокую патогенность, если она случайно проникает (открытые раны, удаление зубов, хирургические операции) в части тела, где ее обычно не обнаруживают, или если у хозяина ослаблен иммунитет..
Заболевания, которые могут вызвать
Хотя Морганелла Моргания Он часто встречается в фекалиях здоровых организмов, его частота заметно выше в случаях диареи. Однако это также может быть вызвано другими патогенами, такими как вирусы, другие бактерии, такие как Кишечная палочка, некоторые продукты и лекарства.
Морганелла Моргания был вовлечен в случаях инфекций мочевыводящих путей у людей, однако его участие в этом типе заболеваний ниже, чем у Proteus mirabilis, из-за его более низкой скорости роста в моче и неиндуцируемой природы ее уреазы.
Среди бактерий племени Proteeae, виды, принадлежащие к роду Протей они являются наиболее распространенными патогенами человека и вызывают различные внутрибольничные заболевания, включая инфекции мочевыводящих путей, сепсис и раневые инфекции.
Бактериемия из-за Морганелла Моргания, со своей стороны, они все еще относительно редки. Тем не менее, последние связаны с высокими показателями смертности, особенно в тех случаях, которые не получают адекватную терапию антибиотиками.
Морганелла Моргания был указан как возбудитель пневмонии, эндофтальмита, эмпиемы (скопление гноя в полости тела), инфекций хирургических ран, сепсиса новорожденных, спонтанного бактериального перитонита, инфекций центральной нервной системы и стенокардии Людвига, среди других заболеваний.
Этот вид также был выделен от змей и кур, страдающих респираторными заболеваниями, травмами глаз от пятнистых тюленей и морских слонов, септицемией у аллигаторов и пневмонией у ягуаров и морских свинок..
Не ясно, если во всех этих случаях Морганелла Моргания был возбудителем болезней или оппортунистическим колонизатором ранее пораженных тканей.
Симптомы инфекции
Симптомы диареи, вызванной Морганелла Моргани Они аналогичны тем, которые вызываются другими агентами, и включают испражнение в жидком стуле три или более раз в день, спазмы в животе и тошноту. Они также могут включать кровь в стуле, лихорадку, озноб и рвоту.
Инфекции мочевыводящих путей могут протекать бессимптомно или проявляться, среди прочего, следующими симптомами: частая и скудная, облачная, красная, розовая или коричневая моча и сильный запах, острая и постоянная потребность в мочеиспускании, ощущение жжения при мочеиспускании, тазовая боль у женщин.
Бактериемия - это присутствие бактерий в кровотоке в результате инфекции, раны или медицинской процедуры. Это может быть бессимптомно или вызвать небольшую лихорадку, но это может быть осложнено при сепсисе.
Сепсис является опасным для жизни осложнением инфекции. Среди его симптомов: очень высокая температура тела (более 38,3 ° C) или низкая (менее 36 ° C), более 90 ударов сердца в минуту, более 20 вдохов в минуту.
При осложнении могут возникнуть озноб, сенсорные нарушения, гипотензия, боль в животе, тошнота, рвота или диарея..
лечение
Предлагаемое лечение является общим для лечения диареи:
- Принимайте большое количество жидкости и регидратационных солей, чтобы избежать обезвоживания.
- Избегайте потребления молока.
- Не принимайте безрецептурные противодиарейные препараты.
- Отдых и отдых.
Для инфекций мочевыводящих путей, вызванных Морганелла Моргания, Лечение следует проводить с помощью пероральных хинолонов, таких как ципрофлоксацин. Также можно использовать цефалоспорины третьего поколения и триметоприм-сульфаметоксазол или карбапенемы..
Не существует 100% эффективного лечения, потому что бактерии могут развить устойчивость к лекарствам. Цефалоспорины третьего или четвертого поколения с аминогликозидами или без них были предложены для лечения инфекций Morganella и уменьшить возможное появление устойчивости к лечению.
Карбапенемические средства также использовались с добавлением других противомикробных препаратов или аминогликозидов в случаях бактериемии..
Для пациентов с аллергией на эти препараты рекомендуется использовать хинолоны, такие как ципрофлоксацин или высокие дозы триметоприм-сульфаметоксазола и аминогликозидов..
Род Proteus относятся к семейству Enterobacteriaceae и включает P. vulgaris, P. mirabilis, P. myxofaciens, P. рenneri, P. hauseri. Близкими к роду Proteus являются роды Providencia (виды P. rettgeri, P. alcalifaciens, P. stuartii и др., всего 5 видов), а также род Morganella (содержит один вид, M. morganii).
Прямые палочки размерами 0,5х2 мкм, иногда выглядят в виде нитей или кокков, обладают подвижностью за счет жгутиков (перитрихи).
Растут на простых средах при 35-37 о С, но могут расти в диапазоне от 10 до 43 0 С, рН 7,2-7,4.
В О-форме колонии округлые, выпуклые и полупрозрачные; в Н-форме – ползучий рост (роение). Характерен гнилостный запах. При росте на висмут-сульфитном агаре образуют серо-коричневый пигмент, а на среде Эндо – бесцветный налет.
Факультативные анаэробы, хемоорганотрофы, тип метаболизма смешанный.
Сбраживают углеводы с образованием кислоты и газа, разжижают желатин, выделяют сероводород, гидролизуют мочевину, восстанавливают нитраты в нитриты, обладают каталазной активностью.
В отличие от других энтеробактерий протеи дезаминируют фенилаланин.
Провиденции—условно-патогенные бактерии, относящиеся к семействуEnterobacteriaceae, роду Providencia. Род состоит из P. alcallifaciens (типовой вид), P. heimbachae, P. rettgeri, Р. rustigianii, P. stuartii. Широко распространены в природе: в воде, почве, пищевых продуктах, в сточных водах, на растениях, в фекалиях животных. Вызывают кишечные, респираторные, урогенитальные гнойно-воспалительные заболевания.
Провиденции — прямые грамотрицательные палочки размером 0,6-0,8 х 1,5-2,5 мкм. Подвижны (перитрихи). Факультативные анаэробы. Выделены из фекалий человека при диареях, из мочи — при урогенитальных инфекциях, из ран, при бактериемиях. Трудно дифференцируются от представителей родов Proteus и Morganella.
Сальмонеллы
род Salmonella включает в себя всего 2 вида – S. enterica и S. bongori. Патогенные представители относятся только к виду S. enterica.
Вид S. enterica включает подвиды enterica, salamae, arizonae, diarizonae, houtenae и indica. Более 99% заболеваний у человека вызывается сальмонеллами подвида enterica.
Сальмонеллы чрезвычайно вариабельны в антигенном отношении. Известно более 2500 сероваров. Длительное время серовары бактерий считались разными видами, которые обозначались отдельно.
Собственные наименования имеются только у сероваров подвида enterica. При этом названия большинства их вариантов стали общеупотребительными в медицинской практике.
Серовары других подвидов обозначаются номерами.
У человека сальмонеллы вызывают антропонозные (брюшной тиф, паратифы) и зооантропонозные инфекции (сальмонеллезы).
Возбудителем брюшного тифа является S. enterica серовар Typhi. Его краткое название с учетом названия серовара – S. Typhi (обозначается шрифтом без курсива с заглавной буквы).
Возбудители паратифозных заболеваний – S. Paratyphi A, S. Paratyphi В, S. Paratyphi С.
Основными сероварами, вызывающими сальмонеллезы, являются S. Enteritidis и S. Typhimurium. Многие другие варианты также могут вызывать эти болезни (S. Choleraesuis, S. Heidelberg, S. Derby и др.)
Все сальмонеллы – грамотрицательные подвижные палочки имеют множественные пили и жгутики (перитрихи), спор не образуют, могут иметь полисахаридную капсулу.
Факультативные анаэробы, хемоорганотрофы.
Способны расти при температуре от 8 до 45 0 С.
Хорошо размножаются на простых питательных средах. На МПА образуют полупрозрачные, бесцветные колонии.
Среды с желчью являются селективными (желчный бульон, жидкая среда Рапопорт с глюкозой, солями желчных кислот и индикатором Андраде). Способны расти на селенитовом бульоне.
В жидкой среде S-формы вызывают равномерное помутнение.
На дифференциально-диагностических средах Эндо, Левина, МакКонки образуют бесцветные колонии, т.к. сальмонеллы не разлагают лактозу.
Селективной средой для сальмонелл служит висмут-сульфит-агар, где они растут в виде черных блестящих колоний.
Сальмонеллы ферментируют углеводы (глюкозу, мальтозу, маннит, арабинозу, маннозу) с образованием кислоты и газа. Не ферментируют лактозу, сахарозу.
В отличие от остальных сероваров S. Typhi не выделяет газ при ферментации углеводов.
При расщеплении белков образуют сероводород, за исключением S. Paratyphi A. Индол не образуют.
Во внешней среде сальмонеллы долго сохраняют свою жизнеспособность: в воде открытых водоемов они живут до 120 суток, в морской воде – до месяца, в почве до 9 месяцев, в комнатной пыли до 1,5 лет, в колбасных изделиях 2-4 месяца, в замороженном мясе и яйцах до 1 года. В продуктах сальмонеллы не только сохраняются, но и размножаются (молоко, сметана, творог, мясной фарш). В заражении пищевых продуктов могут играть роль мухи.
Бактерии хорошо переносят низкие температуры, однако чувствительны к высоким – при нагревании до 60 о С погибают через 30 минут, при 100 о С – почти мгновенно. Дезинфицирующие средства (хлорамин, гипохлорит, лизол) в обычных концентрациях убивают возбудителей через несколько минут.
Антигенная структура
Сальмонеллы имеют 3 основных антигена: О-АГ, Н-АГ, некоторые – капсульный Vi-АГ.
О-антиген термостабильный, выдерживает кипячение в течение 2,5 часов. Это ЛПС клеточной стенки, обладающий свойствами эндотоксина.
Н-антиген – жгутиковый, термолабильный, разрушается при температуре 75-100 о С. Представляет собой белок флагеллин.
В отличие от других энтеробактерий, имеет 2 фазы: первая – специфическая и вторая – неспецифическая. Фазы представляют собой отдельные антигены, которые кодируются разными генами. Большинство сальмонелл двухфазны. Есть монофазные сальмонеллы, экспрессирующие лишь один вариант Н-АГ.
Ф. Кауфман и П. Уайт классифицировали сальмонеллы по антигенной структуре (см. таблицу 12).
По О-АГ все сальмонеллы делятся на 67 групп (А, В, С, D, Е и т.д.) В одну группу входят сальмонеллы, имеющие общую детерминанту О-антигена, обозначенную цифрой.
По Н-АГ внутри групп сальмонеллы делятся на серовары. Специфическая 1 фаза Н-антигена обозначается латинскими строчными буквами, 2 фаза – арабскими цифрами (или вместе с латинскими буквами). По 1-й фазе Н-антигена происходит непосредственное определение серовара.
Vi-антиген принадлежит к группе поверхностных или капсульных АГ. В большинстве случаев обнаруживается только у S.Тyphi, редко у S.Paratyphi C и S. Dublin.
Он термолабилен, полностью разрушается при кипячении в течение 10 минут, частично инактивируется при температуре 60 о С в течение 1 часа.
Сальмонеллы, имеющие Vi-антиген, лизируются брюшнотифозными Vi-бактериофагами. Фаготипирование проводят с целью установления источника инфекции, что имеет эпидемиологическое значение. Известно около 100 фаготипов. Полисахарид Vi-АГ обеспечивает специфическое взаимодействие с Vi-фагами.
Читайте также:


