Может быть кишечная палочка в носу у ребенка
Суть истории о синегнойной палочке и заболеваниях, которые она вызывает – не в том, чтобы лечиться самостоятельно или не ложиться в стационар (ведь ее концентрация больше в больничных стенах, чем на улице или дома). Смысл в том, чтобы делать все возможное, чтобы заболевание не потребовало проведения интенсивной терапии (есть люди, которые настаивают на лечении в отделении реанимации). В это понятие входит плановое обследование, обращение к врачу при появлении каких-то непонятных симптомов, а также – правильное питание, достаточная активность и поддержание – без фанатизма – чистоты кожных покровов.
О бактерии
Синегнойная палочка (Псевдомонас аеругиноза) живет в окружающей среде. Ее можно найти:
- на земле;
- на растениях;
- в воздухе;
- на предметах: умывальниках, кондиционерах, увлажнителях воздуха, кранах, в жидкостях дома – в небольшом количестве.
Также следовые (минимальные) объемы микробов можно обнаружить в составе нормальной микрофлоры кожи подмышечных ямок, паховых складок, возле носа или уха. Бактерия ведет себя мирно, пока местный иммунитет человека (pH его кожи, уровень иммуноглобулинов A в ее эпидермисе, бактерицидные свойства слюны, содержимого носоглотки и желудочного сока), а также общие защитные свойства организма поддерживаются на достаточном уровне.

Синегнойная палочка не может жить в отсутствии кислорода. Из-за этого она называется облигатным (то есть обязательным) аэробом. Она является грам-отрицательным микробом, что означает ее основанную на строении окраску при использовании определенных красителей. Грам-отрицательные бактерии более патогенны, что обусловлено строением их клеточной стенки. Они образуют мало токсичных продуктов метаболизма, но при уничтожении их клетками иммунитета высвобождается внутренний фактор, ранее локализованный на мембране, что вызывает отравление организма и может стать причиной шока, который трудно вылечить (развивается поражение всех внутренних органов).
Синегнойная псевдомонада имеет размеры 0,5 микрон. Она похожа на палочку, концы которой закруглены. Есть 1 или несколько жгутиков, которые не только помогают бактерии передвигаться, но и являются дополнительными факторами агрессии. Именно по виду жгутикового белка-антигена выделяют 60 видов бактерии, отличных по своим токсигенным свойствам.
Подобное микробиологическое исследование – посев на питательные среды – периодически проводят в каждом из отделений больницы, для оценки качества стерилизации инструментария и аппаратуры. Если посев обнаруживает Псевдомонаду, проводится дополнительная дезинфекция. Это гораздо экономически выгоднее, чем лечить человека с синегнойной инфекцией, поэтому подобные исследования, особенно в условиях отделений интенсивной терапии, анестезиологии и реанимации, действительно проводятся.
Синегнойная палочка вырабатывает пигменты:
- пиоцианин: именно он окрашивает среду в сине-зеленый цвет;
- пиовердин: пигмент желто-зеленого цвета, который флюоресцирует, если подвергнуть питательную среду ультрафиолетовому облучению;
- пиорубин – пигмент бурого цвета.
Бактерия устойчива ко многим дезинфицирующим растворам благодаря выработке особых ферментов, которые их расщепляют. Способны погубить ее только :
- кипячение;
- автоклавирование (стерилизация паром в условиях повышенного давления);
- 3% перекись;
- 5-10% растворы хлорамина.
Еще одна особенность псевдомонады в том, что она имеет множество факторов, которые позволяют бактерии не разрушаться под действием антибиотиков . Это:
Эпидемиологические моменты
Как передается синегнойная палочка. Существуют такие пути передачи:
- воздушно-капельный (при кашле, чихании, разговоре);
- контактный (через бытовые предметы, инструментарий, двери, полотенца, краны);
- пищевой (через недостаточно обработанные молоко, мясо или воду).
Попасть инфекция может через:
- поврежденную кожу или слизистые;
- пупочную ранку;
- конъюнктиву глаз;
- слизистую оболочку любого внутреннего органа: бронхов, мочеиспускательного канала, мочевого пузыря, трахеи;
- желудочно-кишечный тракт – когда в него попала контаминированная бактериями пища.
- человек, у которого она живет в легких (и при этом он кашляет);
- когда человек страдает синегнойным стоматитом (воспалением слизистой рта) – тогда он выделяет псевдомонаду при разговоре и чихании;
- носитель бактерии (то есть здоровый человек), когда псевдомонада населяет рото- или носоглотку;
- когда еду готовит человек, имеющий гнойные раны на руках или открытых частях тела.
Основной путь все же – при проведении манипуляций в стационаре.
Повторимся: вызывать заболевание бактерия может, если:
Кто находится в группе риска по заражению
Возбудитель особенно опасен для:
- пожилых старше 60 лет;
- детей первых трех месяцев жизни;
- ослабленных людей;
- больных муковисцидозом;
- требующих проведения гемодиализа;
- больных сахарным диабетом;
- ВИЧ-инфицированных;
- больных лейкозом;
- получивших ожоги;
- людей, перенесших трансплантацию органов;
- долго получающих гормональные препараты (например, для лечения ревматоидного артрита, красной волчанки или других системных заболеваний);
- имеющие пороки развития мочеполовой системы;
- страдающих хроническим бронхитом;
- вынужденных длительно находиться в стационаре.
Можно также спрогнозировать, какое заболевание псевдомонадной этиологии разовьется – по возрасту, первичной патологии или проводимой манипуляции
| Фактор риска | Что может развиться |
| Часто приходится проходить внутривенные процедуры | Эндокардит. Остеомиелит. |
| Человек болен лейкозом | Абсцесс в ягодичной мышце. Сепсис |
| Онкологические болезни | Повышен риск синегнойной пневмонии |
| Ожоги | Может развиться воспаление подкожной ткани (целлюлит), а также сепсис |
| Производились операции на органах центральной нервной системы | Менингит |
| Производилась трахеостомия | Может развиться псевдомонадная пневмония |
| Появилась язва роговицы | Может развиться воспаление всех оболочек глаза |
| Проводилась катетеризация сосудов | Может развиться тромбофлебит |
| Нужна была катетеризация мочевого пузыря | Инфекции мочеполовой системы |
| Новорожденные | Псевдомонадные менингит, воспаление кишечника |
Наиболее часто болеют пациенты таких отделений:
- интенсивной терапии;
- ожогового;
- хирургического, в котором производятся операции на брюшной полости, а также вскрываются абсцессы и карбункулы;
- кардиохирургического.
Заболевания, вызываемые Псевдомонас аеругиноза
Синегнойная палочка вызывает различные заболевания, в зависимости от места, куда попадает инфекция. По статистике, она является возбудителем:
- около 35% всех болезней мочевыделительной системы;
- почти четверти от всех гнойных хирургических патологий;
- 5-10% всех внегоспитальных пневмоний;
- и 10-35% тех воспалений легочной ткани, которые развились на третьи сутки или позже после поступления в стационар.
Попадая в любой организм, синегнойная палочка проходит через три стадии развития:
- Прикрепляется к той ткани, через которую она попала, а затем начинает там размножаться. Так формируется первичный очаг инфекции.
- Распространяется из первичного очага в глубжележащие ткани.
- Всасывание бактерии со всеми ее ферментами и токсинами в кровь, а дальше псевдомонада с кровотоком разносится по остальным органам. Так, появление флегмоны мягких тканей может на том этапе привести к формированию пневмонии, пиелонефрита и даже поражения вещества головного мозга.
Основные симптомы синегнойной инфекции
Приведем ниже признаки заболеваний, вызванных Pseudomonas aeruginosa, когда лечение антибиотиками еще не проводилось. Если же человек получал терапию, клиническая картина (то есть, симптомы) чаще всего смазанные, выраженные неярко.
- боль в горле, усиливающаяся при глотании;
- повышение температуры;
- красные и отечные миндалины;
- трещины на губах.
Если синегнойная инфекция развивается в горле , то появляются:
- кашель, обычно сухой, возникающий после першения или дискомфорта в горле, усиливается при принятии горизонтального положения;
- повышение температуры;
- слабость;
- быстрая утомляемость.
Синегнойная палочка в ухе становится причиной наружного отита, который проявляется:
- болью в ухе;
- появлением из него желто-зеленовато-кровянистого густого отделяемого;
- ухудшением слуха;
- повышением температуры.
Для обращения к ЛОР-врачу должно быть достаточно одних только гнойных выделений из уха. Самолечение опасно, так как наружный отит синегнойной этиологии способен быстро прогрессировать, приводя к воспалению среднего уха, скоплению гноя в воздухоносных пазухах сосцевидного отростка, и даже к воспалению мозговых оболочек.
Если достаточное количество псевдомонад оказалось в кишечнике, развиваются симптомы инфекционного гастроэнтероколита. Это:
Это ряд заболеваний – пиелонефрит, цистит, уретрит – которые диагностируются по наличию синегнойной палочки в моче.
- со сниженным иммунитетом;
- имеющие аномалии развития органов мочеполовой системы;
- страдающие почечно-каменной болезнью;
- которым часто приходится катетеризировать мочевой пузырь (например, при аденоме простаты).
Симптомы псевдомонадных поражений мочевыводящей системы не специфичны. Это боль в пояснице, режущие боли при мочеиспускании, болезненные позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря, повышение температуры, изменение цвета и запаха мочи.
Самое опасное из этих заболеваний – пневмония. Она редко развивается у совершенно здорового до этого человека, только – у детей первых двух лет жизни. У взрослых же синегнойная палочка активно поселяется только:
- в большом количестве застойной слизи – при муковисцидозе, хроническом бронхите, бронхоэктатической болезни;
- если проводился перевод человека на искусственное (аппаратное) дыхание. Это могло возникнуть при наркозе, но чаще – если у него развилась вирусная пневмония, ботулизм, миастения или нарушение сознания.
Синегнойная пневмония протекает с повышением температуры, признаками интоксикации (слабость, отсутствие аппетита, тошнота) и дыхательной недостаточности (это одышка, чувство нехватки воздуха). Отходит слизисто-гнойная мокрота.
Еще до получения результатов бактериологического посева мокроты синегнойную инфекцию в легких можно заподозрить, если рентген показывает большие участки воспаления, которые не исчезают и даже могут увеличиваться по площади после начала антибактериальной терапии.
Вначале на месте попадания бактерии развивается фолликулит – гнойничок, посредине которого находится волос, а вокруг – розовый ободок. Такой элемент зудит, но не болит. Если иммунитет человека оказывает сопротивление, то фолликулитом дело и ограничивается. На его месте возникает коричневая или желтоватая корка, потом некоторое время может сохраняться темное пятно.
Если инфекция проникла в глубокие слои кожи, особенно если травмированный участок поместили во влажную среду (не сменили повязку или памперс у ребенка), или синегнойная палочка поселилась на ожоговой поверхности, появляются такие симптомы:
- сине-зеленое гнойное отделяемое из раны;
- покраснение пораженного участка, которое может распространяться по площади;
- на ранах появляется фиолетовая, черная или коричневая корочка;
- после отторжения одной корочки на ее месте образуется вторая.
Процесс может закончиться:
- выздоровлением;
- гангреной – отмиранием тканей на всю глубину;
- абсцессом – отграниченной полости, заполненной гноем;
- сепсисом, когда инфекция всасывается в кровь, а затем ею разносится по внутренним органам, нанося им повреждения различной степени тяжести.
P.aeruginosa может вызывать ее и:
- остеомиелит;
- инфекции глаз: гнойный конъюнктивит, язву роговицы, гнойное поражение всех оболочек глаза;
- эндокардит – воспаление внутренней оболочки сердца;
- менингиты, менингоэнцефалиты. В том случае бактерия попадает в нервную систему или при операциях на ней, или в результате спинальной анестезии, или – с током крови из пораженного синегнойной палочкой органа.
Синегнойная инфекция у детей
Синегнойная палочка у ребенка может попадать в разные органы и ткани:
Как распознать синегнойную инфекцию
Медики высказывают предположение, что лечение синегнойной палочки потому и сложное, что:
- человек длительно не обращается за медицинской помощью, ведь во многих случаях (кроме поражения кожи) заболевание имеет вялое течение;
- часто прибегает к самолечению первыми предложенными в аптеке антибиотиками, в результате чего бактерия приобретает к ним устойчивость;
- редко сразу же производится бактериологическое исследование – посев биоматериала на питательные среды.
Выявить синегнойную палочку можно, если произвести бакпосев:
- отделяемого из раны или дренажа;
- мокроты – при кашле;
- ожоговой поверхности;
- крови – в любом случае, для исключения сепсиса;
- мочи – если в общем ее анализе есть признаки инфекции мочевыводящих путей.
Одновременно с определением типа P.aeruginosa бактериологи должны провести тест на чувствительность бактерии к антибактериальным средствам, чтобы знать, какие антибиотики подойдут против конкретной синегнойной палочки.
Лечение синегнойной инфекции
Оно проводится только в стационаре. Почему?
- Если доза микроба была значительной, лечение синегнойной палочки антибиотиками – а только оно может вылечить, а не замаскировать симптомы – вызывает распад микробных тел, что может вызвать шок.
- Только врач может определить целесообразность антибиотикотерапии. Так, здесь важен не только сам факт обнаружения бактерии, но ее количество и тот материал, из которого она выделена.
- Врач имеет знания, которые помогут искоренить синегнойную инфекцию. Он знает, сколько дней нужно применять тот или иной антибиотик, в каком случае его нужно менять.
- Только в стационаре есть возможность несколько раз в сутки вводить пациенту внутривенные и внутримышечные инъекции, правильно и практически ежедневно проводить исследование крови или мочи, проводить хирургические вмешательства.
Нужно решать, как лечить синегнойную палочку, если она определяется:
- в крови – в любом количестве;
- в мокроте – не менее 10 5 КОЕ/мл (КОЕ – колониеобразующие единицы);
- в ране – не менее 10 4 КОЕ/мл;
- в моче – более 10 5 КОЕ/мл.
Основное лечение – антибиотики, которые должны сначала вводиться внутривенно, затем – при доказанной их эффективности – переходят на внутримышечное введение. На конечном этапе лечения можно переходить на таблетированные антибактериальные препараты.
Одновременно с системным введением антибиотиков обязательно промывание инфицированных полостей антисептическими растворами. Так, при цистите и уретрите мочевой пузырь промывается через вводимый катетер. Если к моменту выявления синегнойной палочки в мокроте больной находится на ИВЛ, то его трахея и бронхи также могут промываться антисептиками. Раны промываются по дренажу.
В случае синегнойной палочки оправдано такое лечение, когда начинают его в зависимости от тяжести состояния, назначая с самого начала антибиотики более широкого спектра:
Минимальный курс антибактериальной терапии – 7 суток, но отменять антибиотики должен только специалист, который будет ориентироваться и на клиническую картину, и на данные анализов – клинического и бактериологического.
Дополнительное лечение
Это – лечение того заболевания, на фоне которого развилась синегнойная инфекция (муковисцидоз, иммунодефицитные состояния) бактериофаг и введение антисинегнойных антител.
Синегнойная палочка может быть уничтожена не только антибиотиками, но и специально созданным незаразным вирусом – антисинегнойным бактериофагом. Перед его назначением нужно предварительно определять к нему чувствительность.
Бактериофаг эффективен при местном его введении вместе с антибиотиками. Так, он может быть доставлен в кишечник внутрь или в виде клизмы, во влагалище и мочевой пузырь – по тонкому катетеру. Его можно вводить в плевральную полость, почечные лоханки и пазухи носа, предварительно установив туда дренаж.
Бактериофаг может применяться и для детей, даже новорожденных и недоношенных.
Ее название – Псевдовак, которую готовят индивидуально, на основании выделенного у больного штамма.
Это жидкая часть крови, которую можно получить, если донору вводить неопасные для его здоровья дозы синегнойной палочки. Тогда его организм начинает синтезировать защиту против бактерии – антитела. Больше всего их содержится в плазме, которую – с учетом группы крови – вводят больному.
Профилактика синегнойной инфекции
Избежать инфекции можно, если:
- своевременно лечить инфекции: кариозные зубы, миндалины, ранки;
- поддерживать иммунитет на достаточном уровне, закаливаясь, питаясь растительной и молочнокислой пищей, занимаясь спортом, поддерживая чистоту тела;
- следить за чистотой помещения;
- планово проходить врачебные осмотры.

Пока ребенок находится в утробе матери, кишечный тракт его стерилен.
Но как только малыш рождается, в организм проникают различные микроорганизмы.
Полезными считаются бифидо- и лактобактерии, а также отдельные представители колибактерий, которые можно отнести в группу условно-патогенных.
При быстром размножении, кишечная палочка у грудничка, может вызвать коли-инфекцию.
Причины роста кишечной палочки у грудничков
Последнюю относят к группе условно-патогенных, и в определенных количествах она может присутствовать в организме грудничка.
Что касается гемолизирующей палочки, то она может привести к серьезным нарушениям в работе пищеварительного тракта.
Инфекция может попасть в организм малыша – фекально-оральным путем. Гемолизирующая палочка может передаться с молоком матери во время кормления грудью. Иногда ребенок подхватывает инфекцию, находясь в родильном отделении.
Поэтому родители должны тщательно следить за своими детьми. Бутылочки всегда должны быть продезинфицированы. Если соска упадет на пол, то ее нужно сперва хорошо помыть, а только затем давать ребенку. Кишечная палочка может передаться также и через немытые руки.
Симптомы

Чаще всего инфицирование ребенка кишечной палочкой, происходит из-за неаккуратности родителей.
Если такая проблема произошла, то нужно будет суметь распознать характерные для инфекции симптомы.
Понять о наличии кишечной палочки у малыша не составит труда, так как он будет остро реагировать на инфекцию.
Основные признаки наличия кишечной палочки:
- Гипертермия. Инфицирование сопровождается воспалительным процессом, а с ним организм всегда борется одинаково. Поэтому если родители заметили у грудничка высокую температуру, то стоит начать беспокоиться. Как правило, жар сопровождается гиперемией конечностей и общей слабостью.
- Жидкий стул – симптом, который точно указывает на наличие инфекции кишечной этиологии.
- Рвота или обильное срыгивание.
- Беспокойное поведение. Ребенок становится плаксивым, плохо спит, отказывается принимать пищу.
Диагностика
При обнаружении у грудничка симптомов, которые описаны выше, родителям надо срочно показать малыша врачу. Для выявления кишечной палочки необходимо будет провести ряд исследований.

Существует несколько методик, позволяющих выявить патологию:
- Бактериоскопия. Пациенту необходимо сдать кровь, мочу и кал. Все полученные анализы будут исследоваться в лабораториях с помощью микроскопа.
- Бактериологическое исследование. Биологический материл, взятый у пациента, помещается в питательную среду. Если в нем содержатся патогенные микроорганизмы, то их количество будет стремительно увеличиваться.
Лечение кишечной палочки у малышей должно обязательно контролироваться специалистами. Продолжительность терапии с использованием антибиотиков не должна превышать 5 дней. Помимо приема медикаментов очень важно, соблюдать правильный режим питания.
Общие рекомендации терапии кишечной палочки у детей:
- При обнаружении инфекции нужно как можно скорее вызвать врача.
- Чаще всего лечение можно проводить в домашних условиях, но только с согласия специалиста.
- При тяжелом течении заболевания, необходима госпитализация в стационар.
Терапия лактозонегативной кишечной палочки

Лактозонегативная кишечная палочка относится к группе условно-патогенных бактерий. Если процент ее содержания в кишечнике не превышает 5% от общей микрофлоры, то она не представляет опасности, а наоборот, влияет на разные процессы:
- стимулирует выработку витаминов, относящихся к группе K и B;
- активно участвует в обменных процессах;
- помогает усваиваться в организме кальцию и железу.
Если процент содержания в кишечнике лактозонегативной палочки превысит допустимую норму, то будут наблюдаться следующие симптомы:
- появление частых срыгиваний;
- повышенное газообразование;
- если ребенок уже получает прикорм, то в кале можно будет заметить частички непереваренной пищи;
- боль в животе;
- чередование запора и поноса.
Терапия гемолитической кишечной палочки
Чтобы справиться с такой проблемой назначают лечение с использованием сорбентов и регидратационных растворов.
Действие препаратов, входящих в эти группы направлено на восстановление водно-солевого баланса, ведь появление гемолитической палочки приводит к серьезным нарушениям работы кишечника.
Кроме того показан прием: бифидобактерий, бактериофагов и пробиотиков.
Антибиотики детям, у которых обнаружена гемолитическая кишечная палочка, назначают очень редко, только в крайних случаях. Врач при этом должен учитывать не только общее самочувствие малыша, но и результаты проведенных исследований.
Профилактика

Основной причиной появления кишечной палочки у ребенка, является сниженный иммунитет.
Педиатры уверены, что для малыша намного полезнее, если грудное вскармливание будет продолжаться как минимум до тех пор, пока ему не исполнится 1 год.
Ведь именно в грудном молоке содержится лактоза, которая и отвечает за поставку полезной микрофлоры для кишечника.
Чтобы предотвратить развитие кишечной инфекции, необходимо придерживаться следующих мер:
- Соблюдать правила гигиены.
- Следить, чтобы ребенок не тянул в рот немытые пальцы и грязные предметы.
- Детям постарше нужно давать пить только кипяченую воду.
- Родители должны следить за тем, чтобы соски, бутылочки и посуда, из которой ест ребенок, всегда были чистыми.
В том случае, если по каким-то причинам невозможно кормить ребенка грудью, нужно использовать специальные смеси, в составе которых содержатся пребиотики. Определиться с выбором смеси, маме сможет помочь врач-педиатр.
Если все-таки в организм малыша попала кишечная палочка, то после прохождения курса лечения, кормящей маме нужно будет придерживаться диеты. Также очень важно в процессе терапии – сдавать промежуточные анализы. Их результаты будут говорить об эффективности проводимого лечения.
Если у ребенка резко ухудшается самочувствие, появляется рвота, а также понос или запор, то родителям следует насторожиться и как можно скорее показать своего малыша врачу. Ни в коем случае не стоит заниматься самолечением, так как это может привести к еще более тяжелым последствиям.
Что такое инфекции кишечной палочки?
Кишечная палочка - это тип бактерий, которые обычно живут в кишечнике и помогают организму разрушаться и переваривать пищу, которую мы едим. Но определенные типы (или штаммы) кишечной палочки являются инфекционными и распространяются через загрязненную пищу или воду или от других инфицированных людей или животных. Инфекции, вызванные бактериями кишечной палочки (Escherichia coli), могут вызвать сильную кровянистую диарею. Некоторые случаи могут привести к серьезным проблемам со здоровьем. К счастью, у большинства здоровых людей, которые заражаются инфекцией, серьезных проблем не возникает, и они самостоятельно выздоравливают без лечения.
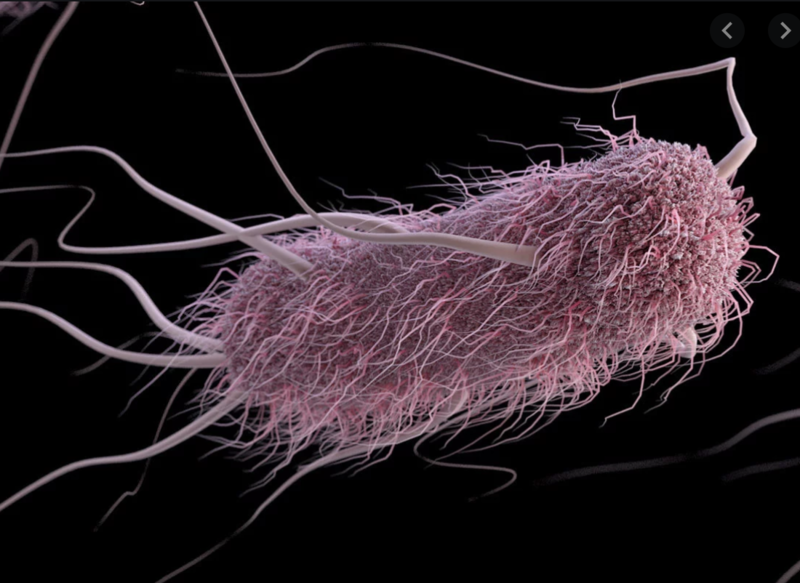
Как возникают инфекции кишечной палочки?
Чаще всего кишечная палочка распространяется, когда кто-то ест пищу, которая содержит бактерии. Продукты риска включают в себя:
- недоваренный говяжий фарш (например, в гамбургерах)
- продукт, который соприкосался с животным навозом (коров, овец, коз или оленей) или вымытый в загрязненной воде
- непастеризованные молочные или соковые продукты
Бактерии также могут распространяться от человека к человеку на немытых руках и поверхностях, плавая в загрязненной воде и от прикосновений к животным на фермах или в зоопарках.
Каковы признаки инфекции кишечной палочки?
Некоторые виды бактерий кишечной палочки вырабатывают токсин (ядовитое вещество), которое может повредить слизистую оболочку тонкой кишки. Это может привести к сильным спазмам желудка, рвоте и диарее (часто с кровью). Когда это происходит, люди могут обезвоживаться. Симптомы обычно начинаются через 3-4 дня после контакта человека с бактериями и заканчиваются в течение недели.
Инфекции кишечной палочки заразны?
Инфекция кишечной палочки является заразной, по крайней мере, до тех пор, пока у человека диарея, а иногда и дольше.
Какие проблемы могут случиться?
Большинство людей полностью выздоравливают от инфекции кишечной палочки. Но у некоторых может развиться серьезная проблема с почками и кровью, называемая гемолитическим уремическим синдромом (ГУС).
Признаки ГУС включают в себя:
- снижение мочеиспускания
- бледный или опухший вид
- необъяснимые синяки
- кровотечение из носа или десен
- крайняя усталость припадки
ГУС может быть опасным для жизни ребенка и взрослого и нуждается в лечении в больнице.
Как лечат кишечную палочку?
Врач может взять образец кала для поиска бактерий кишечной палочки. Анализы крови могут быть использованы для проверки возможных осложнений.
Антибиотики не помогают и, фактически, могут быть вредными. Аналогично, противодиарейные лекарства могут увеличить риск осложнений и не должны использоваться.
Дети с инфекцией кишечной палочки должны как можно больше отдыхать и пить много жидкости, чтобы избежать обезвоживания. Те, кто становятся обезвоженными, возможно, должны быть госпитализированы, чтобы получить внутривенные жидкости, и те с ГУС, возможно, нуждаются в диализе для почечной недостаточности и / или переливаний крови.
Выздоравливая от инфекции, дети могут вернуться к своей обычной деятельности после того, как в двух культурах кала не осталось бактерий. Не позволяйте детям пользоваться плавательными бассейнами или водными горками до тех пор, пока все симптомы не пройдут через 2 недели.
Можно ли предотвратить заражение кишечной палочкой?
Вспышки кишечной палочки были связаны с широким спектром продуктов, таких как свежий шпинат, гамбургеры, говяжий фарш, болонья, фундук, упакованные сыры, измельченный салат и тесто для печенья. Безопасное приготовление пищи может иметь большое значение для защиты вашей семьи от инфекций кишечной палочки:
- Хорошо готовьте мясо, пока оно не достигнет температуры не менее 160 ° F / 70 ° C в самой толстой точке.
- Тщательно очистите все, что соприкасается с сырым мясом.
- Выбирайте пастеризованные соки и молочные продукты.
- Чистые сырые продукты хорошо помыть перед едой.
Научите своих детей важности регулярного тщательного мытья рук, особенно после посещения туалета, прикосновения к животным или игры на улице, а также перед едой или приготовлением пищи. Им следует избегать глотания воды во время плавания.
Когда я должен позвонить доктору?
Позвоните своему врачу, если у вашего ребенка есть какие-либо симптомы инфекции кишечной палочки, особенно боли в животе или длительная, тяжелая или кровянистая диарея. Немедленно звоните, если у вашего ребенка наблюдаются признаки обезвоживания, например, мочеиспускания меньше нормы или гемолитического уремического синдрома, особенно если у вашего ребенка недавно была желудочно-кишечная болезнь.
На портале Vikids вы можете:
Читайте также:


