Пиелонефрит кишечная палочка антибиотики
Пиелонефрит – самое распространенное заболевание почек, вызванное поражением микробной флорой, которое нередко имеет тенденцию к рецидивам, исходом которых является хроническая болезнь почек. Использование в комплексной схеме лечения современных препаратов позволяет снизить вероятность рецидивов, осложнений, добиться не только купирования клинической симптоматики, но и полного выздоровления.
Вышесказанное актуально для первичного пиелонефрита, понятно, что прежде, чем ставить перед консервативной терапией подобные задачи, необходимо провести хирургическую либо какую иную коррекцию, чтобы восстановить адекватный отток мочи.
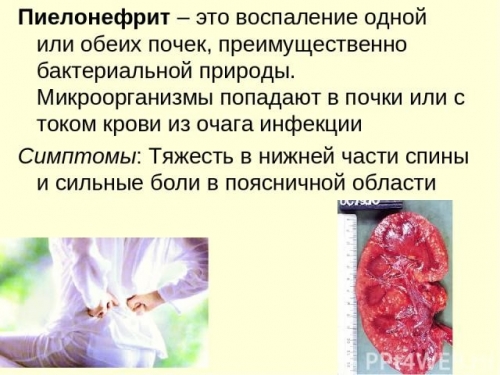
Вообще, инфекции мочевыводящих путей входят в двадцатку наиболее частых поводов визита к врачу. Лечение неосложненного пиелонефрита не требует госпитализации, достаточно адекватного курса антибактериальной противовоспалительной иммуномодулирующей терапии с последующим динамическим наблюдением.
Госпитализации в стационар подлежат больные с осложненной формой пиелонефрита, где ведущая роль в прогрессировании воспалительного процесса отводится обструкции.
Стационарному лечению подлежат пациенты, которые не имеют возможности лечиться антибиотиками и другими средствами перорально, например, из-за рвоты.
В России ежегодно регистрируется более 1 млн новых случаев заболевания пиелонефритом, поэтому лечение данной нозологии остается актуальной проблемой.
Прежде чем приступать к выбору антибиотика для стартовой терапии, необходимо обратить внимание, какие же возбудители чаще всего вызывают ту или иную форму пиелонефрита.
Если обратиться к статистическим данным, то можно увидеть, что большинство форм неосложненного пиелонефрита провоцируется Кишечной палочкой (до 90 %), Клебсиеллой, Энтеробактером, Протеем, а также Энтерококками.
Что касается вторичного обструктивного пиелонефрита – микробный спектр возбудителей здесь гораздо шире.
Процент грамотрицательных патогенов, включая Кишечную палочку, снижается, и на первое место выходит грамположительная флора: Стафилококки, Энтерококки специес, Синегнойная палочка.
Прежде чем назначить антибиотик, необходимо учитывать следующие аспекты:
1. Беременность и лактация,
2. Аллерологический анамнез,
3. Совместимость потенциально назначаемого антибиотика с другими препаратами, которые принимает пациент,
4. Какие до этого и как длительно принимались антибиотики,
5. Куда выезжал заболевший пиелонефритом (оценка вероятности встречи с резистентным возбудителем).
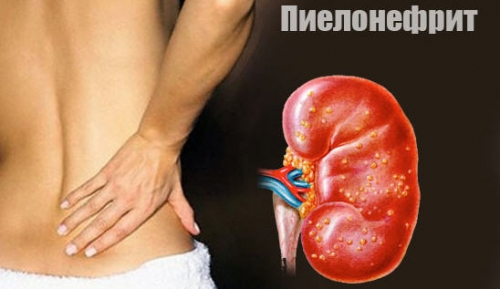
Динамику после назначения препарата оценивают через 48–72 часа, если положительная динамика, в том числе, в клинико-лабораторных показателях отсутствует, то выполняется одно из трех мероприятий:
• Увеличивают дозировку антибактериального средства.
• Антибактериальный препарат отменяют и назначают антибиотик из другой группы.
• Добавляют еще один антибактериальный препарат, который выступает в качестве синергиста, т.е. усиливает действие первого.
Как только получают результаты анализа посева на возбудителя и чувствительность к антибиотикам, выполняют коррекцию схемы лечения, если это необходимо (получен результат, из которого видно, что возбудитель устойчив к принимаемому антибактериальному средству).
В амбулаторных условиях антибиотик широкого спектра действия назначается на 10–14 дней, если к концу лечения состояние и самочувствие нормализовалось, в общем анализе мочи, пробе Нечипоренко, общем анализе крови данных за воспалительный процесс не выявлено, назначают 2-3 курса приема уросептиков. Это необходимо сделать, чтобы добиться гибели инфекционных очагов внутри ткани почки и предотвратить образование рубцовых дефектов с утратой функциональной ткани.
Что такое ступенчатая терапия

Антибиотики, назначаемые при пиелонефрите, могут применяться в различных формах: перорально, инфузионно или внутривенно.
Если в амбулаторной урологической практике вполне возможен пероральный прием лекарств, при осложненных формах пиелонефрита предпочтительнее введение антибактериальных препаратов внутривенно, для более быстрого развития лечебного эффекта и повышения биодоступности.
После улучшения самочувствия, исчезновения клинических проявлений, пациента переводят на пероральный прием. В большинстве случаев, это происходит через 5–7 дней с момента начала лечения. Длительность терапии такой формы пиелонефрита составляет 10-14 дней, но возможно пролонгирование курса до 21 дня.
Поэтому ставить на себе эксперименты, при наличии в современной урологии всех необходимых средств, по меньшей мере, неразумно.
Какие препараты лучше при неосложненном воспалении почек, или применяемые антибиотики в лечении острого необструктивного пиелонефрита
Итак, какие же антибиотики применяются при пиелонефрите?
Препараты выбора – Фторхинолоны.
Ципрофлоксацин 500 мг 2 раза в день, длительность лечения 10–12 дней.
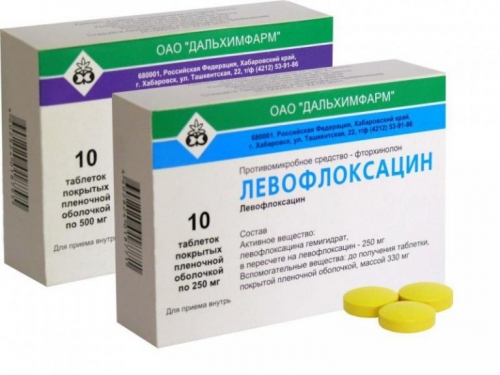
Левофлоксацин (Флорацид, Глево) 500 мг 1 раз в день, длительность 10 дней.
Норфлоксацин (Нолицин, Норбактин) 400 мг 2 раза в день 10-14 дней.
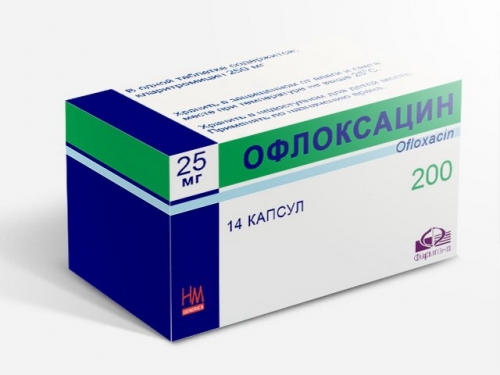
Офлоксацин 400 мг 2 раза в день, длительность 10 дней (у маловесных пациентов возможна дозировка 200 мг 2 раза в день).
Альтернативные лекарственные средства
Если по каким-либо причинам назначение вышеперечисленных антибиотиков при пиелонефрите невозможно, в схему включают лекарственные средства из группы цефалоспоринов 2–3 поколения, например: Цефуроксим, Цефиксим.
Аминопенициллины: Амоксициллин/клавулановая кислота.
Антибиотики при остром осложненном пиелонефрите или госпитальной инфекции почек
Для лечения острого осложненного пиелонефрита назначают Фторхинолоны (Ципрофлоксацин, Левофлоксацин, Пефлоксацин, Офлоксацин), но используют внутривенный способ введения, т.е. эти антибиотики при пиелонефрите существуют и в уколах.
Аминопенициллины: амоксициллин/клавулановая кислота.
Цефалоспорины, например, Цефтриаксон 1,0 г 2 раза в сутки, курсом 10 дней,
Цефтазидим по 1-2 г 3 раза в день внутривенно и т.д.
Аминогликозиды: Амикацин 10-15 мкг на 1 кг в сутки - 2-3 раза.
В тяжелых случаях возможна комбинация Аминогликозид + Фторхинолон, либо Цефалоспорин + Аминогликозид.
Эффективные антибиотики для лечения пиелонефрита у беременных и детей

Всем понятно, что для лечения гестационного пиелонефрита нужен такой антибактериальный препарат, положительный эффект от применения которого превысил все возможные риски, не было бы отрицательного воздействия на развитие беременности, и вообще, побочные эффекты были бы сведены к минимуму.
Сколько дней пить антибиотики, решает врач индивидуально.
В качестве стартового лечения у беременных препаратом выбора является амоксициллин/клавулановая кислота (защищенные аминопенициллины) в дозировке 1.5–3 г в сутки или перорально по 500 мг 2-3 раза в день, курсом 7-10 дней.
Цефалоспорины 2-3 поколения (Цефтриаксон 0,5 г 2 раза в день или 1,0 г в сутки внутривенно или внутримышечно.
Фторхинолоны, Тетрациклины, Сульфаниламиды не применяют для лечения пиелонефрита беременных и детей.

У детей, как и у беременных, препаратом выбора является антибиотик из группы защищенных аминопенициллинов, дозировка рассчитывается согласно возрасту и весу.
В осложненных случаях, также возможно лечение Цефтриаксоном, по 250–500 мг 2 раза в день внутримышечно, длительность курса зависит от тяжести состояния.
Какие особенности антибактериального лечения пиелонефрита у пожилых людей
Пиелонефрит у возрастных пациентов, как правило, протекает на фоне сопутствующих заболеваний:
• сахарный диабет,
• доброкачественная гиперплазия предстательной железы у мужчин,
• атеросклеротические процессы, затрагивающие, в том числе, и сосуды почек,
• артериальная гипертензия.
Учитывая длительность течения воспаления в почках, возможно заранее предположить полирезистентность микробной флоры, тенденцию заболевания к частым обострениям и более тяжелое течение.
Для возрастных пациентов антибактериальный препарат выбирают с учетом функциональной способности почек, сопутствующих заболеваний.
Допускается клиническое излечение с неполной лабораторной ремиссией (т.е., в анализах мочи допустимо присутствие лейкоцитов и бактерий).
Нитрофураны, Аминогликозиды, Полимиксины в пожилом возрасте не назначают.
Подводя итоги обзору антибактериальных препаратов, отметим, что лучший антибиотик при пиелонефрите – грамотно подобранный препарат, который поможет именно вам.
Самостоятельно за это дело лучше не браться, иначе вред, нанесенный организму, может намного превысить пользу.
Какие еще существуют эффективные препараты для лечения пиелонефрита
Как мы уже говорили выше, для лечения пиелонефрита применяется многокомпонентная схема.
После проведенной антибактериальной терапии обоснован прием уросептиков.
К наиболее часто назначаемым относят:
Палин, Пимидель, Фуромаг, Фурадонин, Нитроксолин, 5-НОК.
Как препараты первой линии при остром пиелонефрите они малоэффективны, но дополнительным звеном, после адекватного лечения антибактериальными средствами, работают хорошо.
Обоснован прием уросептиков в осеннее-весенний период, для профилактики рецидива, так как антибиотики при хроническом пиелонефрите не применяются. Обычно препараты из данной группы назначают курсами по 10 дней.
Работе иммунной системы в противостоянии микроорганизмам, вызывающим воспаление органов мочеполовой сферы, отводят значительную роль. Если бы иммунитет работал на должном уровне, возможно первичный пиелонефрит не успел развиться. Значит, задача иммунотерапии – улучшить иммунный ответ организма на патогенов.
С этой целью назначают следующие препараты: Генферон, Панавир, Виферон, Кипферон, Циклоферон и др.
Дополнительно обоснован прием поливитаминов с микроэлементами.
Лечение острого пиелонефрита антибиотиками может осложниться кандидозом (молочницей), поэтому нельзя забывать про противогрибковые препараты: Дифлюкан, Флюкостат, Пимафуцин, Нистатин и пр.
Средства, улучшающие кровообращение в почках
Одним из побочных эффектов воспалительного процесса является ишемия сосудов почек. Не стоит забывать, что именно через кровь доставляются лекарства и питательные вещества, так необходимые для выздоровления.
Чтобы убрать проявления ишемии, применяют Трентал, Пентоксифиллин.
Фитотерапия или как лечить пиелонефрит травами

Учитывая то, что пиелонефрит после антибиотиков нуждается в дальнейшем внимании, обратимся к возможностям природы.
Еще наши далекие предки использовали в лечении воспаления почек различные растения, так как уже в древности знахари владели информацией о противомикробном, противовоспалительном и мочегонном действии некоторых трав.
К эффективным растениям от воспаления в почках относят:
• спорыш,
• хвощ полевой,
• семена укропа,
• толокнянку (медвежьи ушки),
• эрву шерстистую и др.
Можно купить готовые сборы трав от почек в аптеке, например, Фитонефрол, Бруснивер и заваривать, как чай в фильтр–пакетиках.
Как вариант, возможно использование комплексных фитопрепаратов, к которым относятся:

При лечении пиелонефрита не стоит забывать про диету: правильному питанию придают большое значение.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Пиелонефрит по своей частоте превосходит все почечные болезни вместе взятые [1]. Согласно сборной статистике (более чем 100 авторов), в среднем 1% людей на земле ежегодно заболевает пиелонефритом [2].
Пиелонефрит по своей частоте превосходит все почечные болезни вместе взятые [1]. Согласно сборной статистике (более чем 100 авторов), в среднем 1% людей на земле ежегодно заболевает пиелонефритом [2].
Острый пиелонефрит составляет 14% болезней почек, гнойные его формы развиваются у 1/3 больных [3]. В настоящее время инфекции мочевыводящих путей (ИМВП) разделяют на неосложненные и осложненные [4]. К осложненным ИМВП относят заболевания, объединенные наличием функциональных или анатомических аномалий верхних или нижних мочевых путей или протекающие на фоне заболеваний, снижающих резистентность организма (Falagas M.E.,1995). ИМВП в большинстве стран мира являются одной из наиболее актуальных медицинских проблем. Так, в США ИМВП служат причиной обращения к врачу 7 млн. пациентов в год, из которых 1 млн. требуют госпитализации. Группа осложненных ИМВП представлена крайне разнородными заболеваниями: от тяжелого пиелонефрита с явлениями обструкции и угрозой развития уросепсиса, до катетер–ассоциированных ИМВП, которые могут исчезнуть самостоятельно после извлечения катетера [5]. Некоторые авторы для практических целей придерживаются выделения двух форм пиелонефрита: неосложненный и осложненный [6,7]. Такое условное разделение ни в коей мере не объясняет степень воспалительного процесса в почке, его морфологическую форму (серозный, гнойный). Необходимость выделения осложненного и неосложненного пиелонефрита обусловлена различиями в их этиологии, патогенезе и соответственно – разными подходами к лечению. Наиболее полно отражает различные стадии и формы воспалительного процесса в почке классификация, предложенная в 1974 г. Н.А. Лопаткиным (рис. 1).
Рис. 1. Классификация пиелонефрита (Н.А. Лопаткин, 1974)
Несмотря на оптимистические предсказания, частота заболеваний пиелонефритом существенно не изменилась в эру антибиотиков и сульфаниламидов.
Острый пиелонефрит только у 17,6% больных является первичным, у 82,4% – он вторичен. Поэтому алгоритм диагностики должен ответить на следующие вопросы: функция почек и состояние уродинамики, стадия (серозная или гнойная), форма пиелонефрита (апостематозный, карбункул, абсцесс почки или их сочетание). В алгоритм экстренных исследований включают анализ жалоб больного и сбор анамнеза, клинико–лабораторное обследование, комплексное ультразвуковое исследование с применением допплерографии, рентгенологическое исследование [8].
Наибольшее количество диагностических ошибок допускается на амбулаторном этапе из-за подчас пренебрежительного отношения врачей к сбору анамнеза, недооценки жалоб и тяжести состояния больного, непонимания патогенеза развития острого пиелонефрита. В результате больные госпитализируются в непрофильные отделения в связи с неправильно установленным диагнозом или назначается амбулаторное лечение при обструктивном остром пиелонефрите, что недопустимо.
Улучшение качества диагностики острого пиелонефрита и уменьшение количества диагностических ошибок возможно только при использовании комплексного подхода, в основе которого лежат жалобы больного, анамнез заболевания и клинико–лабораторные данные. При установлении диагноза острый пиелонефрит на основании жалоб больного на повышение температуры, боли в поясничной области, наличии лейкоцитурии, бактериурии; необходимо исключить нарушение уродинамики с помощью ультразвукового исследования (УЗИ) с допплерографией, экскреторной урографии (ЭУ). Затем определить стадию пиелонефрита, т.е. провести дифференциальную диагностику между серозной и гнойной стадиями заболевания (табл. 1).
При выявлении гнойного пиелонефрита определяется форма заболевания – апостематозный, карбункул почки, абсцесс или их сочетание (табл. 2).
Пиелонефрит - заболевание бактериальной природы, однако специфического возбудителя не существует. Пиелонефрит вызывают различные микроорганизмы - бактерии, вирусы, грибы. Наиболее часто этиологическим агентом пиелонефрита являются бактерии – грамотрицательные и грамположительные условные патогены, многие из которых принадлежат нормальной микрофлоре человека. Наиболее значимыми возбудителями острого пиелонефрита являются: E. coli, Proteus spp., P. aeruginosa, Enterobacter spp., Staphylococcus spp., Enterococcus faecalis [10]. В настоящее время отмечено снижение частоты обнаружения E. coli, особенно у мужчин, пациентов с мочевыми катетерами. Возрастает частота выделения P. aeruginosa и Proteus spp. [11]. E. coli преобладает у пациентов при неосложненных ИМВП, т.е. при отсутствии обструктивной уропатии. Изменение этиологической структуры возбудителей острого пиелонефрита во многом связано с широким внедрением в клиническую практику эндоскопических методов диагностики и лечения, заканчивающихся оставлением дренажей в органах мочевой системы, которые становятся входными воротами инфекции (табл. 3).
Пиелонефрит - заболевание бактериальной природы, однако специфического возбудителя не существует. Пиелонефрит вызывают различные микроорганизмы - бактерии, вирусы, грибы. Наиболее часто этиологическим агентом пиелонефрита являются бактерии – грамотрицательные и грамположительные условные патогены, многие из которых принадлежат нормальной микрофлоре человека. Наиболее значимыми возбудителями острого пиелонефрита являются: [10]. В настоящее время отмечено снижение частоты обнаружения , особенно у мужчин, пациентов с мочевыми катетерами. Возрастает частота выделения и [11]. преобладает у пациентов при неосложненных ИМВП, т.е. при отсутствии обструктивной уропатии. Изменение этиологической структуры возбудителей острого пиелонефрита во многом связано с широким внедрением в клиническую практику эндоскопических методов диагностики и лечения, заканчивающихся оставлением дренажей в органах мочевой системы, которые становятся входными воротами инфекции (табл. 3).
При гнойном пиелонефрите – одной из самых тяжелых и опасных для жизни осложненных ИМВП, основными возбудителями являются грамотрицательные условно-патогенные микроорганизмы (76,9%). У пациентов, перенесших открытые оперативные вмешательства на органах мочевой системы или эндоскопические диагностические и лечебные манипуляции и операции, возрастает роль госпитальных штаммов микроорганизмов, в первую очередь это относится к P. aeruginosa.
Лечение острого пиелонефрита должно быть комплексным, включающим следующие аспекты: устранение причины, вызывающей нарушение уродинамики, антибактериальная, дезинтоксикационная, иммунокоррегирующая и симптоматическая терапия. Как диагностика, так и выбор метода лечения должны осуществляться в кратчайшие сроки. Лечение острого пиелонефрита преследует цель сохранения почки, профилактики уросепсиса и возникновения рецидивов заболевания. Исключение составляют катетер-ассоциированные инфекции, в большинстве случаев исчезающие после удаления катетера [12].
При любой форме острого обструктивного пиелонефрита в абсолютно неотложном порядке должен быть восстановлен отток мочи от пораженной почки, причем это должно предшествовать всем остальным лечебным мероприятиям. Восстановление или улучшение почечной функции при вторичном (обструктивном) остром пиелонефрите происходит лишь тогда, когда обтурация устранена не позднее, чем через 24 часа после начала острого пиелонефрита. Если же обтурация сохраняется на более длительный срок, это приводит к стойкому нарушению всех показателей функции почек, клинически наблюдается исход в хронический пиелонефрит [1]. Восстановление нормальной уродинамики является краеугольным камнем в лечении любой мочевой инфекции. В тех случаях, когда причина возникновения обструкции не может быть ликвидирована немедленно, следует прибегать к дренированию верхних мочевых путей нефростомическим дренажем, а в случае инфравезикальной обструкции – к дренированию мочевого пузыря цистостомическим дренажем [5]. Обе операции предпочтительнее выполнять под ультразвуковым наведением.
Применяются различные схемы, программы, алгоритмы антибактериальной терапии острого пиелонефрита (табл. 4, 5).
Придерживаясь рациональной тактики антибиотикотерапии, можно избежать многих нежелательных последствий, возникающих при неправильном подходе к лечению: распространения антибиотикоустойчивых штаммов возбудителей, проявления токсичности лекарственных средств.
Длительное время занимаясь обследованием и лечением больных острым гнойным пиелонефритом, мы установили взаимосвязь возбудителя, пути проникновения инфекции и формы острого пиелонефрита (табл. 6).
Выявленная закономерность позволяет подбирать рациональную эмпирическую терапию с учетом наиболее вероятного возбудителя.
В лечении больных острым гнойным пиелонефритом нужно использовать препараты с расширенным спектром антибактериальной активности, резистентность к которым основных возбудителей пиелонефрита отсутствует или является достаточно низкой. Препаратами выбора для стартовой эмпирической терапии острого гнойного пиелонефрита являются карбапенемы, цефалоспорины III–IV поколений, фторхинолоны.
При отсутствии факторов риска, таких как инвазивные урологические вмешательства, сахарный диабет, возможно проведение комбинированной терапии: цефалоспорины I или II поколений и аминогликозиды.
При всех стадиях и формах острого пиелонефрита адекватным является только парентеральный способ введения антибиотиков, предпочтение следует отдавать внутривенному пути введения. Оценка эффективности проводимой терапии при остром пиелонефрите должна осуществляться через 48–72 часа, коррекция – после получения результатов бактериологического исследования.
Так как к моменту первичной оценки эффективности терапии (48–72 часа) результаты микробиологического исследования обычно отсутствуют, коррекция антибактериальной терапии при отсутствии эффекта или недо статочной эффективности терапии проводится также эмпирически. Если лечение начиналось с применения цефалоспорина I поколения в сочетании с аминогликозидом, проводится замена первого препарата на цефалоспорин II или III поколения. При отсутствии эффекта от применения цефалоспоринов III поколения в сочетании с аминогликозидами показано назначение фторхинолонов (ципрофлоксацин) или карбапенемов (имипенем). После получения данных микробиологического исследования – переход на этиотропную терапию.
При всех стадиях и формах острого пиелонефрита адекватным является только парентеральный способ введения антибиотиков, предпочтение следует отдавать внутривенному пути введения. Оценка эффективности проводимой терапии при остром пиелонефрите должна осуществляться через 48–72 часа, коррекция – после получения результатов бактериологического исследования. Если при остром серозном пиелонефрите антибактериальная терапия проводится в течение 10–14 дней, то при гнойном пиелонефрите длительность проведения антибактериальной терапии увеличивается. Критерием для решения вопроса о прекращении антибактериальной терапии являются нормализация клинической картины, анализов крови и мочи. У пациентов, оперированных по поводу острого гнойного пиелонефрита, антибактериальная терапия продолжается до закрытия нефростомического свища. В дальнейшем амбулаторно проводится назначение антибактериальных препаратов с учетом результатов антибиотикограммы.
Острый пиелонефрит – это хирургическая инфекция. В начале заболевания трудно прогнозировать, по какому пути будет развиваться заболевание, при котором в процесс всегда в той или иной степени вовлечены чашечно-лоханочная система и паренхима почки. Достоверно исключить нарушение уродинамики можно только проведя соответствующие исследования: ультразвуковое с применением допплерографии, экскреторную урографию. Поэтому было бы неправильно обсуждать вопросы, касающиеся антибактериальной терапии, в отрыве от алгоритма диагностики острого пиелонефрита, методов восстановления уродинамики.
- Кто должен лечить больного острым пиелонефритом: терапевт, нефролог, уролог?
- Где должно проводиться лечение: амбулаторно, в условиях нефрологического, урологического отделения?
- Где и как правильно и своевременно провести обследование пациента с острым пиелонефритом, чтобы своевременно исключить нарушение уродинамики и не допустить развития гнойного пиелонефрита или бактериемического шока?
- Как правильно подобрать стартовую эмпирическую антибактериальную терапию и провести ее своевременную и адекватную коррекцию при отсутствии возможности выполнения микробиологических исследований в амбулаторных условиях?
Только объединив усилия клиницистов, микробиологов и химиотерапевтов (создав в каждой крупной многопрофильной больнице соответствующее подразделение), ответив четко и однозначно на предложенные вопросы и поставив во главу угла конкретного больного, а не возбудителей и антибактериальные препараты (схема: Больной – возбудитель – антибиотик), мы сможем улучшить результаты лечения больных острым пиелонефритом.
1. Войно-Ясенецкий А.М. Острый пиелонефрит / клиника, диагностика, лечение: Дис. док. мед. наук. - 1969.
2. Болезни почек /Под редакцией Маждракова Г. и Попова Н. - София: Медицина и физкультура , 1980. - С. 311-388.
3. Пытель Ю.А., Золотарев И.И.. Неотложная урология. - М. Медицина, 1985
4. Лопаткин Н.А., Деревянко И.И. Неосложненные и осложненные инфекции мочеполовых путей. Принципы антибактериальной терапии // РМЖ. - 1997. - т.5. - N 24. - С.1579-1588.
5. Лоран О.Б., Пушкарь Д.Ю., Раснер П.И.// Клиническая антимикробная химиотерапия.- 1999. - т.1. - N 3. - С.91-94.
6. Деревянко И.И. Современная антибактериальная химиотерапия пиелонефрита: Дисс. . докт. мед. наук. - М.,1998.
7. Tolkoff-Rubin N., Rubin R. New approaches to the Treatment of Urinary Tract infections // Am. J.Med. - 1987.- Vol.82 (Suppl. 4A ). - P. 270-277
8. Синякова Л.А. Гнойный пиелонефрит (современная диагностика и лечение): Дисс. . докт. мед. наук. - М., 2002.
9. Степанов В.Н., Синякова Л.А., Денискова М.В., Габдурахманов И.И. Роль ультразвукового сканирования в диагностике и лечении гнойного пиелонефрита // Материалы III научной сессии РМАПО. М.,1999. - С. 373.
10. Лопаткин Н.А., Деревянко И.И., Нефедова Л.А. Этиологическая структура и лечение инфекционно-воспалительных осложнений в урологической практике // Российское общество урологов. Правление. Пленум: Материалы. - Киров, 2000. - С. 5-29.
11. Naber K.G. Optimal management of uncomplicated and complicated urinary tract infections. - Adv. Clin. Exp.Med. - 1998. - Vol. 7. - P. 41-46.
12. Перепанова Т.С. Комплексное лечение и профилактика госпитальной инфекции мочевых путей: Дис. . док. мед. наук. М., 1996.
13. Белобородова Н.В., Богданов М.Б., Черненькая Т.В. Алгоритмы антибиотикотерапии: руководство для врачей. - М., 1999.
14. Яковлев С.В. Антибактериальная терапия пиелонефрита // Consilium medicum. - 2000. - т. 2. - N 4. - С. 156-159.
15. Naber K. et al. Recommendation for antimicrobial therapy in urology// Chemother J.- Vol. 9. - P. 165-170.
16. Белобородов В.Б. Мировой опыт применения имипенема/циластатина и меропенема в клинической практике // Инфекции и антимикробная терапия. - 1999. - т. 1. - N 2. - С. 46-50.
17. Yoshida K., Kobayashi N., Tohsaka A. et al. Efficacy of sodium imipenem/cilastatin on patients with complicated urinary tract infections follow the failure of prior antimicrobial agents. Hinyokika. - 1992; Vol. 38. - P. 495-499.
Большинство воспалительных заболеваний почек провоцируется воздействием патогенных микроорганизмов. Одним из таких недугов является пиелонефрит. Это опасная болезнь, требующая качественного и своевременного лечения. Антибиотики при пиелонефрите – основа терапии.
Особенности пиелонефрита
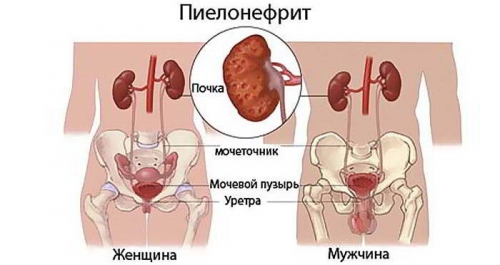
Пиелонефрит представляет собой инфекционное заболевание почек, которое может протекать как в острой, так и хронической форме. Недуг отличается своей обширностью – он поражает чашечно-лоханочную систему, а также паренхиму, распространяется на кровеносные и лимфатические сосуды.
У заболевания нет специфического возбудителя, то есть, спровоцировать пиелонефрит могут многие бактерии. Они, как правило, попадают в почки через мочеточники или кровеносную систему. Лимфатические сосуды, как входные ворота, используются возбудителями гораздо реже. Причиной недуга могут стать микроорганизмы, которые внедрились в организм из внешней среды, а также относящиеся к условно-патогенной микрофлоре.

На сегодняшний день известно, что наиболее часто воспалительное заболевание почек вызывают такие бактерии, как:
- кишечная палочка – лидер по диагностированным случаям пиелонефрита;
- клебсиеллы;
- простейшие возбудители, традиционно передающиеся половым путем – хламидии, уреаплазмы, микоплазмы;
- грибок Кандида;
- протеи;
- стафилококки и стрептококки;
- энтерококки.
Нередки случаи, когда у человека наблюдается сразу несколько возбудителей. Это характерно преимущественно для запущенного пиелонефрита в хронической стадии, а также для пациентов с ослабленным иммунитетом. Вылечить такой недуг гораздо сложнее.
Назначение лечения
Главная задача, которая ставится перед врачами – это полное уничтожение патогенной микрофлоры в почках. До тех пор, пока там присутствуют следы возбудителей, пусть и в незначительном количестве, лечение не может быть остановлено или прервано.

Лечение пиелонефрита антибиотиками – это лишь один из многих шагов на пути к полному избавлению от болезни, пусть и самый важный. Терапия характеризуется комплексностью, она должна разрабатываться с учетом индивидуальных особенностей организма пациента, текущей стадии и формы заболевания. Учитывая тот факт, что пиелонефрит нередко рецидивирует, потребуется принять все возможные меры, чтобы не допустить этого.
| Лечение антибактериальными средствами | Общее лечение |
|
|
Какими антибиотиками осуществляется лечение пиелонефрита
На сегодняшний день большую эффективность демонстрирует так называемая ступенчатая антибактериальная терапия. Ее суть заключается в том, что антибиотики применяются в два этапа: сначала лекарства вводятся посредством уколов, потом переходят на таблетки.
Благодаря ступенчатой терапии, не только ускоряется процесс выздоровления пациента, но и снижается общая стоимость лечения, что тоже немаловажно.
Название антибиотиков при пиелонефрите:
Это антибиотики, которые демонстрируют хорошую эффективность против целого ряда грамположительных и грамотрицательных бактерий. Значительным недостатком фторхинолонов является то, что они имеют достаточно серьезное влияние на почки. То есть, теряется сама суть лечения, ведь требуется вылечить этот парный орган, а не отравить его. Поэтому фторхинолоны на сегодняшний день для лечения пиелонефрита используются достаточно редко.

Наиболее распространенными препаратами данной группы являются Левофлоксацин, Ципрофлоксацин и Офлоксацил.
- Группа пенициллинов
Пенициллины – одни из самых известных антибиотиков, появившиеся раньше всех. Активное вещество успешно борется с большинством грамположительных и грамотрицательных бактерий. При этом стафилококки не обладают какой-либо чувствительностью к этому лекарству, а потому, если пиелонефрит вызван смешанной инфекцией, возможно, понадобится комплексная антибактериальная терапия.
Самыми популярными препаратами данной группы являются:
- Ампициллин – качественный и сравнительно недорогой антибиотик полусинтетического происхождения. Преимущественно назначается для лечения пиелонефрита, вызванного внедрением в почечную ткань кишечной палочки;
- Амоксиклав – комплексный антибиотик нового поколения. Помимо воспаления почек, используется также для эффективного лечения цистита и ряда гинекологических заболеваний. Имеет очень низкую токсичность для почек, биодоступность превышает 50 процентов;
- Амоксициллин – высокоэффективный полусинтетический антибиотик. Бактерицидное действие основано на разрушении мембраны клеток патогенного микроорганизма, что приводит к его гибели, а также отсутствии возможности дальнейшего размножения.

Значительным преимуществом пенициллиновой группы является то, что эти препараты хорошо переносятся организмом. Благодаря этому, их даже можно назначать для лечения беременных женщин.
Препараты данной группы преимущественно основаны на таком активном веществе, как азитромицин. Макролиды отличаются широким спектром действия и хорошей эффективностью. Нарушают синтез белка в клетках возбудителя. Недостатком является то, что бактерии могут вырабатывать устойчивость к антибиотику, из-за чего повторное лечение, например, в случае рецидива, не будет иметь достаточной эффективности.
Одни из самых мощных антибиотиков. Наибольшее распространение получили такие препараты, как Амикацин, Нетилмицин и Гентамицин. Разрушительным образом воздействуют на множество бактерий, способных вызывать воспаление почек, в том числе и синегнойную палочку. Но есть и существенный недостаток – аминогликозиды обладают достаточно высокой нефротоксичностью, то есть, могут отравлять почки. Поэтому, если эти антибиотики и назначаются, то только на непродолжительный период.

- Группа цефалоспоринов
На сегодняшний день эти антибиотики назначаются чаще всего. Они отличаются хорошей эффективностью, токсичное воздействие на почки минимальное. Используются цефалоспорины третьего и четвертого поколения. Выпускаются такие антибиотики при пиелонефрите в таблетках и порошке для приготовления растворов для инъекций.

Антибиотик влияет на способность клеток бактерий синтезировать белок – строительный материал для клеточных стенок. Он эффективен против всех основных потенциальных возбудителей пиелонефрита – кишечной палочки, энтеробактерий, микроорганизмов, передающихся половым путем, стафилококков и стрептококков, грибка и т.д.

Самые распространенные препараты, относящиеся к группе цефалоспоринов:
- Цефтриаксон;
- Цефалексин;
- Цефорал;
- Цефалотин;
- Цефаклор;
- Тамицин;
- Супракс;
- Клафоран;
- Ципролет.

Благодаря небольшому количеству побочных эффектов и противопоказаний, курс лечения цефалоспоринами может длиться до двух недель. Препараты могут вводиться как внутривенно или внутримышечно, так и перорально. Чтобы закрепить терапевтический эффект, лекарства применяются еще несколько дней после того, как патогенная микрофлора исчезла.
Антибиотики при пиелонефрите у детей
Учитывая тот факт, что детский организм еще не настолько сильный, как у взрослых, кроме того, еще и нестабильный, к лечению воспаление почек у маленьких пациентов нужно подходить с особым вниманием.
Если есть возможность, всегда назначают щадящие способы введения антибиотика в организм – например, таблетки, суспензии, сиропы. Инъекции назначаются только в крайних случаях, когда пиелонефрит запущен. Но подобное у детей наблюдается достаточно редко.
В качестве антибактериального средства для ребенка преимущественно назначают цефалоспорины второй группы – они наименее токсичны. После завершения курса лечения, ребенок обязательно должен некоторое время принимать средства для улучшения работы почек, например, Уролесан или Канефрон.
Читайте также:


