Болевой синдром в плечевой области

Боли в плечевом суставе могут возникать в любом возрасте, даже у молодых людей. Неприятные сжимающие или резкие, жгучие ощущения присущи разным заболеваниям, которые касаются костей, мышц, связок, суставных капсул. Лечение также будет различным – главное, вовремя установить причину патологии. При затягивании с терапией есть риск снижения функции руки.
Строение и особенности плечевого сустава
Плечевой сустав – один из наиболее подвижных, он способен перемещаться в любую сторону – рука отводится и вверх, и вбок, вращается по кругу, заводится за голову, спину и т.д. Форма сустава особенная, поскольку суставная поверхность плечевой кости представляет собой шарик, а суставная впадина локтевой кости – ровную площадку. Чтобы кости были устойчивы и не выпадали при движении, данное сочленение имеет крепкий слой гиалинового хряща.
- Надостная;
- Подлопаточная;
- Подостная;
- Круглая и т.д.

Любая из указанных структур может воспалиться, либо в ней способны протекать дегенеративные, дистрофические процессы. В итоге человек отмечает, что болит плечевой сустав, параллельно может нарушаться движение плеча, появляется припухлость, отек и другие симптомы. Ощущения в данной анатомической зоне способны быть вызваны разными причинами:
- Болезнями собственно плечевого сустава и окружающих тканей;
- Патологиями, не имеющими непосредственного отношения к сочленению костей.
Лишь врач сможет правильно поставить диагноз, ведь вызвать боль может огромное количество заболеваний.
Боли в плечевом суставе из-за патологий позвоночника
Остеохондроз вызывает болевой синдром в данной области чаще, чем болезни самого плечевого сустава. Особенно часто при наличии таких жалоб выявляются проблемы с 4,5,6,7 шейными позвонками. Остеохондроз приводит к постепенному истончению гиалиновых хрящей, сближению позвонков и разрастанию костных остеофитов. Также остеохондроз без должной терапии приводит к выпячиванию протрузий и грыж, которые сдавливают нервы и вызывают боль в суставе, спине, шее, руках, голове и даже зубах.
Есть прочие заболевания, которые могут спровоцировать болевые ощущения в плечах:
- Искривления позвоночного столба;
- Болезнь Бехтерева;
- Сдвигание позвонков – спондилолистез;
- Спондилит – воспалительные явления в теле позвонков;
- Компрессионные переломы, вывихи.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
Распространенным осложнением заболевания является плечелопаточный периартрит. Он вызывает воспаление сухожилий и мышц плечевого сустава. Порой при плечелопаточном периартрите поражается и капсула, и даже связки плеча. Другое название болезни – периартроз. Симптомы заболевания:
- Беспричинные боли в зоне плеча;
- Ночные дергающие ощущения;
- Усиление болевого синдрома при отведении руки за спину, в сторону.
Плечелопаточный периартрит вызывает также иррадиирование боли в шею. Без должного лечения ощущения могут стихнуть самостоятельно, но подвижность сочленения костей будет снижена.
Воспалительные заболевания как причины болей
Наиболее часто любой сустав в организме страдает от артрита – заболевания, поражающего оболочки, капсулу, суставные поверхности. Воспалительный процесс в плече может иметь такое происхождение:
- Инфекционное;
- Аутоиммунное;
- Аллергическое;
- Травматическое.

Наиболее тяжело протекает ревматоидный артрит, хотя данную анатомическую зону он охватывает нечасто. При обострении появляется сильная боль в плече, в большинстве случаев страдают оба сустава. Ощущения могут быть нестерпимыми, плохо поддаются обезболиванию при приеме стандартных анальгетиков. Отличительная черта ревматоидного артрита – постепенное деформирование суставных поверхностей костей, болезненность при касании плеча из-за постоянного отека.
Инфекционный артрит развивается после проникновения в сустав инфекции при прямом повреждении или с током крови из других очагов. Он вызывает покраснение, отек и резкие боли с общим повышением температуры тела. Псориатический артрит возникает на фоне имеющегося псориаза, подагрический – при подагре и т.д.
Патологии мышц и других мягких тканей также способны приводить к боли в плечевом суставе и требуют лечения. Ими могут быть такие заболевания:
- Тендинит. Представляет собой воспаление сухожилия, связан с регулярным перенапряжением руки, чаще развивается у спортсменов, работников физического труда. Тягостные ощущения возрастают ночью. Постепенно активность руки снижается.
- Капсулит. Воспалительные явления в капсуле плечевого сустава наблюдаются нечасто, но серьезно нарушают качество жизни человека. Боль практически постоянная, ноющая, касается не только пораженной зоны, но и наблюдается в шее сбоку. Мышцы становятся скованными вплоть до полной неподвижности.

- Бурсит. Из-за постоянных нагрузок, после травм, по причине проникновения инфекции в синовиальных сумках развивается воспаление. Внутри начинает вырабатываться обильное количество экссудата, сустав отекает, краснеет, из-за боли до плеча неприятно дотрагиваться. Болезнь часто переходит в хроническую форму.
Сильная боль в суставе – почему появляется?
Обычно резкая, сильная боль в плечевом суставе свойственна острому воспалительному процессу или травмам данной зоны. Чаще всего встречаются следующие виды травм:
- Ушиб мышц и других мягких тканей. Внезапный удар или падение на плечо вызывает разрыв мелких кровеносных сосудов, в результате чего на плече появляется гематома.
- Вывих плечевого сустава. Причиной данной травмы является неправильное положение костей, которое возникло в результате падения, значительного удара. Связки перерастягиваются, суставная головка выходит из нормального положения.
- Разрыв связок плечевого сустава. По аналогичным причинам одна или несколько удерживающих кости связок могут разорваться. Рука в этом случае прекращает двигаться, может безвольно повиснуть, а болевой синдром очень резкий, нестерпимый.
- Разрыв мышечных волокон, сухожилий, перелом костей в области плечевого сустава. Такие травмы встречаются реже, но вызывают не менее сильные болевые ощущения.

Особенно часто все травмы костей и суставных поверхностей происходят у людей пожилого возраста и у страдающих остеопорозом. Болевой синдром при любой травме усиливается при попытке подвигать рукой, но в легких случаях двигательная функция сохраняется.
Что еще может спровоцировать очень сильные боли в плечевом суставе? Тендинит надостной мышцы вызывает острые ощущения при отведении руки в сторону, а также при нажиме на плечо. Если не лечить это заболевание, оно может приводить к разрыву сухожилий. Резкую боль вызывает обострение любой формы артрита, особенно, подагрического и ревматоидного. После деформации сустава даже малейшая попытка движения рукой вызывает острую боль.
Другие причины неприятных ощущений
При поиске причин болевых ощущений в зоне плечевого сустава нередко выявляются дегенеративные процессы, вызванные артрозом. Эта патология чаще развивается в возрасте старше 50 лет и обусловлена дистрофическими изменениями хрящей. Болевой синдром при таком заболевании неострый, а сжимающий, давящий, особенно заметен с утра или после физических нагрузок, подъема тяжестей. Постепенно суставная щель между костями сужается, трение усиливается. Человек старается меньше задействовать руку, ведь движение причиняет ему боль. Со временем подвижность руки утрачивается, без лечения происходит мышечная атрофия.
Плечевой сустав может давать болевые чувства и еще при большом списке заболеваний:
- Поражение плечевого нерва – неврит. Обычно создается впечатление мышечной боли в плече или неприятных ощущений под кожей. Сам плечевой сустав при данной патологии может вовсе не страдать. При резком движении рукой пораженный нерв провоцирует кинжальную боль. Причина патологии чаще всего – в шейном остеохондрозе или в переохлаждении, травме.
- Кальцинирование связок. Если у человека нарушается кальциевый обмен, это может вызывать отложение солей минерала в связках и других мягких тканях. В тяжелых случаях прямо на связках появляются крупные кальцификаты, которые надо удалять хирургическим путем.
- Опухолевые заболевания. Встречаются нечасто, но требуют повышенного врачебного внимания. Обычно вызывают ощущение инородного тела, давящей боли, на поздних стадиях окружающие плечевой сустав ткани сдавливают и провоцируют более сильные боли.

Прочие возможные причины неприятных ощущений в данной зоне – сколиоз, инфаркт миокарда, миозит (воспаление мышц).
Характеристика болей в суставе
При определенном характере болевого синдрома врач сможет предположить диагноз даже до проведения инструментальной и лабораторной диагностики. Также поможет установить диагноз правильно собранный анамнез, для чего пациент обязан точно описать все сопутствующие ощущения.
Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
Чувства в плечевом суставе, которые меняются в связи с положением тела, могут наблюдаться при:
- Остеохондрозе шеи;
- Артрозе;
- Последствиях травмы плеча.

Если синдром усиливается при плохой погоде, после стресса, это может быть следствием артроза или застарелой травмы, которая осталась без должной терапии. Дергающие, жгучие боли плечевого сустава – признак острого бурсита, артрита. Если патология дополняется деформацией сустава, это, скорее всего, симптом ревматического поражения. Умеренные ноющие боли характерны для хронического тендинита, когда страдают сухожилия плечевого сустава. Они становятся сильнее при подъеме руки вверх, при вращении ею.
Лечение плечевого сустава
Для диагностики проблем с плечевым суставом нужно обратиться к хирургу, травматологу, ортопеду. Доктор назначит провести УЗИ или рентгенографию. Оптимальным способом диагностики является КТ, МРТ – эти методики отразят полное состояние анатомической зоны, включая мягкие ткани и кости. Дополнительно рекомендуют сдачу анализа на ревматоидный фактор, общего анализа крови и других исследований.
Для лечения боли в плечевом суставе используются медикаменты и немедикаментозные методы. Снять острую боль помогут:
- Прием таблеток группы НПВП – Диклофенак, Ибупрофен, Мелоксикам;
- Введение уколов с НПВП внутривенно, внутримышечно;
- Внутрисуставная инъекция кортикостероидов — Преднизолон, Дипроспан;
- Внутрисуставная блокада с Новокаином;
- Втирание обезболивающих мазей – Фастум-гель, Кетопрофен, Диклак.

Профессор А.С. Никифоров, к.м.н. О.И. Мендель
РГМУ, Москва
Распространенность болевого синдрома в плечелопаточной области среди взрослого населения составляет 4-7%, увеличиваясь до 15-20% в возрасте 60-70 лет. Количество впервые выявляемых случаев в год на 1000 взрослого населения составляет 4-6 в возрасте 40-45 лет и 8-10 в возрасте 50-65 лет, с некоторым преобладанием у женщин.
На сегодняшний день плечелопаточный болевой синдром принято считать симптомокомплексом полиэтиологического типа. Его клинические проявления могут быть обусловлены поражением связочно-мышечного аппарата, окружающего плечевой сустав, самого плечевого сустава (артрит), а также патологическими изменениями на уровне шейного отдела позвоночника (шейный остеохондроз и спондилоартроз).
Наиболее частой причиной острой, подострой и хронической боли в области плеча являются дегенеративно-воспалительные поражения сухожилий глубоких мышц плеча. В этой связи выделяют поражение мышц, окружающих сустав (дегенерация, кальцификация, частичные или полные разрывы, воспаление), патологию ключично-акромиального сустава, поражения капсулы сустава, субакромиальной сумки и комплексное поражение структур, расположенных под акромионом (субакромиальный синдром).
В Международной классификации болезней 10-го пересмотра (1995 г.) все периартикулярные поражения области плечевого сустава представлены в виде отдельных нозологических форм, в основном соответствующих классификации, предложенной T. Thornhill (табл. 1)
Таблица 1.
Классификация периартикулярных поражений области плечевого сустава (Т. Thornhill, 1989)
| 1. Тендинит мышц вращательной манжеты (с указанием конкретной мышцы) 2. Тендинит двуглавой мышцы плеча 3. Кальцифицирующий тендинит 4. Разрыв (частичный или полный) сухожилий мышц области плечевого сустава 5. Ретрактильный капсулит |
Следует отметить, что в данную классификацию вошли далеко не все состояния, проявляющиеся болью в области плеча. Что касается связи плечелопаточного синдрома с патологией позвоночных структур, то на сегодняшний день здесь нет единого мнения. Большинство зарубежных исследователей признают самостоятельность и локальность процессов в плечевом поясе, считая их лишь совпадающими по времени с прогрессированием остеохондроза. Отечественными неврологами рассматривается возможность неврогенной этиологии плечелопаточного синдрома и предлагается следующий механизм его развития: поражение спинномозговых корешков в позвоночнике и нервных стволиков в капсуле плечевого сустава вызывают формирование очагов нейроостеофиброза по рефлекторным механизмам. В качестве доказательства правомочности этой теории свидетельствуют следующие аргументы: данный синдром развивается на фоне уже имеющихся симптомов шейного остеохондроза или спондилоартроза; в некоторых случаях наблюдается развитие двухстороннего процесса (с вовлечением плечевых суставов); дерецепция пораженного диска купирует проявления плечелопаточного синдрома. Ряд авторов высказывают мнение, что, возможно, имеет место сочетание двигательной дисфункции в шейном отделе позвоночника и болей в нем с плечелопаточной патологией, обусловленной мышечно-тоническим и мио-фасциальным синдромами плечевого пояса.
Помимо вышеуказанных нужно иметь в виду и другие, различные по этиологии и патогенезу причины болевых проявлений и двигательных расстройств в плечевом суставе и в шейном отделе позвоночника. Среди них - различные варианты поражения плечевого сплетения, отдельных сосудисто-нервных пучков, как это бывает при тоннельных синдромах, развитие дегенеративных и деструктивных процессов, в основе которых могут быть общие сосудистые заболевания, ведущие к локальным гемо-динамическим нарушениям, а также неопластические процессы.
Клиническая картина и топическая диагностика периартикулярных поражений области плеча
Наиболее частой причиной боли и ограничения движений в плечевом суставе признается дегенеративно-воспалительное поражение сухожилий глубоких мышц, участвующих в движениях плеча - тендиниты. Это обусловлено анатомическими особенностями строения плечевого сустава - с прохождением сухожилий в узких анатомических каналах, и с большой нагрузкой, приходящейся на эти мышцы. К этиологическим факторам тендинитов относят микротравматизацию, кальцификацию, нарушения обменных процессов. Нередко имеет место сочетание нескольких факторов, из которых трудно выделить главный. Так, дегенеративные изменения сухожилий вращательной манжеты плеча, с одной стороны, могут быть проявлением естественного процесса инволюции, с другой - результатом микротравм, последствия которых накапливаются в течение всей жизни Появление боли при поражении сухожилий области плечевого сустава в большинстве случаев связано с присоединением к первичному дегенеративному процессу воспалительной реакции.
Микроскопические изменения в тканях при тендинитах. На начальных стадиях выявляются очаговый некроз или частичные разрывы сухожильных волокон, асептическое воспаление сухожилий и серозных сумок. На поздних стадиях - фиброзные изменения, ведущие к развитию контрактур. При кальцифицирующем периартрите в околосуставных тканях определяются отложения солей кальция, чаще гидроксиапатита.
Стадии прогрессирования тендинита:
Стадия 1 - отек и геморрагии бурсы и сухожилия
Стадия 2 - фиброз и воспаление бурсы и сухожилия
Стадия 3 - разрывы сухожилия и костные изменения
Тендинит мышц вращающей манжетки плеча. Для тендинита мышц вращающей манжетки плеча характерна боль в верхне-наружном отделе плеча, иногда иррадиирущая в локоть. Боль, как правило, возникает после значительных и непривычных физических нагрузок, например, после работы с высоко поднятыми руками.
Тендинит сухожилия длинной головки двуглавой мышцы плеча (бицепса). При этом состоянии возникает боль в верхне-передних отделах плеча. Боль проявляется после физических нагрузок, связанных с перенапряжением двуглавой мышцы (поднятие тяжестей). При пальпации определяется болезненность в межбугорковой борозде. Отведение и ротация плеча, как правило, не нарушены. Для выявления поражения сухожилия бицепса проводят тест сопротивления активной супинации кисти. Положение руки больного такое же, как при исследовании вращающей манжеты (плечо прижато к туловищу). Врач обеими руками обхватывает кисть больного и просит его совершить активную супинацию кисти, а сам оказывает сопротивление этому движению. При поражении длинной головки двуглавой мышцы плеча возникает боль.
Для поражения сухожилия надостной мышцы или ткани субакромиальной сумки характерна боль в среднем секторе верхней дуги плечевого сустава, а также боль при сопротивлении активному отведению плеча, но его маятникообразные движения вперед и назад при этом остаются безболезненными.
При поражении подостной и малой круглой мышц положительна проба сопротивления активной наружной ротации плеча. Во время ее проведения больной сгибает руку в локтевом суставе на 90 градусов. Врач одной рукой прижимает локоть больного к туловищу, другой рукой фиксирует предплечье, и просит больного отводить плечо, оказывая сопротивление этому движению. У больного при этом затруднено причесывание головы. В момент выполнения пробы возникает боль в верхнем отделе плеча.
При поражении подлопаточной мышцы положительна проба сопротивления активной внутренней ротации. Производится при положении руки больного в позиции аналогично той же, что и при проведении описанной выше пробы, только в этом случае боль возникает при внутренней ротации плеча, например, при попытке завести руку за спину. Иногда определяется болезненность при пальпации места проекции поврежденных сухожилий. Пальпация проводится следующим образом: больного просят положить руку на противоположное плечо. Врач под выступающим участком акромиона по направлению к большому бугорку последовательно пальпирует сухожилия надостной, подостной, малой круглой мышц. Затем больной заводит руку за спину, а врач под передним отделом акромиального отростка по направлению к малому бугорку плечевой кости пальпирует сухожилие подлопаточной мышцы.
Для вовлечения в патологический процесс ключично-акромиального сустава выявляется ограничение максимального отведения руки (более, чем на 90 градусов) из-за болевого синдрома. Пальпаторная болезненность в проекции ключично-акромиального сустава подтверждает диагноз.
Таблица 2.
Определение пораженных структур области плечевого сустава на основании жалоб пациента (по А.Г. Беленькому)
| Боль, ограничение движения | Пораженная структура |
| Отведение руки | Сухожилие надостной мышцы, субакромиальная сумка |
| Максимальный подъем руки вверх | Ключично-акромиальный сустав |
| Наружная ротация (попытка причесаться) | Сухожилия подостной и малой круглой мышц |
| Внутренняя ротация (попытка завести руку за спину) | Сухожилие подлопаточной мышцы |
| Сгибание в локтевом суставе и супинация предплечья (подъем тяжести, поворот ключа в двери кнаружи) | Сухожилия двуглавой мышцы плеча |
| Нарушены (болезненны и/или ограничены) все движения | Поражение капсулы (или собственно плечевого сустава) |
Нередко при шейном остеохондрозе, цервикалгии и шейном радикулите возникает ночная дизестезия рук -брахиалгия Вартенберга или ночная брахиалгия Путмена-Шультца. Для этого синдрома характерны боль, дизестезии, парестезии, возникающие в зоне С6- С8 дерматомов во время сна, ведущие к пробуждению и исчезающие обычно при активных движениях руками. Расценивается как следствие растяжения плечевого сплетения или вторичных гемодинамических расстройств в нем. Чаще проявляется у женщин в период менопаузы.
Синдром передней и средней лестничных мышц, мышцы, поднимающей лопатку, малой грудной мышцы также проявляются болью в области плечевого пояса. Их диагностика базируется на данных пальпации мышц, выявлении характерных триггерных точек и двигательных расстройств. Пациентов нередко больше беспокоит боль, чем ограничение движений. Особенностью клинической картины синдрома передней лестничной мышцы, помимо наличия болей в плече, надплечье, иногда - в кисти, являются признаки компрессии нервно-мышечного пучка в межлестничном промежутке. Характерны разной степени выраженности сенсорные и вазомоторные расстройства, а также усиление болей при наклоне головы в здоровую сторону, отведении и ротации плеча.
Медикаментозное лечение. Медикаментозное лечение при плечелопаточном синдроме, в первую очередь, направлено на уменьшение боли, отека тканей, снятие мышечного спазма и увеличение функционального состояния плечевого сустава. Однако современные представления о преимущественно дегенеративном характере поражения сухожильно-связочных структур при плечелопаточном синдроме, предполагают возможность повышения эффективности терапии за счет использования препаратов, способных повлиять на процесс дегенерации.
Системная противовоспалительная и обезболивающая терапия. Для купирования болей в плечелопаточной области широко применяются простые аналгетики (парацетамол), нестероидные противовоспалительные препараты (НПВП) и мышечные релаксанты. В классическом варианте используют как неселективные (диклофенак 100-150 мг/сут., ибупрофен 1200 мг/сут. и т.д.), так и селективные (мелоксикам до 15 мг/сут, целекоксиб 100-200 мг/сут.) НПВП. При выраженном болевом синдроме в некоторых случаях приходится прибегать к применению наркотических анальгетиков - трамадола или его сочетания с парацетамолом. При мышечно-тоническом синдроме эффективно использование мышечных релаксантов (тизанидин 6-12 мг/сут., толперизон 150-300 мг/сут.). Миорелаксанты снижают патологическое мышечное напряжение, уменьшают боль и облегчают движения в позвоночнике и суставах. Доказано, что при болевом синдроме, возникающем вследствие мышечного спазма, сочетанное применение НПВП и миорелаксантов приводит к более быстрому регрессу боли и восстановлению функциональных способностей. НПВП назначаются на срок не более, чем 1-2 недели. Длительное проведение противовоспалительной терапии не рекомендуется в связи с возможностью развития нежелательных эффектов, в первую очередь, со стороны желудочно-кишечного тракта. Определенный лечебный эффект можно ожидать и от применения локальных лекарственных средств, содержащих обезболивающие и противовоспалительные средства в виде мазей, геля, кремов и т.д. Они удобны тем, что в случае их применения существенно сокращается вероятность развития побочных эффектов от применения НПВП.
Терапия, направленная на улучшение регенеративных процессов в структурах опорно-двигательного аппарата. В большинстве случаев в основе клинических проявлений плечелопаточного синдрома лежит поражение связочно-сухожильного аппарата, преимущественно дегенеративного характера. В то же время, одним из важнейших факторов, предопределяющих вероятность хронического течения боли при плечелопаточном болевом синдроме, могут быть нарастающие в степени выраженности дегенеративные процессы в хрящевой ткани различных структур позвоночника.
Таким образом, в комплексном лечении плечелопаточного синдрома целесообразно применение фармакологических средств, стимулирующих продукцию составляющих соединительной ткани (тканей сухожильно-связочного аппарата) и хрящевой ткани (в том числе структур позвоночника), замедляющих их разрушение, и тем самым препятствующих прогрессированию дегенеративных заболеваний всех структур опорно-двигательного аппарата.
Большинство клинических исследований ХС и Г, проведенных в мире, связано с изучением их действия при остеоартрозе периферических суставов. Эффективность ХС и Г в отношении подавляющего влияния на дегенерацию суставного хряща, а также наличие у них достоверного противовоспалительного эффекта, подтверждены в исследованиях на моделях ОА у животных и в клинической практике. В двойных слепых плацебоконтролируемых исследованиях доказано, что при остеоартрозе ХС и Г способствуют более быстрому купированию болевого синдрома, восстанавливают подвижность пораженных суставов, а также способны предупреждать повторные обострения и улучшать состояние суставного хряща, обеспечивая существенное замедление дальнейшего развития дегенеративного процесса. Имеется целый ряд работ как зарубежных, так и отечественных авторов, посвященных исследованиям эффективности ХС, Г и их комбинации при остеохондрозе и спондилоартрозе. По этим данным ХС и Г оказывают положительное влияние на обмен в хрящевой ткани МПД и межпозвонковых суставов, способствуя замедлению прогрессирования остеохондроза и спондилоартроза.
Исследования in vivo и in vitro продемонстрировали наличие синергических отношений между ХС и Г, связанных с улучшением регуляции синтеза матричных протеогликанов и деактивацией активности металлопротеаз, что свидетельствует о целесообразности их совместного применения для получения более достоверного лечебного эффекта. Более высокий лечебный эффект комбинации ХС и Г на болевой синдром при остеоартрозе коленных суставов подтвержден в двойном слепом плацебо контролируемом исследовании, проведенном в 2003-2005 гг. на базе нескольких научно-клинических центрах США.
Комбинированный хондропротектор АРТРА (500 мг хондроитина сульфата и 500 мг глюкозамина гидрохлорида) уже в течение нескольких лет успешно применяется в лечении дегенеративных заболеваний опорно-двигательного аппарата. Клинические исследования, проведенные в ведущих медицинских центрах России, показали, что препарат АРТРА оказывает достоверное обезболивающее и противовоспалительное действие (уменьшает боль и скованность в пораженных суставах и позвоночнике (рис. 1, 2), улучшает функциональное состояние суставов и позвоночника, позволяет снизить дозу или полностью отменить принимаемые больным НПВП. Эффективность АРТРА с клинической точки зрения подтверждена данными МРТ, которое выявило на фоне лечения АРТРА увеличение площади суставной поверхности и высоты хряща в исследуемых точках у пациентов с ОА коленных суставов. АРТРА обладает прекрасной переносимостью и высокой безопасностью. На фоне приема АРТРА в два раза снижается частота НПВП-гастропатий и снижается риск обострений заболеваний сердечно-сосудистой системы (АГ, ИБС).
Таким образом, включение препаратов ХС и Г (АРТРА) в схемы лечения больных с плечелопаточным болевым синдромом, обусловленным дегенеративными изменениями (тендиниты сухожилий глубоких мышц плеча, в том числе на фоне травмы, поражение ключично-акромиального сустава, остеохондроз шейного отдела позвоночника и т.д.), позволит позитивно повлиять на болевой синдром, уменьшить дегенеративные изменения во всех тканях плечелопаточной области и ускорить их восстановление.
Неврологические болевые синдромы связаны с вовлечением в процесс позвоночных нервов, нервных сплетений, капсул, связок, сухожилий, мышц, а порой и кровеносных сосудов. Это проявляется сложной симптоматикой: иррадиацией боли, вазомоторными, вегетативными и трофическими расстройствами. Одним из наиболее распространенных является шейно-плечевой синдром, затрагивающий шейную, плечевую, верхнегрудную, лопаточную области, а также верхнюю конечность. Что его может вызвать, какие клинические признаки проявляются, как проводится терапия данной патологии — тема данной статьи.
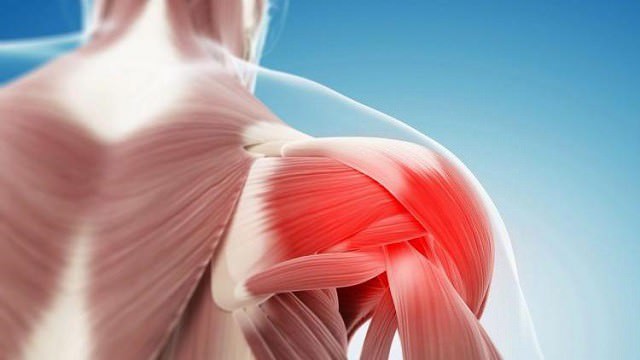
Шейно-плечевой синдром: причина, патогенез, виды
Одной из самых частых причин шейно-плечевого синдрома являются артропатии шейного отдела у возрастной категории лиц (возраст от 35 до 50 лет):
- преимущественно это остеохондроз или спондилоартроз в области позвонков C4 — C7;
- также возможны воспалительные процессы (спондилоартрит) инфекционно-аллергической и реактивной природы.
Причиной ШПЛ могут также стать:
- Травмы (ушибы и переломы шейного отдела, вывихи или переломы плеча и ключицы, растяжения мышц). Последнее часто наблюдается у спортсменов и у работников определённых профессий (маляров, штукатуров, строителей, токарей и пр.), чей труд связан с хронической нагрузкой на верхний плечевой пояс. Также мышечные растяжения возможны у людей со слабыми, плохо тренированными мышцами.
- Врождённые аномалии позвоночника: дополнительные шейные рёбра, несимметричные позвонковые суставы, расщепления дужек позвонков
- Сколиоз или кифоз шейно-грудного отдела.
- Шейный миозит
- Переохлаждения.
- Инфекционные процессы.
В основе болевого шейно-плечевого синдрома лежит раздражение рецепторов в патологической области (больной межпозвоночный диск, суставная капсула, растянутая мышца, поврежденная связка ) или компрессия нервного корешка грыжей, остеофитами, в результате травмы или смещения.
От рецептора чувствительный импульс поступает на позвоночный нерв и возбуждает его. Реакция нерва приводит:
- к острой локальной боли;
- проекционным болям, нарушениям чувствительности (парестезии) и другим клиническим симптомам в зонах иннервации;
- мышечному напряжению;
- двигательным расстройствам;
- вегетативным проявлениям (при вовлечении симпатических нервов);
- кожным трофическим симптомам.
Чаще всего наблюдаются:
- шейные прострелы;
- плечелопаточный периартроз (реже периартрит);
- эпикондилез (эпикондилит) плеча;
- плече-кистевой синдром.
Другие виды шейно плечевого синдрома:
- шейно-реберный;
- лопаточно-реберный;
- передней грудной стенки;
- малой грудной мышцы;
- межлопаточный;
- ключично-реберный;
- синдром Педжета-Шреттера.
Шейно-плечевой синдром в международной классификации болезней относится к дорсопатиям и имеет код М53.1
Шейно-плечевой синдром: симптомы и лечение, диагностика
Рассмотрим, какие клинические проявления наблюдаются при различных видах ШПС.
Шейный прострел проявляется в виде приступа острой мгновенной боли (как от удара током).
Причинами шейного прострела могут быть дистрофия шейного межпозвоночного диска, поражение околосуставных тканей, рефлекторный спазм мышц шеи.
При этом наблюдается следующая симптоматика:
- проецирование боли в затылочную и верхнюю плечевую области;
- усиление болевого симптома во время движения, статического напряжения, пальпации околопозвоночной зоны и остистых отростков;
- иногда шея наклонена влево или вправо с разворотом в противоположную сторону (кривошея);
- ряд мышц могут находиться в повышенном тонусе — передняя лестничная, задние, приподнимающая лопатку.
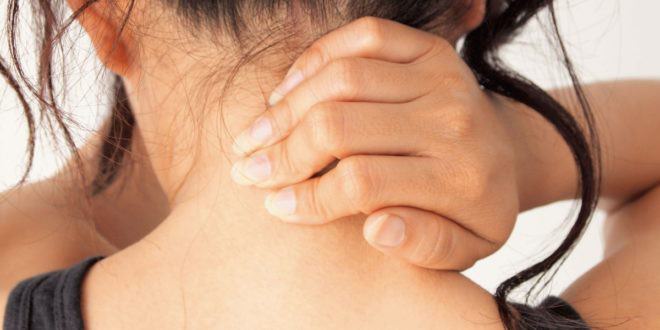
Плечелопаточный периартроз возникает на почве дистрофических и воспалительных процессов в суставной сумке плечевого сустава, окружающих его связок, сухожилий. Обычно провоцируют этот синдром хронические патологии шейного отдела, при которых болевые импульсы распространяются по зоне иннервации.
Однако боли при плечелопаточном периартрозе могут иметь и отражённой характер — они передаются из больного органа, например, сердца, воспалённого жёлчного пузыря и др.
Клиническая картина такова:
- боли (преимущественно ночные) в области плечевого сустава, которые отдают в лопаточную и шейную области и руку;
- из-за повышенного напряжения приводящих мышц затруднено отведение плеча;
- внутренняя ротация очень болезненна;
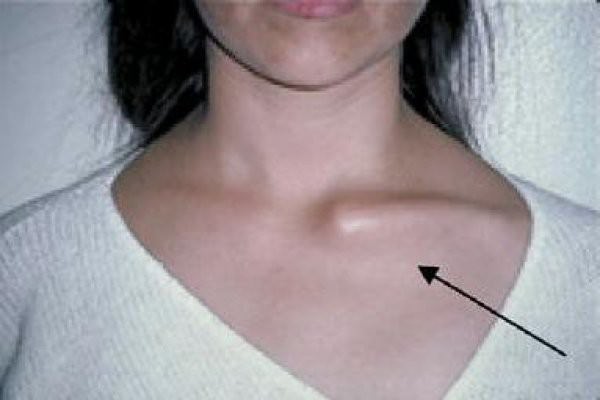
- возможны проявления бурсита (особенно под акромионом лопатки): проявляется в припухлости плечевого сустава и клювовидного отростка, а также возникновении боли при надавливании на эти зоны.
Рентген выявляет признаки артроза плечевого сустава, изредка остеопоротического поражения бугорка плеча, известковые отложения в мягких тканях.
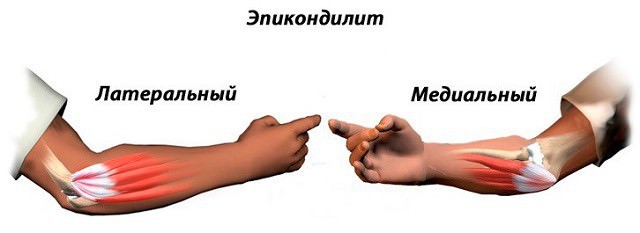
Эпикондилез возникает у спортсменов (теннисистов, гольфистов, фехтовальщиков) или на профессиональной почве, когда совершаются размашистые движения в виде рывка.
- микротравмы сухожилий (в основном тех, которые прикреплены к латеральному, изредка медиальному надмыщелку плечевой кости);
- дистрофические изменения мягкотканных структур локтевого сустава на фоне аналогичных процессов в шее, плече и верхней конечности.
Симптомы при эпикондилезе следующие:
- В локте возникают ноющие необъяснимые боли, усиливающиеся при движение и надавливании на надмыщелки плеча.
- Особенно болезненна глубокая пальпация зоны, расположенная на расстоянии два — три см. от латерального надмыщелка, к которому крепится сухожилие плече-лучевой мышцы.
- Боль может приобретать острый жгучий характер.
Толчком к развитию плече-кистевого синдрома могут быть:
- травмы шейного отдела;
- поражения нервных сплетений и симпатических узлов в плечевой зоне;
- болезни грудных органов.
- боли как при плечелопаточном периартрозе (периартрите);
- вегетативные признаки: отек тыльной поверхности кисти, побледнение или покраснение кожи в области запястья;
- гипотермия или изредка понижение температуры кожи;
- ограничение движений пальцев кисти.
Шейно-реберный синдром встречается при аномальном наличии рудиментарных рёбер в шейном отделе.
- в цианозе и похолодании кисти;
- обострении или потере чувствительности кожи;
- онемении, покалывании и других признаках парестезии;
- слабости и мышечная атрофии кисти;
- плохом прощупывании пульсации лучевой артерии.
На шее в области расположения рудиментарного ребра заметна и хорошо прощупывается припухлость. У детей может на этой почве появиться кривошея.
Для него характерны:
- болезненные тягостные ощущения в области лопаток, задней поверхности рёбер;
- возможна проекция боли в плечевую зону;
- болевые ощущения распространяются на большую площадь;
- прощупывается несколько особо болезненных точек (триггерных).
Для этого синдрома, затрагивающего нервы, мышцы и другие мягкотканные структуры передней грудной стенки, наиболее характерны псевдоангиозные боли, имитирующие сердечные.
Боль может отдавать под левую лопатку, левое плечо и руку.
Проявляет себя болевыми симптомами в передней грудной и лопаточной областях, проецирующиеся в верхнюю конечность, а также явлениями парестизии.
Для межлопаточного синдрома свойственно:
- ощущение скованности и дискомфорта между лопатками;
- позвоночные и околопозвоночные (паравертебральные) боли.
Ключично-реберная невралгия связана с высоким расположением первого ребра и сужением расстояния между ним и ключицей.

- к компрессии нервно-сосудистого пучка;
- разлитым болям нечеткой локализации и парестизиям (особенно по ночам);
- нарушениям кровообращения;
- кожным трофическим изменениям.
Больным трудно поднимать вверх руки, спать в положениях на спине или на боку.
Синдром Педжета-Шреттера связан с образование тромбов в глубоких венах плеча (подключичной или подмышечной).
Редкая патология, которая наблюдается в молодом возрасте. Клиника следующая:
- внезапное появление боли в плече;
- плечевой сустав распухает;
- наблюдаются кожно-трофические симптомы в виде ощущения жара, покраснения или посинения кожи.
Диагностика заключается в основном том, чтобы различить различные виды шейно-плечевого синдрома: дистрофические от воспалительных, опухолевых, компрессионных, ангиозных. Часто наблюдается не один, а сразу несколько синдромов.
С этой целью проводят:
- рентгенографию, в том числе и функциональную;
- МРТ;
- контрастную миелографию;
- пункцию спинномозговой жидкости;
- электронейромиографию;
- исследование сосудов (реографию, ангиографию).
Лечение тесно связано с этиологией и патогенезом:
- это может быть терапия остеохондроза или грыжи;
- устранение последствий травм и мышечных растяжений;
- снятие мышечных спазмов;
- изредка применяется и хирургическое вмешательство, цель которого — декомпрессия спинномозгового нерва, нервно-сосудистых пучков и сплетений, удаление остеофитов, рудиментарных ребер, опухолей и тромбов.
- Используются стандартные методики с применением анестетиков (анальгин, Триган), новокаиновых блокад с гидрокортизоном, НПВС (диклофенак, ибупрофен, индометацин) и ГКС (преднизолон, дипроспан).
- Применяются миорелаксанты для снятия рефлекторных мышечных спазмов (мидокалм, баклофен).
- Назначаются седативные средства, витамины В, противоотечные препараты.
- Для регенерации хрящей и улучшения метаболизма применяют хондропротекторы (Дона, Алфлутоп, Румалон), АТФ, стекловидное тело.
- Для улучшения капиллярной проницаемости и устранения спаек и рубцов — лидазу.
- Стимуляция кровообращения: никотиновая кислота, трентал, компламин, пентоксифиллин, ксавин, мазь апизартрон.
Большое значение при шейно-плечевых синдромах играет ЛФК.

При обострении боли следует использовать:
- метод постизометрической релаксации (статического противодействия движению шеи при помощи руки);
- пассивные упражнения (подъем больной руки при помощи здоровой).
В восстановительный период подключают:
- упражнения для укрепления мышц плечевого пояса, грудных и рук;
- занятия со снарядами (гантелями, гимнастической палкой);
- упражнения для исправления осанки.
Эффективен также массаж: при наличии триггерных точек применяют методику глубокого миофасциального массажа.

- электро- и фонофорез (с гидрокортизоном или эуфиллином);
- токи малой частоты;
- УФО;
- иглорефлексотерапия;
- гирудотерапия;
- теплолечение (диатермия, парафиновые или озокеритовые аппликации).
Хотя болевые признаки могут наблюдаться в течение длительного времени, прогноз течения заболевания в целом неплохой. Необратимых структурных изменений в тканях нет. Обычно наступает выздоровление, хотя возможны и рецидивы.
Чтобы не возникла невралгия в шейно-плечевой области необходимо:
- лечить шейный остеохондроз;
- не допускать длительного статического напряжения и дозировать нагрузки на верхний плечевой пояс и конечности;
- следить за осанкой;
- избегать сквозняков;
- заниматься ежедневно гимнастикой и закалкой.
Если шейно-плечевой синдром становится хроническим, рекомендуется ежегодное санаторно-курортное лечение (бальнеотерапия, грязелечение).





(2 оценок, среднее: 3,50 из 5)
Читайте также:


