Если изжога и боли под лопаткой
Почти всегда изжога и боли в груди и спине являются признаком заболеваний желудочно-кишечного тракта. Это обусловлено механизмами происхождения изжоги. Но бывают случаи, когда жжение и боли свидетельствуют о проблемах с сердцем или другими органами, поэтому важно знать отличительные черты болезней, что поможет предусмотреть варианты поведения и предотвратить возможные последствия.
Почему изжога может давить в грудь?
Если человека беспокоит жжение, что сопровождается болезненными ощущениями, чаще всего этому не придается значение, так как считается, что это признак проблем с органами пищеварения. Но сегодня все чаще такая симптоматика свидетельствует о других, возможно, опасных для жизни проблемах со здоровьем. Жжение и боль в груди могут быть симптомами нарушения работы сердечно-сосудистой, нервной и других систем.
Часто печет и болит в грудной клетке во время сердечного приступа, поэтому важно уметь отличить его от обычной изжоги. Бывает, разница практически незаметна, хоть симптоматика разная.
Когда у больного сердечный приступ, в груди будто давит, что редко бывает от изжоги. Часто такой дискомфорт появляется от сильного эмоционального напряжения или после физической активности. Боли при сердечном приступе могут менять локализацию, распространяясь. Признаками также являются:
- тошнота;
- утрудненный вдох;
- аритмия;
- головокружение;
- усиленная потливость.
Обычно пациенты, у которых может быть сердечный приступ, ранее имели проблемы с сердечно-сосудистой системой. В группе риска:
- больные диабетом;
- люди, у которых уровень холестерина превышает нормативы;
- курильщики;
- люди, у которых ожирение.
Преимущественно сердечные приступы появляются в возрасте от 45 лет (у мужчины) и от 55 лет (у женщины).
Не менее важным параметром для дифференциации изжоги и сердечного приступа является продолжительность дискомфорта, последний редко может длиться больше 30 минут, когда жжение может беспокоить часами.
Изжога обычно связана с приемом пищи, когда она слишком острая, соленая или жирная. Еще изжога может появиться при лежании или наклонах после трапезы. При изжоге дискомфорт устранят препараты от жжения, если они не помогли, нужно немедленно обратиться к врачу.
Гастроэзофагеальная рефлюксная болезнь проявляется следующим образом:
- отрыжка;
- жжение в пищеводе;
- болезненные чувства за грудиной;
- осложнения, что развиваются в дыхательной системе;
- стоматит.
Наиболее частыми симптомами заболевания является изжога и болезненные ощущения, так как слизистые оболочки пищевода часто контактируют с содержимым желудка. Боли отдают влево, межлопаточную зону, шею и т. д., поэтому часто возникают подозрения относительно наличия стенокардии. Для диференциации заболеваний необходимо установить, с чем связан дискомфорт. При ГЭРБ дискомфорт возникает из-за приема пищи, особенно если в меню были вредные продукты, или наклонов после трапезы.
Рефлюкс-эзофагит — одно из наиболее часто встречаемых заболеваний пищевода, что может спровоцировать изжогу и боль в груди. Это происходит от того, что кислотное содержимое из кишечника и желудка извергается вверх, раздражая нижние отделы пищевода.
Симптоматика возникает после еды или при резкой смене положения тела, характерны ночные боли. Признаки характерны для взрослых больных. Боли чувствуются, как ком в горле. Могут возникать признаки заболеваний органов, что не связаны с желудочно-кишечным трактом (кашель, кариес и т. д.).
Алахазия кардии — заболевание, при котором нижний сфинкер пищевода не способен расслабиться при глотании. При этом появляется болезненная отрыжка после приема пищи. Боли за грудиной появляются при глотке или вне зависимости от трапезы. Они могут сопровождаться такими симптомами:
- гипергидроз;
- учащенное сердцебиение;
- отдышка.
Спазм пищевода — болезнь, при которой нарушается двигательная функция гладкой мускулатуры органа, при которой больной не может глотнуть еду и ощущает боли в грудной клетке. Спазм может произойти в одном из клапанов пищевода или на протяжении всего органа.
Боли за грудиной могут быть острыми и режущими, а могут ощущаться в виде кома в горле. Они появляются от пищи, физической активности, в спокойном состоянии или во время сна. Бывает, чувствуется, что колит в сердце. Симптомы спазма:
- боль в грудной клетке, что отдает в область между лопаток, шею и т. д.;
- дисфагия (нарушение глотания).
Если постоянно болит грудь, это может стать признаком злокачественной опухоли, например, при лейкозе увеличивается селезенка. Это может стать причиной дискомфорта. Симптомы:
- чувство переполненности в грудине;
- проблемы с глотанием;
- боли в грудной клетке;
- изжога;
- чрезмерное выделение слюны;
- резкое снижение массы тела и т. д.
Если симптоматика ярко выражена, скорей всего, онкологическое заболевание находится на последних стадиях.
Грыжа появляется, когда часть желудка попадает в полость грудной клетки через диафрагму. Когда происходит ущемление, появляются сильные боли в солнечном сплетении, грудной клетке, изжога и отрыжка.
Язвы вызывают болезненность в средней и нижней части грудной клетки, которые отдают в поясницу и сердце. Из-за повышенной кислотности при язвенной болезни пищевод чаще раздражается содержимым желудка, что вызывает изжогу, особенно если заболевание сопровождается рвотой. Боли обычно проявляются на голодный желудок или ночью.
Панкреатит — заболевание, что представляет собой воспаление поджелудочной железы, при котором пациент жалуется на то, что болит спина и грудина, область между лопатками или под ребрами. Чувства очень сильные и без купирования дискомфорта может произойти болевой шок. Симптоматика:
- боли;
- меняется цвет кожи и белков глаз;
- температура;
- тошнота и рвота;
- изжога;
- икота и т. д.
Холецистит — заболевание, при котором пациенты жалуются на боли в левом подреберье, что отдают в нижнюю часть грудной клетки и в поясницу.
Диспепсия — болезнь, что сопровождается дискомфортом или тупыми болями в верхней части брюшной полости и являет собой нарушение процесса пищеварения. Симптомами болезни являются изжога, отрыжка, боли, тошнота, рвота, вздутие живота и т. д.
Симптомы и причины изжоги и боли в спине
При обострении язвенной болезни пациента беспокоит изжога, что появляется из-за повышения кислотности в желудке и застойными процессами из-за медлительного переваривания пищи. Характерно, что язвы сопровождаются болью. При язвах в пилорическом отделе желудка боли иррадиируют вправо под ребра, за грудину и спину, при этом больного беспокоит рвота и снижение массы тела.
Осложнением язвенной болезни является прободная язва, что отличается такой симптоматикой:
- сильная режущая боль, что начинается около пупка или в боку справа, и быстро распространяется;
- боли такие сильные, что перехватывает дыхание;
- происходит спазм мышц живота и т. д.
При обострении хронического панкреатита пациент жалуется на боли в желудке и пояснице, икоту, тошноту и рвоту, пересыхание слизистых ротовой полости, температуру, изжогу и т. д.
Острый холецистит по признакам напоминает печеночную колику. При этом больного беспокоят боли в районе желчного пузыря, что усиливаются при движении и нажиме. Болезненность может распространяться в подреберье, ключицу, грудную клетку, появляются тошнота и рвота, ощущение горечи во рту, изжога, отрыжка и т. д.
Что нужно делать?
Если появляются такие признаки, особенно при их учащении, следует немедленно обратиться за медицинской помощью и не заниматься самолечением. Больному нужен полный осмотр, диагностика для того, чтоб был поставлен окончательный диагноз.
Иногда мы испытываем неприятные ощущения в спине с левой стороны. Это могут быть боли разного характера – тянущие, колющие, ноющие. Они могут сопровождаться дополнительными симптомами. Боль под левой лопаткой, как правило, не является единственным симптомом. Это один из признаков проявления какого-либо заболевания. Все жалобы и симптомы в совокупности помогут врачу выбрать направление диагностики. Ведь нередко требуется незамедлительная помощь.
Анатомическое строение тела
Если визуализировать наше тело сзади, то будет видно, что левая лопатка располагается на ребрах, участвующих в формировании грудной клетки. Между ребрами расположены нервы и сосуды. Они соединяются мышечными волокнами.
Лопатка выполняет защитную функцию внутренних органов – сердца, легкого, желудка и поджелудочной, селезенки.
Опираясь на анатомическое строение тела, боли под левой лопаткой условно можно разделить на:
- связанные с патологией двигательного аппарата,
- связанные с патологией какого-либо внутреннего органа.

Почему появляются неприятные ощущения с левой стороны
Многие из нас при появлении левосторонней боли, в первую очередь, рассматривают проблемы в работе сердца. На самом деле чаще причиной становится проблема позвоночника. Также возможны сбои в работе внутренних органов.
Рассмотрим подробнее причины боли под левой лопаткой. Они могут возникать при:
- Проблемах с позвоночником и двигательным аппаратом: остеохондроз, межреберная невралгия, травмы лопатки, переломы ребер, миофасциальный синдром, болезнь Шпренгеля.
- Болезнях бронхов и легких: пневмония, локализующаяся слева, сухой плеврит, бронхит в острой стадии протекания, трахеит, левосторонний абсцесс легкого.
- Заболеваниях кардиологической системы: стенокардия, ишемическая болезнь сердца, инфаркт, пролапс клапана.
- Болезнях желудка и кишечника: язвы желудка и двенадцатиперстной кишки, гастроэзофагит, рефлюкс, спазм пищевода.
- Психосоматическом течении болезни с вегето-сосудистой дистонией.
Связь боли с заболеваниями
Пациенты могут охарактеризовать характер болей от ноющих до режущих и жгучих. Существуют несколько типичных признаков болевых ощущений, отличающих их от других заболеваний:
Наименование заболевания
Болевые ощущения, которые его характеризуют
Боль в области левой лопатки носит жгучий характер, вызывает чувство сжатия загрудинного пространства. Возникает там же, переходя в левую сторону – спину, лопатку, руку. При давящих, как будто сжимающих сердце болях возможно распространение инфаркта миокарда. В этом случае необходима срочная госпитализация.
Боль резкая, простреливающая, нарастающая, переходит влево в спину и под лопатку. Состояние развивается быстро, угрожает жизни пациента.
Вегето-сосудистая дистония и миофасциальный синдром
Диагностика заболевания, вызвавшего болевой синдром

Начальным этапом лечения, если боль отдает в левую лопатку, должен стать поход к участковому терапевту. Он сможет сделать первичный осмотр и назначить все необходимые обследования. И уже с имеющимися обследованиями можно отправляться на консультацию к узким специалистам.
Диагностировать заболевание исключительно из жалоб на болевой синдром врач не сможет. Жалобы станут толчком в направлении, где требуется более тщательная диагностика. Поэтому при обращении к врачу необходимо точно знать ответы на вопросы о характере боли, ее локализации и сопутствующих причинах – связи с приемом пищи, физическими и эмоциональными нагрузками.
Чтобы более точно диагностировать заболевание, необходимо провести комплекс обследований. Первой задачей является исключение состояний, требующих неотложной медицинской помощи. К ним относятся: язвы желудка и двенадцатиперстной кишки, инфаркт, разрыв аорты.
Чтобы точно понять, что болит под левой лопаткой, необходимо пройти следующие обследования:
- Визуальный осмотр и пальпация места локализации боли. Обязательно будут измерены температура, давление и пульс.
- Рентген в нескольких проекциях для подтверждения или отрицания проблем с позвоночником и легкими.
- ЭКГ для проверки работы сердца.
- Для уточнения локализации проблемы с позвоночником может понадобиться проведение КТ или МРТ.
- При подозрении на проблемы ЖКТ может быть назначена ФГС – фиброгастродуоденоскопия.
- Общий и биохимический анализы крови.
При некоторых видах болей может быть оказана первая помощь анальгетиками и спазмолитиками. Но их прием не устраняет причину, а только заглушает боль с лева под лопаткой, которая после окончания действия препарата обязательно вернется вновь. Чтобы предотвратить появление боли снова, необходимо обязательно выяснить ее причину.
В любом случае, если болит левая лопатка, после купирования первых признаков боли, необходимо пройти полный курс обследований. Ведь нередко источник боли, отдающей в лопатку, может располагаться с другом месте. Поэтому при появлении болевого синдрома в области лопатки, необходимо посетить: терапевта, невролога, кардиолога, гастроэнтеролога, травматолога, при исключении патологии со стороны всех перечисленных специалистов – необходима консультация психотерапевта.
Лечение заболевания, вызвавшего болевой синдром

Назначение лечения будет зависеть от диагностики заболевания. Для каждого конкретного заболевания существуют определенные схемы лечения. Они в обязательном порядке включают рекомендации по физической активности и диете. Подробно расписывается схема приема медикаментов. Они комбинируются в зависимости от симптомов и жалоб для снятия острых симптомов, угрожающих жизни пациента.
В любом случае нужно помнить, что боль в левой лопатке можно снимать только препаратами, рекомендованными специалистом. Не стоит прибегать к советам родственников и знакомых. Ведь без врачебной помощи сложно определить характер боли. Самолечение может привести к затягиванию сердечных или желудочных патологий.
- Например, при рефлюксе после обследования могут быть назначены препараты для уменьшения кислотности желудка, облегчения его передвижения в кишечнике. В этом случае стоит ограничивать объем потребляемой пищи, не стоит наклоняться сразу после еды.
- При остеохондрозе в качестве лечебных процедур может быть назначена лечебная физкультура, плавание, сухое тепло и увеличение двигательной активности. Все перечисленные меры используются в качестве профилактики после стихания болевых ощущений.
- Если имеется диагноз ишемии, необходимо первоначально принять сердечный препарат. Если же боль в лопатке слева не проходит спустя 10 минут, необходимо вызывать скорую.
- Если имеют место проблемы с сердечно-сосудистой системой, лучшей профилактикой будет постоянный прием необходимых препаратов, соблюдение диеты, психическая стабильность и отсутствие чрезмерной физической активности.
- Если боль в лопатке проявляется вследствие проблем с позвоночником, необходимо длительный период времени выполнять комплекс специальных упражнений и придерживаться рекомендаций специалистов по приему препаратов.
- Если возникновение боли под лопаткой слева связано с проблемами желудка и кишечника, справиться поможет диета и прием препаратов. В этом случае важно психоэмоциональное равновесие, ведь нередко стресс становится причиной появления язвы. Необходим положительный настрой и овладение техникой расслабления и релаксации.
При отсутствии результата от консервативного лечения, а также при обнаружении прободной язвы, большой грыжи позвоночника, разрыве селезенки, необходимо оперативное вмешательство.
В принципе, чтобы избежать серьезных проблем со здоровьем, необходим ежегодный диспансерный осмотр. Нужно пройти необходимые обследования для исключения появления заболеваний в ближайшем будущем.

Боль между лопаток
Что это может быть?
По характеру боли, интенсивности, локализации можно судить о произошедших нарушениях в организме. Разным патологиям характерны не одинаковые болевые ощущения. Это может быть легкий дискомфорт, возникающий периодически, незначительная болезненность, проходящая в состоянии покоя. Есть приступы, повторяющиеся с определенной последовательностью, вызываемые конкретными причинами (после еды, физической нагрузки, стресса). Характер боли разный:
- тянущий;
- давящий;
- режущий;
- стреляющий;
- опоясывающий;
- резкий;
- ноющий.
Синдром характеризуется разной интенсивностью ощущений. В постановке предварительного диагноза учитывается локализация синдрома. Может распространяться под лопатку справа, слева, посредине. Причиной приступа кроме болезней опорно-двигательного аппарата могут быть:
- инфаркт миокарда;
- психологические нарушения;
- невралгия;
- инфекционное воспаление органов грудной клетки;
- ишемия сердца;
- туберкулез;
- онкология;
- последствия травмы;
- патологии желудочно-кишечного тракта.

Панкреатит
Воспалительный процесс, затрагивающий слизистую желудка, протекает по острому или хроническому типу. Заболевание характерно появлением приступообразного болевого синдрома. Отдает в подреберье, правую лопатку, центр спины. Кроме болевых ощущений возникает:
- изжога;
- тошнота;
- вздутие;
- нарушение стула;
- снижение аппетита.
При остром гастрите болит левая сторона туловища. Синдром возникает в виде схваток разной интенсивности (от легкой болезненности до невыносимой боли). Причина — спазмы мускулатуры желудочной стенки в ответ на раздражение воспаленной слизистой. Приступ возникает спустя 30-40 минут после еды.

Гастрит
Хроническое воспаление слизистой желудка, двенадцатиперстной кишки при отсутствии адекватного лечения провоцирует образование мелких трещин на внутренней оболочке органов. Если не устранить причину воспаления, заболевание прогрессирует, мелкие дефекты сливаются в эрозии, из которых формируются язвы. Язвенная болезнь — частый провокатор боли в желудке, и подлопаточной области. Она достаточно сильная, нарастающая. На ее фоне возникает рвота (тошнота не предшествует), приносит снижение интенсивности приступа.
У человека, имеющего язву, периодически появляются неприятные ощущения слева под лопаткой. Это многих пациентов пугает, поскольку болезненность ассоциируют с инфарктом миокарда. Отличительная черта наличия язвы от сердечного приступа — сезонность обострения (весна, осень), влияние еды на появление синдрома. В основном возникает после трапезы.

Язва
По прошествии первого острого периода наступает второй, характерный некоторым затишьем. Состояние больных несколько стабилизируется, кажется, что болезнь отступила. Но через 12 часов от начала приступа состояние резко ухудшается, нарастают симптомы перитонита. Начинается тахикардия (пульс 100-120 ударов в минуту), появляется рвота, признаки обезвоживания, интоксикации.

Прободная язва
Заболевание часто возникает на фоне желчнокаменной болезни, хотя появление приступа могут спровоцировать иные факторы. Мужчины реже болеют этим недугом, чем женщины. Это объясняется тем, что у дам под воздействием гормонов вырабатывается больше желчи. Они ведут не такой активный способ жизни, как мужчины. К тому же женская нервная система более восприимчива к стрессам. Все эти причины являются провокатором образования конкрементов, которые способны закупорить желчные протоки и вызвать приступ острой боли, схваткообразного типа.
Синдром возникает внезапно, охватывает верх живота. Болезненность распространяется с правого подреберья вверх, переходит в плечо и под лопатку, может отдавать даже в шею.
Хроническое течение заболевание характерно периодически возникающей болезненностью, ноющего характера. Приступ не сильный, но продолжительный. Сопровождается нарушением аппетита, вздутием, тошнотой, редко рвотой. Больные раздражены, поскольку тупая боль мешает вести привычный образ жизни.

Аппендицит
Это воспаление желчного пузыря. Заболевание может носить острый или хронический характер. Есть множество причин, вызывающих приступ. Но самой распространенной является обструкция органа вследствие закупорки выхода камнем. В этом случае возникает острый приступ боли. Она резкая, распирающая, распространяется по всему животу, иррадиирует в спину, поднимается к лопаткам. Спровоцировать появление болезненности может нарушение обычного режима питания. А именно, одновременный прием большого объема жирной пищи.
Хроническое течение заболевания чередует периоды затишья и обострения. Для этого типа патологии характерны приступы неинтенсивной боли. Они ноющие, тянущие, вызывают ощущение тяжести в подреберье. Затянувшийся приступ локализируется не только в проекции желчного, но и поднимается по ходу позвоночника вверх, достигая правой лопатки.

Холецистит
Не всегда при инфаркте болит сердце. Есть гастралгическая форма заболевания, при которой болевой очаг локализуется в желудке и расходится по всему животу. Кроме этого у больного наблюдается:
- спутанность сознания;
- тахикардия;
- гипотония.
Характер боли сверлящий, выворачивающий. Ее сравнивают с ударом кинжала, настолько она острая и жгучая. Приступ отдает в шею, ключицу, руку и под лопатку слева. Он не снимается приемом сосудистых препаратов. Заподозрить сердечный приступ можно, если ему накануне предшествовал стресс или сильная физическая нагрузка.
Есть и иной сценарий развития инфаркта. Появляется дискомфорт в виде сжатия, давящей боли, чувства стянутости грудной клетки. У некоторых людей приступ характеризуется тупой болью, покалыванием и онемением руки, длительной болью за грудиной.
Зачастую приступ возникает ночью или перед утром. Боль волнообразная (снижение и нарастание интенсивности), не прекращающаяся долгое время. С каждым разом болезненность увеличивается и вновь спадает.
Что делать при заболеваниях?
При появлении неприятных ощущений в животе и области между лопатками нужно обязательно посетить врача. Ведь самостоятельно поставить себе диагноз невозможно, особенно при остром течении заболевания, когда болит большой участок тела. Промедление с обращением за медицинской помощью может нанести непоправимый вред не только здоровью, но и лишить человека жизни.
Способы лечения
Методы терапии зависят от выявленных патологий. В первую очередь проводят диагностические мероприятия и по их результатам назначают лечение.
Для лечения язвы применяют:
- ингибиторы протонной помпы;
- антибиотики кларитромицинового ряда;
- витаминный комплекс;
- седативные средства;
- антациды;
- спазмолитики.
Если такой терапии оказалось недостаточно и по истечению недели симптомы сохраняются, то меняют антибактериальное средство. Используют нитроимидазолы и тетрациклины. Параллельно назначают препараты висмута, оказывающие гастропротекторным действием. В случае появления язв не бактериального генеза терапия состоит из приема антацидов, блокаторов Н2-рецепторов гистамина, ингибиторы протонной помпы. Всем больным назначается прием пробиотиков для восстановления микрофлоры желудочно-кишечного тракта и диетическое питание. Подобным образом лечат и гастрит.
Все острые состояния (панкреатит, холецистит, аппендицит, печеночная колика) требуют срочной госпитализации. Терапия в этом случае зависит от состояния больного. Если произошла обструкция желчного пузыря камнем или воспалился аппендикс, то лечение только оперативное. Это же касается прободной язвы, поскольку требуется ушивание дефекта слизистой желудка или двенадцати перстной кишки.
Инфаркт миокарда – опасное заболевание, промедление с лечением которого, может привести к смерти пациента. Патология требует неотложной медицинской помощи, заключающейся в обеспечении постельного режима и интенсивной терапии. Главной задачей лечения является восстановление коронарного кровообращения в кратчайшие сроки. Это даст возможность предупредить дальнейший некроз тканей и сохранит больному жизнь.
Небольшое заключение
Нельзя игнорировать боль между лопатками и снимать ее обезболивающими. Не всегда приступ является следствием болезней позвоночника. Нужно посетить врача и пройти комплексную диагностику, чтобы избежать развития серьезных патологий.
Среди необычных симптомов, которые пациентам воспринимаются неоднозначно, можно выделить ощущение жжения. Если появляется жжение под левой или правой лопаткой сзади со спины, это может быть признаком опасных патологий внутренних органов. Однако далеко не во всех случаях. Чтобы разобраться с особенностями симптома, следует узнать о возможных причинах его образования.
Какие причины могут вызывать жжение
К наиболее распространенной группе причин неприятного симптома относят физиологические факторы. Они не связаны напрямую с заболеваниями, но могут зависеть от патологических процессов и состояний:
- длительное пребывание в неудобной позе или резкие движения – печь под лопаткой может в результате того, что мышцы затекли или сжались;
- гормональные сбои и избыточный вес, вызванный малоподвижным образом жизни с нарушениями метаболизма;
- сутулость, круглая спина и другие нарушения осанки, а также проблемы с постановкой стопы, приводящие к искривлению позвоночника;
- неправильно подобранный матрас, а также работа в неподходящем положении за столом.
Спровоцировать жжение могут острые переживания, стрессы, нервное напряжение и другие психологические факторы. Также причиной симптома принято считать воздействие внешних проявлений погоды: сильная жара или длительный холод.
Патологические причины жжения под лопаткой
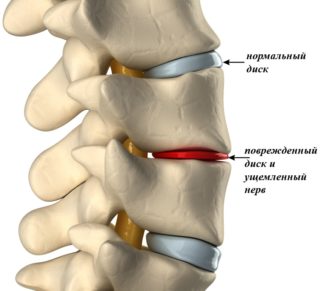
Все патологические причины жжения под левой лопаткой сзади со спины принято разделять на две группы: болезни опорно-двигательного аппарата и мышц и патологии внутренних органов, чаще всего сосудов, сердца, легких, кишечника и селезенки.
К наиболее распространенной группе причин относят болезни костей, суставов, мышц:
- Остеохондроз, протрузии, грыжи и другие нарушения в позвоночнике. Среди симптомов не только жжение, но и онемение, покалывание и боль. Проявляются они из-за сдавливания нервных окончаний, которое происходит на фоне патологических изменений в позвонках. Из-за смещения или усыхания межпозвоночных дисков происходит развитие патологий.
- Болезни шейного отдела позвоночника. В этой области нередко развиваются болезни и возникают непроизвольные травмы, так как шея больше других отделов подвержена нарушениям и внешним воздействиям. Нередко именно в этой зоне наблюдается деформация позвонков. Страдают от нее люди любого возраста.
- Другие патологии позвоночника. Кифоз, сколиоз, спондилоартроз и спондилолистез могут вызывать жжение под лопатками с разных сторон. Сюда же относится патология нестабильного положения позвонков – их смещение вперед или в боковой проекции.
- Воспаление ключичных и плечевых сочленений. В этой зоне расположены тонкие, уязвимые кости и суставы, которые подвержены воспалениям. Вызваны они могут быть малоподвижным образом жизни, травмами или переохлаждением.
Чуть реже встречаются другие заболевания костной системы. Одно из них – плече-лопаточный периартрит. Воспалительный процесс вовлекает плечо и лопатку, развивается он на фоне продолжительных нагрузок, ударов и падений на выпрямленную руку. Симптомы могут появиться лишь через 2-3 недели после травмы.
Периартрит сопровождается сильным жжением в плече и под лопаткой со стороны поражения. Пациенту сложно поднимать руки и совершать круговые движения. В некоторых случаях признаки повреждения проявляются даже в состоянии покоя.
Еще одной причиной жжения в области левой лопатки со стороны спины может быть межреберная невралгия, вызванная ущемлением нерва на фоне переживаний, переохлаждения и чрезмерных физических нагрузок. Очень часто невралгию путают со стенокардией и инфарктом, так как боль очень сильная.
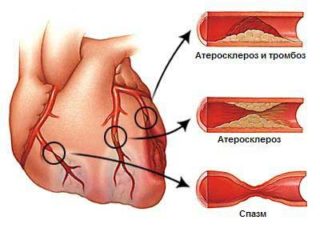
Жжение под левой и правой лопаткой может развиваться на фоне некоторых заболеваний органов.
- Патологии сердца, включая инфаркт и стенокардию, а также болезни сосудов и аневризма. Острые и опасные состояния часто сопровождаются сильной болью, которая может отдавать в область левой лопатки. Но они проходят сразу же после приема нитроглицерина или непродолжительного отдыха. Однако при инфаркте боль не проходит, отличается острой жгучестью.
- Перикардит и миокардит. Эти заболевания воспалительного характера сопровождаются теми же симптомами, а также высокой температурой, ночным ознобом. Их причина – инфекции сердца, перенесенные с кровью.
- Болезни дыхательной системы. При плеврите и левосторонней пневмонии часто жжет под лопаткой с левой стороны. К дополнительным симптомам присоединяются: кашель, отхождение мокроты, температура, поверхностное дыхание, сильное потоотделение.
Наблюдаться жжение может в сочетании с другими признаками при онкологических процессах спинного мозга, легкого, позвоночника и мышечных тканей в области лопаток. Боль по мере развития процесса становится очень сильной.
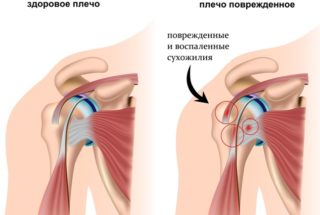
Неприятный симптом может развиваться при других нарушениях в организме, сопровождаясь дополнительной болью, онемением в конечностях:
- рефлюксный процесс – появляется изжога, боли в желудке, жжение по ходу пищевода;
- бурсит – воспаление сумки плечевого сустава;
- патологические процессы в почках, желчном пузыре, а также при язве желудка;
- последствия бронхита, ангины, ОРВИ или фарингита, осложненных острыми бактериальными процессами.
Вызывать жжение может опоясывающий лишай. Почти всегда он сопровождается появлением зуда, волдырей на коже, ранок. На начальных стадиях присутствует только жжение и покалывание.
Характер неприятного симптома
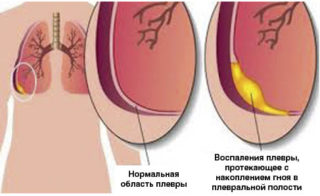
Причина, по которой печет под левой лопаткой, может влиять на характер и интенсивность неприятного процесса. Жжение может быть слабым, утренним, возникающим после долгого пребывания в одной позе и быстро проходящим без разминки. Это непатологический симптом.
Если же жжение появляется при поворотах тела, вдохах и выдохах, сопровождается болью, оно часто связано с невралгией, однако тоже проходит через 10-15 минут. Иначе дела обстоят с сильным жжением, которое не проходит несколько дней. Этот симптом указывает на развитие негативных процессов и требует консультации врача.
Особенности жжения при разных болезнях:
- при остеохондрозе – тупая, ноющая боль, нерезкое жжение, длительное, расположенное не вдоль позвоночника;
- патологии легких – давящая боль, сложности с дыханием, скованность и жжение в разных участках в верхней части туловища;
- онемение пальцев, снижение температуры конечностей – жжение, связанное с патологиями сердца и других органов.
Чтобы точно поставить диагноз, пациенту следует обратиться к доктору для исследования организма.
Способы диагностики
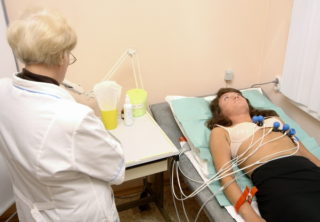
Если симптомов, кроме жжения, очень мало, диагностика может оказаться затруднительной. Начинают ее обычно с посещения терапевта или травматолога, также можно обратиться к хирургу. При острой боли рекомендуется сразу же пойти к кардиологу. Затем эксперт назначит инструментальные методы диагностики:
- рентген – позволяет выявить нарушения в опорно-двигательном аппарате, а также в некоторых органах;
- МРТ – дает представление о мягких тканях, назначается нечасто, в основном при подозрении на опухоли;
- УЗИ сердца, сосудов и внутренних органов – позволяет отличить нарушения, не связанные с патологиями опорно-двигательного аппарата.
Также назначают сдачу мочи и крови на анализ. При подозрении на опухоли проводят тесты на онкомаркеры. Дополнительно может потребоваться консультация гастроэнтеролога, ревматолога, невролога, пульмонолога и других специалистов.
Методы лечения жжения в области лопаток
Терапию назначают исключительно после прохождения полной диагностики. При патологиях сердца могут назначить прием препаратов для сосудов, а также для улучшения кровообращения. При болезнях дыхательной системы рекомендуют лечение антибиотиками.
Для борьбы с неприятным симптомом, в том числе на фоне патологий опорно-двигательного аппарата, назначают следующие процедуры:
- тракционное вытяжение позвоночного столба – назначают при заболеваниях позвоночника, а также при неправильном положении позвонков, помогает снять давление и улучшить осанку;
- остеопатия – применяется для улучшения циркуляции жидкостей, лимфы и крови в области пораженных тканей;
- массаж – входит в комплексную терапию, улучшает мышечный тонус, расслабляет;
- лечебная гимнастика – возвращает работоспособность мышечному аппарату, улучшает его, нормализует питание межпозвоночных дисков и хрящей;
- физиотерапия – лазерное воздействие, электрофорез, кинезитерапия и другие методики;
- рефлексотерапия с помощью игл – стимулирует регенерацию и кровообращение.
Для профилактики жгучих ощущений нужно вести здоровый образ жизни, давать организму умеренные физические нагрузки, при появлении первых признаков дискомфорта обращаться для обследования к врачу. Выявление патологий на начальных стадиях и грамотное лечение способствуют их предотвращению и устранению.
Читайте также:


