Амебной дизентерией малярией холерой
Кишечные инфекции представляют собой большую группу заболеваний, которые объединяет поражение органов желудочно-кишечного тракта и характерные клинические проявления в виде тошноты, рвоты, диареи (со слизью и кровью) или запора. Возбудителями острых кишечных инфекций могут выступать бактерии, вирусы, гельминты и простейшие. Это значительно затрудняет диагностику и предполагает достаточно часто синдромальное лечение.
Определение
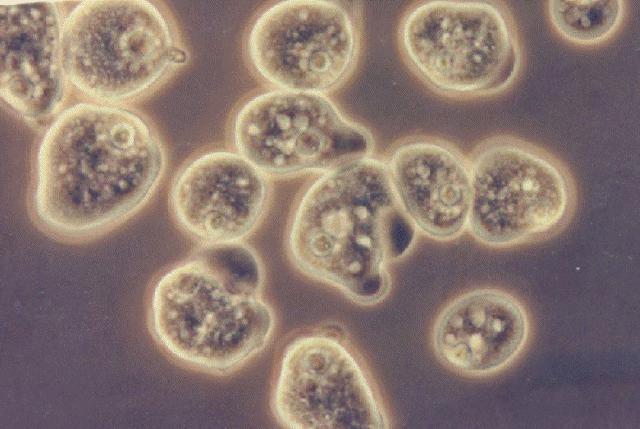
Амебиаз (амебная дизентерия) – это антропонозная инфекция с фекально-оральным механизмом передачи. Самыми основными ее проявления являются: хронический рецидивирующий колит и внекишечные проявления, такие как абсцессы печени, язвы и другие. Наиболее часто под термином амебиаз подразумевают амебную дизентерию, которая вызывается паразитом Entamoeba histolytica.
Среди прочих амебиазов выделяют амебный энцефалит и кератит. По данным Всемирной организации здравоохранения, около десяти процентов жителей Земли заражены этой инфекцией, и она является одной из основных причин смертности от паразитарных заболеваний. Внекишечные проявления очень трудно поддаются диагностике, поэтому своевременно диагностировать и лечить амебиаз удается не всегда.
Эпидемиология
Во всех странах с жарким и влажным климатом распространена амебная дизентерия. Симптомы данного заболевания чаще всего можно встретить у людей, которые пренебрегают санитарно-гигиеническими нормами. Эндемичными для возбудителя являются Центральная и Южная Америка, особенно Мексика, и Индия.
Иногда крупные вспышки этой кишечной инфекции регистрируются и в относительно благополучных странах, например в 1933 году во время Всемирной выставки, которая проходила в Чикаго. В настоящее время массовые и спорадические случаи заболевания появляются в местах скопления эмигрантов из эндемичных регионов. Чаще всего инфекция проявляет себя в теплое время года.
Источником заражения является больной человек или носитель простейших. Заражение происходит только через грязные руки, пищу и воду. Также заболевание может передаваться при незащищенных гомосексуальных контактах. Известно, что цистная форма амеб может распространяться на лапках и крыльях насекомых.
Возбудитель
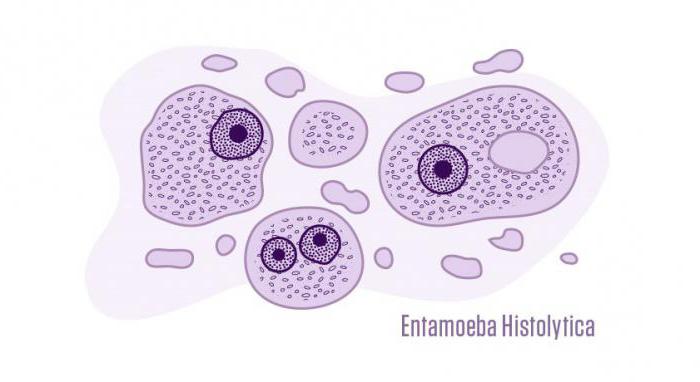
Почему же возникает амебная дизентерия? Возбудитель ее относится к простейшим, которые могут существовать в трех разных формах:
- тканевой (обнаруживается только у больных людей);
Последние две встречаются у носителей заболевания. Представляет собой клетку размером до 40 микрометров, которая имеет ядро и много вакуолей. Для перемещения в теле человека использует ложноножки. Для питания им подходят бактерии, грибы, частички пищи. Дизентерия амебная вызывается именно этой формой.
Циста представляет собой округлую или овальную клетку размером в 30 микрометров. У нее может быть несколько ядер (от двух до четырех), это зависит от стадии развития.
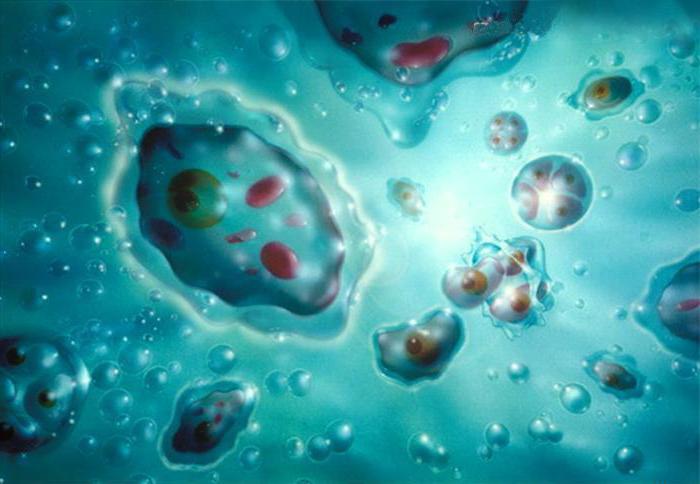
Жизненный цикл амебы
Циста попадает в тонкий кишечник человека через грязные руки, воду или зелень. Там оболочка цисты разрушается, и в просвет органа выходит зрелая материнская амеба. Эта форма начинает делиться. В результате этого процесса образуются восемь новых одноядерных возбудителей. Дизентерия амебная начинается именно в этот момент. При стечении благоприятных условий организма и достаточного количества одноядерных вегетативных форм амебы продолжают размножаться и продвигаться дальше вглубь кишечника.
В процессе своей жизнедеятельности простейшие выделяют вещества, которые отравляют человека и вызывают характерные симптомы кишечной инфекции. С испражнениями вегетативные и цистные формы попадают во внешнюю среду. Там они способны сохраняться довольно долгое время. Кроме того, они устойчивы к дезинфицирующим средствам.
Патогенез

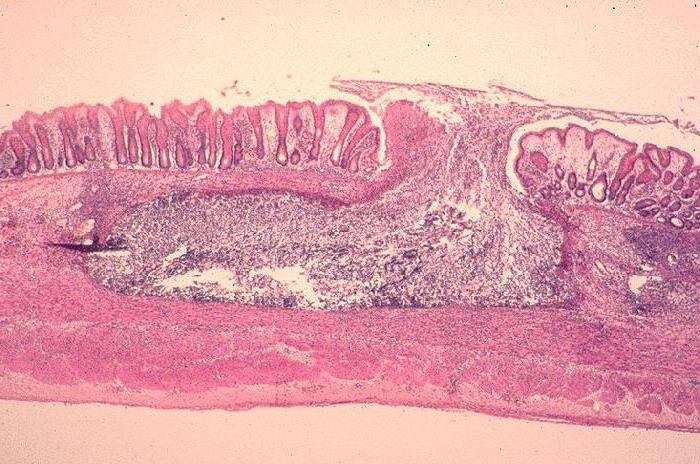
Как же развивается такой недуг, как дизентерия амебная? Заражение начинается с употребления в пищу немытых продуктов питания. Так амебы попадают в слепую и восходящую ободочную кишку, где могут долго не проявлять себя. Но в неблагоприятных для человека условиях (обезвоживании, скудном питании, дисбактериозе) цисты сбрасывают свою оболочку, и появляется просветная форма амеб.
При помощи собственных цитолитических и протеолитических ферментов возбудитель проникает в толщу тканей, вызывая воспаление и формирование язв и некроза небольших участков. В некоторых случаях амебы попадают в кровеносные сосуды и с током жидкости попадают в другие органы, образуя там абсцессы.
При кишечной форме болезни, воспаление распространяется в нисходящем направлении, от слепой кишки до прямой. Слизистая органа отечна, на фоне гиперемии видны мелкие узелки и язвы, которые содержат некротический детрит и вегетативные формы амеб. Со временем узелки разрушаются, оставляя на своем месте новые язвы до двух с половиной сантиметров в диаметре. Глубокие дефекты на дне покрыты гноем. Если исследовать биоптат из стенки язвы, то можно обнаружить амеб.
Хронизация заболевания сопровождается образованием кист, полипов и амебом. Это опухолевидные образования, которые состоят из грануляционной ткани, эозинофилов и фибробластов.
Внекишечная форма
Дизентерия амебная имеет как диспепсические проявления, так и общесоматические. Когда вегетативные формы амеб проникают в толщу стенки кишечника, они могут попадать в системный кровоток. Это ведет к распространению возбудителя по всему организму. По системе воротной вены амебы попадают в паренхиму печени.
В органе могут развиваться поражения различной степени тяжести: от белковой или жировой дистрофии до выраженного гепатита и абсцесса печени, располагающего под куполом диафрагмы. Иногда еще его называют шоколадной кистой из-за специфического цвета гноя. Если воспаление не лечить, то наступает самопроизвольное вскрытие абсцесса в брюшную полость с развитием перитонита. Или киста может прорываться через диафрагму в легкие, средостенье или перикард, вызывая соответствующие осложнения. Помимо печени, возбудитель способен поражать головной мозг, кожу и другие органы.
Клиника
Инкубационный период длится примерно неделю, после чего проявляется амебная дизентерия. Симптомы начинаются с общей слабости, боли в подвздошных областях и подъема температуры тела. В десяти процентах случаев заболевание принимает молниеносное течение. Оно характеризуется профузным поносом, с кровью и слизью, который вызывает сильное обезвоживание и смерть. Где-то у трети больных наблюдается лихорадка в сочетании с увеличением печени. Воспаление в начале заболевания выражено слабо, поэтому в общем анализе крови не наблюдается характерных изменений.
Иными проявлениями сопровождается внекишечная дизентерия. Симптом, который бы мог назваться патогномоничным, в данном случае отсутствует. Амебиаз практически не проявляет себя в организме до того момента, пока не накопится критическая масса возбудителя.
Если не предпринимать никаких действий относительно лечения заболевания, то спустя некоторое время инфекция принимает хронический характер. Постепенно развивается анемия и общее истощение. Чем ниже сопротивляемость организма, тем быстрее кишечная форма переходит во внекишечную. В категорию риска входят маленькие дети, пожилые люди, беременные и пациенты, принимающие иммуносупрессоры.
Диагностика
По каким критериям устанавливается диагноз "дизентерия"? Диагностика и лечение этой инфекции тесно связаны с жизненным циклом простейших. Для того чтобы выяснить этиологию диареи, врач берет анализ кала, в котором и находит тканевые формы амеб. Если в испражнениях находятся цисты или просветные формы, то это указывает на носительство и не может служить подтверждением диагноза.
Так как в организме человека в качестве условно-патогенной флоры уже находятся несколько видов амеб, то диагностика может быть несколько затруднена. Ошибочно поставить диагноз можно также при обнаружении Entamoeba dispar. Это непатогенная амеба, которая совершенно безвредна для человека, но морфологически очень похожа на дизентерийную.
Для верификации диагноза также пользуются полимеразной цепной реакцией и серологические тесты. Чтобы обнаружить внекишечные формы амебиаза, необходимо провести рентгенологическое исследование, УЗИ и компьютерную томографию. Дифференцируют амебную инфекцию с шигеллезом, сальмонеллезом и неспецифичным язвенным колитом.
Лечение
Лечение амебной дизентерии начинают с цитостатиков, например метронидазола или тинидазола. Если у пациента нет никаких симптомов, то для устранения паразитов можно использовать йодохинод или паромомицин.
Самым первым лекарством против амебиаза был эметин, который добывали в Южной Америке из ипекакуаны. Сейчас его применяют редко, так как он крайне токсичен и недостаточно эффективен. К этому средству обращаются только в случае затяжного течения, при резистентных формах и аллергии на метронидазол.
Для терапии внекишечных форм пользуются метронидазолом в сочетании с ятреном, дойдохином, мексаформом и другими препаратами. В некоторых случаях прибегают к хирургическому вмешательству.
Осложнения

Амебная дизентерия у человека способна осложниться перфорацией стенки кишки. Это происходит при образовании слишком глубокого дефекта. При перфорации кишечное содержимое попадает в брюшную полость и инфицирует ее. Развивается следующее осложнение – перитонит. Для того чтобы сохранить пациенту жизнь, необходимо прибегнуть к хирургической помощи: сделать срединную лапаротомию и провести ревизию органов живота.
Еще одно грозное осложнение – кишечное кровотечение. Также развивается в процессе формирования язв. Для его купирования можно приметь как консервативные, так и оперативные методы. Заживающие язвы могут из-за формирования рубцовой ткани сужать просвет кишки, нарушая, таким образом, пассаж пищи.
Профилактика
Дизентерия амебная - кишечная инфекция, поэтому для ее предотвращения, необходимо своевременно обеззараживать источники возбудителя: сомнительные водоемы, резервуары центрального водоснабжения и другие.
Кроме того, нужно проводить мероприятия по выявлению носителей и споровыделителей, а так же лечить больных с острыми формами с соблюдением противоэпидемических мероприятий. Выздоравливающих людей и носителей ни в коем случае не нужно допускать до работы в местах общественного питания.
Еще одним способом снижения количества инфицированных является пропаганда личной гигиен и правильной обработки пищи перед ее употреблением. После перенесенной инфекции человек должен в течение года регулярно наблюдаться в кабинете инфекционных заболеваний. И только после того, как анализы в течение трех месяцев будут отрицательными на амебиаз, пациент будет считаться окончательно здоровым.
Дизентерия -инфекционное заболевание, характеризующееся синдромом общей инфекционной интоксикации и синдромом поражения желудочно-кишечного тракта, преимущественно дистального отдела толстой кишки.
Бактериальная дизентерия -острое антропонозное инфекционное заболевание с фекально-оральным механизмом передачи. Характерны общая интоксикация и преимущественное поражение слизистой оболочки дистального отдела толстой кишки, схваткообразные абдоминальные боли, частый жидкий стул с примесью слизи и крови, тенезмы.
Бактерии возбудители дизентерии относятся к отделу Gracilicutes, семейству Enterobacteriaceae, роду Shigella. названы в честь японского бактериолога К. Шига, впервые описавшего возбудителя бактериальной дизентерии.
Шигеллы — кишечные патогены человека и приматов, грамотрицательные палочки с закругленными концами, длиной 2.3 мкм, толщиной 0,5.7 мкм; не образуют спор, не имеют жгутиков, неподвижны. У многих штаммов обнаруживают ворсинки общего типа и половые пили. Некоторые шигеллы обладают микрокапсулой. Вызываемые ими поражения называют бактериальной дизентерией или шигеллезом.
Бактериальная дизентерия связана с поражением слизистой оболочки толстого кишечника, склонное к эпидемическому распространению.
Наибольшее значение в распространении дизентерии имеет контактный путь. Немытые руки, загрязненные микроскопическими частицами фекалий больного с наличием в них возбудителей дизентерии, играют в передаче болезни активную роль.
При заражении через пищевые продукты наибольшее значение имеют те из них, которые не подвергаются термической обработке — огурцы, салат, редиска, а также любой продукт, инфицированный грязными руками больного или бактерионосителя. Вспышки дизентерии пищевого происхождения чаще встречаются в теплое время года.
Инкубационный период дизентерии продолжается от 2 до 5 дней, в отдельных случаях 12—24 часа. Заболевание развивается довольно быстро: слабость нарастает, повышается температура, которая у большинства больных держится не больше 2—3 дней. Заболевание может протекать и при нормальной температуре. Больные дизентерией зябнут, у них исчезает аппетит, отмечается головная боль, одновременно вследствие судорожного сокращения толстых кишок появляются боли в животе, носящие схваткообразный характер. Боли в животе могут быть разлитые, но чаще всего они локализованы в левой подвздошной области. Появляется повторный жидкий стул калового характера. Вскоре в испражнениях появляется слизь с прожилками крови.
Распознавание болезни дизентерия основывается на клинических признаках. Диагноз уточняется при помощи бактериологического исследования — обнаружение в кале возбудителя болезни. В более поздние сроки заболевания (с 10— 12-го дня болезни) пользуются серологическими исследованиями— реакция агглютинации. Кровь берут в таких же количествах, как и для реакции Видаля при брюшном тифе. Этим методом чаще пользуются когда хроническая дизентерия в тех случаях, когда бактериологическая диагностика отрицательна.
Холера - инфекционное острое заболевание, вызываемая некоторыми представителями вида Vibrio cholerae, характеризуется поражением тонкого кишечника, нарушением водно-солевого обмена, различной степенью обезвоживания из-за потери жидкости с водянистыми испражнениями и рвотными массами. Относится к числу карантинных инфекций. Возбудитель - холерный вибрион, был выделен в 1883 г. Р. Кохом от больного холерой. В 1906 г. на карантинной станции Эль-Тор в Египте при обследовании паломников Ф. и У. Готшлихи выделили вибрион Эль-Тор. Холерный вибрион относится к отделу Gracilicutes-, семейству Vibrionaceae, роду Vibrio. Внутри вида Vibrio cholerae различают 2 основных биовара: biovar cholerae classic (выделенный Р. Кохом) и biovar eltor (открытый Ф. и Е. Готшлихами). Холерный вибрион - небольшая грамотрицательная изогнутая палочка длиной 2 - 4 мкм, толщиной 0,5 мкм, не образует спор, не имеет капсулы, монотрих и чрезвычайно подвижен. При кипячении погибает через 1 минуту. Некоторые биотипы длительно сохраняются и размножаются в йоде, в иле, в организмах обитателей водоемов. Источником инфекции является человек (больной и бациллоноситель). Вибрионы выделяются с фекалиями, рвотными массами. Эпидемии холеры бывают водные, пищевые, контактно-бытовые и смешанные. Восприимчивость к холере высокая.
Больной заразен в течение всей болезни — с момента появления первых клинических симптомов, а также в стадии реконвалесценции. Наибольшую эпидемическую опасность представляют больные с явно выраженной, типичной клинической картиной холеры, выделяющие в первые 4—5 дней заболевания в сутки до 10-20 л испражнений, содержащих в 1 мл 106—1010 высоковирулентных вибрионов. Всего, если имеет место ярко выраженная болезнь, такой больной сохраняет угрозу до 3 недель.
Механизм передачи возбудителя холеры фекально-оральный. Ведущий путь передачи — водный, возможно распространение холеры пищевым путем, некоторые авторы не исключают бытовую передачу. В возникновении эпидемических вспышек и распространении холеры внутри очага ведущая роль принадлежит поверхностным водоемам, загрязненным не обезвреженными сточными водами. Заражение человека происходит при употреблении воды для хозяйственно-питьевых нужд и использовании водоемов для купания. Заболевания людей холерой связывают также с использованием в пищу продуктов моря (мидий, устриц, креветок, морских гребешков, омаров, крабов, рыбы и т. д.), употребление которых в сыром или недостаточно проваренном виде приводило, как уже упоминалось, к заражению людей.
Профилактика вспышек холеры и борьба с ними.У 80% людей из тех, у кого развиваются симптомы заболевания, болезнь принимает форму легкой или средней тяжести. В оставшихся 10-20% случаев развивается тяжелая водянистая диарея с признаками дегидратации. При отсутствии лечения каждый второй человек может умереть. При надлежащем лечении летальность не должна превышать 1%.
За последние десятилетия меры по профилактике холеры практически не изменились и заключаются, главным образом, в обеспечении чистой воды и надлежащей санитарии для групп населения, потенциально подверженных заболеванию холерой. Также важны просвещение и надлежащая гигиена пищевых продуктов. В частности, необходимо пропагандировать систематическое мытье рук. В случае выявления вспышки холеры обычно стратегия направлена на снижение смертности путем быстрого обеспечения доступа к лечению и установления контроля над распространением болезни.
Для большинства пациентов - до 80% - достаточно проводить лечение путем введения солей для пероральной регидратаци. Пациентам с тяжелой дегидратацией необходимо проводить внутривенные вливания . В тяжелых случаях можно давать соответствующие антибиотики для сокращения длительности диареи, уменьшения объема жидкостей для регидратации и сокращения периода выделения вибрионов. Обеспечение чистой водой и санитарией является сложной задачей, но остается решающим фактором для снижения воздействия вспышек холеры.
Не нашли то, что искали? Воспользуйтесь поиском:
Дизентерия – это кишечная инфекция, которая может быть вызвана амебами или шигеллами, поэтому ее подразделяют на шигеллез и амебиаз. Шигеллы впервые были обнаружены японцем Кийоши Шига, а амебы, как возбудители дизентерии, русским ученым Леш Ф. А.
Амебиаз в России встречается редко, в большей степени это заболевание распространено в странах с жарким климатом, например, в Индии или в Мексике. Дизентерия имеет характерные симптомы. Важно знать и уметь отличать их от других проявлений кишечных инфекций. Это позволит вовремя начать лечение.
Болезнь проявляется рвотой, симптомами общей интоксикации организма, тошнотой, отрыжкой, изжогой, диареей, болями в животе и пр. Подробнее о проявлениях дизентерии будет рассказано далее.
Нужно понимать, что только на основе симптомов болезни выставить верный диагноз не удастся. Потребуется провести обследование, сдать кал на бактериальный посев, а кровь на серологические анализы.
Причины дизентерии у взрослых и детей
Дизентерию разносят люди, которые страдают от острой или хронической формы инфекции. Также ее распространителями являются бактерионосители.
Человек, страдающий от острой формы дизентерии будет очень заразным, особенно в первые дни от момента появления первых симптомов. Острое течение болезни может сохраняться 3 месяца. В это время человек продолжает выделять патогенную флору в окружающую среду.
Если пациент страдает от хронической формы болезни, то выделять шигеллы он будет во время стадии обострения патологии. Длительность ее течения может составлять 3 месяца.
Люди, которые являются носителями инфекции, могут выделять бактерии в течение долгого времени. При этом симптомы болезни будут смазанными, либо могут отсутствовать вовсе.
Заражение дизентерией происходит при погрешностях в гигиене, а также из-за употребления в пищу продуктов, которые обсеменены патогенной флорой.
Передается инфекция фекально-оральным путем. Реализуется он следующими способами:
По воде. Таки образом распространяется дизентерия Флекснера.
Алиментарным путем. Чаще всего этим способом распространяется дизентерия Зоне.
Контактно-бытовым путем. Таким способом распространяется дизентерия Григорьева-Шига.
Если человек не соблюдает правила личной гигиены и пользуется бытовыми предметами, на которых есть возбудители инфекции, то он обязательно заразится.
Распространителями болезни являются мухи. Бактерии могут обитать на продуктах питания (в этом плане особенно опасны молочные продукты), на фруктах и овощах, на грязных руках, на любых бытовых предметах, которыми пользовался больной человек.
Люди крайне восприимчивы к возбудителям дизентерии. В этом плане не имеет значения их возраст и половая принадлежность. Тем не менее, от болезни страдают преимущественно дети младшего возраста. Это объясняется низкой сформированностью у них навыков личной гигиены. Вероятность инфицирования повышается у людей, которые страдают от острых и хронических патологий органов ЖКТ, а также от дисбактериоза кишечника.
Вспышки дизентерии регистрируются преимущественно у людей в теплое время года: летом и осенью. В эти периоды условия для размножения патогенной флоры особенно благоприятные.
После того, как человек переболеет дизентерией, у него вырабатывается иммунитет. Однако сохраняется он в течение года, а также будет активен исключительно в отношении одного вида возбудителя болезни, а их существует множество.
Микрофлора, которая способна стать причиной развития дизентерии, может сохранять свою активность в течение 45 дней. Когда микробы попадают в молочные и в некоторые другие продукты, они будут размножаться.
Первые симптомы болезни появляются после того, как микробы достигнут кишечника и начнут там делиться, выделяя токсические вещества. Эти токсины проникают в кровь и отравляют организм человека. Они негативным образом отражаются на состоянии печени, кишечника, сосудов, ЦНС. При поражении тонкой кишки на ней формируются глубокие язвенные дефекты.
Симптомы дизентерии

С момента заражения до момента появления первых симптомов болезни может пройти от нескольких часов до нескольких дней. Средняя продолжительность инкубационного периода составляет 2-3 дня.
Симптомы дизентерии можно выделить следующие:
Острое начало, сопровождающееся интоксикацией организма. У больного повышается температура тела, начинает болеть голова. Человека тошнит, аппетит полностью пропадает, может снижаться артериальное давление.
Живот болит в области пупка. Сначала боль слабая и разлитая, но по мере размножения патогенной флоры она приобретает характер схваток. Боль распространяется на низ живота, на лобок. В большей степени болит левая часть. Когда кишечник наполняется, боль усиливается.
Возникновение ложных позывов к опорожнению кишечника. При этом поход в туалет не заканчивается актом дефекации. Могут появляться боли в прямой кишке. Они способны беспокоить человека еще в течение нескольких минут после его опорожнения. Боль при этом тянущая, иррадиирует в область крестца.
Стул учащается. Он возникает более 10 раз в день. В испражнениях могут обнаруживаться кровяные прожилки и слизь.
В 20% случаев болезнь протекает по гастроэнтерическому типу. При этом повышение температуры тела и расстройства в работе органов пищеварения возникают одновременно. Стул сразу становится жидким. Начиная со 2 дня болезни, у человека возникают симптомы колита. Так как диарея интенсивная и часто сопровождается рвотой, у больного нарастают симптомы дегидратации организма. Он становится вялым, апатичным. Артериальное давление снижается, кожа и слизистые оболочки пересыхают. Количество урины уменьшается.
Болезнь может иметь различное течение. Иногда дизентерия переносится легко и у человека возникает только слабость и недомогание. В других случаях патология требует госпитализации пациента, так как сопровождается развитием лихорадки, бледностью кожных покровов, непрекращающейся рвотой и нарушениями в работе нервной системы.
Если заболевание переходит в хроническую форму, то интоксикация организма не наблюдается. Однако развивается диарея, испражнения имеют зеленый цвет. На фоне хронической нестабильности стула у человека возникает дисбактериоз. Если больной получает своевременную и правильную терапию, то болезнь не переходит в хроническую форму. Это происходит только в том случае, когда врачебная помощь отсутствует.
Симптомы дизентерии у детей

В отличие от взрослых, у детей дизентерия протекает несколько иначе. У ребенка наблюдается общая интоксикация организма, начинает болеть живот, но диарея не развивается. Каловые массы выделяются в незначительных количествах, при этом в них всегда заметна кровь и слизь. Самочувствие ребенка ухудшается, повышается температура тела, начинает болеть голова. Ребенок отказывается от еды. Колитический синдром с кровью в испражнениях возникает у 90% детей с дизентерией. Однако не всегда его проявления имеют острое течение.
Когда первый день болезни минует, характер стула изменяется. Во время опорожнения кишечника могут выделяться не кал, а слизистые зеленоватые массы. В них может быть заметна кровь.
Если у взрослых возникают ложные позывы к опорожнению кишечника, то у ребенка наблюдается расслабление заднего прохода, усиление беспокойства и плач. У детей младше 3 лет живот вздут. У малышей старшего возраста, он, напротив, втянут.
Токсическая форма болезни у грудных детей развивается не часто. Симптомы интоксикации организма у младенцев выражены слабо, так как их иммунитет не дает реакции на токсины, выделяемые микробами. В большей степени дизентерия для грудных детей опасна обезвоживанием организма. С жидким стулом и рвотой малыши теряют значительное количество жидкости. Причем развивается дегидратация очень быстро.
Водянистый стул и рвота приводят к потере веса, так как в организме нарушаются метаболические процессы. Это, в свою очередь, грозит проблемами в функционировании сердечно-сосудистой системы, парезом кишечника и другими тяжелыми последствиями для здоровья.
Симптомы стафилококковой дизентерии в сочетании с сальмонеллезной инфекцией будут проявляться такими симптомами, как:
Новичку об основах в области экстремальных и чрезвычайных ситуаций, выживания, туризма. Также будет полезно рыбакам, охотникам и другим любителям природы и активного отдыха.
вторник, 22 мая 2018 г.
Малейшее отступление от тропической гигиены грозит Вам страшными муками. Вот некоторые особо распространенные и особо опасные болезни:
Амебная дизентерия:
Признаки: Частый кровавый понос, слабость.
Заражение: Через грязную пищу и немытые руки. В отсталых странах до 50% людей являются разносчиками дизентерийных амеб.
Дракунулез:
Возбудитель: червь ришта, паразитирующий в подкожной жировой клетчатке (обычно на ногах); длина червя - до 1,5 м, ширина - около 1 мм.
Заражение: при питье воды (личинки попадают в кишечник, через него в кровь, потом под кожу).
Скрытый период: около года.
Симптомы: червь заметен через кожу; на коже образуются язвы.
Перенос: при купании пораженного человека личинки попадают из язв в воду.
Лечение: головка червя вытягивается через язву, и червь наматывается на палочку.
Профилактика: кипятить питьевую воду.
Лейшманиоз:
Возбудитель: жгутиковый микроорганизм лейшмания, поражающий кожу и внутренние органы человека.
Переносчик: москиты.
Симптомы: лихорадка, увеличение печени, истощение (при поражении внутренних органов), длительные (около года) язвы на теле (при поражении кожи).
Профилактика: защита от москитов.
Малярия:
Общая профилактика: лечить больных, бороться с комарами.
Марсельская лихорадка:
Передается через укус клеща, при попадании на слизистую оболочку жидкости из раздавленного клеща.
Признаки: язва на месте поражения, озноб, температура под 40 градусов, боль в мышцах и суставах. На 4-й или 5-й день появляется на коже сыпь и держится 6-7 недель.
Смертельный исход редок.
Миазы:
Миазы (язвы на коже) вызываются личинками некоторых мух и оводов, паразитирующими в тканях человека.
Личинки или яйца могут попасть на человека или в человека через пищу, с шерсти животных, песка, травы, постели и т.д.
Яйца могут быть отложены насекомым на кожу, волосы, рану, глаз. Муха сделает это мгновенно - она не будет копаться, как курица.
Муха коpдилобия антpопофага (людоедка!) откладывает яйца на песок. Из яиц вылупляются личинки, которые внедряются в кожу человека, например, лежащего на пляже. Они могут сначала заползти на одежду, которая положена на песок.
Личинки другой мухи обитают на грязном полу и сосут кровь у спящих на полу людей.
Некоторые мухи откладывают яйца в глаз человека. Личинки внедряются в слезный мешок. в веко или даже в глазное яблоко!
Не ложитесь на пол, на землю, на траву без подстилки. Не ходите босиком. Подстилку, постельное белье, нижнее белье обрабатывайте ежедневно: стирайте, утюжьте.
Обрабатывайте раны йодом и бинтуйте.
Не ходите на пастбища и фермы.
Если заболел или зачесался глаз - ищите врача.
Паpагонимиаз:
Передается при поедании недоваренных крабов, зараженных личинками паразитического червя. Можно заразиться в ресторане.
Признаки: появляются через 6 недель и зависят от того, какой орган поразили личинки (легкие, мозг, половые органы).
Саpкопсиллоз:
Заболевание кожи ног.
Источник: песчаная блоха (очень похожая на обычную). Она вгрызается в кожу (обычно под ногти), там растет до размеров горошины и умирает.
Проявления: зуд, боль, воспаление, язва.
Лечение: удалить пинцетом.
Тропическая малярия:
Распространенное кожное заболевание среди новичков в тропиках.
Признаки: Множество маленьких волдырей на невентилируемых участках кожи.
Лечение: Ограничить потребление воды и меньше потеть. Припудривать кожу тальком, или оксидом цинка, или борной кислотой. Эти вещества сушат кожу, а также имеют противомикробный эффект.
Филаpиаз:
Инфекционное заболевание.
Передается через укусы различных насекомых – переносчиков личинок паразитического червя. Личинки разносятся по организму с кровью и повреждают различные органы.
Признаки поражения могут проявиться через месяцы или даже годы. Есть несколько разновидностей заболевания: с поражением глаз, лимфатических узлов, кожи. Если личинок проникло в организм немного, то признаки могут быть неопределенные: небольшие повышения температуры, слабость, зуд.
Холеpа:
Признаки: Обезвоживание организма из-за поноса и рвоты, конвульсии и потеря сознания. У некоторых больных (или просто заразных!) людей симптомы могут быть сглаженные, а могут отсутствовать вовсе.
Заражение: Через воду, пищу, грязные руки. Основные переносчики -- мухи.
Вакцинация действует в течение 6 месяцев со дня проведения.
Заражение: переносится грызунами и передается от них человеку через блох.
Профилактика: Носите короткие волосы. Вытряхивайте одежду, палатку, спальный мешок. Не ложитесь в чужую грязную постель. Избегайте тесных контактов с некультурными аборигенами.
Вакцинация против чумы действует 6-12 месяцев и становится эффективной через неделю после проведения.
Шистосомия:
Паpазиты: Черви длиной 4-26 мм, живущие в кровеносных сосудах человека. Их яйца выносятся из организма через мочу и кал.
Заражение: Личинки внедряются в кожу человека, находящегося в воде или, например, стирающего одежду.
Признаки: Зуд в месте проникновения, лихорадка, кровавый понос, кровавое болезненное мочеиспускание.
Читайте также:


