Бактерии вызывают чуму малярию
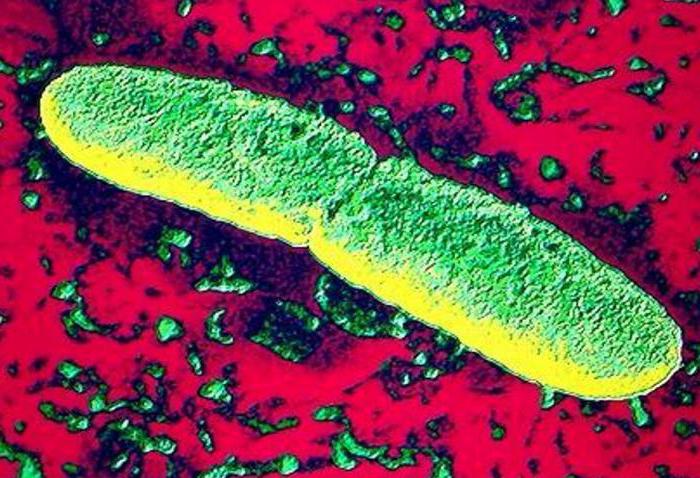
В мире существуют разные заболевания. Но ни одно среди них не вызывало такого ужаса и страха, как чума. Эта болезнь с древних времен не знала пощады. Она унесла миллионы жизней, невзирая на пол, возраст и благосостояние людей. Сегодня болезнь уже не приносит огромного количества смертей и горя. Благодаря чудесам современной медицины чуму удалось превратить в менее опасное заболевание. Однако полностью искоренить недуг не удалось. Чумная палочка (Yersinia pestis), вызывающая болезнь, продолжает существовать в этом мире и поражать людей.
Предок возбудителя
Несколько лет назад специалисты-микробиологи начали проводить исследования с целью изучения эволюции болезнетворных микроорганизмов. Изучалась и палочка чумы. Среди существующих микроорганизмов нашлась генетически похожая на нее бактерия – Yersinia pseudotuberculosis. Это возбудитель псевдотуберкулеза.
Проведенные исследования позволили ученым сделать один вывод. Когда на планете начала зарождаться жизнь, палочки чумы еще не было. Примерно 15–20 тысяч лет назад существовал возбудитель псевдотуберкулеза. Он был потребителем мертвой органики, размножался в экскрементах животных, вокруг захороненных в земле трупов. Некоторые факторы спровоцировали в дальнейшем его эволюцию. Часть возбудителей псевдотуберкулеза трансформировалась в чумную палочку.
Как произошла эволюция
В тех местах, где возникли первичные очаги чумы, возбудитель псевдотуберкулеза обитал в норах сурков (тарбаганов). Его эволюции, то есть появлению палочки чумы, поспособствовали определенные факторы:
- Наличие на животных блох. Когда сурки впадали в спячку, насекомые скапливались на их мордах. Это было самым благоприятным местом для их обитания. Зимой в норе всегда стояла отрицательная температура. Только рот и нос зверьков были источником теплого воздуха.
- Наличие на слизистой оболочке ротовой полости сурков кровоточащих ранок. Живущие на мордах блохи кусали зверьков в течение всей зимы. В местах прокусов возникали кровотечения. Они не останавливались, потому что животные спали, и температура их тела была низкой. У активных сурков кровотечения быстро бы прекращались.
- Наличие Yersinia pseudotuberculosis на лапках зверьков. Тарбаганы перед спячкой зарывали входы в норы собственным пометом. Из-за этого на их лапках скапливались возбудители псевдотуберкулеза.

Эпидемии болезни в прошлом
Современные ученые не могут сказать, всегда ли чума преследовала людей. По сохранившимся сведениям, известно лишь о трех крупных эпидемиях. Первая из них – так называемая Юстинианова чума – началась примерно в 540-х годах в Египте. За несколько десятков лет чумная палочка опустошила почти все государства Средиземноморья.
Третья эпидемия чумы началась в конце XIX века. Вспышку заболевания зафиксировали в Китае. За 6 месяцев в этой стране погибло 174 тысячи человек. Следующая вспышка произошла в Индии. В период с 1896 года по 1918 год от возбудителя опасного заболевания погибло 12,5 млн людей.

Чума и современность
По проявлениям чумы в современном периоде ведется статистика. Всемирная организация здравоохранения отмечает, что в период с 2010 года по 2015 год чумой заболело 3248 человек. Летальный исход был в 584 случаях. Это значит, что у 82% людей наступило выздоровление.
Чумная палочка стала менее опасной по нескольким причинам. Во-первых, люди стали соблюдать правила гигиены, чистоту. Для примера можно сравнить современный период со Средневековьем. Несколько веков назад в Западной Европе люди выбрасывали все пищевые отходы и фекалии прямо на улицы. Из-за загрязненности окружающей среды горожане страдали от различных заболеваний, умирали от чумы.
Во-вторых, современные люди живут вдалеке от природных очагов заболевания. С зараженными грызунами и блохами чаще всего сталкиваются только охотники, туристы.
В-третьих, на сегодняшний день медицине известны эффективные способы лечения и профилактики опасного заболевания. Специалистами созданы вакцины, определены препараты, которые способны убить палочку чумы.

А теперь о возбудителе
Если говорить о строении чумной палочки, то Yersinia pestis представляет собой грамотрицательную мелкую бактерию. Она отличается выраженным полиморфизмом. Подтверждают это встречающиеся формы – зернистые, нитевидные, колбовидные, продолговатые и др.
Yersinia pestis является зоонозной бактерией, относящейся к семейству Enterobacteriaceae. Этому микроорганизму родовое название Yersinia было дано в честь французского бактериолога Александра Йерсена. Именно этот специалист в 1894 году во время исследования биологических материалов людей, умерших от опасной болезни, смог выявить возбудителя.
Микроорганизм, способный вызывать эпидемии с высоким уровнем летальности, после обнаружения всегда интересовал микробиологов. Специалисты с момента открытия Yersinia pestis изучали строение бактерии (чумной палочки), ее особенности. Результатом одних исследований, проведенных отечественными учеными, стало составление в 1985 году классификации возбудителя, выделенного на территории СССР и Монголии.
| Подвиды чумной палочки | Район циркуляции |
| Pestis (основной) | Природные очаги Азии, Америки и Африки |
| Altaica (алтайский) | Горный Алтай |
| Caucasica (кавказский) | Закавказское нагорье, Горный Дагестан |
| Hissarica (гиссарский) | Гиссарский хребет |
| Ulegeica (улэгейский) | Северо-восточная Монголия, пустыня Гоби |
Способы проникновения палочки
Возбудитель чумы обитает в организме мелких млекопитающих. В кровеносной системе палочка размножается. Блоха во время укусов зараженных животных становится переносчиком инфекции. В организме насекомого бактерия оседает в зобу, начинает интенсивно размножаться. Из-за увеличения количества палочек зоб закупоривается. Блоха начинает испытывать сильный голод. Для его утоления она скачет с одного хозяина на другого, разнося при этом инфекцию между животными.
В организм человека палочка попадает несколькими способами:
- при укусе инфицированной блохи;
- во время незащищенного контакта с зараженными материалами и инфицированными биологическими жидкостями;
- при вдыхании инфицированных мелких частиц или мелкодисперсных капель (воздушно-капельным путем).

Формы заболевания и симптомы
В зависимости от способов проникновения чумной палочки в организм выделяют 3 формы болезни. Первая из них – бубонная. При такой чуме возбудитель попадает в лимфатическую систему человека после укуса блохи. Из-за болезни лимфатические узлы воспаляются, становятся так называемыми бубонами. На поздних стадиях чумы они превращаются в гнойные раны.
Вторая форма заболевания – септическая. При ней возбудитель попадает прямо в кровеносную систему. Бубоны не образуются. Септическая форма возникает при двух способах проникновения чумной палочки в организм человека – после укуса зараженной блохи, а также после контакта с инфицированными материалами (попадание возбудителя через повреждения кожи).
Третья форма – легочная. Она передается от зараженных больных воздушно-капельным путем. Легочная форма чумы считается самой опасной. Без лечения итогом прогрессирования заболевания в большинстве случаев является летальный исход.
Лечение чумы
В течение долгого времени человечество не знало о способах проникновения чумной палочки, не догадывалось, чем можно остановить смертельно опасное заболевание. Лекари придумывали разные причудливые способы, которые не приводили к излечению. К примеру, в Средние века целители готовили непонятные зелья из растений, измельченных змей, советовали людям быстро и надолго бежать из зараженной местности.
Сегодня чума лечится антибиотиками из группы аминогликозидов (стрептомицином, амикацином, гентамицином), тетрациклинами, рифампицином, левомицетином. Летальные исходы наступают в тех случаях, когда заболевание протекает в молниеносной форме, и специалистам не удается своевременно выявить болезнетворную бактерию.
Чумная палочка, несмотря на достижения современной медицины, по-прежнему относится к коварным возбудителям. Очаги заболевания в природе занимают порядка 7 % суши. Они располагаются на пустынных и степных равнинах, в высокогорной местности. Людям, побывавшим в природных очагах чумы, стоит обращать внимание на свое здоровье. При попадании возбудителя в организм инкубационный период длится от нескольких часов до 9 дней. Затем возникают первые симптомы – внезапно повышается температура тела до 39 градусов и выше, возникают судороги, озноб, сильная головная и мышечная боль, затрудняется дыхание. При таких симптомах требуется незамедлительное обращение к врачу.
Время первого появления этого недуга расценивается исследователями по-разному. Первые летописные источники были найдены в Китае. Давность их оценивается примерно в 2700 лет до нашей эры.
Ощутимый прогресс в открытии причины заболевания происходит в 80-х годах XIX столетия. Французский военный врач Шарль Лаверан, работая в одном из государств Северной Африки, обнаруживает в клетках крови больного малярией какой-то одноклеточный организм и причисляет малярию к паразитарным болезням. За это и другие открытия Лаверан получил Нобелевскую премию по физиологии и медицине 1907 года.
Статистика свидетельствует: на сегодняшний день заболевание продолжает оставаться одной из глобальных проблем в области инфекционных заболеваний. Цифры говорят сами за себя. По данным ВОЗ, в 2016 году было зафиксировано более 200 млн случаев малярии, около 430 тыс человек погибли от этого недуга.
В каких странах малярия свирепствует сильнее всего? Подавляющая часть всех случаев инфицирования и смертей отмечается на африканском континенте. Значительному риску заражения, болезни и гибели подвержены дети в возрасте до 5 лет. Хотя отмечается, что за пятилетний период (2010-2015 годы) смертность от нее в этом возрастном диапазоне уменьшилась почти на 30%, драматичность ситуации меньше не стала: каждые две минуты от этого недуга умирает маленький ребенок.
В России и СССР это заболевание оставалось большой проблемой до начала мероприятий по ликвидации заболоченных мест. Вплоть до 50-х годов прошлого века случаи малярии отмечались не только в республиках Кавказа, в Закавказье, в Центральной Азии, но также и в средней полосе европейской части (Поволжье и другие районы).
Малярию в СССР практически ликвидировали к 1960-му году, однако отдельные случаи (несколько десятков в год) отмечались. Они были связаны с перелетом комаров с территории Афганистана.
Краткий ликбез по малярии
Что такое малярия?
Это трансмиссивная инфекционная болезнь. Их возбудители передаются кровососущими членистоногими, среди которых насекомые и клещи.
Малярия – вирус или бактерия?
Ни то, ни другое. Возбудители - одноклеточные паразитические организмы рода Plasmodium. Для человека актуальны несколько видов этих паразитов, из которых два - P. falciparum и P. vivax - создают наибольшую угрозу.
В зависимости от разновидности возбудителя различают виды малярии. P. vivax вызывает так называемую трехдневную малярию, P. malariae - четырехдневную малярию; P. ovale - овале-малярию; P. falciparum - тропическую малярию.
Симптомы болезни
Как при многих инфекционных заболеваниях, оказывающих воздействие на многие системы организма, малярия проявляется целым рядом признаков.
Отмечаются общая слабость, недомогание, периодически возникают приступы лихорадки, озноб, потливость. Аппетит отсутствует. Увеличиваются в размерах печень и селезенка, развивается анемия (малокровие). Человека могут беспокоить боли в суставах и мышцах, поясничной области, животе, тошнота и рвота, понос. Возможны проявления со стороны нервной системы в виде головных болей, бессонницы, судорог, нарушения сознания. Могут поражаться органы дыхания (бронхит, пневмония), почки, вплоть до развития почечной недостаточности.
Подробнее о симптомах пневмонии читайте здесь
Эти и некоторые другие симптомы, их выраженность зависят от формы малярии и своевременности лечения.
Интересно, что для малярии характерен очень широкий разброс по времени появления первых симптомов после проникновения в организм паразита. Он может колебаться примерно от недели до полутора лет. Иными словами, человек, побывавший в опасном по малярии регионе, уже может забыть о поездке, когда у него начнут появляться какие-то из вышеперечисленных симптомов.
Как происходит заражение?
Передача возможна при укусах самками комаров рода Anopheles, через кровь (например при ее переливаниях, через обсемененные паразитом медицинские инструменты), а также от матери ребенку внутриутробно.
Что происходит с организмом больного малярией?
При укусе самкой комара рода анофелес больного малярией человека, паразиты попадают в ее организм, где превращаются в одну из своих форм - спорозоиты. Они и попадают в организм здорового человека при укусе инфицированным комаром. С током крови спорозоиты достигают клеток печени и размножаются в них.
По окончании периода созревания, который может продолжаться от нескольких суток до нескольких месяцев, возбудитель выходит из клеток печени и попадает в эритроциты. Здесь он продолжает размножаться. Периодически (каждые 2-3-е суток) оболочки эритроцитов разрываются, и плазмодии выходят в плазму крови, что приводит к появлению лихорадки и ознобу. После они проникают в здоровые эритроциты и цикл повторяется.
Промежуточные формы паразита могут находиться в организме (в печени) на протяжении ряда лет.
Диагностика и лечение
К кому обращаться при первых признаках малярии?
Малярией занимаются врачи-инфекционисты. Диагностика основывается на обнаружении клинических проявлений - приступообразной лихорадки с ознобом и потливостью, увеличении печени и селезенки.
Имеет значение факт нахождения в регионе, где встречается это заболевание - на протяжении 3 лет до дебюта болезни; переливание крови или иных процедур, связанных с нарушением целостности кровеносных сосудов - на протяжении 3 месяцев до начала лихорадки.
Также существует экспресс-тест.
Длительно, но эффективно. Как лечат малярию?
Лечение состоит в назначении противомалярийных препаратов, влияющих на различные фазы развития паразита.
При органных нарушениях используются соответствующие мероприятия: противошоковая терапия; гемодиализ, гемосорбция (при почечной недостаточности); переливание компонентов донорской крови.
Солнце, море, песок. Где можно заразиться малярией?
Считается (и во многом это действительно так), что малярия - удел стран и регионов с определенными климатическими условиями. По данным ВОЗ, большинство заражений ей приходится на Африку. Вместе с тем в группе риска также регионы Латинской Америки, Юго-Восточной Азии и Ближнего Востока.
Казалось бы, у нас поводов для беспокойства нет. Да, туристы понимают ответственность при поездке в потенциально опасные страны. Да, необходима профилактика, чтобы не заболеть. Но если, к примеру, я никуда не езжу и ездить не собираюсь, а малярию в России полностью ликвидировали еще в прошлом веке, то с чего бы мне беспокоиться?
Заразиться же можно там, где есть влага, тепло и инфицированные комары. А как же не заразиться?
Лучшее лечение – это профилактика. Как не заболеть малярией?
Прежде всего необходимо предупреждать укусы комаров. Особенно это актуально в промежуток времени от начала сумерек до рассвета. С этой целью во время сна следует использовать специальные сетки, обработанными средствами против комаров продолжительного действия, а также защитную одежду и репелленты.
Если вы планируете поездку в один из опасных регионов, может понадобиться использование медикаментов (химиопрофилактика) до, во время поездки и после возвращения.
Не следует выезжать в такие регионы беременным, маленьким детям, людям с ослабленной иммунной системой. Если поездка неизбежна, то необходимо получить подробные консультации по вопросам профилактики в специализированных центрах или иных соответствующих учреждениях.
Есть ли вакцина?
Да, разработки и испытания таких препаратов ведутся. Одну из таких вакцин ВОЗ планирует использовать в этом году в нескольких африканских странах.
- 4539
- 3,3
- 2
- 4
Обратите внимание!
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Незнакомка в маске
Лики чумы
Возможно, преобладание какой-либо из форм чумы (преимущественное поражение того или иного органа) во время разных эпидемий связано не только с механизмами передачи бактерий, но и со свойствами конкретного штамма-возбудителя.
Решающей стала третья пандемия, разгоревшаяся в Китае в 1855 году. На разгадку самой страшной тайны были брошены все научные силы, изрядно к тому времени поокрепшие. И наконец в 1894 году исследования французского бактериолога Александра Йерсéна (Alexandre Yersin) и японского врача Сибасабуро Китасато (Shibasaburō Kitasato), проводимые независимо друг от друга в Гонконге, принесли долгожданные результаты. Исследуя человеческий патологический материал и трупы грызунов, Китасато и Йерсен выделили и описали коккобациллы, предположительно вызывающие чуму. И если результаты Йерсена нареканий не вызвали, то японскому бактериологу изрядно подпортили репутацию (и вызвали бесконечные споры относительно приоритета в открытии чумной палочки) противоречия в описании возбудителя, судя по всему, объясняемые загрязнением образцов оппортунистами-пневмококками [4].
Жертва мутации
Однако этого приобретения Y. pestis было недостаточно для того, чтобы научиться вызывать опаснейшую системную инфекцию (септическую форму чумы). Оказалось, что для подобного усовершенствования потребовалась всего одна (!) аминокислотная замена в белке Pla — I259T. Эта замена оптимизировала протеолитическую активность белка и существенно повысила инвазивный потенциал бактерий при развитии бубонной чумы. Таким образом, ученые полагают, что первым делом бактерия приобрела свойства легочного патогена, провокатора вспышек легочной чумы, а позже в результате дополнительной мутации появились еще более опасные штаммы, вызывающие пандемии легочно-септической и бубонно-септической чумы [6].
Тем не менее среди всех минусов Y. pestis ученые находят и плюсы ее контакта с людьми. В 2014 году в журнале PLoS ONE была опубликована статья Шэрон де Витте из Университета Южной Каролины, в которой говорилось, что люди, пережившие пандемию чумы, стали обладателями более крепкого здоровья. Ученые исследовали останки людей, живших до, во время и после чумы, обращая особое внимание на причины смерти и состояние их костей. Результаты показали, что пережившие эпидемию, а также их потомки, доживали в среднем до 75 лет и обладали завидным иммунитетом.
Немного о Pla

Почему же протеаза Pla относится к факторам вирулентности, то есть как именно она помогла чумной палочке, которая и так может похвастать богатым арсеналом приспособлений для процветания в млекопитающих и трансмиссии блохами? Одна из обязанностей Pla — активация плазминогена: образующийся при этом плазмин разрушает фибриновые сгустки, что важно, например, для распространения бактерии из бубонов по организму.
Недавно была установлена связь развития первичной легочной инфекции с механизмом, связанным с инактивацией апоптотической сигнальной молекулы под названием Fas-лиганд (FasL). Роль FasL в клетке определяется его способностью запускать процесс апоптоза. У этого белка, пронизывающего мембрану активированных цитотоксических Т-лимфоцитов и эпителиальных клеток дыхательных путей, есть внеклеточный домен, который связывается с рецептором FasR на поверхности других клеток (преимущественно лимфоцитов, а также гепатоцитов, раковых и некоторых других), что посредством активации протеаз caspase-8 и caspase-3/7 запускает апоптоз. Так поддерживается гомеостаз иммуноцитов, предотвращаются аутоиммунные процессы и уничтожаются клетки, экспрессирующие чужеродные антигены.
Проводимые на мышах эксперименты показали следующее: бактерии с нормальной протеазой Pla способствовали снижению количества FasL, что приводило к быстрой колонизации легких, в то время как йерсинии с инактивированной Pla размножались медленнее. Описанный механизм подавления иммунного ответа, по мнению ученых, может использоваться и другими патогенами, в особенности вызывающими инфекции дыхательный путей. А это, в свою очередь, открывает новые перспективы в борьбе с такими заболеваниями: можно подумать, например, над разработкой ингибиторов Pla или введением дополнительных молекул FasL [7].

Рисунок 2. Блоха цепляется за шерсть крысы. Фотография сделана с помощью электронного микроскопа, применено окрашивание. Рисунок с сайта science.nationalgeographic.com.
Блохи — прожорливые кровососы. Питание особи может длиться от одной минуты до нескольких часов; некоторые виды умудряются заполнить свои желудки до отказа — так, что даже не успевают переварить свой кровавый обед. Возможно, именно этот факт сыграл для насекомых злую шутку, но пришелся как нельзя более кстати Y. pestis.


Рисунок 4. Крысы (Rattus norvegicus) являются переносчиками блох, а следовательно, и чумной палочки. Рисунок из [12].
По планете шагает коронавирус. Число его жертв исчисляется тысячами. Он быстро распространяется. От него практически нет защиты, и вакцина пока что не найдена. Многие считают, что причиной пандемии стал вирус чумы. Коронавирус некоторые СМИ уже назвали чумой ХХІ века. Давайте разберемся, рационально ли проводить такие аналогии.

Вирус чумы: степень исследования и угрозы для человечества
На протяжении веков человечество неоднократно переживало пандемии. Тиф, проказа, малярия, оспа, туберкулез — болезни, которые уносили миллионы жизней.
Инфекционные заболевания, порождаемые вирусами, — это неотъемлемая часть жизни людей. От некоторых недугов нет спасения, а другие человечество научилось лечить или предупреждать их распространение. Полиомиелит, оспа, лепра, корь, бешенство, холера и сифилис при современном развитии медицины перестали быть угрозой.

Однако на смену изученным инфекциям приходят новые. Сейчас человечество переживает панику: обнаружен вирус, который влечет за собой высокую смертность и с которым еще не научились бороться.
Многим кажется, что коронавирус — новая чума. Так ли это? Справедливы ли такие аналогии? Чтобы разобраться в этом вопросе, следует составить общую картину того, что представляет собой вирус чумы. История распространения и борьбы с этой хворью поможет понять, есть ли шанс у человечества выжить в противостоянии с 2019-nCoV:
- Что такое чума с точки зрения медицины?
Согласно определению, которое дала Всемирная организация здравоохранения, чума — это инфекционное заболевание, которое передается человеку от блох, что обитают на животных.
Инфекция быстро проникает в легкие и тогда несет угрозу для окружающих, потому что нулевой пациент распространяет возбудителей через выделение мокроты при кашле. Массовое заражение чумой происходит воздушно-капельным путем.
- Чума — вирус или бактерия?
Думаете, что болезнь, которая уже в XVII веке считалась смертельной, вызывает вирус чумы? Фото, которые сделали ученые, изучая возбудителя хвори под микроскопом, доказывают, что чума — болезнь, которую вызывают бактерии. В научном мире их называют Yersinia pestis, или зоонозная бактерия. Они попадают от млекопитающего к человеку напрямую или посредством одного из основных их переносчиков — блох.
Вирус чумы — заболевание, которое характерно исключительно для животных. Вирус чумы собак, вирус чумы свиней — специфическое заболевание, которое по симптомам похоже на респираторное (повышение температуры, ринит, конъюнктивит, диарея и рвота). Оно быстро распространяется среди животных и сопровождается высокой смертностью. Люди могут заразиться чумой в результате укусов инфицированными блохами и заболеть бубонной формой чумы.
Часто чума плотоядных отягощена коронавирусом. Однако ученые отмечают, что эта форма заболевания не опасна для человека: ни одного случая передачи вируса от зверей к человеку не зафиксировано. Аналогии между вирусом чумы животных и чумы людей часто возникают из-за респираторного характера их течения.

- Как происходит заражение чумой?
Если возбудителем болезни у человека является не вирус чумы плотоядных, а бактерии, то каким образом происходит заражение и почему чума так быстро распространялась? Ученые доказали, что заразиться от животных человек может несколькими способами:
- Если его укусит блоха — переносчик заболевания.
- Через непосредственный контакт с инфицированными тканями: через раны на теле, из-за употребления в пищу мяса и крови зараженного животного, случайного попадания в организм отходов жизнедеятельности зараженного животного, через немытые руки и продукты питания.
- Воздушно-капельным путем.
- Какие формы чумы есть?
Различают две клинические формы чумной болезни:
- Бубонная — это наиболее распространенный тип чумы, но он не передается от человека к человеку. Вызывает болезнь укус блохи. Бактерия поражает лимфатические узлы, которые набухают, становятся болезненными. Они превращаются в бубоны. На поздних этапах зараженные лимфоузлы становятся гнойными ранами.
- Легочная — сложная форма чумы. Болезнь передается от человека к человеку при чихании и кашле. Развивается в течение суток. Бактерия заражает легочную ткань.
Болезнь прогрессирует очень быстро, поэтому уже в первые часы появления симптомов следует начать прием антибиотиков.
Чума дает о себе знать лихорадкой: у человека резко поднимается температура, которую невозможно сбить. Также ВОЗ указывает на такие сопутствующие признаки заболевания: ломота в теле, озноб, слабость, тошнота и рвота. При бубонной форме воспаляются лимфоузлы, при легочной появляются признаки респираторного заболевания: кашель с мокротой, часто окрашенной кровью, одышка.
- Чума: прошлое и настоящее.
В истории человечества было три пандемии чумы:
Несмотря на то что изобретено лекарство от чумы, ВОЗ предпринимает эпидемические меры, до сих пор не найдено эффективных средств, которые бы уничтожили бактерию-возбудителя. Поэтому вспышки чумы наблюдаются ежегодно. В среднем в год фиксируют более 600 случаев заражения чумой, приблизительно 100–120 человек умирают от нее каждый год.
По сведениям ВВС, в мае 2019 года были зафиксированы две смерти, которые вызвало заражение чумой. Это произошло на пограничной территории между Монголией и Россией: семейная пара съела суслика, который был переносчиком болезнетворной бактерии. По данным ВОЗ, чумой заражаются в основном жители Конго, Перу и Мадагаскара.
Чума и коронавирус: отличия
ВВС (со ссылкой на данные ВОЗ) привело статистику распространения 2019-nCoV, который уже называли чумой XXI века, по странам и континентам. Эпидемия охватила 90 стран, число заболевших превысило 100 тыс. человек (из них 20 тыс. — за пределами Китая), зарегистрировано 3,4 тыс. летальных исходов.
Такое быстрое распространение болезни и высокий процент смертности заставляют многих проводить параллели с черным мором, который в прошлые столетия унес миллионы жизней по всей планете. Правомочно ли такое сравнение? Разберемся:

- Коронавирус — это чума плотоядных?
Мировые СМИ сообщили, что распространение нового штамма коронавируса началось с рынка морепродуктов в китайском городе Ухань. Очевидно, этим вирусом было заражено мясо, которое продавалось на рынке.
Профессор кафедры генетики Института фундаментальной медицины и биологии Казанского федерального университета Альберт Ризванов отметил, что на данный момент геном коронавируса расшифрован. Ученые уверены, что новый штамм — гибрид двух коронавирусов, один из которых — вирус, поражающий летучих мышей. Природу второго пока что не удалось установить.
Эти выводы исследователей наталкивают на мысль, что появился новый вирус чумы. И здесь напрашивается параллель: если в Средние века люди заражались чумой от крыс, то в ХХI веке с этой задачей справляются летучие мыши.
Так ли это? Что подобного или отличного в коронавирусе человека и вирусе чумы, который сражает животных? Чума плотоядных имеет иного, чем у чумы человека, возбудителя — вирус. Людей он не поражает, только животных.
- Способ передачи.
Коронавирус передается от человека к человеку, проникая через органы дыхания и слизистую. COVID‑19 распространяется через мелкие капли, которые выделяются при кашле или чихании из органов зараженного лица. Также заразиться можно, если прикоснуться к поверхностям, куда попали капли мокроты больного человека, а после — к глазам, рту или носу, утверждают эксперты ВОЗ. Переносчики чумной бактерии — животные, дальнейшее распространение болезни происходит воздушно-капельным путем от человека к человеку (легочная форма чумы).
- Пандемический характер: масштабы распространения.
Здесь прослеживаются аналогии. В Средние века заражение инфекционной болезнью распространилось с Востока на весь мир благодаря путешественникам и купцам, которые перевозили товары по Великому шелковому пути и морем, монгольским войскам.
В XXI веке это происходит из-за интенсивных миграционных процессов, легкости передвижения по миру. Поэтому ВОЗ и объявила высокий уровень угрозы пандемии.

- Инкубационный период.
Если бактерия — возбудитель чумы — попала в ткани человека, то заболевание разовьется на протяжении 1–7 дней. Симптомы коронавируса проявляются в течение 14 дней. Если человек не заболел на протяжении двух недель карантина, то на 15-й его выпускают из обсервации.
- Схожесть и отличия в симптоматике.
COVID‑19, так же, как и чума, дает о себе знать высокой температурой и утомляемостью. В отличие от чумы, кашель при коронавирусе сухой — мокроты практически нет. Насморк, головная боль и диарея имеют слабо выраженный характер при COVID‑19.
- Уровень смертности.
Чума характеризуется высоким процентом смертности: умирает половина из заболевших бубонной формой и 100% гибнут те, кто заразился легочной чумой и не получил лечения в первые часы течения болезни.
По данным ВОЗ, с коронавирусом ситуация иная: 80% заболевших выздоравливают, умирает каждый шестой пациент. Как правило, в зоне риска те, кто:
- поздно обратился за помощью и у кого развилась сложная форма атипичной пневмонии;
- пожилые люди;
- лица с тяжелыми соматическими расстройствами: гипертензией, заболеваниями сердца, почек, легких, диабетом.
Летальный исход при заражении коронавирусом составляет 2%.
- Влияние на экономику.
После пандемии чумы в Европе произошел подъем и развитие экономики, сформировались новые отношения между феодалами и наемными рабочими. Коронавирус же в XXI веке, напротив, спровоцировал падение экономики. Как спрогнозировал экономист-эксперт Том Орлик, 2019-nCoV будет стоить мировым рынкам $2,7 трлн.
Пандемии чумы, которые пережил мир, многому научили людей. Главное — человечество научилось препятствовать распространению болезни путем проведения карантинных мер. Медики рекомендуют на время эпидемии быть более внимательными к личной гигиене, держаться подальше от людей с признаками респираторного недуга, своевременно обращаться за квалифицированной медицинской помощью.
Читайте также:


