Для предупреждения рецидивов трехдневной малярии необходимо назначить
Малярия – группа острых инфекционных заболеваний, вызываемых простейшими паразитами из рода плазмодиев, проявляющихся лихорадочными приступами, малокровием, увеличением печени и селезенки.
Причина. Малярию человека вызывают 4 вида возбудителей плазмодиев: тропической, трехдневной, четырехдневной и овале-малярии.
Источником инфекции является больной человек или носитель возбудителей болезни. Переносчиком инфекции – некоторые виды комаров. В естественных условиях заражение человека малярией происходит через укусы инфицированных малярийных комаров.
Распространение малярии возможно при наличии источника инфекции (больного малярией), малярийных комаров и благоприятных климатических условий. Жизнедеятельность паразитов малярии в организме комаров возможна при температуре воздуха 16 о С и выше. Продолжительность цикла развития паразитов в комаре – примерно около месяца.
Очаги малярии имеются в районах с тропическим и субтропическим климатом. Малярия широко распространена практически во всех странах Африки и Южной Америки, в Азии и на островах Тихого океана. В последние годы ситуация по малярии в мире ухудшается. Только в Африке к югу от Сахары ежегодно малярией заболевают 100 млн человек и около 1 млн больных умирают. В Индии и Бразилии ежегодно регистрируется до 2,6 млн больных малярией. Малярия имеется в Таджикистане и Азербайджане. Активизировались очаги в Астраханской области и вновь появились в Ростовской, Волгоградской, Самарской и других областях России.
В настоящее время у возбудителя тропической малярии развилась лекарственная устойчивость к препаратам, широко применявшимся для ее лечения.
Процесс развития болезни. При заражении человека плазмодии проникают в тканевые клетки, в течение 6-9 сут многократно делятся и в большом количестве проникают в эритроциты, где продолжается их размножение, особенно быстрое у плазмодиев тропической малярии. Через определенное время, в зависимости от вида плазмодия, начинается массовое разрушение зараженных эритроцитов и выход в кровь паразитов. Это сопровождается развитием у больного лихорадочного приступа.
При тропической малярии зараженные эритроциты скапливаются в сосудах внутренних органов, преимущественно головного мозга, что ведет к нарушению кровообращения в них и развитию тяжелых осложнений – малярийной комы и др.
В организме человека плазмодии тропической малярии существуют до 1,5 лет, трехдневной малярии – до 3 лет, в связи с чем могут быть рецидивы заболевания.
Иммунитет после перенесенной малярии нестойкий.
Признаки. Инкубационный период, в зависимости от вида малярии, от 8 до 25 дней. При трехдневной малярии возможно начало заболевания через 6-14 мес после заражения.
Начальные проявления малярии характеризуются периодическими ознобами, повышенной потливостью, болями в мышцах, суставах, пояснице, умеренным повышением температуры тела, чаще до 38 о С , послаблением стула. Указанные явления сохраняются от 2 до 5 дней.
Затем появляются характерные для малярии, лихорадочные приступы. Приступы, как правило, повторяются через день. При тропической малярии они могут наблюдаться ежедневно. Лихорадочные приступы возникают обычно утром с максимальной температурой в первой половине суток. Внезапно наступает озноб, как правило, потрясающий. Длительность его 1,5 ч. Озноб сменяется чувством жара. При снижении температуры тела больной начинает потеть и самочувствие его быстро улучшается; он успокаивается и часто засыпает. После этого самочувствие больного до следующего приступа может быть вполне удовлетворительным, сохраняется работоспособность.
Тропическая малярия, осложняющаяся комой, характеризуется нарастанием головной боли, головокружением. Развивается дезориентация, сонливость, спутанность сознания, что свидетельствует о начале комы. В период истинной комы сознание отсутствует, температура тела повышается до 40,0 о С.
Распознавание болезни. Диагноз малярии подтверждается обнаружением малярийных плазмодиев в препаратах крови. Кровь на малярию исследуют:
у всех больных с лихорадкой, прибывших из неблагополучных по малярии районов в течение последних 2 лет;
у больных с периодическими повышениями температуры;
у больных с неясными лихорадочными заболеваниями при увеличении печени и селезенки и развития малокровия неясной природы.
Неотложная помощь. При подозрении на малярию необходимо немедленно вызывать неотложную помощь для проведения срочной госпитализации. Лечении больных малярией начинают немедленно при подозрении на заболевание, не дожидаясь результатов лабораторного исследования. Потеря времени при тропической малярии может повлечь развитие тяжелой формы болезни со смертельными осложнениями.
Диспансеризация. Перенесшие малярию находятся под медицинским наблюдением в течение 2 лет. При возникновении у них любой лихорадки проводится исследование крови на малярийные плазмодии.
Предупреждение болезни. Проводится путем приема антималярийных препаратов лицами, выезжающими в зоны, где распространена малярия и осуществляются мероприятия по защите от комаров.
Для профилактики тропической малярии принимается мефлохин (лариам) по 1 таблетке (250 мг) 1 раз в нед. Прием препарата следует начать за неделю до выезда в очаг, продолжать весь период пребывания в очаге и в течение 4 нед после выезда из очага.
При приеме мефлохина возможны нежелательные реакции: тошнота, сердцебиение, головная боль. Изредка отмечаются судороги, психозы, сильное головокружение.
Противопоказания к применению мефлохина: беременность, деятельность, связанная с вождением транспорта, психическое заболевание.
Делагил, который применялся для предупреждения заражения до последнего времени, не гарантирует от заражения лекарственноустойчивой тропической малярией.
Для защиты от укусов комаров в местах, где распространена малярия, следует спать в комнатах, двери и окна которых затянуты сеткой, или спать под сетчатым пологом, желательно пропитанным инсектицидом; с сумерек до рассвета одеваться так, чтобы не оставлять открытыми руки и ноги; открытые участки тела обрабатывать репеллентом.
Различают трехдневную малярию (вызывается Plasmodium vivax, Plasmodium ovale; приступы развиваются через 48 ч), четырехдневную малярию (вызывается Plasmodium malariae; приступы развиваются через 72 ч) и тропическую малярию (наиболее тяжелая форма малярии; вызывается Plasmodium falciparum; приступы развиваются через 36-72 ч).
После укуса человека комаром, зараженным плазмодием малярии, в кровь человека попадают спорозоиты, которые примерно через 30 мин проникают в клетки печени, где превращаются в преэритроцитарные формы плазмодия. По окончании преэритроци-тарного цикла (первичный тканевый цикл) тканевые мерозоиты выходят из клеток печени и внедряются в эритроциты, образуя эритроцитарные формы.
Эритроцитарные циклы развития плазмодия в зависимости от вида малярии через 2—3 сут заканчиваются разрушением эритроцитов. Это проявляется в форме приступа заболевания с повышением температуры, ознобом. Эритроцитарные циклы повторяются длительное время.
Часть эритроцитарных форм образует половые формы плазмодия — гамонты. При укусе комаром больного малярией гамонты проникают в организм комара, где проходят половой цикл развития, который заканчивается образованием спорозоитов. Таким образом, больной малярией может быть источником заражения других людей.
При трехдневной малярии часть эритроцитарных мерозоитов внедряется в клетки печени, где происходит параэритроцитарный (вторичный тканевый) цикл развития. Параэритроцитарные формы плазмодия могут давать начало эритроцитарным формам и таким образом быть причиной рецидивов заболевания.
Наиболее опасным проявлением малярии являются приступы заболевания, особенно тяжелые при тропической малярии. Разрушение эритроцитов ведет к закупорке капилляров с нарушением функций различных тканей. Поэтому при лечении малярии прежде всего применяют средства, действующие на эритроцитарные формы плазмодиев и предупреждающие или прекращающие приступы заболевания.
При трехдневной малярии, кроме того, для предупреждения рецидивов заболевания применяют средства, подавляющие параэритроцитарные формы плазмодиев.
Для предупреждения заболевания малярией (личная химиопрофилактика) используют средства, которые действуют на преэритроцитарные формы плазмодиев; для предупреждения приступов малярии — средства, действующие на эритроцитарные формы плазмодия.
Чтобы предупредить распространение малярии, больным малярией назначают препараты, действующие на гамонты (общественная химиопрофилактика).
Хлорохин (хингамин, делагил) - производное 4-аминохинолина; противомалярийное, противоамебное, иммуносупрессивное и противовоспалительное средство.
Действует на эритроцитарные формы плазмодиев. Ингибирует по-лимеразу плазмодия, необходимую для превращения токсичного гема (образуется при поглощении плазмодием гемоглобина) в нетоксичный гемозоин. К хлорохину чувствительны P. malariae, P. ovale. Во многих регионах P. falciparum устойчив к действию хлорохина. Есть районы с резистентностью к хлорохину P. vivax. , Курс лечения тропической малярии при сохраненной чувствительности P. falciparum к хлорохину составляет 3 дня. *t При трехдневной малярии после применения хлорохина в течение 3 дней проводят 14-дневный курс лечения примахином (уничтожение параэритроцитарных форм плазмодия).
В качестве противомалярийного средства хлорохин назначают для купирования и предупреждения приступов малярии. Применяют внутрь, вводят внутривенно (медленная инфузия), внутримышечно и под кожу.
Побочные эффекты хлорохина: головная боль, нарушение атрио-вентрикулярной проводимости, диспепсия, нарушения зрения, кожный зуд, сыпи, депигментация волос, алопеция, судороги, угнетение кроветворения.
Сходными свойствами обладает гидроксихлорохин( плаквенил ).
В случаях устойчивости плазмодиев к хлорохину применяют меф-лохин, хинин, фансидар, доксициклин.
Мефлохиндействует на эритроцитарные формы плазмодия; особенно эффективен в отношении P. falciparum (резистентность встречается реже, чем к хлорохину). Назначают внутрь.
Побочные эффекты мефлохина: тошнота, рвота, диарея, головная боль, головокружение, расстройства зрения, нейропатия, тремор, атаксия, депрессия, дезориентация, галлюцинации, нарушения атриовентрикулярной проводимости, миалгии, артралгии, сыпи, алопеция, лейкопения, тромбоцитопения.
Хинин(алкалоид коры хинного дерева — род Cinchona ) эффективен в отношении эритроцитарных форм плазмодиев малярии. Препарат назначают внутрь.
Побочные эффекты хинина: цинхонизм (звон в ушах, головная боль, расплывчатое видение, снижение остроты слуха, дезориентация, тошнота, диарея, гиперемия кожи, сыпи), нарушения функции сердечно-сосудистой системы, почек, системы крови.
Пириметамин(хлоридин) — производное диаминопиримидина, нарушает обмен фолиевой кислоты плазмодиев (ингибитор дигидрофолатредуктазы). Эффективен в отношении преэритроцитар-ных, эритроцитарных форм плазмодиев и гамонтов. Применяют в основном для индивидуальной химиопрофилактики в районах, где распространена малярия.
Эффективность пириметамина повышается в сочетании с сульфаниламидами. Фансидар- комбинированный препарат пириметамина и сульфадоксина назначают при резистентности плазмодиев к хлорохину.
Прогуанил(бигумаль) — производное бигуанида. В организме превращается в активный метаболит циклогуанил, который ингибиру-ет дигидрофолатредуктазу.
Прогуанил эффективен в отношении преэритроцитарных форм (особенно P. falciparum) и в меньшей степени эритроцитарных форм плазмодия; оказывает угнетающее действие на гамонты. Применяют в основном для профилактики тропической малярии совместно с хлорохином.
К прогуанилу быстро развивается устойчивость плазмодия и в настоящее время во многих регионах прогуанил как противомалярийное средство мало эффективен.
Побочные эффекты прогуанила: стоматит, язвы рта, диарея, кожные реакции, алопеция.
При неэффективности других противомалярийных средств в отношении эритроцитарных форм плазмодиев, особенно при лечении тропической малярии, назначают доксициклин(антибиотик из группы тетрациклинов;), артемизинин(алкалоид полыни) или его производные — артеметер, артесунат.
Примахин— производное 8-аминохинолина. Действует на параэрит-роцитарные формы плазмодиев трехдневной малярии, а также на гамонты. Применяется для профилактики рецидивов трехдневной малярии и для общественной химиопрофилактики заболевания. Назначают курсом в течение 14 дней после применения средств, действующих на эритроцитарные формы плазмодия (хлорохин, мефлохин, хинин).
Побочные эффекты примахина: тошнота, рвота, боли в животе, острая гемолитическая анемия (при дефиците глюкоза-6-фосфатде-гидрогеназы). Препарат противопоказан при беременности и в период грудного вскармливания ребенка.
Не нашли то, что искали? Воспользуйтесь поиском:
1) трёхдневную малярию (вызывается Plasmodium vivax или Plasmodium ovale; приступы развиваются через 48 ч),
2) четырёхдневную малярию (вызывается Plasmodium malariae приступы развиваются через 72 ч), и
3) тропическую малярию (наиболее тяжёлая форма малярии, вызывается Plasmodium falciparum; приступы развиваются через 36–72 ч).
После укуса человека комаром, заражённым плазмодием малярии, в кровь человека попадают спорозоиты, которые примерно через 30 мин проникают в клетки печени, где превращаются в преэритроцитарные формыплазмодия. По окончании преэритроцитарного цикла (первичный тканевой цикл) тканевые мерозоиты выходят из клеток печени и внедряются в эритроциты, образуя эритроцитарные формы.
Эритроцитарные циклы развития плазмодия в зависимости от вида малярии через 2–3 суток заканчиваются разрушением эритроцитов. Это проявляется в форме приступа заболевания с повышением температуры, ознобом. Эритроцитарные циклы повторяются длительное время.
Часть эритроцитарных форм образует половые формы плазмодия – гамонты. При укусе комаром больного малярией гамонты проникают в организм комара, где проходят половой цикл развития, который заканчивается образованием сиорозоитов. Таким образом, больной малярией может быть источником заражения других людей.
При трёхдневной малярии часть эритроцитарных мерозоитов внедряется в клетки печени, где происходит параэритроцитарный (вторичный тканевой) цикл развития. Параэритроцитарные формы плазмодия могут давать начало эритроцитарным формам и таким образом быть причиной рецидивов заболевания (рис. 89).
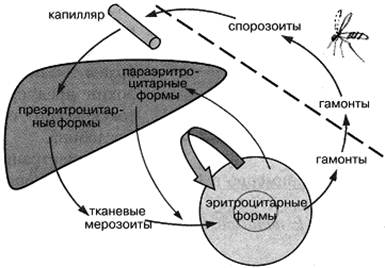
Рис. 89. Схема развития трёхдневной малярии
Наиболее опасным проявлением малярии являются приступы заболевания, особенно тяжёлые при тропической малярии. Разрушение эритроцитов ведёт к закупорке капилляров с нарушением функций различных тканей. Поэтому при лечении малярии прежде всего применяют средства, действующие на эритроцитарные формы плазмодиев и предупреждающие (личная химиопрофилактика) или прекращающие приступы заболевания.
Для предупреждения заболевания малярией используют средства, действующие на преэритроцитарные формы плазмодиев, – личная химиопрофилактика.
При трёхдневной малярии для предупреждения рецидивов заболевания применяют средства, подавляющие параэритроцитарные формы плазмодиев.
Чтобы предупредить распространение малярии, больным малярией назначают препараты, действующие на гамонты (гамонтотропные средства), – общественная химиопрофилактика.
Препараты, действующие на эритроцитарные формы и гамонты, называют гематошизотропными препаратами, а препараты, действующие на преэритроцитарные и параэритроцитарные формы, – гистошизотропными препаратами (табл. 21).
Таблица 21. Классификация противомалярийных средств по влиянию на формы плазмодиев
| Формы плазмодиев | Препараты |
| Преэритроцитарные | Пириметамин, прогуанил |
| Эритроцитарные | Хлорохин, гидроксихлорохин, мефлохин, хинин, пириметамин, прогуанил, артемизинин, артеметер, артесунат, доксициклин, мепакрин |
| Параэритроцитарные | Примахин |
| Гамонты | Примахин, пириметамин, прогуанил |
Хлорохин (Chloroquine; хингамин, делагил) – производное 4-аминохинолина; противомалярийное, противоамёбное, иммуносупрессорное и противовоспалительное средство. Действует на эритроцитарные формы плазмодиев.
Плазмодии получают аминокислоты в основном из гемоглобина эритроцитов, расщепляя гемоглобин протеазами. При этом, помимо аминокислот, высвобождается токсичный для плазмодия гем (феррипротопорфирин IX), который быстро полимеризуется и утрачивает свою токсичность, превращаясь в нетоксичным гемозоин.
Хлорохин (слабое основание) проникает в пищеварительные вакуоли плазмодия, подвергается протонированию, в связи с этим депонируется в вакуолях, связывается с феррипротопорфирином IX, препятствуя его полимеризации, и таким образом усливает его токсическое действие на плазмодий (разрушение мембраны плазмодия). Таким образом, хлорохин предупреждает детоксификацию токсического продукта метаболизма гемоглобина.
Концентрация хлорохина в эритроцитах, заражённых плазмодиями, примерно в 100 раз выше, чем в эритроцитах, не заражённых плазмодиями.
К хлорохину чувствительны P. malariae, P. vivax, P. ovale. Во многих регионах P. falciparum устойчив к действию хлорохина.
Курс лечения малярии хлорохином составляет 3 дня. Препарат назначают внутрь. Для купирования приступов малярии хлорохин вводят внутривенно капельно.
При 3-дневной малярии после применения хлорохина проводят 14-дневный курс лечения примахином (уничтожение параэритроцитарных форм плазмодия). Для профилактики заболевания малярией хлорохин принимают 1 раз в неделю за неделю до, во время и 4 недели после пребывания в очаге заболевания.
Побочные эффекты хлорохина:
- нарушение атриовентрикулярной проводимости;
- нарушения зрения (ретинопатия);
- кожный зуд, сыпи, депигментация волос, алопеция;
- при высоких дозах возможны дезориентация, судороги, угнетение кроветворения.
Гидроксихлорохин (Hydroxychloroquine; плаквенил) обладает сходными с хлорохином свойствами. В случаях устойчивости плазмодиев к хлорохину применяют мефлохин, хинин, фансидар, доксициклин.
Мефлохин (Mefloquine) – производное 4-метанолхинолина. По механизму действия мефлохин, по-видимому, сходен с хлорохином. Действует на эритроцитарные формы плазмодиев; особенно эффективен в отношении P. falciparum. Резистентность плазмодиев к мефлохину развивается реже, чем к хлорохину. Назначают мефлохин внутрь при устойчивости плазмодиев к хлорохину.
Побочные эффекты мефлохина:
- тошнота, рвота, диарея;
- головная боль, головокружение;
- бессонница, ночные кошмары;
- нарушения атриовентрикулярной проводимости (оказывает хинидиноподобное действие), аритмии;
Хинин (Quinine) – алкалоид коры хинного дерева (род Cinchona). Эффективен в отношении эритроцитарных форм плазмодиев малярии. Так же, как хлорохин, ингибирует метаболизм гема. Кроме того, соединяется с ДНК плазмодиев, препятствует её транскрипции и поэтому нарушает развитие и размножение плазмодиев. Назначают хинин внутрь; в очень тяжёлых случаях – внутривенно.
Побочные эффекты хинина:
- цинхонизм (звон в ушах, головная боль, расплывчатое видение, снижение остроты слуха, дезориентация, тошнота, диарея, гиперемия кожи, сыпи);
- нарушения функции сердечно-сосудистой ситемы;
- нарушения функции почек;
- нарушения системы крови.
Пириметамин (Pyrimethamine; хлоридин) – производное диаминопиримидина – нарушает обмен фолиевой кислоты плазмодиев (ингибитор дигидрофолатредуктазы). Эффективен в отношении преэритроцитарных, эритроцитарных форм плазмодиев и гамонтов. Эффективен также в отношении токсоплазм. Действие пириметамина постепенное и длительное (t1/2 – 4 дня). При малярии пириметамин применяют в основном для индивидуальной химиопрофилактики в районах, где распространена малярия. Эффективность пириметамина повышается в сочетании с сульфаниламидами.
Пириметамин + сульфадоксин (Pyrimethamine + sulfadoxine; фансидар) назначают внутрь при резистентности плазмодиев к хлорохину, а также при токсоплазмозе и пневмоцистной пневмонии. В тяжёлых случаях препарат вводят внутримышечно. Сходными свойствами обладает комбинированный препарат пириметамин + сульфален (Pyrimethamine + sulfalen; метакельфин).
Прогуанил (Proguanil; бигумаль) – производное бигуанида. В организме превращается в активный метаболит циклогуанил, который ингибирует дигидрофолатредуктазу. Прогуанил эффективен в отношении преэритроцитарных (особенно P. falciparum) и в меньшей степени – эритроцитарных форм плазмодия; оказывает угнетающее действие на гамонты. Применяется в основном для профилактики тропической малярии совместно с хлорохином. К прогуанилу быстро развивается устойчивость плазмодиев. В настоящее время во многих регионах прогуанил как противомалярийное средство малоэффективен.
Побочные эффекты прогуанила:
– стоматит, язвы рта;
Артемизинин (Artemisinin) – алкалоид полыни. Эффективен в отношении эритроцитарных форм плазмодиев, резистентных к другим противомалярийным средствам. Механизм действия неясен. Побочное действие: нейротоксичность, кардиотоксичность.
Для лечения малярии предложены производные артемизинина: артеметер (Artemeter), артесунат (Artesunat).
Мепакрин (Mepacrine; акрихин) действует на эритроцитарные формы плазмодиев, лямблии, лейшмании. В настоящее время применяется редко.
Доксициклин (Doxycycline) – препарат из группы тетрациклинов, назначают при неэффективности других противомалярийных средств в отношении эритроцитарных форм плазмодиев, особенно при лечении тропической малярии.
Примахин – производное 8-аминохинолина. В митохондриях плазмодиев превращается в хинон, который, воздействуя на убихинон (транспортер электронов дыхательной цепи), ингибирует цепь транспорта электронов. Действует на параэритроцитарные формы плазмодиев трёхдневной малярии, а также на гамонты.
Применяют примахин для профилактики рецидивов трёхдневной малярии и для общественной химиопрофилактики заболевания. Назначают курсом 14 дней после применения средств, действующих на эритроцитарные формы плазмодия (хлорохин, мефлохин, хинин).
Побочные эффекты примахина:
При биотрансформации примахина образуются метаболиты, способные вызывать оксидативное повреждение мембран эритроцитов. Этому препятствует глюкоза-6-фосфатдегидрогеназа. У людей с дефицитом глюкоза-6-фосфатдегидрогеназы примахин может вызывать острую гемолитическую анемию (гемолиз эритроцитов). Противопоказан примахин при беременности (может вызывать гемолиз у плода) и в период грудного вскармливания.
49.2. Противоамёбные средства
Различают две формы дизентерийной амёбы (Entamoeba histolytica): трофозоиты и цисты. Трофозоиты могут находиться в просвете толстого кишечника (питаются бактериями) и внедряться в слизистую оболочку кишечника, вызывая её изъязвления. В стенке кишечника происходит размножение трофозоитов; возможно их проникновение в системный кровоток и печень с возможным образованием абсцессов печени. Различают соответственно кишечный амёбиаз (амёбную дизентерию) и системный амёбиаз.
В кишечнике из трофозоитов образуются цисты, которые не способны внедряться в слизистую оболочку кишечника, выводятся из организма; могут существовать вне организма и быть источником заражения.
В действии противоамёбных средств различают их влияние на амёбы в просвете кишечника, в стенке кишечника, в печени.
Хиниофон(Chiniofon; ятрен), тетрациклины действуют на амёбы в просвете кишечника. Тетрациклины оказывают на дизентерийные амёбы непрямое действие: подавляют нормальную микрофлору кишечника и таким образом нарушают условия для существования амёб.
Эметин (Emetine) – алкалоид ипекакуаны. Действует на амёбы в стенке кишечника и в печени; нарушает синтез белков. Вводят эметин под кожу или внутримышечно при амёбной дизентерии и внекишечном амёбиазе.
Хлорохин (Chloroquine; хингамин; действует на амёбы в стенке кишечника и в печени. Не влияет на просветные формы амёб. Применяют хлорохин при амёбной дизентерии и амёбиазе печени.
Метронидазол(Metronidazole; трихопол; клион) – производное 5-нитроимидазола, эффективное в отношении амёб, трихомонад, лямблий и анаэробных бактерий.
У анаэробных бактерий и простейших энергетический механизм иной, чем у аэробных бактерий. В качестве компонента, обеспечивающего транспорт электронов, функционируют ферредоксины (белки, содержащие железо и серу) с низким редокс-потенциалом. Нитрогруппа производных 5-нитроимидазола является активным акцептором электронов. При восстановлении нитрогруппы образуется высокореактивный свободный радикал, который оказывает повреждающее действие на ДНК анаэробных бактерий и простейших.
Метронидазол оказывает универсальное действие на амёбы любой локализации (за исключением цист). При назначении внутрь быстро всасывается и поэтому недостаточно эффективен в отношении просветных форм амёб. Назначают метронидазол внутрь или вводят внутривенно капельно.
Побочные эффекты метронидазола:
– тошнота, рвота, стоматит, металлический привкус;
– нарушения системы крови;
– окрашивание мочи в коричнево-красный цвет.
При применении метронидазола возможна дисульфирам-подобная реакция на приём алкоголя.
Сходны с метронидазолом по свойствам и применению тинидазол (Tinidazole), секнидазол (Secnidazole) и орнидазол (Ornidazole; тиберал). Орнидазол, в отличие от метронидазола, не вызывает дисульфирам-подобной реакции.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Аннотация научной статьи по клинической медицине, автор научной работы — Руденко А. А., Городецкий М. М., Боброва И. А., Павликовская Т. Н.
В работе представлены сведения о рецидивирующей малярии . Даны схемы лечения лекарственно устойчивых форм, схемы профилактики малярии . Приведены наблюдения случаев поздно диагностированной тропической малярии с затяжным рецидивирующим течением на фоне сепсиса, трехдневной малярии у больной с Неходжкинской злокачественной лимфомой селезенки и четырехдневной малярии .
Похожие темы научных работ по клинической медицине , автор научной работы — Руденко А. А., Городецкий М. М., Боброва И. А., Павликовская Т. Н.
RELAPSING MALARIA: PROBLEMS of TREATMENT AND PROPHYLAXIS
Data about relapsing malaria are shown in the work. Scheme of treatment stable forms, scheme of prophylaxis malaria are given. Case of giving a late diagnosis of tropical malaria with a lingering relapsing course on a background of sipsis, tertian in female patient with non-Hojkin malignant lymphoma of spleen, and quartan malaria are adduced.
STUDY OF LIPID PEROXIDATION AND ALTAN ANTIOXIDANT ACTIVITY IN CASE OF SALMONELLOSIS
Kharkov medical academy of postgraduate education SUMMARY
Altan application efficiency for patients suffered from salmonellosis has been proved. The medicine actively normalizes lipid peroxidation level and antioxidant activity in blood serum. The results have been obtained allow to recommend to use altan antioxidant preparation for alongside treatment of salmonellosis.
KEY JFOftDS/'salmonellosis, lipid peroxidation, antioxidant activity, malonic dialdehyde, diene conjugate, superoxiddismutase, catalase
УДК 616. 936.-07 -08-084
РЕЦИДИВИРУЮЩАЯ МАЛЯРИЯ: ПРОБЛЕМЫ ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ
АЛ. Руденко,1 М.М. Городецкий,2 ИЛ. Боброва,1 Т.Н. Павликовская 3
Институт эпидемиологии и инфекционных болезней им. Л.В.Громашевского АМН Украины,1 Главный военный клинический госпиталь МО Украины,2 Центральная СЭС М3 Украины
В работе представлены сведения о рецидивирующей малярии. Даны схемы лечения лекарственно устойчивых форм, схемы профилактики малярии. Приведены наблюдения случаев поздно диагностированной тропической малярии с затяжным рецидивирующим течением на фоне сепсиса, трехдневной малярии у больной с Неходжкинской злокачественной лимфомой селезенки и четырехдневной малярии.
КЛЮЧЕВЫЕ СЛОВА: малярия, диагностика, рецидивы, лечение, профилактика
Малярию человека вызывает 4 вида возбудителя: pi. Falciparum - возбудитель тропической малярии, pl.Vivax - возбудитель 3х дневной вивакс малярии, pi.ovale -возбудитель овале малярии и pl.malariae -возбудитель 4-х дневной малярии.
Жизненный цикл малярийных плазмодиев состоит из половой и бесполой фаз развития. Половая фаза с развитием спорогонии проходит в организме окончательного хозяина - самок комара рода Анофелес, бесполая (шизогония) в организме человека
Pl.vivax развивается в комарах при 16° и выше, pi. Falciparum - 18° и выше и поэтому только в южных странах тропическая малярия. Четырехдневная малярия странно распространяется с большими разрывами, очагами там-сям.
Спорогония заканчивается образованием спорозоитов тем быстрее, чем выше температура где находится самка, которая принимает t° окружающей среды. В слюнных железах самки сотни - десятки тысяч спорозоитов.
В человеке: сначала вводит самка слюну с антикоагулянтами через хоботок, вместе со слюной - выходят спорозоиты. Циркулируют они в крови один час и уходят в гепатоциты печени, где происходит первая фаза развития в человеке - экзоэритроци-
тарная шизогония. Идет она очень быстро от 7-10 , до 14-15 дней. В конце инкубации из печени поступают в кровь миллионы мерозоитов. Они тут проникают в эритроциты и начинается 2-я фаза - эритроцитарная шизогония. Из мерозоита возникаает питающаяся клетка - трофозоит одноядерный (кольцо, юный, зрелый), затем деление ядра
- шизонт - морула - мерозоит. Продолжительность эритроцитарной шизогонии у pi. vivax, pi.falciparum, pi. ovale - 48 часов, у pi. malariae - 72 часа. В результате распада эритроцитов образующиеся в процессе эритроцитарной шизогонии мерозоиты выходят в плазму крови, часть погибает, часть внедряется в эритроциты и процесс эритроцитарной шизогонии повторяется. При трехдневной, четырехдневной и овале -малярии в периферической крови встречаются паразиты любого возраста. Во время лихорадочного пароксизма преобладают зрелые шизоиты и молодые трофозоиты (кольца), а в межприступный период -зрелые трофозоиты и незрелые шизоиты. При тропической малярии эритроциты с развивающимися трофозоитами и шизои-тами задерживаются в сосудах внутрених органов. Поэтому в типичных неосложненных случаях тропической малярии в периферической крови присутствуют лишь кольца и зрелые гематоциты. В процессе
эритроцитарной шизогонии часть мерозои-тов диференцируется в мужские и женские половые клетки, которые в желудке комара проходят сложный цикл развития, заканчивающийся образованием спорозоитов и история повторяется. И вот переходим к рецидивирующей малярии.
В отличие от тропической и четырехдневной малярии при трехдневной и овале-малярии возможно длительное (до нескольких месяцев и лет) пребывание паразитов в печени в дремлющем состоянии.
Спорозоиты трехдневной малярии условно делятся на 2 вида: 1-й , будучи введен в кровьчеловека и попадая в печень, развивается быстро - тахиспорозоиты ( через 2 недели); 2-й - брадиспорозоиты - впадают в спячку в гепатоцитах, превратившись в маленький трофозоит и около 9 месяцев до 19 месяцев ( в эксперименте установлено) спит, затем какой-то фермент растормаживает спячку. Паразит быстро заканчивает свой цикл и выходит в кровь, давая поздние рецидивы.
При трехдневной малярии возбудитель способен вызывать заболевание после короткой (10-21 день) и длительной (6-13 месяцев) инкубации в зависимости от типа спорозоита - южный или северный штамм pl.vivax. В популяции северных штаммов преобладают брадиспорозоиты, южных -тахиспорозоиты.
При естесственном течении болезни в нелечённых случаях лихорадочные приступы продолжаются 4-5 недель. Ранние рецидивы возникают обычно через 6-8 недель после окончания начальной лихорадки.
Четырехдневная малярия протекает годами, десятками лет, всю жизнь, так как из одного спорозоита pi malriae образуется 5000 мерозоитов, у pi. vivax - 10000, pi. falciparum
- 40000. Поэтому при четырехдневной малярии все идет замедленно, нет летальных
исходов, иммунитет совсем слабый и не может прекратить эритроцитарную шизогонию. Больной может перестать болеть, а паразиты в крови есть. Мы наблюдали больную, которая училась в Таиланде, химиопрофилактику не проходила. 3 года лечилась по поводу повышения температуры
- многократно делали УЗИ, лечили печень. Затем обнаружили pl.malariae. Лечилась фансидаром, хинином, тетрациклином, при-махином, делагилом, дигидроартемизинином (Китай), а паразиты в крови обнаруживались.
Длительность течения малярии: тропическая малярия до 6 месяцев 3 года; трехдневная и овале до 2-х лет 6-8 лет; четырехдневная малярия до 2-х лет пожизненно.
Для лечения эритроцитарной шизогонии применяют 4-аминохинолины - хлорохин (делагил), плаквенил, амодиахин. К этой же группе относится хинин, хлоридин, сульфаниламиды и сульфоны, особенно в комбинации с хлоридином, мефлохин, тетрациклин, фторхинолоны. Это гематошизотропные препараты.
Для лечения эритроцитарной шизогонии назначают гистошизотропные препараты, эффективные в отношении тканевых форм плазмодиев, производные 8-аминохинолина
Профилактика малярии Лариамом рекомендуется лицам, отъезжающим в оспасные по малярии регионы, особенно регионы с высоким риском инфицирования штаммами pl.falciparum. Рекомендованная профилактическая доза составляет 5 мг/кг 1 раз в неделю (1 таблетка 250 мг мефлохина - для взрослых). Фансидар для профилактики малярии назначается взрослым лицам с частичным иммунитетом 2-3 таблетки (в зависимости от массы тела) 1 раз в неделю.
Для профилактики малярии первую дозу Фансидара или Лариама нужно применять примерно за неделю до отъезда в эндемичный регион; затем продолжают прием препарата в вышеуказанных дозах в течение всего срока пребывания и в первые 6 недель после возвращения.
При выезде в места, эндемичные по малярии, нашим гражданам необходимо проходить химиопрофилактику (Фансидар, Лариам). Она не защищает на 100% от заражения, но малярия протекает легче, не дает ранних рецидивов и летальности. Представляем 2 случая малярии в сочетании с другой тяжелой патологией у больных, не принимавших профилактического лечения с поздно диагностированной малярией.
Больной Ш, 49 лет. Заболел 5 октября
2000 года, находясь в Индии, когда появилась постепенно нарастающая лихорадка, максимальная на 3 день. На 6-й день обратился в госпиталь, где был прооперирован по поводу забрюшинного абсцесса. У больного коксартроз, врожденный, семейный, двухсторонние бедренные эндопротезы. После операции чувствовал себя неплохо, но беспокоили боли в тазобедренном суставе справа, высокая СОЭ (70 мм/час). 3 января
2001 года вновь обнаружен забрюшинный абсцесс, который удален оперативным путем. В связи с постоянно плохим самочувствием и температурной реакцией обратился в нашу поликлинику и направлен на исследование на малярию. Выявлен pi.falciparum 25.06.2001 года на стадии кольца, трофо-зоита с интенсивностью инвазии (++++). Госпитализирован по поводу малярии через 8 месяцев от начала заболевания. Больному назначен фансидар 3 таблетки, хинин по 600 мг 3 раза в сутки 10 дней, делагил 1,5 г в 1-й день и по 0,5 г ещё 4 дня. PI. falciparum обнаруживали ещё 2.07. и 10.07; 12.07 и 16.07 - результаты исследования были отрицательными. Выписан 17.07.2001 года.
После выписки из стационара находился под наблюдением ортопедов. В конце августа сняли эндопротез справа, проведена операция с удалением биологического цемента и секвестрированных участков в области крепления эндопротеза. 16-17-18 сентября у больного вновь повысилась температура до 39С. Пароксизм начинался до полудня, температура снижалась без проливного пота. К утру, после познабливания наступал очередной пароксизм. В крови снова обнаружили pi. falciparum. Больному назначен Лариам 3 таблетки , 2 таблетки и 1 таблетка с промежутками в 6 часов, приступы малярии прекратились. При повторном исследовании паразиты в крови
1. Справочник по дифференциальной диагностике инфекционных болезней. Киев. 1983. 215 с.
2. Лобан K.M., Полозок Е.С. Малярия. -М.: Медицина. 1983. 222 с.
РЕЦИДИВУЮЧА МАЛЯРІЯ: ПРОБЛЕМИ ЛІКУВАННЯ ТА ПРОФІЛАКТИКИ
A.A. Руденко,1 M.M. Городецький,2 ИЛ. Боброва,1 Т.Н. Павликовская 3
Інститут епідеміології та інфекційних хвороб ім. Л.В.Громашевского АМН України,1 Головний військовий клінічний госпіталь МО України,2 Центральна СЕС М3 України3
У роботі представлені зведення про рецидивуючу малярію. Надані схеми лікування форм стійких до ліків, схеми профілактики малярії. Приведено спостереження випадків пізно диагностированной тропічної малярії з затяжним рецидивуючим перебігом на тлі сепсису, триденної малярії в хворої з неходжкинскою злоякісною лимфомою селезінки і чотириденної малярії.
КЛЮЧОВІ СЛОВА: малярія, діагностика, рецидиви, лікування, профілактика
RELAPSING MALARIA: PROBLEMS of TREATMENT AND PROPHYLAXIS
A.A. Rudenko,1 M.M. Gorodeckiy,2 I.A. Bobrova,1 T.N. Pavlikovskay 3
Gromashevskiy L.V. Institute of epidemiology and infection diseases AMS,1 Main military clinical hospital DP,2 Central CES MH of Ukram3____________________________________________
Data about relapsing malaria are shown in the work. Scheme of treatment stable forms, scheme of prophylaxis malaria are given. Case of giving a late diagnosis of tropical malaria with a lingering relapsing course on a background of sipsis, tertian in female patient with non-Hojkin malignant lymphoma of spleen, and quartan malaria are adduced.
KEY WORDS: malaria, diagnostic, relapses, treatment, prophylaxis
УДК 616-002.71 -07-08
ПСЕВДОТУБЕРКУЛЕЗ У ЧЕЛОВЕКА
Г.П. Сомов,1 Исаак Сальмовер,2 В.П. Малый 3
Институт эпидемиологии и микробиологии СО РАМН, Владивосток,1 Иерасулим2, Харьковская медицинская академия последипломного образования3
Псевдотуберкулезная инфекция распространена повсеместно, клинически характеризуется значительным полиморфизмом. Чаще всего заболевание проявляется типичным (94,3%) течением с поражением различных органов и систем. Псевдотуберкулез, вызванный III сероваром У. р8еМой1Ьегси1оз18, протекает более тяжело по сравнению с формами, вызываемых I сероваром
КЛЮЧЕВЫЕ СЛОВА: псевдотуберкулез, клиника, классификация, диагностика
Псевдотуберкулез - острое инфекционное заболевание, вызываемое Yersinia pseudotuberculosis с алиментарным механизмом заражения, характеризующееся полиморфной экзантемой, выраженными явлениями общей интоксикации, полиорганной симптоматикой с преимущественным поражением органов пищеварения со склонностью к рецидивирующему течению. Выявляются и повторные случаи заболевания [3]. Проблема изучения
псевдотуберкулеза остается актуальной в настоящее время в связи с широким распространением возбудителя в природе и высокой заболеваемостью людей, довольно большим полиморфизмом клинических проявлений, затрудняющих клиническую диагностику. В связи с выраженным полиморфизмом с данной инфекцией сталкиваются врачи самых различных специальностей. Недостаточная осведомленность о клини-
Читайте также:


