Относительно устойчивы к заражению малярией
13.Клинические синдромы лептоспироза:
14.Возможные клинические симптомы и синдромы при лептоспирозе:
15.Критерии тяжести течения лептоспирозов:
1)степеньинтоксикации
2) наличие рецидивов
3) титры серологических реакций
4)выраженностьсимптомов поражения почек5)выраженностьгеморрагических проявлений
16.Критерии тяжести течения лептоспирозов:
1) выраженностькатаральных явлений в ротоглотке
2) выраженность обезвоживания
3)состояние гемодинамики4)признакипоражения ЦНС5)признаки почечно-печёночной недостаточности
17.Признаки поражения почек при лептоспирозе:
Изменение мочевого осадка3)олигоанурия4)положительный симптом Пастернацкого
18.Изменения в моче при лептоспирозе:
2)миоглобинурия3)протеинурия, цилиндрурия4)бактериурия5)наличие желчных пигментов
19.Осложнения лептоспироза:
Ириты, иридоциклиты2)остраяпочечно-печёночная недостаточность3)наружные и внутренние кровотечения4)менингоэнцефалит5)инфекционно-токсический шок
20.Наиболее частое осложнение лептоспироза:
1) респираторный дистресс-синдром
21.Методы лабораторной диагностики лептоспирозов:
22.Методы этиологической диагностики лептоспирозов:
Микроскопия раздавленной капли крови в тёмном поле2)реакция агглютинации-лизиса лептоспир (РАЛЛ)
3) кожно-аллергическая проба
Реакция непрямой гемагглютинации
23.Область дифференциально-диагностического поиска при лептоспирозах:
вирусные геморрагические лихорадки
Вирусные гепатиты3)тропическая малярия4)сыпной тиф5)грипп, тяжёлое течение
24.Наибольшее сходство в клинической картине лептоспироз имеет с:
1) вирусным гепатитом (тяжёлое течение)
3) генерализованным иерсиниозом
ГЛПС
25.В лечении лептоспирозов используют:
Антибактериальную терапию3)неспецифическую дезинтоксикационную терапию4)специфическая дезинтоксикационная терапия 5)экстракорпоральную детоксикацию
26.Антимикробные средства, наиболее часто используемые в лечении лептоспирозов:
МАЛЯРИЯ
Выберите один или несколько наиболее правильных ответов.
1.Источники инфекции при малярии:
Паразитоноситель
2) домашние животные
Больной малярией
2.Пути передачи инфекции при малярии:
3.Переносчик малярии:
Комары
4.Относительно устойчивы к заражению малярией лица с:
Дефицитом Г-6-ФДГ3)серповидно-клеточной анемией 4)талассемией
5.При укусе насекомого возбудитель малярии попадает в организм человека в форме:
Брадиспорозоита
Тахиспорозоита
6.Жизненный цикл возбудителя малярииfalciparumв организме человека включает:
2) спячку (персистенцию гипнозоитов в гепатоцитах)
Гаметоцитогонию4)эритроцитарную шизогонию5)экзоэритроцитарную шизогонию
7.Жизненный цикл возбудителей малярииvivaxиovaleв организме человека включает:
Спячку (персистенцию гипнозоитов в гепатоцитах)3)эритроцитарную шизогонию4)гаметоцитогонию5)экзоэритроцитарную шизогонию
8.Пирогенный эффект при малярии обусловлен:
1) воспалительной реакцией в месте внедрения возбудителя
2) продукцией провоспалительных цитокинов
3) эндотоксином плазмодиев
Продуктами распада эритроцитов5)продуктами метаболизма возбудителя
9.Патогенетические механизмы пирогенного эффектапри малярии:
1)действие эндотоксина плазмодиев
Влияние продуктов обмена паразита3)действие медиаторов воспаления и иммунитета4)воздействие продуктов распада инвазированных эритроцитов
5)гранулёматозное воспаление впаренхиматозных органах
10.Наличие бради- и тахиформ малярийных спорозоитов характерно при:
2) малярии malariae
3)малярии vivax
4) малярии falciparum
5) при любом виде малярии
11.Развитие эритроцитарных рецидивов малярии возможно при:
5) при любом виде малярии
12.Развитие экзоэритроцитарных рецидивов малярии возможно при:
1)малярии ovale2)малярии vivax
4) малярии malariae
5) при любом виде малярии
13.Развитие многолетней паразитемии (свыше 10 лет) возможно при:
1) малярии vivax
3) малярии ovale
4)малярии malariae
5)при любом виде малярии
14.Для малярии характерно развитие анемии:
Гемолитической
15.Характерные клинические признаки неосложнённой малярии:
Дата добавления: 2018-04-05 ; просмотров: 208 ;
Инъекция сосудов склер, кровоизлияния в склеры
13. Клинические синдромы лептоспироза:
Интоксикационный
Ренальный
Гепатолиенальный
14. Возможные клинические симптомы и синдромы при лептоспирозе:
1. менингеальный ' :
Геморрагический
Миалгии
Желтушный
Экзантема
15. Критерии тяжести течения лептоспирозов:
Степень интоксикации
Выраженность симптомов поражения почек
Выраженность геморрагических проявлений
16. Критерии тяжести течения лептоспирозов:
Состояние гемодинамики
Признаки поражения ЦНС
Признаки почечно-печёночной недостаточности
17. Признаки поражения почек при лептоспирозе:
Изменение мочевого осадка
Олигоанурия
Положительный симптом Пастернацкого
18. Изменения в моче при лептоспирозе:
Гематурия
Миоглобинурия
Протеинурия, цилиндрурия
Бактериурия
Наличие желчных пигментов
19. Осложнения лептоспироза:
1. ириты, иридоциклиты
Острая почечно-печёночная недостаточность
Наружные и внутренние кровотечения
Менингоэнцефалит
Инфекционно-токсический шок
20. Наиболее частое осложнение лептоспироза:
ОПН
21. Методы лабораторной диагностики лептоспирозов:
Бактериоскопический
Бактериологический
Серологический
ПЦР-диагностика
Биологическая проба
22. Методы этиологической диагностики лептоспирозов:
Микроскопия раздавленной капли крови в тёмном поле
Реакция агглютинации-лизиса лептоспир (РАЛЛ)
Реакция непрямой гемагглютинации
23. Область дифференциально-диагностического поиска при лептоспирозах:
Вирусные геморрагические лихорадки
Вирусные гепатиты
Тропическая малярия
Сыпной тиф
Грипп, тяжёлое течение
24. Наибольшее сходство в клинической картине лептоспироз имеет с:
ГЛПС
25. В лечении лептоспирозов используют:
Антибактериальную терапию
Неспецифическую дезинтоксикационную терапию
Специфическая дезинтоксикационная терапия
Экстракорпоральную детоксикацию
26. Антимикробные средства, наиболее часто используемые в лечении лептоспирозов:
Тетрациклин
Ампициллин
Пенициллин
Выберите один или несколько наиболее правильных ответов.
1. Источники инфекции при малярии:
Паразитоноситель
Больной малярией
2. Пути передачи инфекции при малярии:
Парентеральный
Трансмиссивный
Вертикальный
3. Переносчик малярии:
Комары
4. Относительно устойчивы к заражению малярией лица с:
Дефицитом Г-6-ФДГ
Серповидно-клеточной анемией
Талассемией
5. При укусе насекомого возбудитель малярии попадает в организм человека в форме:
Брадиспорозоита
Тахиспорозоита
6. Жизненный цикл возбудителя малярии falciparum в организме человека включает:
Гаметоцитогонию
Эритроцитарную шизогонию
Экзоэритроцитарную шизогонию
7. Жизненный цикл возбудителей малярии vivax и ovale в организме человека включает:
Спячку (персистенцию гипнозоитов в гепатоцитах)
Эритроцитарную шизогонию
Гаметоцитогонию
Экзоэритроцитарную шизогонию
8. Пирогенный эффект при малярии обусловлен:
Продукцией провоспапительных цитокинов
Продуктами распада эритроцитов
Продуктами метаболизма возбудителя
9. Патогенетические механизмы пирогенного эффекта при малярии:
Влияние продуктов обмена паразита
Действие медиаторов воспаления и иммунитета
Воздействие продуктов распада инвазированных эритроцитов
10. Наличие бради- и тахиформ малярийных спорозоитов характерно при:
1. малярии ovale
3. малярии vivax
11. Развитие эритроцитарных рецидивов малярии возможно при:
1. малярии malariae
2. малярии ovale
3. малярии vivax
4. малярии falciparum
При любом виде малярии
12. Развитие экзоэритроцитарных рецидивов малярии возможно при:
1. малярии ovale
2. малярии vivax
13. Развитие многолетней паразитемии (свыше 10 лет) возможно при:
Малярии malariae
14. Для малярии характерно развитие анемии:
Гемолитической
15. Характерные клинические признаки неосложнённой малярии:
Гемолитическая анемия
Чередование лихорадочных пароксизмов и периодов апирексии
Гепатолиенальный синдром
16. Стадии малярийного пароксизма:
Пот
Жар
Озноб
17. Клинические периоды малярии:
Поздних рецидивов
Ранних рецидивов
Острых лихорадочных приступов
Безлихорадочный между первичными приступами и раннимирецидивами
18. Клинические периоды малярии:
Инициальной лихорадки
Реконвалесценции
Типичных малярийных пароксизмов
19. Для малярии vivax характерно:
Чередование пароксизмов с 1 -дневной апирексией
Эритроцитарные рецидивы
Экзоэритроцитарные рецидивы
20. Для малярии vivax характерно:
Гемолитическая анемия
Экзоэритроцитарные рецидивы
Доброкачественное (неосложнённое) течение
21. Для малярии falciparum характерно:
Эритроцитарные рецидивы
Длительная лихорадка неправильного типа
22. Для малярии falciparum характерно:
Тяжёлое течение у неиммунных лиц
Частое формирование осложнений
Полиморфизм температурных кривых
23. Для малярии malariae характерно:
Раннее установление периодичности приступов
Доброкачественное (неосложнённое) течение
Возможность развития нефротического синдрома
24. Для малярии malariae характерно:
Длительный (до 6 недель) инкубационный период
Чередование пароксизмов с 2-дневной апирексией
Многолетняя эритроцитарная шизогония на низком уровне
25. Осложнения малярии falciparum:
Отёк легких (респираторный дистресс-синдром взрослых)
Церебральная форма
Гемоглобинурийная лихорадка
26. Осложнения малярии falciparum:
Острая почечная недостаточность
Инфекционно-токсический шок
Церебральная форма
27. Признаками церебральной формы малярии falciparum являются:
Сомноленция
Сопор
Кома
Обнаружение в эритроцитах паразитов на всех стадиях развития
Гипогликемия
28. Энцефалопатия I стадии прц малярии falciparum сопровождается: 1. возбуждением или апатией
Спутанностью сознания, сонливостью
Снижением реакции на звуковые, тактильные и болевые раздражители
29. Энцефалопатия II стадии при малярии falciparum сопровождается:
Судорожным синдромом
Появлением патологических рефлексов
Сопорозным состоянием
30. Энцефалопатия III стадии при малярии falciparum сопровождается:
Отсутствием сознания
Менингеальными симптомами
Арефлексия
Патологическими рефлексами
Недержание мочи и кала
31. Признаками гемоглобинурийной лихорадки являются:
Высокая лихорадка постоянного типа
Гемолитическая желтуха
Моча бурого или чёрного цвета
Быстро развивающаяся анемия
32. Критериями тяжёсти течения малярии являются:
Падение гемодинамики
ОПН
Энцефалопатия
33. Критерии тяжёлого течения малярии:
Энцефалопатия
Анурия
Появление мочи черного цвета
34. Критерии тяжёлого течения малярии falciparum:
1. лейкоцитоз выше 12 х 10 9
2. уровень паразитемии >5000 в 1 мкл
4. появление в периферической крови эритроцитов, содержащих \трофозоиты и шизонты
35. Лабораторные критерии тяжёлого течения малярии falciparum:
1. паразитемия >5000 в 1 мкл
Гипогликемия
Снижение гематокрита
Снижение уровня гемоглобина
36. Уровень паразитемии 100 тысяч в мкл и более возможен при:
3. малярии falciparum
37. Уровень паразитемии 10-15 тысяч в мкл возможен при:
1. малярии ovale
2. малярии vivax
3. малярии falciparum
4. малярии malariae
38. Методы исследования, необходимые для подтверждения диагноза и определения вида малярии:
Микроскопия мазка крови
Микроскопия толстой капли крови
39. Достоверный метод лабораторной диагностики малярии:
Микроскопический
40. Укажите область дифференциально-диагностического поиска при малярии:
Вирусный гепатит
Бруцеллёз
Грипп, тяжёлое течение
Лептоспироз
41. Гематошизотропные препараты используют для лечения:
1. малярии vivax
2. малярии malariae
3. малярии ovale
4. малярии falciparum
42. Гистиошизотропные препараты используют для лечения:
3. малярии ovale
4. малярии vivax
43. Гаметоцидные препараты целесообразно использовать для профилактики распространения малярии:
1. falciparum
44. Препараты с гематошизотропным действием:
Хлорохин
Хинин
Фансидар
Артемизинин и его дериваты
45. Гистиошизотропным действием обладает:
Примахин
46. Гаметоцидным действием обладает:
Фансидар
Примахин
47. Для лечения тяжёлых форм малярии falciparum используют парентеральное введение:
Контрольные вопросы
1. Какими возбудителями вызываются вирусные менингоэнцефалиты?
2. При каких врожденных заболеваниях могут развиться вирусные менингоэнцефалиты?Какие последствия формируются после перенесенных нейроинфекций?
Малярия – протозойное заболевание, характеризующееся периодическими приступами лихорадки, анемией, увеличением печени, селезёнки, склонностью к рецидивирующему течению.
Этиология. Возбудитель малярии относится к типу простейших, роду плазмодиев. Малярия включает в себя четыре формы заболевания, вызываемые различными плазмодиями. Трёхдневную малярию вызывает Plasmodium vivax, четырёхдневную – Plasmodium malariae, овале-малярию – Plasmodium ovale и тропическую – Plasmodium falciparum. Разные виды возбудителей малярии отличаются друг от друга по форме и размерам, по длительности бесполого цикла развития в организме человека и по характеру вызываемой картины заболевания. Малярийные паразиты состоят из протоплазмы и ядра.
Жизненный цикл возбудителей малярии имеет две стадии: половую, или спорогонию, которая протекает в организме окончательного хозяина – самки комара рода Anopheles, и бесполую, или шизогонию, протекающую в организме промежуточного хозяина – человека. Развитие паразитов малярии в организме человека представлено двумя последующими фазами: а) тканевая (экзоэритроцитарная) шизогония и б) эритроцитарная шизогония, с которой связаны клинические проявления болезни.
Спорогония развивается следующим образом. Инфицирование самки комара происходит при кровососании больного малярией или паразитоносителя. Поступающие с кровью в организм комара-переносчика мужские (микрогаметоциты) и женские (макрогаметоциты) половые клетки малярийных плазмодиев проходят в организме комара несколько стадий развития с образованием спорозоитов. Спорозоиты накапливаются в слюнных железах комара и попадают в организм человека только при последующем кровососании.
Эпидемиология. Источником инфекции является больной малярией человек или паразитоноситель, в периферической крови которого имеются зрелые половые формы малярийных плазмодиев (гаметоциты). Механизм заражения – трансмиссивный, т. е. при укусе инфицированной самки комара из рода Anopheles, в слюнных железах которой содержатся спорозоиты в течение двух месяцев после окончания спорогонии. Самцы кровь не пьют, они питаются соками растений и быстро погибают. Возможно также трансплацентарная передача плазмодиев, а также гемоконтактная.
Малярия широко распространена в странах с тропическим и субтропическим климатом (страны Африки, Азии, острова Тихого океана). Вновь появились очаги малярии в Таджикистане, Узбекистане и Азербайджане. В России и Республике Беларусь регистрируются завозные случаи малярии. Максимум заболеваемости в странах с умеренным климатом приходится на июнь – август, в странах с тропическим климатом малярия встречается круглогодично.
Восприимчивость человека к малярии высокая. Иммунитет после перенесённой малярии видоспецифичен и зависит от интенсивности паразитемии.
Патогенез. Малярия, приобретённая в естественных условиях в результате заражения трансмиссивным путём, обозначается как спорозоитная инфекция. Малярия, возникшая в результате парентерального или трансплацентарного заражения, обозначается как шизонтная инфекция, при которой развивается только эритроцитарная шизогония при отсутствии экзоэритроцитарной фазы.
Основные патоморфологические сдвиги и соответствующие им клинические проявления обсловлены эритроцитарной шизогонией.
Возникновение приступов лихорадки связано с реакцией терморегулирующих центров на выход в кровь огромного количества мерозоитов, являющихся чужеродным белком. Причиной анемии является распад инвазированных эритроцитов. Увеличение печени, селезёнки, гиперплазия костного мозга связаны с усиленным размножением элементов системы мононуклеарных фагоцитов (СМФ). Ранние рецидивы обусловлены оживлением эритроцитарной шизогонии, а поздние – активацией брадиспорозоитов.
Клиника. Соответственно четырём видам возбудителя малярии различают следующие формы болезни: трёхдневную малярию, тропическую, четырёхдневную и овале-малярию. Длительность инкубационного периода соответствует длительности фазы тканевой шизогонии и составляет при трёхдневной, тропической и овале-малярии от 6 до 15 суток, а при четырёхдневной – 3-6 недель.
Несмотря на некоторые различия клинических проявлений малярии, вызванных разными видами малярийных плазмодиев, в течение болезни можно выделить несколько периодов:
1) первичная малярия (первичная атака), включающая продромальные явления и серию первичных приступов (10 – 14);
2) ранние рецидивы, выявляющиеся на протяжении 2 – 3 месяцев после первичной атаки;
3) латентный, межприступный период длительностью 7- 11 месяцев;
4) поздние (отдалённые) рецидивы, возникающие после латентного периода.
Период первичных проявлений продолжается около двух месяцев. В большинстве случаев заболевание начинается с продромального периода, характеризующегося общим недомоганием, познабливанием, головной болью, ломотой в теле.
Окончание приступа сопровождается проливным потом, снижением температуры тела, нередко до 35 0 С. Состояние больного постепенно улучшается, больной успокаивается и засыпает.
Продолжительность малярийного приступа обычно не превышает 8 – 12 часов, иногда он длится более суток. Приступ лихорадки, как правило, возникает в первой половине суток, что имеет важное диагностическое значение. При трёхдневной, тропической и овале-малярии пароксизмы повторяются через день, при четырёхдневной через два дня.
В дни, свободные от приступов, состояние больного может быть удовлетворительным, восстанавливается работоспособность.
Вторым типичным признаком малярии, помимо лихорадки, является увеличение и болезненность печени и селезёнки. Увеличение печени обычно определяется раньше по сравнению с селезёнкой. Вместе с тем увеличение селезёнки остаётся более длительно, чем увеличение печени.
Третьим характерным признаком малярии является гипохромная анемия, которая носит гемолитический характер. В крови, помимо анемии, отмечается лейко- и нейтропения, СОЭ повышена.
Период первичных приступов малярии (10 – 14) даже и без специфической терапии сменяется латентным периодом продолжительностью 1 – 3 месяца, нередко практически полного здоровья. После периода латента более чем у половины больных снова наступают острые проявления малярии – ранние рецидивы, обусловленные оживлением эритроцитарной шизогонии и протекающие легче по сравнению с первичными приступами.
Поздние рецидивы развиваются через 6 месяцев после периода первичных приступов, связаны с активацией брадиспорозоитов и мало отличаются от пароксизмов, возникающих при ранних рецидивах.
Имеются некоторые особенности малярии, вызванные разными видами возбудителя. Однако следует отметить, что трёхдневная, четырёхдневная малярия и овале-малярия протекает доброкачественно.
Тропическая малярия. Этой форме малярии по сравнению с трёхдневной и четырёхдневной свойственны более тяжёлые клинические проявления. Для тропической малярии характерны меньшая правильность лихорадочной кривой (лихорадка ремиттирующего или даже постоянного типа), более выраженные во время приступа симптомы интоксикации: головная боль, бессонница, тошнота, рвота, мышечные и суставные боли и др. При тропической малярии могут возникнуть злокачественные формы – церебральная, септическая, алгидная и др. Осложнения малярии в виде малярийной комы, гемоглобинурийной лихорадки, острой почечной недостаточности, инфекционно-токсического шока встречаются чаще всего при тропической малярии и могут приводить к летальному исходу.
Осложнения. Истинная малярийная кома развивается только при тропической малярии. Причиной комы является закупорка большого количества капилляров головного мозга тромбами с последующими органическими изменениями в нём вследствие нарушения кровообращения и питания. Различают три периода малярийной комы: 1) период сомноленции, 2) период сопора, спячки и 3) период полной комы.
Первый период – сомноленции (легкой степени расстройства сознания) – характеризуется состоянием оглушенности, сонливостью. У больного появляется сильная головная боль, резкая общая слабость, безразличие. На вопросы больной отвечает неохотно, контакт с ним затруднен, хотя сознание сохранено, сухожильные рефлексы нормальны или повышены.
Второй период – сопора, спячки (глубокого угнетения сознания). Сознание к больному возвращается только временами. Больной лежит неподвижно. Только сильные раздражители (громкий крик, укол булавкой) могут вывести его из этого состояния. Сухожильные рефлексы повышены, выражены патологические рефлексы (Бабинского, Оппенгейма и др.), отмечаются судорожные подергивания мышц.
Третий период – полная кома. Больной находится в полной прострации (беспомощности). Лицо бледное, глаза запавшие, крепко закрыты. Сухожильные рефлексы снижены или отсутствуют. Зрачки расширены, корнеальный рефлекс отсутствует. Отмечается непроизвольное отхождение мочи и кала.
Клиническая картина комы при отсутствии соответствующего лечения развивается очень быстро, больной погибает в течение 3 – 5 дней. Лечение в стадии прекомы приводит к выздоровлению.
Гемоглобинурийная лихорадка – тяжёлое осложнение тропической малярии. Сущностью её является острый гемолиз эритроцитов, наполнение крови гемоглобином и выделение гемоглобина с мочой. При гемолитическом кризе гемоглобин превращается в метгемоглобин и выделяется почками. Гемолитический криз характеризуется резко выраженной интоксикацией, анемией, желтухой и наличием в моче при стоянии серовато-бурого осадка, состоящего из гиалиновых и гемоглобиновых цилиндров, почечного эпителия и в меньшем количестве эритроцитов и лейкоцитов. Больные погибают в течение 3 – 5 дней от почечной недостаточности.
Инфекционно-токсический шок (алгид) развивается только при тропической малярии. В отличие от малярийной комы сознание у больного сохранено. Он находится в состоянии тяжёлого коллапса – АД снижено до 80 мм рт. ст. и ниже, пульс частый, слабого наполнения, одышка. Кожа бледная, холодная на ощупь, покрыта холодным потом, температура тела понижена, могут быть поносы, сухожильные рефлексы снижены. Прогноз неблагоприятный. Нередко даже активное противомалярийное лечение и применение сердечно-сосудистых средств не может вывести больного из состояния коллапса.
Не нашли то, что искали? Воспользуйтесь поиском:
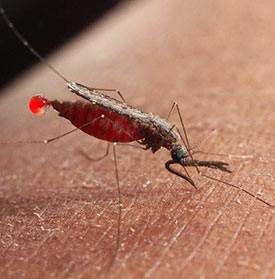
Малярия – группа инфекционных заболеваний паразитарной этиологии, сопровождающихся главным образом лихорадкой, анемией, гепатомегалией и спленомегалией.
Заражение малярией происходит через укусы самок малярийного комара (Anopheles).
Другие наименования болезни — болотная лихорадка, перемежающаяся лихорадка.
Малярийный плазмодий (чаще всего Plasmodium falciparum) при попадании в организм прикрепляется к эритроцитам и тканевым макрофагам (защитные клетки иммунитета), после, распространяясь по всему организму вызывают ряд патологий в различных органах. Конечным результатом малярии может стать летальный исход инфицированного человека.
Наибольшее количество зарегистрированных случаев заражения малярией находится в странах Африки (ближе к экватору, т.е. ниже Сахары), Юго-Восточной Азии, Центральной и Южной Америки, Океании.
Пик заболеваемости малярией припадает на время наибольшей активности комаров – лето-осень.

Патогенез малярии во многом зависит от способа заражения инфекцией.
При прямом заражении малярийным плазмодием – через инъекции, при переливании крови и т.д., возбудитель сразу внедряется в эритроциты и распространяется по всему организму (эритроцитарная фаза шизогонии).
При тканевой шизогонии клинические проявления практически отсутствуют, в то время как при эритроцитарной, у пациента почти сразу же проявляются признаки поражения крови – лихорадка и другие.
Лихорадка при малярии развивается в следствие реакции иммунитета и теплорегулирующего центра на появление в организме веществ, появление которых обусловлено распадом морул мерозоитов. Это — малярийные пигмент, гемоглобин, остатки эритроцитов и т.д. Выраженность лихорадки зависит от степени инфицированности и реактивности защитных сил организма.
Периодичность приступов лихорадки обусловлено периодами эритроцитарной шизогонии (цикл развития и деления малярийных плазмодиев).
Наличие циркулирующих в крови чужеродных веществ вызывает раздражение ретикулярных клеток печени, селезенки, почек и других органов, что приводит к гиперплазии данных органов, результатом чего является разрастание соединительной ткани, увеличение пораженных органов в размерах и их болезненность.
Анемия при малярии обусловлена распадом эритроцитов на фоне эритроцитарной шизогонии, гемолизом при формировании аутоантител, а также повышенным фагоцитозом эритроцитов ретикулоэндотелиальной системы селезенки.
Злокачественные формы малярии с поражением головного мозга, васкулитами, геморрагиями обусловлены системным поражением венул, вен, капилляров и других сосудов, сопровождающееся повышением их проницаемости, повышенной вязкостью крови, замедленным кровотоком, паразитарными тромбами, периваскулярными отеками и т.д. Возможно развитие инфекционно-токсического шока (ИТШ) и аллергии.
Рецидивы малярии обусловлены снижением реактивности иммунитета при наличии остатков эритроцитарных шизонтов, из-за чего возбудитель болезни вновь начинает размножаться. Рецидивы могут присутствовать даже через 6-14 месяцев после окончания клинических проявлений малярии.
Согласно статистики ВОЗ, по состоянию на 2016 г в мире зарегистрировано 216 000 000 случаев малярии, причем эта цифра на 5 000 000 больше, нежели в 2015 г. Количество же смертей от данного заболевания в 2016 г составило 445 000. Однако, все же процент смертности от начала 21 столетия снизился на 47-54%, в зависимости от региона.
Если говорить об регионах, то 90% всех случаев малярии припадает на страны Африки, особенно ниже пустыни Сахары.

Больше всего заболевают дети, возрастом до 5 лет.
МКБ-10: B50 — B54;
МКБ-9: 084.
Симптомы малярии

Симптоматика малярии зависит от способа инфицирования, реактивности защитных сил организма и степени поражения.
Инкубационный период малярии (от заражения до первых признаков болезни) составляет – 8-25 суток. В некоторых случаях, например, при трехдневной малярии, инкубационный период может составлять от 8 до 14 месяцев.
- Резкое повышение температуры тела до 41,7 °С;
- Озноб;
- Тошнота;
- Головные боли;
- Общее недомогание.
Первые признаки малярии могут быть слабовыраженными, из-за чего человек не сразу может догадываться о своем инфицировании. Тем не менее, после посещения Южно-Африканских стран и других мест, где присутствует высокая частота случаев данной болезни, при первых признаках настоятельно обратиться к врачу для обследования, иначе упущение времени может закончиться серьезному вреду здоровью, и не только.
- Общее недомогание, слабость, вплоть до бессилия и постельного режима;
- Периодические приступы лихорадки и озноба;
- Температура тела колеблется в пределах от 35 до 41,7 °С, причем изменение температуры от высокой до низкой может происходить за несколько часов;
- Бледность кожного покрова, акроцианоз, холодные конечности и повышенная потливость;
- Тошнота, приступы рвоты, обезвоживание организма, диарея;
- Анемия;
- Появление в моче крови (гемоглобинурия);
- Приступы сильных головных болей, бредение, галлюцинации, головокружение, потеря сознания;
- Инъекция (покраснение) склер;
- Артериальная гипотензия (гипотония);
- Брадикардия;
- Ишемия головного мозга и тканей различных органов;
- Судороги по телу;
- Боль в суставах (артралгия);
- Возможно появление покалывания в коже;
- Дыхательная недостаточность;
- Увеличение в размерах печени и селезенки.
Колебание между минимальными и максимальными признаками малярии зависит от биологического цикла развития возбудителя болезни. Кроме того, нарастание и спадание приступов характерно для разных форм малярии, например, при трехдневной этот период составляет – 3 дня, при четырехдневной – 4.
Осложнения малярии
Среди осложнений малярии можно выделить:
- Инфекционно-токсический шок (ИТШ);
- Малярийная и глубокая кома;
- Отек мозга;
- Малярийный алгид;
- Хронический нефрит;
- Острая почечная недостаточность (ОПН);
- ДВС-синдром;
- Желтуха;
- Расстройства психической системы;
- Разрыв селезенки;
- Эндокардит, миокардит, перикардит;
- Адинамия, сопора;
- Острая кровопотеря;
- Гиповолемический шок;
- Летальный исход.
Причины малярии

Возбудитель малярии – малярийные плазмодии (лат. Plasmodium), входящие в класс споровиков (лат. Sporozoa), группы простейшие (лат. Protozoa).
Патогенными для человека плазмодиями, вызывающими малярию являются – Plasmodium falciparum, Plasmodium malariae, Plasmodium vivax, Plasmodium ovale и Plasmodium knowlesi.
Другими видами заражения малярией являются — трансплацентарная (при беременности – от матери к младенцу), парентеральное (при переливаниях донорской зараженной крови) и контактно-бытовое (при инъекциях, порезах – крайне редкое явление).
Всего известно около 400 видов комаров Anopheles, из которых лишь около 30 являются переносчиками малярийной инфекции.
Малярийные комары живут практически по всему земному шару за исключением холодных или засушливых зон. Особенно их большое количество проживает в зонах с теплым и влажным климатом – Центральная и Южная Африка (около 90% всех случаев заболевания малярией), Центральная и Южная Америка, Юго-Восточная Азия, Океания.
На территории России к малярийным зонам можно отнести Европейскую часть страны – Юго-Восточные регионы.
Виды малярии
Классификация малярии производится следующим образом:
Овале-малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 2 дня. Возбудителем является плазмодий — Plasmodium ovale.
Трехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 3 дня. Возбудителем является плазмодий — Plasmodium vivax.
Четырехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 4 дня. Возбудителем является плазмодий — Plasmodium malariae.
Тропическая малярия – наиболее тяжелая форма малярии, возбудителем которой является Plasmodium falciparum. Подобное течение малярии может спровоцировать и другой патогенный для человека плазмодий — Plasmodium knowlesi. Характеризуется отсутствием тканевой шизогонии, т.е. накопления и размножения плазмодия в печени – развития происходит в крови (эритроцитарная шизогония).
Спорозоитная малярия – заражение происходит при укусе самкой малярийного комара и непосредственном попадании малярийных спорозоитов в кровеносное или лимфатическое русло. Характеризуется сначала тканевой фазой шизогонии (оседание, развитие и размножение плазмодия в клетках печени – гепатоцитах), после эритроцитарной шизогонией. Характеризуется поздними развитием клинических проявлений – когда паразиты уже сформированными распространяются по кровеносному руслу.
Шизонтная малярия – заражение организма происходит при инфицировании крови уже готовыми (сформированными) шизонтами. Характеризуется ранним клиническим проявлением малярии.
Диагностика малярии
Диагностика малярии включает в себя следующие методы обследования:
- Анамнез;
- Исследования мазков крови на наличие малярийных паразитов;
- ПЦР тест;
- Быстрые тесты (Rapid Diagnostic Tests – RDT).

Лечение малярии
Как лечить малярию? Лечение малярии направлено на купирование инфекции, поддержание организма и минимизацию клинических проявлений болезни. Основной метод терапии – медикаментозный, с применением противомикробных лекарственных препаратов.

Основные лекарственные средства для купирования малярии производятся на основании хинина (алкалоид, входящий в состав коры хинного дерева), хлорохинона (производное 4-аминохинолина), артемизинина (экстракт растения полыни однолетней — Artemisia annua) и его синтетические аналоги.
Сложность в лечении заключается в способности малярийного плазмодия мутировать и приобретать резистентность по отношению к тому или иному противомалярийному препарату, поэтому выбор лекарства производится на основании диагностики, а в случае мутирования, препарат меняют. Также стоит отметить, что многие противомалярийные лекарственные препараты на территории РФ не зарегистрированы.
Разделение противомалярийных препаратов в зависимости от фазы болезни (локализации плазмодиев):
Гистошизотропные – воздействуют главным образом на тканевые формы инфекции (при наличии плазмодия в клетках печени, действующие вещества): хинопид, примахин.
Гематошизотропные – воздействуют главным образом на эритроцитные формы инфекции (действующие вещества): хинин, хлорохин, амодиахин, галофантрин, пириметамин, мефлохин, люмефантрины, сульфадоксин, клиндамицин, доксициклин, артемизинин.
Гаметотропные — воздействуют главным образом на гаметы: хиноцид, хинин, гидрооксихлорохин, примахин, пириметамин. Данная группа препаратов применяется в основном при тропической малярии.
Если больной в коме, его поворачивают на бок во избежание удушья при рвоте рвотными массами.
При нарушениях водного баланса с осторожностью проводят регидратационную терапию.
При снижении гематокрита ниже 20% назначается переливание препаратов крови.
Выбор других лекарственных препаратов зависит от сопутствующих малярию осложнений и синдромов.
Лечение малярии народными средствами
Лечение малярии в домашних условиях проводить не рекомендуется, что связано с высокой смертностью от данного заболевания при отсутствии своевременной противомикробной терапии.
Профилактика малярии

Профилактика малярии включает в себя:
К какому врачу обратится?
Видео
Читайте также:


