Что делать если прихватил радикулит
Острый радикулит – воспалительное заболевание нервных корешков спинного мозга, проявляющееся сильной болью, мышечной слабостью и иногда потерей чувствительности. Является одним из распространенных заболеваний поясничной области, наблюдается в основном у людей в возрасте старше 40 лет.
Причины возникновения
Множество причин вызывают развитие радикулита. Наиболее распространенные из них следующие:
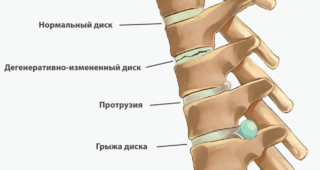
- Грыжевое выпячивание межпозвоночных дисков (объемное образование, которое физически сдавливает отдельные корешки, вызывая симптомы, в первую очередь, боль).
- Остеохондроз позвоночника (при разрушении дисков между позвонками снижается их высота, как следствие, уменьшаются в размерах отверстия выхода корешков и они сдавливаются).
- Травмы позвоночника (деформации тел, рубцы вызывают сдавление).
- Опухоли (объемные образования, вызывающее сдавление).
- Воспалительные процессы (отечность тканей, возникающая при различных бактериальных и вирусных инфекциях).
- Различные ревматические заболевания (ревматоидный артрит, спондилоартрит, болезнь Бехтерева).
- Нарушения питания позвоночника, вследствие поражения сосудов (при сахарном диабете, васкулитах).
Виды радикулита
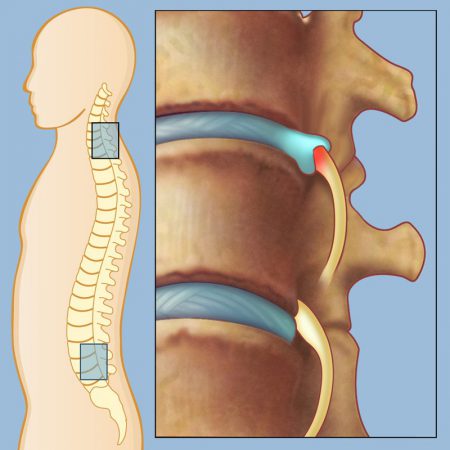
Поясничный (люмбальный) отдел позвоночника является наиболее распространенной локализацией для радикулита. Но помимо него выделяют и другие:
- Шейный (или цервикальный). Процесс на уровне первых 4 шейных сегментов спинного мозга.
- Шейно-плечевой. При поражении с 4 по 6 шейных сегментов спинного мозга.
- Шейно-грудной. Процесс затрагивает сегменты с 6 шейного до 1 грудного.
- Грудной (торакальный) – на уровне грудных сегментов.
Точную локализацию при заболевании можно установить на основании клинических проявлений и данных осмотра врачом.
Клинические проявления острого приступа радикулита

Для заболевания типичны основные симптомы, при появлении которых необходимо оказать первую помощь, а затем срочно обратиться к врачу. Приступ может быть спровоцирован переохлаждением, перегреванием, травмой, резким поворотом туловища или резким наклоном тела с последующим поднятием тяжестей. Острый приступ радикулита характеризуется:
Вышеперечисленные симптомы можно встретить при всех типах радикулита. Люмбальный вид отличается локализацией боли в поясничном отделе и иррадиацией (отдает в ягодицы, бедра, в паховую область). Чаще всего больному приходится принимать вынужденную позу, например, полусогнуться, повернуться вбок. Иногда из-за сильной боли пациент не может разогнуться без посторонней помощи, испытывает боль при кашле, чихании.
Для воспалительного заболевания корешков спинного мозга наряду с возникновением боли типично появление повышенной температуры, но не более 37–37,2 градусов. Если температура поднялась выше допустимых значений, необходимо срочно идти к специалисту, поскольку это может свидетельствовать о присоединении инфекции.
Также под маской радикулита могут скрываться серьезные почечные патологии (пиелонефрит, гломерулонефрит, мочекаменная болезнь), которые также проявляются сильными болями в поясничной области и лихорадкой. Помимо того, возможно заподозрить и другие заболевания, локализующиеся в области позвоночника, которые характеризуются подъемом температуры (ревматические болезни, туберкулез позвоночника, опухоли, остеомиелит).
Первая помощь при приступе поясничного радикулита

Важно при развитии симптомов острого радикулита вызвать врача. Самостоятельно не осуществлять резких движений, чтобы не усилить чувство боли, позвать кого-либо близкого на помощь. Правильный при приступе делать следующее:
- Зафиксировать поясницу при помощи бандажного пояса, ткани, простыни или любых других средств, находящихся в данный момент под рукой.
- Уложить больного на твердую поверхность (например, жесткую кровать). При этом быть придельно аккуратным. Необходимо поддерживать больного, позволить опереться на вас рукой. Укладывать правильно на кровать на спину, под нижние конечности подложить подушку или валик. В течение приступа важно соблюдать постельный режим.
- Необходимо снять болевой приступ. Если есть навык постановки внутримышечных инъекций, необходимо ввести препараты группы НПВС (нестероидных противовоспалительных препаратов). Примеры препаратов: ибупрофен (Нурофен), диклофенак (Вольтарен), нимесулид (Найз, Нимесил, Нимулид), мелоксикам (Мовалис), индометацин. Если нет навыка постановки инъекций, нужно дать препараты в таблетированной форме, в соответствии с инструкцией по применению.
- Возможно использование пластыря с противовоспалительным компонентом в составе, например, пластыря Вольтарен, содержащего диклофенак, или Нанопласта (в составе магнитный порошок). Он обеспечивает постепенное введение препарата в течение суток. Этот способ обезболивания подойдет людям с неярко выраженными симптомами заболевания.
- Обязательно успокоить больного. При необходимости можно использовать препараты валерианы или пустырника, в настойках или таблетках.
- Нанести на область, где ощущается боль, противовоспалительные мази или гели: содержащие диклофенак (Вольтарен Эмульгель 1 и 2%), ибупрофен (Нурофен гель, Долгит), производные кетопрофена (Фастумгель, Быструмгель, Кетонал), нимесулид (Найз гель). Рекомендуется использовать мази с разогревающим эффектом, так как обезболивание наступает благодаря улучшению кровообращения, снятию отека и раздражающему действию компонентов. Например, можно использовать: Финалгон, Капсикам. Также гели с комбинированным действием: Долобене или Фитобене и другие.
- Препараты витаминов группы B (Нейромультивит, Мильгамма композитум, Нейродикловит: витамины группы B (B1, B2, B6, B12) в комплексе с диклофенаком).
Очень осторожно следует применять методику расслабляющего массажа.
Помощь в лечебном учреждении

Важно помнить, что с проблемой радикулита обязательно необходимо обратиться к специалисту, вызвав его на дом или обратившись в поликлинику по месту жительства. Какой врач лечит радикулит? Как правило, в поликлинике по данной проблеме консультирует врач невропатолог. Если установлены этиологические факторы развития заболевания, то исходя из них, проблемой радикулита могут заниматься врачи-ревматологи, онкологи, аллергологи, гематологи, травматологи, хирурги. Также специалисты рефлексотерапии, мануальной терапии, физиотерапевты.
Врач подробно узнает жалобы, динамику развития симптомов, проводит осмотр. При осмотре врачом могут быть выявлены: усиление коленных рефлексов, усиление боли в люмбальной области при подъеме вытянутой ноги вверх в положении лежа на спине (симптом натяжения). Также назначает дополнительные методы диагностики: рентгенографию поясничного отдела позвоночника, КТ (компьютерную томографию) и МРТ (магнитно-резонансную томографию). Обобщая данные, врач устанавливает окончательный диагноз заболевания.
Первая помощь при приступе поясничного радикулита со стороны врача дополняется проведением блокад с использованием анестетиков: лидокаина, новокаина, прокаина и прочих. Этот метод требует определенных навыков и квалификации. Анестетик вводится в ткани в определенные точки пораженной области и на определенную глубину, необходимую для выключения нервных окончаний. Процедура имеет непродолжительный эффект, но значительно облегчает состояние пациента. По необходимости может быть проведено несколько процедур. Назначаются процедуры физиотерапии, иглоукалывания и лечебная физкультура.
После купирования симптомов больной может быть выписан, получает рекомендации по лечению, наблюдается у лечащего врача 1 раз в 6 месяцев. Возможно и внеплановое посещение при каждом новом случае обострения.
Профилактика радикулита

Необходимо соблюдать ряд правил, позволяющих предотвратить появление или обострение радикулита. Важные из них:
- Рационально дозировать труд и отдых.
- Не переохлаждаться и не перегреваться.
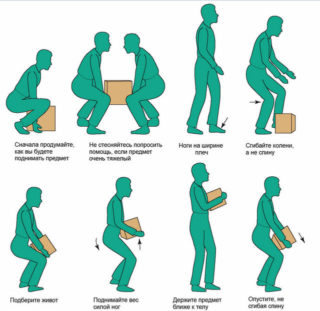
- Правильно поднимать тяжести (сгибая ноги в коленных и тазобедренных суставах, с выпрямленной спиной).
- Использовать для сна и отдыха удобную кровать с ортопедическим матрасом и подушкой.
- Контролировать массу тела.
- Заниматься физической нагрузкой.
- Должна быть своевременная диагностика и лечение заболеваний, которые могут способствовать развитию радикулита.
Важно обнаружить симптомы на ранних стадиях заболевания, вовремя обратиться к врачу, стараться как можно меньше заниматься самолечением.
Если выполнить все приведенные ниже указания, то на борьбу с острой болью в пояснице потребуется не более суток, а через 5–6 дней пройдет и ощущение дискомфорта в этой зоне.
Средства первой помощи при люмбаго
И начнем опять с того, что делать категорически нельзя. Не следует, превозмогая боль, производить резкие движения, пытаться разогнуться, выпрямиться. Главное, чем лечится радикулит в первые минуты, часы и даже дни, – это покой. Больного необходимо уложить в постель и проследить, чтобы он принял удобную для него позу, в которой боль чувствуется меньше всего, а мышцы спины максимально расслабляются.
Практика показывает, что комфортнее всего больной чувствует себя лежа на животе с вытянутыми ногами и с подложенной под живот подушкой. Однако можно лечь и на спину, согнув ноги в коленях под прямым углом и подложив под голени диванные подушки. При этом можно еще приподнять верхнюю часть туловища на 45° так, чтобы шея и спина находились на одной линии. Некоторым помогает поза на боку с подложенной на уровне талии подушкой.
Хорошо, если матрас на кровати ортопедический. Если нет, то под обычный матрас надо положить деревянный или картонный щит, чтобы кровать не прогибалась. Около кровати необходимо поставить костыли на тот случай, если больному надо будет пройти в туалет. Костыли помогут не нагружать и без того травмированный позвоночник.
Если через полчаса боль не отпустит, то прием лекарства надо повторить. Если и это не поможет, тогда необходимо прибегнуть к более сильным анальгетикам. При этом надо помнить, что их можно принимать не более 3 раз.
Кроме обезболивающих средств, больному надо дать 2 таблетки но-шпы, дибазола или папаверина для снятия мышечного спазма, а также какой-нибудь диуретик или настой мочегонных трав (почечного чая, хвоща, толокнянки и т. д.) для уменьшения отека сдавленного корешка. Улучшить питание тканей пораженного участка позвоночника помогут 2–3 капсулы комплексного препарата, содержащего витамины С, В6, В12 и минералы – калий, кальций, магний, марганец, фосфор.
Из наружных средств рекомендованы йодная сетка (через некоторое время ее надо растереть камфарным спиртом или специальной растиркой) и препараты типа анестезина или ментола, а также мази с вольтареном, бутадионом, пироксикамом и кремы на основе конского каштана. Перечисленные средства эффективно снимают отек и прочие симптомы воспаления, тем самым уменьшая боль.
Через 3–4 часа после проведенных мероприятий необходимо растереть поясницу больного мазями, содержащими пчелиный или змеиный яд. Эту процедуру надо проводить 2–3 раза на протяжении 5–6 дней, то есть до полного исчезновения боли.
Однако, если больной страдает сахарным диабетом, каким-либо заболеванием печени или почек, мази на основе этих ядов ему противопоказаны. Точно так же, как и беременным женщинам.
Наряду с аптечными препаратами рекомендуется использовать и народные средства: настойку стручкового перца или корней крапивы жгучей на водке, сок хрена, смешанный в равных пропорциях со спиртом, и т. д.
Некоторые наружные средства могут вызвать местную аллергическую реакцию, которая, как правило, проявляется в виде зуда, отека, покраснения и раздражения кожи. Для быстрого реагирования на эти негативные проявления необходимо всегда иметь под рукой какое-либо антигистаминное средство. Перед тем как дать больному противоаллергическую таблетку, надо удалить мазь с поясницы с помощью ватного тампона, смоченного водкой или спиртом. В дальнейшем от использования средства, приведшего к аллергической реакции, надо отказаться, каким бы эффективным оно ни было.
Для снятия болевого синдрома больному можно посоветовать разгрузочную диету хотя бы на сутки. Дело в том, что медики считают голод экстремальным анальгетиком, который не хуже лекарственных препаратов избавляет от боли. В течение дня надо есть только те продукты, которые хорошо очищают организм от шлаков и способствуют быстрому выведению жидкости. Это могут быть, например, яблоки (1 кг) или небольшой арбуз, которые надо запить кефиром (1–1,5 л). Однако, если такой способ лечения для больного очень проблематичен, от диеты лучше отказаться. Главное в его положении – это покой, в том числе и душевный.
Несколько раз в день очень полезно делать самомассаж. Для этого достаточно 5 минут. Легкие массирующие движения можно выполнять в любом удобном положении – лежа, сидя или стоя:
• ладони соединить, зажать их между коленями и энергично потереть друг о друга, затем раскрыть их, сразу же положить на поясницу и дождаться, пока тепло от разогретых рук не проникнет вглубь (повторить 4–5 раз);
• разогреть руки, как описано выше, затем раскрытые ладони положить на поясницу так, чтобы большие пальцы оказались по бокам туловища и были направлены точно вниз, а остальные – слегка наискосок, после чего растирать поясницу энергичными движениями сверху вниз и обратно;
• пальцы обеих рук расположить на пояснице перпендикулярно к позвоночнику и массировать подушечками участок, находящийся с двух сторон от позвоночного столба, выполняя при этом сначала прямолинейные движения, а затем круговые;
• руки сжать в кулаки и тыльной стороной кисти помассировать вдоль гребня подвздошной кости;
• кисть левой руки положить тыльной стороной на поясницу, плотно прижать ее правой рукой и, не меняя захвата, разминать кожу вдоль позвоночника, выполняя круговые движения.
Из книги "Жизнь без боли в спине. Лечение сколиоза, остеопороза, остеохондроза, межпозвонковой грыжи без операции", Валентин Григорьев
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Радикулит – не отдельная болезнь, а комплекс симптомов, которые характерны для другого патологического процесса, протекающего в позвоночном столбе. В большинстве случаев первичное заболевание на начальных этапах протекает бессимптомно, пока не произойдет обострение. Почему так происходит, и как избавиться от неприятных проявлений, определит врач. Патологии присвоен код по МКБ-10 М54.1.
Почему возникает обострение, и как подтверждают диагноз
Обострение хронического заболевания, которое протекает с корешковым синдромом, происходит по следующим причинам:
- физическое перенапряжение, поднятие тяжелого предмета;
- переохлаждение;
- снижение защитной функции организма.
Приступ радикулита может возникать при следующих заболеваниях и состояниях:
- нарушение естественного изгиба позвоночника: неправильная форма, размер позвоночных тел, смещение;
- наличие межпозвоночной грыжи;
- остеохондроз;
- инфекционное поражение позвоночника вирусной, бактериальной, грибковой этиологии;
- патологии фасеточных суставов;
- нарушение работы сосудов.
Выявить причину острого приступа в домашних условиях невозможно. Для постановки диагноза нужно посетить больницу или частную клинику.
В первую очередь врач проводит неврологический осмотр, исследуя уровень рефлексов человека, выявляя участки с нервными окончаниями, которые имеют максимальную чувствительность к движению. Также может понадобиться проведение рентгенографии, магнитно-резонансной и компьютерной томографии.
Симптомы радикулопатии
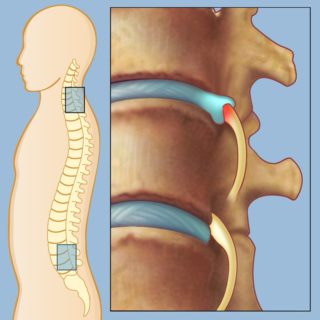
Первый признак острого радикулита – боль, которая возникает в области с первичным патологическим процессом. Присоединяется слабость мышц, потеря чувствительности кожного покрова.
Схватывать может шейный, поясничный или другой отдел позвоночника (грудной, пояснично-крестцовый). С учетом того, что нервные корешки распространяются в другие отделы, боль иррадиирует из шеи в поясницу, а из поясницы – в ягодицы, бедра, голень, стопы.
При пояснично-крестцовом радикулите болевой синдром усиливается при изменении положения туловища, например, при смене горизонтального на вертикальное положение, а также во время физической активности.
Радикулопатия пояснично-крестцового отдела позвоночника протекает в нескольких формах, каждая из которых имеет свои особенности:
- Люмбаго. Характеризуется остро возникающим болевым синдромом, в особенности при физических нагрузках, перегревании или переохлаждении туловища (общем или местном). Продолжительность приступа – от нескольких минут до нескольких суток, что зависит от стадии развития первичного заболевания. Причинами выступают межпозвонковая грыжа, перегрузка поясничных мышц, смещение позвоночных тел.
- Ишиас. Болевой синдром распространяется на ягодичную поверхность, задний отдел бедра, голень, стопу. Дополняется слабость мышц. Механизм развития боли обусловлен вовлечением в патологический процесс седалищного нерва. Характер дискомфорта – стреляющий, резкий, с жжением, покалыванием, онемением кожного покрова по ходу нерва.
- Люмбоишиалгия. Начало боли в поясничной области, отдает в нижнюю конечность. Возникают симптомы, характерные для остальных видов радикулопатии.
Часто обострение радикулита встречается у женщин в период беременности за счет давления растущего плода на корешки нервов и пережатия. Симптомы те же, что у других категорий больных.
Как лечить обострение
Лечение обострения можно проводить в домашних условиях или в стационаре в зависимости от вида первичного заболевания и степени тяжести симптомов. При неинтенсивной клинической картине, дискомфорте, который не влияет на качество жизни больного, можно ограничиться лечением на дому.
В любом случае, когда присутствует радикулит, в первую очередь нужно принять меры по ликвидации причинного фактора. Боль – это лишь симптом, который уходит после излечения первичного заболевания. Тянуть с этиотропной терапией не рекомендуется, так как остеохондроз или грыжа (как причинные факторы) осложняются другими опасными состояниями.
Первая помощь при остром радикулите – медикаментозные средства в форме таблеток, мазей, гелей (Диклофенак, Найз, Диклак и др.). В экстренных случаях, если боль имеет высокую выраженность, назначают уколы с обезболивающим и противовоспалительным эффектом (Гидрокортизон и др.). Подобные препараты действуют симптоматически, но не избавляют от причины.
Лечение обострения радикулита, вызванного развитием воспалительного процесса в спинномозговом корешке, предполагает принятие мер по высвобождению нерва из зажатого положения и устранению источника компрессии (смещения позвонка, грыжи и др.). Для этого назначают комплексное лечение:
- массаж;
- лечебную физкультуру;
- физиотерапевтические процедуры.
Быстро снять боль во время приступа радикулита в домашних условиях можно мануальной терапией, если радикулопатия имеет компрессионную этиологию. При дискогенном радикулите такой метод не используют, а при межпозвонковой грыже категорически запрещен.
В период обострения радикулопатии рекомендуется делать физиотерапевтические процедуры, с помощью которых убирают компрессию спинномозгового корешка нерва, снимают воспалительные явления, болевой синдром. В итоге восстанавливается нормальное кровообращение, улучшается питание межпозвонковых дисков.

Снять клинические проявления радикулита в стадии обострения можно народными средствами.
- Листья лопуха: распарить листок, обдав кипятком, приложить к болезненному отделу, сверху закрепить теплым шерстяным платком, выдержать на протяжении нескольких часов.
- Листья березы: распарить листья аналогично предыдущему способу, приложить к участку с болью, закрепить шерстяным платком, выдержать на протяжении 40 минут.
- Сок черной редьки: в соке смочить хлопчатобумажную ткань, приложить к больной области, закрепить полиэтиленом и теплым платком, выдержать на протяжении ночи.
- Хрен: получить из корня сок, смешать в равном объеме с водой, смочить отрезок натуральной ткани в растворе, приложить к области, где болит, закрепить полиэтиленом и теплым шарфом, выдержать на протяжении 2 часов.
Эффективны компрессы из картофеля: натереть клубень теркой, нанести ровный слой на отрезок ткани, приложить как компресс к больной зоне, закрепить полиэтиленом и теплым шарфом, выдержать до утра.
Профилактика радикулопатии
Чтобы не тратить деньги на лекарства и не обращаться к врачу для определения причины и способов лечения боли, рекомендуется своевременно позаботиться о профилактике радикулопатии.
В первую очередь это курсы физиотерапевтических процедур, ежедневный контрастный душ, виброакустический массаж с использованием специальных аппаратов. В последнем случае уровень воздействия легко дозировать самому, поэтому проводить процедуру можно в домашних условиях.
Для исключения риска развития провоцирующих заболеваний нужно исключить малоподвижный образ жизни, избегать травмирования позвоночного столба и рационально распределять физические нагрузки. Сидеть рекомендуется с прямой спиной, не сутулиться, лучше приобрести для работы кресло или стул с высокой ортопедической спинкой.
В утреннее время нужно делать зарядку, которая длится не менее 10-15 минут. Это позволит разработать спинной отдел, подготовить мышцы и костные структуры к физической активности на протяжении дня.
Если работа обязывает большую часть дня находиться в положении сидя, нужно время от времени делать перерывы, во время которых осуществлять наклоны, повороты туловища, другие несложные движения.
Какие могут быть осложнения
Радикулит редко сопровождается негативными последствиями. Осложнения обусловлены несвоевременным обращением к врачу, поздним началом терапии, длительным сдавливанием нервных корешков, нарушением питания нервов и кровообращения в позвоночном столбе. На фоне этого присоединяется:
- инфаркт, ишемия спинномозгового вещества;
- воспалительный процесс в мозговой оболочке (эпидурит, арахноидит);
- гемипарез, парапарез;
- атрофический паралич.
Полагать, что самолечение радикулопатии поможет избавиться от патологии, не нужно. Клиническая картина требует комплексного подхода и квалифицированной помощи.
Радикулит, как правило, развивается неожиданно. Что делать в этом случае?
Консультирует главный невролог Ленинградской области, профессор кафедры нервных болезней Санкт-Петербургского государственного медицинского университета им. И. П. Павлова Леонид Григорьевич Заславский
Боли в пояснице мы традиционно называем радикулитом. На самом деле это неправильно – ведь болевые ощущения в нижней части спины могут возникать по совершенно разным причинам. Это анатомические нарушения, физическое перенапряжение, остеохондроз и, конечно же, травмы. При неудачном повороте, неправильно выполненном спортивном упражнении или падении может возникнуть ущемление нервного корешка. Как следствие – сильные болевые ощущения. Вот это как раз и есть радикулит.
Проявляется он совершенно определенно: боли в пояснице ощущаются практически все время, но при движении и повороте туловища они становятся еще сильнее. А еще они распространяются по задней поверхности ноги, и поэтому человек часто лежит с согнутым коленом. Такая поза – самая комфортная и безболезненная. Если положение тела выбирается бессознательно, то все остальные меры должны быть осознанными и тщательно продуманными.
Основной способ лечения радикулита – прием противовоспалительных препаратов: диклофенака, кеторолака, кетопрофена. Но сразу же нужно сказать, что все эти средства имеют один важный недостаток – они очень плохо влияют на слизистую оболочку желудка и поэтому противопоказаны всем, кто страдает язвенной болезнью.
Однако сейчас есть современные противовоспалительные лекарства, которые обладают минимумом побочных эффектов. Это Нимесулид и Мовалис. Они не так агрессивны по отношению к желудку, и кратковременный прием данных препаратов никаких неприятностей, как правило, не сулит. Одну таблетку выбранного лекарства нужно принимать после еды и запивать несколькими большими глотками воды. 2–3 таблетки в день – это стандартная доза, которая, с одной стороны, обладает лечебным действием, а с другой – практически безопасна в отношении осложнений.
Теперь перейдем к обезболивающим. Люди, страдающие от болей в спине, обычно ими злоупотребляют, что в корне неверно. Во-первых, анальгетики не устраняют причину болезни, а только борются с ее основным проявлением – болью. А во-вторых, частое употребление больших доз обезболивающих может привести к осложнениям.
Например, обычный анальгин. Он запрещен к употреблению в чистом виде практически во всех странах мира, а в России такого запрета нет. А ведь прием данного препарата может привести к очень серьезным последствиям, в частности и к таким, которые будут угрожать жизни. Поэтому анальгин лучше заменить на парацетамол или комбинированные анальгетики, включающие в свой состав сразу несколько компонентов – например, пенталгин.
В любом случае – вне зависимости от выбора препарата – нужно соблюдать меру. Нельзя злоупотреблять анальгетиками даже при сильных болях, достаточно принимать 2–3 таблетки в день. Ведь обезболивающие никак не влияют на причину болезни, поэтому не сокращают ее сроки. Таким эффектом обладают только противовоспалительные препараты, которые являются основой лечения.
Очень часто те, кого прихватил радикулит, не принимают никаких таблеток, а просто смазывают или натирают больное место противовоспалительными мазями. Никакого эффекта такие действия не дают, ведь причина заболевания скрывается в суставах. Ни одна мазь проникнуть так глубоко не сможет, поэтому облегчения в этом случае ждать не приходится.
Другое дело, если боли в нижней части спины возникли при растяжении и переутомлении мышц. В этом случае местное лечение мазями существенно облегчит состояние. А при радикулите ничего подобного не произойдет.
То же самое можно сказать и о горячей ванне. Если это мышечные "проблемы", то теплая вода окажет положительное воздействие. А при приступе радикулита все может быть наоборот – тепло усилит отек, и болезненные ощущения станут лишь сильнее. И уж, конечно, ванну нельзя принимать, если боли в пояснице появились впервые, и человек не знает, с чем они связаны.
Точный диагноз может быть поставлен только врачом, и только он может назначить соответствующее лечение. А до осмотра специалиста о самостоятельном лечении нужно забыть, чтобы не нанести непоправимый вред здоровью.
Юлия Гончаренко
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
Читайте также:


