Что такое анкилоз шейного отдела позвоночника
Медицинский справочник болезней
Болезнь Бехтерева. Стадии, формы, диагностика и лечение болезни Бехтерева.
Анкилозирующий спондилоартрит (АС) или б-нь БЕХТЕРЕВА (ББ).
ББ - это хроническое системное заболевание, характеризующееся воспалительным поражением суставов позвоночника, околопозвоночных тканей и крестцово-подвздошных сочленений с анкилозированием межпозвоночных суставов и развитием кальцификации спинальных связок.
Основа болезни - воспаление суставов, сухожилий и связок. А также происходят воспалительные изменения в синовиальной оболочке суставов, изменения в костной ткани. Если вовремя не дигностировать и не проводить лечение, то длительное неконтролируемое воспаление сочленений и суставов позвоночника ведет к известкованию и развитию анкилоза – неподвижности позвоночника.
Поэтому важно как можно быстрее снизить агрессивность иммунитета и снять воспаление – только так можно сохранить подвижность и снять боли в спине и суставах.
ББ преимущественно подвержены молодые мужчины. Симптомы чаще проявляются после 35-40 лет, но болезнь может начаться и раньше, в 15-30 лет.
Соотношение мужчин и женщин 9:1.
Впервые термин “ анкилозирующий спондилоартрит “ для обозначения этого заболевания был предложен в 1904 году.
Этиология.
Причина заболевания до сих пор остаётся неясной. В происхождении ББ большое значение придаётся генетическим факторам.
Причина - генетическая предрасположенность у людей - носителей определённого антигена (HLA-В 27), который встречается у 90-95% больных, примерно у 20-30% их родственников первой степени родства и лишь 7-8% в общей популяции.
Причина болезни Бехтерева – происходит как бы агрессивность иммунитета в отношении ткани собственных суставов и связок (неадекватный иммунный ответ). В этом случае иммунная система ошибочно воспринимает некоторые ткани организма как чужеродные, что и является причиной агрессии.
Обсуждается роль инфекционных факторов в развитии ББ. Имеются сведения о роли некоторых штаммов Klebsiella и других видов энтеробактерий в развитии периферического артрита у больных ББ. Получены данные о наличии у данной категории больных воспалительных изменений в кишечнике, а также признаков дисбактериоза различной степени.
Классификация ББ.
По течению:
1) Медленно прогрессирующее;
2) Медленно прогрессирующее с периодами обострения;
3) Быстро прогресcирующее (за короткое время приводит к полному анкилозу);
4) Септический вариант, характеризующийся острым началом, проливными потами, ознобами, лихорадкой, быстрым проявлением висцератов, СОЭ=50-60мм/ч и выше.
По стадиям:
I начальная (или ранняя) - умеренное ограничение движений в позвоночнике или в поражённых суставах; рентгенологические изменения могут отсутствовать либо определять нечёткость или неровность поверхности крестцово-подвздошных сочленений, расширение суставных щелей, очаги остеосклероза;
II стадия - умеренное ограничение движений в позвоночнике или периферических суставах, сужение суставных щелей или их частичное анкилозирование, сужение межпозвоночных суставных щелей или признаки анкилоза позвоночника;
III поздняя стадия – значительное ограничение движений в позвоночнике или крупных суставах в результате их анкилозирования, костный анкилоз крестцово-подвздошных сочленений, межпозвонковых и рёбернопозвонковых суставов с наличием оссификации связочного аппарата.
По степени активности:
I минимальная - небольшая скованность и боли в позвоночнике и суставах конечности по утрам, СОЭ- до 20мм/ч, СРБ+;
II умеренная – постоянные боли в позвоночнике и суставах, утренняя скованность (несколько часов), СОЭ- до 40мм/ч, СРБ++;
III выраженная – сильные постоянные боли, скованность в течение всего дня, экссудативные изменения в суставах, субфебрильная температура, висцеральные проявления, СОЭ - более 40 мм/ч, СРБ+++.
По степени функциональной недостаточности суставов:
I – изменение физиологических изгибов позвоночника, ограничение подвижности позвоночника и суставов;
II – значительное ограничение подвижности, вследствие чего больной вынужден менять профессию (третья группа инвалидности);
III – анкилоз всех отделов позвоночника и тазобедренных суставов, вызывающий полную потерю трудоспособности (вторая группа инвалидности), либо невозможность самообслуживания (первая группа инвалидности).
Формы болезни (клинические варианты):
- Центральная форма – поражение только позвоночника.
- Ризомелическая форма – поражение позвоночника и корневых суставов (плечевых и тазобедренных).
- Периферическая форма – поражение позвоночника и периферических суставов (коленных, голеностопных и др.).
- Скандинавская форма – поражение мелких суставов кистей, как при ревматоидном артрите, и позвоночника.
- Висцеральная форма – наличие одной из перечисленных выше форм и поражение висцеральных органов (сердца, аорты, почек).
Клиническая картина.
Болезнь Бехтерева или анкилозирующий спондилоартрит может носить различный характер:
- Заболевание связочного аппарата позвоночника.
- Боль в локтевых, голеностопных, коленных суставах.
- Нарушения в работе сердечно-сосудистой системы, такие как отклонения ритма сердцебиения, перикардит, аортит, ухудшение состояния аортальных клапанов.
- Амилоидоз почек.
ББ обычно начинается постепенно, в подростковом или молодом возрасте (15-30 лет). Заболеванию могут предшествовать недомогание, потеря аппетита, снижение веса, лихорадка, слабость и утомляемость.
Симптомы поражения суставов.
Диагностика.
В далеко зашедших формах диагностика затруднений не вызывает. Но главная проблема при Болезни Бехтерева - это поздно выставленный диагноз.
Какие первые сигналы? На какие симптомы нужно обратить внимание?
- Скованность, боль в крестцово-подвздошной области, которая может отдавать в ягодицы, нижние конечности, усиливаться во второй половине ночи.
- Упорные боли в пяточных костях у молодых людей.
- Боль и скованность в грудном отделе позвоночника .
- Повышенная СОЭ в анализе крови до 30-40 мм в час и выше.
В случае сохранения таких симптомов дольше трёх месяцев нужна немедленная консультация ревматолога!
Не всегда болезнь начинается с позвоночника, она может начаться и с суставов рук и ног (напоминая ревматоидный артрит), с воспалительного заболевания глаз, с поражения аорты или сердца. Иногда встречается медленное прогрессирование, когда болезненность практически не выражена, болезнь выявляется случайно при рентгенологическом обследовании.
Со временем ограничение подвижности позвоночника нарастает, затруднены и болезненны наклоны в сторону, вперёд, назад, отмечается укорочение позвоночника. Глубокое дыхание, кашель, чихание также могут вызывать боли. Движение и умеренная физическая активность – уменьшают боли.
Дифференциальная диагностика Болезни Бехтерева.
В первую очередь необходимо отличить от дегенеративных заболеваний позвоночника (ДЗП) -- ОСТЕОХОНДРОЗ, СПОНДИЛЁЗ .
НЕОБХОДИМО ОБРАТИТЬ ВНИМАНИЕ НА СЛЕДУЮЩЕЕ:
1. Болезнь Бехтерева в основном развивается у молодых мужчин, а ДЗП , несмотря на тенденцию к "омоложению" их в последнее время всё же преимущественно возникают после 35-40 лет.
2. При болезни Бехтерева боли усиливаются в состоянии покоя или при длительном пребывании в одной позе, особенно во второй половине ночи. При ДЗП, наоборот, боли возникают или усиливаются после физической нагрузки в конце рабочего дня.
3. Один из ранних признаков болезни Бехтерева - напряжение мышц спины, постепенная их атрофия и тугоподвижность позвоночника. При ДЗП ограничение движения наступает на высоте боли и развития радикулита, при снятии боли подвижность позвоночника восстанавливается.
4. Ранние характерные для болезни Бехтерева рентгенологические изменения в крестцово-подвздошных суставах позвоночника не встречаются при ДЗП.
5. При болезни Бехтерева часто наблюдается повышение СОЭ в анализе крови, другие положительные биохимические признаки активности процесса, чего не бывает при ДЗП.
Необходимо отличать начальную суставную форму болезни Бехтерева также от Ревматоидного артрита (РА).
НУЖНО ПОМНИТЬ:
1. РА чаще страдают женщины (75% случаев).
2. При РА чаще происходит симметричное поражение суставов (преимущественно суставов кисти), а при болезни Бехтерева наблюдается очень редко.
3. Сакроилеит (воспаление крестцово-подвздошных суставов), поражение грудиноключичных и грудинорёберных сочленений исключительно редко встречаются при РА, а для болезни Бехтерева весьма характерны.
4. Ревматоидный фактор в сыворотке крови встречается у 80% больных РА и лишь у 3-15% больных болезнью Бехтерева.
5. Подкожных ревматоидных узелков, встречающихся при РА в 25% случаев, не бывает при болезни Бехтерева.
6. HLA-27 (специфический антиген, обнаруживающийся при исследовании крови) характерен только для болезни Бехтерева.
ЛЕЧЕНИЕ БОЛЕЗНИ БЕХТЕРЕВА.
Как лечить болезнь Бехтерева?
Лечение должно быть комплексным, продолжительным, этапным (стационар - санаторий - поликлиника).
НАЗНАЧАЮТ:
- Нестероидные противовоспалительные средства (НПВС),
- Глюкокорикоиды,
- Иммунодепрессанты (при тяжёлом течении)
- Физиотерапия,
- Мануальная терапия,
- Лечебная гимнастика.
Лечебная гимнастика должна проводиться дважды в день по 30 минут, упражнения подбирает врач индивидуально.
Помимо этого нужно научиться мышечному расслаблению. Для того чтобы затормозить развитие неподвижности грудной клетки, рекомендуются дыхательные упражнения (глубокое дыхание).
В начальной стадии важно предотвратить развитие порочных поз позвоночника (поза гордеца, поза просителя).
Показаны ходьба на лыжах и плавание, укрепляющие мышцы спины и ягодиц.
Постель должна быть жёсткой, подушку следует убрать.
Заболевание это прогрессирующее, но противостоять ему можно. Главная задача - задержать развитие болезни, не дать ей продвинуться. Поэтому необходимо регулярно проходить осмотры ревматолога, а при обострениях ложиться в стационар.
Содержание:

Анкилоз шейных позвонков – патологическое состояние, при котором снижается способность позвоночника сгибаться или разгибаться. Все изменения, происходящие здесь, носят дегенеративный характер в результате нарушения кровоснабжения в районе хрящевой ткани. Чаще всего заболевание встречается в возрасте после 50 лет.
Причины
Болезнь развивается постепенно, на фоне имеющегося воспаления. Сначала начинает атрофироваться хрящевая ткань, эластичность его растягивается, а сами кости обнажаться. Начинается патологический процесс в самом центре позвонка, а затем медленно переходит на края.
Когда воспаление переходит на капсулу позвонка, начинается разрастание костной ткани по краям суставной поверхности. Таким образом позвонки стараются защититься от сильного давления друг на друга и срастаются друг с другом отростками, которые называются остеофитами.
Весь процесс длится несколько десятков лет. За это время состояние пациента заметно ухудшается. Основными причинами считаются не только старение организма, но и наследственная предрасположенность, аутоиммунные заболевания, либо дефекты в строении опорно-двигательного аппарата, которые могут возникнуть ещё во время формирования плода.
Риск развития заболевания повышается при сильных и частых нагрузках на спину, при избыточной массе тела, после травм спины, при нарушении осанки, наличии плоскостопия, после операций на позвоночнике.
Симптомы
Первыми проявлениями болезни принято считать утреннюю скованность и тянущую боль по вечерам. Боль появляется при смене положения тела, во время длительного стояния. При покое все симптомы в самом начале болезни проходят полностью.
Первоначально утренняя скованность может длиться всего несколько минут. Но так как заболевание постоянно прогрессирует, то такой симптом начинает проявляться на протяжении сначала получаса, а затем и часа с момента пробуждения. К врачу пациенты с этой жалобой обращаются редко, так как считают, что появилась она от неудобной позы во время сна.
Патология протекает в четыре стадии. На первой нет никаких симптомов, и только время от времени в районе шеи появляются неприятные ощущения.
На второй стадии боль появляются всё чаще, и носит уже ярко выраженный характер. Обычно она появляется после сна или при попытке сменить положение тела, а в районе шеи всегда ощущается скованность.
На третьей стадии начинает разрастаться костная ткань, межпозвоночные суставы сливаются в одно целое, между ними происходит защемление корешков. Позвоночный канал значительно сужается, из-за чего страдают и сосуды, и сам спинной мозг, и нервы, которые от него отходят.
На четвёртой стадии шейные позвонки окончательно срастаются. Появляется сильная боль, нет возможности двигать голову в стороны, опускать или поднимать. Нарушается функционирование не только шеи, но и головного мозга, а также других внутренних органов и конечностей.
На последней стадии заболевания из-за передавливания сосудов есть большой риск развития ишемического инсульта, при котором нарушается кровообращение в одной или нескольких областях головного мозга.
Лечение

Анкилоз шейного отдела спины лечится в стационаре. Терапия проводится по трём направлениям – медикаментозное, физиотерапия, и ЛФК. При отсутствии лечения и быстром развитии болезни может применяться операция.
Так как заболевание постоянно прогрессирует, то избавиться от него будет не так просто, как может показаться. Поэтому основная цель лечения — постараться на самый длительный срок замедлить развитие болезни, а по возможности и вовсе остановить её.
Для устранения болевого синдрома используются такие лекарства, как нестероидные противовоспалительные средства из группы НПВС, анальгетики и обезболивающие, например, анальгин, пенталгин, кеторол. В тяжёлых случаях лечение не обходится без использования гормональной терапии.
Физиотерапия включает в себя такие методы, как:
- Ультрафонофорез.
- Массаж.
- Электрофорез.
- Электростимуляция.
- Диадинамотерапия.
Лечебная физкультура направлена на укрепление мышц спины и проводиться упражнения должны каждый день. Получить первые результаты в терапии можно не раньше, чем через 2 – 3 месяца от начала.
Также пациентам рекомендуется полноценно питаться, не заниматься самолечением, принимать витаминные и минеральные комплексы, следить за своим весом.
Прогноз при анкилозе шейных позвонков почти всегда неблагоприятный, так как он постоянно прогрессирует.
Одним из дегенеративно-дистрофических процессов позвоночника является спондилез. Так называют прогрессирующее разрастание костной ткани по краям позвонков в виде шипов разного размера. Они постепенно приводят к снижению подвижности, сужению естественных отверстий и каналов позвоночника и сдавливанию соседних структур. Спондилез шейного отдела может вызывать болевой синдром на достаточно ранних этапах, что связано с особенностями строения и функционирования позвоночника на этом уровне.
Причины спондилеза

Развитию спондилеза позвоночника способствуют различные внешние и внутренние факторы. Основными причинами такого дегенеративного процесса считаются:
Предрасполагают к спондилезу малоподвижный, сидячий образ жизни, гиповитаминозы и нарушения обмена веществ. У одного человека нередко прослеживается воздействие нескольких факторов, так что выявить точную причину дегенерации позвонков затруднительно. В ряде случаев отмечается наследственная предрасположенность к ранней дегенерации структур позвоночного столба.
Спондилез – что это такое?
Деформирующий спондилез шейного отдела позвоночника не является самостоятельным заболеванием. Это один из вариантов дегенеративно-дистрофических процессов костной, хрящевой и соединительной ткани. В некоторых случаях спондилезный процесс является преобладающим, но нередко он развивается на фоне нарастающих изменений дугоотростчатых суставов или межпозвоночных дисков.

Особенностями строения шейного отдела является отсутствие межпозвоночных дисков между первыми 3 позвонками, небольшой размер и повышенная мобильность шейных позвонков (по сравнению с другими отделами). Повышенные и неравномерные нагрузки приводят к множественным микротравмам мышц и сухожилий, способствуют раннему изнашиванию дисков.
А нередко возникающие спазмы скелетных мышц и стенок сосудов становятся причиной нарушения микроциркуляции с ухудшением питания тканей. Из-за гиподинамии и длительного удержания сидячего положения трофика дисков и хрящей также ухудшается. Это объясняется тем, что эти структуры не содержат собственных кровеносных сосудов, их питание усиливается при активных движениях с повышенным кровоснабжением окружающих тканей.
На фоне таких нарушений возникают и нарастают дегенерация краевых отделов позвонков. Меняется структура подлежащей костной ткани, на поверхности тел позвонков начинают появляться встречные шиповидные или клювовидные образования (остеофиты). Следует отличать эти костные разрастания от отложений солей, процесс спондилеза является необратимым и не зависит от уровня основных минералов и кислотно-основного равновесия в организме.
Растущие остеофит ы деформируют каналы для позвоночных артерий и отверстия для выхода спинно-мозговых нервов. Они сдавливают корешки и раздражают продольную связку, что становится причиной болевого синдрома различного характера. Может деформироваться и спинно-мозговой канал, вследствие чего возникнут неврологические нарушения ниже шейного уровня. Кроме того, наличие остеофитов ограничивает подвижность позвоночного столба. Поначалу это позволяет частично стабилизировать положение шейных позвонков при наличии грыж межпозвоночных дисков. Но впоследствии спондилез приводит к деформации позвоночника и даже к его неподвижности (при срастании соседних позвонков).
Проявления шейного спондилеза
Основные симптомы спондилеза шейного отдела позвоночника:
Промежуток времени между появлением первых симптомов спондилеза и развитием неврологических осложнений (или неподвижности) может быть различным. Это зависит от скорости протекания патологических процессов и степени деформации позвонков.
Диагностика
Рентгенография и МРТ шейного отдела позвоночника позволяют уточнить характер текущих дегенеративных процессов и оценить степень деформации позвонков. В клинической практике очень важно также определить стадию функциональной недостаточности, которая на начальных этапах спондилеза не всегда коррелирует с размером и количеством остеофитов.
При первой стадии функциональной недостаточности определяется легкое ограничение подвижности и изменение физиологических изгибов позвоночника, при этом определенную роль играют мышечно-тонические и неврологические изменения. На второй стадии имеющиеся нарушения и снижение подвижности приводят к ограничению трудоспособности пациента. Третья стадия характеризуется развитием анкилоза, в зависимости от объема сращений может быть определена 2 или 1 группы инвалидности.
Методы лечения
Лечить спондилез шейного отдела позвоночника необходимо не только в периоды обострения с появлением сильной боли или неврологических симптомов. Для улучшения трофики тканей и сохранения подвижности шеи необходимо ежедневно делать специальную лечебную гимнастику. Движения при этом не должны быть резкими, что позволит снизить риск микротравм, мышечного спазма, ущемления корешков и позвоночной артерии.

Желательно пройти обучение у опытного инструктора ЛФК, после чего можно будет делать упражнения самостоятельно в домашних условиях. Поддерживающий эффект оказывают также курсы массажа, мануальной терапии, физио- и рефлексотерапии. Можно использовать постизометрическую релаксацию, сухое вытяжение (под контролем врача), плавание.
При ухудшении состояния к лечению добавляют медикаменты разных групп. Широко используют НПВС разных поколений, отдавая предпочтение препаратам с выраженным обезболивающим эффектом. Показаны также миорелаксанты центрального действия, поливитаминные препараты, средства для улучшения микроциркуляции и трофических процессов. Выраженный болевой синдром может потребовать применения анальгетиков, в том числе наркотического ряда. Местно наносят мази с НПВС или капсаицином.
Лечение спондилеза шейного отдела позвоночника народными средствами местного действия может дополнить медикаментозную терапию и облегчить состояние пациента.
При резистентной к терапии симптоматике иногда назначаются антидепрессанты, что позволяет купировать боль психосоматического характера и дополнительно воздействовать на мышечно-тонический шейный синдром. Выраженный стойкий болевой синдром, связанный с ущемлением нервных структур, может потребовать хирургического вмешательства для проведения декомпрессии корешков или спинного мозга.
Спондилез шейного отдела позвоночника является хроническим прогрессирующим дегенеративным процессом. Но назначаемое врачом грамотное комплексное лечение способно снизить скорость его прогрессирования и улучшить состояние пациента при обострениях.
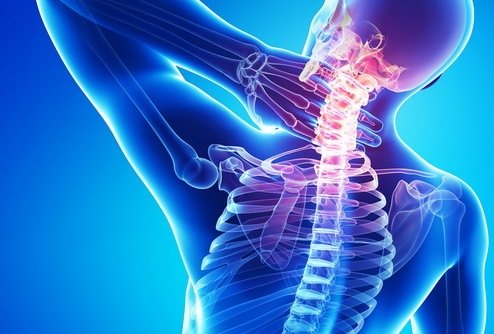
Анкилоз шейных позвонков – патологическое состояние, при котором снижается способность позвоночника сгибаться или разгибаться. Все изменения, происходящие здесь, носят дегенеративный характер в результате нарушения кровоснабжения в районе хрящевой ткани. Чаще всего заболевание встречается в возрасте после 50 лет.
Причины анкилоза шейных позвонков
Болезнь развивается постепенно, на фоне имеющегося воспаления. Сначала начинает атрофироваться хрящевая ткань, эластичность его растягивается, а сами кости обнажаться. Начинается патологический процесс в самом центре позвонка, а затем медленно переходит на края.
Когда воспаление переходит на капсулу позвонка, начинается разрастание костной ткани по краям суставной поверхности. Таким образом позвонки стараются защититься от сильного давления друг на друга и срастаются друг с другом отростками, которые называются остеофитами.
Весь процесс длится несколько десятков лет. За это время состояние пациента заметно ухудшается. Основными причинами считаются не только старение организма, но и наследственная предрасположенность, аутоиммунные заболевания, либо дефекты в строении опорно-двигательного аппарата, которые могут возникнуть ещё во время формирования плода.
Риск развития заболевания повышается при сильных и частых нагрузках на спину, при избыточной массе тела, после травм спины, при нарушении осанки, наличии плоскостопия, после операций на позвоночнике.
Симптомы анкилоза шейных позвонков
Первыми проявлениями болезни принято считать утреннюю скованность и тянущую боль по вечерам. Боль появляется при смене положения тела, во время длительного стояния. При покое все симптомы в самом начале болезни проходят полностью.
Первоначально утренняя скованность может длиться всего несколько минут. Но так как заболевание постоянно прогрессирует, то такой симптом начинает проявляться на протяжении сначала получаса, а затем и часа с момента пробуждения. К врачу пациенты с этой жалобой обращаются редко, так как считают, что появилась она от неудобной позы во время сна.
Патология протекает в четыре стадии. На первой нет никаких симптомов, и только время от времени в районе шеи появляются неприятные ощущения.
На второй стадии боль появляются всё чаще, и носит уже ярко выраженный характер. Обычно она появляется после сна или при попытке сменить положение тела, а в районе шеи всегда ощущается скованность.
На третьей стадии начинает разрастаться костная ткань, межпозвоночные суставы сливаются в одно целое, между ними происходит защемление корешков. Позвоночный канал значительно сужается, из-за чего страдают и сосуды, и сам спинной мозг, и нервы, которые от него отходят.
На четвёртой стадии шейные позвонки окончательно срастаются. Появляется сильная боль, нет возможности двигать голову в стороны, опускать или поднимать. Нарушается функционирование не только шеи, но и головного мозга, а также других внутренних органов и конечностей.
На последней стадии заболевания из-за передавливания сосудов есть большой риск развития ишемического инсульта, при котором нарушается кровообращение в одной или нескольких областях головного мозга.
Лечение анкилоза шейных позвонков
Анкилоз шейного отдела спины лечится в стационаре. Терапия проводится по трём направлениям – медикаментозное, физиотерапия, и ЛФК. При отсутствии лечения и быстром развитии болезни может применяться операция.
Так как заболевание постоянно прогрессирует, то избавиться от него будет не так просто, как может показаться. Поэтому основная цель лечения — постараться на самый длительный срок замедлить развитие болезни, а по возможности и вовсе остановить её.
Для устранения болевого синдрома используются такие лекарства, как нестероидные противовоспалительные средства из группы НПВС, анальгетики и обезболивающие, например, анальгин, пенталгин, кеторол. В тяжёлых случаях лечение не обходится без использования гормональной терапии.
Физиотерапия включает в себя такие методы, как:
1. Ультрафонофорез.
2. Массаж.
3. Электрофорез.
4. Электростимуляция.
5. Диадинамотерапия.
Лечебная физкультура направлена на укрепление мышц спины и проводиться упражнения должны каждый день. Получить первые результаты в терапии можно не раньше, чем через 2 – 3 месяца от начала.
Также пациентам рекомендуется полноценно питаться, не заниматься самолечением, принимать витаминные и минеральные комплексы, следить за своим весом.
Прогноз при анкилозе шейных позвонков почти всегда неблагоприятный, так как он постоянно прогрессирует.
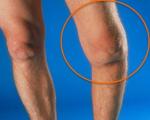
Анкилоз – это неподвижность сустава. Обычно развивается в результате травм и заболеваний, реже носит врожденный характер. Может поражать любые суставы – височно-нижнечелюстной, конечностей, позвоночника. Проявляется отсутствием движений. В случае фиброзного сращения возможны боли, усиливающиеся при нагрузке и попытках движений. Диагноз выставляется по результатам внешнего осмотра, данным рентгенографии и других визуализирующих методов. Лечение оперативное, возможна установка конечности в выгодном положении, восстановление движений путем артропластики или эндопротезирования.
МКБ-10
- Причины анкилоза
- Патогенез
- Классификация
- Симптомы анкилоза
- Осложнения
- Диагностика
- Лечение анкилоза
- Консервативная терапия
- Хирургическое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Анкилоз – один из наиболее неблагоприятных исходов травматических повреждений и заболеваний сустава. Может возникать в любом возрастном периоде, пик заболеваемости приходится на средний и пожилой возраст. Врожденная форма – анкилозы на фоне артрогриппоза выявляются редко. Нижние конечности страдают чаще верхних, первое место по распространенности (почти 50% от общего количества случаев) занимает анкилоз коленного сустава. Наибольшее клиническое значение имеют поражения крупных и средних суставов конечностей и распространенные анкилозы позвоночных сочленений при болезни Бехтерева.

Причины анкилоза
Патология формируется в результате сращения суставных поверхностей при воспалении, восстановлении тканей после повреждения или длительного отсутствия движений. В практической травматологии и ортопедии выделяют следующие основные причины анкилоза:
- Инфекционные артриты. Суставные концы костей могут срастаться при остром гнойном неспецифическом артрите или хроническом специфическом воспалении, например, туберкулезе.
- Ревматические заболевания. Аутоиммунные и обменные патологии с вовлечением суставов сопровождаются воспалением и, как следствие – образованием рубцовых перемычек между концами костей.
- Остеоартрозы. При дегенеративных поражениях структура тканей меняется, появляются костные разрастания, объем движений постепенно ограничивается, иногда – до полной утраты подвижности.
- Травмы. Обычно анкилоз возникает при тяжелых внутрисуставных переломах и переломовывихах, особенно – на фоне неполной репозиции. Риск развития патологии повышается при открытых повреждениях с инфицированием раны.
- Длительная иммобилизация. При продолжительном отсутствии движений мышцы укорачиваются, в области связок и сухожилий формируются фиброзные изменения, мягкотканные структуры сращиваются между собой, что ведет к образованию контрактур, а в тяжелых случаях – и анкилозов.
В отдельных случаях анкилозы формируются при неправильном лечении артрогрипоза – врожденного состояния, характеризующегося множественными контрактурами.
Патогенез
Движения в суставе осуществляются за счет скольжения покрытых хрящом суставных поверхностей друг относительно друга. Возможность движений обеспечивается эластичностью капсулы и окружающих мягких тканей. Нормальная конфигурация при движениях сохраняется за счет прочных неэластичных связок, которые соединяют кости между собой.
При анкилозе страдает один или два звена, от которых зависит подвижность сустава. Наиболее распространенными вариантами являются полная или частичная утрата хряща с последующим сращением суставных поверхностей и разрастание неэластичной фиброзной ткани внутри или вокруг сустава. Реже хрящи срастаются между собой.
Классификация
С учетом типа сращения выделяют три варианта анкилоза суставов:
- Фиброзный. Возникает при продолжительной иммобилизации, хронических негнойных процессах. Кости соединяются между собой фиброзной тканью. На рентгенограммах суставная щель сохранена, деформирована. Функциональность сустава утрачивается, сохраняются незначительные движения.
- Костный. Становится итогом гнойных артритов и внутрисуставных переломов. Кости в зоне сустава срастаются, образуя единый массив. Суставная щель на снимках не определяется, движения полностью отсутствуют.
- Хрящевой. Формируется при артрогрипозе, выявляется у детей младшего возраста. Характеризуется отсутствием движений при нарушении конфигурации суставных концов костей на рентгенограммах.
В зависимости от протяженности анкилоз может быть частичным или тотальным, по месту расположения – внутрисуставным, внесуставным или сочетанным.
Симптомы анкилоза
Пациент жалуется на отсутствие движений в суставе. При фиброзном сращении обычно присутствует болевой синдром, при костных анкилозах болей нет. При внешнем осмотре сустав находится в фиксированном положении, которое может быть как функционально выгодным (обеспечивающим наибольшую возможность передвижения или самообслуживания), так и функционально невыгодным.
Выгодным положением для плечевого сустава считается умеренное отведение с небольшим отклонением кпереди и разворотом кнаружи. Для анкилозированного локтевого сустава оптимальным состоянием является сгибание под прямым углом. Тазобедренный сустав наиболее функционален в положении незначительного сгибания и отведения, коленный – легкого сгибания, голеностопный – сгибания под углом, немного превышающим 90°. Все остальные положения рассматриваются как функционально невыгодные и нуждающиеся в коррекции.
Внешние изменения при анкилозе могут существенно варьироваться – от грубых деформаций (иногда – в сочетании с укорочением или искривлением конечности) до локального нарушения конфигурации сустава. Симптоматика при попытке пассивных движений зависит от типа сращения. При костном анкилозе движения и боли отсутствуют, при фиброзном определяются качательные движения, сопровождающиеся усилением боли.
Осложнения
Наличие анкилоза оказывает негативное влияние на весь остальной опорно-двигательный аппарат, поскольку нарушает биомеханику движений. Здоровая конечность постоянно страдает от перегрузки, поэтому в ней чаще формируются артрозы и энтезопатии. При анкилозах нижних конечностей нагрузка на позвоночник возрастает и становится ассиметричной, что приводит к искривлениям, остеохондрозу, межпозвонковым грыжам.
Диагностика
Диагноз устанавливается врачом-ортопедом на основании результатов внешнего осмотра и данных визуализационных методик. Для определения воспалительных заболеваний, приведших к формированию анкилоза, осуществляются лабораторные исследования. План обследования включает следующие процедуры:
- Рентгенография сустава. Назначается для уточнения вида и распространенности сращения, в ряде случаев выявляет заболевания, которые стали причиной формирования анкилоза.
- КТ и МРТ сустава. Применяются для детализации изменений, оценки целесообразности хирургической коррекции, выбора вида оперативного вмешательства.
- Лабораторные анализы. Выполняются для определения ревматоидного фактора, специфических аутоантител, гипериммуноглобулинемии, снижения уровня фракций комплемента и других лабораторных признаков ревматических заболеваний.
Дифференциальную диагностику проводят между анкилозами различной этиологии. Иногда патологию необходимо различать с тяжелыми контрактурами.
Лечение анкилоза
Любые консервативные мероприятия при данном состоянии имеют вспомогательное значение, назначаются для устранения этиологического фактора, уменьшения болевого синдрома, на этапе подготовки к операции и в послеоперационном периоде. Единственным эффективным способом коррекции анкилоза в абсолютном большинстве случаев является хирургическое вмешательство.
В основном, применяется при фиброзном анкилозе. Для устранения болей пациентам рекомендуют:
- грязелечение;
- электрофорез с обезболивающими препаратами;
- массаж;
- санаторно-курортное лечение.
При небольшой протяженности фиброзных перемычек возврата подвижности иногда удается добиться с использованием механотерапии.
Целью операции при анкилозе является восстановление объема движений или выведение конечности в функционально выгодное положение. Применяются следующие методики:
- Резекция сращений. Показана при внесуставном расположении фиброзных или костных перемычек. Позволяет восстановить подвижность сустава. Объем движений после вмешательства зависит от состояния суставных поверхностей, окружающих мягкотканных структур.
- Артродез. Выполняется при порочном положении конечности. Предусматривают частичное удаление костной ткани и создание нового неподвижного сращения. После операции пациент получает возможность опираться на ногу или использовать руку для самообслуживания при сохранении анкилоза.
- Артропластика. Предполагает моделирование суставных поверхностей для возобновления движений. Сустав вскрывают, сращения иссекают, дефекты замещают ауто- или гомотрансплантатами, между костями укладывают прокладки из мягких тканей для предупреждения повторного сращения.
- Эндопротезирование. Пораженные суставные поверхности удаляют и замещают эндопротезом. Наиболее эффективная методика, обеспечивающая полное восстановление функциональности сустава.
После операции проводят стандартные реабилитационные мероприятия – назначают ЛФК, массаж, физиолечение. В процессе лечебной физкультуры больные восстанавливают старые или осваивают новые двигательные стереотипы.
Прогноз
Прогноз при анкилозе определяется видом сращения, тяжестью деформаций в области сустава, состоянием мышц, сухожилий и связок, другими факторами. После артродеза функциональные возможности конечности увеличиваются, частичная или полная нетрудоспособность сохраняется. После артропластики обычно отмечается частичное возвращение подвижности, возможно повторное формирование анкилоза. После эндопротезирования работоспособность восстанавливается.
Профилактика
Профилактика анкилозов заключается в своевременной репозиции внутрисуставных переломов с точным восстановлением конфигурации суставной поверхности, раннем начале лечения воспалительных заболеваний суставов. Нельзя без необходимости злоупотреблять иммобилизацией. При высокой вероятности формирования анкилоза конечность следует заблаговременно зафиксировать в нужном положении гипсовой повязкой.
Читайте также:


