Как лечить тройничный нерв на спине
Медицинский эксперт статьи

- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Стадии
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

Резкая челюстная боль может быть следствием такой патологии, как защемление тройничного нерва. Эта проблема относится к разряду тяжелых неврологий, поскольку её появление обусловлено целым рядом факторов, симптоматика определяется сильной болью и утратой трудоспособности, а терапия зачастую длительная и сложная.
Код по МКБ-10
Эпидемиология
Чаще всего диагностируют защемление тройничного нерва с правой стороны (из медицинской практики, правосторонний болезненный процесс фиксируется в 70% случаев). Одновременно двустороннее поражение встречается лишь в единичных случаях. [1]
Наиболее часто защемление наблюдается у пациентов, принадлежащих к возрастной категории от 40 до 55 лет. Женщины болеют несколько чаще мужчин.
Поражение тройничного нерва имеет определенную цикличность: рецидивы происходят преимущественно в межсезонье, осенью или весной.
Наиболее распространенным симптомом защемления является боль – сильнейшая, резкая, которая сложно переносится больными. У большинства пациентов поражается нижний лицевой сегмент, однако возможно вовлечение в процесс верхней, лобной и срединной области лица.
Причины защемления тройничного нерва
Причин защемления тройничного нерва достаточно много, хотя основными факторами выступают нарушенный кровоток и непосредственное передавливание нерва. Чаще всего врачи указывают на такие исходные причины:
- спайки, опухолевые процессы, с распространением на нервные ответвления;
- артериальные аневризмы;
- нарушенная техника пломбирования зубов, поражение нерва при удалении зубов;
- воспалительные процессы в виде пародонтита или пульпита;
- инфекционно-воспалительные процессы в области носоглотки или челюстей;
- стоматиты;
- сосудистые атеросклеротические изменения, сопряженные с нарушением питания тройничного нерва;
- лицевые, челюстные травмы; [2]
- холодовые воздействия.
Кроме этого, выделяют несколько факторов риска, или заболеваний, при которых чаще всего развивается клиническая картина защемления тройничного нерва. [3]
Факторы риска
- Аутоиммунные заболевания нервной системы, рассеянный склероз.
- Эндокринные нарушения.
- Заболевания сердечно-сосудистой системы.
- Вирусные инфекции, герпевирус.
- Психогенные расстройства (неврозы, психозы, психосоматические патологии, аномальные психоэмоциональные реакции).
- Витаминный или микроэлементный дефицит в организме.
- Ослабленный иммунитет, ОРЗ, ОРВИ, простудные заболевания.
Патогенез
Основной функцией тройничного нерва считается обеспечение чувствительной способности лица. Тройничные нервы являются парными и пролегают слева и справа. Каждый нерв отводит от себя три ветви:
- ветвь, ответственная за чувствительную способность зрительных органов, кожных покровов на лбу и верхнего века;
- ветвь, определяющая чувствительность щечной, ноздревой, верхнегубной, десенной зоны и нижнего века;
- ветвь, ответственная за чувствительность нижних челюсти и губы, а также за взаимодействие с жевательной мускулатурой.
При защемлении тройничного нерва развивается воспалительный процесс, который характеризуют, как невралгия, либо неврит. При невралгии поражаются периферические нервы, раздражаются их чувствительные волокна. Неврит сопровождается болезненным разрушением структуры нерва.
Причины защемления тройничного нерва в шейном отделе заключаются в раздражении вегетативных структур спинного мозга, либо в поражении верхнего шейного симпатического ганглия инфекцией или воспалительной реакцией. При этом формируются спайки и фиброзные изменения, вегетативное ядро тройничного нерва сдавливается. [4]
Симптомы защемления тройничного нерва
Защемление тройничного нерва всегда происходит внезапно, резко.
Стандартные первые признаки – это пронзительная боль с одной стороны лица и, как следствие, паника и непонимание случившегося. Подобное состояние часто случается на фоне следующих действий:
- человек умывался;
- чистил зубы;
- брился;
- лечил зубы;
- наносил макияж;
- смеялся, улыбался, разговаривал;
- травмировал область лица или ротовой полости.
Наиболее типичным симптомом защемления тройничного нерва считается цикличная болезненность в пораженной лицевой зоне. Болевой синдром беспокоит практически постоянно или по нескольку раз в сутки, всегда начинаясь остро, внезапно. Каждый приступ продолжается от нескольких секунд до пары минут, достигая пиковой точки и понемногу утихая. [6]
Стадии
Максимально выраженную клиническую картину наблюдают в течение первых двух суток с момента защемления тройничного нерва. Стадии патологии разделяют в зависимости от её особенностей.
Острое защемление диагностируют, если заболевание продолжается до 14 дней, подострое – до одного месяца. О хронической форме говорят, если болезнь протекает в течение 5 недель и больше.
Осложнения и последствия
Лечение при защемлении тройничного нерва следует проводить без промедления и как можно скорее. Отсутствие медицинской помощи может привести к осложнениям и развитию мимических контрактур (спазм, непроизвольная стянутость и пр.). Возможны и другие неприятные последствия:
- ухудшение слуха, зрения;
- парез лицевых мышц, нарушения мимики, бесконтрольный тремор мускулатуры;
- при сдавливании нервного окончания мозжечковыми сосудами – кровоизлияние или гематома мозжечка;
- атаксические (координационные) нарушения;
- депрессии, психоэмоциональная нестабильность, апатия. [7]
Диагностика защемления тройничного нерва
Диагностика защемления тройничного нерва проводится на основании внимательного неврологического осмотра. Именно по его итогам врачу удается определить особенности болевого синдрома:
- его тип;
- точную зону болезненного очага;
- причинные факторы.
Кроме осмотра, доктор проводит пальпацию. В качестве вспомогательных методов применяют магнитно-резонансную и компьютерную томографию, благодаря которым можно выяснить причину защемления. При необходимости назначается электронейрография, позволяющая определить качество прохождения электрических импульсных колебаний по нервным волокнам. [8]
Дифференциальная диагностика
Дифференциальная диагностика всегда требует совместных консультаций таких специалистов, как отоларинголог, стоматолог, невропатолог. Зачастую схожий болевой синдром сопровождает воспалительные процессы в околоносовых пазухах или заболевания зубов.
Лицевые боли разной интенсивности наблюдаются:
- при неврите или невралгии чувствительных нервных волокон;
- при ганглионеврите;
- при стоматологических болезнях;
- при глазных заболеваниях;
- при отоларингологических патологиях.
К кому обратиться?
Лечение защемления тройничного нерва
При защемлении тройничного нерва назначается комплексная продуманная терапия, состоящая из таких этапов:
- облегчение симптоматики;
- устранение факторов, которые привели к развитию защемления;
- стабилизация функции нервной системы (предупреждение стрессов, налаживание процессов ЦНС);
- физиотерапия (массажные процедуры, иглоукалывание, электрофорез).
Для облегчения самочувствия пациента часто назначают лекарственное средство Финлепсин – это антиконвульсант, прекрасно снимающий болевой синдром при невралгии. Лечение начинают с малого количества препарата, буквально по 0,2 г в сутки, с постепенным повышением дозировки до 1,2 г в сутки. Предельное суточное количество медикамента – 1,6 г. Прием проводят в среднем 3 раза в сутки, в зависимости от выраженности защемления и общей дозировки препарата.
Вспомогательными лекарственными средствами могут стать такие:
- Нестероидные антивоспалительные препараты, такие как Кеторол, Нимесулид, Ибупрофен, снимают воспалительную реакцию и облегчают боль.
- Спазмолитические препараты и анальгетики (Спазмалгон, Спазган).
- Седативные препараты и антидепрессанты.
Кроме основной терапии медикаментами обязательно назначают витаминные препараты, в составе которых присутствуют витамины B-группы. К таким комплексным средствам относятся Мильгамма, Нейробион и пр. Дополнительно используют медикаменты иммуностимулирующего действия: экстракт эхинацеи, настойка женьшеня и пр.
Физиотерапевтическое лечение включает в себя проведение процедур для облегчения болевого синдрома и улучшения кровотока в пораженной зоне. Это позволяет ускорить регенерацию поврежденных нервов. При защемлении тройничного нерва востребованными считаются такие процедуры:
- УФО пораженной стороны лица.
- Ультравысокочастотная терапия.
- Лазерная терапия.
- Электрофорез с Новокаином, Димедролом, Платифиллином, витаминами B-группы.
Физиотерапевтические курсы можно проводить повторно, с профилактической целью. [9]
Базовая направленность оперативного лечения заключается в устранении сдавливания нервного ствола. В некоторых случаях врачам приходится инактивировать нерв для устранения болевого синдрома.
При защемлении тройничного нерва могут быть уместными следующие виды вмешательства:
- Радиохирургический метод предполагает воздействие на патологический очаг направленного γ-луча. Это несложное вмешательство, которое не сопровождается госпитализацией пациента, не требует наркоза и специальных подготовительных мероприятий.
- Метод микрососудистой декомпрессии – это обезвреживание сосуда, оказывающего давление на тройничный нерв. Такая процедура уместна в случае неправильного расположения артериальной сети в черепной полости.
- Балонно-компрессионный метод – это введение специального катетеризирующего устройства, снабженного своеобразным баллоном. По мере достижения катетером нервного сплетения баллон увеличивается и разрушает нерв. Процедура выполняется на фоне МРТ: врач визуализирует и контролирует собственные действия.
- Метод радиочастотной тригеминальной ризотомии состоит в инактивации нервного ствола при помощи электромагнитного импульсного колебания высокой частоты. К сожалению, процедура приносит лишь временный эффект.
- Инъекционное введение глицерина в область тройничного нерва приводит к его инактивации. Боль перестает беспокоить, рецидивы возникают лишь в единичных случаях.
Профилактика
Профилактические мероприятия для предупреждения защемления тройничного нерва включают в себя:
- своевременную терапию инфекционно-воспалительных процессов в среднем ухе, носовой полости и пазухах, ротовой полости и органах зрения;
- соблюдение гигиены ротовой полости;
- предотвращение переохлаждения, избегание сквозняков;
- поддержку иммунитета, качественное полноценное питание, периодический курсовой прием витаминно-минеральных препаратов;
- здоровый образ жизни, физическую активность, закаливание;
- качественный здоровый сон, полноценный отдых;
- недопущение физических и психоэмоциональных перегрузок;
- предупреждение травм головы и лица.
Кроме этого, важно следить за здоровьем позвоночного столба. Рекомендуется 1-2 раза в году посещать курсы мануальной терапии для поддержки функции позвоночника.
Прогноз
Если своевременно обратиться за помощью к врачу, а лечение при этом будет правильным и грамотным, то прогноз болезни можно назвать в целом благоприятным. Хотя рассчитывать на быстрое избавление от напасти не стоит: терапия обычно сложная и продолжительная. Соблюдение всех врачебных назначений, профилактических мероприятий помогает достичь устойчивого периода ремиссии.
Под категорический запрет попадает самолечение: самостоятельное неправильное или хаотичное использование лекарственных средств практически всегда приводит к усугублению заболевания и его прогрессированию. Защемление тройничного нерва – сложная рецидивирующая патология, требующая постоянного контроля со стороны доктора, и лечение только лишь народными средствами без квалифицированной медицинской помощи в данном случае неуместно.
Причины
Причинами могут стать самые разные факторы. Они в обязательном порядке выявляются на стадии диагностики, так как без их устранения боли будут возвращаться снова и снова.
- дегенеративно-дистрофические поражения позвоночника (межпозвонковая грыжа, остеохондроз, кифоз, спондилоартроз, анкилозирующий гиперостоз, протрузия межпозвонкового диска) — боль отдаёт в грудную клетку;
- простудные заболевания (ОРВИ, ОРЗ) — боль локализуется в области поясницы и лопаток;
- герпес, опоясывающий лишай;
- воспалительные процессы, локализующиеся в околопозвонковых тканях;
- интоксикация организма;
- сердечно-сосудистые заболевания, которые приводят к нарушению локального кровообращения;
- травмы позвоночника — следствием чаще всего становится защемление седалищного нерва;
- сахарный диабет;
- рассеянный склероз;
- гипо- и авитаминоз;
- опухоли различной этиологии.
- чрезмерные физические нагрузки;
- гиподинамия, сидячая работа, малоподвижный образ жизни;
- тесное, неудобное, утягивающее, не по размеру купленное нижнее бельё: бюстгальтер, корсет, колготки;
- длительное пребывание в неудобной позе;
- переохлаждение организма.
- сильный стресс;
- неврозы;
- психозы;
- чрезмерные эмоциональные нагрузки;
- моральная усталость;
- переутомление, синдром хронической усталости.
Психоэмоциональные причины развития невралгии провоцируют появление нетипичной симптоматики — больной ощущает сильнейший зуд и жжение в области лопаток или поясницы.
Симптомы
Основной признак невралгии — боль. Локализуется там, где повреждён нерв. Характер может быть совершенно разным:
- сильная или слабая;
- внезапная или тупая;
- жгучая или тянущая;
- режущая или ноющая;
- приступообразная или постоянная.
Усиливается при резких движениях, чихании, наклонах, кашле, глубоком вздохе, надавливании, выполнении физической работы. При отсутствии лечения присоединяются мышечные спазмы. Болевая точка может покраснеть. Часто образуются отёки.
В зависимости от места поражения нервных корешков, симптомы невралгии спины могут быть разными.
Шея
Грудной отдел позвоночника
- Характер боли: опоясывающая, постоянная, ноющая, отдаёт в сердце, часто обостряется по ночам, усиливается при резких движениях и глубоком вздохе;
- зона распространения: в области лопаток и верхнего отдела поясницы;
- ночные обострения часто сопровождаются приступами удушья, сонным апноэ и паническими атаками;
- мышечные спазмы и судороги;
- тремор рук.
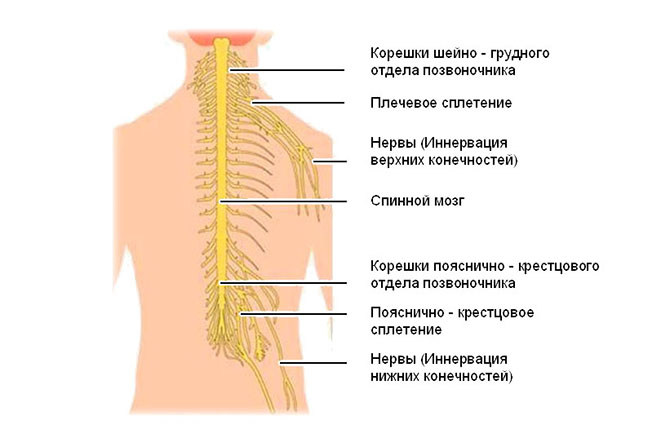
Спинной мозг и нервные структуры
Поясница
- Характер боли: острая, пронизывающая, резкая, интенсивная; отдаёт в какую-то одну ногу так, что на неё невозможно ступить; при защемлении седалищного нерва — невыносимая;
- траектория распространения: верхний отдел поясницы → нижний → задняя поверхность бедра → голени → пальцы ног;
- мышечные отёки и спазмы;
- при защемлении седалищного нерва возможно временное полное обездвиживание;
- тремор ног.
Чаще всего невралгия спины диагностируется у взрослых. Процент заболевания у детей минимален. В крайних случаях она является следствием родовой травмы у новорождённых. Иногда возникает у подростков из-за сильного стресса, связанного с возрастным кризисом.
По характеру боли:
- острая невралгия спины, характеризующаяся сильными болевыми приступами, обычно длится 10-14 дней;
- хроническая, когда боль отступает под напором лечения (стадия ремиссии).
По локализации боли:
- костно-суставная, когда боль ощущается в позвоночнике, рёбрах;
- мышечная невралгия, характеризующаяся спазмами и отёками.
В зависимости от поражённого участка:
- шейная;
- грудная;
- поясничная.
Выделяют также постгерпетическую невралгию — редкий вид заболевания, но невероятно болезненный. Тело словно пронзает сильнейший удар током при одном только прикосновении. Причиной чаще всего становится реактивация в организме одного из вирусов: герпеса, ветряной оспы, Эпштейна-Барр, цитомегаловируса.
Диагностика
При подозрении на невралгию спины следует обратиться к невропатологу или вертебрологу. Дифференциальная диагностика предполагает применение таких методов, как:
- пальпация болевой точки;
- сбор анамнеза;
- инструментальные обследования: рентгеноскопия грудной клетки и позвоночника, электрокардиография, магнитно-резонансная и компьютерная томографии, электромиография.
Главная задача врача при диагностике — дифференцировать невралгию и схожие по симптоматике заболевания — инфаркт, воспаление лёгких.
Лечение
Обычно лечение комплексное. Одновременно назначаются медикаментозные препараты, даётся направление на физиопроцедуру, объясняется принцип выполнения ЛФК, рекомендуются народные средства, озвучиваются правила ухода за больной точкой.
Первая помощь оказывается в момент болевого приступа.
Приоритетная задача — успокоить больного, потому что паника усиливает болевые ощущения. После этого необходимо помочь ему принять удобное положение тела:
- если боль в шее — усадить, укутать шарфом или платком;
- в грудной клетке — наклонить тело в здоровую сторону;
- в пояснице — уложить на живот на ровную и твёрдую поверхность, укрыть пледом.
При обострении боли нельзя применять разогревающие мази — лучше растереть спину охлаждающим гелем:
- Бен-Гель;
- Быструмгель;
- Вольтарен эмульгель;
- Диклофенак;
- Дип Рилиф;
- Долобене.
Дать обезболивающие таблетки:
- Анальгин;
- Диклофенак;
- Кеторолак;
- Найз;
- Нурофен;
- Ортофен;
- Пенталгин;
- Темпалгин;
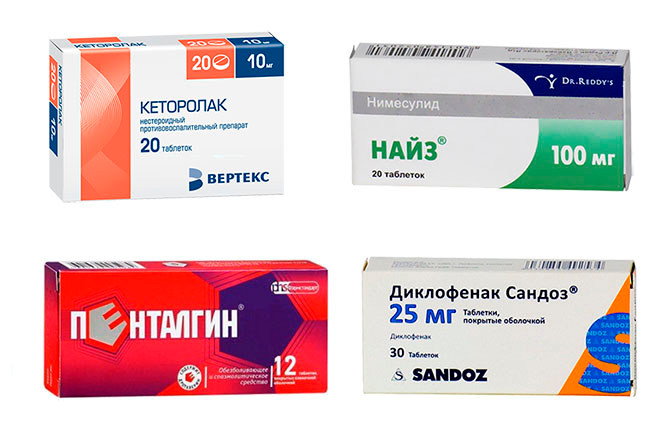
Обезболивающие препараты
Если первая помощь при невралгии спины не возымела эффекта, боль не прекратилась или даже усилилась, вызывается на дом врач. Если приступ удалось купировать, больного необходимо уговорить как можно быстрее (желательно на следующий же день) обратиться к профильному специалисту.
Для приёма внутрь
В первую очередь при невралгии врач назначает противовоспалительные препараты от болей в спине:
- Анальгин;
- Найз;
- Нурофен.
В качестве альтернативы прописывается какое-нибудь нестероидное противовоспалительное лекарство:
- Диклофенак;
- Ибупрофен;
- Индометацин;
- Кеторолак;
- Мелоксикам;
- Мовалис;
- Налгезин.
Для снятия мышечных спазмов применяются миорелаксанты центрального действия — Мидокалм, Баклофен или Сирдалуд. С этой же целью могут быть прописаны противоэпилептические препараты, хорошо зарекомендовавшие себя в лечении невралгий. Это Финлепсин, Габапентин, Карбамазепин.
В период обострения, чтобы облегчить боль, врач может назначить успокаивающие препараты седативного действия:
- Глицин;
- Ново-пассит;
- Афобазол;
- Тенотен;
- Персен;
- настойки валерианы, пустырника.
Комплексные препараты, содержащие витамины группы В, ускоряют выздоровление: Мильгамма композит, Нейрорубин, Нейровитан.
Для наружного применения
В стадии обострения невралгии применяются охлаждающие гели (список приведён выше). Как только боли немного затихают, используется согревающая мазь, но с разрешения врача и в минимальных дозировках. Это могут быть:
- Апизартрон;
- Випратокс;
- Випросал В.
Также с разрешения врача можно применять общеукрепляющие мази, полезные для позвоночника:
- Flekosteel;
- Artraid;
- массажный бальзам Дикуля;
- Здоров (крем-воск).
Выбор мазей от болей в спине на современном фармацевтическом рынке достаточно обширен.
Инъекции
Внутримышечные инъекции — одно из самых эффективных лечений невралгии спины с практически мгновенным купированием боли. Это могут быть:
- микс из анальгетика и спазмолитика: Анальгин в сочетании с Но-шпой, Папаверином или Димедролом;
- противовоспалительные нестероиды и миорелаксанты: Диклофенак, Вольтарен, Артрозан, Мидокалм, Мелоксикам;
- витамины: В1, В2, В6, В12;
- Мильгамма — микс из витаминов группы В и обезболивающего (лидокаина или новокаина);
- гормоны: Преднизолон, Гидрокортизона ацетат, Дексаметазон.
В случае сильнейших приступов врач проводит новокаиновую блокаду для временного облегчения боли. Инъекция вводится в околопозвоночную область специальной иглой. Представляет собой микс из гормонов, анестетиков и противовоспалительных препаратов.
Пластырь
В последнее время от болей в спине стал широко применяться обезболивающий пластырь. Он быстро купирует приступы и прост в использовании. Выбор в аптеках достаточно богат:
- Версатис с лидокаином;
- Вольтарен с диклофенаком натрия;
- ZB Pain Relief Orthopedic Plaster — ортопедический пластырь с травами;
- чёрный нефрит с травами;
- Injoint — прозрачный гель-пластырь с пчелиным и змеиным ядом.
Однако нужно понимать, что ни один пластырь не лечит невралгию, а лишь облегчает течение болезни, временно устраняя некоторые симптомы.
Физиотерапевтическое лечение предполагает применение следующих процедур:
- магнитотерапия;
- дарсонвализация;
- ультрафиолетовое облучение;
- ДМВ-терапия;
- электрофорез;
- парафиновые и озокеритовые аппликации;
- грязелечение.
В домашних условиях с разрешения врача можно пользоваться физиотерапевтическими приборами, нормализующими кровоток в больной области, предназначенные для снятия болевого синдрома и лечения заболеваний позвоночника. Хорошо зарекомендовали себя в этой нише Алмаг-01 и Дэнас.
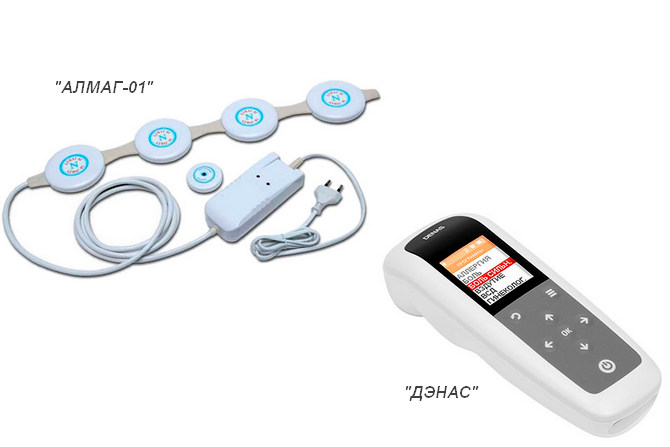
Электростимуляторы для нормализации кровотока в больной области Алмаг-01 и Дэнас
При невралгии спины применяются различные виды массажа.
- Классический лечебный
Выполняется только специалистом. Курс лечения — 10 процедур. Длительность одного сеанса — около получаса. Эффект: ослабление болей, снятие мышечных спазмов, улучшение кровообращения и лимфотока.
- Точечный (акупунктурный)
Лечебное воздействие на определённые точки. Некоторые осваивают его самостоятельно для применения в домашних условиях.
- Баночный (вакуумный)
Установка силиконовых вакуумных банок на лопатки и поясницу. Мгновенно снимают болевой синдром, ускоряют кровоток, устраняют отёки, улучшают подкожный обмен веществ, препятствуют дальнейшему развитию заболевания, предупреждают появление осложнений. Подходят для домашнего применения.
Самостоятельно в домашних условиях вылечить невралгию спины невозможно, однако есть народные средства, позволяющие облегчить течение заболевания в стадии ремиссии. В частности, можно делать различные компрессы.
Залить 50 г эвкалиптового листа 500 мл воды. Довести до кипения, держать на сильном огне 5 мин. Настаивать под крышкой 1,5 часа. Процедить. Добавить 15 г мёда. Тщательно размешать. Смочить ткань. Приложить к больному месту, накрыть сверху чем-нибудь тёплым. Держать 15 мин. Применять пару раз в день такими короткими курсами или оставлять на ночь.
Несколько листков герани выложить на кусок льняной ткани. Закрепить на больном месте тёплым платком. Каждые полчаса листки менять на свежие. Держать 2 часа.
100 г пшеничной муки и 10 г сухих дрожжей залить 200 мл тёплого молока. Замесить. Маленькими порциями добавить 100 г ржаной обдирной муки, постоянно помешивая. Накрыть плёнкой с отверстиями, оставить на 10 часов. Всыпать ещё 100 г ржаной обдирной муки мелкими порциями при постоянном помешивании.
Натереть больное место очищенным скипидаром. Обернуть тесто марлей, приложить. Сверху накрыть бумагой для компрессов. Замотаться шерстяным платком. Продолжительность процедуры — 40 мин. Частота — через день. Тесто можно использовать повторно.
Смазать больное место мёдом. Поверх наложить лепёшку из растопленного воска. Продолжительность первой процедуры — 5 мин. Каждую последующую постепенно увеличивать во времени.
Кому-то помогает мазь домашнего приготовления для растирания больной спины. Берутся свежие почки сирени и свиной жир. Пропорции — 1 к 4. Перемешиваются и подогреваются на медленном огне. Применять в тёплом виде.
При невралгии спины также рекомендуются ванны с добавлением осиновой коры, хвойных иголок или сосновых шишек.
Если образовались отёки, помогают солевые примочки.
Вместо седативных препаратов можно пить настой из пустырника или чай с мелиссой.
Однако нужно помнить, что самолечение в домашних условиях проводится только с разрешения врача. Иначе любая процедура может обернуться во вред, ухудшить состояние и привести к необратимым последствиям.
Есть специальные упражнения, помогающие при невралгии спины. Лечебная физкультура должна быть в обязательном порядке согласована с врачом. Практикуется только в стадии ремиссии. Одно из основных правил — не делать никаких резких движений, выполнять плавно, не торопясь.

Упражнения для шеи
- Положить ладонь на лоб. Постараться выдвинуть голову вперёд, оказывая рукой сопротивление.
- Положить ладонь на затылок. Постараться отодвинуть голову назад, оказывая рукой сопротивление.
- Положить ладонь на правое ухо. Постараться наклонить голову к правому плечу, преодолевая сопротивление.
- Положить ладонь на левое ухо. Постараться наклонить голову к левому плечу, преодолевая сопротивление.
- Выполнить повороты головой вправо и влево.
- Выполнить наклоны головой вперёд и назад.
- Выполнить вращение головой по часовой стрелке, затем — против неё.
Количество повторов для каждого упражнения — 10.
Упражнения для грудного отдела позвоночника
Лечь на спину, вытянуться. Поднять выпрямленные руки вверх над головой. Перекатываться попеременно вправо и влево.
Встать прямо. Ноги на ширине плеч. Локти согнуть, руки ладонями вниз расположить перед грудью. Вращать верхнюю часть тела по часовой стрелке и против.
Упражнения для поясницы
Встать на четвереньки. На вдохе выгнуть спину дугой. На выдохе — прогнуть в обратную сторону.
Встать на четвереньки. Выпрямить и вытянуть правую ногу назад, упереться пальцами в пол. Одновременно с ней вытянуть перед собой левую руку. Зафиксироваться на несколько секунд. Выполнить для другой стороны.
Лечь на спину. Согнуть колени. Руки запрокинуть за голову. Медленно потянуться правым локтём к левому колену. Вернуться в исход. Выполнить для другой стороны.
- Ягодичный мостик
Лечь на спину. Вытянуть руки вдоль тела. Поднять таз, зафиксироваться, опустить.
При ежедневном и правильном выполнении лечебная гимнастика ускорит выздоровление.
В лечении невралгии спины также применяются следующие вспомогательные методы:
- мануальная терапия;
- специальный корректирующий корсет для осанки;
- иглоукалывание;
- йога-мат;
- валик универсальный (аппликатор Ляпко);
- хирургическое вмешательство — удаление ткани, которая оказывает давление на нервные окончания.
Несмотря на такое обилие препаратов, процедур, народных средств и методов даже нетрадиционной медицины, как лечить невралгию спины в каждом отдельном случае, может сказать только невропатолог.
Рекомендации

Чтобы облегчить течение невралгии и избежать острых болевых приступов в спине, необходимо иметь в виду несколько врачебных рекомендаций:
- В период обострения нельзя принимать горячие ванны, загорать, применять разогревающие мази. Даже сухое тепло использовать с большой осторожностью.
- Избегать переохлаждения организма. Укреплять иммунитет, стараться не болеть.
- Не поднимать тяжести. На время отказаться от силовых тренировок.
- Высыпаться. Спать на ортопедическом матрасе: при шейной невралгии — на жёстком, при грудной — на средней жёсткости, при поясничной — на мягком.
- Правильно питаться.
- Пить больше воды.
- Заняться плаванием. Ежедневно делать лечебную гимнастику. Больше двигаться.
- Чаще гулять и проветривать помещения.
- Отказаться от алкоголя и курения.
- Избегать стрессов и переутомления.
Тем, у кого сидячая работа, рекомендуется каждый час делать перерыв и разминаться — ходить, потягиваться, выполнять несложные упражнения.
При возникновении любых дискомфортных ощущений необходимо своевременно обращаться к врачу.
Эти же рекомендации являются одновременно и профилактическими мерами, позволяющими избежать невралгии.
Осложнения
Если не заниматься полноценным лечением невралгии спины, заболевание не только перейдёт в хроническую стадию, но и будет иметь самые негативные последствия для здоровья. Возможные осложнения:
Также, если воспаление не купировать, есть высокий риск его распространения на межпозвонковые соединения. Это может привести к развитию опоясывающего лишая, сыпи на теле, повышению температуры.
Невралгия спины — крайне тяжёлое заболевание, требующее профессионального лечения, терпения и соблюдения врачебных рекомендаций. Лишь при таких условиях оно отступит и не будет иметь пагубных последствий.
Читайте также:


