Меня спасла операция на позвоночнике
Настю Рожкову спасет операция на позвоночнике. Нужна помощь
Шестнадцатилетняя Настя живет с родителями в подмосковном Дзержинском. Три года назад у девочки внезапно развился сколиоз. Лечение не помогает, искривление стремительно прогрессирует и уже достигло 4-й, самой тяжелой степени. Справа на спине образовался горб, Насте трудно дышать, стоять и сидеть, она страдает от боли в спине, к которой прибавились головные боли. Выпрямить девочке спину может только операция — установка на позвоночник фиксирующей металлоконструкции. Но эта операция стоит больше миллиона рублей, таких денег у родителей Насти нет.
Первое, что поразило Настю, когда она вошла в кабинет врача, был… горб на спине доктора, который не мог скрыть даже свободный белый халат.
— Как? — удивилась девочка. — И у вас тоже?!
— Ерунда, — отмахнулся врач. — Просто не сделал операцию в свое время, а теперь поздно. Зато прекрасно знаю, каково это — быть горбатым: врагу не пожелаешь. Но ты будешь красавицей!
Впервые за долгое время Настя улыбнулась.
— Я же не виновата, что у меня одни пятерки, — оправдывалась девочка. — Мне просто нравится учиться.
У Насти Рожковой сколиоз самой тяжелой степени. Девочке трудно дышать, она страдает от сильнейших болей в спине. Поможет только установка на позвоночник фиксирующей металлоконструкции. Но эта операция стоит больше миллиона рублей, таких денег у родителей Насти нет. Нужна помощь.
Не хватает 275 482 рубля.
Сбор средств продолжается.
Ее любимыми предметами были информатика и математика. Настя мечтала поступить в институт и стать программистом.
— В 13 лет дочку как будто сглазили, — вспоминает Ирина, мама Насти. — Идеально прямая спина вдруг согнулась и больше не выпрямлялась. Мы обратились к врачу.


На осмотре ортопед поставил диагноз сколиоз и рекомендовал лечебную физкультуру, массаж и плавание.
Настя росла, а ее позвоночник искривлялся все заметнее — никакие упражнения не помогали. У девочки изменилась походка, одно плечо стало заметно выше другого, а правая лопатка начала сильно выступать — вырос горб. Дефекты фигуры Настя старательно маскировала свободной одеждой на несколько размеров больше. Скрывать боль оказалось сложнее. Приступы преследовали девочку повсюду: дома, в школе, на прогулке.
— Как будто спину стрелой проткнули, аж искры из глаз, — жаловалась Настя маме.
— Мы обязательно что-нибудь придумаем, — успокаивала та. — Вместе непременно справимся.
На очередной консультации, изучив рентгеновские снимки, ортопед диагностировал правосторонний грудопоясничный сколиоз 3-й степени. К ЛФК, массажу и плаванию добавили жесткий ортопедический корсет Шено. Но корсет не помогал выпрямить спину. Как только Настя его снимала, позвоночник без опоры снова искривлялся буквой S.
Восстановительное лечение тоже не принесло никаких результатов. Да и врачи в профильных центрах Москвы и Подмосковья, куда мама привозила Настю на обследование, уже не обещали вылечить девочку консервативными методами, а говорили, что необходима операция.
Настя читала в интернете медицинские статьи и форумы о выпрямлении позвоночника хирургическими методами — и чем больше читала, тем страшнее виделся исход операции.
Но состояние стремительно ухудшалось, появилась одышка, головные боли. Из-за боли в спине девочка уже не могла сидеть на уроках, приходилось пропускать школу.
— Врач запретил Насте сидеть больше 30 минут, — рассказывает Ирина. — Дочке можно теперь только ходить и лежать. Но долго ходить она не может — быстро устает, начинает задыхаться. Поэтому большую часть времени она вынуждена лежать. На кровати спит, читает, делает уроки. Чтобы снять боль и напряжение в спине, несколько раз в день я делаю ей массаж.
На обследовании в московской клинике ортопед-травматолог сказал, что сколиоз уже достиг 4-й степени и что оттягивать операцию — значит потерять драгоценное время.
— Тебе не стоит бояться, — успокаивал Настю доктор. — С помощью металлоконструкции мы зафиксируем позвоночник в правильном положении. Современные конструкции позволяют сделать это более бережно, а срок реабилитации намного сократится.
— Я ненавижу свой горб, — признается девочка. — Мне очень страшно, но еще больше я устала от боли. Три года просыпаюсь с ней — и с ней засыпаю. Кажется, что живу в аду и кто-то пускает мне в спину стрелы.
Операция дорогая, стоит более миллиона рублей и госквотой не покрывается. Оплатить ее родители девочки не в состоянии. Но все вместе мы можем помочь Насте.








Вести.Ru и Русфонд объединились, чтобы помочь тяжелобольным детям. В рамках проекта мы рассказываем о детях, их родителях, которые попали в беду, испытывают горе и нужду, отчаявшись найти средства на лечение. Нет ничего ужаснее страданий ребенка – и ничего более радостного, чем его выздоровление. Каждую неделю мы рассказываем истории о детях, чтобы собрать средства на их лечение. Без вашей помощи детям не справиться.
Сегодня мы рассказываем о пятилетней Полине В. из города Артема Приморского края.
У девочки на фоне врожденного нарушения развития позвоночника образовался кифосколиоз. Деформация позвоночника и грудной клетки прогрессирует, состояние Полины ухудшается, нарушается работа сердца и легких. Девочке поможет только операция – установка на позвоночник специальной металлоконструкции. Ждать госквоты пришлось бы два с половиной года, но этого времени у Полины нет.
Из письма Елены Буровой, директора Центра содействия семейному устройству: "Полина сирота, два года назад умерла ее мама, а папу лишили родительских прав. Девочка поступила в наш Центр год назад из Краевого дома ребенка (Владивосток). Полина очень добрая, общительная и доброжелательная девочка, ходит в детсад, у нее много друзей. Она активно участвует в общих занятиях и играх, любит рисовать. Ее уровень развития выше среднего. Врожденный кифосколиоз нашли у Полины в годовалом возрасте. Эта болезнь – следствие нарушений внутриутробного развития ребенка. Если кифосколиоз не лечить, то начнется деформация внутренних органов и сбой в работе сердца. Сейчас Полина очень быстро утомляется при физических нагрузках, ей вообще нельзя бегать и даже подолгу стоять. Необходимо поэтапное хирургическое лечение. В настоящее время нужна операция по установке металлоконструкции, которую берется сделать Медицинский центр Дальневосточного федерального университета во Владивостоке. Но в связи с отсутствием госквот на такую высокотехнологичную медицинскую помощь операция отложена до 2021 года. Но ждать нельзя".
Травматолог-ортопед Медицинского центра Дальневосточного федерального университета Константин Зинченко (Владивосток): "У Полины тяжелое искривление позвоночника. Деформация прогрессирует, сдавливая внутренние органы. Необходимо двухэтапное оперативное лечение. На первом этапе мы проведем резекцию заднего клиновидного L1 позвонка и установим фиксирующую металлоконструкцию. Это позволит остановить дальнейшую деформацию".
Стоимость операции 804 891 руб.
Русфонд (Российский фонд помощи) создан осенью 1996 года для помощи авторам отчаянных писем в "Ъ". Проверив письма, мы размещаем их в "Ъ", на сайтах rusfond.ru, kommersant.ru, Вести.Ru, в эфире "Первого канала" и радио "Коммерсантъ FM", в социальных сетях, а также в 172 печатных, телевизионных и интернет-СМИ. Возможны переводы с банковских карт, электронной наличностью и SMS-сообщением, в том числе из-за рубежа (подробности на rusfond.ru). Мы просто помогаем вам помогать. Всего собрано свыше 13,866 млрд руб. В 2019 году (на 21 ноября) собрано 1 242 300 862 руб., помощь получил 1693 ребенка. Русфонд – лауреат национальной премии "Серебряный лучник" за 2000 год, входит в реестр НКО – исполнителей общественно полезных услуг. В 2019 году Русфонд выиграл президентский грант на проект "Совпадение. Экспедиция доноров костного мозга", а его Национальный РДКМ – президентский грант на проект "Академия донорства костного мозга" и грант мэра Москвы на проект "Спаси жизнь – стань донором костного мозга". Президент Русфонда Лев Амбиндер – лауреат Государственной премии РФ.
Адрес фонда: 125315, г. Москва, а/я 110;
rusfond.ru; e-mail: rusfond@rusfond.ru
Приложения для айфона и андроида rusfond.ru/app
Появление болей в позвоночнике — тревожный сигнал. С визитом к врачу не надо затягивать. Большая часть патологий позвоночника на ранних стадиях поддается консервативным методам лечения. Однако, если лечение не проводить, в позвоночнике могут появиться необратимые изменения. Они могут возникнуть в любом возрасте, но в особой мере им подвержены пожилые люди.
Почему не стоит бояться операции
С каждым годом технологии совершенствуются. Сегодня стало возможным проводить малоинвазивные операции на позвоночнике, то есть операции с небольшим доступом. Такие операции гораздо меньше травмируют кожу, мышцы, связки и костные структуры. Они позволяют избежать обильной кровопотери и инфекционных осложнений, их хорошо переносят даже пациенты с хроническими заболеваниями. После вмешательства пациенты быстро восстанавливаются, не испытывая никаких двигательных ограничений в дальнейшем.
Благодаря современным способам визуализации, новейшим микроскопам и микрохирургической технике эффективность и безопасность вмешательств по сравнению с операциями-предшественниками стремительно увеличивается. Но несомненный ключ к успеху малоинвазивной операции — хирург, понимающий, как делать операцию, как при минимальном травмировании окружающей ткани добиться максимального эффекта внутри позвоночного канала, где находится патология.

Когда нужна помощь спинального нейрохирурга
Спинальная нейрохирургия специализируется на лечении спинномозговых нарушений, к которым относятся:
● дегенеративные заболевания позвоночника:
● грыжи дисков: выпячивание межпозвонкового диска между телами позвонков;
● фасеточный синдром или артроз межпозвонковых суставов: патологические изменения в тканях межпозвонковых суставов;
● стеноз позвоночного канала: сужение канала за счет гипертрофии желтой связки и суставов;
● спондилолистез: грубое смещение одного позвонка относительно другого;
● нестабильность позвоночного сегмента: движение одного позвонка относительно другого;
● травмы позвоночника и спинного мозга;
● опухоли спинного мозга и позвоночника.
Если произошли дегенеративные изменения позвоночника
Хирургическое лечение заключается в том, что с помощью малоинвазивного доступа удаляется компрессия, которая сдавливает корешок и вызывает соответствующую неврологическую симптоматику. В некоторых случаях для устранения компрессии может удаляться не только сама грыжа, но и межпозвонковый диск, а после устанавливается протез диска или имплант для сращения двух позвонков.
Аналогичная операция по освобождению корешков от давления проводится и при стенозе. Уже через несколько часов после такой операции пациент становится активным, а на следующий день уходит домой.
При нестабильности позвоночного сегмента лечение подразумевает не только устранение компрессии, но и стабилизацию сегмента: в пораженные межпозвонковые диски устанавливается специальный протез с активными веществами, способствующими сращению двух близлежащих позвонков, а также четыре транспедикулярных винта, которые держат позвонки в неподвижном состоянии, пока они не срастутся.
Еще одна ситуация — спондилолистез. Он может быть стабильным и нестабильным. При стабильном спондилолистезе операция сводится к микродекомпрессии, при нестабильном нужна декомпрессия и стабилизация позвоночного сегмента.
При дегенерации межпозвонкового диска нагрузка перекладывается на позвонковые суставы и возникает фасеточный синдром. В этом случае эффективна радиочастотная денервация. Это амбулаторная процедура, при которой мы устанавливаем иглы в межпозвонковые суставы и денервируем их, то есть устраняем чувствительность. На подвижность позвоночника это не влияет, но болевой синдром проходит.
Как лечат опухоли
При небольших опухолях мы, как правило, используем малоинвазивные методики. Однако, прежде чем определить тактику лечения любой опухоли, — удаление единым блоком или частично, со стабилизацией позвоночных сегментов или без — необходимо проверить ее гистологию.

Как хирургия справляется с травмами позвоночника
Чаще всего травмируется нижний шейный отдел и грудопоясничный переход. Травмы позвоночника бывают:
● осложненными, когда сдавливается спинной мозг и его корешки;
● неосложненными, когда при переломе костных структур сдавливание не происходит.
Операции при травмах позвоночника могут сопровождаться:
● дополнительной стабилизацией за счет введения костного цемента в сломанный позвонок или установки транспедикулярных винтов на травмированном уровне;
● удалением костных структур, которые сдавливают спинной мозг или корешки;
● использованием специальных имплантов, которые протезируют тела позвонков и тем самым сохраняют его опорную функцию.
Какие исследования нужно сделать перед операцией
Стандартное обследование — магнитно-резонансная томография (МРТ), которая должна быть выполнена на томографе мощностью минимум 1,5 тл с подробными срезами на тех уровнях, которые вызывают боль.
Проведение операции — это командная работа
Несомненно, в любой операции ведущую роль играет хирург, но вместе с ним в лечении принимают участие анестезиологи, реабилитологи, неврологи, терапевты, медицинские сестры. Чтобы окончательный результат был наилучшим, все они должны быть квалифицированными и компетентными. Подобные операции требуют и взаимопонимания всей команды на всех этапах операции: при подготовке пациента к операции, при её проведении и во время реабилитации пациента.

Все специалисты нашей клиники — давно сработавшаяся команда профессионалов.
Главное для нас — это интересы пациента. Чтобы достичь максимальной эффективности лечения и минимизировать риски возникновения осложнений, в нашей клинике применяются международные стандарты качества медицинской помощи JCI (Joint Commission International — Объединенная международная комиссия). Соблюдение стандартов JCI, определяет высокий уровень безопасности и комфорта пациента.
Кроме того, мы стараемся учитывать предпочтения каждого пациента, его видение заболевания, обстоятельства. Обсуждаем, какой вариант, согласно мировому стандарту, будет наиболее оптимальным в каждом конкретном случае. А дальше — выбор за пациентом.
Миша Хлебников живет в Томске с родителями и старшим братом. У Миши на фоне генетического заболевания развился тяжелый кифосколиоз. Позвоночник изогнулся под углом почти в 90 градусов, справа уже образовался горб, мальчика мучают боли в спине. Болезнь быстро прогрессирует, но пока что все можно исправить, если срочно прооперировать Мишу — установить специальную раздвижную конструкцию, которая распрямит позвоночник и зафиксирует его в правильном положении. Операция сложная и недешевая, но других вариантов спасения у Миши просто нет.
Мишина мама Татьяна страшно волновалась, пока его вынашивала. Все думала: только бы не получилось как с Владиком, его старшим братом. Владик родился с тяжелым пороком сердца, все детство прошло в операциях. Эти годы были настоящим кошмаром для семьи.
Со вторым ребенком особого повода волноваться у Татьяны как будто не было. Порок сердца ведь не наследственная болезнь, а трагическая случайность, с чего ей вдруг повториться? Снаряд не падает дважды в одну и ту же воронку. Но Татьяне все равно было страшно.
Проблем с сердцем у новорожденного Миши не обнаружилось. Но родителей ждало куда более тяжелое испытание. Миша родился раньше срока, и у него практически не было мышечного тонуса.
— Он лежал такой мягкий, как ватная игрушка,— рассказывает Татьяна.— У него была очень странная голова, вытянутая. И косолапость. Самостоятельно сначала он вообще не дышал.
Врачи ничего толком не объяснили, что-то сказали про недоношенность и про генетическую аномалию, то есть болезнь по определению неизлечимую.
— Я первое время вообще не могла поверить, что все это происходит со мной, что все это по-настоящему,— вспоминает Татьяна.
Вскоре родители узнали диагноз: синдром Пены — Шокейра. Это врожденное заболевание затрагивает позвоночник, суставы, мышцы, череп, зрение, слух и головной мозг. Мише повезло, у него сравнительно легкая разновидность — умственные способности и зрение не пострадали. Но в физическом развитии мальчик отставал — пошел только в два года и поначалу, как рассказывает Татьяна, двигался в полуприседе, как будто в танце. Родители делали все, что возможно: массаж, физиотерапию, лечебную физкультуру. И постепенно малыш окреп, начал ходить почти нормально, только правая ножка по-прежнему подворачивалась.
В три года Миша заговорил, сначала неразборчиво. Стали заниматься с логопедом, и дела пошли на лад. Татьяна водит сына в инклюзивную группу продленного дня, там в основном здоровые дети и несколько — с особенностями.
Мише нравится буквально все. Он конструирует оригинальные механизмы из лего, шьет и валяет игрушки, играет в спектакле, правда, пока приходится выбирать роли почти без слов. А после театра идет на занятия музыкой. Это необычные занятия, рассказывает Татьяна: учитель сам играет, а дети могут выбрать себе любой инструмент — колокольчики, ксилофон — и подыгрывать кто во что горазд.
Но тут возникла новая проблема. Из-за особенностей развития костей у Миши проявился кифосколиоз. Сейчас позвоночник изгибается в виде буквы S, а справа на спине уже вырос горб. Искривление стремительно прогрессирует, из-за него сдавливаются внутренние органы и может пострадать спинной мозг. А Миша, раньше только отмахивавшийся от вопросов про самочувствие, теперь все время жалуется на боли в спине.
Дорогие друзья! Если вы решили спасти Мишу Хлебникова, пусть вас не смущает цена спасения. Любое ваше пожертвование будет с благодарностью принято. Деньги можно перечислить в Русфонд или на банковский счет мамы Миши — Татьяны Николаевны Хлебниковой. Все необходимые реквизиты есть в Русфонде. Можно воспользоваться и нашей системой электронных платежей, сделав пожертвование с банковской карты, мобильного телефона или электронной наличностью, в том числе и из-за рубежа (подробности на rusfond.ru).
Экспертная группа Русфонда
Алексей Каменский, Томская область
Адрес фонда: 125315, г. Москва, а/я 110;
Приложения для айфона и андроида rusfond.ru/app
- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
ТОП3 мифов про больную спину, которые мешают людям раз и навсегда решить свою проблему:
- Операции на позвоночнике рискованны, грозят инвалидностью и параличом.
- Хирурги готовы искромсать всех подряд, даже не предлагая пациенту альтернатив.
- Хороший массажист вылечит любую проблему со спиной.
Но российские пациенты и, хуже того, врачи — стараются до последнего избегать операций на позвоночнике. Это до сих пор повсеместно считается опасным. А за безопасной нейрохирургией принято ехать разве что в Германию и платить в районе 30 000 евро. Не готовые к таким расходам пациенты, вынуждены снимать симптомы грыж и стенозов медикаментами и физиотерапией. Но эти меры не убирают проблему, а лишь дают возможность жить с ней, испытывая постоянные неудобства, ограничивая себя в движениях, выборе увлечений, работы и даже позы для сна.
Мы ежедневно выписываем людей, которые после операции на позвоночнике уходят от нас на следующий день на своих ногах, возвращаются к жизни без противовоспалительных мазей и обезболивающих уколов.
Так что сегодня расскажем, как делают современные операции на позвоночнике, действительно ли велики риски, и как жить, чтобы не попасть на стол к хирургу.

Отчего болит спина и почему нельзя терпеть
Почти каждый человек старше 20 хотя бы однажды испытывал боль в спине. В чем причина?
Опорно-двигательный аппарат Homo sapiens хорошо приспособлен для прямохождения, а кое-где даже хранит ностальгические воспоминания о древолазании (например, широчайшие мышцы спины, нужные теперь разве что альпинистам и бодибилдерам).

А вот комфортная цивилизованная жизнь наступила, по историческим меркам, буквально вчера, и к такому жизнь нас не готовила. Не предусмотрено человеческой биомеханикой, что тело будет по 3 часа в день неподвижно сидеть в автомобиле и по 8-10 часов — за компьютером. А стоит при этом отклонить позвоночник от вертикали или изменить его естественный прогиб (например, ссутулиться) — давление на межпозвонковые диски растет в разы.
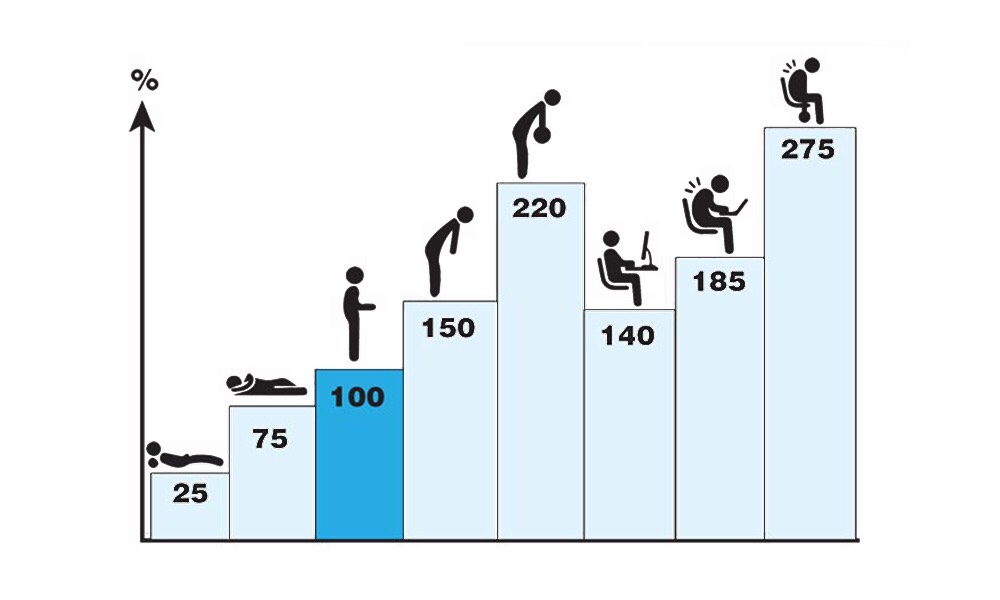
Не рассчитывала природа и на то, что станет модным три раза в неделю таскать тяжести в спортзале ради красоты.
Общий вывод — позвоночник страдает по разным причинам почти у всех современных городских жителей. У вас самих или у ваших знакомых почти наверняка бывает боль в пояснице или шее, дискомфорт и онемение в конечностях, острые головные боли, шум в ушах и мушки в глазах.
Но люди настолько привыкли к этим симптомам в повседневной жизни, что просто приспосабливаются к ним: подкладывают подушки, переворачиваются на другой бок или мажут спину мазью из рекламы на ТВ.
Почти 90% наших пациентов, прежде, чем прийти с жалобами в клинику, занимались самолечением. Многие только усугубили этим проблему. Пока человек живет с болью, в его костной, хрящевой, нервной ткани происходят изменения, часто необратимые.
Вовремя сходить к врачу и сделать МРТ — это небольшое усилие может сохранить вам годы свободного движения и предупредить действительно серьезные проблемы, вплоть до паралича.
Грыжа, протрузия, стеноз и прочие неприятности
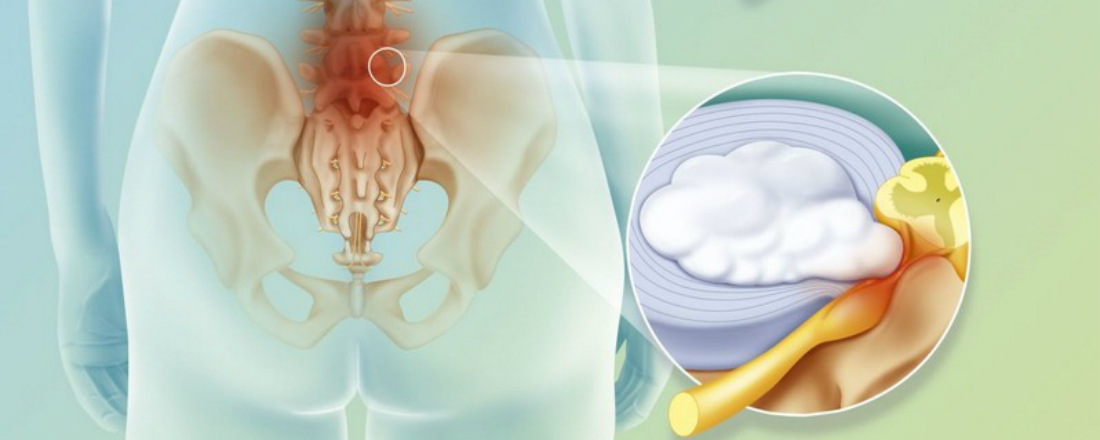
Самая частая причина острой боли в спине, нарушения движений и работы конечностей у пациентов относительно молодого возраста (до 50 лет) — грыжа межпозвонкового диска.
Вот здоровые позвонки и диск между ними.
Диск состоит из плотного волокнистого фиброзного кольца, внутри которого находится гелеобразная структура — пульпозное ядро. Сверху и снизу диск прикрыт хрящевой тканью.
Межпозвонковые диски выполняют работу амортизаторов, когда мы двигаемся, подолгу сидим или стоим. Они предотвращают соприкосновение и истирание позвонков. Если межпозвонковый диск подвергается сильному давлению слишком долго и регулярно, в нем возникают дегенеративно-дистрофические изменения.
Она может не повлечь серьезных проблем. Если принять меры предосторожности, с протрузией можно спокойно прожить всю жизнь. Но опасно, что проблемы уже есть, а без симптомов человек о них не знает и не считает нужным беречь позвоночник.
Тогда со временем протрузия увеличивается. А где фиброзное кольцо тонко, там и рвется. Пульпозное ядро выдавливается наружу. Так образуется грыжа.
Если она выходит в сторону позвоночного канала, то сдавливает проходящий там спинной мозг или нервные корешки, причиняя сильную боль и нарушая нервную проводимость.
Грыжа может случиться и в 20, и в 70 лет, но в пожилом возрасте (после 50 лет) причиной проблем со спиной и конечностями часто является не острый, как в случае с грыжей, а постепенный хронический процесс. Стеноз — сужение позвоночного канала.
Все это приводит к болевым синдромам, к нейрогенной хромоте, и т.д.
Как это лечат без операции
Если стеноз, протрузия или грыжа есть, но нет сдавления корешков, нарушения рефлексов, движений и чувствительности, а есть только боль в поясничной области, назначается консервативное лечение. Оно включает в себя три блока — физиотерапия, лечебная физкультура (ЛФК) и медикаментозное лечение.
Добавляются занятия с инструктором ЛФК. Он помогает пациенту убрать мышечно-тонический синдром (длительные спазмы, повреждающие мышечные волокна), учит правильным движениям и упражнениям, следит за верной техникой выполнения и адекватностью нагрузки, объясняет, что нельзя делать при данном диагнозе.
Лекарственная терапия — третий блок. Это противовоспалительные и обезболивающие препараты, снимающие мышечно-тонический синдром; витаминотерапия (мильгамма, комплекс витаминов группы B); препараты, восстанавливающие проводимость нервных волокон. Это и таблетки, и инъекции, и мази для местного нанесения. Медикаментозное лечение преследует основные цели: снять спазм, убрать боль, уменьшить отек и улучшить кровообращение.
Длиться физиотерапия может годами. Пациенту становится легче на время. Затем возвращается обострение, снова нужно проходить курс терапии. Консервативное лечение требует в среднем 1-2 раза в год вкладывать в спину от 30 000 до 120 000 руб. за медкаменты и физиотерапию, чтобы не пришлось терпеть боль и не получить ухудшения.
Но консервативное лечение исторически считается менее рискованным, чем оперативное вмешательство, направленное на устранение главной проблемы. Около 70% случаев протрузий, грыж и стенозов ограничиваются в показаниях консервативным лечением и сегодня. Так что ужастики о злых хирургах, которые никогда не соглашаются отправить пациента в аптеку и на массаж, а исключительно тащат в операционную — это ни что иное, как фольклорное преувеличение.
Операция на позвоночнике: опасность или необходимость?
Однако, проблема возникает тогда, когда показания для операции есть, но пациенты тратят ресурсы на неэффективное лечение, а на операцию не идут — потому что ни они сами, ни, к сожалению, их врач просто не знают о том, что операции могут быть безопасными.
В недавнем прошлом единственным способом добраться до позвоночника была открытая операция. Такие вмешательства действительно сопряжены с серьезными осложнениями.
Как проводят открытые операции
Делается разрез на уровне грыжи, не меньше 3-4 см (до 8) в длину, рассекается кожа, отделяются мышцы, освобождается доступ к позвоночнику. Дальше открывается желтая связка: для этого кусачками удаляют дужки нижележащего и вышележащего позвонка, чтобы можно было увидеть структуры в позвоночном канале. Специальным крючком отводится в сторону нервный корешок, вырезается грыжа.
Если операцию проводят по поводу стеноза — все проходит похожим образом, но удаляется часть связок и костной ткани позвонка, достаточная для достижения декомпрессии ущемленных нервных корешков — проще говоря, чтобы дать им дополнительное пространство.
Полное восстановление после открытой операции занимает 4-6 месяцев, пациент долго не может сидеть и с трудом передвигается, нуждается в реабилитации с помощью физиотерапии, массажа, препаратов.
Рассмотрим возможные осложнения в ходе открытой операции.
- Необратимое повреждение нервных корешков. Чтобы вскрыть желтую связку или резектировать часть вышележащего/нижележащего позвонка, нужно с усилием надавить на кусачки. И даже опытный хирург не даст 100% гарантии, что в этот момент инструмент или костный осколок не повредят нерв.
- Дуротомия. Повреждение твердой мозговой оболочки вокруг спинного мозга. Не такое уж редкое событие при манипуляциях на позвоночнике, которое может привести к повреждению нервной ткани и истечению спинномозговой жидкости — ликворее. А это снова сдавление корешков и спинного мозга, боль и нарушение движения, риск развития менингита.
- Образование рубцов и спаек. Контакт нервных корешков с воздухом провоцирует излишнее рубцеобразование. И даже если операция прошла успешно, замещение нервной ткани в корешке соединительной тканью рубца нивелирует результаты операции и приведет к повторному ухудшению состояния больного.
Несмотря на сложность и риски открытых операций, их до сих пор регулярно делают по всему миру. Основная причина такой приверженности традициям — открытые операции нетребовательны к технологическому оснащению больницы. Для них не нужно покупать дорогое оборудование и повышать квалификацию хирургов и медперсонала.
Эндоскопические же операции требуют приобретения новой техники, обучения врачей — а это серьезные расходы.
Опытный нейрохирург разберется в технологии проведения эндоскопических вмешательств за неделю, но для этого ему нужно попасть на обучение к немецким или американским коллегам, а потом самому провести не менее 30 операций на Joimax или аналогичном оборудовании. В России такую технику практически невозможно найти: она стоит 20 000 000 рублей — адекватная цена за сложные наукоемкие технологи, но нереально огромные деньги для отечественных больниц.
Как оперируют позвоночник без разрезов?
Многие современные операции становятся закрытыми, эндоскопическими: через проколы в коже вводятся специальные тонкие трубки-манипуляторы с микроинструментами и видеокамерами на концах — врач видит все, что делает, не рискуя нанести повреждений костным структурам, нервным тканям или мышцам. Для нейрохирургии с ее высокими рисками это особенно полезно, и здесь малоинвазивный эндоскопический доступ становится стандартом качества.
Правда, для этого нужно сложное современное оборудование. Его производит всего несколько компаний, преимущественно немецких, и даже они не одинаково хороши. Нейрохирурги нашей клиники, пока ездили учиться в Германию, попробовали все доступные варианты технологий, и остановились на Joimax — это оборудование позволяет работать на всех отделах позвоночника и решать все задачи.
Главное достоинство эндоскопических операций — минимальная травматизация. Доступ к пораженной области происходит через естественные анатомические окна между костными структурами позвоночного столба: интраламинарно (между дужками позвонков) или трансфораминально (через межпозвонковое отверстие). При этом врач не нарушает биомеханику позвоночника, не вскрывает позвоночный канал, не удаляет часть позвонка, чтобы добраться до места сдавления нерва.
Перед операцией пациенту делают МРТ/КТ. Иногда назначаются функциональные снимки, чтобы посмотреть, нет ли листеза (смещения тел позвонков друг относительно друга) но, как правило, МРТ и КТ достаточно информативны. К моменту операции врач точно понимает, что и как будет происходить.
В точно установленном месте производится микроразрез. В него вводятся специальные трубки, постепенно бережно расширяющие отверстие и служащие направляющими для эндоскопических инструментов. Точность введения на этом этапе постоянно контролируется рентгеном. Рабочая трубка остается в пациенте до конца операции.
А дальше в трубку вводится эндоскоп: специальный инструмент, который, по сути, тоже является полой трубкой. На конце эндоскопа — видеокамера и источник света, а сквозь него проходит канал для всех остальных инструментов. Эндоскоп также вводят один раз в начале операции, а прочие инструменты доставляют к месту действия сквозь него по мере необходимости.
К эндоскопу подключают кабель, по которому изображение с камеры эндоскопа транслируется на мониторы в операционной. Нейрохирург видит все капилляры, сосуды, нервы, связки, кости с увеличением больше чем в 50 раз (сравн.: обычный операционный микроскоп увеличивает в 20-30 раз).
Вся операция занимает в среднем час. Самый длительный случай в практике нашей клиники — 4 часа, удаление сложного стеноза в поясничном отделе. Большое количество разрастаний потребовало времени, чтобы аккуратно их удалить: стачивание костной ткани алмазной фрезой — деликатный и постепенный процесс.
Но главное, разумеется, не то, что работать по технологиям Joimax удобнее, быстрее и проще самому нейрохирургу. Преимущества — у пациентов. Лечение стеноза или грыжи с помощью малоинвазивной эндоскопической хирургии лишено осложнений, рисков и просто неудобств, присущих открытым операциям.
Может, массировать, а не оперировать?
Логично, что люди все равно опасаются хирургии, даже малоинвазивной, но иногда самостоятельно выбирают взамен куда более опасные методы лечения, ошибочно полагая их мягкой альтернативой.
Часто они экономят время на диагностике. Всем предлагают одно и то же, независимо от диагнозов, уровня и характера болевых синдромов. Плохие мануальные терапевты лечат пациентов без МРТ или хотя бы рентгена.
Резюме
Еще 50 лет назад люди боялись стоматологов и их можно было понять, а сейчас лечение зуба не вызывает боли и занимает минимальное время в любой поликлинике. С операциями на позвоночнике такая же ситуация.
Часто опасность нейрохирургии по технологии Joimax меньше, чем от лечения массажем и препаратами. Да, мы пока единственные в стране, но есть уверенность, что со временем такая хирургия станет стандартом для всей отечественной медицины — прогресс продвигает сам себя.
Мы надеемся, что этот материал был полезен и дал некоторое представление о том, какие у современной медицины есть способы помочь. Теперь вы в курсе, что боль в спине — это не нормально, не навсегда и не обязательно, даже если вам 80. Хватит это терпеть.
Читайте также:






