Метастазы на шее без выявленной первичной опухоли
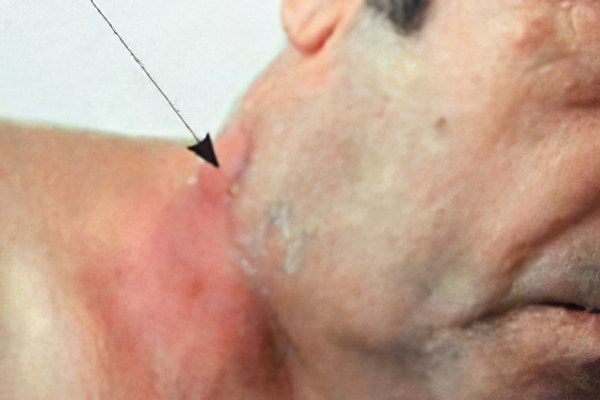
Шея человека – весьма сложная часть тела небольших размеров, соединяющая туловище с головой. Через шею проходят: трахея, гортань, пищевод, шейные позвонки и кровеносные сосуды, обеспечивающие работу мозга. Шея выполняет очень важные функции в обеспечении нормальной жизнедеятельности человека, нередко она очень уязвима.
Ее верхняя граница проходит по наружному затылочному бугру и нижнему краю нижней челюсти, нижняя – от яремной вырезки к остистому отростку седьмого шейного позвонка. Шейные позвонки и мышцы обеспечивают голове наибольшую подвижность.
Помимо вышеперечисленного, в шее также расположены лимфатические узлы, подразделяемые на передние и латеральные группы. Они, в свою очередь, делятся на поверхностные и глубокие лимфатические узлы, затылочные, сосцевидные, подбородочные, поднижнечелюстные и прочие.
Шея является своеобразным каналом, через который проходит и собирается лимфа от органов туловища, груди, головы, брюшной полости, верхних и нижних конечностей. Метастазы тоже, в основном, распространяются лимфогенным путем, на сегодняшний день довольно хорошо изученным (метастазы – это вторичные опухоли, развивающиеся при перемещении раковых клеток первичной опухоли через кровь или лимфу).
Известно, что расположение раковой опухоли отчасти предопределяет локализацию метастаз. В лимфатических узлах шеи чаще всего метастазируют первичные опухоли щитовидной, предстательной и молочной желез, языка, легких, губы, желудка, толстой кишки, почек, иногда пищевода и гортани.
Такие очаги излечиваются с большей вероятностью, поскольку при операции удаляются региональные лимфоузлы, что часто приводит к полному выздоровлению. Темп их роста зависит от вида первичного очага. Вторичные очаги могут располагаться одиночно, множественными группами либо целыми конгломератами узлов. Зачастую они имеют округлую или шаровидную форму, плотные, безболезненные, спаянные между собой либо с тканями.
Довольно часто вторичные очаги на шее диагностируются раньше, чем первичные, их называют метастазами без выявленного первичного очага, они составляют от 4 до 15% всех раковых заболеваний. Такие проявления нельзя назвать специфическими и многие больные увеличение лимфоузлов воспринимают, как проявление респираторных заболеваний. Нередко от проявления метастаз на шее до обращения пациента в специализированное учреждение проходит четыре месяца, что уменьшает шансы на выздоровление.
Как вы уже поняли, вероятность метастазирования шеи для онкобольных пациентов очень велика и зависит от ряда факторов:
От возраста пациента – чем моложе человек, тем лучше его лимфоток и больше вероятность возникновения вторичных очагов,
От локализации первичного источника,
От формы рака – различные виды рака метастазируют с разной скоростью,
От стадии, на которой началось специализированное лечение,
От степени дифференцирования клеток – поверхностные формы рака (экзофитный рост) метастазируют реже, чем формы, растущие в толщу органа или ткани (эндофитный рост).
Обнаружение первичного источника заражения, необходимое для успешного лечения, по сей день не даёт высоких результатов. От развития метастаз умирает большее количество больных, чем от первичной опухоли. Вопреки доступности очного исследования шеи, диагностика метастаз на шее довольно непроста и для этого применяют следующие методы:
Биопсия – прижизненный забор тканей или клеток для диагностики,
Эндоскопия – осмотр органов эндоскопом через естественные пути,
Компьютерная томография – послойное исследование тканей,
Магнитно-резонансная томография – безвредная лучевая диагностика с помощью радиолучей,
Лимфография – рентген лимфатической системы, после окрашивания рентгеноконтрасным веществом,
Морфологическое исследование – взятие соскоба или мазка для дальнейшего исследования,
Ультразвуковое исследование и гистология,
Радионуклеидная диагностика – введение в кровоток организма меченого соединения с последующей оценкой полученной информации.
Тактика лечения метастаз зависит от различных факторов:
выявлен ли первичный очаг,
если выявлен очаг, то от его стадии, расположения, темпа роста и их количества,
от первичной локализации опухоли и метастаз,
от результата клинических тестирований,
и даже от морального состояния больного.
В связи со сложностью диагностики метастаз на шее единого подхода к лечению не существует, поэтому консилиум врачей и диагностов подбирает метод лечения индивидуально, основываясь на совокупности вышеперечисленных факторов. Главными методами лечения метастаз на шее являются следующие методы:
Химиотерапия – воздействие токсинами на очаги при меньшем губительном воздействии на организм пациента.
Лучевая терапия – больные клетки подвергаются воздействию ионизирующего излучения. Здоровые клетки при этом не страдают. Эффект зависит от дозы облучения.
Совокупность нескольких методов.
Наличие метастаз всегда говорит о неблагоприятном течении ракового заболевания и порой это равносильно смертному приговору. К сожалению, лечение не проходит для пациента бесследно. Оно вызывает побочные эффекты, при этом нарушаются отдельные функции организма, некоторые изменения необратимы. Возвращение метастаз всегда несет большую угрозу для жизни пациента. Следует понимать насколько важно своевременное обнаружение первичного источника, поскольку это может помочь избежать появления вторичных очагов.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Основные сведения
Метастазы рака неизвестной первичной локализации (МРНПЛ) представляют собой одну из наиболее важных медицинских проблем. Несмотря на обширный арсенал диагностических средств, находящихся в распоряжении врача в настоящее время, этот синдром занимает 8-е место среди наиболее часто встречающихся вариантов рака.
В медицинской литературе неоднократно описывались случаи, когда, несмотря на самое тщательное обследование, первичный очаг так и не удавалось обнаружить при жизни, а иногда и на вскрытии. Действительно, данный синдром относится к чрезвычайна трудным диагностическим задачам: врач знает, что он должен искать, однако не всегда может найти.
Синдром МРНПЛ можно определить как злокачественное заболевание, проявляющееся подтвержденным биопсией метастатическим процессом без выявленной первичной опухоли. Это определение очень расплывчато. На какой стадии обследования можно заключить, что первичная опухоль не может быть обнаружена?
В литературе нет единого ответа на этот вопрос. В клинической практике диагноз МРНПЛ правомочен при метастазировании опухоли в случае, когда ни тщательный сбор анамнеза, ни данные физикального обследования и лабораторных исследований (включая общий анализ крови, анализ мочи, данные биохимического исследования в рентгенологического исследования грудной клетки) не обнаружили первичную опухоль.
МРНПЛ проявляется необычно, прежде всего это касается распространения метастазов. К примеру, появление метастазов в печени при непораженной костной ткани может быть первым признаком рака предстательной железы.
Другой особенностью данного синдрома является частая локализация первичной опухоли во внутренних органах. Так, рак поджелудочной железы составляет лишь 3% ,всех случаев рака, тем не менее он является самой распространенной причиной МРНПЛ.
Анамнез и физикальное обследование
Прн диагностической оценке МРНПЛ нельзя переоценить важность правильно собранного анамнеза и тщательного физикального обследования. Нередко первичную опухоль удается установить, лишь осмотрев больного несколько раз на протяжении нескольких недель.
Данные анамнеза и физикального обследования могут оказаться решающими при определении местонахождения первичной опухоли или при выборе соответствующих диагностических тестов для ее выявления. Далее следует описание различных вариантов метастазирования и диагностических методик, помогающих исключить синдром МРНПЛ.
Увеличение шейных лимфатических узлов проявляется в виде припухлости в области шеи, иногда совершенно безболезненной. Такое образование всегда следует считать злокачественным, пока не будет доказано обратное.
Необходимо осмотреть гортань, ротовую полость, носоглотку, ротоглотку, наружные слуховые проходы, а также носовые ходы. Для более детального осмотра можно применить местную анестезию или седативные препараты, а иногда и наркоз.
В большинстве случаев гистологическое исследование первичных опухолей обнаруживает либо плоскоклеточный рак, либо недифференцированного типа карциному головы и шеи. Если гистологическое исследование выявляет аденокарциному, первичная опухоль может находиться в щитовидной железе, легких, слюнных железах, грудной клетке или в пищеварительном тракте, поэтому все эти области следует подвергнуть тщательному исследованию.
Первичные опухоли околоушных и других слюнных желез, как правило, легко устанавливаются при физикальном обследовании. Если вдоль средней линии шеи между перешейком щитовидной железы и перстневидным хрящом обнаружен узел, щитовидная железа должна подвергнуться тщательнейшему обследованию.
В случае аденокарциномы надлежит выяснить у больного все, что касается возможных выделений из соска, болей в животе, опухолей брюшной полости, любых нарушений в работе кишечника, а также кровотечений из желудочно-кишечного тракта. Проведение полного физикального обследования подразумевает обязательный анализ каловых масс на скрытую кровь.
У некоторых больных с увеличением надключичных лимфатических узлов, в особенности при недифференцированном раке, первичная опухоль может локализоваться в области головы или шеи, поэтому в этих случаях целесообразно предпринять детальное обследование, о котором говорилось выше.
Но чаще всего такого рода метастазы исходят из первичных опухолей легких или желудочно-кишечного тракта. Наличие узелков Вирхова или Труазье (левая надключичная область) позволяет предполагать первичную локализацию опухоли в брюшной полости.
При поражении метастазами эти лимфатические узлы можно обнаружить глубокой пальпацией под ключицей. Метастазы в лимфатические узлы правой надключичной области часто исходят из дервичной опухоли легкого или предстательной железы.
Поражение лимфатических узлов подключичного треугольника указывают на рак легкого или молочной железы. Поэтому необходимо внимательно исследовать состояние легких, предстательной железы и желудочно-кишечного тракта больного. Необходимо выяснить, есть ли у больного какие-либо легочные симптомы.
У мужчин следует спросить, не отмечали ли они гематурию или признаки увеличения предстательной железы. Изменился ли в последнее время характер стула, не было ли крови в кале? Если к врачу обращается женщина, необходимо выяснить, были ли у нее объемные образования или злокачественные опухоли в молочной железе и нет ли опухоли в настоящее время. Вот примеры вопросов, с помощью которых можно заподозрить локализацию рака.
Метастазы в эту область может дать плоскоклеточный рак аногенитальной области, меланома нижней части туловища, нижних конечностей или аногенитальной области, а также аденокарцинома яичника или желудочно-кишечного тракта.
Поражение лимфатических узлов в области бедренного треугольника часто наблюдается при локализации первичной опухоли в нижней конечности. Опухолевидное разрастание лимфатических узлов медиального треугольника указывает на первичную локализацию злокачественной опухоли в аноректальной области или в органах мочеполовой системы (мочевой пузырь, яичник или прямая кишка).
Изолированное увеличение подмышечных лимфатических узлов у большинства больных не бывает злокачественным. У женщин метастазы в подмышечную впадину часто появляются из первичной опухоли молочной железы или легкого. Эти органы должны подвергнуться тщательному исследованию.
Для правильной локализации первичной опухоли необходимо внимательно осмотреть верхние конечности, чтобы установить, нет ли каких-либо повреждений на ладони или под ногтями, так как в этих местах может локализоваться первичный процесс при меланомах или даже раке кожи.
После лимфатических узлов при МРНПЛ метастатическим процессом чаще всего поражаются легкие. Нередко бывает трудно определить, является ли очаг в легком первичной опухолью или метастазом из другого органа. Больные могут жаловаться на кашель, одышку, свистящее дыхание, кровохарканье и боль в груди. Физикальное обследование может установить плевральный выпот, пневмонию или ателектаз.
Иногда у больных с новообразованиями в легких обнаруживаются пальцы в виде барабанных палочек или гипертрофическая легочная остеоартропатия. Важно помнить, что этот синдром может сопровождать как метастический процесс, так и первичную опухоль легкого.
При синдроме верхней полой вены могут отмечаться отеки лица, шеи, верхних конечностей и надключичной области. У 75% больных с этим синдромом констатируется рак легкого, у 15% — лимфомы, а у 7% — метастазы ,в область легких и средостения.
Если в процесс вовлекается перикард, в клинической картине наблюдается либо шум трения перикарда, либо признаки и симптомы выпотного перикардита, иногда с тампонадой сердца. Самыми распространенными источниками метастазов в этой области являются бронхогенный рак, рак молочной железы, лимфома, лейкоз, меланома и опухоли желудочно-кишечного тракта (причины приводятся в порядке убывания распространенности).
Не считая лимфатических узлов, второй после легких областью, наиболее часто поражаемой метастазами, является костная ткань. Метастазы в кости обычно проявляются болями, хотя иногда может возникать опухоль или патологический перелом.
Метастазы чаще всего обнаруживаются в костях с самым высоким содержанием костного мозга, т. е. в костях таза, в ребрах и позвоночнике. Особое внимание при сборе анамнеза должно уделяться вопросам, касающимся состояния щитовидной и молочных желез, кожного покрова и легких.
Печень является третьим по частоте поражения очагом метастазирования (не считая лимфатических узлов). Для клинической картины характерны боли, гепатомегалия и асцит. Желтуха встречается в случаях закупорки желчных протоков нли распространенного поражения паренхимы печени. Если синдром МГНПЛ проявляется метастазами в печень, первичная опухоль обычно локализуется под диафрагмой.
Другими симптомами, характерными для рака, являются объемные образования в брюшной полости, патологические образования, определяемые при пальцевом исследовании прямой кишки, асцит, объемные образования в области яичников, а также опухолевидные образования в области пупка, указывающие на злокачественную опухоль в брюшной полости.
Так проявляются многие виды опухолей, поэтому целесообразно провести подробное обследование, опираясь на данные анамнеза и физикального обследования желудочно-кишечного тракта, органов мочеполовой системы, молочных желез и легких.
Метастатические опухоли головного мозга могут проявляться по-разному, но у большей части больных отмечаются симптомы повышенного внутричерепного давления, такие как головная боль, сопровождающаяся тошнотой или рвотой, а также изменения личности. Чаще всего в мозг метастазируют опухоли легких, второе по частоте место занимают метастазы рака с неизвестной первичной локализацией.
Эпидуральные опухоли могут проявляться в виде очаговых неврологических знаков, иногда в сочетании с болевыми ощущениями. В этом случае первичная опухоль может локализоваться в молочной железе, предстательной железе или почках; это также могут быть миеломы или злокачественные лимфомы.
Поражение метастазами костного мозга чаще всего протекает бессимптомно, вместе с тем угнетение эритро- или (и) лейкопоэза может вызвать анемию, различные инфекционные или геморрагические осложнения, сопровождающиеся соответствующими симптомами.
Чаще всего метастазируют в костный мозг первичные опухоли легких, желудочно-кишечного тракта и щитовидной железы. При синдроме МРНПЛ следует помнить о возможности первичной опухоли поджелудочной железы.
Нередко по характерным эндокринным, ревматологическим, неврологическим и другим признакам удается определить скрытое новообразование. Паранеопластический синдром не является частью синдрома МРНПЛ, однако может рассматриваться вместе с ним как клиническое проявление скрытой опухоли.
Например, если у больного обнаружен синдром нарушения секреции антидиуретического гормона, следует заподозрить овсяноклеточный рак.
У больных с кожными метастазами первичная опухоль, за редкими исключениями, легко обнаруживается. Рак почек чаще всего метастазирует в кожу, обычно нижних конечностей, в то время как рак толстой кишки и мочевого пузыря чаще метастазирует в ткани передней брюшной стенки и верхних конечностей.
Метастазы злокачественной опухоли без выявленного первичного очага – заболевание, проявляющееся метастатическими опухолями, в то время как первичный очаг невозможно установить ни на основании анамнеза, ни при обследовании. По данным различных авторов такие пациенты составляют 3–5 % онкологических больных, обратившихся за медицинской помощью. По распространенности опухоль без выявленного первичного очага занимает 7–8 место среди всех злокачественных новообразований и 4 место в структуре смертности от злокачественных опухолей.
Больные с метастазами без выявленного первичного очага представляют чрезвычайно пеструю группу – как по локализации и распространенности опухолевого процесса, так и по морфологическому строению метастазов. Общепринятой классификации до настоящего времени не разработано. И хотя метастазы без установленной первичной опухоли отличаются своим происхождением из разных органов, биологическое поведение их приблизительно одинаково. Это наиболее агрессивный тип злокачественных опухолей, метастазирование которых непредсказуемо по локализации и возникает на самых ранних этапах развития.
Клинические проявления заболевания неспецифичны и зависят от локализации очагов метастатического поражения и распространенности опухолевого процесса. Алгоритм диагностического поиска у больных с метастатическим поражением без выявленного первичного очага включает оценку общего состояния, оценку распространенности опухолевого поражения, получение материала для морфологического исследования и поиск первичного очага.
Морфологическое исследование является наиболее значимым и должно выполняться как можно раньше. Полученные данные позволяют подтвердить злокачественность процесса, определить гистогенез опухоли, степень дифференцировки клеток, а иногда и предположительную локализацию первичной опухоли, что значительно облегчает поиск первичного очага и сокращает количество диагностических манипуляций. Иммуногистохимический метод повышает точность патологоанатомического исследования за счёт более корректного определения или уточнения гистогенеза, направления клеточной дифференцировки и органной принадлежности первичной опухоли. Иммуногистохимическое исследование является обязательным в случаях низкодифференцированного рака и недифференцированных опухолей для диагностики химиочувствительных потенциально курабельных новообразований (лимфомы, герминогенные опухоли).
Поиск первичной опухоли осуществляется в соответствии с гистологической структурой метастазов и распространенностью поражения. Эти два фактора существенно влияют на индивидуальную программу обследования конкретного пациента. Учитывая тот факт, что все больные в группе с синхронным поражением органов и/или систем расцениваются как пациенты с диссеминированным процессом, выявление первичного очага за редким исключением не позволяет надеяться на существенное улучшение результатов специального лечения. Поэтому диагностические мероприятия, направленные на выявление первичного очага в этой группе, не должны превращаться в самоцель.
- Осмотр всех кожных покровов и видимых слизистых.
- Пальпация всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости.
- Пальцевое ректальное исследование.
- Осмотр гинекологом (женщины).
- Исследование наружных половых органов, пальпация яичек (мужчины).
- Клинический анализ крови.
- Биохимический анализ крови.
- Коагулограмма.
- PSA (мужчины старше 40 лет), СА-125 (женщины), АФП, ХГЧ.
- Рентгенография органов грудной клетки.
- Ультразвуковое исследование органов брюшной полости, малого таза, периферических лимфатических узлов.
- Сканирование скелета.
- Цитологическое исследование опухолевого материала, патологических жидкостей.
- Гистологическое исследование опухолевого материала.
- Иммуногистохимическое исследование опухолевого материала.
- Компьютерная томография органов грудной клетки, брюшной полости.
- Компьютерная томография/МРТ головного мозга (по показаниям).
- Рентгенография костей в зонах накопления радиофармпрепарата при сканировании.
- Маммография.
- МРТ молочных желез.
- ПЭТ/КТ.
- ЛОР обследование.
- Эпифарингоскопия.
- Фибробронхоскопия.
- Фиброэзофагогастродуоденоскопия.
- Фиброколоноскопия.
- Видеолапароскопия.
- Видеоторакоскопия.
Поскольку первичный очаг остается неизвестным, любое проведенное лечение можно обозначить "радикальным" только условно. Поэтому выбор лечебной тактики у данной категории больных представляет собой проблему, разрешаемую в каждом конкретном случае в индивидуальном порядке. Лечебная тактика определяется, в первую очередь, с учетом общего состояния больного, локализации метастазов, распространенности опухолевого процесса, морфологического строения метастатической опухоли, предполагаемой локализации первичного очага.
В последнее время осуществляются программы по выработке лечебной тактики не на основании предполагаемой локализации первичного очага, а на основании биологических характеристик опухоли, что позволит индивидуализировать лечение и шире использовать таргетную терапию. Доказано, что средняя продолжительность жизни пациентов, получавших специальное лечение, достоверно выше, чем у лиц, лечение которых ограничилось симптоматической терапией. Лучшие результаты пятилетней выживаемости отмечены у больных с изолированными метастазами в паховых, подмышечных, шейных лимфатических узлах, получавших специальное лечение.
Хирургический метод лечения у больных с метастазами злокачественной опухоли без выявленного первичного очага не является радикальным и может быть использован при поражении лимфоузлов доступной удалению группы и в некоторых случаях изолированного поражения органа; возможна лимфаденэктомия или удаление метастаза с резекцией органа. Также оперативное вмешательство возможно с симптоматической целью.
Лучевая терапия может быть показана при изолированном поражении лимфатических узлов или органа при потенциальной чувствительности опухоли к облучению. Возможно применение ЛТ и с симптоматической целью.
Так как опухоль невыясненной первичной локализации предполагает диссеминированный процесс, основным методом лечения является лекарственная терапия. Лечение осуществляется персонализировано на основе всех имеющихся клинико-морфологических данных. Решающее значение имеют морфологические характеристики опухоли и потенциальная чувствительность к тем или иным препаратам. При выявлении в опухоли соответствующих мутаций возможно применение таргетной терапии. В случаях изолированного поражения комбинация химиотерапии с хирургическим и лучевым методами позволяет добиться достоверно лучших результатов.
В зависимости от распространенности и морфологических характеристик опухоли после обследования больного можно отнести в ту или иную группу для проведения соответствующего специального лечения:
В случае локального поражения лимфатических узлов показана лимфаденэктомия с последующей химиотерапией в соответствии со стандартами для лечения плоскоклеточного рака с локализацией первичного очага в органах и тканях головы и шеи (паклитаксел 175 мг/м 2 в/в в день 1, цисплатин 100мг/м 2 в/в в день 1, фторурацил 500 мг/м 2 в/в в 1-5 дни или доцетаксел 75 мг/ м 2 внутривенно в день 1, цисплатин 75 мг/м 2 внутривенно в 1 день, фторурацил 750 мг/м 2 в/в в 1-5дни).
В случае изолированного поражения подмышечных лимфатических узлов у женщин с большой долей вероятности первичная опухоль располагается в молочной железе. Рекомендуется подмышечная лимфаденэктомия. При сомнительной радикальности лимфаденэктомии или невозможности её выполнения из-за распространенности опухолевого поражения показана лучевая терапия на аксиллярную и шейно-надподключичиную зоны. Мастэктомия не рекомендуется. В ткани опухоли необходимо исследовать уровни экспрессии рецепторов эстрогена и прогестерона, HER-2/neu, Ki-67. В соответствии с полученной информацией назначается химиотерапия и гормонотерапия как при раке молочной железы.
Как правило, течение заболевания соответствует раку яичников, поэтому лекарственное лечение проводится по аналогичным схемам. Следует отметить целесообразность видеолапароскопии, при которой возможно как получение достаточного количества материала для всестороннего изучения опухоли, так и выполнение двусторонней аднексэктомии для попытки выявления первичного очага в яичниках.
Метастазы недифференцированной/низкодифференцированной карциномы с преимущественным поражением лимфатических узлов осевой локализации (шейные, медиастинальные, забрюшинные лимфоузлы)
Заболевание по течению соответствует герминогенным опухолям. Необходимо обратить внимание на уровни АФП, ХГЧ, ЛДГ. Лечение идентично терапии герминогенных опухолей, основу которого составляют препараты платины.
Течение заболевания у пациентов этой группы соответствует мелкоклеточному раку легкого, в связи с чем основу терапии составляют схемы с производными платины, используемые при лечении мелкоклеточного рака.
Заболевание по течению наиболее соответствует нейроэндокринным опухолям желудочно-кишечного тракта, поэтому лечение проводится по аналогичным схемам, предложенным для терапии больных опухолями этой локализации.
Наиболее эффективным для этой группы пациентов является лечение, идентичное терапии диссеминированного рака предстательной железы.
Как правило, речь идет о диссеминированном опухолевом процессе. Назначение лекарственного лечения возможно пациентам в удовлетворительном состоянии. Предпочтение отдается наименее токсичным, легко переносимым схемам. Выбор препаратов основан на предполагаемой у данного пациента локализации первичного очага либо на наиболее часто встречающихся скрытых локализациях первичной опухоли в легких и органах желудочно-кишечного тракта. Целесообразна симптоматическая терапия. При метастазах в костях рекомендованы бисфосфонаты.
Во всех группах оценка эффективности лечения проводится через 6-8 нед. Терапия продолжается до достижения максимального эффекта плюс 2 закрепляющих эффект цикла.
Лучевое воздействие у больных без выявленного первичного очага может быть применено при невозможности радикального хирургического удаления опухоли или конгломерата лимфатических узлов с паллиативной или радикальной целью с применением стандартной или стереотаксической лучевой терапии.
В случае достижения ремиссии обследование проводится каждые 3 мес в течение 2 лет, затем – каждые 6 мес. При обследовании контролируют как зоны, где ранее были выявлены метастазы, так органы и ткани, где вторичные очаги могут появиться.
Метастазы из невыявленного первичного очага.
Подтверждение диагноза
Метастазы из невыявленного первичного очага обнаруживают приблизительно у 15% больных, госпитализируемых в онкологические учреждения. В задачи врача обследующего таких больных, входят следующие действия:
- исключить потенциально излечимую злокачественную опухоль, например герминогенную, лимфому или рак щитовидной железы;
- идентифицировать специфические клинические синдромы, позволяющие предсказать ответ на терапию, например плоскоклеточный рак, метастазировавший в шейные лимфатические узлы, который лечат как распространенную стадию опухоли головы или шеи;
- выполнить лишь исследования, способные повлиять на выбор лечения; например колоноскопия у больных без симптомов кишечной непроходимости, но с метастатической аденокарциномой, по-видимому, локализованной в нижнем отделе ЖКТ, не может повлиять на выбор лечения.
Перед тем как диагностировать метастазы из невыявленного первичного очага, важно выполнить следующие действия:
- тщательно собрать анамнез, включая и семейный;
- выполнить в полном объеме физическое обследование, включая влагалищное и ректальное, а также исследование молочных желез у всех больных;
- прсвести необходимые дополнительные исследования, включающие, по крайней мере, клинический и биохимический анализы крови, УЗИ и КТ живота;
- назначение других исследований, например анализов на опухолевые маркеры, зависит от особенностей клинического течения опухоли; значение этих маркеров, в частности СА-125, СА-15-3, раково-эмбрионального антигена, СА-19-9, в диагностике и уточнении прогноза ограничено;
- обсудить данные больного, в том числе и результаты гистологического исследования, на консилиуме специалистов разного профиля.
Показано в тех случаях, когда нельзя исключить герминогенную опухоль или 1имфому.
Набор для исследования с самого начала должен включать антитела к раково-мориональному антигену, ПСА, цитокератину, виментину, общим лейкоцитарным и другим антигенам. Например, окраска на общие лейкоцитарные антигены позволяет дифференцировать рак от лимфомы.
Исследование на эстрогенные и прогестиновые рецепторы показано в тех случаях когда возникает подозрение на метастаз рака молочной железы.
Иммуногистохимическое исследование не всегда может уточнить природу первичной опухоли, так как лишь некоторые опухолевые маркеры обладают строгой специфичностью, а например, нейроэндокринные маркеры и ХГ могут присутствовать не только в ткани мелкоклеточного рака легкого и герминогенной опухоли, но и в других опухолях.
Позволяет дифференцировать лимфому от рака.
Иногда позволяет идентифицировать нейроэндокринные опухоли, меланому и низкодифференцированные саркомы.
Применение его ограничено.
В настоящее время с помощью генетического анализа можно идентифицировать лишь ограниченное количество опухолей, например саркому Юинга, рабдомиосаркому неходжкинские лимфомы.
Диагностика метастазов в лимфатические узлы и брюшину
Метастазирование в лимфатические узлы происходит чаще, чем во внутренние органы и кости.
Выявление аденокарциномы в подмышечных лимфатических узлах свидетельствует о скрыто протекающем раке молочной железы, даже если на маммограммах нет признаков опухоли. В таких случаях при нормальных маммограммах показана МРТ молочных желез.
Взятый при биопсии лимфатический узел следует исследовать на ЭР и ПР
При отсутствии отдаленных метастазов показано хирургическое иссечение опухоли или удаление молочной железы с последующей лучевой терапией вместе с химиотерапией или без нее.
Эту категорию больных считают потенциально излечимой.
При выявлении плоскоклеточного или недифференцированного рака в шейных лимфатических узлах больной должен быть обследован оториноларингологом с выполнением биопсии слизистой оболочки носа, полости рта и гортаноглотки.
При необходимости в обследование можно включить также ПЭТ.
Радикальная локальная регионарная лучевая терапия может увеличить медиану выживаемости больных до нескольких лет, особенно если метастазирование ограничено верхней группой шейных лимфатических узлов.
Следует исключить рак щитовидной железы путем иммуногистохимического исследования препаратов лимфатических узлов на тиреоглобулин.
Выявление метастазов в надключичных лимфатических узлах обычно свидетельствует о распространенном опухолевом процессе и неблагоприятном прогнозе.
Тщательное обследование обычно позволяет выявить первичную опухоль в аноректальной области или половых органах.
В таких случаях показаны пальцевое ректальное исследование, проктоскопия и исследование полового члена у мужчин или вульвы, влагалища и шейки матки у женщин.
Лечение обычно включает иссечение паховых лимфатических узлов л комбинированную химиолучевую терапию.
Следует исключить также первичный рак кожи.
Повышенное содержание ХГ и α-ФП указывает на возможность герминогенной опухоли.
При низкодифференцированной аденокарциноме с признаками герминогенной опухоли экстрагонадной локализации лечение такое же, как при несеминомных экстрагонадных герминогенных опухолях. Возможно излечение.
Химиотерапию проводят блеомицином, этопозидом и цисплатином, что часто дает хороший результат даже при отсутствии гистологического подтверждения ремиссии и повышенном содержании опухолевых маркеров в сыворотке крови.
При диффузном поражении брюшины аденокарциномой первичная опухоль в 55% случаев локализуется в половых органах (у большинства больных — в яичнике).
У остальных больных речь идет о первичном карциноматозе брюшины (чаще у женщин с мутацией в гене BRCA1), раке органов ЖКТ (особенно слизистой аденокарциноме) и раке молочных желез.
Диагностике могут помочь определение содержания антигена СА125 в сыворотке крови и УЗИ органов брюшной полости, хотя специфичность этих исследований недостаточно высокая.
Паллиативная терапия препаратами платины может принести облегчение больным.
При значительной массе опухолевой ткани иногда оправдана циторедуктивная операция.
Опухолевый асцит у женщин, даже если первичный очаг не установлен, лечат как распространенный рак яичников. Таким больным нередко удается существенно продлить жизнь.
Диагностика метастазов другой локализации
Диагностируют на основании рентгенографии и КТ грудной клетки. При центральном расположении опухоли показана бронхоскопия с выполнением биопсии (обычной и щеточной). Если опухоль при бронхоскопии не видна, исследуют смыв с бронхов. Можно выполнить также трансбронхиальную аспирационную биопсию лимфатических узлов под контролем УЗИ (желательно присутствие цитопатолога).
При периферическом расположении опухоли выполняют чрескожную биопсию под контролем КТ или УЗИ.
Диагностическая ценность анализа мокроты невелика. К нему прибегают в том случаев, если бронхоскопия невыполнима.
Иммуногистохимическое исследование может помочь установить первичную опухоль. Антиген СК-7 характерен для метастазов рака легкого и молочной железы, TTF-1 (апопротеин сурфактанта) — для метастазов рака легкого, например положительное окрашивание препарата на СК-7 и TTF-1 на 94% специфично для первичного рака легкого.
Для определения стадии опухолевого процесса можно прибегнуть к ПЭТ, особенно если первичная опухоль предположительно локализована в легком или в том случае, если при КТ выявить ее не удалось.
В легкие наиболее часто метастазирует плоскоклеточный рак, локализующийся в области головы или шеи, рак молочной железы, почки и толстой кишки.
Резекция легкого, пораженного солитарным метастазом, иногда значительно продлевает жизнь больного. Это особенно часто происходит при метастазировании а легкие рака толстой кишке или почки.
Обычно выявляют с помощью УЗИ или КТ.
Необходимо полноценное обследование для уточнения стадии опухолевого процесса и выявления первичной опухоли.
Перед тем как приступить к лечению, следует осуществить коррекцию показателей свертывания крови, после чего выполнить биопсию под контролем УЗИ или КТ. Она позволяет составить прогноз и выбрать оптимальную тактику лечения.
Резекция печени (часто после предоперационной химиотерапии) иногда показана при солитарном метастазе у больных с резектабельным раком толстой кишки при отсутствии метастазов в другие органы. Лечение таких больных следует проводить в крупных онкологических центрах коллективом врачей разного профиля.
Если общее состояние больного лучше, чем можно было бы предположить при данном объеме опухолевого процесса, следует исключить нейроэндокринную опухоль, например карциноид.
Наиболее часто в печень метастазирует рак органов ЖКТ и молочной железы.
При метастатическом поражении преимущественно костей у мужчин следует определить содержание ПСА в сыворотке крови. При раке простаты IV стадии биоптат, полученный из опухолевых очагов в костях, также может окрашиваться на ПСА.
Если при биопсии кости выявляют аденокарциному, первичная опухоль может располагаться в легких, простате, молочной железе, реже в почке и щитовидной железе.
На долю метастатических опухолей приходится наибольшее количество опухолей головного мозга.
Прогноз часто зависит от распространенности экстракраниального опухолевого процесса.
Наиболее часто в головной мозг метастазируют рак легкого, молочной железы и меланома.
Исследование плеврального выпота
КТ позволяет уточнить степень вовлечения в процесс грудных лимфатических узлов, а также оценить распространенность первичной или метастатической опухоли легкого или плевры.
Необходимо цитологическое исследование плеврального выпота.
Чрескожная биопсия плевры под контролем КТ или УЗИ либо без него под местной анестезией. Чувствительность этого метода при мезотелиоме плевры низкая.
Торакоскопия — более чувствительный метод исследования, особенно при раковом плеврите.
Иногда выполняют открытую биопсиию плевры.
Бронхоскопия редко помогает диагностике, за исключением случаев, когда при рентгенографии или визуализационном исследовании грудной клетки отмечают признаки поражения легких или у больного есть клинические проявления такого поражения (например, кровохарканье).
Вероятность злокачественной опухоли повышается в следующих случаях:
- больной пожилого возраста:
- в анамнезе курение, длительный контакт с асбестовой пылью и другие факторы риска;
- жидкость в плевральной полости представляет собой экссудат.
К онкологическим причинам плеврального выпота относят такие:
- метастатический рак, например рак молочной железы или легкого;
- лимфома;
- мезотелиома;
- лейкоз;
- хилоторакс;
- синдром Мейгса (фиброма яичника, асцит, гидроторакс);
- парапротеинемия, например связанная с миеломой.
Дифференциальная диагностика при неустановленной причине плеврального выпота включает следующие заболевания:
- инфекции, например бактериальную пневмонию, туберкулез;
- тромбоэмболию легочной артерии;
- воспалительные заболевания, например саркоидоз, панкреатит.
- метаболические расстройства, например гипотиреоз.
Если выпот в плевральной полости представляет собой транссудат, следует рассмотреть возможность другой патологии, в частности застойной сердечной недостаточности, констриктивного перикардита, гипоальбуминемии, нефротического синдрома и др.
Причины метастазов без первичного очага
Невыявленный первичный очаг, скорее всего, представлен опухолью с чрезвычайно высокой способностью к метастазированию. Иногда первичная опухоль (особенно меланома) подвергается регрессии. Первичная опухоль остается недиагностированной и после вскрытия приблизительно в 25% случаев.
Характер метастазирования при невыявленном первичном очаге часто отличается от такового при диагностированной первичной опухоли. Например, рак легкого если он выявлен, метастазирует в кости в 10 раз чаще, чем когда протекает скрыто.
Средний возраст лиц, у которых диагностируют метастазы из невыявленного первичного очага, равен 60 годам. У лиц 70 лет и старше такие метастазы составляют третью по частоте опухоль. В возрасте до 40 лет их диагностируют редко.
По данным большинства исследований медиана выживаемости составляет 1 лес. Однако в некоторых случаях больные живут дольше, и в задачу врачей входит регистрация таких случаев.
Диагноз метастазов из невыявленного первичного очага охватывает многие первичные опухоли различной локализации и с разными биологическими свойствами.
На основании данных световой микроскопии можно выделить пять больших групп, определяющих направление дальнейшего поиска:
- аденокарцинома (60-70%);
- низкодифференцированный рак (20-30%), который можно принять за семиному, амеланотическую меланому и плоскоклеточный рак;
- недифференцированный рак (
Читайте также:


