Мобилизация пояснично-крестцового отдела позвоночника
Приемы мобилизации на поясничном, пояснично-крестцовом отделе позвоночника и на крестцово-подвздошных сочленениях
1. Мобилизация ПДС пояснично-крестцового и поясничного отделов с выполнением ротации.
Пациент занимает положение лежа на боку, подложив одну руку под голову. Другую руку следует вытянуть в том направлении, в котором будет производиться ротация. Вышележащую ногу нужно согнуть в коленном и тазобедренном суставах и расположить ее носок в подколенной впадине нижней ноги.
Врач должен встать на уровне того места, на котором будет производиться мобилизация, лицом к пациенту.

Рис. 242
Наклонившись, нужно положить кисти обеих рук на позвоночник пациента так, чтобы кончики указательного и среднего пальцев правой руки зафиксировали остистый отросток верхнего позвонка нужного сегмента со стороны, удаленной от поверхности кушетки, а кончики указательного и среднего пальцев левой руки зафиксировали остистый отросток нижнего позвонка того же сегмента со стороны, ближней к поверхности кушетки (рис. 242).
С помощью кисти и предплечья левой руки повернуть таз пациента по направлению к себе, нацелив усилие к пальцам кисти, фиксирующим нижележащий позвонок. Затем с помощью правой кисти и правого предплечья повернуть от себя верхнюю часть туловища пациента, при этом максимальное усилие должно сконцентрироваться под пальцами этой кисти, фиксирующей вышележащий позвонок. Локоть должен оказывать давление против верхнего плеча пациента.
В результате этих действий нужный сегмент позвоночника будет подведен к границе диапазона свободного движения, и можно выполнять действия по его мобилизации. Для этого нужно осуществить тягу за остистый отросток нижележащего позвонка. Тяга производится на выдохе пациента посредством пальцев, приложенных к нижележащему позвонку с постепенным увеличением ротации нижнего отдела позвоночника и тазовой области. Ротацию следует производить по направлению к себе. Повторить прием мобилизации можно 6-7 раз.
2. Мобилизация пояснично-крестцового отдела позвоночника с помощью переднего сгибания.
Исходное положение пациента - лежа на боку. Рука, находящаяся внизу, лежит под головой, а плечо выдвинуто вперед. Рука, расположенная вверху, отведена в сторону. Ноги должны быть согнуты в коленных и тазобедренных суставах.
Врач должен встать на уровне того участка, на котором будет выполняться воздействие, лицом к пациенту.
Вращением от себя грудного и поясничного отделов позвоночника следует натягивать связочный аппарат позвоночника, в результате чего позвоночные сегменты, лежащие над областью воздействия, как бы закрываются.
Затем следует наклониться над пациентом и поставить руки на его позвоночник. Подушечками указательного и среднего пальцев одной руки нужно зафиксировать остистый отросток позвонка L5, расположив всю ладонь и предплечье этой же руки вдоль позвоночника.
Кисть и часть предплечья другой руки необходимо прижать к крестцовой кости так, чтобы указательный и средний пальцы зафиксировали остистый отросток позвонка S1. После этого следует попросить пациента установить против своего корпуса голени ног, согнутых в коленном и тазобедренном суставах.
Далее нужно медленными движениями выполнить плавную мобилизацию за счет сгибания в области расположения данного сегмента. Сгибание производится тягой (на выдохе пациента) за остистый отросток позвонка S1 и крестцовую кость пациента кистью и предплечьем мануального терапевта. Направлять движение следует к ногам и животу больного, сделать это можно, если одновременно с проведением тяги прижать своими бедрами согнутые колени пациента и направить их в сторону его живота. Ослаблять прилагаемое усилие следует постепенно.
Повторить прием можно 6-7 раз.
Прием производится при хронических болях из-за блокировки ПДС L5-S1. Не рекомендуется проводить его при болях компрессионного генеза и при люмбаго.
3. Мобилизация поясничного и пояснично-крестцового отделов позвоночника с помощью ротации.
Исходное положение пациента - сидя на кушетке, бедра разведены. Руки должны быть сведены в замок на затылке, локти направлены вперед. Врач должен встать вплотную к спине пациента.

Левую руку провести под правой подмышкой больного и через пространство, образованное правым плечом и предплечьем пациента, обхватить правое его плечо. Правую руку, которая будет служить опорой, нужно положить на край кушетки между бедрами пациента (рис. 243).
Левой рукой, лежащей на плече пациента, произвести вращение поясничного отдела позвоночника и наклонить его вбок (в сторону левой руки). Не останавливаясь, плавно продолжить дальнейшее движение по кругу (сгибание вперед, вращение влево, наклон вбок в левую сторону, разгибание, сгибание вперед и т. д.). Таким способом происходит мобилизация разных участков поясничного отдела позвоночника. Повторять этот прием следует 6-7 раз.
Данный прием мобилизации применяется при хронических болях при блокаде сегментов поясничного отдела позвоночника. Не показан прием больным люмбаго, а также при поясничных болях компрессионного генеза.
4. Мобилизация поясничного и пояснично-крестцового отделов позвоночника с использованием ротации.
Исходное положение пациента - сидя верхом на краю кушетки, руки перекрещены на груди. Врач занимает положение за спиной больного.
Произвести левой рукой захват правого плеча пациента, а правую руку полот жить на паравертебральную область с правой стороны позвоночника, на поперечные отростки поясничных позвонков участка, на котором будет производиться мобилизация. Затем выполнить плавное вращательное движение корпуса пациента в сторону своей левой руки. Правая рука, не отпуская паравертебральной области пациента, помогает вращению. Затем следует выполнить переднее сгибание корпуса пациента, разгибание, боковые наклоны в стороны. Таким образом происходит мобилизация в нескольких сегментах выбранного участка поясничного отдела позвоночника.
Выполнять прием следует на выдохе пациента, повторяя его 6-7 раз.
Данный прием мобилизации может использоваться в качестве подготовки к манипуляции этой области позвоночника или как самостоятельный прием при функциональной блокаде ПДС L5-S1.
5. Мобилизация поясничного отдела позвоночника с помощью разгибания и сопровождения.
Исходное положение пациента - лежа на животе, руки скрещены, лоб опирается на руки. Нога с той стороны, на которой находится пораженный участок, под прямым углом согнута в коленном суставе. Врач должен расположиться на уровне поясницы больного со стороны его поднятой ноги.
Обхватить кистью колено поднятой ноги пациента таким образом, чтобы плечо служило опорой для голени и голеностопного сустава больного. Другую руку следует поставить на поясничный отдел позвоночника так, чтобы подушечка большого пальца располагалась против боковой поверхности остистого отростка нижнего позвонка того сегмента, на котором будет производиться мобилизация.
Затем нужно слегка приподнять ногу вверх и повести ее на себя. Большой палец другой руки, лежащий на остистом отростке позвонка, должен ощутить силу и степень приложенного напряжения. Одновременно с отведением ноги большой палец должен осуществлять сильное давление на остистый отросток. Это давление должно производиться в направлении от себя.
Производить мобилизацию следует медленно и плавно на выдохе пациента. Повторяется прием 6-7 раз. Данный прием мобилизации применяется при поражениях сегментов L1-L2-L3 с односторонними симптомами.
6. Мобилизация поясничного отдела позвоночника с применением разгибания и коротких рычагов.
Исходное положение пациента - лежа на животе, руки свободно лежат вдоль туловища. Врач должен находиться на уровне воздействия сбоку от больного.

Рис. 244
При позиции слева от пациента кисть левой руки нужно положить на поясничный отдел позвоночника таким образом, чтобы на остистом отростке нужного позвонка вертикально располагался участок кисти между крючковидной и гороховидной костями. Затем на левую кисть для усиления давления нужно положить правую кисть так, чтобы тенар правой кисти находился на основании второй пястной кости левой кисти. Средний, безымянный палец и мизинец правой руки располагаются между большим и указательным пальцами левой руки, а большой и указательный пальцы правой руки лежат поверх левой кисти (рис. 244).
При позиции с правой стороны от пациента руки располагаются аналогично, только отягощение производит левая рука. Расположив руки таким способом, нужно наклониться над пациентом и оказать давление корпусом на область расположения выбранного остистого отростка через выпрямленные руки. Затем следует произвести раскачивающие движения своим корпусом, увеличивая давление веса тела на пациента и ослабляя его. Прилагать усилие нужно на выдохе пациента, в этот момент позвонок должен сместиться до границы движения в ПДС.
Прием следует повторить 6-10 раз. Завершить мобилизацию можно манипуляционным толчком.
Данный прием используется в тех случаях, когда невозможно выполнить приемы с длинными рычагами, т. к. это может спровоцировать боль. Прием эффективен при люмбаго, спондилезе, последствиях травм позвоночника.
7. Мобилизация крестцово-подвздошного сочленения (в положении лежа на животе).
Исходное положение пациента - лежа на животе, руки свисают с кушетки. Исходное положение врача - сбоку от больного, на той стороне, на которой будет выполняться мобилизация.
Наклониться и положить руки на крыло подвздошной кости, образующей с крестцом сочленение, на которое будет оказываться воздействие. Локтевой край одной кисти должен располагаться вдоль суставной щели, другая кисть помещается сверху для отягощения, при этом ее пальцы направлены в противоположную сторону, а локтевой край совмещается с локтевым краем кисти руки, находящейся внизу.
Разогнуть свои руки в локтевых суставах и наклониться над тазовой областью пациента. Мобилизация производится посредством раскачивающих движений своего корпуса, что дает усиление и ослабление силы давления. Наращивать усилие следует на выдохе больного. В результате этого произойдет смещение суставного края крестцово-подвздошного сустава, образованного подвздошной костью, вниз до границ движения.
Повторять прием следует 6-7 раз.
Данный прием мобилизации выполняется с целью подготовки для манипуляции этого сочленения и как самостоятельный прием при хронических болях в области крестцово-подвздошного сочленения.
8. Мобилизация крестцово-подвздошного сочленения (в положении лежа на спине).
Исходное положение пациента - лежа на спине, руки перекрещены натруди. Нога, расположенная на пораженной стороне тела, согнута в коленном и тазобедренном суставах и слегка приведена. Врач должен расположиться с противоположной стороны от согнутой ноги больного.
Положить одну руку ладонной поверхностью сверху на колено пациента, а другую - под крестец с задней поверхности бедра так, чтобы лучевой край ладони лежал вдоль суставной щели того сочленения, на котором будет проводиться мобилизация. Затем необходимо направить на колено пациента вес верхней части своего тела. Усилие от давления будет направлено на подвздошную кость (вниз и немного в сторону), суставный край крестцово-подвздошного сочленения сместится вниз, до границы движения. Наращивая и ослабляя усилие посредством качательных движений, медленно и плавно произвести мобилизацию суставных поверхностей.
Прием повторяется 6-7 раз.
Используется данный прием мобилизации при тех же показаниях, что и предыдущий (в положении лежа на животе).
9. При показаниях аналогичных предыдущим двум приемам можно применять и следующий прием мобилизации крестцово-подвздошного сочленения.
Исходное положение пациента - лежа на животе, руки свободно свисают с кушетки. Врач должен расположиться со здоровой стороны на том уровне, где будет производиться манипуляция.
Наклониться и поставить кисть одной руки на область крестцовой кости пациента таким образом, чтобы локтевой край ладони проходил вдоль суставной щели, а пальцы были направлены в сторону головы пациента. Плечо и предплечье должно располагаться почти перпендикулярно кисти, лежащей на крестцовой кости, локтевой сустав - полностью разогнут. Другую руку нужно положить под таз больного, захватив кистью передневерхнйй гребень дальнележащей подвздошной кости. Рука должна быть полностью разогнута в локтевом суставе.
Мобилизационный прием начинается с вытягивания подвздошной кости в направлении на себя (вверх). В это же время производится давление другой рукой на крестцовую кость пациента. Давление следует производить достаточно сильно.
Данный мобилизационный прием заключается в смещении суставного края подвздошной кости вниз в пределах границ движения.
Прием повторяется медленно и плавно 5-7 раз.
10. Мобилизация крестцово-подвздошного сочленения с помощью крестообразного расположения ладоней (по А. Стоддарту).
Исходное положение пациента - лежа на кушетке, руки свободно лежат вдоль туловища. Врач должен занять позицию с пораженной стороны, на уровне, где будет производиться мобилизация.

Одну руку поставить ладонью против верхнезадней ости близлежащей подвздошной кости, пальцы направить к голове больного. Ладонь другой руки расположить на нижней половине крестцовой кости рядом с суставной щелью того сочленения, на которое будет направлено воздействие. Пальцы руки направить в противоположную сторону. Локтевые суставы нужно максимально разогнуть (рис. 245). Перенести вес своего тела на вытянутые руки. С помощью раскачивания корпуса давление усиливается (на выдохе пациента) или плавно ослабляется. С помощью мобилизации производится поворот суставных поверхностей крестцово-подвздошного сочленения в противоположных друг другу направлениях до возможных границ движения.
Прием выполняется плавно, повторять его можно 6-7 раз.
Данный прием мобилизации используется в качестве подготовительного этапа при манипуляции крестцово-подвздошного сочленения и как самостоятельный прием при хронических болях в этой области.
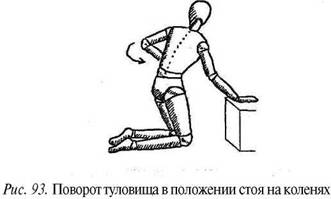
Поворот туловища в положении стоя на коленях.
Это упражнение мобилизует блокирование в нижнепоясничном отделе позвоночника. Стоя на коленях, обопритесь выпрямленными руками на невысокую (примерно до середины бедра) опору. На выдохе поверните туловище в сторону. Вслед за туловищем в ту же сторону поворачиваются голова и глаза и маховым движением отводится назад согнутая в локте рука (рис. 93). Вторая рука остается на опоре.
Выполните движение до упора и ритмично повторите (можно, не возвращаясь в ИП, на одном выдохе выполнить движение 2—3 раза). Сначала упражнение следует делать в том направлении, в котором меньше ощущается (или совсем не ощущается) болезненность. После этого осторожно повторите движение в другую сторону.
ВНИМАНИЕ! Это упражнение противопоказано при повышенной подвижности в вышележащих отделах позвоночника, так как импульс движения начинается сверху и проходит вначале через шейный и грудной отделы. Проконсультируйтесь у специалиста, убедитесь, что повышенной подвижности в вышележащих сегментах у вас нет, иначе, пытаясь вылечить поясничный отдел позвоночника, вы можете повредить грудной.
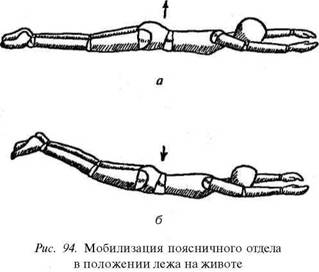
Мобилизация пояснично-крестцового сочленения в положении лежа на животе.
Лягте на пол на живот, вытяните руки перед собой, подбородок уприте в пол. Напрягите одновременно обе ягодицы и мышцы живота. Поясничный отдел позвоночника при этом выгибается назад, и V поясничный позвонок смещается назад относительно I крестцового (рис. 94, а). Затем, расслабив ягодицы и мышцы живота, напрягите мышцы поясницы и спины, как можно выше поднимая обе выпрямленные ноги (рис. 94, б). Поясничный отдел позвоночника прогибается вперед (к полу), и V поясничный позвонок смещается вперед относительно I крестцового. Старайтесь не напрягать мышцы ног, а выполнять движение только за счет напряжения мышц спины.
Крестцово-подвздошный сустав определяет положение и функцию крестца как основы позвоночника. При его повреждении нарушается амортизация позвоночника во время ходьбы, может возникнуть асимметрия положения крестца и всего позвоночника с развитием функционального (обратимого) сколиоза. При крестцово-подвздошном блокировании боль ощущается сбоку от сочленения крестца и подвздошной кости, в месте прикрепления приводящих мышц бедра. Боль отдает по заднебоковой поверхности ноги.
Боль в крестцово-подвздошном сочленении надо отличать от боли в тазобедренном суставе: в последнем случае болевая точка находится на несколько сантиметров выше и вбок, на крае вертлужной впадины.
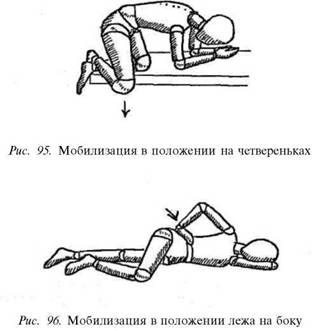
Мобилизация в положении на четвереньках.
Встаньте на четвереньки на краю скамьи или дивана. Колено здоровой ноги свисает на край скамьи, голеностопный сустав защеплен за пятку другой ноги. При хорошем расслаблении мышц благодаря тяжести свисающей ноги таз на больной стороне провисает, происходит полное приведение (т. е. смещение к срединной линии) бедра опорной ноги и тем самым достигается преднапряжение в крестцово-подвздошном суставе на больной стороне. Когда при полном расслаблении вы почувствуете напряжение в этом суставе, сделайте небольшое пружинящее движение свисающим коленом вертикально вниз (рис. 95). При этом ощущение напряжения в крестцово-подвздошном суставе с больной стороны немного увеличивается. Затем опять расслабьте свисающую ногу, но не поднимая ее, и повторите движение коленом вниз. Мобилизация крестцово-подвздошного сочленения происходит всегда без щелчка.
При выполнении этого упражнения туловище следует держать в горизонтальной плоскости, избегая его поворотов. Дыхание произвольное.
Мобилизация в положении лежа.
Лягте на здоровый бок. Согните верхнюю ногу в тазобедренном суставе под углом около 30° и обопритесь коленом на стол. Положите запястье верхней руки на переднюю верхнюю ость подвздошной кости (выступающую кость на переднебоковой поверхности живота) и слегка надавите сверху, чтобы добиться преднапря-жения (рис. 96).
Мобилизация достигается с помощью ритмичных пружинящих надавливаний в направлении вперед и вверх (в сторону живота и головы) примерно 2 раза в секунду. Дыхание произвольное.
Т.В.Лукьяненко "Здоровый позвоночник. Рецепты и рекомендации"
В последние годы для вмешательств на пояснично-крестцовом сочленении все чаще стал применяться забрюшинный доступ. К его преимуществам можно отнести то, что его можно использовать для вмешательств на уровнях от L5 до Т12 позвонков, тогда как трансперитонеальный доступ невозможен уже выше L4 позвонка. Другими преимуществами забрюшинного доступа являются отсутствие в непосредственной зоне мобилизации тканей крупных сосудов, отсутствие необходимости непосредственных манипуляций на внутренних органах, что позволяет уменьшить объем интраоперационной кровопотери и частоту развития в послеоперационном периоде кишечной непроходимости, а также риск повреждения внутренних органов.
Частота повреждения верхнего надчревного сплетения при использовании забрюшинного доступа также ниже.
Разрез кожи для переднего забрюшинного доступа к позвоночнику может быть продольным парамедианным в положении пациента на спине или косым во фланковой области в положении пациента на боку. Решение о выборе того или иного доступа в каждом случае принимается индивидуально исходя из особенностей конкретной клинической ситуации, следует только отметить, что боковому доступу чаще отдают предпочтение при более краниальной локализации патологического процесса, а классический передний доступ используется для вмешательств на нижних поясничных позвонках, обеспечивая здесь возможность максимальной визуализации соответствующих анатомических образований забрюшинного пространства.
Передний забрюшинный срединный доступ:
а) Укладка пациента. Пациента укладывают в положение на спине. В идеале под нижнепоясничный отдел позвоночника пациента на уровне передних верхних подвздошных остей следует подложить валик или подушки, позволяющие оптимизировать лордотический изгиб поясничного отдела позвоночника. Для максимального разгибания позвоночника можно дополнительно опустить головной и ножной конец операционного стола, дополнительно телу пациента можно придать обратное положение Тренделенбурга.
б) Разрез. На уровне нижненаружного края прямой мышцы живота выполняется продольный парамедианный или горизонтальный разрез кожи и подкожной клетчатки. Длина разреза зависит от числа уровней, на которых планируется вмешательство. Как и при трансперитонеальном доступе, положение разреза определяется на основе известных анатомических ориентиров: диск L4-L5 соответствует уровню верхнего края гребня подвздошной кости, a L5-S1 проецируется на несколько поперечных пальцев выше лонного сочленения. При необходимости для определения отношения пояснично-крестцового перехода к костным ориентирам таза можно прибегнуть к рентгенографии.
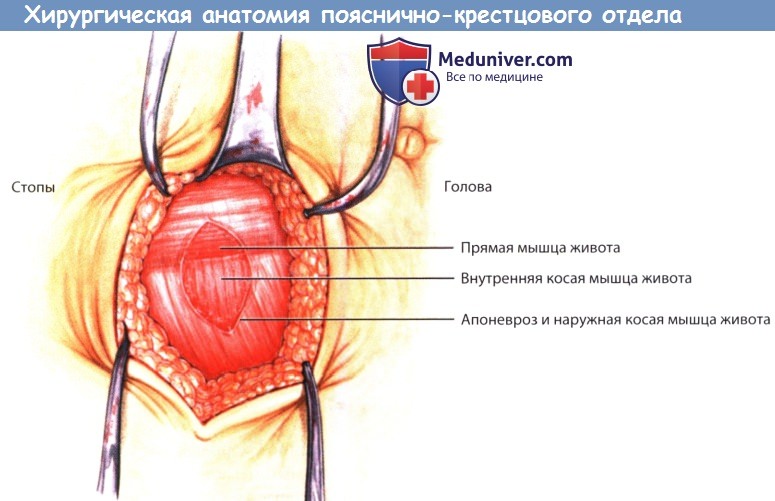
в) Мобилизация мягких тканей. После рассечения кожи и клетчатки в ране идентифицируется наружный край прямой мышцы живота, ориентиром здесь служит полулунная линия, представляющая собой место слияния фасций наружной косой, внутренней косой и поперечной мышц живота, когда они образуют влагалище прямой мышцы живота: последнее рассекается сразу латеральней полулунной линии. Наиболее поверхностно лежит наружная косая мышца живота, которая рассекается по ходу разреза.
Далее в том же направлении рассекается внутренняя косая мышца, под которой становится видна тонкая поперечная мышца живота,— ее также рассекают. Под поперечной мышцей живота идентифицируют поперечную фасцию. Наружная поверхность поперечной фасции аккуратно освобождается от мягких тканей до наружного края прямой мышцы живота, после чего фасция рассекается сразу кнаружи от полулунной линии — под фасцией становится видна брюшина.
г) Забрюшинный этап доступа. С помощью тупфера или пальцами брюшина тупо отделяется от внутренней поверхности поперечной фасции. Любые дефекты брюшины во избежание формирования в последующем абдоминальных грыж необходимо восстановить сразу же. Брюшинный мешок мобилизуется в заднелатеральном направлении до тех пор, пока не будет достигнута поверхность поясничной мышцы. С помощью ретрактора Deaver, обернутого тампоном, кисти хирурга или тупфера забрюшинная клетчатка вместе с брюшинным мешком оттесняется медиально. После мобилизации и отведения брюшины и мочеточника становятся видны левые общие подвздошные артерия и вена; если мочеточник также не отвести в сторону, то риск его повреждения в ходе последующих манипуляций увеличивается.
При вмешательствах на верхних поясничных позвонках поясничную мышцу необходимо мобилизовать и отвести в сторону от передней поверхности позвоночника с помощью элеватора Кобба, начиная от средней линии и следуя в заднелатеральном направлении. После мобилизации мышцы должны быть видны лежащие на поверхности позвонков сегментарные сосуды и симпатический ствол. Сегментарные сосуды в целях минимизации кровотечения необходимо выделить и перевязать. На уровне нижних поясничных позвонков в мобилизации поясничной мышцы особой необходимости нет, поскольку эта мышца от места своего прикрепления к верхним поясничным позвонкам следует далее вниз и латерально.
Как и при трансперитонеальном доступе следующим этапом необходимо пропальпировать и идентифицировать интересующий межпозвонковый диск. Всегда рекомендуется рентгенологическое подтверждение выбранного уровня, для чего в выбранный межпозвонковый диск в качестве маркера вводится спинальная игла 22G. Тело L5 позвонка нередко ошибочно принимают за крестец, поскольку диск L5-S1 и крестец располагаются под острым углом по отношению к горизонтальной плоскости.
После идентификации необходимого уровня вмешательства необходимо пропальпировать и идентифицировать левую общую подвздошную артерию и, что более важно, бифуркацию аорты. Диск L4-L5 обычно находится как раз на уровне бифуркации аорты, диск L5-S1 — ниже бифуркации вдоль внутреннего края левой общей подвздошной артерии. Остальные аспекты доступа будут определяться точным расположением бифуркации аорты, а также особенностями анатомии вен этой области — все это отличается довольно значительной вариабельностью. Тщательно определите расположение левой общей подвздошной вены — обычно она располагается непосредственно на бифуркации аорты на уровне дисков L4-L5 или L5-S1.
Ветви левой общей подвздошной вены обычно выделяют и перевязывают, что облегчает мобилизацию этого сосуда и улучшает доступ к позвоночнику. Обычно левые подвздошные сосуды отводятся влево, однако при некоторых анатомических вариантах строения может оказаться, что их следует отвести вправо. Еще раз отметим, что особую важность представляет собой левая подвздошно-поясничная вена, которую перед мобилизацией левой подвздошной артерии необходимо выделить и перевязать. Мобилизацию тканей между ветвями аорты ниже ее бифуркации следует выполнять тупым путем, для чего используются ретракторы с тупыми клинками и марлевые тупферы.
На уровне середины тел позвонков ниже бифуркации располагаются средние крестцовые сосуды и верхнее подчревное сплетение. Мобилизацию этих образований с целью минимизировать риск их повреждения начинают с помощью тупфера у медиального края левой общей подвздошной артерии, постепенно смещая превертебральные ткани с поверхности пояснично-крестцового межпозвонкового диска в направлении слева направо. Иногда средние крестцовые сосуды отличаются достаточно значительным размером, их в зависимости от предпочтения хирурга можно мобилизовать и отвести в сторону или перевязать.
Во избежание повреждения верхнего подчревного сплетения следует избегать поперечных разрезов межпозвонкового диска до тех пор, пока все превертебральные ткани не будут мобилизованы и смещены с поверхности фиброзного кольца диска в сторону. Также с этой же целью не следует пользоваться здесь электрокоагулятором. В ходе мобилизации тканей нередко наблюдается кровотечение из мелких сосудов, однако это кровотечение легко останавливается прямым придавливанием кровоточащего сосуда или тампонированием кровоточащей зоны гемостатическими средствами.
После мобилизации всех необходимых анатомических структур в зоне вмешательства для создания и сохранения рабочего коридора они фиксируются с помощью пинов Штейнманна или Фрибоди, которые вводятся в тела позвонков, либо специальных ретракторов.
д) Дискэктомия/остеофитэктомия. Дискэктомия/остеофитэктомия выполняются точно так же, как описано выше при трансперитонеальном доступе.
е) Закрытие операционной раны. После основного этапа вмешательства выполняется тщательный гемостаз, после чего брюшинный мешок возвращается на место. Поперечная фасция и мышечные слои ушиваются послойно непрерывным швом.
ж) Осложнения. Осложнения при использовании забрюшинного доступа аналогичны таковым, наблюдаемым при вмешательствах с использованием трансперитонеального доступа. Одной из проблем, которая может возникнуть после вмешательств на верхних поясничных позвонках, может стать повреждение симпатического ствола, возникающее при мобилизации поясничной мышцы. Подобное повреждение приводит к повышению температуры соответствующей нижней конечности, однако оно доброкачественно по своей природе и протекает безболезненно для пациента.
Передняя стенка влагалища прямой мышцы рассечена, видна наружная косая мышца. 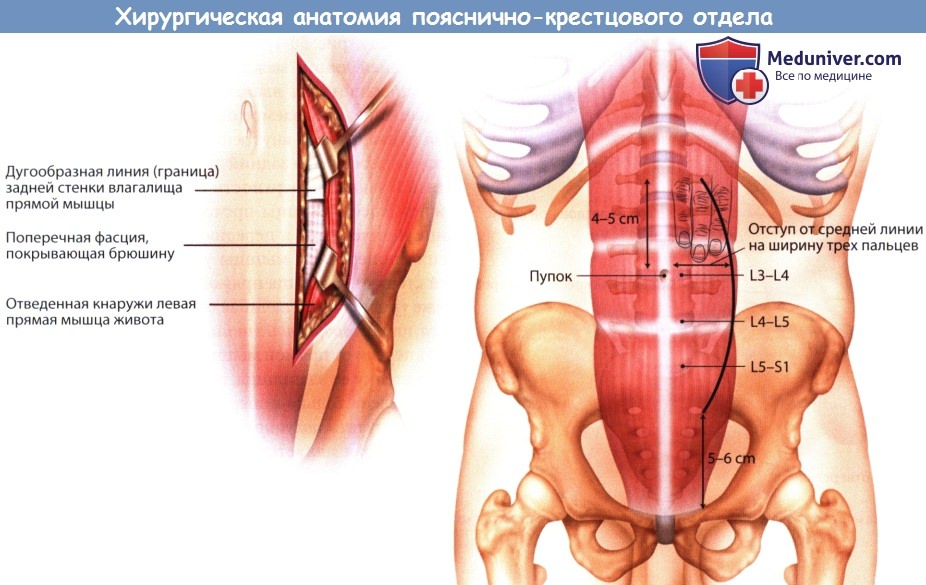
а - Внутренний край прямой мышцы живота тупо мобилизуется и отводится кнаружи, открывая доступ к задней стенке ее влагалища.
Дугообразная линия представляет собой границу между незавершенной задней стенкой влагалища прямой мышцы и брюшиной.
б - Разрез кожи при использовании переднего забрюшинного доступа.
Пупок соответствует уровню межпозвонкового диска L3-L4, верхний края подвздошного гребня — диску L4-L5.
Межпозвонковый диск L5-S1 проецируется на середине расстояния между пупком и лонным симфизом. 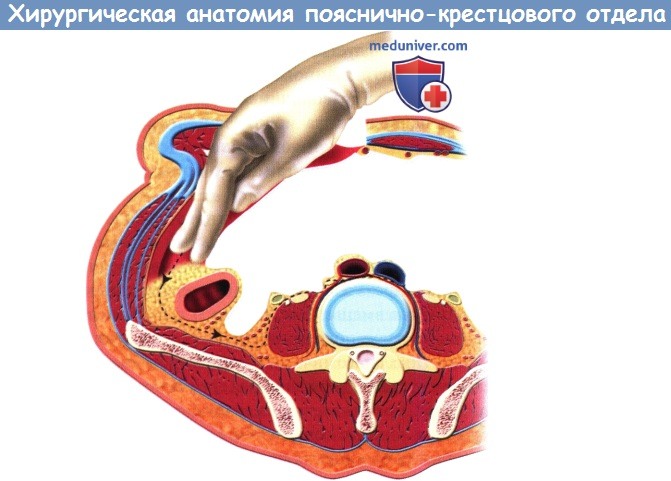
Схема доступа к передней поверхности поясничного отдела позвоночника. 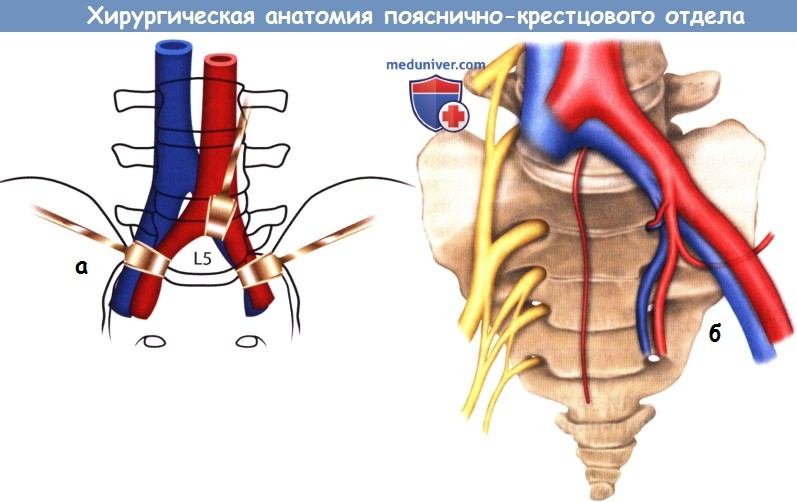
а - Бифуркация аорты располагается на уровне диска L4-L5.
При вмешательствах в этой зоне бифуркация аорты отводится краниально, а общие подвздошные артерии разводятся в стороны.
б - Сосуды и нервы, расположенные на передней поверхности крестца.

Перекос таза, блок КПС, смещение в тазу или скрученный таз — это все результат нарушения работы механизма крестцово-подвздошного сочленения, что часто сопровождается сильной болью в районе крестца, ягодиц и поясницы. В сложных ситуация боль может опускаться вниз по ноге и в пах.
Почему это происходит? Все дело в мышцах! Они не только осуществляют движение, но и несут стабилизирующую нагрузку, обеспечивая баланс всего тела. Например, проблема в правом крестцово-подвздошном сочленении ведет к мышечной дисфункции с левой стороны. Поэтому часто трудно найти истинную причину боли даже опытному врачу. Почему же происходят спазмы? Факторов много, от переохлаждения и стрессов до поднятия тяжестей и сидячей работы.
Квалифицированный специалист по работе с мышечными дисфункциями может за 1-2 сеанса вернуть тазу мобильность, а представленная система упражнений поможет укрепить мышцы таза и надолго вернуть свободу всей системе крестцово-подвздошного сочленения. Если нет возможности попасть к специалисту на прием, можно делать эти упражнения самостоятельно дома, начиная с минимальной амплитуды движений и небольшого количества повторений, плавно увеличивая нагрузки.
Делайте эти упражнения ежедневно, не менее 2 недель.
Эти упражнения предназначены для мягкого расслабления крестцово-подвздошного сочленения (КПС), не форсируйте движения и не спешите с результатом. Выполняйте их максимально плавно с постепенной нарастающей амплитудой.

Растяжение ноги лежа
Лежа на полу, рядом с дверью. Здоровая нога максимально прижата к дверному проему, а разрабатываемая поднята вверх и уперта пяткой на стену рядом с дверью. Постарайтесь держать поднятую ногу как можно более прямой. Вы должны почувствовать растяжение в задней части бедра и удерживать его 15-30 секунд. Повторить 3 раза.

Растяжение четырехглавой мышцы
Встаньте на расстоянии вытянутой руки от стены либо другой неподвижной опоры. Придерживайтесь за стену одной рукой. Другой рукой, возьмите разрабатываемую ногу за лодыжку и потяните пятку к ягодице до ощущения натяжения в передней мышце бедра. Держите спину прямо, а колени вместе. Удерживайте растяжение 15-30 секунд. Повторить 3 раза.

Растяжение приводящих мышц
Лежа на спине, ноги согнуты в коленях. Удерживая пятки вместе, осторожно разведите колени в стороны, максимально растягивая мышцы внутренней стороны бедер. Удерживайте натяжение в течение 15-30 секунд. Повторить 3 раза.

Укрепление приводящих мышц
Лежа на спине, ноги согнуты в коленях. Поместите подушку среднего размера между коленями и сжимайте в течение 5 секунд, а затем расслабьтесь. 2 подхода по 15 повторений.

Сжатие ягодиц
Лежа на животе, ноги выпрямлены. Сожмите мышцы ягодиц и удерживайте в течение 5 секунд, а затем расслабьтесь. 2 подхода по 15 повторений.

Колено к груди
Лежа спине, ноги выпрямлены. Поднимите одно колено к груди и обхватите ногу руками. Потяните колено к груди, растянув мышцы ягодиц. Удерживайте натяжение 15-30 секунд, затем вернитесь в исходное положение. Повторить 3 раза для каждой стороны.

Растяжение квадратных мышц поясницы
Лежа на спине, ноги согнуты в коленях. Удерживая плечи прижатыми к полу, плавно наклоните ноги в сторону максимально насколько возможно. Затем в другую. Повторить 10-20 раз в каждую из сторон.
Читайте также:


