Могут ли быть боли в спине при болезни крона
Болезнь Крона (БК) — это состояние, которое вызывает отек, утолщение и воспаление кишечной стенки.
При болезни Крона может поражаться любой участок системы пищеварения от рта до заднего прохода, но чаще всего поражается нижняя часть тонкой кишки.

БК поражает 1 человека на каждые 500–700 человек и может встречаться в любом возрасте, но чаще всего диагностируется у молодых людей (обычно начинается в возрасте от 20 до 40 лет).
Причина болезни Крона не совсем понятна.
Наиболее распространенными признаками и симптомами являются боли в животе и диарея.
Лечение включает лекарства, пищевые добавки, а иногда и хирургическое вмешательство. Хотя болезнь длится всю жизнь, у некоторых людей наблюдаются длительные периоды ремиссии, когда у них нет симптомов.
Причины
Точная причина болезни Крона остается невыясненной. Тем не менее, следует учитывать следующие моменты:
Каждый четвертый человек с БК имеет родственника с БК или язвенным колитом. Недавние исследования того, как болезнь Крона протекает в семьях, выявили ген, названный NOD2, который, по-видимому, играет важную роль во взаимодействии иммунной системы организма с кишечными бактериями.
Некоторые ученые считают, что причиной болезни Крона может быть дефект иммунной системы организма. Когда ваша иммунная система пытается бороться с инфекцией, необычный иммунный ответ заставляет иммунитет атаковать клетки пищеварительного тракта.
Неизвестно, как именно курение связано с БК, но курение табака удваивает вероятность как первичной, так и рецидивирующей БК.
Не существует специфических продуктов, вызывающих БК. Тем не менее, появляются свидетельства того, что продукты с высоким содержанием эмульгаторов могут привести к кровотечению в кишечнике, что может вызвать БК.
Вестернизация диеты и улучшение санитарии также были связаны с увеличением воспалительных заболеваний кишечника (особенно в азиатских популяциях).
Симптомы у взрослых
Проявления зависят от местоположения болезни Крона (какой участок поражен в кишечнике) и распространения отека и воспаления в кишечнике. Симптомы могут варьироваться от легких до тяжелых.
Наиболее распространенные признаки и симптомы:
- боль в животе и диарея (чаще всего);
- кровь и слизь в фекалиях;
- непреднамеренная потеря веса;
- рвота и/или запор;
- потеря аппетита;
- непреднамеренная потеря веса;
- крайняя усталость;
- лихорадка;
- область внутри и вокруг заднего прохода поражена язвами, абсцессами или свищами.
К внекишечным проявлениям болезни Крона относят:
- проявления на коже (пиодермия, эритема);
- глазные проявления (увеит, ирит);
- поражения слизистой во рту (стоматит);
- железодефицитная анемия;
- артропатия, остеопороз.
Симптомы могут разниться и проявляться в зависимости от того, какая собственно часть кишечника поражена, например:
1. Если болезнь только в тонкой кишке, у вас может не быть диареи.
2. Постоянная боль в животе без каких-либо других симптомов может быть связана с небольшим пятном болезни Крона в тонком кишечнике.
3. Серьезные вспышки могут быть крайне болезненными.
4. Если поражены большие части кишечника, может неправильно усваиваться пища.
Симптомы у детей
У детей может не быть сильных симптомов, связанных с кишечником, но вместо этого:
• необъяснимые боли в суставах или костях;
• лихорадка;
• анемия;
• медленный или замедленный рост.
Диагностика
Болезнь Крона диагностируется с помощью истории болезни, медицинского осмотра, визуализирующих тестов кишечника и лабораторных анализов.

1. Ваш врач будет тщательно изучать историю болезни, чтобы выявить какие-либо закономерности (недавние поездки, семейную историю расстройств кишечника и использование лекарств).
2. Затем следуют обследования и исследования, такие как анализы крови (для поиска маркеров воспаления, анемии, дефицита питательных веществ) и анализы кала (для поиска инфекции, паразитов и т. д.).
3. После этого часто требуется направление к специалисту для дальнейшей оценки и дополнительных анализов, а также колоноскопия и иногда КТ или МРТ.
Лечение
Основная цель лечения болезни Крона — купировать воспаление в кишечнике, предупредить обострения и сохранить ремиссию. Вид лечения зависит от типа симптомов и от того, насколько они плохие.
Некоторые люди с легкими симптомами могут не нуждаться в лечении, так как есть вероятность, что симптомы исчезнут сами по себе.
Основные группы препаратов для лечения воспаления при болезни Крона:
У отдельных пациентов с закупоркой кишечника или небольшими отверстиями в кишечнике улучшение наступает, когда им назначают очень строгую жидкую диету, которая содержит основные белки и другие питательные вещества. Такое питание называется элементарной диетой и в основном предназначено для детей.
Какой-либо специальной диеты при болезни Крона на сегодняшний день не существует. Подробнее об этом и о рекомендациях по питанию смотрите в видео:
Для некоторых пациентов с высоким риском, операция может быть рассмотрена. Операция не излечивает болезнь Крона, но она может облегчить симптомы.
Хирургическое вмешательство иногда необходимо, когда кишечник продолжает блокироваться, или когда имеются абсцессы или небольшие отверстия в стенке кишечника.
Удаление части кишечника, которая сильно поражена, может на некоторое время ослабить симптомы, но не вылечит заболевание. После операции симптомы возвращаются, как правило, в месте соединения кишечника, в 60-95% случаев. Дальнейшая операция требуется почти в 50% случаев.
Хирургическое вмешательство не проводится, если нет особых осложнений или лечение медикаментами помогает.
Стоит заметить, что большинство пациентов считают, что их качество жизни улучшилось после операции.
После операции может потребоваться длительное применение иммунодепрессантов.

Как заботиться о себе при болезни Крона?
При лечении БК очень важно поддерживать здоровый образ жизни, даже когда болезнь переходит в ремиссию (становится бессимптомной).
Рекомендации при болезни Крона таковы:
1. Систематически делайте физические упражнения и соблюдайте адекватную диету.
2. Избегайте проблемных продуктов, таких как острая пища, жирная пища.
3. Ешьте небольшими порциями.
4. Если вы курите, бросьте курить — это может помочь предотвратить возвращение симптомов.
Болезнь Крона — как жить дальше?
Перспективы или прогноз жизни при болезни Крона различны для разных людей и зависят от того, какая часть или части кишки поражены и как часто и насколько серьезны вспышки.
Некоторые люди могут испытывать только один случай БК, а другие (около 11-20% людей) могут иметь продолжающиеся эпизоды, и такое состояние называется хронической болезнью Крона. Не смотря на то, что рецидивы случаются нередко, у некоторых пациентов фаза без симптомов может длиться годами или десятилетиями.
Хотя от БК невозможно исцелиться даже хирургическим путем, в настоящее время доступно лечение, которое может помочь большинству пациентов.

Боль в пояснице и запор могут быть симптомами одного состояния или несвязанных друг с другом признаков, которые происходят в одно и то же время. Оба симптома очень распространены и редко требуют неотложной медицинской помощи, если проявляются самостоятельно друг от друга и не являются серьезными.
Распространенные причины запоров
- кишечная непроходимость;
- обезвоживание;
- диетические изменения, такие как уменьшение потребления клетчатки;
- гипотиреоз, или низкий уровень функционирования щитовидной железы;
- ВЗК, такие как язвенный колит или болезнь Крона;
- СРК;
- отсутствие физической активности;
- расстройства тазового дна;
- прием препаратов, вызывающих запор.
Заболевания, которые могут вызвать боль в пояснице и запор:
Кишечная непроходимость
Непроходимость кишечника, которая возникает при скоплении твердого кала в кишечнике, приводя к давлению и спазму кишечника.
Эндометриоз
Эндометриоз, при котором ткань матки начинает расти в других местах в организме. Эти места зачастую включают маточные трубы, яичники, кишечник и мочевой пузырь.
Фибромиалгия
Фибромиалгия: люди испытывают боли во всем теле, проблемы со сном, слабость и желудочно-кишечные симптомы.
Воспалительные заболевания кишечника
Воспалительные заболевания кишечника (ВЗК) включают язвенный колит и болезнь Крона. Эти заболевания могут вызвать воспаление кишечника, что приводит к диарее и запорам.
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — симптомы СРК часто включают запор, диарею или и то, и другое, а также вздутие живота и судороги.
Заболевания печени
Заболевания печени, такие как рак, цирроз и гепатит, могут вызывать симптомы, которые включают тошноту, запор, боль в животе и отек, а также зуд. Хотя редко, увеличение печени может давить на нервы в нижней части спины, что приводит к болям в пояснице.
Рак поджелудочной железы
Рак поджелудочной железы обычно не вызывает симптомов на ранних стадиях. Однако, по мере развития человек может испытывать зуд кожи, боли в спине, боли в животе и проблемы с пищеварением.
Перитонит
Перитонит возникает, когда воспаление и инфекция переходит на брюшину. Это может вызвать такие симптомы, как запор, чувство наполненности живота, слабость и боль в теле.
Инфекции мочевыводящих путей
Инфекции мочевыводящих путей (ИМП) поражают почки, мочевой пузырь и мочеточники. В дополнение к проблемам с пищеварением, ИМП — особенно почечные инфекции или камни — могут вызвать боль в спине и боку.
Женщины могут испытывать оба этих симптома одновременно во время беременности, когда повышенный уровень гормонов может привести к запорам, а растущая матка может оказать дополнительное давление и вызывать боль в нижней части спины.
Старение
Старение также может вызывать боль в пояснице и запоры. Когда человек стареет, диски в позвоночнике могут сжиматься, тем самым способствуя боли в спине. Старение также может привести к уменьшению активности человека, что способствует запорам.
Травма спинного мозга
Человек с травмой спинного мозга, черепно-мозговой травмой или операцией на толстой кишке также более склонен к запорам.
Причины болей в пояснице
Около 80% взрослых людей испытывают боль в пояснице в какой-то момент своей жизни. Боль в пояснице может возникнуть вследствие травмы или растяжения, и некоторые люди могут испытывать хроническую боль в пояснице дольше 12 недель.
Наиболее распространенные причины боли в пояснице:
- Грыжа межпозвоночного диска, когда один из дисков, которые обеспечивают амортизацию между позвонками, начинает выпирать наружу. Этот диск давит на спинномозговые нервы, что может вызвать боль в пояснице и дискомфорт.
- Остеопороз — снижение плотности костной ткани, которое увеличивает риск переломов позвоночника.
- Сколиоз и лордоз могут вызывать боль в пояснице.
- Спинальный стеноз возникает, когда позвонки начинают сужаться, как правило, из-за травмы или старения. Сужение создает дополнительное давление на спинномозговые нервы, что может вызвать боль.
- Растяжения связок, которые происходят при травме. Напряжение возникает при разрыве сухожилия или мышцы в спине. Распространенной причиной является подъем тяжелых предметов.
- Опухоли позвоночника являются редкой причиной боли в пояснице, но они могут давить на спинномозговые нервы, что приводит к боли и дискомфорту.
- Радикулопатия нижней части спины возникает, когда нерв сжимается, раздражается или воспаляется. Наиболее распространенными симптомами радикулопатии являются боль, покалывание и онемение с одной или обеих сторон тела. Ишиас — сжатие седалищного нерва, который проходит вниз по ягодицам к ноге, являющееся одной из форм радикулопатии.
Домашние процедуры
Если боль в пояснице и запор возникают одновременно из-за одного основного заболевания, врач порекомендует соответствующее лечение. При менее серьезных случаях человек может в домашних условиях облегчить боль в пояснице и запор:
- Прием нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен и напроксен. Эти препараты помогают облегчить боль.
- Легкая физическая активность. Этот тип упражнений помогает растянуть напряженные мышцы и стимулировать работу кишечника. Ходьба является примером легкой физической активности, которая может быть полезной.
- Пейте много воды. Вода делает кал более мягким, который легко будет проходить по кишечнику.
- Слабительные, которые помогут при запорах.
- Употребление в пищу большего количества клетчатки. Хотя организм не усваивает волокно, это питательное вещество добавляется к калу. Увеличенный объем стимулирует кишечник и улучшает продвижение кала вдоль пищеварительного тракта.
- Использование теплой грелки или пакета со льдом, которые прикладывают к нижней части спины. Горячая или холодная терапия в течение 10 минут может успокоить воспаленные мышцы.
Если симптомы не проходят несмотря на домашнее лечение, человек должен обратиться к врачу.

Болезнь Крона (регионарный энтерит, гранулематозный илеит или колит) — это гранулематозное воспаление пищеварительного тракта неизвестной этиологии с преимущественной локализацией в терминальном отделе подвздошной кишки.
Болезнь названа по имени американского гастроэнтеролога Баррила Бернарда Крона (1884—1983), который в 1932 году вместе с двумя коллегами по нью-йоркской больнице Маунт-Синай — Леоном Гинзбургом (англ. Leon Ginzburg; 1898—1988) и Гордоном Оппенгеймером (1900—1974) — опубликовал первое описание 18 случаев заболевания.

Что такое болезнь Крона
При болезни Крона здоровые участки кишечника чередуются с воспаленными областями. Иногда патологический процесс охватывает большие площади, а иногда совсем маленькие. Воспалению подвергается не только кишечник, но и желудок с пищеводом, но происходит это не всегда.
У большинства пациентов диагностируется поражение тонкого кишечника в области илеоцекального канала. Иногда заболевание манифестирует в подвздошной кишке и распространяется далее. При этом страдает и тонкий, и толстый кишечник. Его осмотр позволяет визуализировать язвы. Они отличаются по форме и размеру. Здоровые участки кишечника сменяются областями стеноза и уплотнений. Однако структура бокаловидных клеток и крипт не нарушается.

Причины возникновения болезни Крона
Причинный фактор заболевания не установлен. Предполагается провоцирующая роль вирусов, бактерий (например, вируса кори, микобактерии паратуберкулеза).
Вторая гипотеза связана с предположением, что какой-то пищевой антиген или неболезнетворный микробный агент способен вызвать аномальный иммунный ответ.
Третья гипотеза утверждает, что роль провокатора в развитии болезни играют аутоантигены (т. е. собственные белки организма) на стенке кишечника больного.

Симптомы
Наиболее распространенными признаками заболевания являются:
- диарея в хронической форме, длящаяся дольше 1,5 месяцев (полуоформленный кал мягкой консистенции; чем чаще стул, тем выше локализация поражения тонкой кишки);
- боль в животе (слабая на начальной стадии и сильная, схваткообразная после приема пищи и во время дефекации в дальнейшем; иногда она является единственным симптомом в течении нескольких лет);
- ощущение тяжести в животе;
- анемия или пониженный гемоглобин;
- лихорадочное состояние;
- метеоризм, вздутие живота;
- тошнота, рвота;
- нарушения в области ануса – трещины, гнойное воспаление толстой кишки, свищи.
Болезнь Крона, симптомы и лечение данной патологии, как правило, требуют корректировки нарушений на фоне периодических ремиссий.

Факторы риска
Факторы, которые могут усугубить симптомы болезни Крона и привести к осложнениям:
- прием определенных лекарств;
- инфекции;
- гормональные нарушения (чаще у женщин);
- повышенный стресс;
- курение.
Факторы риска возникновения болезни следующие:
- семейный анамнез болезни Крона. Если есть близкие родственники (мать, отец, братья, сестры) риск болезни повышается;
- курение.

Классификация
При этой болезни чаще всего пользуются классификацией, основанной на локализации воспалительных явлений в различных отделах ЖКТ. Согласно ей, выделяют несколько основных форм болезни:
- Илеит – воспалительный процесс поражает подвздошную кишку.
- Илеоколит – наиболее распространенная форма, при которой поражается подвздошная и толстая кишка.
- Гастродуоденит – характеризуется развитием воспалительного процесса в желудке и двенадцатиперстной кишке.
- Колит – воспаление поражает только толстый кишечник, иначе этот процесс называют болезнь Крона толстой кишки, так как при этом другие отделы ЖКТ не затрагиваются.
- Еюноилеит – воспалительный процесс охватывает подвздошную и тонкую кишку.

Генетическая предрасположенность
Согласно исследованиям, предрасположенность к болезни Крона может передаваться по наследству. Риск возникновения болезни Крона у близких родственников пациента повышается и составляет 5,2-22,5%. Генетический фактор определенно играет определенную роль, однако никакой конкретной схемы, по которой заболевание наследуется, выявлено не было. Поэтому на сегодняшний день невозможно точно предсказать, у кого из членов семьи может возникнуть болезнь Крона, и возникнет ли она вообще.

Осложнения
Осложнениями болезни Крона могут быть следующие состояния.
- Изъязвление слизистой, прободение кишечной стенки, кровотечение, выход каловых масс в брюшную полость.
- Развитие свищей в соседние органы, брюшную полость, на поверхность кожи. Развитие абсцессов в стенке кишечника, просветах свищей.
- Анальная трещина.
- Рак толстой кишки.
- Похудание вплоть до истощения, нарушения обмена вследствие недостаточности всасывания питательных веществ. Дисбактериоз, гиповитаминозы.

Может ли болезнь Крона трансформироваться в рак?
Болезнь Крона является предраковым заболеванием кишечника. Злокачественное перерождение – одно из самых тяжелых ее осложнений. Злокачественное перерождение кишечника можно обнаружить при помощи эндоскопического исследования – колоноскопии. Пациенты, которым рекомендуется регулярно проходить колоноскопию:
- Страдающие болезнью Крона, неспецифическим язвенным колитом, полипозом и другими предраковыми заболеваниями кишечника.
- Длительно страдающие болями в животе, причина которых неизвестна, и ее не удалось выявить при помощи других методов диагностики.
- Люди старше 50 лет, даже те, у кого здоровье в норме.
Противопоказанием к колоноскопии является активная стадия болезни Крона. Нужно дождаться, когда симптомы заболевания стихнут.

Диагностика
Предположить наличие хронического воспалительного заболевания кишечника можно у пациента с жалобами на диарею (особенно кровавую) и боли в животе, а также при наличии в семейном анамнезе близких родственников, страдающих подобными заболеваниями.
Диагноз болезни Крона основывается на сочетании эндоскопических, рентгенологических и морфологических данных, свидетельствующих о наличии очагового, асимметричного, трансмурального и гранулематозного воспаления.

Лечение болезни Крона
Если при язвенном колите возможно полное выздоровление, то при болезни Крона бОльшее, что может сделать для пациента врач, – помочь достичь ремиссии и продлить её. Спонтанная (самопроизвольная) ремиссия случается примерно в 30% случаев, но продолжительность ее непредсказуема.
Чтобы прервать обострение, назначают:
- системные местные глюкокортикостероиды (гормональные противовоспалительные препараты): преднизолон, метилпреднизолон, будесонид;
- иммуносупрессоры (поскольку болезнь вызвана чрезмерной активностью иммунитета): азатиоприн, 6-меркаптопурин, метотрексат;
- моноклональные антитела к ФНО-альфа (блокируют особое биологически активное вещество, провоцирующее иммунное воспаление): инфликсимаб, адалимумаб, цертолизумаба пэгол.
Хирургическое лечение болезни Крона
Большинству пациентов с болезнью Крона в конечном итоге необходим некоторый тип хирургии. Тем не менее, операция не может вылечить болезнь Крона. Проблемы со свищами и абсцессами могут возникать и после операций. Новые болезни обычно повторяются в других областях кишечника. Хирургия может быть полезной для снятия симптомов и исправления кишечной блокировки, перфорации кишечника, свищей или кровотечения.
- О чём говорит цвет стула?Цвет стула может быть результатом какого-то съеденного продукта, а может.
- Ожоги во ртуОжог – наиболее распространенная бытовая травма. Обжечь слизистую рта можно.
- Генные мутации: виды, причины и примерыОпределённая последовательность ДНК хранит наследственную информацию, которая может меняться (искажаться).
- Нейрофиброматоз или Болезнь Реклингхаузена что это такоеНейрофиброматоз – это группа заболеваний, которые имеют однотипные клинические проявления.
Врач с 36 летним стажем работы. Медицинский блогер Левио Меши. Постоянный обзор животрепещущих тем по психиатрии, психотерапии, зависимостям. Хирургии, онкологии и терапии. Беседы с ведущими врачами. Обзоры клиник и их врачей. Полезные материалы по самолечению и решению проблем со здоровьем. Посмотреть все записи автора Левио Меши
Это Включает В Себя Больше, Чем Ваш Кишечник
Вы уже знаете, что эта болезнь влияет на ваше пищеварение. Знаете ли вы, что это также может привести к потере костной ткани, проблемам со зрением, боли в спине, артриту, желчным камням, проблемам с кожей и печенью? Ваш выбор может сделать эти проблемы менее вероятными.

Держите Ваши Кости Сильными
Убедитесь, что вы получаете достаточное количество кальция и витамина D. болезнь Крона делает потерю костной ткани и остеопороз (истончение костей) более вероятными. Стероиды используемые для того чтобы обработать Крона могут также выветриться ваши косточки. Большинство экспертов говорят, что вам нужно от 1000 до 1300 миллиграммов кальция и от 600 до 800 международных единиц витамина D. спросите своего врача, насколько это правильно для вас.

Защитите ваши глаза и зрение
Скажите вашему доктору если вы замечаете проблемы глаза как запачканное зрение, то, краснота, и сухость. Это заболевание может поражать многие части глаза, в том числе роговицу, слезные протоки и наружное покрытие белого цвета глаза. Когда вы контролируете вспышки Крона, большинство усложнения глаза улучшают. Ваш врач может назначить капли, чтобы помочь.

Облегчение Боли В Суставах
Около 1 из 4 человек с болезнью Крона получают артрит или воспаленные суставы. У вас может быть боль в локте, запястье, колене и лодыжке. Этот тип артрита не вызывает длительного повреждения, и боль обычно уходит, когда появляются симптомы вашего Крона. Некоторые люди получают боль и жесткость в нижней части спины, которая может быть более серьезной и обычно не уходит, когда вспышка делает. Ваш врач может назначить медикаменты, физиотерапию и совместный отдых.
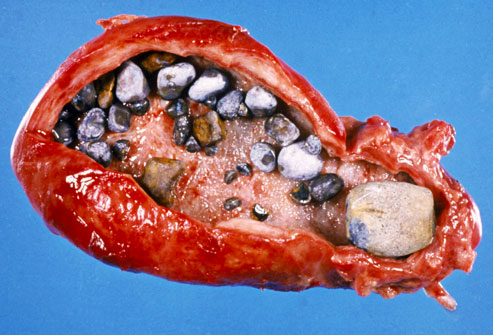
Желчнокаменная болезнь
Болезнь Крона может повредить ваш тонкий кишечник, что приводит к желчным камням. Они очень распространены у людей с болезнью Крона. когда ваш тонкий кишечник поврежден, ваше тело не может поглощать соли желчи, которые он создает, чтобы разрушить отходы. Это изменяет состав желчи и может привести к образованию камней в желчном пузыре. Симптомы включают внезапную боль в верхней части правого живота и тошноту. Лечение варьируется от медикаментозного до хирургического.
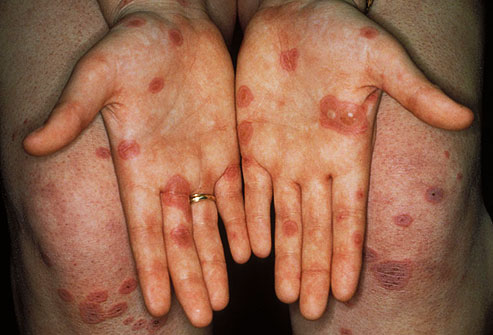
Проблема кожи
Следите за изменениями в вашей коже. У небольшого числа людей с болезнью Крона появляются красные шишки на голенях, лодыжках и руках. Врачи называют это узелковой эритемой. Лишь немногие получат волдыри, которые превратятся в хронические глубокие язвы, но это может произойти.

Повреждение печени
Чувствуете ли вы необычную усталость, или у вас есть зуд, пожелтение кожи (желтуха), или давление в верхней части живота? Это может быть признаком того, что болезнь Крона влияет на вашу печень. Введи своего врача в курс дела. Вы можете взять анализы крови, УЗИ и, возможно, даже биопсию, чтобы увидеть, есть ли проблема.
Боль в спине
Если у вас есть боль и скованность в нижней части позвоночника, сообщите об этом своему врачу. Это редко, но у вас может быть спондилит, форма артрита, которая может быть связана с болезнью Крона. со временем это может привести к тому, что кости в вашем позвоночнике навсегда срастутся. Это называется анкилозирующий спондилит. Это происходит у до 3% людей с болезнью Крона. раннее лечение может помочь вам оставаться гибким. Растяжка и влажное тепло на спине могут помочь вам чувствовать себя лучше.

Депрессия
Как и многие серьезные долгосрочные болезни, Болезнь Крона может сделать вас подавленным и тревожным. Это, в свою очередь, может ухудшить ваши физические симптомы и затруднить выздоровление.Беседа терапия и лекарства могут помочь вам справиться с этими чувствами.
Регулярно Посещайте Своих Врачей
Регулярные осмотры с вашим первичным врачом и вашим гастроэнтерологом являются ключевыми. Поместите все встречи в свой календарь. Сообщите своему врачу о любых изменениях в вашем здоровье и упомяните любые лекарства или добавки, которые вы принимаете.
Читайте также:


