Может ли болеть позвоночник при подагре
Страдают подагрой примерно три человека из тысячи, причем мужчины составляют подавляющее большинство. Подагра подобна коварной женщине, которая заманивает в свои объятия представителей сильного пола в самом расцвете сил – чуть старше 40 лет, энергичных, жизнерадостных, любящих комфорт и обильные застолья. Недуг может обнаружиться и у женщин, но только после менопаузы, в климактерический период.
Небезынтересно отметить, что подагра – одно из древнейших заболеваний. Ее впервые описал Гиппократ, а упоминают это грозное заболевание на протяжении веков не только в медицинской, но и в художественной литературе.
Подагра, или артрит подагрический, – хроническое заболевание, возникающее в результате нарушения обмена веществ. Для него характерно отложение солей мочевой кислоты (уратов) в тканях с развитием в них воспалительных, а затем деструктивно-склеротических изменений. Подагра проявляется главным образом острым и рецидивирующим артритом, образованием подкожных узелков и симптомами мочекаменной болезни.
Подагрический артрит относится к группе дистрофических неинфекционных артритов. Заболевание относится к так называемым неследственно-конституциональным состояниям, поскольку подагра чаще всего встречается в определенных семьях в ряде поколений.
Различают первичную и вторичную подагру.
Первичная подагра характеризуется как наследственное нарушение пуринового обмена.
Вторичная подагра может наблюдаться при болезнях крови, эндокринных заболеваниях, новообразованиях, болезнях почек, при сердечно-сосудистой патологии, алкоголизме, псориазе, приеме некоторых медикаментозных средств.
Причины заболевания
• Повышенный синтез уратов может быть первичным и генетически обусловленным (первичная подагра).
• Ряд заболеваний почек (поликистоз, гидронефроз, нефропатии) могут сопровождаться нарушением выведения мочевой кислоты с мочой и, соответственно, накоплением в организме ее солей (уратов).
• Нарушение выведения мочевой кислоты возможно при ее избыточном образовании (некоторые эндокринные заболевания, болезни кожи, крови). Подагра, например, может развиваться при лейкозах, миеломной болезни, псориазе, гемолитической анемии у взрослых, а также при гиперпаратиреозе. Избыток мочевой кислоты образуется и при массивном разрушении мышечных волокон – при их травме, размозжении, отморожении и др.
Симптомы
Обычно наблюдаются артриты суставов нижних конечностей. Часто воспалительным процессом охвачен большой палец стопы, затем по частоте – голеностопные и коленные суставы. Реже наблюдается артрит мелких суставов кистей и локтевых суставов.
Подагрический артрит имеет ряд характерных особенностей:
он часто развивается ночью;
интенсивность боли нарастает очень быстро и за несколько часов достигает максимума;
боль очень сильная, движения в суставе становятся невозможными;
наблюдаются покраснение кожи и повышение температуры тканей над суставом;
может повышаться температура тела;
продолжительность первых приступов составляет, как правило, трое-четверо суток.
Внимание! У 15–20% больных подагрой возникает мочекаменная болезнь, причем приступ почечной колики нередко является первым признаком подагры.
Характерной особенностью артрита при подагре является также его спонтанное (без лечения) полное обратное развитие за несколько часов или дней.
Как правило, приступ подагры развивается на фоне приема алкоголя (особенно пива) или переедания. Заболевание проявляется через внезапную и интенсивную боль, возникают покраснение и жар в суставе. Приступы подагры случаются, как правило, ночью. Острая боль в пораженном суставе может быть вызвана даже весом простыни. Повторному приступу подагры обычно предшествует ощущение покалывания в пораженном суставе.
Появлению нового острого приступа способствуют любые резкие изменения содержания мочевой кислоты в крови, как повышение ее уровня, так и понижение. Провоцировать колебание ее концентрации могут травмы (даже легкие ушибы), эмоциональный стресс, физическая нагрузка, резкое изменение диеты (как переедание, так и голодание), употребление алкоголя, кровотечение. Из медицинских манипуляций провоцировать приступ могут хирургические вмешательства, лучевая терапия, прием витаминов, особенно В12, введение белковых препаратов или гепарина.
При хроническом течении подагры, наряду с рецидивирующим артритом, происходит образование мелких очагов отложения уратов в тканях – так называемых тофусов. Тофусы в виде округлых беловатых шишечек могут быть видны на краю ушной раковины, на пальцах кистей, в области локтей или коленей. Они безболезненны и, как правило, располагаются в большом количестве вокруг стойких изменений суставов. Тофусы могут откладываться и в костной ткани, но диагностика их возможна только на рентгене. Более редко они обнаруживаются в гортани, сердце, структурах глаза, разумеется, нарушая функционирование этих органов.
Диагностика
Диагноз устанавливает ревматолог в результате осмотра и опроса больного. Как правило, диагноз подтверждается анализом крови, взятой из вены, для выявления повышенного содержания мочевой кислоты. Однако в некоторых случаях врач может взять шприцом пробу суставной жидкости, чтобы убедиться в наличии кристаллов мочевой кислоты под микроскопом.
Римские диагностические критерии подагры (1963 г.)
• гиперурикемия – мочевая кислота в крови более 0,42 ммоль/л у мужчин и более 0,36 ммоль/л у женщин;
• наличие подагрических узелков (тофусов);
• обнаружение при химическом или микроскопическом исследовании кристаллов мочекислого натрия (уратов) в синовиальной жидкости или тканях;
• наличие в анамнезе приступов острого артрита, сопровождавшегося сильной болью, начавшегося внезапно и стихнувшего за 1–2 недели.
Диагноз считается определенным, если выявляются, по крайней мере, два любых признака.
Диагностические критерии подагры в баллах (В. А. Насонова, М. Г. Астапенко, 1989 г.)
• наличие в анамнезе или при наблюдении больного не менее двух атак опухания и/или покраснения и сильной боли в суставе (суставах) конечности с выздоровлением через 1–2 недели.
Острый артрит плюснефалангового сустава большого пальца стопы в анамнезе или статусе
Анамнез (греч. anamnesis – воспоминание) – сведения об условиях жизни больного, предшествовавших болезни, а также вся история развития болезни.
тофусы – 4 балла
мочекаменная болезнь – 1 балл
гиперурикемия – 3 балла
При сумме баллов 8 и более – подагра определенная;
при сумме баллов 5–7 – подагра вероятная;
при сумме баллов 4 и менее – подагра отрицается.
Лечение
Лечение подагры складывается из диетотерапии и приема лекарственных препаратов. И то и другое помогает снизить концентрацию уратов в крови и тканях организма. Больному необходимо снизить массу тела и периодически посещать баню, что также способствует выведению уратов.
Диетотерапия
Основные задачи диетотерапии:
• нормализация массы тела – ограничение жиров, легко всасывающихся углеводов, применение разгрузочных дней;
• нормализация обмена мочевой кислоты – исключение продуктов, которые содержат большое количество пуринов, мочевой кислоты или угнетают выведение солей мочевой кислоты из организма.
Диета предусматривает следующие мероприятия:
исключение продуктов, содержащих большое количество пуринов, мочевой кислоты;
отказ от алкоголя;
снижение в рационе животных белков;
наличие достаточного количества витаминов;
употребление щелочных минеральных вод и цитрусовых;
если нет противопоказаний со стороны почек и сердечнососудистой системы, то следует увеличить количество жидкости до 2,5 литра в день;
употребление мяса и рыбы в отварном виде и исключение из рациона бульонов;
дробный режим питания, 5–6 раз в день.
Внимательно ознакомьтесь с данными таблицы 1, где представлены рекомендуемые и запрещенные при заболевании подагрой продукты и блюда.
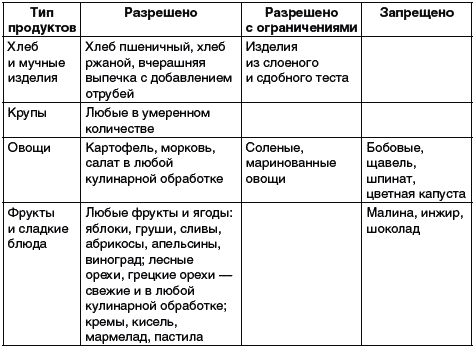
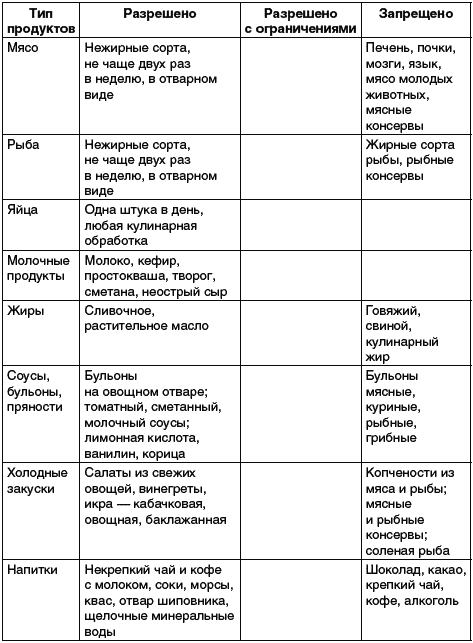
Почему при подагре должен быть исключен из рациона алкоголь? При употреблении алкоголя тормозится выведение солей мочевой кислоты почками. В первую очередь следует прекратить употребление вина (особенно портвейна и хереса), а также пива темных сортов.
Разгрузочные дни и голодание
Всем страдающим подагрой, независимо от массы тела, рекомендуется раз в неделю проводить разгрузочный день. Разгрузочный рацион должен содержать минимум пищевых пуринов, что благоприятно влияет на обменные процессы в организме. Варианты разгрузочных дней следующие:
овощной – 1,5 кг овощей любой кулинарной обработки;
фруктовый – 1,5 кг яблок и апельсинов без кожуры;
творожный – 400 г творога и 0,5 л кефира;
молочный или кефирный – 1,5 л кефира или молока.
В разгрузочный день количество выпиваемой жидкости должно быть не меньше 1,5 литра. В день разгрузки пейте только некрепкий чай и минеральную воду. Но это же количество жидкости – 1,5 л – больному подагрой показано и в обычные дни. Рекомендуются фруктовые, ягодные, овощные соки (при ожирении – натуральные без сахара), молоко, некрепкий чай, щелочная минеральная вода типа боржоми.
Страдающим подагрой ни в коем случае нельзя проводить даже кратковременные курсы полного голодания, столь модные сейчас. И вот почему: уже в первые дни голодания резко возрастает уровень мочевой кислоты в крови, что может способствовать развитию болевого приступа.
Лекарственное лечение
Из лекарств для лечения подагры используют противовоспалительные средства и средства, тормозящие образование мочевой кислоты. Кроме того, врач может выписать кортикостероидные гормоны, изменяющие кислотность мочи и снижающие вероятность образования камней в почках.
Из новых методов лечения подагры эффективны процедуры очищения крови с помощью специальных аппаратов – плазмофорезогемосорбция. Значительно облегчает самочувствие физиотерапия. Применяются и хирургические методы удаления отложений мочевой кислоты в мягких тканях.
Все методы лечения включают коррекцию массы тела и лечение всех обменных заболеваний (атеросклероза, диабета) – неизбежных спутников подагры.
Рецепты народной медицины
Подагрический артрит
багульник болотный, побеги – 30 г
брусника, листья – 40 г
одуванчик лекарственный, корни – 25 г
донник лекарственный, трава – 30 г
пырей ползучий, корневище – 30 г
петрушка огородная, трава – 10 г
Приготовить смесь из указанных растений и 2 столовые ложки смеси заварить 0,5 л кипящей воды, настоять в теплом месте 2 часа, процедить. Пить в течение дня.
Отложение солей уратов в суставах
шиповник, корни – 150 г
Измельчить корни шиповника, залить 0,5 л водки и настаивать в течение 14 дней.
Первые 3 дня принимать по 1 столовой ложке 3 раза в день, в последующие – по 30 мл за 15 мин до еды.
Корни заготавливать осенью, после листопада, или весной, пока не распустились листья.
Полиартрит с отложением уратов
• Приготовить настой из листьев брусники и пить без ограничения в виде чая длительное время.
• Приготовить настой: 5–6 цветков картофеля залить 1 стаканом кипятка, настаивать в теплом месте в течение часа, после чего процедить. Выпить этот настой в течение суток. Курс лечения 2 месяца, затем перерыв на 2 месяца и повторение 2-месячного курса лечения.
• Цветки каштана конского плотно уложить в бутылку или банку, залить 70%-ным спиртом (в крайнем случае – водкой), настаивать 2 недели, затем отжать, перелить в чистую бутылку и делать из этого настоя компрессы на больные суставы.
• На больное место накладывать лист сырой капусты и прибинтовывать его. Менять несколько раз в сутки. Это рассматривается как своеобразный компресс.
• Измельченные свежие листья агавы положить в бутылку, залить 96-градусным спиртом, поставить в темное место на 10 дней. Процедить, слегка отжать. Принимать настойку из расчета 20 капель на 1 столовую ложку воды 3 раза в день за 30 минут до еды.
• 3 стакана измельченного корня шиповника залить на ночь 2 литрами некипяченой воды. Затем прокипятить в течение 25 минут, настаивать 8 часов, процедить. Принимать по полстакана настоя 3 раза в день за 30 минут до еды.
• 2 столовые ложки семян овса залить 1 л кипятка на 2 часа, затем процедить и принимать в течение месяца по полстакана 3 раза в день за 30 минут до еды.
Профилактика
Для профилактики обострений подагры рекомендуется ограничить до минимума употребление пищи, при расщеплении которой образуется значительное количество мочевой кислоты: печень, говяжий язык, грибы, сардины, рыбная икра, фасоль, горох, пиво.
Необходимо пить много жидкости – до трех литров в день, поскольку обезвоживание ухудшает функцию почек и ведет к повышению концентрации мочевой кислоты в плазме крови.
Предлагаемый несложный комплекс специальных упражнений не только поможет избежать деформации суставов и их тугоподвижности при подагре, но и удлинит период ремиссии, избавив от нестерпимой боли во время обострения заболевания. Приступать к выполнению упражнений следует с момента уменьшения болевого приступа, причем они не должны сопровождаться болевыми ощущениями. Выполнять упражнения рекомендуется ежедневно в любое время.
Исходное положение – сидя.
1. Сожмите кисти в кулаки, затем разожмите и с максимальным напряжением разведите пальцы в стороны.
Повторяйте 6–10 раз в среднем темпе.
2. Поставьте стопы параллельно, на небольшом расстоянии друг от друга. Приподнимая стопы, ставьте их попеременно то на пятку, то на носок.
Повторяйте 6–8 раз.
3. Сжатыми в кулак кистями выполните круговые вращения в лучезапястных суставах сначала в одну, затем в другую сторону.
Повторяйте 4–8 раз в каждую сторону в медленном темпе с максимальной амплитудой.
4. Поставьте стопы на пятки на небольшом расстоянии друг от друга и выполняйте ими круговые движения сначала по часовой, затем против часовой стрелки.
Повторяйте по 4–6 раз в каждую сторону.
5. С силой прижимайте прямые пальцы рук друг к другу, затем, напрягая мышцы, разводите их.
Повторяйте 8–10 раз в медленном темпе.
6. Положите левую стопу на голень правой ноги; левая стопа выполняет движение вверх-вниз, надавливая на голень. То же сделайте, поменяв положение ног.
Повторяйте по 3–4 движения вверх-вниз каждой стопой.
7. Поочередно соединяйте пальцы руки с подушечкой большого пальца. Выполняйте упражнение одновременно двумя руками.
Повторяйте движение каждым пальцем 4–10 раз в медленном темпе.
Повторяйте 4–6 раз.
Это же упражнение можно делать и стоя.
10. Поставьте стопы на теннисный мяч и прокатывайте его стопами в направлении от себя и к себе в течение 2 минут.
Вместо мяча можно использовать деревянную скалку. Делать упражнение надо энергично, добиваясь появления чувства тепла в стопах.
11. Сожмите руки в кулаки, локти положите на бедра. Скользя по коленям, выполните отведение и приведение в лучезапястных суставах (движения наружу и внутрь бедра).
Повторяйте 4–10 раз в среднем темпе.
Исходное положение – стоя.
12. Ноги вместе, руки лежат на поясе. Разверните стопы внутрь и поднимитесь на носки, затем вернитесь в исходное положение.
Повторяйте 4–6 раз.
13. Ноги вместе, руки лежат на поясе. Поочередно вставайте на внешний край стопы левой и правой ноги, перенося вес тела то на одну, то на другую ногу.
Повторяйте 6–8 раз.
14. Ноги на ширине плеч, руки лежат на поясе. Покачайтесь вперед-назад, перенося тяжесть тела то на носки, то на пятки.
Выполняйте упражнение в течение 1 минуты.
15. Ходьба на месте. Чередуйте ходьбу на носках с ходьбой на пятках и на внутренних сторонах стоп.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Статья посвящена изучению поражения позвоночника при подагре. Рассмотрены исторические аспекты клинического течения, диагностики и лечения поражений позвоночника при подагре. В статье приведены исследования, посвященные трудности диагностики поражений данной локализации. При подагре обычно поражаются суставы конечностей, чаще нижних. Суставы, располагающиеся ближе к туловищу, вовлекаются довольно редко. До последнего времени к атипичным, едва ли не казуистическим, случаям относили и поражение позвоночника при подагре. Представлены данные о возможных причинах формирования тофусов в данной области, частоте их выявления, особенностях диагностического поиска, клинических проявлениях, характерных для данной локализации тофусов. Обсуждены достоинства отдельных методов визуализации (компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ)), используемых для выявления аксиальных тофусов, а также особенности лекарственной терапии.
Ключевые слова: подагра, поражение позвоночника, тофусы.
Для цитирования: Елисеев М.С. Поражение позвоночника при подагре // РМЖ. Ревматология. 2016. № 2. С. –89.
Для цитирования: Елисеев М.С. Поражение позвоночника при подагре. РМЖ. 2016;2:85-89.
The paper describes spinal involvement in gout. Historical aspects of the clinical course, diagnosis, and treatment of spinal gout are summarized. A number of studies demonstrate that this condition is difficult to diagnose. Gout usually affects limb joints (typically, joints of the lower limb) while joints which are localized near to the trunk are affected rarely. Until recently, spinal gout was considered as atypical, almost casuistic, lesion. The data on potential causes of gouty tophi formation in the spine, their identification rate, specificity of diagnostics, and clinical manifestations which are typical of spinal tophi are reviewed. The advantages of certain imaging techniques, i.e., computed tomography (CT) and magnetic resonance imaging (MRI) used to visualize axial tophi as well as some aspects of drug therapy are discussed.
Keywords: gout, spinal gout, tophi.
For citation: Eliseev M.S. Gouty lesions in the spine // RMJ. Rheumatology. 2016. № 2. P. –89.
Статья посвящена особенностям поражения позвоночника при подагре

Основное значение для визуализации мягкотканных тофусных масс, прежде всего при их атипичном расположении, имеет МРТ. Наиболее информативными являются режимы Т1 и Т2. В режиме Т1 тофусы выглядят как однородные области с сигналом промежуточной или низкой интенсивности, в режиме Т2 изображения тофусов также характеризуются различной интенсивностью сигнала, которая может быть как гомогенно высокой, так и низкой. Причина, по которой интенсивность сигнала варьируется, может меняться в зависимости от содержания жидкости в тофусе: в случае острого воспалительного процесса, при значительном количестве жидкостного содержимого в формирующемся, воспаленном тофусе отмечается высокая интенсивность сигнала, а при малом количестве жидкости и большом числе кристаллов моноурата натрия, кальцификации тофуса, развитии фиброза, в результате хронического воспаления, обусловленного кристаллами моноурата натрия, или при отложении гемосидерина – низкая [16, 33, 34]. На рисунке 2 представлена МРТ пациента с подагрой.

Кроме того, МРТ позволяет контролировать эффективность уратснижающей терапии благодаря возможности оценивать размеры и количество тофусов в динамике. Еще в 1996 г. R. Dhôte et al. сообщали об успешном лечении пациента с эпидурально расположенными тофусами, редуцировавшими после 1 года медикаментозного лечения подагры, что было подтверждено результатами МРТ [35]. Был описан и клинический случай быстрой редукции эпидурально расположенных тофусов огромных размеров, оцениваемых при помощи МРТ и КТ, у молодого пациента с хронической подагрой после проведения адекватной уратснижающей терапии менее чем через 1 год от ее начала [4]. Поражение позвоночника характеризует подагру как тяжелую, и даже в случае отсутствия тофусов другой локализации, при редких приступах артрита, проведении уратснижающей терапии целевым уровнем МК в сыворотке должен быть уровень Литература
Подагра — это заболевание, для которого специфическим является чрезвычайно сильный и болезненный артрит. Подагра обычно поражает плюснефаланговый сустав, проявляясь в виде подагрических узелков. Заболевание приводит к повышению уровня мочевой кислоты, которая, не имея выхода, кристаллизуется и откладывается в суставах, сухожилиях и окружающих тканях. Пораженные места представляются опухшими, покрасневшими и чрезвычайно болезненными.
Причины возникновения
Повышенные уровни мочевой кислоты в крови (гиперурикемия) являются результатом снижения функции почек. Подагра вызывается потреблением слишком большого количества продуктов, богатых пурином, то есть химических соединений, которые несут ответственность за образование мочевой кислоты. Подагра также может быть результатом генетической предрасположенности. Люди с синдромом Леша-Нихена, которые страдают частичным или полным дефицитом фермента, отвечающего за контроль уровня мочевой кислоты, часто также страдают подагрой.
Другие факторы, влияющие на развитие подагры:
• ишемическая болезнь сердца;
нарушения липидного обмена;
Симптомы подагры
В подавляющем большинстве случаев первым и наиболее характерным для подагры симптомом является наступающее внезапно болезненное поражение суставов, так называемый подагрический приступ. Формы или стадии болезни, в которых эти подагрические приступы, повторяющиеся периодически, составляют единственное или по крайней мере главное явление, называются правильной (типичной) или острой подагрой, в противоположность случаям, в которых подагрические приступы отсутствуют или бывают неясно выражены и наряду с этим имеются заболевания других, отчасти внутренних органов – так называемая неправильная (также атоническая, атипическая, скрытая, внутренняя, метастатическая, ретроградная и т. д.), или хроническая подагра. При обыкновенном течении более тяжелых случаев последняя форма постепенно развивается из первой.

Острый приступ подагры может развиться внезапно. Большей частью, однако, ему предшествуют некоторые явления, которые могут быть весьма неопределенного характера: в основном расстройства пищеварения, особенно желудочные явления, далее общие нервные явления с подавленным настроением, астматические приступы, общая разбитость, субъективное чувство жара, нередко также зуд, особенно в ногах, судороги икроножных мышц. Этими предвестниками обыкновенно начинаются и следующие приступы, причем при некоторых формах они с течением времени усиливаются, а при других становятся слабее.
После продромальных явлений, продолжавшихся один или несколько дней, наступает приступ подагры, большей частью ночью (преимущественно между 12 и 3 часами ночи), в виде сильной боли в одном суставе, от которой больные часто просыпаются из глубокого сна. В большинстве случаев первые приступы выражаются в поражении плюснефалангового сустава большого пальца ноги (откуда и название подагра), несколько чаще слева. Редко наблюдается поражение этого сустава одновременно на обеих ногах, а также появление первых приступов в голеностопном суставе или в каком-либо другом суставе ноги. Еще реже наблюдается поражение целого ряда суставов. В небольшом числе случаев первые приступы локализуются в суставах кисти, в коленях, или в плече.
Мучительная боль в пораженном суставе бывает большей частью сверлящей или рвущей, и часто даже самое легкое прикосновение невозможно. Сустав быстро опухает, кожа над ним представляется покрасневшей, блестящей и горячей, окружность – отечной, соседние вены расширены. Спустя несколько часов боль ослабевает и на следующий день также остается незначительной, но в следующую ночь она снова обостряется. Это повторяется в течение нескольких дней с убывающей силой. Затем явления постепенно проходят, и наружные изменения сустава исчезают, часто при явлениях кожного зуда и шелушения. По истечении в среднем 8 дней (5-10 дней) приступ заканчивается. Что касается других болезненных явлений, то приступ большей частью сопровождается умеренным повышением температуры, колебания которой параллельны степени поражения сустава. Далее наблюдается соответственное учащение пульса, потеря аппетита с сильно обложенным языком и значительной жаждой, бывает запор; нередко определяется также острое опухание печени. Моча большей частью незадолго до припадка становится насыщенной и дает обильный осадок. Все эти явления исчезают вместе с поражением сустава и обычно сменяются чувством облегчения.
В редких случаях дело ограничивается одним подагрическим приступом. Почти всегда, однако, приступ повторяется, иногда первоначально только спустя очень долгое время, например через год или полгода. Однако в большинстве случаев продолжительность свободных периодов постепенно уменьшается, предвестники приступов становятся все более сильными и длительными, самые приступы более продолжительными, но менее сильными. Нередко поражаются также другие суставы, помимо первоначально пораженных, или даже одновременно несколько суставов. В особенности же изменения пораженных суставов после приступов уже полностью не исчезают. Кожа на месте их остается покрасневшей, мягкие части суставов и их окружность утолщаются. Утолщения постепенно ведут к веретенообразному или бугристому обезображиванию суставов, а иногда в позднейшем течении и к смещениям суставных концов костей. Последствием этого бывает усиливающаяся тугоподвижность суставов и, ввиду участия на первом плане ступней и кистей, затруднение ходьбы и движений рук. В этой стадии подагры могут принимать участие в заболевании и некоторые суставы, которые при первоначальных приступах обыкновенно остаются непораженными, особенно тазобедренные суставы, локтевые и межпозвонковые, последние иногда только в области шейной части позвоночника.
К таким стойким изменениям суставов относятся также образующиеся нередко так называемые узлы Гебердена. Это – гороховидные, вызванные вздутием костей утолщения в области суставов между 2-й и 3-й фалангой пальцев, которые чаще всего развиваются после 50 лет у женщин. Даже если не было раньше типических приступов подагры, можно по другим сопутствующим характерным явлениям установить подагрическое происхождение этих обезображиваний суставов, которые не наблюдаются при хроническом ревматизме.
С появлением таких стойких изменений суставов подагра вступает в хроническую стадию. Последняя представляет, однако, обычно еще и другие особенности. Наиболее характерно образование так называемых подагрических узлов (тофи). Они образуются в очень многих случаях сначала на суставах и в их окружности, наряду с упомянутыми раньше изменениями, в виде сперва мягких, отчасти тестоватых или зернистых на ощупь припухлостей, которые постепенно становятся твердыми и, начавшись в виде очень мелкого узелка, могут достигнуть величины грецкого ореха или куриного яйца. Они расположены отчасти в хрящевых суставных концах костей, отчасти в мягких частях суставов, отчасти на сухожилиях соседних мышц. Но подобные узлы образуются и в более отдаленных от суставов местах, например, в хрящевой ткани (преимущественно на ушных хрящах, реже на носовом хряще или на хряще век), а также в подкожной клетчатке, в сухожилиях или мышцах, на слизистых сумках (в области коленной чашки, локтевого отростка), в очень редких случаях в пещеристом теле полового члена и т. д.
Наружные узлы могут оставаться в течение долгого времени неболезненными, а очень мелкие могут даже снова рассосаться. После увеличения они могут, однако, с течением времени, вследствие раздражения окружающих тканей, вызвать воспаление, которое нередко ведет к образованию абсцесса с прободением покрывающих мягких частей и образованием неболезненной язвы или свища. При этом содержимое узла выделяется в виде кашицеобразной, крошковатой или молочного вида массы. Последняя состоит преимущественно из мочекислого натрия, кроме того в нем встречаются мочекислый аммоний и мочекислый кальций, хлористый натрий, фосфорнокислый и углекислый кальций, иногда гиппуровая кислота, редко холестерин.
Помимо этих ограниченных отложений в хронической стадии подагры всегда наблюдается еще ряд других, отчасти общих, отчасти местных болезненных явлений. Сюда относятся явления предвестников и спутников отдельных приступов, которые, однако, в данном случае бывают сильнее выражены и более продолжительны или нередко существуют все время. На первом месте стоят расстройства со стороны пищеварительных органов, которые наблюдаются частью со стороны желудка и могут проявляться в упорном отсутствии аппетита и диспепсии, гастралгии, кислой отрыжке и рвоте с признаками повышенной кислотности, частью сводятся к длительному кишечному воспалению большей частью с запором, реже с поносами и с разнообразными геморроидальными расстройствами (иногда также при явлениях перитифлита).
Далее у подагриков могут наблюдаться различные расстройства со стороны дыхательных органов. Так, у них чрезвычайно часто встречаются воспаления слизистой носа, горла и бронхов, нередко хронические. Вследствие бронхитов нередко развивается эмфизема легких. Этим объясняются также часто наблюдаемые у подагриков астматические приступы. При подагре часто бывает кровохарканье (при отсутствии туберкулеза), а также может наблюдаться конгестивное состояние легких и плевры, иногда с своеобразным шумом трения.
Со стороны сердца и сосудов также наблюдаются в позднейшей стадии подагры самые разнообразные расстройства. Чаще всего приходится наблюдать приступы сердцебиения, сердечной астмы или иногда стенокардии, причем при объективном исследовании находят иногда увеличение размеров сердца или явления перерождения сердечной мышцы в виде ослабленной и аритмической деятельности сердца. Нередко находят также пороки клапанов сердца в виде митрального стеноза или недостаточности клапанов аорты. В основе этих расстройств лежит артериосклероз, который у подагриков развивается обычно раньше, чем у других лиц, и очень часто распространяется на венечные артерии сердца. Случаи внезапной смерти в острой стадии подагры объясняются отчасти подобными заболеваниями сердца, отчасти аналогичными изменениями мозговых сосудов, которые ведут к кровоизлиянию в мозг или к образованию очагов размягчения.
Из явлений со стороны нервной системы чаще всего наблюдается головная боль, которая бывает иногда очень упорной и часто обостряется. Кроме того при подагре часто наблюдаются также другие боли невралгического характера, в особенности ясно выраженные или неясные формы седалищной невралгии и т. п. У старых подагриков очень часто наблюдаются различные нервные явления неопределенного характера и ненормальное душевное состояние в виде мрачной апатии или возбужденного состояния и раздражительности. Иногда это ненормальное душевное состояние может повторяться периодически.
Поражение почек является одним из ведущих клинических проявлений заболевания наряду с артритом. При подагре может развиваться нефрит, зернистая атрофия почек, явления сморщивания почек.
Со стороны кожи при хронической подагре нередко наблюдаются, помимо часто отмечаемой склонности к потливости, упорные и часто повторяющиеся сыпи, преимущественно в виде экземы, псориаза, угрей и т. п.
Патологоанатомические данные
Наиболее существенной особенностью подагрического заболевания суставов и критерием наличия подагры является отложение мочекислых солей в тканях суставов. Оно начинается уже рано и происходит часто во многих суставах одновременно, притом и в таких, со стороны которых вначале не наблюдается никаких расстройств. Мочекислые отложения в суставах большей частью происходят до некоторой степени симметрично на обеих сторонах тела и могут существовать в разной степени при отсутствии наружных узлов. Они встречаются гораздо чаще на нижних конечностях, чем на верхних, и притом особенно часто в плюснефаланговом суставе большого пальца и в колене, реже в тазобедренном суставе, в грудино-ключичном суставе, в гортанных сочленениях и т. д.
Отложения происходят главным образом в суставных хрящах, затем в синовиальной оболочке и в фиброзной суставной сумке; в дальнейшем течении они образуются в окружности сустава, особенно в сухожильных влагалищах, слизистых сумках, а также в надкостнице эпифизов. В свежих случаях поверхность хряща часто имеет такой вид, как будто она посыпана сахаром. При исследовании при сильном увеличении отложения представляются большей частью в виде кристаллов, имеющих обычно игольчатый вид и расположенных отчасти одни рядом с другими, отчасти в виде пучков или звезд. Химически они состоят главным образом из мочекислого натрия.
В суставных хрящах кристаллические выделения уратов всегда окружены частями тканей, которые представляют признаки некроза. Эти некротические очаги возникают первично, и выделение уратов происходит лишь в омертвевшую ткань. Оказывая раздражающее действие на окружающую ткань благодаря кристаллическим выделениям, эти очаги могут сочетаться с воспалительными процессами самого разнообразного характера. Так, в суставах могут постепенно утолщаться синовиальная оболочка, сумка и околосуставная соединительная ткань, хрящи могут разрыхляться и расщепляться на отдельные волокна, могут развиться даже кариозные процессы в эпифизах, чем объясняется образование обезображиваний суставов, даже со смещением костей, анкилозами и т. д. С другой стороны, эти реактивные явления могут повести к простой инкапсуляции мочекислых отложений, которые остаются затем стационарными в течение многих лет или постепенно рассасываются.
Заболевание почек, которое во многих случаях присоединяется к подагрическим явлениям, проявляется почти всегда в виде хронического нефрита с характером сморщенной почки, так что при далеко зашедшим процессе наблюдается общеизвестная картина атрофических, зернистых почек с преобладающей атрофией коркового вещества. Во многих случаях изменения в почках этим ограничиваются, но очень часто находят одновременно кристаллические выделения уратов или мочевой кислоты. Эти выделения встречаются преимущественно в почечных сосочках и лишь очень редко в корковом веществе, причем они находятся не только внутри мочевых канальцев, но распространяются и в интерстициальную ткань. В окружности этих отложений уратов находят такие же гомогенные, некротические очаги, как и в хряще и в соединительной ткани. При отложениях, расположенных в корковом веществе, кристаллы уратов лежат иногда на месте бесструктурного содержимого Мальпигиевой капсулы. Иногда подагрический нефрит сочетается с амилоидным перерождением. Во многих случаях в почках или в мочевых путях отсутствуют крупные конкременты. При их наличии могут быть явления последовательного пиелита или также цистита.
Диагностика
При диагностике подагры рекомендуется проводить анализ уровня мочевой кислоты. Повышение уровня мочевой кислоты, как правило, указывает на подагру, однако во время острого приступа ее концентрация может быть нормальной.
Микроскопический анализ синовиальной жидкости – это исследование, которое может точно подтвердить диагноз. Во время теста собирается жидкость из больного сустава, и в ней производится поиск кристаллов урата натрия.
При диагностике подагры также используется рентген, который позволяет определить локализацию эрозий, подагрических или стенозирующих трещин в суставах (они могут появиться только на поздней стадии заболевания). К дополнительным методам исследования относится УЗИ.
Лечение
Лечение подагры направлено на быстрое облегчение боли и предотвращение приступов подагры в будущем.
Показан прием противовоспалительных и анальгетических средств, а в случае длительных и повторяющихся заболеваний — препаратов, направленных на уменьшение выработки мочевой кислоты или увеличивающих ее выведение. Важно быстро идентифицировать и лечить состояния, которые могут сопровождать подагру, а именно:
• нарушения липидного и углеводного обмена;
В зависимости от случая может быть показано хирургическое удаление отложение камней в суставах и почках.
Лечение подагры дополняется соблюдением специальной диеты с низким содержанием пуринов.
Читайте также:


