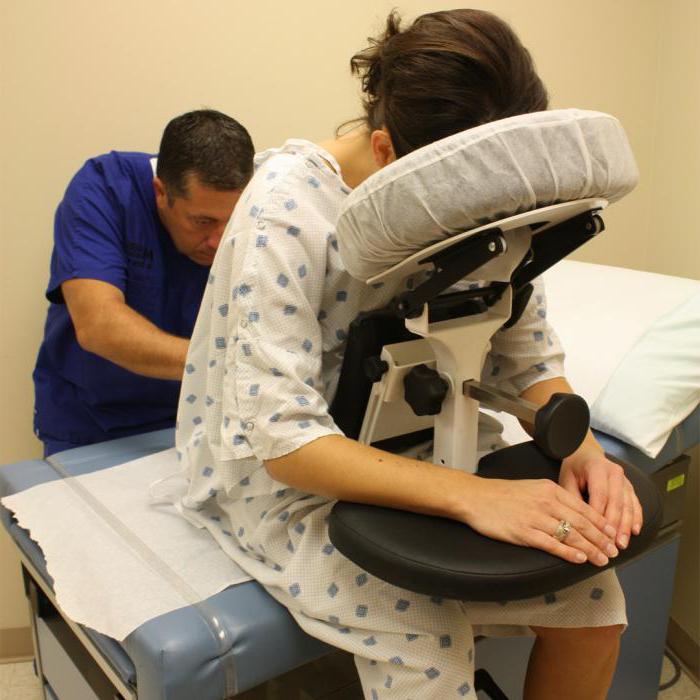
После укола в позвоночник болит нога
Прекрасной альтернативой общему наркозу является спинальная анестезия. Этот метод обезболивания позволяет избавить пациентов от неприятных последствий общего наркоза. Часто врачи прибегают к нему при проведении гинекологических операций, оперативных вмешательств на ногах, во время кесарева сечения. Боль в спине после спинальной анестезии не редкость, но она может быть вызвана разными факторами.
- Причины
- Как долго может быть?
- При каких симптомах срочно к врачу?
- Как снять болевые ощущения?
- Вывод
Причины
После спинальной анестезии боль — это привычный симптом, который может развиваться на фоне многих факторов. Подписывая согласие на операцию с таким обезболиванием, пациент должен отдавать себе отчет, что существуют определенные риски. Среди основных причин болей в спине после спинального введения наркоза можно назвать следующие:
- Раздражающее воздействие на мягкие ткани, так как игла вводится глубоко. Болевые ощущения на фоне этого фактора беспокоят не продолжительное время и проходят без врачебной помощи.
![]()
- Образовавшаяся гематома и спазмирование мышц не являются опасными симптомами, но спровоцировать болевые ощущения могут.
- Чаще всего боль беспокоит пациентов с межпозвоночной грыжей.
- Раздражающее воздействие препарата для анестезии на нервные корешки.
- Редко, но спровоцировать такую симптоматику после спинальной анестезии может проникновение инфекции в место укола. Пациента в таком случае беспокоит также повышенная температура тела, слабость и воспалительный процесс. Чаще всего это происходит по причине невыполнения правил асептики медицинскими работниками.
- Психологический настрой. Самовнушением можно спровоцировать болевой синдром.
Спинальная анестезия должна выполняться профессионалом, поэтому выполнение процедуры не опытным специалистом обернется для больного в лучшем случае болевым синдромом.
Как долго может быть?
Если боль после спинальной анестезии вызвана травматическим поражением тканей, то она исчезает самостоятельно через несколько дней. Нормально, если она будет беспокоить на протяжении недели. Все зависит от особенностей организма и наличия сопутствующих патологий позвоночника.
Отклонением от нормы можно считать болевой синдром, который не проходит длительное время и в дополнение сопровождается подъемом температуры, развитием воспалительного процесса в месте укола.
При каких симптомах срочно к врачу?
Если после спинальной анестезии беспокоит боль, но она не ярко выражена и с каждым днем становится слабее, то переживать не стоит, все это в пределах нормы. Но бывают ситуации, когда необходимо срочно обращаться к врачу. К таковым можно отнести:
- Подъем температуры.
- Развитие воспаления на месте введения иглы.
- Болевой синдром не утихает, а становится все интенсивнее.
- Появились неприятные ощущения ниже места введения препарата.
- Нарушена чувствительность конечностей.
Чем быстрее пациент обратится к врачу при появлении такой симптоматики, тем быстрее получится устранить ее.
Как снять болевые ощущения?
Что делать, если болит спина после спинальной анестезии? Купировать боль можно, если подойти к проблеме комплексно. Для скорейшего устранения болевого синдрома необходимо:
- Приложить теплый компресс, но при условии, что нет воспалительного процесса и других противопоказаний.
![]()
- Для уменьшения интенсивности боли можно принять Ибупрофен или Нурофен.
- Если причиной боли стали спазмированные мышцы, то рекомендуется принимать миорелаксанты.
- Когда болевой синдром развивается на фоне межпозвоночной грыжи, то не обойтись без курса НПВС.
- Гематому, а вместе с ней и боль, можно устранить наружными гелями и мазями: Арнигель, Синяк Off. В дополнение можно нарисовать сетку с помощью йода.
- Болевые ощущения, усиливающиеся из-за развивающегося воспалительного процесса, невозможно устранить без курса антибактериальных препаратов.
- Боль сильной интенсивности можно убрать только новокаиновой блокадой, но укол должен ставить профессионал, чтобы не усугубить ситуацию.
- Быстрее справиться с последствиями спинальной анестезии можно при помощи физиотерапевтических процедур. Среди них лечение лазером позволяет ускорить процесс восстановления в тканях, усилить приток крови к больному участку. Магнитотерапия укрепляет иммунную систему, ускоряет регенерацию тканей. Грязевые аппликации согревают больной участок и ускоряют проникновение лекарственных веществ вглубь пораженных тканей.

В период восстановления после спинальной анестезии важно соблюдать покой и не нагружать позвоночный столб.
Вывод
Спинальная анестезия позволяет провести хирургические манипуляции без общего наркоза, но надо знать, что и эта процедура может привести к нежелательным последствиям. Внимательное отношение к своему здоровью не позволит развиться серьезным осложнениям.
Лечение некоторых болезней не обходится без внутримышечных уколов. Для мышц характерна более разветвленная сеть кровеносных и лимфатических сосудов, что предполагает полное и быстрое всасывание лекарственного препарата.
Выполнение инъекций производится в определенных местах с достаточным слоем мышечной ткани, отдаленных от крупных сосудов и нервов. Наиболее подходящими участками для манипуляций являются ягодица, бедро и плечо.
Большинство пациентов благополучно переносят подобное введение медикаментов, но есть и такие, у которых в силу индивидуальных особенностей возникают осложнения в виде онемения ноги, уплотнения, абсцесса, аллергической реакции.
Причины болей после укола

Инъекция предусматривает инвазивное, т.е. проникающее, действие с нарушением целостности кожи и тканей, соответственно априори сопровождается болезненным ощущением и риском попадания инфекционных возбудителей.
Почему возникают негативные последствия:
- низкое качество медицинского инструмента ─ шприц с несоответствующим размером иглы и недостаточной остроты;
- фармацевтические предпосылки ─ антибиотики в связи со своим химическим строением способны вызывать боль;
- личные особенности больного ─ у каждого человека разный болевой порог, зависит это от возраста, обмена веществ, сопутствующих заболеваний;
- нарушение техники выполнения ─ неправильный прокол, быстрое введение лекарства, несоблюдение санитарных норм.
Последствия уколов в ягодичную мышцу
Риск образования осложнения при правильном проведении укола маловероятен, но исключать его полностью нельзя.
Если болит нога после укола, немеет, ощущается покалывание, присутствует хромота – немедленно обращайтесь к врачу.
Характеризуется скоплением крови в мягких тканях, чаще синяки появляются у людей с чувствительной кожей и плохой свертываемостью. Формируются в результате прокалывания близко расположенного сосуда, попадания препарата под кожу или в жировую прослойку.
Опасности для здоровья данное образование не представляет, синяк может пройти самостоятельно и особого лечения не требует. Можно воспользоваться компрессами, регенерирующими мазями ─ Троксевазин, Гепарин, Траумель.

Уплотнение, развивающееся вследствие воспалительного процесса, возникает на месте укола преимущественно от многократного введения лекарства в одну и ту же область либо от его превышающего объема. К основным признакам относят: болезненные уплотненные участки (так называемые шишки), воспаление с повышением температуры, покраснение вокруг укола.
В случае присоединения к инфильтрату инфекции его течение усугубляется. Увеличивается число лейкоцитов, которые проникают через стенки капилляров, притягивая к себе жидкость, от чего расширяются сосуды. Отмечается гиперемия, ощущается чувство жара, образуется гнойное отделяемое, в итоге инфильтрат перерастает в другую патологию ─ абсцесс.
Чтобы исключить такой исход, следует проконсультироваться с врачом. Лечение заключается в использовании йодной сетки и аппликаций с антисептическими средствами, накладывании мази Вишневского и назначении физиопроцедур. Если шишка увеличивается в размере, необходимо подключить антибактериальную терапию.
Образуется от инфицирования, на фоне воспаления происходит гнойное расплавление мягких тканей, формируется полость. У больного наблюдаются повышенная температура до 40⁰ С, покраснение и пульсация в области укола, слабость, потеря аппетита.
Своевременное обращение к доктору позволит предотвратить нарыв на начальной стадии. Нельзя применять тепловые и охлаждающие компрессы, массаж ─ все эти действия спровоцируют распространение инфекции. По показаниям абсцесс вскрывают под местным наркозом, обрабатывают рану, в дальнейшем делают ежедневные перевязки, назначают антибактериальную терапию.
Если после укола онемела нога, то это говорит о возможном повреждении нерва либо резком сокращении ягодичной мышцы. Если задет седалищный нерв, то появляется односторонняя боль, которая отдает в ногу и поясницу, ощущается онемение и покалывание.
В данном случае самолечение недопустимо, а для восстановления нервных окончаний потребуется долгое время. Терапия основывается на приеме витаминов группы В, соблюдении режима питания, рекомендуют массаж конечности.
Аллергическая реакция на укол

Отмечается сразу после введения лекарства, проявляется отечностью, покраснением, высыпанием, зудом в области инъекции, присутствует риск развития анафилактического шока. В такой ситуации необходимо сообщить о случившемся врачу и прекратить дальнейший прием препарата, вызвавшего аллергию.
Пациенту назначают антигистаминные лекарства, глюкокортикостероиды, сорбенты, гипоаллергенную диету. В дальнейшем не следует использовать медикаменты без рекомендаций врача, всегда сообщать медперсоналу о склонности к аллергии.
Лечение
Терапия осложнений после укола в ягодичную мышцу проводится разными способами.
Метод заключается в неизменной схеме лечения постинъекционных осложнений. Основу оздоровительных мероприятий составляет использование противовоспалительных медикаментов в таблетированной форме и в виде местных мазей. При начальной стадии показаны рассасывающие процедуры, компрессы.
В тяжелых случаях прибегают к хирургическому вмешательству ─ делают прокол, при глубоком поражении ─ разрез, промывают асептическими средствами.
Не стоит скептически относиться к нетрадиционной медицине, иногда она эффективно дополняет основное лечение и оказывает положительное действие.

Если после укола в ягодицу болит ягодица и нога, можно использовать следующие рецепты:
- Используют свежую капусту, картофель. Предварительно измельчив овощи до выделения сока, накладывают на инфильтрат кашицу в виде компресса, для максимального эффекта оставляют на ночь.
- Спиртовые компрессы ─ применяют как согревающее, ускоряющее процесс рассасывания средство. Этиловый спирт разводят в пропорциях 1:3, пропитывают марлевую повязку и фиксируют на 4-6 часов. После процедуры на кожу наносят смягчающий крем во избежание ожога. Противопоказанием является гнойный процесс.
- Примочки на основе хозяйственного мыла ─ марлю натирают мыльным раствором и прикладывают к затвердевшему участку на 3 часа.
- Листья алоэ ─ измельчают листья, полученную смесь наносят на больное место и оставляют на ночь.
Профилактика осложнений
Предупредить боль в ноге после укола и сократить риск осложнений можно лишь соблюдением правил внутримышечных инъекций:
- перед манипуляцией вымыть руки, обработать площадь прокола 70% спиртом;
- покупать качественные шприцы, с иглой подходящей длины и толщины;
- ампулы масляных растворов заранее нагревать в теплой воде или ладошке;
- во время укола ягодицы пациента должны быть расслаблены, для этого нужно лежать на животе;
- колоть в одну и ту же ягодицу нельзя, рекомендуется чередовать;
- не садиться на холодные поверхности, желательно пройтись – движение ускоряет распространение лекарства;
- при наличии аллергического статуса все препараты применять в комплексе с антигистаминными средствами.
Болезненные ощущения в ноге, возникшие вследствие укола, не всегда представляют опасность для здоровья, однако требуют в себе внимательного отношения. Если боль держится несколько суток, то затягивать с походом к специалисту не стоит.
Эпидуральная блокада позвоночника – метод, при котором медикаментозные средства вводятся прямо в источник боли. В результате этого происходит потеря чувствительности в области воздействия.
Терапевтический эффект достигается благодаря одновременному введению нескольких препаратов. В частности входящие в состав компоненты оказывают выраженный обезболивающий эффект с максимальной концентрацией в очаге поражения. Также происходит рефлекторное воздействие на всех уровнях нервной системы.
Что представляет собой блокада позвоночника
Что такое эпидуральная анестезия, и какие показания для ее проведения – эти и многие другие вопросы интересуют пациентов. Это один из наиболее распространенных видов локального обезболивания, применяемый в медицинской практике. Проводится блокада на различных областях спинного мозга, в зависимости от вида хирургического вмешательства. В акушерстве она применяется в области поясницы, в качестве наркоза при проведении кесарева сечения или для обезболивания во время родов.

Несколько лет назад кесарево сечение проводилось исключительно под общим наркозом. Применяемые препараты для наркоза имеют массу побочных эффектов. Последствия эпидуральной блокады при проведении кесарева сечения менее плачевны, так как практически отсутствуют побочные эффекты у матери и плода. Основным преимуществом такого вида анестезии, в отличие от общего наркоза, является сохранение сознания матери. Однако стоит помнить, что далеко не всегда можно применять эту методику, именно поэтому требуется проведение предварительного обследования и консультация с доктором.
Как проводится блокада позвоночника
Зная, что такое эпидуральная анестезия и какие она имеет показания, можно определиться с целесообразностью ее проведения. Процедура требует минимальной подготовки пациента. Блокада подразумевает инъекцию обезболивающего препарата под рентгенологическим контролем, обеспечивающим точность и полную безопасность проводимой манипуляции. В среднем введение препарата длится не более 20 минут. Обезболивающий эффект наступает почти сразу же и продолжается до 6 месяцев.
При проведении обезболивания в случае наличия серьезных проблем со спиной доктор наблюдает пациента на протяжении 1-2 часов в условиях стационара, а затем отпускает домой. В случае если блокада обеспечивала требуемый результат, но действие его было непродолжительным, то возможно повторное введение медикамента.
Показания
Многие интересуются, как делают эпидуральную анестезию и какие показания для ее проведения. В частности эта процедура проводится:
- при кесаревом сечении;
- естественных родах;
- беременности, сопровождающейся гипоксией;
- нарушении сердцебиения плода;
- тяжелых болезнях у роженицы;
- неправильном положении плода;
- аномалии родовой деятельности.
Помимо акушерства, широко применяется эпидуральная блокада при операциях. В частности она может проводиться:
- при операциях в области промежности;
- хирургическом вмешательстве в брюшной полости;
- урологических операциях;
- хирургическом вмешательстве в сосудистой хирургии;
- операции на суставах, костях.

Эта процедура может применяться совместно с общим наркозом. Это позволит значительно снизить дозировку обезболивающих препаратов, в которых в последующем будет нуждаться пациент.
Основные плюсы эпидуральной блокады
Подобная процедура имеет определенные преимущества, в частности, такие как:
- пациент находится в сознании;
- обеспечивается стабильность сердечно-сосудистой системы;
- можно использовать при полном желудке;
- не раздражает дыхательные пути;
- позволяет устранить послеоперационную боль.
При применении анестезии при кесаревом сечении или во время родов не оказывается токсического действия на организм, а также не возникает гипоксии плода. Делать ли эпидуральную анестезию, решают пациенты вместе с доктором, по имеющимся показаниям и учитывая противопоказания.
Противопоказания
Анестезия с введением обезболивающего в эпидуральное пространство, помимо показаний к применению, имеет и определенные противопоказания. Именно поэтому нужно проконсультироваться с доктором, а также пройти полное обследование. Противопоказания могут быть местными и абсолютными. К последним можно отнести такие, как:
- эпилепсия;
- патологии печени;
- невротические расстройства.
Кроме того, важно учитывать и местные противопоказания, к которым относятся такие, как:
- наличие воспалительных процессов в области локализации боли;
- отклонения от развития костной структуры;
- индивидуальная непереносимость компонентов обезболивающего средства.
Процедура не проводится при нарушениях свертываемости крови, в случае тяжелого состояния больного, а также в период лактации (грудного вскармливания).
Почему болит спина после процедуры
Многие пациенты отмечают, что после эпидуральной анестезии болит спина.
Болезненные ощущения могут возникать по самым различным причинам. Прежде всего, пациент должен понимать, что совершенно любое вмешательство в его организм может привести к побочным эффектам. Если укол проводится в области позвоночника, то боль будет совершенно естественным процессом, однако она будет продолжаться совсем недолго. Максимальная продолжительность болезненности составляет всего несколько дней.
Болит спина после эпидуральной анестезии не очень сильно, боль несколько притупленная, что очень похоже на болезненность после обычных инъекций, сделанных в другие части тела. Это спровоцировано тем, что от катетера или иглы возникает раздражение в рядом расположенных тканях. Со временем такая боль пройдет без применения каких-либо медикаментозных средств и дополнительных процедур.
Если болит спина после эпидуральной анестезии и наблюдается воспалительный процесс, это может означать, что в место введения инъекции была занесена инфекция. Этот вариант возможен только в том случае, если медицинский персонал неправильно проводил процедуру и не продезинфицировал медицинские инструменты, что привело к заражению. При инфицировании дополнительно возникает головная боль, повышается температура, учащается сердцебиение.
Зачастую достаточно сильно болит спина после эпидуральной анестезии. Что делать и как решить эту проблему, нужно знать обязательно, так как это может быть причиной очень серьезных нарушений. Именно поэтому при возникновении малейшей болезненности обязательно нужно обратиться к доктору для проведения обследования и назначения соответствующего лечения.
Врачебные ошибки при проведении процедуры
Если болит спина после эпидуральной анестезии, это может быть причиной того, что укол поставлен неправильно. Стоит отметить, что врачебные ошибки встречаются достаточно редко. Как правило, они связаны с недостаточным опытом доктора. Рассмотрим некоторые последствия анестезии при родах.
Врач при проведении процедуры может задеть корешки спинного мозга. В эпидуральное пространство попасть очень сложно, поэтому при проведении процедуры могут быть также задеты:
- кровеносные сосуды;
- грыжи;
- связки позвоночника.
Особенно опасно повреждение нервных корешков спинного мозга.
Так как в области введения препаратов расположено множество кровеносных сосудов, доктор может наткнуться на сплетение вен. Боль в таком случае проходит самостоятельно, без врачебного вмешательства. Риск получения такого рода травмы возрастает у пациентов, принимающих медикаментозные препараты для улучшения кровотока.
Также при проведении процедуры может быть задета грыжа. Во избежание таких последствий необходимо перед блокадой провести полное обследование позвоночника.
Могут быть повреждены нервные окончания. В таком случае последствия могут быть очень серьезными. Все зависит от того, насколько глубоко вошла игла. В результате этого могут возникнуть различного рода неврологические отклонения. Как видно, последствия врачебных ошибок могут быть очень серьезными, поэтому блокаду должен проводить квалифицированный и опытный специалист.
Устранение болей после процедуры
При операциях эпидуральная анестезия используется в крайних случаях, поскольку несет риск для пациента. Если после поцедуры очень сильно болит позвоночник, то нужно сразу же обратиться к доктору, а не терпеть боль. Дальнейшие действия будут зависеть от источника болезненных ощущений. Врач проведет обследование и назначит соответствующую терапию. Как правило, пациентам выписывают обезболивающие и витамины.
Если во время введения препарата была занесена инфекция, то может возникнуть воспаление. В таком случае лечение будет более продолжительным и потребуется комплексное воздействие на источник боли. При наличии инфекции назначаются противовоспалительные медикаментозные препараты, а также антибиотики, которые помогут устранить воспаление и уничтожить возбудителя инфекции. Конкретный препарат должен назначить врач. Самолечение в таких случаях недопустимо.
Гнойные образования устраняют исключительно путем проведения хирургического вмешательства. Своевременное обращение к врачу позволит предотвратить дальнейшее распространение инфекции.
Для устранения болей в спине после эпидуральной анестезии используются не только обезболивающие средства. К другим эффективным методам терапевтического воздействия относятся:
- остеопатия;
- магнитотерапия.
Остеопатия помогает восстановить подвижность поврежденного участка позвоночника. Однако при проведении подобной процедуры нужно учитывать индивидуальные особенности организма каждого пациента и просчитать все риски.
Магнитотерапия ускоряет происходящие регенеративные процессы, что позволяет намного быстрее восстановиться. Зачастую подобная процедура применяется в период кормления грудью, а также при наличии противопоказаний проведения медикаментозной терапии.
Продолжительность лечения определяет только лечащий доктор, исходя из имеющихся показаний, клинической картины и противопоказаний. Чтобы гораздо быстрее устранить неприятные болезненные ощущения, можно пройти курс мануальной терапии. Это поможет не только устранить боль, но и улучшить подвижность суставов, мышечный тонус и функционирование связок.
Проведение профилактики
Зная, что это такое - "эпидуралка при родах и операциях", а также какие последствия имеет эта процедура, можно подобрать методы профилактики для предотвращения возникновения болей. При проведении профилактических мероприятий осложнения после процедуры можно существенно минимизировать.
Неприятные последствия могут быть у людей с лишним весом, именно поэтому нужно стараться контролировать его в пределах нормы. Чтобы подобрать для себя оптимальный рацион, можно посетить диетолога. Особенно тщательно нужно следить за своим рационом во время беременности.
Важно делать специальные упражнения, направленные на укрепление мышц, однако при этом нужен индивидуальный подход. Поэтому первые занятия желательно проводить с тренером. Нужно следить за состоянием иммунной системы, особенно если есть предрасположенность к возникновению аллергических реакций. Кроме того, прием некоторых медикаментозных средств может повлиять на состояние пациента. Перед проведением эпидуральной анестезии пациенту нужно проконсультироваться с доктором и рассказать ему обо всех препаратах, которые он принимает.
Проводить процедуру обезболивания нужно только в проверенных клиниках, которые имеют хорошую репутацию. Предварительно нужно ознакомиться с отзывами и рекомендациями знакомых.
В послеродовой период и сразу после проведения операции не рекомендуется поднимать тяжести, так как это может спровоцировать сильные боли в области спины. Не стоит слишком сильно нагружать позвоночник до того момента, пока мышцы хорошо не окрепнут.
Боль в спине редко бывает спровоцирована эпидуральной анестезией. Зачастую к этому приводят многие другие факторы, в частности, такие как недостаточный профессионализм доктора, болезни внутренних органов и лишний вес. Однако в любом случае, при малейших тревожных признаках нужно посетить доктора.
Отзывы
Многие женщины интересуются, что это такое - "эпидуралка при родах" - и каким образом подобная процедура влияет на состояние роженицы и ребенка. Многие отзывы подтверждают, что это совершенно безопасная процедура, которая практически не имеет никаких противопоказаний. Кроме того, при правильном ее проведении не возникает осложнений и побочных эффектов.
Многие пациенты говорят, что после подобной процедуры отмечается только незначительная болезненность в месте прокола и небольшое онемение. По словам некоторых людей, на протяжении нескольких дней ощущаются боли в области спины и очень сильно болит голова. В таком случае пациенту показан постельный режим и симптоматическая терапия.
При разных видах хирургического вмешательства применяется обезболивание. Один из распространенных видов наркоза – эпидуральная анестезия. Препарат вводят в эпидуральное пространство позвоночника через катетер, после чего ткани теряют чувствительность. Действие такого наркоза не ограничено по времени.
Общие понятия об эпидуральной анестезии
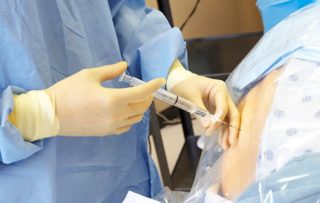
На данный момент эпидуральная анестезия считается наиболее действенным методом обезболивания, поскольку показывает стойкий эффект и полное расслабление мышечной ткани. Очень широко применяется в области хирургии и акушерства, является безопасной для роженицы и плода. При проведении полностью утрачивается чувствительность ниже уровня диафрагмы, что позволяет врачу выполнять манипуляции на внутренних органах, в то время как пациент находится в состоянии медикаментозного сна или в полном сознании.
Препараты, которые используют для анестезии, относят к анестетикам: лидокаин, бупивакаин, хлоропрокаин. Их вводят в комбинации с некоторыми наркотическими препаратами для уменьшения требуемой дозы анестетика. Это позволяет провести обезболивание с наименьшими побочными эффектами.
Показания и противопоказания к проведению
Несмотря на высокую эффективность эпидуральной анестезии, она имеет ряд противопоказаний:
- запущенные формы спондилита;
- воспаления на коже в области позвоночника;
- некоторые виды патологий со стороны брюшной зоны;
- заболевания центральной нервной системы;
- индивидуальная непереносимость препаратов;
- деформация позвоночного столба;
- шоковое состояние пациента.
Некоторым ограничениям подлежит следующие состояния больного: ожирение, низкое давление; патологии неврологического порядка, пожилой возраст, ряд показателей крови.
Показанием к проведению эпидуральной анестезии служат хронические затяжные боли, болезни сердца, органов брюшной полости, сахарный диабет. Такой вид обезболивания применяют при операциях на нижних конечностях, грудной клетке и во время родов, если у женщины низкий болевой порог и трудности с раскрытием матки.
Техника проведения
Впервые метод был применен в 1921 году в клинических условиях, но серьезно заинтересовались им только спустя десятилетие. В России этот способ обезболивания использовал хирург Б. Н. Хольцов в 1933 году. Метод взяли на вооружение, но отметили, что он требует от врача четкого представления об анатомии позвоночного столба и спинного мозга.
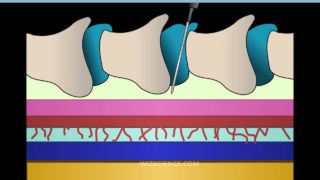
Спинной мозг расположен в канале позвоночного столба. Состоит он из двух элементов – серого и белого вещества. От спинного мозга отходят корешки – аксоны, которые задействованы в рефлекторной и проводниковой функции. Передние и задние корешки образуют спинномозговые нервы. Каждая пара нервных окончаний отвечает на свой участок спинного мозга, который в свою очередь регулирует определенную часть тела. Таким образом, особенности строения позвоночного столба, его функции, лежат в основе механизма проведения эпидуральной анестезии.
Спинной мозг покрыт двумя видами оболочек. Между ними существует пространство, которое заполнено спинномозговой жидкостью. Она служит для амортизации и защиты. Обе оболочки имеют дуральные карманы для защиты нервных корешков во время двигательного процесса. Там образуется эпидуральное пространство, куда вводится препарат для обезболивания. Это пространство содержит нервы, сосуды, жировую клетчатку.
Во время введения анестетика блокируются нервные импульсы, мышечные ткани полностью расслабляются. Однако изначально требуется подготовка пациента, сбор анамнеза, лабораторные анализы.
За день до операции следует предупредить пациента о голодной диете, в случае необходимости дать успокоительное средство, обязательно измерить пульс, артериальное давление, температуру тела.
Процедура введения анестезии начинается после подключения к системе для инфузии, установления манжета для измерения АД, пульса, кислородной маски. Затем необходимо подготовить нужные инструменты и средства: анестетик, физиологический раствор, тампоны со спиртом, иглы с проводником, шприцы, катетер. Далее для больного определяют правильную позу (сидя или лежа), и нужный уровень позвоночного столба для введения. После этого производится тщательная дезинфекция зоны введения и осуществляется прокол. Препарат доставляется в область 2-4 позвонков. Затем пациенту обеспечивают постоянный контроль дыхательной системы, давления, пульса. Вся процедура занимает не более 10 минут.
Последствия эпидуральной анестезии
К возможным осложнениям подобного обезболивания относят:
- гематомы в эпидуральном пространстве;
- головная боль;
- тошнота, слабость;
- скачки артериального давления;
- аллергия;
- инфекции спинномозговых оболочек;
- попадание препарата в лекарственное русло, что приводит к сердечным патологиям и проблемам с дыханием.
Пациенты часто жалуются на болевые ощущения в области спины. Боль возникает по разным причинам. Укол делается в разные участки позвоночника исходя из локализации патологии. Эта область может болеть некоторое время после манипуляции. В течение нескольких дней болевые ощущения должны пройти.
Иногда боль становится интенсивнее с каждым днем. Это может быть одним из признаков занесения инфекции. Как правило, внести микроорганизмы при проколе иглой довольно сложно, но если в течение продолжительного времени стоит катетер, вероятность инфицирования возрастает. На инфекцию указывают следующие признаки:
- головокружения и головные боли;
- боли в спине;
- повышенная температура тела;
- нарушение сердечного ритма.

Необходимо начать лечение, чтобы избежать осложнений – абсцесса и гнойного эпидурита.
Часто болит спина после эпидуральной анестезии из-за межпозвоночной грыжи, причем боли могут быть продолжительными, даже если она не была задета.
Одна из возможных причин сильных и продолжительных болей связана с проведением эпидуральной анестезии у рожениц. На позвоночник женщины в период беременности воздействует большая нагрузка. После родов с использованием обезболивания женщина может ошибочно принимать боли после длительной нагрузки с болями от анестезии.
Поскольку эпидуральная анестезия является довольно сложной процедурой, возможны врачебные ошибки, которые приводят к болям в спине. Болит позвоночник часто по причине прокола не в том месте. В результате могут быть повреждены нервные окончания, сосуды или связки. При этом сложность состояния больного, интенсивность болей зависит от глубины погружения иглы в эпидуральную зону.
Как долго может сохраняться боль
После проведения процедуры болезненные ощущения могут продолжаться от нескольких часов до нескольких дней, потом проходят сами по себе. Однако если развивается воспалительный процесс из-за неправильного введения и возникают осложнения разного рода, боль может продолжаться месяц, полгода, год и более длительные сроки. Допускать это нельзя ни в коем случае, следует обратиться за консультацией к врачу.
Что предпринять при постоянных болях
При постоянных болях в спине, возникших после эпидуральной анестезии, не стоит затягивать с посещением врача. Даже если диагностика покажет, что причины проходящие и ничем не грозят, врач может прописать легкие анальгетики, которые облегчат состояние.
Полное восстановление возможно только после диагностических мероприятий, которые помогут точно установить причину боли, а затем определиться со схемой лечения. Пациенту следует обратиться к терапевту, остеопату или невропатологу. Как правило, врач назначает следующие виды диагностики:
- КТ;
- МРТ;
- электронейромиография.
Подобные мероприятия помогут определить отклонения в работе спинного мозга, канала, позвонков и других структур. После установления точной причины врач назначит схему лечения.
Терапия заключается в следующем:
- восстановление поврежденной нервной ткани с применением магнитной стимуляции и некоторых лекарственных средств;
- восстановление подвижности отдела позвоночника с помощью остеопатии;
- при серьезных поражениях в области поясницы, тазовых костей, при развитии гнойного процесса возможно оперативное вмешательство.
В некоторых случаях достаточно ежедневного выполнения специальных упражнений или участия мануального терапевта.
Лечение боли в спине после эпидуральной анестезии с помощью мануальной терапии поможет решить следующие проблемы:
- восстановит положение позвонков и других структур после кесарева сечения или естественных родов;
- устранит боль в поясничной области при чрезмерных нагрузках, искривлении позвоночника;
- вернет естественную подвижность всем элементам позвоночника;
- улучшит работу мышц и связочного аппарата.
В качестве профилактики, кроме врачебных назначений, стоит обратить внимание на рацион, правильный питьевой режим, выполнение растяжек и контролировать массу тела.
Читайте также:




