При болях в пояснице можно ли принимать горячую ванну при
Боль в пояснице не является отдельным заболеванием. Как и в любом другом случае, боль — всего лишь сигнал для необходимости выявления истинной причины. Нередко больной предпочитает устранить проблему самостоятельно и применяет народные средства. Самое распространенное — прогревание. Этот метод вполне может себя оправдать, если случайным образом совпали показания. Но даже в рамках одной болезни и одного органа прогревание может привести как к ремиссии, так и к осложнениям. Более того, эффект носит лишь временный характер и всегда требует определенного режима и сопутствующей смены образа жизни. Для понимания того, в каких случаях используется прогревание, необходимо иметь общее представление об анатомии поясницы и о механизмах самой боли в данной области.

В статье разберемся, можно ли греть поясницу при болях в пояснице и если да, то как делать это правильно.
Анатомия поясницы
Поясничную область можно рассматривать, как заднюю стенку живота. Для удобства, эта область условно ограничена сверху 12 ребром; снизу гребнем подвздошной кости, медиальной линией, образованной остистыми отростками позвонков, а латерально-вертикальной линией от 11 ребра до подвздошного гребня.
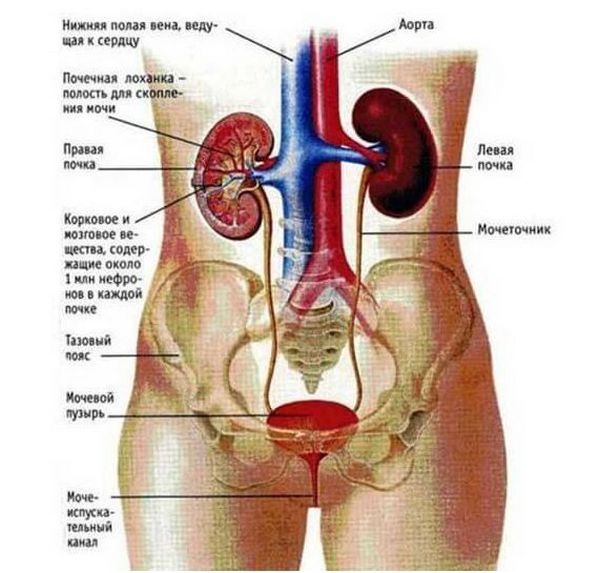
На поясничную область проецируются жизненно важные органы, такие как почки и мочеточники. Этот факт следует учесть при наличии болей в поясничной области, поскольку боль может быть связана с патологией внутренних органов. Иннервируют поясничную область ветки мощного поясничного сплетения и ветки крестцового сплетения, нервные окончания которых достигают нижних конечностей. С этой особенностью иннервации связаны отдающие в нижние конечности и в паховую область боли.
Причины возникновения боли в поясничной области
Прежде всего следует учесть, что боль в спине – предмет мультидисциплинарного изучения и является сферой неврологов, нейрохирургов, ревматологов, терапевтов, ортопедов и даже урологов и гинекологов.
Таблица №1. Причины болей в пояснице.
Самая частая патология костей и суставов — остеоартроз. Остеохондроз является разновидностью остеоартроза, при котором, в основном, нарушается костная ткань позвонков. Это ведет к дислокации и дегенерации позвоночных дисков. Боли при этой патологии будут связаны с дегенеративными, воспалительными и компрессионными механизмами. Дислоцированные диски вызывают компрессию нервных окончания и сосудов. Это может вызвать не только боли, но и дизэстезии и параличи. Остеохондроз чаше всего поражает шейный и поясничные отделы. Для болезни характерны периоды обострения и ремиссии, а также стадийность.

Факторы риска поясничной боли
Факторы риска возникновения болей в поясничной области:
- травмы;
- переохлаждение;
- тяжелые физические нагрузки;
- долговременная вынужденная неудобная поза;
- профессиональные заболевания;
- эндокринные расстройства;
- возрастные изменения обмена кальция.

Прогревание
Прогревание в основном является частью народной медицины, поэтому необходимо обратиться к врачу не только для установления причины болей в пояснице, но и уточнить правила применения того или иного метода прогревания.
Практически все методы прогревания являются средствами местного применения: мази, горчичники, грелки, синяя лампа, массаж. Баня действует на организм системно. В зависимости от того, для чего и когда применяются данные методы, существуют показания и противопоказания к каждому из них.
Синяя лампа является физиотерапевтическим инструментом. Механизм действия основывается на инфракрасном излучении, который ускоряет кровообращение, и тем самым, снимает отеки, ускоряет обменные процессы и, следовательно, заживление поврежденного участка. Направленный луч лампы рассасывает инфильтрационные процессы и уплотнения, тем самым улучшает подвижность суставов и костей в случае из повреждения; купирует боль, связанную со спастическими процессами. Синюю лампу можно использовать в день до 3-5 раз с пятнадцатиминутными интервалами. Сама процедура должна длится до 15 минут. При таком методе прогревания пациент должен надеть солнцезащитные очки. Нельзя подносить прибор слишком близко. Если процедура приносит неприятно обжигающие ощущения, необходимо увеличить расстояние между местом прогревания и лампой, либо вовсе прекратить процедуру.
Синяя лампа показана при артрите, миозите, радикулите и невралгии.

Прогревание лампой противопоказано беременным, поскольку инфракрасное излучение проникает в глубокие ткани и может воздействовать на плод. Нельзя использовать лампу при обострении хронических болезней, при гнойных заболеваниях и туберкулезе, поскольку улучшается кровообращение, и инфекционные процессы могут распространиться. Нельзя использовать при опухолях, потому что прогревание улучшает обмен веществ и ускоряет деление клеток, а опухоль, по природе своей, уже является неконтролируемым делением клеток. Кроме того, применение синей лампы не рекомендовано, если пациенту назначены цитостатики, иммуномодуляторы и гормоносодержащие препараты. Нельзя использовать при плохой свертываемости крови, тяжелой травме и невралгических и сердечных заболевания, а также при инфекционных заболеваниях, сопровождающихся увеличением температурой тела, поскольку это может привести к гипертермии и генерализации инфекционного процесса.
Грелка характерна теми же полезными эффектами, какими и синяя лампа. Особенности заключаются в рекомендациях по применению данного вида прогревания. Грелка не должна быть очень горячей. Нельзя резко снижать температуру прогретого места, поскольку некоторое время это место является уязвимым для переохлаждения. Если повреждена не только поясница, но и (или только) шея, то грелку нельзя прикладывать со стороны горла. В шее находится важные сосуды, которые содержат огромное количество рецепторов, участвующих в регуляции системного артериального давления, а со стороны горла грелка легче воздействует на рецепторы. Вместо релаксации это может вызвать рефлекторный спазм сосудов.
Грелка показана в качестве противовоспалительного, обезболивающего, согревающего и расслабляющего средства. Рекомендовано не передвигаться во время использования грелки. Не стоит прикладывать грелку непосредственно к коже, гораздо лучше — через ткань одежды.
Грелки нельзя использовать при недавних ушибах, при опухолях, кровотечениях, острых воспалительных процессах.
Согревающие мази локально действуют на кровообращение, способствуют расширению сосудов, имеют противовоспалительный эффект. Их относят к местно-раздражающим средствам. Мази можно использовать во время массажа болезненного участка. Они применимы при миозитах, артритах, ушибах.
Мази снижают давление на нервные окончания, поэтому применимы и при невропатологических нарушениях. Основными компонентами чаще всего являются натуральные и смягчающие вещества. Мазь может быть на основе синтетического нестероидного противовоспалительного средства, например, диклофенака. Либо на основе натуральных раздражающих компонентов, например, пчелиного яда или перечного экстракта. Следует учесть, что натуральные компоненты намного чаще приводят к аллергическим реакциям.

Основными противопоказаниями согревающих мазей являются гиперчувствительность к натуральным компонентам и нарушения целостности кожи с местным повышением температуры.
Бани способствуют улучшению кровообращения, выводу токсинов из организма. Такой метод прогревания применим при остеохондрозе, поскольку он способствует улучшению кровоснабжение и притоку питательных веществ к межпозвоночным дискам. Пар и массаж вениками восстанавливают подвижность суставов. Не следует ходить в баню, нагретую более чем на 50 градусов. Нельзя резко нагревать или остывать пораженное место.
До посещения бани рекомендуется провести массаж пораженной области прогревающими мазами. Не рекомендовано пить жидкости до посещения бани, особенно алкоголь, потому что его токсический эффект увеличивается в разы при тепловом расширении сосудов.
В баню следует заходить неплотно поевши. Не стоит чередовать холодную и горячую воду, особенно при остеохондрозе, поскольку переохлаждение поврежденного участка может обострить болезнь. После бани следует принимать жидкости для предупреждения обезвоживания.
Баню нельзя посещать при обострении остеохондроза, при повышенной температуре и при анемии, поскольку увеличивается приток крови к коже, а гипоксия остальных органов, связанная с анемией, углубляются. Баня также противопоказана при воспалительных болезнях почек, например, при гломерулонефрите. (см. ниже)

Альтернативным методом прогревания поясницы и всей спины является массаж. Средством для массажа можно использовать согревающие мази. Руки профессионала легко могут отличить напряженные и воспаленные участки. Массаж улучшает кровообращение и помогает снять напряжение мышц.

Массаж противопоказан при злокачественных опухолях, гемофилии, остеомиелите, туберкулезе, аневризме, ангиите, тромбозе и сопутствующих эндокринных заболеваниях, например, диффузном токсическом зобе. Массаж может быть опасным и для самого массажиста, например, при венерических заболеваниях пациента.
У горчичников, как и у мазей, местно-раздражающий эффект. Активным компонентом является горчичное эфирное масло. Горчичники взаимодействуют с эпителием кожи и вызывают местные воспалительные процессы. Этот метод прогревания применяется при миозите, невралгии, гипертонии (кладут в районе шеи и поясницы). Не стоит ставить горчичник в область позвоночника. Намного правильнее поставить на боковую область поясницы.

Горчичники противопоказаны при нарушении целостности кожи, лихорадке, аллергии на компоненты горчичника, пиодермии, нейродермите.

Дополнительные рекомендации для снятия боли в пояснице
При обострении хронических заболеваний и при свежих ушибах вместо прогревания рекомендовано применить лед. Холодный компресс предотвращает распространение инфекционных и воспалительных процессов, снимает боль. При слабых мышцах и дислоцированных позвонках рекомендовано носить легкий корсет. Это поможет снизить боль, связанную с компрессией на нервные окончания и сосуды. В лежачем положении рекомендовано подложить подушку под шею и колени и потянуть позвоночник. Необходимо принимать удобную позу как во время работы и активной деятельности, так и во время сна. Можно купить ортопедический матрас, предварительно проконсультировавшись со специалистом.

Малоподвижный образ жизни снижает эластичность мышц и усугубляет психологическое восприятие своей болезни самим пациентом. Вполне целесообразно выполнять легкие и умеренные физические нагрузки. Не стоит отказываться от болеутоляющих средств, поскольку боль снижает работоспособность и качество жизни, влияет на психологическое благополучие больного. Препаратами первого ряда в таких случаях являются нестероидные противовоспалительные средства, например, ибупрофен. Препарат и соответствующую дозировку следует назначить врачу.
Поскольку остеохондроз является самой частой патологией опорно-двигательной системы, следует указать другие рекомендации, связанные непосредственно с этой болезнью.
Гиподинамия значительно ускоряет деструктивные процессы межпозвоночных дисков. При остеохондрозе эффективны регулярные физические нагрузки, с помощью которых можно остановить прогрессирование болезни. Интенсивность физической нагрузки зависит от стадии заболевания. На начальных стадиях рекомендована лечебная физкультура, плаванье, ходьба, настольный теннис, аэробика. Нагрузка должна постепенно увеличиться. Необходима регулярная нагрузка, и во время тренировки не должны появляться и обостряться болевые ощущения.

Важно! При запущенных стадиях тренировка, как и прогревание, целесообразны только при рекомендации врача. Ни на одной из стадий болезни нельзя поднимать тяжести.
Следует учесть, что купание в холодной воде вызывает спазм мышц и это может обострить боль.
При остеохондрозе рекомендована диета, богатая кальцием и витамином D. Желательно подолгу находится на воздухе. Ультрафиолет, исходящий от солнца, способствует усвоению кальцию. Можно применить и искусственное облучение ультрафиолетом.
Упражнения после прогревания
Существует ряд упражнений, которые могут снимать поясничные боли как в комплексе с прогреванием, так и отдельно. Упражняться следует после предварительного согласования с врачом.
Одно из упражнений заключается в принятии горизонтального положения (следует ложится на ровную и твердую поверхность), упора ступней в пол и поднятия бедер до тесного прижатия поясницы к поверхности. Находится в такой позе рекомендовано не больше 10 секунд, количество повторов ограничено десятью.
В другом упражнении предлагается встать на четвереньки, поровнять спину параллельно полу, а после выгнуть ее. Рекомендованное количество повторений от 5 до 10.
Также можно лечь на живот, предварительно подложив подушку под вентральную часть бедер и под живот, и вытянуть одну руку и одну ногу противоположных сторон. В такой позе следует продержаться до 10 секунд и несколько раз чередовать руки и ноги.

Следующий вид упражнения заключается в поднятии головы, шеи и плеч. При этом упражняющийся находится в горизонтальном положении, предварительно согнув ноги в колени, уперев ступни в пол и закрепив поясницу на поверхности.
Важно! Помимо упражнений рекомендована йога, которая укрепляет не только мышцы поясницы, но и значительно улучшает общее психическое состояние больного.
Боли в поясничной области могут быть связаны не только с патологиями опорно-двигательной системы, но и с внутренними органами, такими как почки. Прогревание почек рекомендовано при мочекаменной болезни, поскольку тепло способствует выведению конкрементов из лоханок почек и мочеточников, снимает спазм мочевыводящих путей и устраняет колику. Основными методами прогревания, в данном случае, будут горячие ванны и баня. Помимо расслабляющего эффекта, баня снижает диурез, определенное количество жидкости и соли выводится с помощью потоотделения. Это уменьшает нагрузку на почки и является профилактикой для дальнейших возможных приступов.
Следует учесть, что прогревание не является лечебным методом – оно лишь облегчает страдания больного до визита к врачу. Лечение мочекаменной болезни требует диеты и, при необходимости, хирургического вмешательства (в зависимости от размера и локализации конкремента) Противопоказано прогревание при воспалительных заболеваниях почек, например, при гломерулонефрите, поскольку воспалительные процессы вызваны инфекцией, а тепло способствует росту колоний бактерий.
Заключение
В независимости от метода и показания, прогревание поясницы не рекомендовано при острых приступах боли и при обострении воспалительного процесса. Все методы требуют покоя и постепенной смены температурного режима. После прогревания для снятия боли рекомендован ряд упражнения на растяжку поясничного отдела и йога. Все виды прогревания противопоказаны при острых приступах невралгии.

Прогревание является вспомогательным средством, а не монотерапией. Учитывая разнообразие причин болей в пояснице, самостоятельное лечение может привести к осложнениям и к обострениям боли. Применять прогревание и специальные упражнения можно лишь после консультации со специалистом.
Видео – Все о болях в пояснице
Лечение - клиники в Москве
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000

Дегенеративные болезни позвоночника, в том числе и остеохондроз – наиболее распространенная патология. По статистике с каждым годом заболевание молодеет и поражает все более юные слои населения. Наибольшая проблема в том, что больной обращается к врачу только на стадии осложнений, когда требуется оперативное вмешательство или уже произошли необратимые последствия. Для профилактики разрушения хряща при остеохондрозе очень полезны лечебные ванны, которые можно организовать в домашних условиях.
Можно или нет принимать ванну при остеохондрозе?
Заболевание является последствием естественного старения хрящевой ткани. К сожалению, сейчас все более молодое население обнаруживает у себя признаки генерализованного остеохондроза, который поражает без исключения все отделы позвоночного столба: и грудной, и поясничный, и шейный (см. Симптомы). Это связано с причинами, способствующими развитию патологии:
- малоподвижный образ жизни;
- последствия микротравм и травм позвоночника;
- перенапряжение мышечного каркаса вследствие тяжелой длительной статической нагрузки или резкого динамического переразгибания межпозвоночных суставов с повреждением диска;
- избыточный вес;
- эмоциональные стрессы и депрессии;
- плоскостопие;
- вредные привычки.
Узнайте, какие упражнения для исправления осанки можно выполнять в детском возрасте.
Уже с подросткового возраста следует уделять внимание спине и шее: соблюдать гигиенические нормы при сидении за столом, держать осанку при ходьбе, не сутулиться, укреплять мышечный корсет спины, правильно и полноценно питаться (см. Принципы питания). Одним из методов профилактики при остеохондрозе заболевания являются лечебные ванны, которые можно проводить 1–2 раза в неделю. Также такие процедуры рекомендованы в фазу ремиссии болезни для профилактики осложнений.
Если заболевание протекает остро, с признаками радикулопапатии (см. Радикулит) и выраженным воспалением и отеком нервного корешка, то горячая ванна при остеохондрозе противопоказана. Тепло способно расширять сосуды, при этом повышается их проницаемость и усиливается отек по ходу нерва. Это еще больше усиливает болевой синдром, значительно ухудшает состояние пациента и пролонгирует основную терапию.
Как правильно принимать лечебные ванны при остеохондрозе и для профилактики
Организовать такую физиотерапевтическую процедуру, как лечебная ванна при остеохондрозе можно и в домашних условиях. Для этого необходимо придерживаться основных, общих для любого вида банных процедур, принципов:
- вода не более 38˚С;
- длительность процедуры не более четверти часа;
- погружение до уровня груди, область сердца при этом должна находиться над водой;
- после лечебного мероприятия необходим полный покой;
- кожа промокается досуха;
- выходить после ванны в хорошо прогретое помещение, больного не должно просквозить.
В воду часто добавляют лекарственные примеси, которые дополняют эффект полного расслабления теплой водой. При температуре воды выше 40˚С, которая все же выше температуры тела можно усугубить ситуацию при остеохондрозе, такая ванна называется горячей, стоит ли ее принимать следует еще подумать.
Скипидарная ванна при остеохондрозном поражении позвоночника
Одной из разновидностей лечебных ванн является скипидарная, она широко применяется при остеохондрозе для лечения и профилактики. Дома организовать такую процедуру довольно сложно.
Целебное воздействие такой процедуры при остеохондрозе заключается в повышении температуры воды до горячей ванны. Вначале человек погружается в воду, температурой 34–37˚С. Постепенно каждые 3 минуты добавляется горячая вода. По окончании процедуры – спустя 10 минут – вода должна достигать 42˚С.
Прочитайте о действии бани при остеохондрозе, кому процедура противопоказана.
Кому показано лечение Алмагом позвоночника, противопоказания к методике.
Ознакомьтесь, как помогает гирудотерапия при остеохондрозе, особенности применения медицинских пиявок.
В воду добавляется 50 мл эмульсии скипидара. Вещество раздражает рецепторов кожи, что способствует ускорению метаболизма, усиливается микроциркуляция. Лечебный эффект заключается в снятии воспаления и снижении отека в воспаленном нервном корешке, что значительно уменьшает болевой синдром.
Солевая ванна
Хорошим лечебным эффектом обладает ванна с морской солью. Сквозь распаренные поры кожи в организм проникают необходимые и дефицитные при дегенеративных заболеваниях позвоночника вещества, содержащиеся в соли, например, минералы: кальций, натрий, хлор, бром, йод. Ванна обладает следующими эффектами:
- уменьшает отечность тканей, оттягивая на себя избыток воды;
- жидкость за собой выводит продукты распада, токсины, вредные соли, шлаки;
- снижается болевой синдром;
- тонизирующий эффект на сосуды, в том числе и кровоснабжающие межпозвоночные хрящи и суставо-связочные аппараты позвоночника;
- улучшение мобильности (подвижности) суставов позвоночника;
- расслабление спазмированных мышечных волокон.
Процедура подарит заряд бодрости, повысит общую реактивность организма, иммунный ответ. На один сеанс потребуется 1 килограмм аптечной морской соли. Не рекомендуется к применению людям, страдающим бессонницей или изнуренным длительным болевым проявлением заболевания, так как им необходим сон.
Травяные ванны
Банные сеансы с применением сбора трав рекомендуются для людей с бессонницей, после длительного и напряженного трудового дня, а также тем, кому необходим полноценный отдых и здоровый целебный сон. Из трав используют ромашку, календулу, ветки ели или хвойный экстракт, еловые шишки, ветки лопуха, часто добавляют аир. Готовится она из расчета 200 грамм сухого сырья смеси на один прием.
Такая процедура позволит улучшить снабжение тканей кислородом, укрепить сосуды, вывести токсины, шлаки. Самое важное: она позволит успокоить нервную систему, нормализовать и восстановить периферическую иннервацию, снизить возбудимость ЦНС. Это способствует улучшению сна.
Важно! Лечебные ванны способствуют улучшению иммунитета и повысят резистентность организма к инфекциям.
Можно ли применять ванны при остеохондрозе?
Итак, можно и принимать при остеохондрозе ванну? Это одно из самых распространенных и наиболее эффективных физиотерапевтических мероприятий в восстановительный период после обострения, а также для профилактики осложнений и развития заболевания. Правильно организованный сеанс воздействует комплексно на весь организм, возвращая и укрепляя здоровье.
Хотите узнать про лечение боли в пояснице – неприятных ощущений различной степени интенсивности в нижней трети спины (от окончания рёбер до начала копчика)? Страдающие этим недугом описывают свои ощущения как тянущие, ноющие, стреляющие, иногда жгучие. Болезненность в пояснице обычно сопровождается значительным ограничением движения в спине и вынужденной позой. Чем лечить, что принимать и какие пить миорелаксанты, чтобы обезболить точки локализации в позвоночнике и вылечить спину.

В подавляющем большинстве случаев боль в пояснице вызвана проблемами с самой спиной, то есть с заболеваниями и травмами позвоночного столба, а также с мышцами и суставами.
На втором месте в списке причин – болезни почек, а на третьем – патологии мочеполовых органов и кишечника, при которых возможна иррадиация в поясничную область. В связи с тем, что это вызывает у пациента значительный дискомфорт, многих интересует, что делать, если болит правая или левая сторона поясницы.
Снятие острой боли
Все люмбалгии можно подразделить на три разновидности:
- острые;
- хронические;
- перемежающиеся.
Острая болезненность чаще всего обусловлена травматизацией позвоночника или защемлением нервных корешков. Состояние больного усугубляется рефлекторным сокращением мышц спины в ответ на болевые ощущения.
Блокада – это, строго говоря, не метод лечения, а единоразовый способ уменьшить мучения пациента (на время), когда у него очень сильно болит спина. Основной смысл блокады состоит в том, что с применением местноанестезирующих веществ (например, новокаина) отключается одно из звеньев передачи нервных импульсов, в том числе болевых, за счёт влияния на натриевые каналы клеток.
Крайне важно, чтобы процедура блокады резкой боли (например, после эпидуральной анестезии) проводилась только медицинским специалистом, и только в медучреждении в условиях стерильности. Дело в том, что при этой манипуляции спинной мозг подвергается опасности заражения бактериями и вирусами, что чревато для пациента летальным исходом.
Важным положительным моментом блокады является быстрота действия такого способа. Больной чувствует облегчение практически сразу, двигательная активность в полном объёме восстанавливается.
Для устранения синдрома болезненности применяются местноанестезирующие средства в форме инъекций. Их преимущество в скорости действия – в среднем уже минут через 15 больной чувствует облегчение. Для этого используют новокаин и его производные.
Консервативное лечение

Консервативная терапия предполагает влияние на очаг патологии нехуриргическими методами: лекарствами, физиотерапией и другими средствами.
В качестве лекарственных средств используются препараты, которые подразделяются на два вида:
- наркотические;
- ненаркотические.
Независимо от принадлежности лекарства к тому или другому виду, его назначением должен заниматься исключительно врач. Все медикаменты имеют противопоказания и побочные эффекты, поэтому назначение необходимо производить с учётом индивидуальных факторов.
Наркотические анальгетики применяют с осторожностью и по серьёзным показаниям (чаще всего – при нестерпимых страданиях, обусловленных метастатическим и опухолевыми повреждениями позвоночника либо обширными межпозвонковыми грыжами) ввиду того, что такие препараты вызывают привыкание и зависимость.
Ненаркотические средства, в свою очередь, подразделяются ещё на несколько подвидов. Так, обезболивающее действие оказывают следующие группы лекарственных средств:
- спазмолитические и миорелаксирующие (Мидокалм);
- кортикостероиды (Метилпреднизолон);
- анальгетики (Анальгин, Парацетамол);
- с разогревающим эффектом (Капсикам, Випросал);
- НПВП или нестероидные противовоспалительные препараты (Диклофенак, Кеторол) и другие.
Лекарственные средства выпускаются в различных формах: таблеток, инъекций, кремов, мазей, пластырей и т. д.
В последнее время всё больше снижается частота назначений анальгетиков, поскольку эти средства обладают невысокой эффективностью при лечении люмбалгий и помогают лишь в случаях невысокой интенсивности негативных ощущений.
Суппозитории (свечи) с обезболивающим и противовоспалительным эффектом, как и мази, позволяют быстро оказать помощь, не затрагивая пищеварительного тракта пациента. Это может быть значимо при наличии противопоказания для применения НПВС со стороны органов пищеварения.
Последний метод – наиболее простой, он состоит в прикладывании грелки к низу спины либо обвязывании этого участка тёплым шерстяным платком. Растирания и компрессы обычно преследуют ту же цель – нагревание больного места, для них используют спиртовые растворы (например, водку).
Последнее упражнение означает растягивание ног и спины в позе, когда человек сидит, вытянув одну ногу назад, а другую – согнув впереди себя, спина при этом прямая, упор на руки.
Массажные движения при люмбалгии включают разминание, вибрационное действие, растирание, похлопывание и поглаживание.
Проведение массажа возможно только по окончании острой фазы заболевания. В начале болезни массаж противопоказан.
Тейпирование представляет собой наклеивание хлопчатобумажных лент на проблемные участки с целью фиксации мышц и снятия тем самым болезненности и напряжения.
Растирания осуществляются при помощи спиртосодержащих жидкостей.
Бандаж отличается от корсета отсутствием жёсткого каркаса, но цель его применения та же – ограничение движений в поражённом участке позвоночника. По сути, бандаж – это широкий эластичный пояс. Он обеспечивает фиксацию не за счёт жёстких рёбер, а при помощи стягивания.
Капельницы обеспечивают поступление лекарства в организм через вену.

Смысл такого введения в следующем:
- непрерывное поступление препарата в организм во время процедуры;
- внутривенное введение обеспечивает точность дозировки;
- врачебное наблюдение за ходом процедуры.
Капельницы назначают чаще всего в остром периоде в стационарных условиях.
Лекарства, которые вводятся при помощи капельниц, следующие:
- анальгетики (Анальгин, Перфалган, Фламадекс);
- против отёчности в месте воспаления (Галидор, Дибазол, Вазапростан);
- НПВП (Кетонал, Дексалгин, Ксефокам, Долак);
- мышечные релаксанты (Веро-Пипекуроний, Риделат-С, Рокуроний, Нимбекс);
- седативные (Магния сульфат);
- витамины (Цианокобаламин);
- гормоны (Дексаметазон).
Физиотерапия позволяет не только купировать боль, но снять ее и восстановить повреждённые ткани за счёт улучшения кровотока и трофики. В терапии люмбалгии применяются следующие методики:
- электрофорез – введение в поражённую область лекарства при помощи электротока. Преимуществом такой процедуры является меньшая доза применяемого препарата, соответственно, меньший риск побочных эффектов и аллергических реакций. Кроме того, при электрофорезе лекарство вводится в обход печени, что защищает её от токсического влияния. Электроток, используемый при процедуре, сам по себе стимулирует кровообращение и способствует снятию воспаления;
- ультразвуковая терапия –действие на поражённую область ультразвуком. Смысл этого метода – в стимулировании кровотока и обменных процессов, за счёт чего достигается противовоспалительный, противоотёчный и анальгезирующий эффект;
- лазеротерапия (инфракрасное и красное излучение). Красное излучение применяется при поверхностных поражениях, инфракрасное – при необходимости более глубокого влияния. Лазер оказывает то же терапевтическое действие, что и ультразвук;
- водолечение – это применение ванн с различными составами, например, со скипидаром, солями, сероводородом, радоном и травами. Также часто применяются ванны с водой контрастных температур. Это стимулирует кровообращение и регенерацию тканей.
Физиотерапевтические методы часто назначают в совокупности с другими консервативными методами: медикаментами, массажем и ЛФК.
Чтобы плавание принесло пользу, нужно соблюдать следующие правила:
- правильное дыхание;
- регулярность водных процедур (не реже 2 раз в неделю);
- достаточная длительность (не менее 40 минут);
- перед плаванием произвести разогрев мышц.
Регулярные занятия в бассейне помогут не только снять напряжение, но и улучшить состояние нервной системы пациента.
При поясничных болях любой этиологии запрещено принятие горячих ванн, посещение бань и саун, любое тепловое воздействие на проблемную область в период обострения (обычно это первые 2 – 3 дня болезни). Такие действия вызывают приток крови к нагретому участку, отчего отёчность в месте воспаления может только усилиться вместе с болевыми ощущениями.
Компрессы также рекомендуются лишь вне обострения. Для них используют спиртосодержащие жидкости (водку), такие действия тоже совершаются с целью нагрева поражённого участка спины. Поверх самого компресса (ткани, пропитанной спиртовым раствором) накладывается полиэтилен, а затем всё это укрывается тёплым платком.
При рефлексотерапии осуществляется воздействие на биологически активные точки, то есть на очаги наибольшей плотности расположения нервных окончаний. Разновидностями рефлексотерапевтического воздействия, применяемого при люмбалгии, являются:
- иглотерапия;
- прижигание;
- точечный массаж.
Последний метод, в свою очередь, тоже подразделяется на две разновидности: массаж непосредственно поражённого участка или его проекции на стопе или руке.
Хирургический
Прибегнуть к оперативному вмешательству придётся в тех случаях, когда:

- патология существует длительно и не поддаётся консервативной терапии;
- имеется межпозвонковая грыжа с осложнениями (компрессиями спинного мозга или конского хвоста);
- подозревается новообразование в позвоночнике либо невправимая грыжа;
- имеется нестабильность участка позвоночника;
- существует прогрессирующая деформация позвоночника вследствие сколиоза;
- состояние вызвана кишечной непроходимостью, аппендицитом и т. д.
Также хирургическое вмешательство требуется во всех случаях, когда боль вызвана опухолями.
Лечение методом УВТ
УВТ, или ударно-волновая терапия, – воздействие на место поражения при помощи инфразвуковых колебаний (процесс похож на массаж, но значительно более высокочастотный). Смысл ударно-волнового воздействия при болезненности в спине – разрушение костных разрастаний (остеофитов) при остеохондрозе, снижение мышечного напряжения и т. д.
У процедуры УВТ имеются противопоказания: это онкология, эпилепсия, психические расстройства и наличие кардиостимулятора в теле пациента.
Иглоукалывание
Основной плюс акупунктурного воздействия – отсутствие противопоказаний и аллергических реакций. Эффект от иглоукалывания сравним с массажем. При помощи акупунктуры достигается уменьшение отёчности тканей, воспаления, облегчение болевых ощущений в районе поясницы и расслабление мышц.
Иглотерапия имеет ряд разновидностей, которые активно применяются в терапии патологий в области поясницы:
- собственно иглорефлексотерапия – воздействие иглами вручную на биологически активные точки тела;
- фармакопунктура – введение посредством игл различных лекарств (обычно витаминов и биостимуляторов) в места скопления нервных окончаний;
- лазеропунктура – пропускание сквозь полые иглы, введённые в биоактивные точки лазерного луча. Это сочетает иглотерапию и лазеролечение.
Рекомендуется сочетать иглотерапию с другими тактиками лечения.
Правильный образ жизни
В избавлении от болевых симптомов в поясничной области немаловажным моментом является ведение пациентом здорового образа жизни, включающего:
- достаточную двигательную активность: гиподинамия в большинстве случаев приводит к проблемам с опорно-двигательным аппаратом, в том числе и со спиной;
- правильное питание, препятствующее ожирению, поскольку излишний вес оказывает крайне негативное влияние на позвоночник;
- отказ от вредных привычек, например, курения и избыточного употребления алкоголя, так как указанные факторы способствуют нарушению обмена веществ, что, в свою очередь, нарушает трофику тканей и может вести к ожирению.
Диета
Считается, что определённые продукты питания могут способствовать возникновению воспаления и, соответственно, болезненности в пояснице, а другие, напротив, препятствовать патологическим процессам.
Какие продукты нужны для здоровья спины:
- оливковое масло – при регулярном употреблении помогает снизить воспаление и напряжённость мышц;
- жирная рыба (морская) – поставляет в организм полезные омега-3 жирные кислоты, что способствует регенерации мышечной ткани;
- семена льна и орехи – также способствуют восстановлению мышц за счёт высокого содержания омега-3;
- растительные белки – поддерживают в мышечной ткани необходимое содержание жидкости;
- фрукты и овощи – снабжают организм клетчаткой для здорового пищеварения, вследствие чего тело получает все необходимые вещества для восстановления мышечной и хрящевой тканей;
- зелёный чай и имбирь – помогают убрать стресс, что немаловажно при проблемах, связанных с болевым синдромом.
Есть и ряд продуктов, потребление которых следует сократить, если вас мучает люмбальная боль:

- некоторые растительные масла типа кукурузного и подсолнечного и маргарин: они провоцируют образование холестериновых бляшек в сосудах, чем ухудшают кровоснабжение тканей;
- продукты, содержащие транс-жиры (сюда в большей степени относится фаст-фуд): такая пища провоцирует подъём уровня кортизола, отчего организм испытывает стресс и усиление болевых симптомов;
- продукты, богатые фруктозой (сахарозаменители на основе фруктозы, кукурузный сироп): поднимают уровень инсулина, что может сказаться на общем самочувствии;
- пища, богатая насыщенными жирами (жирное мясо, жирные молочные продукты): повышают уровень холестерина в крови, что способствует образованию бляшек в сосудах и затрудняет кровообращение.
На состояние пациентов с люмбальными проблемами негативно влияет и недостаток витамина Д. Поэтому при подобных патологиях важна достаточная инсоляция, проведение времени на свежем воздухе и употребление пищи, способствующей поступлению и усвоению витамина Д, – молочных продуктов, рыбы и т. д.
К какому врачу с чем обращаться
Поскольку это может быть обусловлено различными заболеваниями, следует знать, к каким специалистам обратиться:
- Невролог. Это врач, которым оказывается первая помощь, когда обращаются пациенты с такими проблемами. Невролог назначит необходимое обследование и лечение, в случае наличия таких заболеваний, как остеохондроз, спондилёз, спондилоартроз и межпозвонковая грыжа.
- Эндокринолог. Боли в спине могут быть следствием остеопороза – заболевания, обусловленного гормональным дисбалансом, лечением которого занимается именно этот специалист.
- Онколог. Болезненность может быть вызвана либо первичным опухолевым, либо метастатическим процессом.
- Нефролог. Поясничная область – частое место иррадиации при заболеваниях почек и мочевыводящих органов.
Если проблема не найдена одним специалистом, значит, стоит обратиться к следующему. Проблемы в области поясницы могут отражать наличие патологии во многих органах и системах.
Если болит спина в нижней части, причиной чаще всего является остеохондроз или травма. Однако всегда нужно разобраться и выяснить, почему именно это случилось. Иногда найти источник проблемы не удаётся сразу.
Читайте также:




