Шейный паховый лимфаденит значение и лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Симптомы
- Диагностика
- Что нужно обследовать?
- Как обследовать?
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз
Паховый лимфаденит – это заболевание, что характеризуется воспалением лимфатических узлов в области паха. Причин для его появления существует большое количество, но доминирующими среди них остаются инфекционные заболевания ( в особенности те, что передаются половым путем).

[1], [2], [3], [4], [5]
Код по МКБ-10
Причины пахового лимфаденита
Причин для появления пахового лимфаденита существует множество, в любом случае все они связаны с какой-либо первичной инфекцией, что сопровождается воспалением. Самой распространенной служит грибковая, бактериальная и вирусная инфекция. Реже возможна паразитарная и хламидийная инфекция. Это могут быть инфекции что передаются половым путем, инфекции нижних конечностей, лимфомы, онкологические заболевания в тазовой области, воспалительные заболевания половых органов, нагноение фурункулов, трофических язв, абсцессов нижних конечностей, но чаще всего причиной есть инфекции внутренних и наружных половых органов (например сифилис, гонорея, трихомониаз, токсоплазмоз). Поражаться может как один так и несколько лимфатических узлов. Иногда паховый лимфаденит появляется вследствие приема некоторых лекарственных препаратов. К отдельной категории причин пахового лимфаденита относят онкологические злокачественные и доброкачественные заболевания органов таза, они также могут стать причиной воспалительных процессов в лимфатических узлах.

[6], [7], [8], [9], [10]
Симптомы пахового лимфаденита
Функцией лимфатической системы есть задержка и уничтожение всевозможных инфекционных факторов, которые могут попадать в лимфоузлы с током лимфы а также с током крови, поэтому при попадании инфекции в лимфоузел, он может прийти в состояние раздражения и воспаления, вследствие чего и возникает лимфаденит. Паховый лимфаденит является одной из разновидностей воспаления лимфоузлов. Появление лимфаденита свидетельствует о появлении какого-либо заболевания инфекционной или же неинфекционной этиологии. Также увеличение лимфоузлов паховой области могут свидетельствовать о наличие злокачественных процессов в тазу или брюшной полости. По своей анатомической природе лимфатические узлы, что находятся в паховой области, способствуют поступлению и оттоку лимфатической жидкости к ягодицам, нижней части брюшной стенки, анальному каналу, нижним конечностям, половым органам женщины и мужчины. Поэтому появление лимфаденита в большинстве случаев говорит о развитии заболеваний вышеперечисленных частей и органов нашего тела.
Лимфаденит паховых лимфоузлов
В паховой зоне выделяют 3 группы лимфатических узлов:
- Верхняя группа. По ней происходит ток лимфы от нижней части брюшной стенки и ягодиц.
- Медиальная (серединная) группа. По ней происходит отток лимфы с заднего прохода, наружных половых органов, промежности. Данная группа поражается чаще всего.
- Нижняя группа. Отвечает за отток лимфы с нижних конечностей.
Паховый лимфаденит подразделяют на два вида:
- Первичный. Встречается крайне редко, развивается вследствие прямого попадания патогенного микроорганизма в лимфатический узел непосредственно через кожные повреждения и повреждения слизистых оболочек.
- Вторичный. Встречается в большинстве случаев пахового лимфаденита. Его наличие говорит о появлении воспалительного заболевания в другом участке организма. Очень часто данный вид лимфаденита может указывать на наличие венерических заболеваний.
Относительно формы заболевания выделяют простой катаральный лимфаденит, который протекает без некротических и гнойных процессов и гнойный лимфаденит, который характеризуется усиленным интенсивным воспалением лимфоузла, частичным омертвением его тканей и в дальнейшем появлением абсцесса (нагноения). Данное состояние грозит задержкой оттока лимфы, перерастяжением и расширением лимфатических сосудов, отеками тазовых органов и нижних конечностей.

[11], [12], [13], [14], [15], [16], [17]
Симптомы пахового лимфаденита
Основными и доминирующими симптомами пахового лимфаденита есть увеличение лимфатических узлов, их болезненность при пальпации и в состоянии покоя. Также можно отметить боль и дискомфорт в нижней части живота во время физических нагрузок и ходьбы. Сопутствующими симптомами может быть повышение температуры тела, общее недомогание, озноб. Симптоматика более сложных форм лимфаденита характеризируется покраснением и отечностью кожных покровов в месте локализации лимфоузла. Данный симптом может говорить о гнойном процессе в лимфоузле, который нужно незамедлительно лечить, так как отсутствие лечения может привести к разрыву лимфоузла с последующим попаданием гноя в межмышечное пространство, также может появится некроз (омертвение) лимфоузла и окружающих тканей или же болезнь может распространиться на лимфатическую систему всего организма. Однако стоит также не игнорировать тот факт, что злокачественные образования тазовых органов могут давать метастазы в паховые лимфоузлы и тем самым вызывать их болезненность и увеличение. В этом случае необходимо прибегнуть к дополнительным методам диагностики.
При появлении любого из вышеперечисленных симптомов, даже самых незначительных, нужно в обязательном порядке обратится к врачу, так как паховый лимфаденит и его осложнения могут привести к критическому состоянию всего организма.
Острый паховый лимфаденит
Острых паховый лимфаденит характеризуется острым воспалительным процессом в лимфоузле. Причиной тому может стать какая-либо присутствующая в организме инфекция (напр. стафилококковая). К примеру наличие гнойной раны на ноге может спровоцировать попадание инфекции в лимфатический узел посредством лимфы. Также острый лимфаденит может возникнуть на фоне запущенного хронического пахового лимфаденита, который не поддавался лечению. Основными симптомами острого лимфаденита есть резко-болезненные увеличенные лимфоузлы, покраснение кожи в зоне лимфоузла, общее недомогание, повышенная температура тела. При отсутствии лечения узел начинает нагнаиваться, появляется абсцесс, который при разрыве переходит в флегмону и в дальнейшем соответственно появляется некроз (омертвение) тканей. Иногда острый гнойный лимфаденит может распространиться одновременно на нескольких лимфоузлах, поэтому подобные состояния требуют неотложной медицинской помощи, так как есть угроза заражения крови.

[18]
У женщин паховый лимфаденит в основном может появиться по причине наличия ряда причин, свойственных именно женщинам, это: кистозные образования внутренних половых органов, различные инфекционные и грибковые заболевания, злокачественные образования в тазовых органах. Протекает лимфаденит у женщин также как и у мужчин, с той же самой симптоматикой. Единственным отличием пахового лимфаденита у женщин и у мужчин есть его первопричина, в особенности тесная взаимосвязь заболеваний половых органов с заболеваниями паховых лимфатических узлов. Стоить заметить, что паховый лимфаденит у женщин может перейти в лимфогранулематоз, который обладает более серьезными последствиями. Поэтому своевременная диагностика и лечение может предотвратить женский организм от данного тяжелого состояния.
Паховый лимфаденит у мужчин часто возникает по причине метастазирования злокачественных опухолей внутренних и внешних половых органов непосредственно в сам лимфатический узел, а также по причине наличия венерических и инфекционных заболеваний. Течение и симптоматика болезни у мужчин такая же, как и у женщин. Если причиной пахового лимфаденита у мужчин есть метастазы злокачественных опухолей, то необходимо немедленно прибегать к консервативным или же к оперативным методам терапии, так как метастазирование опухолей в лимфатические узлы имеет свойство распространяться с большой скоростью и метастазы могут поразить целую группу как паховых лимфоузлов, так и внутренних тазовых лимфатических узлов.
Паховый лимфаденит у детей случается намного реже, нежели у взрослой части населения, по той причине, что дети не так подвержены инфицированию венерическими заболеваниями и среди детей практически не случается случаев онкологических заболеваний половых органов. Стоить также обратить внимание на возраст ребенка – если это подросток, то в обязательном порядке необходима консультация венеролога, но если это новорожденный или совсем малый ребенок, то причиной могут послужить внутриутробное инфицирование, иммунные проблемы, врожденные нарушения оттока лимфы. Очень часто причиной пахового лимфаденита у детей есть инфекционные заболевания которые случаются по причине травм и микротравм окружающих тканей и половых органов, мацерация кожи у новорожденных и т.п. Своевременная диагностика и лечения лимфаденита у детей очень важно, так как развитие болезни может стать фатальным для ребенка и в дальнейшем привести к массе сопутствующих заболеваний.
Диагностика пахового лимфаденита
В норме у здорового человека паховые лимфатические узлы не прощупываются, не выступают над уровнем кожи, не вызывают болезненности и неприятных ощущений. В первую очередь для диагностики пахового лимфаденита проводят наружный осмотр паха и лимфатических узлов, устанавливают выраженные симптомы лимфаденита и назначают дальнейшие способы диагностики в виде лабораторных или инструментальных методов исследования. В норме необходимо сделать общий и биохимический анализ крови для определения типичного возбудителя болезни. В некоторых более тяжелых случаях заболевания проводят биопсию лимфатического узла с целью проведения гистологического анализа обнаружения каких-либо патологически измененных клеток. Этот анализ необходим для того, чтобы подтвердить наличие или же отсутствие в лимфоузле злокачественных метастазов других органов. Чтобы диагностика была максимально точной, необходимо проконсультироваться в нескольких медицинских специалистов разных областей одновременно. Это позволит более тщательно исследовать каждую систему организма и в целом прийти к единственному выводу, который укажет на первопричину заболевания и поможет в точности диагностировать паховый лимфаденит.

[19], [20], [21], [22]
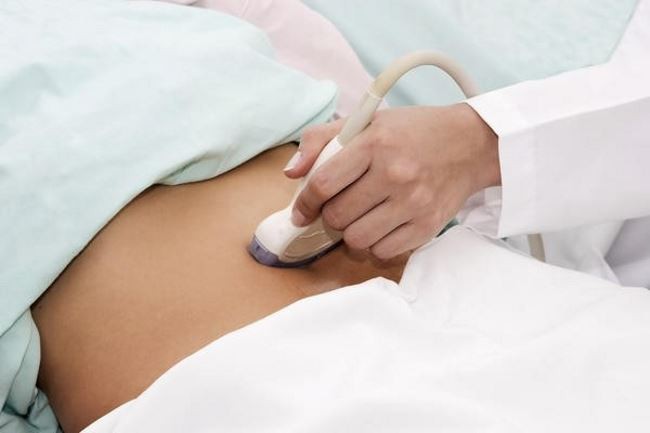
Лимфаденит. За столь вычурным и непонятным названием скрывается вполне обыденное явление — воспаление лимфоузлов.
Механизм развития лимфаденита
При первых же подозрениях на начало лимфаденита рекомендуется незамедлительно обращаться к врачу.
Причины пахового лимфаденита
Важно отметить, в крайне редких случаях лимфаденит развивается как первичное заболевание. Куда чаще речь идет о вторичном патологическом процессе, возникающем по причине течения в организме воспаления. Источники пахового лимфаденита многочисленны, как правило, искать факторы поражения нужно вблизи от затронутого болезнью узла:
• Венерические заболевания. Гонорея, сифилис и др. Вызывают тяжелые поражения лимфатических узлов.
• Поражения наружных половых органов (воспаление головки полового члена, баланопостит, кольпит и др.).
• Онкологические заболевания близлежащих органов.
• Аллергическая реакция (крайне редко).
Это непосредственные и наиболее частые причины пахового лимфаденита. Существуют и другие, более редкие:
• Инфекционные поражения полости рта и верхних дыхательных путей (начиная кариесом и заканчивая тонзиллитом, ларингитом и др.).
• Воспалительные процессы в почках.
Лимфатические узлы в паху собирают лимфу от нижних конечностей и половых органов, поэтому вышеприведенные причины пахового лимфаденита встречаются крайне редко. Однако исключать их нельзя.
Первые симптомы пахового лимфаденита
Признаки пахового лимфаденита проявляются у пациентов по-разному. Конкретные проявления зависят от многих факторов: изначального состояния здоровья, характера процесса, возбудителя болезни, степени компрессии близлежащих тканей. Наиболее ярко протекает острый лимфаденит:
• Болевой синдром. Боль локализуется в области пораженного узла, на внутренней поверхности бедра. Дискомфорт отдает в ноги, нижнюю часть живота. Интенсивность боли высокая. Среди первых симптомов пахового лимфаденита это наиболее распространенный (даже для хронического процесса).
• Увеличение лимфоузла. В легких случаях определить увеличение размеров узла можно только посредством пальпации. В тяжелых — все видно невооруженным глазом.
• Симптомы общей интоксикации организма. Наблюдаются только при осложненном процессе. Сюда входят: повышение температуры, озноб, головная боль, слабость и пр.
• Изменения со стороны кожных покровов. При легкой степени течения заболевания кожа над местом поражения сохраняет свой обычный цвет. При нагноении — кожный покров отечный, красный, над ним возвышается сам воспаленный узел (предстает в виде абсцесса).
• Отечность нижних конечностей.
Диагностика пахового лимфаденита
Сам по себе лимфаденит выявит без проблем даже начинающий специалист без большого опыта. Но нет смысла лечить эту болезнь без устранения первопричины. Именно поэтому задача диагностики — выявить источник поражения. Лечением и диагностикой подобных проблем занимаются врачи-хирурги, терапевты и урологи. Именно с их консультации нужно начать пациенту.
Огромная роль отводится лабораторным методам диагностики. Среди них:
1) Общий анализ крови. Недостаточно информативен, однако позволяет оценить состояние организма и выявить воспалительные процессы. В клинической картине преобладает: лейкоцитоз, высокий уровень СОЭ. В остальном анализ разнится от пациента к пациенту. Высокий уровень нейтрофилов характерен для инфекционного поражения, эозинофилия — для аллергии, паразитарных инвазий, моноцитоз сопровождает венерические болезни.
2) Общий анализ мочи. В моче также возможно изменение показателей белка и лейкоцитов.
Чтобы поставить точку в диагностике назначаются инструментальные исследования:
• Ультразвуковое исследование лимфоузлов. Дает возможность оценить степень и характер поражения паховых узлов. Особенно важно данное исследование для выбора стратегии лечения.
• Рентгенография. Также позволяет оценить состояние лимфоузлов и близлежащих структур.
• Биопсия. К ней прибегают редко, в основном при подозрениях на онкологическую природу поражения лимфоузла.
В совокупности этих методов достаточно для постановки диагноза и выявления источника проблемы.
Лечение пахового лимфаденита
Лечение пахового лимфаденита в большинстве случаев консервативное (медикаментозное). При ослаблении патологического процесса и его перехода в подострую стадию показано физиолечение. Медикаменты подбираются лечащим специалистом и только после тщательной диагностики.
Суть терапии заключается в купировании признаков лимфаденита и устранении источника поражения. Среди лекарств:
• Нестероидные противовоспалительные препараты (Кеторолак, Найз, Нимесил и др.). Призваны снять воспаление. При их неэффективности назначаются гормональные противовоспалительные.
• Антигистаминные лекарства. Призваны приостановить бурную иммунную реакцию.
• Противовирусные лекарственные средства.
Если заболевание вызвано грибками или паразитами, назначаются противогрибковые и противогельминтозные препараты соответственно.
Ни в коем случае не стоит самостоятельно принимать препараты. Это чревато смягчением клинической картины. Тем самым пациент усложняет себе жизнь, а врачу — работу.
Конкретные наименования физиопроцедур назначает врач-физиотерапевт.
Что касается оперативного вмешательства. К нему прибегают в крайних случаях, если процесс течения болезни осложнен гнойным поражением. Суть его заключается в удалении отмерших тканей и откачивании гноя.
Чего категорически нельзя делать при паховом лимфадените
Наиболее опасны два из них:
• Охлаждение лимфоузлов льдом. Имеет обратный эффект: сосуды сужаются, временно облегчая состояние, затем же резко расширяются. Вероятный итог тот же, что и в случае с теплом.
Меры профилактики пахового лимфаденита
Дабы избежать воспаления достаточно придерживаться ряда рекомендаций:
• Следует практиковать безопасные половые контакты.
• Стоит вовремя санировать все возможные источники инфекции: кариозные зубы, больное горло, мочевой пузырь и т.д.
Лимфаденит отнюдь не безобидная болезнь. Он вполне способен привести к летальному исходу. Потому так важно вовремя среагировать и обратиться к лечащему специалисту.
Что такое шейный лимфаденит?
Шейный лимфаденит — болезнь, при которой воспаляются лимфатические узлы на шее, обычно из-за инфекции.
Лимфатические узлы — это маленькие, яйцевидные узелки, обычно размером от нескольких миллиметров до 2 см (смотрите фото). Они распределены по группам по ходу лимфатических сосудов, расположенных по всему организму.
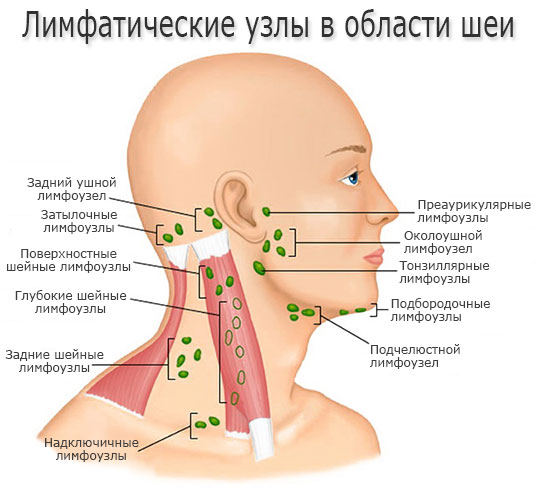
Основная функция лимфатических узлов — фильтрация микроорганизмов и аномальных клеток, накапливающихся в лимфатической жидкости.
Увеличение лимфатических узлов на шее является общим признаком при различных заболеваниях и может служить отправной точкой для последующего клинического исследования заболеваний ретикулоэндотелиальной системы или регионарной инфекции.
В течении патологического процесса выделяют 3 стадии:
- Катаральную, при которой кожа над лимфоузлом краснеет и становится горячей.
- Гиперпластическую, при которой происходит отек и пропитывание воспалительной жидкостью (экссудатом) ткани узла. В это время патологический процесс не распространяется за пределы капсулы лимфатического узла.
- Гнойную, при которой образуется абсцесс (ограниченный капсулой гнойник) или же инфицированное содержимое узла прорывается в прилежащие мягкие ткани с образованием разлитого гнойника — аденофлегмоны.
Классификация шейного лимфаденита
В практической медицине различают несколько типов шейного лимфаденита.
По характеру течения лимфаденит подразделяют на острый, хронический и реактивный.
Острый лимфаденит, в свою очередь, бывает:
- серозным — это вид характеризуется пропитыванием лимфоузла экссудатом без образования гнойника;
- гнойным — в этом случае происходит расплавление ткани узла с образованием абсцесса или флегмоны.
Хронический лимфаденит может быть:
- абсцедирующим (с образованием гнойника);
- продуктивным (гиперпластическим), при котором происходит значительное увеличение количество лейкоцитов в узлах.
По типу возбудителя патологический процесс может быть:
- бактериальным;
- вирусным;
- грибковым.
По характеру возбудителя выделяют следующие типы:
- неспецифический — вызванный стафилококковой, стрептококковой, вирусной инфекцией;
- специфический — вызванный специфической группой возбудителей (туберкулез и пр.).
В зависимости от того, каким способом проникает инфекция в узлы, лимфаденит делят на следующие виды:
- одонтогенный — при котором инфекция распространяется от пораженных кариесом зубов
- риногенный — вид, при котором источником инфекции является носовая полость;
- дерматогенный — при котором возбудитель попадает в лимфоузлы из воспаленных участков кожи;
- тонзилогенный — при котором инфекция распространяется от больных миндалин.
Причины шейного лимфаденита
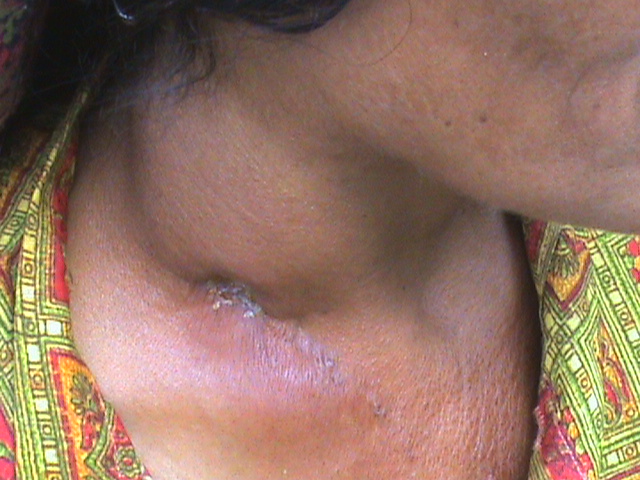
Причиной развития воспалительного процесса являются патогенные микроорганизмы и продукты их жизнедеятельности.
Причинами неспецифического лимфаденита могут стать:
- бактерии, живущие в организме и их токсины — стафилококки, стрептококки, кишечная палочка (Escherichia coli);
- вирусы — грипп, аденовирус, цитомегаловирус, герпес, вирус Эпштейна — Барра;
- грибки.
К специфическим возбудителям относятся:
- микобактерии туберкулеза;
- бледные трепонемы — возбудители сифилиса;
- бруцеллы — возбудители бруцеллеза;
- иерсинии — возбудители чумы;
- туляремийные палочки;
- актиномицеты.
Шейный лимфаденит редко выступает в качестве самостоятельного процесса. Наиболее часто он бывает проявлением инфекционных заболеваний:
- отита — воспаления наружного или среднего уха;
- ринофарингита — воспаления носоглотки;
- синуситов — инфекционно-воспалительного заболевания придаточных пазух носа;
- инфекционного тиреоидита — поражения щитовидной железы;
- гриппа;
- аденовирусной инфекции;
- инфекционного мононуклеоза;
- гнойных ран шеи и головы.
Симптомы шейного лимфаденита
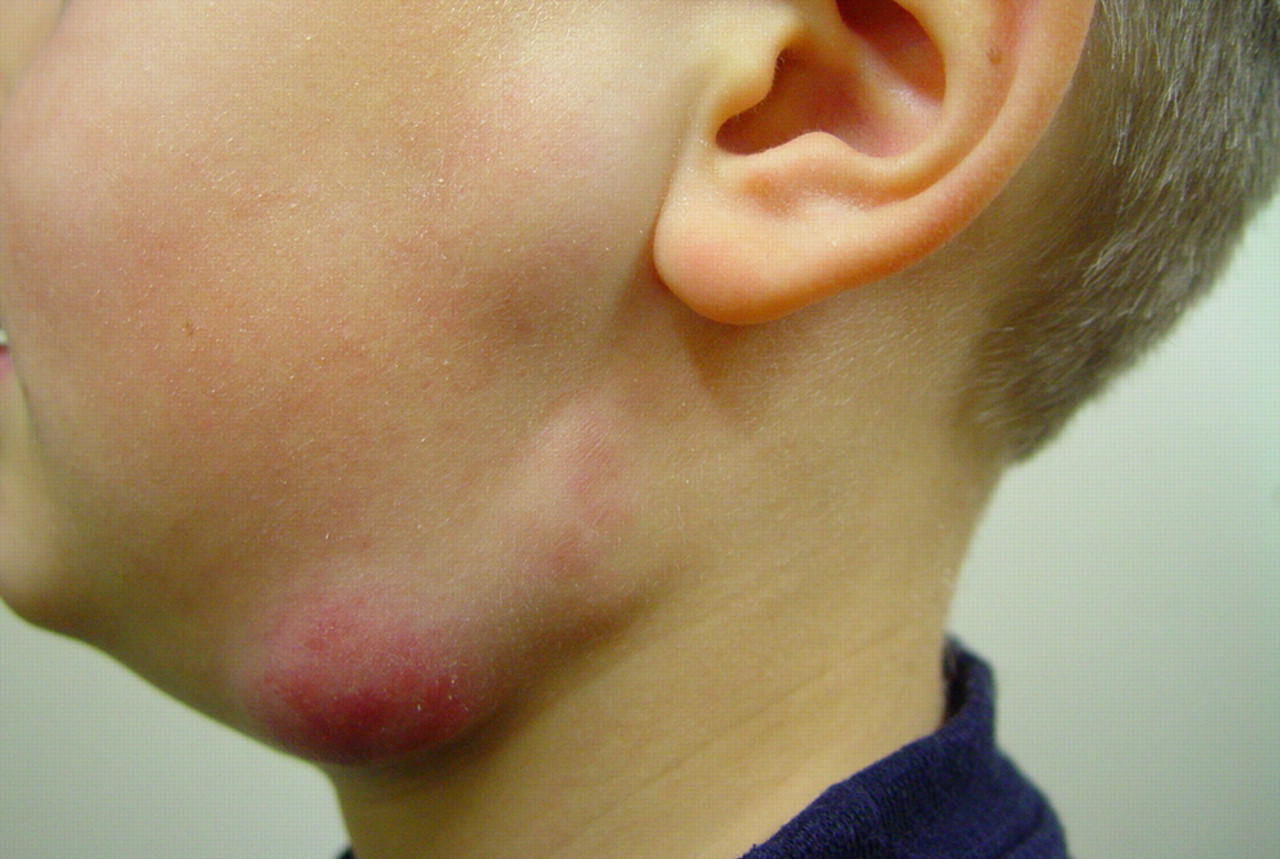
Клинические проявления шейного лимфаденита зависят от стадии патологического процесса.
Распознать серозное воспаление можно по следующим признакам:
- Боль в области шеи и под нижней челюстью. Симптом нарастает по мере прогрессирования болезни. При движении нижней челюстью может усиливаться.
- Увеличение лимфатических узлов в размерах — при осмотре и прощупывании они определяются в виде округлых или овальных образований размером от фасолины до ореха.
- Покраснение и отёчность кожи в области воспаления.
- Местное и общее повышение температуры.
При переходе в гнойную форму тяжесть симптомов нарастает:
- Пораженные лимфоузлы становятся плотными, спаиваются в единое образование.
- Кожа над гнойником натягивается, становится багрово-синюшной и горячей на ощупь.
- Боль беспокоит пациента даже без прикосновения к пораженной области.
- Движения нижней челюстью затруднены.
- Температура повышается до 40 градусов.
- Присоединяются признаки общей интоксикации организма — слабость, сонливость, головная боль, боли в суставах и мышцах.
Проявления хронического воспаления менее яркие. Лимфоузлы немного увеличены в размерах, плотные, но достаточно подвижные. Наблюдается небольшая болезненность и отечность прилегающих тканей из-за застоя лимфы в поражённой области.
Реактивный лимфаденит характеризуется молниеносным нарастанием клинических симптомов.
Диагностики
Для подтверждения диагноза шейного лимфаденита помимо расспроса и клинического осмотра пациента применяют лабораторные и инструментальные методы обследования.
В первую очередь пациенту назначают общеклинический анализ крови. Для воспалительного процесса характерны следующие изменения:
- увеличение общего количества лейкоцитов;
Эффективный и доступный метод исследования — ультразвуковой (УЗИ). С его помощью можно определить:
- размеры, форму и структуру узлов;
- имеется ли спаянность с прилежащими тканями;
- присутствие воспалительного процесса;
- наличие гнойных образований – флегмоны или абсцесса.
Компьютерная томография — современный высокоточный метод исследования. Его назначают для изучения размеров пораженных узлов, наличия гнойных осложнений и степени их распространения.
Крайне редко назначается пункционная биопсия ткани лимфатического узла — забор образца ткани с помощью тонкой иглы. Целью такого метода исследования служит:
- дифференциальная диагностика воспаления и онкологического заболевания;
- подозрение на хронический лимфаденит;
- уточнение диагноза при специфическом инфицировании.
Полученный при биопсии материал может быть посеян на специальные питательные среды для определения возбудителя инфекции и его чувствительности к антибактериальным лекарствам.
Тактика и методы лечения шейного лимфаденита
Для лечения шейного лимфаденита используют следующие средства и методы:
- лекарственные;
- физиотерапевтические;
- хирургические;
- народные (крайне редко и после консультации).
Тактика лечения зависит от тяжести состояния и причины, которая вызвала развитие лимфаденита.
Если острое заболевание прогрессирует, применяется медикаментозное лечение, направленное на устранение причины, купирование симптоматики и улучшение иммунитета. В зависимости от характера возбудителя назначают антибиотики широкого спектра, противотуберкулёзные, противовирусные препараты и пр.
Развитие гнойных осложнений (абсцесса или флегмоны) требует незамедлительного хирургического вмешательства.
Для лечения шейного лимфаденита применяются следующие группы медикаментозных средств:
- Направленные на устранение причины (этиотропные) — антибиотики, противовирусные, противогрибковые препараты.
- Направленные на коррекцию патологических механизмов (патогенетические) — антигистаминные, нестероидные противовоспалительные препараты, иммуномодуляторы.
Выделяют несколько основных групп лекарств:
- Антибиотики: Амоксиклав, Цефтриаксон, Клиндамицин. Разрушают клеточную стенку бактерии, вызывая тем самым гибель возбудителя. Угнетают процесс размножения бактерий (бактериостатическое действие).
- Противовирусные: Ацикловир, Ремантадин. Подавляют синтез РНК вируса и нарушает его размножение. Стимулируют естественный противовирусный иммунитет организма.
- Противогрибковые: Флуконазол, Амфотерицин. Повышают проницаемость клеточной стенки грибков, разрушают структуру клетки, приводя к гибели возбудителя.
- Противотуберкулезные: Этамбутол, Рифампицин. Эффективны при лечении лимфаденита, вызванного микобактериями туберкулеза. Подавляют процесс размножения микробных клеток и разрушают клеточную мембрану, приводя к гибели возбудителя.
- Противовоспалительные: Кеторолак, Нимесулид, Диклофенак, Нурофен. Угнетают активность фермента циклооксигеназы и подавляют выработку простагландинов — биологически активных веществ, отвечающих за развитие воспаления. Оказывают противовоспалительный, жаропонижающий и болеутоляющий эффект.
- Антигистаминные: Цетиризин, Тавегил, Кларитин, Супрастин. Обладают сосудосуживающим действием, уменьшают проницаемость капилляров и предупреждают развитие отёков. Подавляют миграцию лейкоцитов в очаг воспаления и угнетают выработку веществ, способствующих развитию воспаления.
- Иммуномодуляторы: Циклоферон, Иммунал, Ликопид, Виферон. Стимулируют естественную иммунную защиту организма. Эффективны при хронических формах патологии.
Применять народные методы лечения можно только после консультации с врачом и в совокупности с лекарственной терапией. В домашних условиях можно применять лечение сухим теплом. Делать это можно только на начальных стадиях развития болезни или в восстановительном периоде. Сухое тепло категорически противопоказано, если у пациента имеются:
- гнойный воспалительный процесс в лимфоузлах — абсцесс или флегмона;
- признаки опухолевого процесса;
- симптомы общей интоксикации — повышение температуры, боль в суставах, недомогание;
- признаки туберкулезного процесса.
Для лечения инфекционного процесса используют настои и отвары лекарственных растений, обладающих противомикробным и противовирусным действием.
Показаниями к хирургическому лечению шейного лимфаденита служат:
- абсцесс;
- флегмона;
- неэффективность консервативной терапии.
Оперативное вмешательство проводится под местной или общей анестезией. Последовательность действий при операции:
- Вскрытие гнойного очага;
- Удаление гнойного содержимого и отмерших тканей.
- Оценка состояния прилежащих тканей.
- Промывание полости антисептическими растворами и установка дренажа — специальной трубки, через которую будет выводиться гной и воспалительная жидкость (экссудат).
- Ушивание раны.
Противопоказаниями к оперативному вмешательству являются тяжелые декомпенсированные заболевания — острый инфаркт миокарда, инсульты, тяжелая почечная или печёночная недостаточность.
Для лечения воспалительного процесса используется:
- УВЧ-терапия — этот вид воздействия позволяет снять воспаление, боль и отек. Противопоказаниями к его назначению служат гнойные процессы и явления общей интоксикации.
- Ультразвук — используется в импульсном режиме, способствует рассасыванию воспалительного процесса.
- Ультрафиолетовое облучение — обладает противовоспалительным эффектом. Эта процедура проводится не только в области поражённого узла, но и на зоне входных ворот инфекции.
- Лазерная терапия — оказывает противовоспалительный эффект, снимает боль, улучшает кровообращение, активизирует восстановление тканей.
- Электрофорез — метод при котором лекарственное средство вводится с помощью слабого электрического тока.
Осложнения и прогноз шейного лимфаденита
Прогноз заболевания при своевременно начатом лечении бывает благоприятным. Если же не заниматься проблемой, могут возникнуть серьезные осложнения.
Наиболее часто при остром лимфадените это бывают:
- абсцессы или флегмоны мягких тканей шеи;
- некроз тканей;
- образование гнойных свищей;
- воспалительный процесс в близлежащих венах — тромбофлебит;
- разрушение стенок сосудов с развитием кровотечения;
- заражение крови (сепсис).
Осложнениями хронического лимфаденита может быть:
- нарушение лимфооттока с образованием отеков (лимфедемы);
- отмирание узлов и замещение их рубцовой тканью.
Профилактика шейного лимфаденита
Чтобы избежать развития болезни, необходимо придерживаться следующих правил:
- Своевременно устранять очаги инфекции в организме — лечить кариозные зубы, воспалительные процессы в носоглотке и пр.
- Тщательно обрабатывать антисептиками микроскопические порезы и ссадины на коже шеи и лица.
- Соблюдать правила личной гигиены, регулярно принимать душ.
- Избегать переохлаждения.
Важное значение имеет иммунитет. Для его повышения врачи рекомендуют принимать закаливающие процедуры, комплексы витаминов и иммуномодуляторы.
Читайте также:


