Стеноз шейного отдела позвоночника операция последствия и отзывы
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
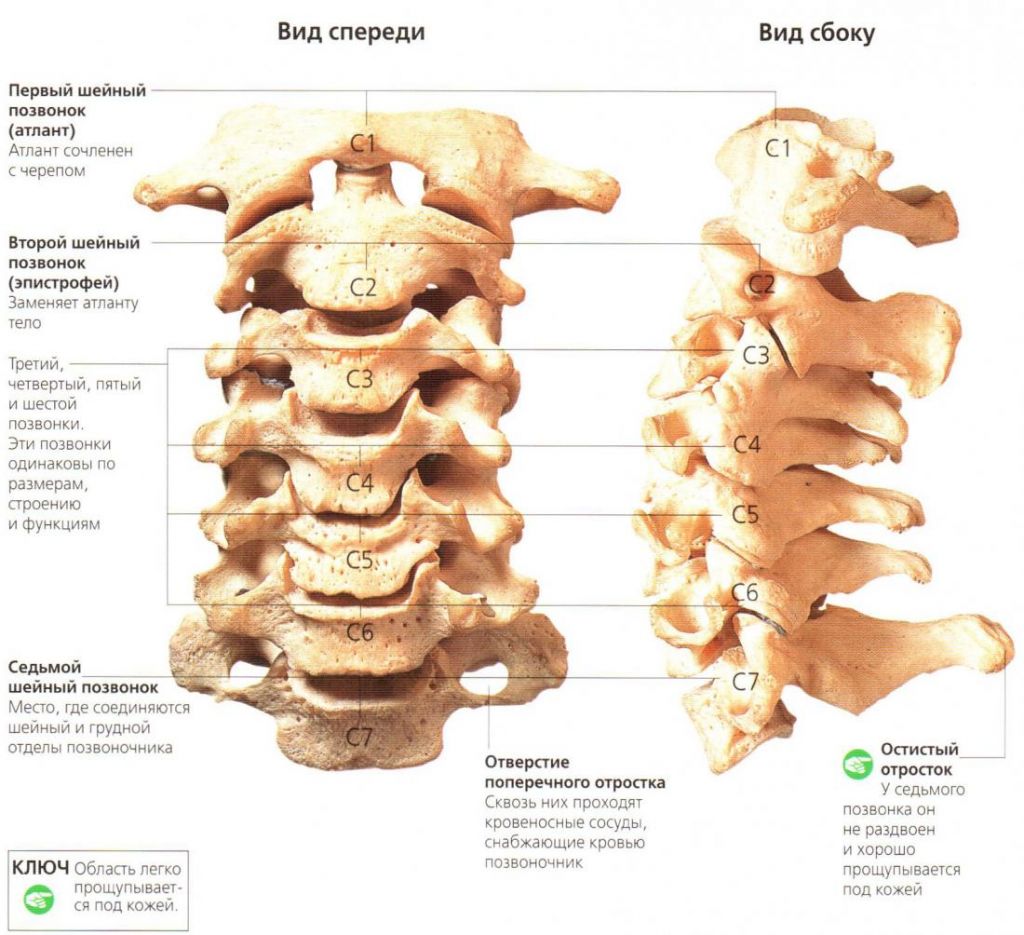
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
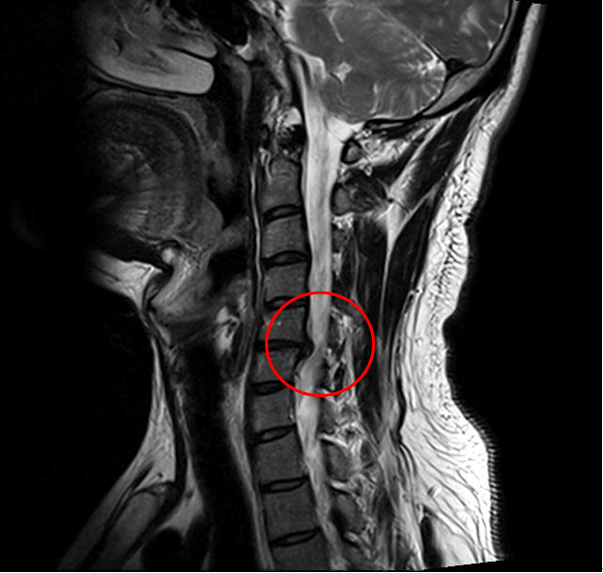
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
-
артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
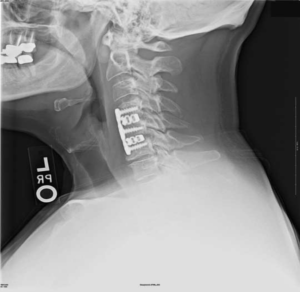
Импланты шейного отдела позвоночника на рентгене.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
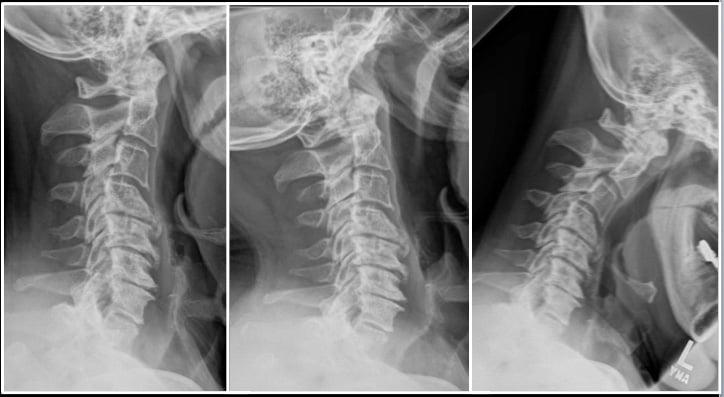
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
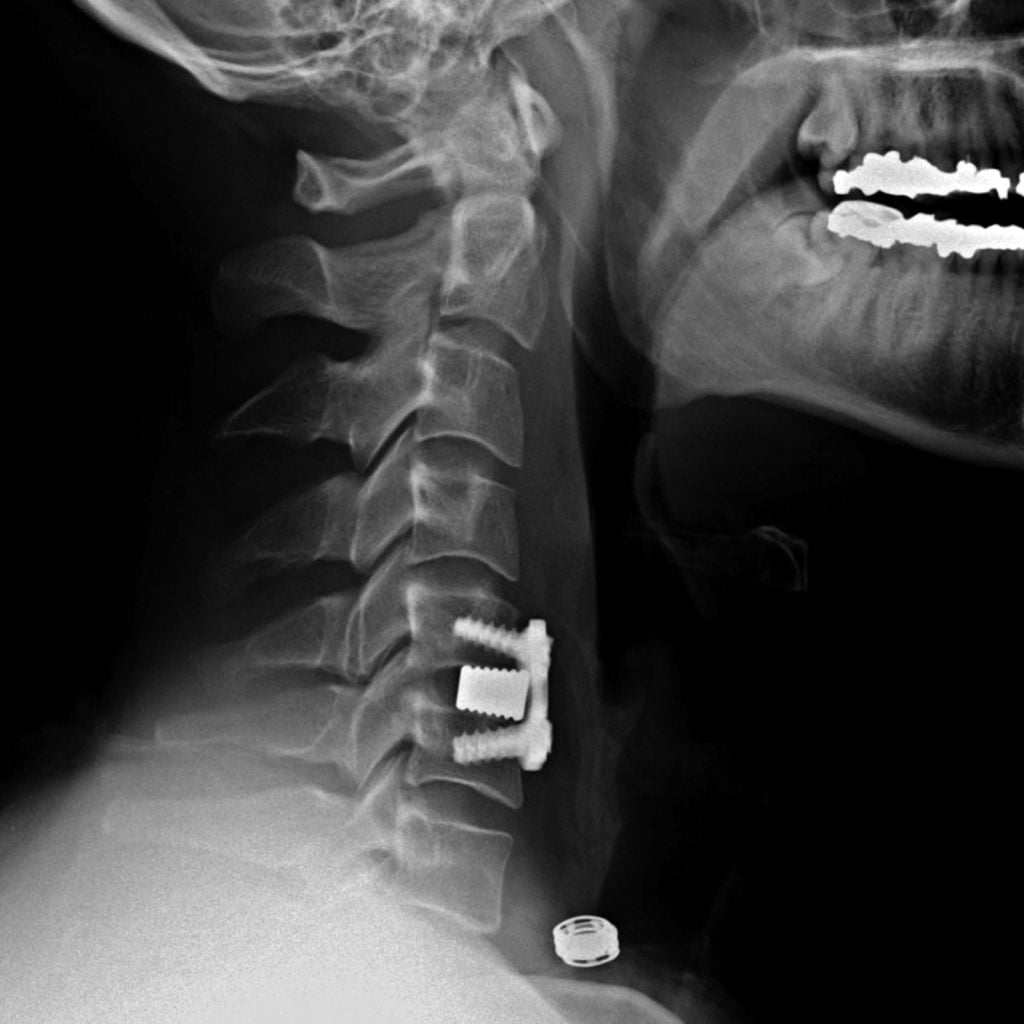
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
Всем здравствуйте! ![]()
Ну, во- первых хочу сказать большое спасибо создателям этого сайта! Конечно, я бы не подумала, что в свои 37, я буду сидеть в интернете и искать ответы на вопросы, связанные с моим здоровьем. Но, так уж вышло. Этот сайт, а точнее переписка докторов и участников форума дали мне многие ответы и что немаловажно! в отличии от других сайтов про здоровье этот сайт не напугал так, что мои длинные волосы встали на дыбы, в глазах потемнело, ладошки вспотели от прогнозов дальнейшего развития болезни.
Вся моя история началась давно, это я сейчас стала понимать) А вот ясную картинку моей истории я получила после исследования МРТ. Были тупые боли слева в низу живота, ну и прострелы справа иногда, в последнее время все чаще. И, как мне казалось все! Больше меня ничего не беспокоило. Но, дня за три перед МРТ прихватило спину и тянущая боль начала отдавать в обе руки. Такое и раньше бывало, но очень редко что я списывала на " продуло", "отлежала" ![]()
Ну, на всякий случай, сделала МРТ всего отдела позвоночника.
Картина МРТ показала следующее:
Добавляю заключение МРТ.
Шейный отдел.
МРТ картина дегенеративно-дистрофических изменений шейного отдела позвоночника. Экструзии дисков C5/C6, C6/C7 стеноз позвоночного канала 3 степени
Поясничный отдел
МРТ картина дегенеративных изменений поясничного отдела позвоночника. Протрузии дисков L3/L4, L4/L5, L5/S1. Незначительно выраженные реактивные воспалительные изменения в смежных отделах тел L3,L4, L5 позвонков.
В грудном отделе было все хорошо.
Меня направили к хорошему неврологу. А вот где его найти, никто не подсказал) Я сходила в поликлинику к невропатологу и там мне приписали иглоукалывание, сходила к платному невропатологу и там мне выписали следующий рецепт.
Мексидол 2.0 в/м, номер 10
Кортексин 10 мг - 1.0 в/м, номер 10
Декстетопрофен 2, 0 в/м номер 10 + омепразол 20мг по 1*2 раза 10 дней
Бетагистин 24мг по 1*2 раза 1 месяц
Сирдалуд 4мг по 1т на ночь 2 недели
2 курс
Нейромультивит 2.0 в/м, номер 10
Прозерин 1.0 в/м номер 10
3 курс
Детралекс 1000мг по 1т 1 месяц
Алфлутон номер 20, в/м через день
Ну и воротник Шанца по часу у день -
месяц через три. ЛФК и плавание.
И кому верить, я не знаю. ![]()
Прошу вас, помогите разобраться!
Немножечко о себе: я человек энергичный, активный, по крайней мере себя такой считаю ![]()
позитивный, но очень сильный паникер. И поэтому начитавшись информации к врачу я шла полуголодная, потому что аппетит от страха будущей жизни с грыжами и со страшным и непонятным для меня тогда словом - стенозом 3 степени пропал напрочь! Голова кружилась, в руках и ногах была слабость. И я не понимала, что это? Стеноз? Или просто забыла поесть? Давление поднялось запредельное для меня 130/90, несколько дней до похода к врачу я просто жила этими мыслями, хоть и боролась с ними, но они меня тогда победили ![]()
После похода к врачу я продолжила паниковать, итог - давление 140/90, кружилась голова, не было сил и все это я стала списывать на этот проклятый стеноз![]()
![]()
Приехала скорая, я хотела, чтобы они меня забрали в невралгию и опытный доктор разъяснил бы мне мою ситуацию, но . скорая решила мне помочь только укольчиком иии советом всю жизнь пить таблетки от высокого давления, хотя раньше я жаловалась на крайне редко и только в периоды стресса и " непоела"
Таблетки я пить, конечно же не стала, уколы колоть и таблетки пить, те, что невролог приписал тоже. Вместо всего этого решила обратиться к вам.
В 34 года, за месяц до моего 35 летия родила ребенка, планировали еще одного. И вот теперь не знаю. не станут ли мои " болячки" еще больнее ![]()
И еще меня мучает вопрос - можно ли вести полноценную жизнь с этими грыжами, стенозом? Или беречься, беречься и оберегаться очень- очень. Уфф.
Простите за нытье! На данный момент беспокоит несильная, но тяжесть в плечах, руках при физических нагрузках, даже минимальных, таких как мытье посуды, но все это можно списать на усталость, как я делала раньше. Теперь - то я понимаю откуда эти неприятные ощущения растут. Тянет правую мышцу спины, левую редко, есть боли в шее, иногда, можно сказать редко, иногда тупая боль в руках, чаще слабость, пока болит где- то чуть ниже шеи в спине, в одном месте, но, думаю - это "отголоски" проблем с шеей. И эти боли с каждым днем все меньше и меньше. Тянет и ноет нечасто поясница и низ живота слева, ну и прострелы справа) Больше беспокоит то, что, как будто бы засыпает мышца спины справа и слабость в руках.
Простите за ошибки, писала быстро. И буду безмерно признательна за помощь! Еще раз всем большое спасибо!![]()
Еще добавлю немножко.Думаю, это важно. В последнее время иногда бывает отдышка и такое чувство, что именно из -за этого и слабость в руках и иногда кружится голова при беге, но ооочень редко. Еще раз спасибо!
![]()
Так![]()
от пола могу отжаться раз 10, но с трудом)
А снимки и обследования попробую прислать.
![]()
![]()
![]()
Описания тут разместите.
Диск для скачивания тут поставьте или на sfp05@mail.ru
![]()
Доброй ночи! Извиняюсь, что так долго отвечаю! Вот мои исследования и осмотр, с которым я не во всем согласна)





![]()
Доброе утро, @Доктор Ступин! ![]()
Папку со снимками вчера опять не получилось отправить, попробую еще. И доктора тоже надо еще найти)) с этим у нас в г. Тольятти довольно проблематично. А что скажете по поводу назначенного лечения? У меня два вопроса по поводу него - 1ый - не станет ли хуже после него и 2ой - не станет ли хуже без него?![]()
Или надо просто доктора грамотного искать? Федор Петрович, много ваших публикаций и обсуждений читала. Вы пишите, если я правильно поняла, что периоды обострения лучше не допускать - это значит лечить медикаментозно? или не перенагружаться в этот период? И многие медицинские статьи тоже пишут, что надо лечить? Но как? Медикаментозно? Или ЛФК? Есть диагноз, да. Но нет консультации врача. Хотя и была у двух невропатологов. Вот читала - велосипед нельзя, бассейн нельзя, бег нельзя. Как так. Я так не смогу. Я все это люблю. А превращаться так быстро в степенную домохозяйку, которая пирожки дома печет и ходит ворчит на всех пока не хочется ![]()
хотя если ворчать, то это уже не степенная ![]()
И спасибо вам большое, Федор Петрович! Жаль, что люди не машины, смазал проблемные места и вперед.
Еще вопрос, уж простите. ![]()
если МРТ показало воспаление, а оно его показало, его лечить надо? А как? И почему меня при всей этой картине один невропатолог отправил на иглоукалывание, а не назначил медикаментозное лечение? А другой такое количество лекарств выписал, какое я за всю жизнь не пила и не колола?![]()
Кто из них прав? Или искать еще одного доктора?
![]()
1. Неизвестно., Но хуже не от самого лечения, от него всегда лучше. А вот если непереносимость лекарства- то умереть можно и от анальгина.
2. Без лечения всегда хуже. Либо дольше будете выздоравливать, либо сложнее, либо с большими последствиями.
Сами препараты назначены по диагнозу.
не допустить обострение это:
- правильное поведение
- тренировка
- профилактическое лечение
Все спутали. Давайте сначала.
Есть два периода:
- ремиссия (не болит)
- обострение (болит)
Вы какой сейчас хотите обсудить?
Воспаление бывает разное:
- травмирующее
- защитное.
Давайте смотреть снимки, поймем какое.
Анализ крови с СОЭ, СРБ, когда сдавали?
Добрый день, Федор Петрович! Снимки мои не смотрел ни один невропатолог, смотрели лишь заключения. Сейчас попробую еще раз снимки прислать. И кровь тоже не сдавала. Схожу - сдам. У меня сейчас период обострения, да, побаливает немного, то в шее, то в руках, то внизу живота, но с такими незначительными болями я все делаю и на велосипеде катаюсь тоже. Раньше не было болей внизу живота таких продолжительных. Просто сейчас я начала понимать серьезность всей ситуации и разобралась откуда все эти - " тут кольнуло " и " тут потянуло". Мне не хочется запускать эти проблемы. И хочется понять, что для этого надо делать. От всего сердца искреннее вам спасибо за ваше время на меня!
Правильное поведение - это не поднимать тяжестей, не перенапрягаться, не мерзнуть.
С физическими нагрузками все понятно.
А профилактическое лечение - это что?
Сто тысяч первый раз пожалела, что не живу в Москве. пришла бы к вам и замучала бы своими глупыми вопросами. Простите!
Все вышеописанные меры относятся к периоду ремиссии, если я все правильно поняла Правильное поведение - это нет велосипеду, бегу и т.д. ? Один невролог мне сказал никаких велосипедов) другой - нежелательно. Плачу я тут. ![]()
Ах, да, забыла еще рассказать. Был еще один терапевт, который сказал, что не надо делать исследований и, что, если боли незначительные - то с этим живут. И что у всех после 30ти такие проблемы - протрузии, грыжи. Он мне нарисовал позвоночник, объяснил все) я поверила и решила тогда, что раз немного побаливает, то просто надо жить и терпеть, а потом, простите за это слово - " психанула" и сделала снимки МРТ. Вот теперь думаю, наверное, он отчасти тоже был прав и боли теперь будут " всегда рядом".
![]()
Опишите как понимаете?
Вот тут всего много. Читайте. Что непонятно, спросите.
Неправильно.
Правильное поведение, это велосипед и без и занятия на тренажерах, главное во время и правильно.
А у неврологов спросите:
- А как же Плющенко? С болтами и на Олимпиаду!
Они говорили про период боли- обострение.
Сможете дочитать?
На восстановительном этапе переходят к восстановительным методикам ЛФК, для которых характерна максимальная нагрузка в непораженных отделах, а в пораженных отделах, до уровня появления и удержания болевого синдрома на этом уровне, без его преодоления. Показанием к назначению восстановительного комплекса ЛФК служит отсутствие болевого синдрома, в положении лежа, стоя, при обычной повседневной нагрузке по самообслуживанию и выполнению лечебного комплекса. В связи с переводом на общий режим, упражнения восстановительного комплекса выполняются в домашних условиях, а при наличии и в зале ЛФК. Комплекс упражнений выполняют из исходных положений лежа на спине, на боку, на животе и в коленно-кистевом положении. Методики направлены на увеличение подвижности в конечностях, укрепление мышц спины, живота, мобилизацию в пораженных отделах. Следует отметить, что при нестабильности в пораженном позвоночном двигательном сегменте и при корешковом синдроме, упражнения на мобилизацию выполняются в соседних отделах и сегментах. Количество повторений динамических упражнений в конечностях необходимо довести до 15-20, 2-3 раза в день, темп и амплитуду выполнения упражнений можно постепенно увеличивать до максимальных. Наращивания силы и выносливости мышц туловища лучше добиваться за счет изометрических упражнений, 5-6 повторений с удержанием напряжения по 4-6 с. С целью мобилизации в пораженном позвоночном двигательном сегменте выполняют упражнения с кифозированием и лордозированием отдела.
Для профилактического этапа, основными являются профессионально-тренирующие комплексы ЛФК, для которых характерны повышенные требования к организму, совершенствование и развитие нового стереотипа до уровня достаточного для профессиональной деятельности. Главная задача добиться автоматизма поддержания осанки, в положении сидя и стоя, и соблюдение рационального двигательного режима в ходьбе, и при наклонах. Именно поэтому в систему упражнений включаются упражнения из исходных положений и лежа, и сидя, и стоя, в том числе и в наклоне. Количество повторений упражнений увеличивается до 15-20, 2-3 занятия в неделю, а при возможности ежедневно. В этом периоде добавляется задача увеличения подвижности позвоночного столба в целом. Однако упражнения, направленные на решение этой задачи, следует проводить осторожно и в облегченных исходных положениях, лежа или сидя. Количество повторений, темп и амплитуда постепенно увеличиваются до максимальных.
В качестве тренирующих комплексов способствующих функциональному восстановлению и развитию функциональных возможностей (резервов) организма возможно использование специализированной функциональной гимнастики направленной на развитие психомоторной саморегуляции (различные восточные практики). Из средств тренировочных занятий следует признать целесообразным применение тех, которые не будут воздействовать отрицательно на поврежденные позвонки и диски. К ним относятся: велотренажер, упражнения с резиновыми бинтами, плавание, к специальным видам физической подготовки, наиболее эффективно восстанавливающим физические качества, относятся программы тренировок на силовых тренажерах. Как правило, эта группа упражнений требует специальных условий и выполняется в залах ЛФК и фитнес - клубах. Программы таких тренировок направлены преимущественно на стабилизацию места поражения и развитие силы и физической выносливости мышц ног, живота, рук и шеи. Динамические упражнения с отягощениями предпочтительно выполнять в исходном положении лежа (на спине, животе) и сидя, для исключения вертикальных нагрузок на позвоночник. Критерием адекватности тренирующей гимнастики служит отсутствие болевого синдрома при интенсивной и разнообразной профессиональной физической деятельности.
На всех этапах реабилитационных мероприятий комплексы лечебных, восстановительных и тренировочных упражнений должны быть специализированными и выполнение их – дозировано. Чем интенсивнее нагрузка, тем больше выражена ответная реакция организма, тем быстрее и эффективнее процесс восстановления функционального состояния позвоночника и выше работоспособность человека. При этом следует помнить, что критерием адекватности физической нагрузки служит отсутствие болевого синдрома в момент и после тренировок и физиологическая реакция на неё.
Стенозом называют патологическое сужение позвоночного канала, при котором наблюдается компрессия спинного мозга и отходящих от него нервных корешков различными патологическими образованиями. Это состояние расценивается в качестве серьезного осложнения ряда заболеваний позвоночника, поскольку оно может приводить к возникновению тяжелейших осложнений и в конечном итоге инвалидности. Оно сопровождается постоянными болями в области поражения, парезами и параличами.
Так как на шейный отдел позвоночника приходится высокая нагрузка, именно его позвонки и межпозвоночные диски очень часто страдают от различных дегенеративно-дистрофических процессов. Этим и объясняется, что шейный стеноз позвоночного канала встречается примерно в четверти всех случаев развития этого заболевания.
Что такое стеноз шейного отдела позвоночника
Позвоночный канал представляет собой полость внутри позвоночника, образованную дугами позвонков. С одной стороны его надежно защищает дуга с поперечным и остистым отростком, а также желтая связка. С другой стороны его оберегают тела позвонков с пролегающими между ними хрящевыми прослойками (межпозвонковыми дисками) и проходящая по всей длине позвоночника задняя продольная связка.
В позвоночном канале проходят:
- спинной мозг, дополнительно защищенный твердой, паутинной и мягкой оболочками;
- спинномозговые корешки, через которые нервные импульсы передаются ко всем внутренним органам, мышцам, коже;
- кровеносные сосуды.
Его сужение наблюдается при деформации позвонков или дисков шейного отдела позвоночника, а также формировании новообразований различной природы, в результате чего они начинают выпирать в позвоночный канал и механически сдавливать находящиеся в нем анатомические структуры. В таких случаях изначально чаще всего развивается корешковый синдром со всеми вытекающими из этого последствиями в виде нарушений чувствительности, подвижности рук, упорными головными болями, головокружениями и т. д.
Если на этом этапе не вмешаться в процесс, имеющаяся патология прогрессирует и в конечном итоге размер патологического выпячивания может достигать такой величины, что будет оказывать давление на спинномозговую оболочку и, соответственно, спинной мозг и провоцировать увеличение давления ликвора (спинномозговой жидкости). В подобных случаях симптомы становятся значительно ярче, а при невмешательстве человек может вовсе утратить работоспособность и стать глубоким инвалидом.
Виды стеноза шейного отдела
Шейный стеноз может быть:
- врожденным или первичным, т. е. являться следствием врожденных аномалий строения;
- дегенеративным или приобретенным, возникающих в результате прогрессирования дегенеративно-дистрофических заболеваний позвоночника;
- комбинированным или смешанным, развивающимся на фоне действия сочетания факторов.
В зависимости от того, какая часть позвоночного канала уменьшается в размерах, различают:
- латеральный или боковой стеноз – уменьшается объем пространства в области прохождения спинномозговых корешков;
- центральный – уменьшается свободное пространство в средине позвоночного канала.
Причины развития патологии
Шейный стеноз может становиться следствием огромного количества заболеваний позвоночника этого отдела, в частности:
- компрессионного перелома позвоночника;
- воспалительных заболеваний, включая спондилит;
- болезни Бехтерева;
- артроза фасеточных суставов с увеличением их размеров;
- образования доброкачественных и злокачественных опухолей, метастаз;
- межпозвонковых грыж;
- деформирующего спондилоартроза;
- спондилолистез а;
- спондилеза;
- патологий задней желтой связки, сопровождающиеся ее утолщением и уплотнением.
Иногда шейный стеноз является следствием образования спаек после проведения операции на шейном отделе позвоночника.
Предпосылки для развития заболевания создаются при наличии:
- остеохондроза ;
- избыточного веса;
- искривлений позвоночника.
В подавляющем большинстве случаев стеноз шейного отдела позвоночника наблюдается у людей старше 55 лет.
Симптомы стеноза шейного отдела позвоночника
Сужение спинномозгового канала не может протекать бессимптомно. Это тяжелая патология, которая всегда сопровождается болевыми ощущениями в области шеи с одной или обеих сторон, а также неврологическими нарушениями.
Изначально боли могут возникать только при движениях шеей или, когда голова занимает определенное положение. Но при прогрессировании причин стеноза боли появляются все чаще и быстро становятся постоянным спутником человека. Со временем они начинают отдавать в затылок, плечи, лопатки и руки.
Кроме болевого синдрома, шейный стеноз могут сопровождать следующие симптомы:
- головные боли разной интенсивности, вплоть до мигреней;
- нарушения чувствительности кожи головы, рук, шеи;
- ощущение онемения, ползания мурашек;
- слабость мышц рук, плеч;
- головокружения, вплоть до потери сознания в связи с ущемлением позвоночных артерий и нарушения кровоснабжения головного мозга (чаще наблюдается при резком наклоне или повороте головы);
- повышенный тонус мышц, являющийся рефлекторной реакцией организма на боль, что приводит к усилению болевых ощущений и нарушению питания мышечных волокон в связи с пережатием их кровеносных сосудов.
В более тяжелых случаях стеноз может приводить к тому, что нарушается работа всех расположенных ниже уровня поражения органов и частей тела. В таких ситуациях могут наблюдаться:
Осложнения стеноза позвоночного канала
Основной опасностью первичного стеноза является нарушение функций дыхательной системы, что наблюдается на фоне компрессии спинномозговых корешков. Поверхностное дыхание может сменяться приступами удушья, что иногда проходит самостоятельно. Но подобные ситуации крайне опасны для жизни человека, поэтому лучше не рисковать и немедленно обращаться за медицинской помощью.
Также в результате сужения канала наблюдается изменение качества питания спинного и головного мозга, поскольку выпирающие в его просвет образования могут сдавливать и позвоночные артерии, а также другие кровеносные сосуды. В подобных ситуациях могут наблюдаться скачки артериального давления, которые способны приводить к возникновению очагов ишемии в головном мозге и инсульту.
В числе других осложнений подобных состояний:
- гипоксия головного мозга;
- массивные отеки;
- нарушение кровообращения во всем теле;
- развитие отклонений в работе внутренних органов;
- изменение тканей, окружающих спинномозговой канал.
Такие осложнения не несут такой угрозы для жизни, как нарушение дыхания или ишемия тканей головного мозга, но они способны существенно снизить качество жизни человека и в конечном итоге привести к крайне тяжелым, а порой и летальным последствиям. Поэтому важно не пренебрегать имеющимися симптомами заболевания, а немедленно обратиться к врачу с целью диагностирования причин их возникновения и назначения лечения, соответствующего ситуации.
Диагностика шейного стеноза
Диагностика и лечение шейного стеноза – задача невролога или вертебролога. Именно к этим специалистам следует обращаться при наличии заболеваний, входящих в список причин развития стеноза , а также при возникновении вышеперечисленных признаков.
Изначально специалист проведет тщательный опрос пациента, выяснит характер имеющихся жалоб, ознакомиться с его медицинской картой и результатами предыдущих обследований. Это позволит ему понять, какие заболевания уже присутствуют у человека, как проводилось их лечение и какого эффекта удалось добиться. Затем он осмотрит больного и проведет ряд неврологических тестов, которые помогут определить наличие неврологического дефицита и степень поражения спинного мозга. Особенное внимание уделяется тому, в каком положении тела больной чувствует себя лучше всего.
На основании этих данных врач может предположить наличие стеноза и поставить предварительный диагноз. Но он обязательно требует подтверждения с помощью инструментальных методов диагностики. Поэтому пациентам назначаются:
- рентген позвоночника в двух проекциях – позволяет обнаружить костные наросты, называемые остеофитами, нарушения целостности костных структур, их сращения, признаки образования опухолей;
- КТ – более современный метод диагностики нарушений костной ткани, позволяющий с высокой точностью визуализировать малейшие отклонения от нормы, их размеры, характер, локализацию;
- МРТ – самый информативный метод исследования состояния мягких тканей, в том числе и хрящевых структур, позволяющий досконально оценить степень стеноза , наличие компрессии спинномозговых корешков и причины их возникновения;
- Миелограмма – метод рентген-диагностики, предполагающий введение контрастного вещества с целью определения патологий спинного мозга, оценки состояния спинномозговой жидкости и качества ее перемещения.
Пациентам не всегда назначаются все из вышеперечисленных методов. Какие именно будут проводиться, зависит от характера имеющихся патологий позвоночника и сопутствующих заболеваний, поскольку практически каждый из современных методов инструментальной диагностики имеет определенные противопоказания к использованию. Но в большинстве случаев пациентам назначается МРТ шейного отдела позвоночника, так как этот вид томографии обеспечивает получение максимального количества объективных, высокоточных данных.
Лечение шейного стеноза
Если по результатам диагностики сужение позвоночного канала не сопровождается высоким риском развития опасных состояний, пациентам назначается консервативное лечение. Оно всегда носит комплексный характер и включает:
- медикаментозную терапию;
- физиотерапию;
- ЛФК.
К сожалению, консервативное лечение дает положительные результаты только в 32—45%. Во всех остальных случаях добиться устранения риска развития тяжелых осложнений и потери трудоспособности можно только с помощью хирургического вмешательства.
Для каждого пациента характер медикаментозного лечения подбирают индивидуально, принимая во внимание причины возникновения стеноза и наличие сопутствующих заболеваний. В большинстве случае в перечень назначаемых лекарственных средств входят:
- НПВС – самые востребованные препараты, обладающие обезболивающими и противовоспалительными свойствами. Они назначаются в разных лекарственных формах (таблетки, растворы для инъекций, средства для местного применения) на основании выраженности болевого синдрома и воспалительного процесса.
- Кортикостероиды – препараты с выраженными противовоспалительными свойствами, которые чаще всего вводят инъекционно непосредственно в область стеноза . С их помощью можно быстро устранить отек и воспаление, что не только способствует уменьшению болевых ощущений, но и положительно сказывается на качестве кровообращения пораженной области, а также передаче нервных импульсов.
- Диуретики – лекарственные средства с мочегонными свойствами, позволяющие устранить отечность мягких тканей и нормализовать давление ликвора.
Этот список может расширяться и включать специфические препараты, направленные на ликвидацию симптомов и причин развития того или иного имеющегося заболевания позвоночника.
При шейном стенозе физиотерапевтические процедуры назначаются обязательно. Они дополняют действие медикаментозной терапии, что в комплексе приводит к улучшению состояния больного.
Чаще всего назначается курс процедур электрофореза с введением новокаина. Суть метода заключается в использовании электрического тока для обеспечения глубокого прохождения используемых лекарств внутрь тела без нарушения целостности кожных покровов. Процедура дает хороший обезболивающий эффект.
Также нередко применяется магнитотерапия. Этот метод основан на положительном действии магнитного поля на организм человека. С его помощью удается добиться уменьшения выраженности отека, а также на время купировать боли.
Лечебная физкультура помогает улучшить кровообращение в области шеи, что способствует уменьшению отека, быстрейшему удалению продуктов метаболизма. Также с помощью специальных упражнений можно нормализовать мышечный тонус и добиться уменьшения болей. Но, какие именно упражнения будут полезны конкретному больному, подбирается строго индивидуально с учетом диагноза и индивидуальных особенностей.
Применение распространяемых в сети комплексов чревато усугублением ситуации и резким ухудшением состояния. Нередко неосторожные движения или неправильно выбранные упражнения провоцируют возникновение необходимости в экстренном хирургическом вмешательстве.
Операция при стенозе шейного отдела позвоночника
Операция проводится при неэффективности консервативной терапии или в экстренном порядке при развитии угрожающих состояний. Основной ее целью является устранение факторов, приведших к компрессии спинного мозга и отходящих от него нервных корешков. Поэтому при шейном стенозе выполняются декомпрессионные операции различного рода:
- Классическая дискэктомия – открытая операция, выполняемая через разрез мягких тканей до 10 см. Она применяется при развитии шейного стеноза на фоне образования межпозвонковой грыжи крупного размера и предполагает удаление всего диска, который впоследствии может заменяться титановым кейджем или эндопротезом.
- Микродискэктомия – микрохирургическое вмешательство, выполняемое через разрез не более 3 см. Оно используется для усечения межпозвоночной грыжи, но если при ее неосложненном течении этот метод применяется в подавляющем большинстве случаев, то при развитии компрессии спинного мозга чаще предпочтение отдают открытой дискэктомии.
- Декомпрессионная ламинэктомия – подразумевает удаление части дуги позвонка с последующей стабилизацией позвоночно-двигательного сегмента конструкциями различного рода.
Их задачей является удаление грыж межпозвонковых дисков или всего диска, дужек позвонков и других анатомических структур, которые стали причиной сдавливания спинномозгового канала и его корешков. Выбор тактики хирургического вмешательства зависит от того, с какой стороны позвоночного канала присутствует сужающее его выпячивание.
Декомпрессионные операции на шейном отделе позвоночника сегодня могут выполняться через передний и задний доступ. Первый вид доступа подразумевает выполнение разреза на передне-боковой поверхности шеи и используется с целью удаления межпозвонковых дисков и их грыж при:
- кифозе;
- диагностировании с помощью МРТ передней компрессии спинного мозга;
- стенозе позвоночного канала, протяженность которого превышает размеры 2-х позвонков;
- выраженной нестабильности позвоночника.
При выборе заднего доступа разрез осуществляется на задней поверхности шеи, т. е. со стороны спины. Хирургическое вмешательство с таким доступом используются для проведения ламинэктомии. Показаниями к их осуществлению являются:
- протяженная задняя компрессия;
- шейный лордоз;
- обызвествление задней продольной связки;
- конгенитальный стеноз.
После того, как причина стеноза устранена, требуется зафиксировать сохраненные анатомические структуры позвоночника в правильном положении, устранить вероятность их смещения в будущем и избежать развития вторичного стеноза . В этих целях выполняются стабилизирующие операции с установкой систем неподвижной и динамической стабилизации, каждая из которых имеет свои конструктивные особенности:
- Системы для передней стабилизации – предназначены для неподвижного соединения тел позвонков. Чаще всего устанавливаются титановые пластины и винты (проводится транспедикулярная фиксация ) или кейджи, заполненные костной крошкой.
- Системы для задней стабилизации – используются для соединения остистых и поперечных отростков, но если требуется стабилизировать средние и задние опорные столбы позвоночника подобные конструкции не всегда могут обеспечить требуемую степень фиксации.
- Имплантат DCI – специально разработанная для стабилизации шейного отдела позвоночника конструкция, использующаяся для замены удаленного межпозвонкового диска. Она обеспечивает сохранение практически естественной амплитуды движения шеи и обладает достаточными показателями прочности и износостойкости.
Если ситуация позволяет, предпочтение всегда отдается использованию систем динамической стабилизации. Благодаря им можно сохранить нормальную подвижность шеи, но если прооперированный позвоночно-двигательный сегмент имеет признаки нестабильности, подобные конструкции нельзя устанавливать, так как они не смогут зафиксировать позвонки в нужном положении.
Таким образом, шейный стеноз в подавляющем большинстве случаев является следствием отсутствия своевременного лечения заболеваний позвоночника, в том числе таких распространенных, как межпозвонковые грыжи шейного отдела. Это угрожающее инвалидностью и летальным исходом состояние иногда удается устранить с помощью консервативных методов, но все же чаще для этого требуется участие нейрохирурга.
Современные операции на шейном отделе позвоночника отличаются достаточно высоким уровнем безопасности и значительно реже приводят к возникновению осложнений, чем отсутствие грамотного лечения шейного стеноза . Но все же лучше не допускать развития столь грозного осложнения и своевременно лечить имеющиеся болезни позвоночника.
Читайте также:


